OtevÅÃt - MedicÃna pro praxi
OtevÅÃt - MedicÃna pro praxi
OtevÅÃt - MedicÃna pro praxi
- No tags were found...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
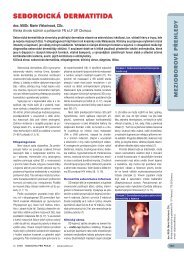
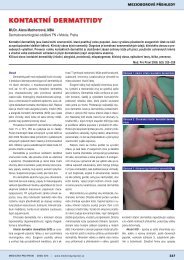
178Přehledové článkyTabulka 1. Frekvence (%) výskytu vybraných klinických <strong>pro</strong>jevů SLE (upraveno dle 3)na počátku chorobykdykoliv v průběhuCelkové <strong>pro</strong>jevy 73 84–86Kožní 57 72–81Artritida 57–77 63–92Pleuritida 23 37–45Perikarditida 20 29–31Nefritida 44 46–77Lymfadenopatie 25 32–59GIT 22 47–49• Pankreatitida1 2• Ikterus1 2–3CNS 24 26–52• Psychóza1 5–37• Křeče3 8–26Myozitida 5 5Trombocytopenie 5–20 22–29Slizniční <strong>pro</strong>jevy 18 20–54Vaskulitida 10 21–37Raynaudův syndrom 6–33 18–58Tromboflebitida 2 8Obrázek 1. Heterogenní klinické spektrum systémového lupus erythematodes (MCTD smíšenáchoroba pojiva)„Late stage“ lupusLéky indukovaný SLEči vaginální ulcerace či <strong>pro</strong>jevy kožní vaskulitidyčasto na prstech rukou a livedo retikularispředstavují nejčastější kožní a slizniční příznakychoroby.Postižení pohybového aparátu se <strong>pro</strong>jevujezpravidla jako neerozivní artritida, tendinitidya postižení kosterního svalstva. Častěji se takévyskytuje avaskulární nekróza kloubních hlavic,která souvisí s antifosfolipidovým syndromemči s užíváním kortikosteroidů. Mohou se vyskytnouti významné deformity kloubů v rámci tzv.Jaccoudovy artropatie, původně popsanéu opakovaných atak revmatické horečky. Velmičastým <strong>pro</strong>jevem je také syndrom difuzní těžkoobjektivizovatelné bolesti – fibromyalgie.Perikarditida, myokarditida, Libman-Sackovaendokarditida představují postižení tkání srdceSjögrenův syndromKlasický SLEMCTDLatentní lupusAntifosfolipidovýsyndromv rámci SLE. Ranější ateroskleróza je podmíněnamultifaktoriálně, především endoteliálnídysfunkcí, vaskulitidou, častější dyslipidemiía podáváním kortikosteroidů. Častým klinickýmpříznakem je Raynaudův syndrom, kterýse nachází i u ostatních systémových chorobpojiva.Mezi nejčastější formu postižení plic patřípleuritida. Může se objevit také lupusová pneumonitida,chronická intersticiální plicní fibróza,vzácně pak plicní hypertenze. Mezi kardiopulmonálnímanifestace SLE patří plicní embolizace,která úzce souvisí s antifosfolipidovýmsyndromem.Neuropsychiatrické manifestace lupusupředstavují širokou škálu postižení – bolestihlavy, deprese, psychoorganický mozkovýsyndrom, demence, epilepsie, cévní mozkovépříhody, transverzální myelopatie, aseptickámeningitida, pseudotumor cerebri či poruchyvizu v rámci postižení sítnice. Také v případěpostižení CNS hraje významnou roli antifosfolipidovýsyndrom. Spolu s ledvinnými <strong>pro</strong>jevypředstavuje postižení CNS závažné <strong>pro</strong>gnostickéznamení. Periferní nervový systém bývá postiženpolyneuropatií či mononeuritis multiplex, kteráse vzácně může manifestovat až iktiformně vznikajícíchabou parézou (vlastní pozorování).Při <strong>pro</strong>vedení biopsie lze nalézt jistý stupeňpostižení ledvin téměř u všech nemocnýchse SLE. Histologická klasifikace rozlišuje 6 základníchtypů glomerulonefritid (2). Nejzávažnější<strong>pro</strong>gnóza do<strong>pro</strong>vází lupusovou nefritidu III. (fokálněsegmentální) a IV. typu (difuzní <strong>pro</strong>liferativnítyp). V. typ lupusové nefritidy je do<strong>pro</strong>vázenvýrazným nefrotickým syndromem.Častým příznakem jsou hematologickéabnormality jako jsou anémie (autoimunní hemolytickáanémie, anémie chronických chorobči anémie v rámci renální nedostatečnosti), leukopenie,lymfopenie a trombocytopenie.Sterilní peritonitida je do<strong>pro</strong>vázena nevolností,nechutenstvím a bolestmi břicha.Enteroragií se <strong>pro</strong>jevuje například vaskuliticképostižení mesenterických cév. Akutní pankreatitidabývá velmi závažnou, byť vzácnou, orgánovoumanifestací této choroby. Tabulka 2 shrnujeliterární údaje o četnosti <strong>pro</strong>jevů choroby (3).Laboratorní a paraklinickávyšetření při diagnostice SLEAuto<strong>pro</strong>tilátkyJsou <strong>pro</strong>tilátky namířené <strong>pro</strong>ti nukleárníma cytoplazmatickým antigenům a představujíjeden z charakteristických nálezů u SLE a jedenz pilířů jeho diagnostiky. Jejich detekce má diagnostickývýznam, i když jejich významnostz hlediska specificity <strong>pro</strong> SLE se liší (4).Antinukleární <strong>pro</strong>tilátky: více než 95 % nemocnýchse SLE má pozitivní test na antinukleární<strong>pro</strong>tilátky, detekované metodou nepříméimunofluorescence na jádrech buněčných liniíjako jsou například Hep2 buňky (human epithelialcells). Různý typ imunofluorescence (homogenní,periferní, skvrnitý, nukleolární, centromerovýa cytoplazmatický) koreluje s různým typempřítomných <strong>pro</strong>tilátek. Typ fluorescencezávisí rovněž na množství přítomné <strong>pro</strong>tilátky.Nemocní s negativními ANA <strong>pro</strong>tilátkami majíněkdy pozitivní anti-Ro/La a méně trpí glomerulonefritidou(4).Anti-dsDNA <strong>pro</strong>tilátky se dle literárníchúdajů vyskytují u 40–90 % nemocných se SLE.Medicína <strong>pro</strong> <strong>praxi</strong> | 2010; 7(4) | www.medicina<strong>pro</strong><strong>praxi</strong>.cz
180Přehledové článkyObrázek 2. Kožní <strong>pro</strong>jevy SLE v obličejiObrázek 3. Změny na kůži prstů horních končetin v rámci systémovéholupus erythematodes (vlastní pozorování)Obrázek 4. Jaccoudova artropatie v rámci nediferencované chorobypojiva (vlastní pozorování)Obrázek 5. Raynaudův syndrom v rámci systémového lupus erythematodes(vlastní pozorování)IgG, spíše v nižších sérových titrech, který alenekoreluje přesvědčivě s přítomností kloubníhopostižení (4).KomplementHypokomplementemie sama o sobě neníspecifická <strong>pro</strong> SLE, odráží všeobecně přítomnostimunitně mediované choroby do<strong>pro</strong>vázenéspotřebou komplementu, dědičnou deficiencikomplementu či jeho poškozenou syntézu.V kontextu SLE jsou nízké hladiny komplementuvyjádřením aktivity choroby a možného postiženíledvin (9). Podobně jako anti-dsDNA <strong>pro</strong>tilátkyi hladiny C3 a C4 složky komplementu mohousloužit u řady nemocných jako ukazatelé aktivitychoroby.Reaktanty akutní fázeSedimentace erytrocytů je zvýšená skorou všech nemocných se SLE, hladiny CRP bývajízvýšeny jen mírně. Někdy lze využít stanoveníCRP k odlišení infekční komplikace od vzplanutíaktivity vlastní choroby. Vyšší hladiny CRPse však vyskytují v případě pleuritidy či perikarditidy(4).Hematologiea) Anémie se vyskytuje u 50 % nemocných,zejména během období vyšší aktivity <strong>pro</strong>cesu.Ve většině případů se jedná o anémiichronických chorob, normocytární anémiis nízkou hladinou sérového železa, nízkouvazebnou kapacitou a zvýšenými nebonormálními hladinami feritinu a nízkýmihodnotami solubilních transferinových receptorův séru. U více než třetiny nemocnýchse SLE se vyskytuje pozitivita příméhoCoombsova testu, skutečná hemolytickáanémie se <strong>pro</strong>jeví asi u 10 % nemocných.Za jistých okolností může nabýt významutaké ztrátová sideropenická anémiez přítomnosti krevních ztrát (4).b) Leukopenie – zejména období vystupňovanéaktivity choroby jsou spojena s leukopenií,přičemž nejčastěji se vyskytujelymfopenie způsobená přítomností antilymfocytárních<strong>pro</strong>tilátek, může se však objeviti <strong>pro</strong>tilátkami mediovaná neutropenie.Výskyt <strong>pro</strong>tilátek <strong>pro</strong>ti kmenovým buňkámje poměrně vzácný.c) Protilátky <strong>pro</strong>ti trombocytům jsou velmičastým nálezem. Trombocytopenie se vyskytuječasto v rámci antifosfolipidovéhosyndromu či vzácnějšího hemolyticko – uremickéhosyndromu.d) Prodloužení parciálního tromboplastinovéhočasu je způsobeno přítomností<strong>pro</strong>tilátek <strong>pro</strong>ti jednotlivým komponentámkoagulační kaskády (VII, IX, XII). Jednáse o častý nález rovněž u antifosfolipidovéhosyndromu.BiochemieRutinní biochemický screening (testy jaterníhosouboru, urea, kreatinin, <strong>pro</strong>teinurieapod.) odráží přítomnost a stupeň orgánovéhoMedicína <strong>pro</strong> <strong>praxi</strong> | 2010; 7(4) | www.medicina<strong>pro</strong><strong>praxi</strong>.cz
Přehledové články181Obrázek 6. Schematické znázornění diagnostického <strong>pro</strong>cesu u systémových chorob pojivaKlinický nálezpřipouští možnostipřítomnostisystémovéhoonemocnění pojivaAutoimunitníklinické fenoményScreeningauto<strong>pro</strong>tilátekKompletizace<strong>pro</strong>filu auto<strong>pro</strong>tilátekDetekce orgánovéhopostiženípostižení. V poslední době narůstá všeobecnědůraz na sledování parametrů aterogeneze, která,zejména v pozdních fázích SLE, představujeklinicky významný <strong>pro</strong>blém.Paraklinická vyšetřeníV diagnostickém <strong>pro</strong>cesu je indikována řadaběžných zobrazovacích a vyšetřovacích metod(například EKG, radiogram hrudníku a postiženýchkloubů, sonografie břicha). V rámci možnýchmnohočetných orgánových manifestacíchoroby je třeba využít i řady elektivních vyšetření(například echokardiografie, magnetickárezonance mozku, vyšetření mozkomíšníhomoku, kostní denzitometrie <strong>pro</strong> riziko osteoporózy).Jedná se o onemocnění, které snad jakožádné jiné překračuje hranice řady medicínskýchoborů, a <strong>pro</strong>to je diagnostický <strong>pro</strong>ces výrazněmultidisciplinární záležitostí (revmatologie, nefrologie,neurologie, dermatologie, kardiologie,pneumologie, oftalmologie, hematologie,imunologie, psychiatrie, porodnictví atd.), kterýby však měl být koordinovaný lékařem se zkušenostív diagnostice a léčbě systémových chorobpojiva. Zjednodušený diagnostický <strong>pro</strong>cesshrnuje obrázek 6.Možnosti léčbyPodrobný rozbor léčebné <strong>pro</strong>blematiky SLEje nad možnosti této publikace, která se <strong>pro</strong>toomezuje v této oblasti pouze na určitý výčetmožností. Léčba závažných forem systémovéholupus erythematodes patří zajisté do rukouspecialisty. Léčba je zaměřena na zvládnutíaktivní nemoci, na udržení remise onemocnění,na zabránění vzniku závažného orgánovéhopostižení, na prevenci vzniku druhotných komplikacíči na jejich zvládání. Vyžaduje správnývýklad řady klinických symptomů i laboratorníchnálezů a systematickou prevenci a terapiirelapsů onemocnění, komplikujících infekcí,jakož i efektivní tlumení vedlejších účinků terapiea chronického zánětlivého <strong>pro</strong>cesu. V léčběnemocných se SLE lze užít široké spektrumkritériaDiagnóza jistáDiagnózapravděpodobnáDiagnóza možnáDiagnóza vyloučena –zjištěna jiná chorobapřípravků. Jádro léčby představují léky určenék léčbě vlastní nemoci, jako jsou nesteroidníantirevmatika, glukokortikoidy (10), antimalarikumhydroxychlorochin, imunosupresiva azathioprin(11), cyklofosfamid (12), methotrexat,cyklosporin A, leflunomid, imunoglobuliny (12)a některé další přípravky (dapson, dihydroepiandrosteron,thalidomid). V případě antifosfolipidovéhosyndromu hrají základní roli v léčběantikoagulancia. V léčbě nemocných nacházísvé nezastupitelné místo rovněž řada léků, kterése používají v léčbě či <strong>pro</strong>fylaxi komplikacíchoroby či jako symptomatické léky (napříkladantibiotika, antimykotika, statiny, antikoagulancia,antihypertenziva, antiporotika, inhibitory<strong>pro</strong>tonové pumpy, neuroleptika, antidepresivaapod.).Systémový lupus erythematodes i přes nespornýpokrok v možnostech farmakoterapiepředstavuje léčebnou výzvu. Mezi léčenýminemocnými je značný počet nedostatečných léčebnýchodpovědí, situaci komplikují také častérelapsy aktivity choroby, rozvoj orgánových manifestací,<strong>pro</strong>jevy antifosfolipidového syndromua velmi časté <strong>pro</strong>jevy toxicity či nesnášenlivostiběžně užívaných léčiv. Snaha o zavedení novýchléčiv a léčebných postupů s lepším poměremúčinnosti a bezpečnosti je <strong>pro</strong>to zcela legitimní(10).Reverzní inhibitor enzymu inosin monofosfátdehydrogenázy mykofenolát mofetil se postupněstává součástí standardních léčebnýchschémat zejména u nemocných s lupusovounefritidou (13, 14). Představuje jistou alternativupodání cyklofosfamidu u lupusové nefritidyIII.– IV. stupně, podává se perorálně v dávce 1–3 gdenně. Jeho efekt lze využít i u léčebně rezistentníformy choroby (15).Úspěšným směrem v léčbě SLE jsou biologickéléky zaměřené buď přímo na B-lymfocyty –rituximab (anti CD20) (16, 17) a epratuzumab(anti CD22), nebo ovlivňující B lymfocyty <strong>pro</strong>střednictvíminterakcí molekul Blyss a April –monoklonální <strong>pro</strong>tilátka <strong>pro</strong>ti Blyss (belimumab),solubilní receptor vážící Blyss a April (atacicept),solubilní receptor vážící pouze Blyss (BAFF-R Ig)či anti-Blyss peptibody (14).Mezi nefarmakologickými postupy představujeplazmaferéza zákrok, který bývá indikovánv případě rychle <strong>pro</strong>gredující glomerulonefritidyči při rozvíjejícím se hemolyticko-uremickémsyndromu. Plazmaferézu lzesynchronizovat s podáním pulzů cyklofosfamidu(18). Ostatní nefarmakologické postupyjsou spíše experimentální, ať už se jednáo transplantaci hemopoetických buněk, fotochemoterapiiči imunoadsorpci s C1q složkoukomplementu (14).Posudková kritéria,<strong>pro</strong>gnóza choroby, závěrPosouzení práceschopnosti nemocnýchse SLE odráží různý stupeň závažnosti chorobyod stavů <strong>pro</strong>gnosticky velmi dobrých až po stavynesmírně komplikované s multiorgánovýmselháním, dále aktuální aktivitu choroby a přítomnostkomplikací. V rámci jedné chorobypotkáváme pacienty schopné plného pracovníhozatížení, stejně jako jedince částečně čiplně invalidní.Během posledních 30 let došlo k výraznémuzlepšení přežívání nemocných se SLE, který mělještě před padesáti lety asi 50% úmrtnost během5 let trvání (1). Dnešní přibližně 90% přežívánídeseti let od diagnózy je zřejmě důsledkemvětšího lékařského i laického povědomí o tétochorobě, dostupností vyšetření auto<strong>pro</strong>tilátek,zavedení imunosupresivní terapie, dostatečnédostupnosti dialýzy a transplantace ledvin.S pokroky v diagnostice a léčbě SLE získávána významu <strong>pro</strong>blematika pozdějších obdobíchoroby, která je charakterizována zvýšenoumorbiditou z kardiovaskulárních příčin, osteoporózou,postižením zažívacího traktu, infekcemi,malignitami atd. Lupus tak stále zůstáváchorobou, která podstatným způsobem zvyšujemorbiditu i mortalitu.doc. MUDr. Pavel Horák, CSc.III. interní klinika, FN a LF UP OlomoucI. P. Pavlova 6, 775 20 Olomouchorakp@fnol.czwww.medicina<strong>pro</strong><strong>praxi</strong>.cz | 2010; 7(4) | Medicína <strong>pro</strong> <strong>praxi</strong>
182Přehledové článkyLiteratura1. Dostál C. Klinické <strong>pro</strong>jevy SLE. In: Dostál C, VencovskýJ, et al. Systémový lupus erythematosus. Medprint 1997:79–166.2. Weening JJ, D´Agati, WD, Schwartz MM, et at. Classifica tionof glomerulonephritis in systemic lupus erythematosus revisited.J Am Soc Nephrol 2004; 15: 241–250.3. Gladman DD, Urowitz MB. SLE-Clinical Features. In: KlippelJH, Dieppe PA, eds. Rheumatology. Mosby 1995; 6.22–6.23.4. Egner W. The use of laboratory tests in the diagnosis ofSLE. J Clin Pathol 2000; 53: 424–432.5. Isenberg DA, Garton M, Reichlin MW, et al. Long term follow-upof autoantibody <strong>pro</strong>files in black female lupus patientsand clinical comparison with Caucasian and Asian patients.Br J Rheumatol 1997; 36: 229–233.6. ter Borg EJ, Horst G, Hummel EJ, et al. Measurement of increasein anti-double-standed DNA antibody levels as a predictorof disease exacerbation in systemic lupus erythematosus.A long term, <strong>pro</strong>spective study. Arthritis Rheum 1990;33: 634–643.7. Horák P, Heřmanová Z, Zadražil J, et al. C1q complementcomponent and antibodies reflect SLE activity and kidney involvement.Clinical Rheumatology, 2006; 25: 532–536.8. Vencovský J. Auto<strong>pro</strong>tilátky u systémového lupus erytematodes.In: Dostál C, Vencovský J, et al. Systémový lupuserythematosus. Medprint 1997: 38–56.9. Walport MJ. Complement and systemic lupus erythematosus.Arthritis Res 2002; 4(Suppl 3): 279–293.10. Shur PH, Wallace D. Overview of the therapy and <strong>pro</strong>gnosisof systemic lupus erythematosus in adults. UpToDate 2009;online, This topic last updated: září 28, 2009.11. Nossent HC, Koldingsnes W. Long-term efficacy of azathioprinetreatment for <strong>pro</strong>liferative lupus nephritis. Rheumatology2000; 39: 969–974.12. Boumpas D, Barez S, Klippel J, et al. Intermittent cyclophosphamidefor the treatment of autoimmune thrompocytopeniain systemic lupus erythematosus. Ann Int Med.1990; 112: 674–677.13. Appel GB, Contreras G, Dooley MA, et al. Mycophenolatemofetil versus cyclophosphamide for induction treatment oflupus nephritis. J Am Soc Nephrol 2009; 20: 1103–1112.14. Falk RJ, Schur P, Appel GA. Treatment of resistant or relapsingdifusse or focal <strong>pro</strong>liferative lupus nephritis. UpToDate2009; online, This topic last updated: červenec 2, 2009.15. Walsh M, James M, Jayne D, Tonelli M, et al. Mycophenolatemofetil for induction therapy of lupus nephritis: A systematicreview and meta-analysis. Clin J Am Soc Nephrol2007; 2: 968–975.16. Melander C, Sallee M, Trolliet P, et al. Rituximab in severelupus nephritis: early B-cell depletion affects long-term renaloutcome. Clin J Am Soc Nephrol 2009; 4: 579–587.17. Boletis JN, Marinaki S, Skalioti C, et al. Rituximab and mycophenolatemofetil for relapsing <strong>pro</strong>liferative lupus nephritis:a long term <strong>pro</strong>spective study. Nephrology Dialysis Transplantation2009; 24(7): 2157–2160.18. Lewis EJ, Hunsicker LG, Lan SP, et al. A controlled trial ofplasmapheresis therapy during severe lupus nephritis. N EnglandJ Med 1992; 326: 1373–1379.Medicína <strong>pro</strong> <strong>praxi</strong> | 2010; 7(4) | www.medicina<strong>pro</strong><strong>praxi</strong>.cz