Set-Out - Sociedade Brasileira de Oftalmologia
Set-Out - Sociedade Brasileira de Oftalmologia Set-Out - Sociedade Brasileira de Oftalmologia
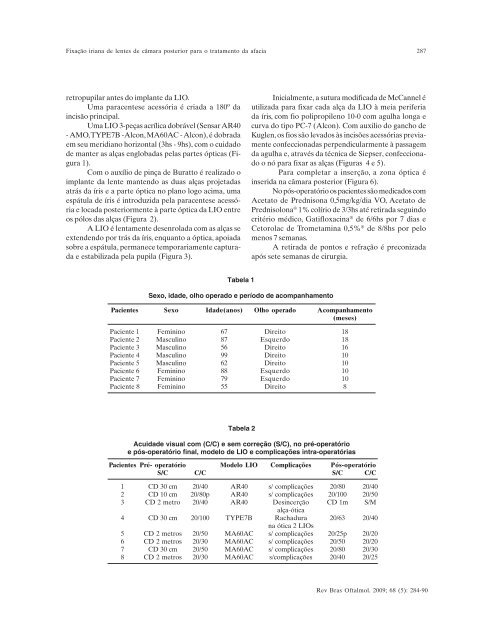
Fixação iriana de lentes de câmara posterior para o tratamento da afacia287retropupilar antes do implante da LIO.Uma paracentese acessória é criada a 180º daincisão principal.Uma LIO 3-peças acrílica dobrável (Sensar AR40- AMO, TYPE7B -Alcon, MA60AC - Alcon), é dobradaem seu meridiano horizontal (3hs - 9hs), com o cuidadode manter as alças englobadas pelas partes ópticas (Figura1).Com o auxílio de pinça de Buratto é realizado oimplante da lente mantendo as duas alças projetadasatrás da íris e a parte óptica no plano logo acima, umaespátula de íris é introduzida pela paracentese acessóriae locada posteriormente à parte óptica da LIO entreos pólos das alças (Figura 2).A LIO é lentamente desenrolada com as alças seextendendo por trás da íris, enquanto a óptica, apoiadasobre a espátula, permanece temporariamente capturadae estabilizada pela pupila (Figura 3).Inicialmente, a sutura modificada de McCannel éutilizada para fixar cada alça da LIO à meia periferiada íris, com fio polipropileno 10-0 com agulha longa ecurva do tipo PC-7 (Alcon). Com auxilio do gancho deKuglen, os fios são levados às incisões acessórias previamenteconfeccionadas perpendicularmente à passagemda agulha e, através da técnica de Siepser, confeccionadoo nó para fixar as alças (Figuras 4 e 5).Para completar a inserção, a zona óptica éinserida na câmara posterior (Figura 6).No pós-operatório os pacientes são medicados comAcetato de Prednisona 0,5mg/kg/dia VO, Acetato dePrednisolona ® 1% colírio de 3/3hs até retirada seguindocritério médico, Gatifloxacina ® de 6/6hs por 7 dias eCetorolac de Trometamina 0,5% ® de 8/8hs por pelomenos 7 semanas.A retirada de pontos e refração é preconizadaapós sete semanas de cirurgia.Tabela 1Sexo, idade, olho operado e período de acompanhamentoPacientes Sexo Idade(anos) Olho operado Acompanhamento(meses)Paciente 1 Feminino 67 Direito 18Paciente 2 Masculino 87 Esquerdo 18Paciente 3 Masculino 56 Direito 16Paciente 4 Masculino 99 Direito 10Paciente 5 Masculino 62 Direito 10Paciente 6 Feminino 88 Esquerdo 10Paciente 7 Feminino 79 Esquerdo 10Paciente 8 Feminino 55 Direito 8Tabela 2Acuidade visual com (C/C) e sem correção (S/C), no pré-operatórioe pós-operatório final, modelo de LIO e complicações intra-operatóriasPacientes Pré- operatório Modelo LIO Complicações Pós-operatórioS/C C/C S/C C/C1 CD 30 cm 20/40 AR40 s/ complicações 20/80 20/402 CD 10 cm 20/80p AR40 s/ complicações 20/100 20/503 CD 2 metro 20/40 AR40 Desincerção CD 1m S/Malça-ótica4 CD 30 cm 20/100 TYPE7B Rachadura 20/63 20/40na ótica 2 LIOs5 CD 2 metros 20/50 MA60AC s/ complicações 20/25p 20/206 CD 2 metros 20/30 MA60AC s/ complicações 20/50 20/207 CD 30 cm 20/50 MA60AC s/ complicações 20/80 20/308 CD 2 metros 20/30 MA60AC s/complicações 20/40 20/25Rev Bras Oftalmol. 2009; 68 (5): 284-90
288Ferreira ALL, Paulino LV, Rehder JRCLOs dados analisados ao fim do acompanhamentoforam: acuidade visual pré-operatória e pós-operatóriafinal, com e sem correção e complicações intra e pósoperatórias.RESULTADOSOito olhos de 8 pacientes afácicos que preencheramos critérios de inclusão e exclusão, foram submetidosà fixação iriana de LIO de câmara posterior comsucesso, cinco tiveram o procedimento realizado em olhodireito (62,5%) e três em olho esquerdo (37,5%), comacompanhamento de 12,1 ± 5 meses. Média de idade de73 ± 18 anos. Quatro pacientes eram homens (50%) equatro mulheres (50%) (Tabela 1).Quatro pacientes tiveram implantadas LIOsMA60AC (Alcon), três Sensar AR40 (AMO) e um Type7B (Alcon) (Tabela 2).Duas (25%) das 8 cirurgias apresentaram complicaçõesintra-operatórias, ambas relacionadas com aLIO. O paciente 3, apresentou desinserção alça-ótica nomomento do implante da lente (Sensar AR40 – AMO)sendo necessário ampliação da incisão e substituição damesma, evoluindo no pós-operatório com ceratopatiabolhosa do pseudo-fácico. O paciente 4 apresentou comointercorrência rachadura na região central da ótica dasduas LIOs iniciais (Type7B – Alcon), sendo necessário oimplante de uma terceira lente, do mesmo modelo, dobrando-ao mínimo possível. Evoluiu no pós-operatóriocom aumento da pressão intra-ocular controlada commedicamentos tópicos antiglaucomatosos (Tabela 2).Nenhum paciente apresentou descentralização daLIO, ruptura, desinserção da sutura iriana, formação desinéquia anterior periférica sobrejacente à região dasutura, hemorragia vítrea, edema macular cistóide, oudemais alterações retinianas.Dos oito pacientes, apenas um (12,5%) (paciente3) não apresentou melhora na acuidade visual após acirurgia devido à ceratopatia bolhosa. Dos 7 (87,5%)restantes, todos apresentaram melhor acuidade visualcorrigida igual ou superior à 20/50, destes. quatro (50%)com visão melhor ou igual à 20/30 (Tabela 2).DISCUSSÃOExistem poucos grandes estudos que abordam afixação iriana de câmara posterior. Muitos destes incluemtécnicas antigas e mais complexas.Em 1994, utilizando uma grande incisão limbar(7mm), LIO rígida de câmara posterior com 4fenestrações na ótica e sutura na meia periferia iriana,Navia-Aray reportou excelentes resultados visuais nosquais 93% dos pacientes apresentaram acuidade visualigual ou superior à pré-operatória, sendo 63% 20/40 oumelhor, sem a ocorrência de complicações significativasno segmento anterior em 30 olhos. (10) Quatro pacientesapresentaram discreta dispersão de pigmento eum evoluiu com edema macular cistóide persistente.Nenhum paciente desenvolveu edema corneano, tilt ousubluxação da LIO, irite, endoftalmite ou descolamentode retina em um acompanhamento de 40 meses.Hoh et al reportaram uma melhora na acuidadevisual após técnica de fixação iriana com LIO de 7mm e2 fenestrações na ótica em 27 dos 30 olhos, sem maiorescomplicações 11 .Zeh et Price utilizando a mesma lente e uma técnicade fixação através de incisão limbar conseguiram82,1% de acuidade visual igual ou superior a 20/80 e57,1% 20/40, ou melhor 12 .Destes estudos, complicações relacionadas à proximidadeda LIO a íris posterior incluindo dispersão depigmento, evolução de glaucoma, irites crônica e edemamacular cistóide parecem ser mínimas e não superioresa outras técnicas de fixação 13 .Em 2003 associando uma pequena incisãocorneana à técnica de McCannel modificada por Siepers,que possibilita a confecção do nó sem a abertura da câmaraanterior 5 , Condon tornou mais simples a fixaçãoiriana de LIOs de câmara posterior por permitir a realizaçãoda técnica cirúrgica em um sistema fechado, commenor flutuação da pressão intra-ocular sem a necessidadede grandes incisões corneanas ou limbares 6 .Em nosso estudo optamos por esta técnica pelasseguintes vantagens: posicionamento seguro da LIOdurante a passagem da sutura devido à captura óptica,ausência de contato entre a sutura e a ótica, cuja fricçãocom o polimetilmetacrilato (PMMA) poderia resultarem uma quebra tardia da sutura, passagem da agulhapela periferia iriana cujos vasos radiais encapsulados ede menor calibre diminuem o risco de sangramento.Uma das preocupações com esta técnica consisteno risco de uma captura óptica inadequada pela íris levandoa perda da LIO posteriormente durante a confecçãoda sutura. Uma estratégia para diminuir o risco foi autilização de espátula de íris sob a LIO durante sua aberturaaté a estabilização da ótica sobre a iris. Também foiutilizado cloreto de carbacol 0,1mg/ml no intra-operatóriopara minimizar o efeito midriático causado pelaanestesia, garantindo a miose necessária para uma capturaóptica eficaz.Das 8 cirurgias, nenhuma apresentou capturaRev Bras Oftalmol. 2009; 68 (5): 284-90
- Page 1: Drusas de papila evidenciadas com s
- Page 4 and 5: RevistaBrasileira deOftalmologia255
- Page 6 and 7: EDITORIAL257Excelência em cirurgia
- Page 8 and 9: ARTIGO ORIGINAL 259Avaliação de S
- Page 10 and 11: Avaliação de Sistema de Leitura P
- Page 12 and 13: Avaliação de Sistema de Leitura P
- Page 14 and 15: Avaliação da aplicabilidade e do
- Page 16 and 17: Avaliação da aplicabilidade e do
- Page 18 and 19: Avaliação da aplicabilidade e do
- Page 20 and 21: ARTIGO ORIGINAL 271Estesiometria co
- Page 22 and 23: Estesiometria corneana pós cirurgi
- Page 24 and 25: Estesiometria corneana pós cirurgi
- Page 26 and 27: Estesiometria corneana pós cirurgi
- Page 28 and 29: Função visual de crianças pseudo
- Page 30 and 31: Função visual de crianças pseudo
- Page 32 and 33: Função visual de crianças pseudo
- Page 34 and 35: Fixação iriana de lentes de câma
- Page 38 and 39: Fixação iriana de lentes de câma
- Page 40 and 41: ARTIGO ORIGINAL 291Estudo comparati
- Page 42 and 43: Estudo comparativo entre imagens ul
- Page 44 and 45: Estudo comparativo entre imagens ul
- Page 46 and 47: Estudo comparativo da ação da tox
- Page 48 and 49: Estudo comparativo da ação da tox
- Page 50 and 51: Estudo comparativo da ação da tox
- Page 52 and 53: Estudo comparativo da ação da tox
- Page 54 and 55: Síndrome do ápice orbitário caus
- Page 56 and 57: Síndrome do ápice orbitário caus
- Page 58 and 59: ARTIGO DE REVISÃO 309Avaliação o
- Page 60 and 61: Avaliação ocular multimodal em do
- Page 62 and 63: Avaliação ocular multimodal em do
- Page 64 and 65: Avaliação ocular multimodal em do
- Page 66 and 67: Avaliação ocular multimodal em do
- Page 68 and 69: 319garismos arábicos entre parênt
Fixação iriana <strong>de</strong> lentes <strong>de</strong> câmara posterior para o tratamento da afacia287retropupilar antes do implante da LIO.Uma paracentese acessória é criada a 180º daincisão principal.Uma LIO 3-peças acrílica dobrável (Sensar AR40- AMO, TYPE7B -Alcon, MA60AC - Alcon), é dobradaem seu meridiano horizontal (3hs - 9hs), com o cuidado<strong>de</strong> manter as alças englobadas pelas partes ópticas (Figura1).Com o auxílio <strong>de</strong> pinça <strong>de</strong> Buratto é realizado oimplante da lente mantendo as duas alças projetadasatrás da íris e a parte óptica no plano logo acima, umaespátula <strong>de</strong> íris é introduzida pela paracentese acessóriae locada posteriormente à parte óptica da LIO entreos pólos das alças (Figura 2).A LIO é lentamente <strong>de</strong>senrolada com as alças seexten<strong>de</strong>ndo por trás da íris, enquanto a óptica, apoiadasobre a espátula, permanece temporariamente capturadae estabilizada pela pupila (Figura 3).Inicialmente, a sutura modificada <strong>de</strong> McCannel éutilizada para fixar cada alça da LIO à meia periferiada íris, com fio polipropileno 10-0 com agulha longa ecurva do tipo PC-7 (Alcon). Com auxilio do gancho <strong>de</strong>Kuglen, os fios são levados às incisões acessórias previamenteconfeccionadas perpendicularmente à passagemda agulha e, através da técnica <strong>de</strong> Siepser, confeccionadoo nó para fixar as alças (Figuras 4 e 5).Para completar a inserção, a zona óptica éinserida na câmara posterior (Figura 6).No pós-operatório os pacientes são medicados comAcetato <strong>de</strong> Prednisona 0,5mg/kg/dia VO, Acetato <strong>de</strong>Prednisolona ® 1% colírio <strong>de</strong> 3/3hs até retirada seguindocritério médico, Gatifloxacina ® <strong>de</strong> 6/6hs por 7 dias eCetorolac <strong>de</strong> Trometamina 0,5% ® <strong>de</strong> 8/8hs por pelomenos 7 semanas.A retirada <strong>de</strong> pontos e refração é preconizadaapós sete semanas <strong>de</strong> cirurgia.Tabela 1Sexo, ida<strong>de</strong>, olho operado e período <strong>de</strong> acompanhamentoPacientes Sexo Ida<strong>de</strong>(anos) Olho operado Acompanhamento(meses)Paciente 1 Feminino 67 Direito 18Paciente 2 Masculino 87 Esquerdo 18Paciente 3 Masculino 56 Direito 16Paciente 4 Masculino 99 Direito 10Paciente 5 Masculino 62 Direito 10Paciente 6 Feminino 88 Esquerdo 10Paciente 7 Feminino 79 Esquerdo 10Paciente 8 Feminino 55 Direito 8Tabela 2Acuida<strong>de</strong> visual com (C/C) e sem correção (S/C), no pré-operatórioe pós-operatório final, mo<strong>de</strong>lo <strong>de</strong> LIO e complicações intra-operatóriasPacientes Pré- operatório Mo<strong>de</strong>lo LIO Complicações Pós-operatórioS/C C/C S/C C/C1 CD 30 cm 20/40 AR40 s/ complicações 20/80 20/402 CD 10 cm 20/80p AR40 s/ complicações 20/100 20/503 CD 2 metro 20/40 AR40 Desincerção CD 1m S/Malça-ótica4 CD 30 cm 20/100 TYPE7B Rachadura 20/63 20/40na ótica 2 LIOs5 CD 2 metros 20/50 MA60AC s/ complicações 20/25p 20/206 CD 2 metros 20/30 MA60AC s/ complicações 20/50 20/207 CD 30 cm 20/50 MA60AC s/ complicações 20/80 20/308 CD 2 metros 20/30 MA60AC s/complicações 20/40 20/25Rev Bras Oftalmol. 2009; 68 (5): 284-90