You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
<strong>Medisch</strong> <strong>Journaal</strong><br />
Een unieke vorm van<br />
leverchirurgie<br />
Kauwgom kauwen na<br />
colorectale ingreep<br />
De arts als coach op<br />
afstand<br />
JAARGANG 46 - NUMMER 2 - <strong>2017</strong>
Uitgave van de medische staf Máxima <strong>Medisch</strong> Centrum<br />
Inhoudsopgave<br />
JAARGANG 46 - NUMMER 2 - <strong>2017</strong><br />
47<br />
49<br />
50<br />
54<br />
58<br />
62<br />
68<br />
70<br />
74<br />
77<br />
80<br />
82<br />
85<br />
86<br />
Editorial<br />
NO DOUBT<br />
Column<br />
…een fijn paar schoenen…<br />
Onderzoeken<br />
Leverchirurgie in Máxima <strong>Medisch</strong> Centrum. J. Ruiterkamp, J.R.L. Krumeich, R.M.H. Roumen, G.D. Slooter,<br />
V.A.A. Heldens, J.W.H. Kruimer, L.H.J. Simkens, W.K.G. Leclercq<br />
Foetale monitoring middels het niet-invasieve foetale ECG: een demonstratie van verschillende casus. I.<br />
Roest, M.M. Goorts, C. Lempersz, R. Vullings*, M.E.M.H. Westerhuis, S.G. Oei<br />
Preoperatieve beïnvloedbare risicofactoren voor complicaties na colorectale chirurgie: de waarde van<br />
prehabilitatie. S. J. van Rooijen, F. Carli, S. O. Dalton, C. Johansen, J. Dieleman, R.M.H. Roumen, G.D. Slooter,<br />
Langetermijnresultaten van chirurgie voor traumatische of idiopathische coccygodynie in de periode 1980-<br />
2009. J, Berghuis, P. Roumen, S. Houterman, O. R. van Driel, J. Charbon, R. Roumen, M. Scheltinga<br />
Beeldspraak<br />
Schokken bij aanraken. P.J. van den Berg, F.H.M. van Herpen, F.G. Roos<br />
CAT in ‘t bakkie<br />
Effect op darmperistaltiek van kauwgom kauwen na colorectale chirurgie. J.A.C. van Limpt –Stappaerts<br />
Casuïstiek<br />
Een kind met chorea van Sydenham. I.H. de Lange, L.J.J.C. Wagener-Schimmel, J. Heuser, I.A. Bertrams-<br />
Maartens<br />
Spontane blauwe vinger syndroom. K. van Someren, Y. Admiraal – van de Pas<br />
Interview<br />
Michiel Winkes: Hoge druk belemmert de sport<br />
Afdeling belicht: Flow<br />
Beter zelfmanagement door telebegeleiding in hart- en COPD-zorg<br />
Arts anders<br />
Traumachirurg William van Dijk<br />
MMC in het nieuws<br />
Colofon<br />
hoofdredacteur dr. E.A. Boss, gynaecoloog eindredacteur dr. P.H.M. Kuijper, laboratoriumspecialist redactie mw. N. Hermans,<br />
mw. L. Simkens, oncoloog, dr. L.M.C.L. Fossion, uroloog, dr. R.J.A.M. Verbunt, cardioloog, mw. P.J. van den Berg, neuroloog,<br />
mw dr. J. Dieleman, epidemioloog, dr. F. van Dielen, chirurg, mw. dr. N. Papen fotografie Bram Saeys, John Peters en Charlotte Grips<br />
redactiebureau <strong>Medisch</strong> <strong>Journaal</strong> Máxima <strong>Medisch</strong> Centrum | postbus 90052, 5600 PD Eindhoven | Telefoon 040 8886781<br />
e-mail: nadine.hermans@mmc.nl uitgever en acquisitie Multiplus bv | Stationsweg21, 9201 GG Drachten | Telefoon 0512 - 204 100<br />
www.multiplusdrachten.nl opmaak Maurice de Jong<br />
Alle rechten voorbehouden. Niets uit deze uitgave mag worden overgenomen zonder schriftelijke toestemming van de uitgever.<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
45
Editorial<br />
NO DOUBT<br />
Jaren geleden stond er in mijn lijfblad, de Donald Duck, een grappige<br />
tekst. Aan Donald werd gevraagd: “Twijfelt u weleens?”. Daarop<br />
antwoord Donald: “Ja….uhmm….tsjaaaa…nou …ehhh…..nee …nooit<br />
.….geloof ik!”<br />
Deze zin schoot door mijn hoofd toen ik mijzelf tijdens een<br />
spaarzaam momentje in het middaguur trakteerde op een nèt iets te<br />
gezond broodje en er bij het bestellen wat tijd overheen ging tot ik er<br />
uit was of die ongezonde snack er ook nog bijbesteld zou worden. In<br />
deze, voor mijn gevoel, luttele seconden bedenktijd scrolde ik dus<br />
even in gedachten de rest van de agenda van die dag door. Nadat ik<br />
tot de conclusie was gekomen dat er niet samen met het thuisfront<br />
gegeten kon worden die avond was de snack ook nog de mijne.<br />
Maar mijn twijfel had te lang geduurd en was ook de altijd goed<br />
gestemde medewerkster van ons in-house restaurant niet ontgaan.<br />
“Ik dacht dat een dokter nooit mocht twijfelen” riep ze vrij luid. Dit<br />
vond ik een aardige aanname. Was nu ècht het idee dat dokters nooit<br />
twijfelen, of niet zouden mogen twijfelen? Wat is twijfel eigenlijk? Is<br />
twijfel juist niet functioneel en geeft het de kans om nog even snel<br />
voor een besluit de balans van de gevolgen hiervan op te maken?<br />
Zelfs in acute situaties heroverwegen we toch altijd nog even. Zouden<br />
we zonder een moment van twijfel juist niet te vaak beslissingen<br />
nemen waarbij we de gevolgen niet goed hebben overzien? Is het niet<br />
zo dat je als dokter twijfelt net als ieder ander maar dat we geleerd<br />
hebben sneller te overdenken waardoor het minder opvalt?<br />
dr. Erik Boss, hoofdredacteur<br />
Ik twijfel dagelijks op vele momenten bij diverse soorten medische<br />
besluiten. Maar waarschijnlijk hebben we inderdaad aangeleerd om<br />
deze twijfel zodanig snel in een daadwerkelijk besluit om te zetten<br />
dat de buitenwereld en misschien wij voor onszelf ook wel in de<br />
veronderstelling zijn nooit te twijfelen. Dus is het idee dat een<br />
twijfelende dokter mogelijk de suggestie van minder daadkracht<br />
opwekt? Snel denken (lees snel twijfelen) daarentegen is dus<br />
blijkbaar de overlevingsstrategie die de kordate dokter zich heeft<br />
aangeleerd om aan het verwachte beeld te voldoen. Na deze korte<br />
overpeinzingen wandelend door onze MMC gangen ben ik ieder<br />
geval “ongetwijfeld” weer gewoon snel verder gegaan met het<br />
middag-spreekuur.<br />
Veel leesplezier!<br />
Erik Boss<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
47
Column<br />
…een fijn paar schoenen…<br />
…al vroeg werd ik als arts gewezen op het grote belang van goed<br />
schoeisel, of het nu was voor de diabeet of voor de revaliderende<br />
claudicant met knikvoet, spreidvoet, platvoet of holvoet, “schoenen<br />
moeten goed zitten, bij de tenen niet te ruim en niet te strak, een<br />
comfortabel voetbed, en met een goed omsluitende hak…”<br />
…ook mijn ouders zaten altijd te miepen over het nut van ‘goed<br />
schoeisel voor stoere jongens’, dan werd ik als 10-jarige tegen mijn<br />
zin op de vrije zaterdagmiddag meegedwongen naar de lokale<br />
Schoenenreus, eindeloos passen, in de winkel rennen mocht natuurlijk<br />
niet, maar stilstaan!, voor de spiegel wisselend op de hakken en<br />
tenen wiegen. “Glij je erg naar voren? het zijn echt prachtige Clarks,<br />
moet je kijken, wat een dikke zool, zo zacht van binnen, daar kun je<br />
nog tijdenlang mee vooruit…”, en zo liep ik met een rode kop van<br />
schaamte met een doos foeilelijke juchtleren schoenen ‘goed voor de<br />
aankomende jaren’ naar huis toe, natuurlijk veel te laat voor het voetballen<br />
met m’n vriendjes….<br />
…als student liep ik het liefst op gympen, met gaten, kapotte veters,<br />
vlekken, soms legerkistjes, en dan ben je opeens chirurg, en wel een<br />
fanatiek fietsende vaatchirurg. De voeten iedere dag in fietsschoentjes<br />
met metalen zoolplaatjes, in de ochtend en avond klakkend hele<br />
einden door de holle ziekenhuisgangen. Ik trok nogal wat aandacht<br />
met dat geklepper, regelmatig opmerkingen zoals “he dok, naaldhakken<br />
heb je, waar is nu je tasje…?”<br />
…op vakantie in Griekenland zag ik toen een bak met spotgoedkope<br />
rubberen waterschoenen, om mee te zwemmen en zee-egelproof,<br />
maar ook prima om in het fietsenhok aan te trekken als vervanging<br />
van mijn fietsschoentjes, zodat ik in de vroege morgen toch nog<br />
enigszins geruisloos op rubberen schoeisel het ziekenhuis door naar<br />
mijn kamer kon lopen, geen ongewilde aandacht trekkend…<br />
Ik kwam er met mijn rechtervoet ook nooit zo gemakkelijk in, en ook<br />
het draagcomfort was niet optimaal, totdat ik laatst toevallig op de<br />
zolen keek, en bleek dat beide stappers wel heel erg veel op elkaar<br />
leken, sterker nog, ze waren volledig identiek, beide maat 45 en beide<br />
links…<br />
Marc Scheltinga<br />
m.scheltinga@mmc.nl<br />
…zo heb ik in deze Helleense waterschoenen jarenlang van fietsenhok<br />
naar werkkamer gestiefeld, maar echt lekker zaten ze eigenlijk nooit.<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
49
Onderzoek<br />
18 jaar ervaring: resultaten en nieuwe ontwikkelingen<br />
Leverchirurgie in Máxima <strong>Medisch</strong> Centrum<br />
Auteurs<br />
dr. J. Ruiterkamp, AIOS chirurgie, J.R.L. Krumeich, ANIOS chirurgie*, dr. R.M.H. Roumen, dr. G.D. Slooter, beiden chirurg, V.A.A. Heldens,<br />
anesthesioloog, J.W.H. Kruimer, radioloog, dr. L.H.J. Simkens, internist-oncoloog, W.K.G. Leclercq, chirurg.<br />
Trefwoorden<br />
Lever, Chirurgie, Oncologie<br />
Samenvatting<br />
De leverchirurgie in Máxima <strong>Medisch</strong> Centrum (MMC) heeft sinds de start 18 jaar geleden een grote ontwikkeling doorgemaakt. In dit<br />
artikel wordt een overzicht gepresenteerd van de perioperatieve en lange termijnresultaten van deze voor de regio unieke vorm van<br />
chirurgie in MMC. Er kan worden geconcludeerd dat er steeds meer leveroperaties worden verricht, dat er meer gebruik wordt gemaakt<br />
van minimaal invasieve procedures en dat multidisciplinaire zorg en innovatieve ontwikkelingen er toe hebben geleid dat steeds meer<br />
patiënten topzorg krijgen in ons centrum. Dit geldt met name voor patiënten met colorectale levermetastasen, zij hebben een relatief<br />
goede prognose.<br />
Inleiding<br />
In de regio zuidoost Nederland zijn er regionale afspraken voor de<br />
oncologische zorg. Dit betekent dat, onafhankelijk van het initiële<br />
ziekenhuis, patiënten in het vervolg traject de juiste behandeling in<br />
het juiste ziekenhuis krijgen. Voor de chirurgische oncologie is Máxima<br />
<strong>Medisch</strong> Centrum (MMC) het regionaal centrum voor onder andere<br />
long- en levermetastasechirurgie bij coloncarcinoom, bijnierpathologie,<br />
melanomen, sarcomen en neuro-endocriene tumoren. In<br />
de functie van levercentrum zijn de afgelopen 18 jaar ruim 700<br />
leveroperaties uitgevoerd voor zowel maligne als benigne laesies. In<br />
die tijd hebben verschillende veranderingen plaatsgevonden.<br />
Indicaties voor chirurgie zijn verruimd en het aantal operaties is<br />
toegenomen. Ook hebben laparoscopie en andere minimaal invasieve<br />
behandelmethoden hun intrede gedaan binnen deze specifieke vorm<br />
van chirurgie.<br />
Historie<br />
Leverchirurgie werd zeer lange tijd als onmogelijk gezien. De lever is<br />
zeer goed doorbloed en heeft een complexe anatomie. Bloed stroomt<br />
vanuit de darmen via de lever richting het hart. Het galwegstelsel met<br />
verbinding richting pancreas, omliggende organen als de bijnier en<br />
structuren zoals de vena cava en het diafragma zorgen voor een<br />
complexe anatomie met vele peroperatieve valkuilen. Tot halverwege<br />
de 20e eeuw werden wereldwijd incidenteel leveroperaties uitgevoerd.<br />
Daarbij ging het meestal om verwondingen waarbij de lever voor een<br />
deel uit een wond prolabeerde of om abcessen die gedraineerd<br />
moesten worden. De eerste officiële beschrijvingen van een electieve<br />
leverresectie door middel van een laparotomie dateert uit 1886. In de<br />
daarop volgende jaren werd er vaker leverchirurgie uitgevoerd, waarbij<br />
de mortaliteit hoog bleef. Veel later, rond en na de Tweede<br />
Wereldoorlog steeg de ervaring met deze vorm van chirurgie. Pas in<br />
1957 werd de chirurgische anatomie voor het eerst nauwkeurig<br />
beschreven door Couinaud 1 . En nog geen 20 jaar geleden werd<br />
internationaal een anatomische indeling vastgelegd. Betere<br />
anatomische kennis, de opkomst van moderne anesthesietechnieken<br />
en de ontwikkeling van echografie leidden er toe dat er veiliger<br />
geopereerd kon worden. Ook schuivende indicaties zorgden voor meer<br />
patiënten die in aanmerking kwamen, waarbij niet alleen primaire<br />
leverkanker maar ook (colorectale) levermetastasen en benigne<br />
afwijkingen zijn een indicatie voor operatief ingrijpen gaan vormen.<br />
Leverchirurgie in MMC<br />
In 1999 werd leverchirurgie in het toenmalige Sint Jozef Ziekenhuis te<br />
Veldhoven een speerpunt. Tot die tijd werd leverchirurgie in vrijwel alle<br />
ziekenhuizen in de regio sporadisch verricht. In een voor die tijd zeer<br />
vooruitstrevend traject van het Integraal Kankercentrum Zuid (IKZ) om<br />
de chirurgische zorg voor slokdarm-, lever- en pancreaschirurgie te<br />
concentreren werd Veldhoven samen met Breda één van de<br />
leverchirurgiecentra in Brabant. Fred Croiset van Uchelen en Rudi<br />
Roumen waren de chirurgen die het lever-initiatief naar zich toe<br />
trokken. Inmiddels is het IKZ opgegaan in het IKNL, is het<br />
Jozefziekenhuis onderdeel van MMC, is Croiset van Uchelen met<br />
pensioen en zijn de huidige leverchirurgen Rudi Roumen, Gerrit<br />
Slooter en Wouter Leclercq. De oncologische zorg is nog steeds een<br />
van de belangrijkste speerpunten van MMC. De ontwikkeling van het<br />
regionaal centrum was niet mogelijk geweest zonder de actieve<br />
betrokkenheid van anesthesiologen, oncologen, maag-darmleverartsen,<br />
endocrinologen, pathologen, radiologen en nucleair<br />
geneeskundigen die allen deel uitmaken van het behandelteam. Om<br />
deze zorg binnen de regio nog verder te verbeteren is recent een nieuw<br />
samenwerkingsverband opgezet: het Oncologisch Netwerk Zuidoost-<br />
Nederland (OncoZON). De tien deelnemende centra hebben<br />
afgesproken alle leverchirurgie in de regio zuidoost Nederland te<br />
concentreren in enkele geselecteerde centra, waaronder MMC.<br />
*Thans werkzaam in Radboud Universitair <strong>Medisch</strong> Centrum Nijmegen<br />
Correspondentie: jetske.ruiterkamp@mmc.nl<br />
50
Onderzoek<br />
Technische aspecten<br />
Bij een leveroperatie is preoperatieve planning door middel van<br />
computer tomografie (CT) of magnetische resonantie imaging (MRI)<br />
van groot belang. Daarmee wordt bepaald waar in de lever de<br />
afwijkingen zitten die gereseceerd moet worden en welke belangrijke<br />
anatomische structuren zich daarbij in de buurt bevinden. Tevens kan<br />
door middel van volumemeting bepaald worden hoeveel leverweefsel<br />
na de resectie resteert. Bij deze preoperatieve analyse hoort soms het<br />
maken van een PET-scan (positron emissie tomografie), met name om<br />
extrahepatische ziekte aan te tonen of uit te sluiten. Vervolgens<br />
worden alle patiënten besproken in een online te volgen<br />
multidisciplinair overleg van het leverteam. Leverchirurgie kan via een<br />
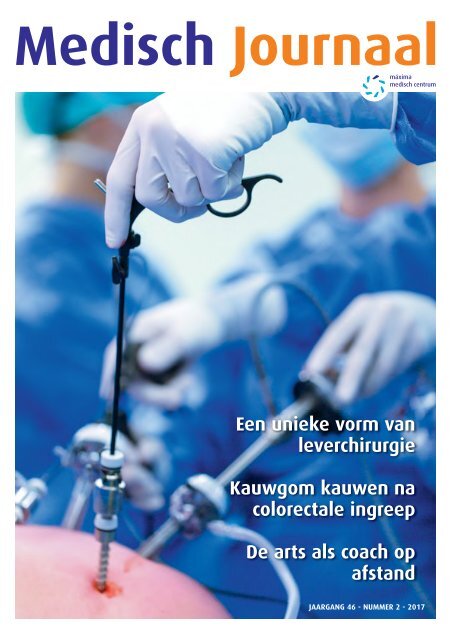
subcostale incisie (open, zie figuur 1) of via een kijkoperatie techniek<br />
(laparoscopisch, zie voorpagina) verricht worden. De procedure is in<br />
essentie gelijk. Aan het begin van de operatie moet de lever eerst<br />
worden gemobiliseerd. Dit houdt in dat de lever los gemaakt moet<br />
worden van diafragma, buikwand en retroperitoneum. Dit gebeurt<br />
vaak tot zeer centraal, tot op de vena cava. Niet alleen dient er<br />
rekening te worden gehouden met de arteriële vaatvoorziening en<br />
veneuze afvloed, ook de vena portae en zijn aftakkingen en de<br />
galwegen moeten verzorgd worden bij een resectie. Intra-operatieve<br />
echo is hierbij van dienst en helpt met het lokaliseren van de<br />
afwijkingen. Omdat de lever een goed gevasculariseerd orgaan is, is<br />
een bloeding een van de gevreesde peroperatieve complicaties.<br />
Verschillende moderne chirurgische apparatuur en instrumenten, zoals<br />
de druppelcoagulator die in MMC is ontwikkeld, hebben de kans<br />
hierop aanzienlijk verkleind. Postoperatief verblijven patiënten 1-7<br />
dagen in het ziekenhuis. Bij een open procedure krijgen zij epidurale<br />
pijnstilling tot in principe drie dagen na de operatie. De zorg is er op<br />
gericht patiënten snel te laten eten en te mobiliseren, het<br />
zogenaamde Enhanced Recovery After Surgery dat vanuit de<br />
colorectale chirurgie is doorontwikkeld voor leverchirurgie (L-ERAS).<br />
Uniek van de lever is dat rond de 70% van het leverweefsel kan<br />
worden weggenomen zonder dat er grote kans is op leverfalen. De<br />
lever regenereert binnen enkele weken. Drie maanden na de operatie<br />
wordt er een MRI van de lever gemaakt ter controle. Indien patiënten<br />
vanuit de regio verwezen waren worden zij daarna vervolgd in het<br />
initiële ziekenhuis.<br />
Colorectale levermetastasen<br />
Het merendeel van de patiënten die een leveroperatie ondergaan,<br />
hebben colorectale levermetastasen (CRLM). Zij komen in aanmerking<br />
Figuur 1. Open leverchirurgie anno 2007<br />
voor een operatie indien vooraf bepaald is dat alle metastasen<br />
verwijderd kunnen worden of wanneer er alleen sprake is van beperkte<br />
extrahepatische ziekte, zoals longmetastasen. De vijfjaarsoverleving<br />
van patiënten die deze behandeling ondergaan is in de literatuur 30-<br />
50%. Dit staat tegenover een mediane overleving van 2 tot 2,5 jaar<br />
bij patiënten met gemetastaseerde ziekte die alleen systemische<br />
therapie krijgen, met nagenoeg geen patiënten die in leven zijn na 5<br />
jaar 3 . Zonder behandeling overlijden patiënten meestal binnen 6 tot<br />
12 maanden 4 . Leverchirurgie levert bij een deel van de patiënten met<br />
CRLM dus een enorme winst op. Het andere deel krijgt recidief ziekte<br />
in de lever of longen waarbij opnieuw opereren tot de mogelijkheden<br />
kan behoren. Bij andere patiënten ontwikkelingen zich helaas<br />
metastasen elders waardoor chirurgie niet meer zinvol is.<br />
Onderzoeksdoel<br />
Doel van dit onderzoek is een overzicht te presenteren van de<br />
perioperatieve en lange termijnresultaten van de leverchirurgie in<br />
MMC in de periode 2000-2015 en een vooruitblik te geven op<br />
toekomstige ontwikkelingen.<br />
Patiënten en methoden<br />
Wij beschrijven in een retrospectieve cohortstudie alle patiënten die in<br />
MMC geopereerd werden voor leveraandoeningen in de periode<br />
2000-2015. Perioperatieve en lange termijnresultaten werden in een<br />
database opgeslagen. In drie periodes van 6, 5 en 5 jaar (2000-2005,<br />
Tabel 1. Perioperatieve gegevens leverchirurgie voor colorectale levermetastasen per periode<br />
Periode<br />
Aantal<br />
operaties<br />
VPE<br />
Solitaire<br />
metastase<br />
Synchrone<br />
metastase<br />
2e/3e/4e/<br />
operatie<br />
RFA<br />
30 dagen<br />
mortaliteit<br />
Bloedverlies<br />
(ml, mediaan)<br />
Opnameduur<br />
(dagen)<br />
2000-2005<br />
85<br />
1 (1%)<br />
43 (51%)<br />
40 (47%)<br />
4/0/0<br />
23<br />
4 (4,7%)<br />
1500<br />
10<br />
2006-2010<br />
160<br />
7 (4%)<br />
71 (44%)<br />
85 (53%)<br />
15/3/0<br />
27<br />
1 (0,06%)<br />
900<br />
8<br />
2011-2015<br />
252<br />
17 (7%)<br />
110 (44%)<br />
128 (51%)<br />
37/10/3<br />
59<br />
2 (0,8%)<br />
500<br />
7<br />
VPE = Vena portae embolisatie, RFA = radiofrequente ablatie tijdens leveroperatie, 2e/3e/4e operatie = aantal patiënten dat voor 2e, 3e,<br />
of 4e keer leverchirurgie onderging<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong> 51
Onderzoek<br />
2006-2010, 2011-2015) werden de ontwikkelingen nader<br />
geanalyseerd. Hierbij werd met name gekeken naar ontwikkelingen in<br />
aantallen operaties, indicaties en perioperatieve complicaties. Voor<br />
zover mogelijk werd ook de oncologische follow-up nader bekeken.<br />
Resultaten<br />
In totaal werden in deze 15-jarige periode bij 590 patiënten 692<br />
leveroperaties uitgevoerd. Er was duidelijk sprake van een toename<br />
van het aantal operaties van 121 in de eerste zes jaar naar 331 in de<br />
meest recente periode. In deze drie opeenvolgende perioden waren<br />
een aantal kenmerken vergelijkbaar. Dit betrof de man-vrouw<br />
verdeling, met 61% man. De mediane leeftijd ten tijde van een<br />
operatie was gemiddeld 63 jaar. Het percentage patiënten uit de<br />
regio verwezen naar MMC bleef ongeveer de helft van het totaal<br />
aantal patiënten. Tenslotte bedroeg het percentage operaties dat<br />
uitgevoerd was in verband met CRLM 72% (figuur 2).<br />
Figuur 2. Indicaties voor leverchirurgie van 2000 tot 2015,<br />
CRC= colorectaal carcinoom<br />
In deze 15 jaar zijn er 497 operaties uitgevoerd in verband met CRLM,<br />
ongeveer de helft daarvan is geopereerd in de laatste periode (tabel<br />
1). Het aantal patiënten met synchroon gemetastaseerde ziekte bleef<br />
gelijk. Het aantal complexe operaties is toegenomen, gezien de<br />
afname van het aantal operaties bij patiënten met een solitaire<br />
metastase en de toename van het aantal patiënten dat voor de<br />
resectie behandeld is met vena portae embolisatie (VPE, zie nieuwe<br />
ontwikkelingen). Ook het aantal patiënten dat opnieuw geopereerd<br />
werd na eerdere leverchirurgie nam fors toe. Er zijn steeds meer<br />
patiënten minimaal invasief behandeld door middel van<br />
laparoscopische chirurgie of radiofrequente ablatie (RFA, zie nieuwe<br />
ontwikkelingen). De postoperatieve 30 dagen mortaliteit is aanzienlijk<br />
gedaald, even als het mediane bloedverlies per procedure. Ook de<br />
mediane opnameduur is van 10 dagen in de eerste naar 7 dagen in<br />
de laatste periode gedaald (tabel 1).<br />
Van een deel van de patiënten (n=322) die chirurgisch zijn behandeld<br />
voor CRLM waren de lange termijn gegevens met betrekking tot de<br />
overleving beschikbaar. De vijfjaarsoverleving was 46%, niet<br />
gecompenseerd voor achtergrondsterfte (figuur 3). Indien de groep<br />
patiënten opgedeeld werd in leeftijdsgroepen (18-65, 66-75 en 76-85<br />
jaar) dan valt op dat de overleving in de groep 18-65 jaar het beste<br />
was, met een vijfjaarsoverleving van 51%. Voor de groep 66-75 jaar<br />
daalde dit marginaal tot 48% en voor de groep van 76-85 jaar was<br />
deze minder goed, namelijk 27%. Er werden in deze periode geen<br />
patiënten geopereerd die ouder waren dan 85 jaar.<br />
Conclusie en aanbeveling<br />
Heden en verleden<br />
De afgelopen 18 jaar heeft er een duidelijke technische ontwikkeling<br />
plaatsgevonden in de leverchirurgie. Volume, complexiteit, minimaal<br />
invasieve chirurgie en kwaliteit van zorg zijn verder geoptimaliseerd.<br />
De relatief erg goede vijfjaarsoverleving van 46% voor patiënten met<br />
CRLM was in onze onderzoeksgroep vergelijkbaar met gegevens uit de<br />
literatuur 2,3 . Dit geeft aan dat de leverchirurgie in MMC dankzij goede<br />
Figuur 3. overleving van patiënten met CRLM<br />
samenwerking en continue verbeteringen op hoog niveau wordt<br />
uitgevoerd. De ontwikkelingen in de leverchirurgie staan echter niet<br />
stil. Niet alleen op chirurgisch vlak maar ook in de aanpalende<br />
disciplines worden steeds nieuwe, betere en patiëntvriendelijkere<br />
behandelmethodes ontwikkeld.<br />
Nieuwe ontwikkelingen<br />
Chirurgie<br />
In de afgelopen tijd hebben steeds meer patiënten een leveroperatie<br />
ondergaan. Dit komt onder andere doordat omgevende klinieken de<br />
indicaties tot leverchirurgie steeds beter en ruimer inschatten.<br />
Daarnaast is er een verandering gekomen van beperkte resecties in<br />
aantal en grootte, naar operaties waarbij met name de hoeveelheid<br />
overblijvend leverweefsel de haalbaarheid bepaald. Leverresecties<br />
worden sinds enkele jaren steeds vaker door middel van een<br />
laparoscopische operatie uitgevoerd. Het voordeel hiervan is het veel<br />
kleinere wondoppervlak, wat geldt voor zowel de incisie als voor de<br />
52
Onderzoek<br />
weefselschade intra-abdominaal. Hierdoor hebben patiënten minder<br />
postoperatieve pijn, is er minder pijnstilling nodig en kan de patiënt<br />
sneller mobiliseren. Het resultaat hiervan is dat de patiënt sneller<br />
herstelt. Daarnaast is een tweede (en zelfs derde of vierde) operatie<br />
beter uit te voeren omdat er minder adhesies zijn na een eerdere<br />
laparoscopische procedure. In onze series werden ruim 100 mensen<br />
meer dan één keer aan hun lever geopereerd. De overleving op langere<br />
termijn van deze groep doet nauwelijks onder voor de gehele<br />
populatie. Continue ontwikkeling ten aanzien van nieuwe chirurgische<br />
instrumenten resulteert in een gemakkelijker uit te voeren resectie en<br />
betere hemostase. Vergaande samenwerking met de afdeling<br />
anesthesiologie leidt tot aanpassingen op het gebied van per- en<br />
postoperatieve pijnstilling. Streven is een juiste afstemming van<br />
benodigde pijnstilling, afhankelijk van de zwaarte van de operatie.<br />
Daarnaast kan met geavanceerde apparatuur op non-invasieve wijze<br />
de hemodynamiek van de patiënt gemonitord worden, waardoor er<br />
peroperatief een lagere centraal veneuze druk bewerkstelligd wordt,<br />
wat resulteert in minder bloedverlies 5 .<br />
Radiologie<br />
De radiologie is naast diagnostisch niet meer weg te denken als<br />
interventie partner bij levertumoren. Indien een afwijking in de lever<br />
niet goed benaderbaar is voor een resectie of als er contra-indicaties<br />
zijn voor een invasieve procedure is er de mogelijkheid de afwijking te<br />
behandelen met radiofrequente ablatie (RFA) of microwave ablatie<br />
(MWA). Hierbij wordt er met een naald in de afwijking geprikt waarna<br />
hitte opgewekt wordt die er voor zorgt dat de afwijkende cellen<br />
afsterven. Deze procedure kan percutaan op de röntgenafdeling of<br />
peroperatief, als onderdeel van een leveroperatie, uitgevoerd worden.<br />
Een andere behandeling die door de radiologen in MMC wordt<br />
uitgevoerd is vena portae embolisatie (VPE). Met VPE wordt de<br />
bloedtoevoer naar één helft van de lever geblokkeerd, waardoor de<br />
andere helft reactief fors gaat groeien. Deze behandeling kan worden<br />
uitgevoerd voordat de operatie aan de lever plaatsvindt, zodat een<br />
grote resectie van het geblokkeerde deel veilig kan worden uitgevoerd;<br />
er is dan een grotere zekerheid dat na de VPE en de resectie voldoende<br />
restleverweefsel (de andere helft) overblijft.<br />
Stereotactische radiotherapie<br />
In samenwerking met Maestro radiotherapie centrum te Maastricht<br />
worden tumoren in zeer geselecteerde patiënten met behulp van<br />
stereotactische radiotherapie behandeld om lokale controle te krijgen.<br />
Met name bij recidief metastasen op chirurgisch lastig te benaderen<br />
plaatsen. Deze vorm van radiotherapie is relatief nieuw in wordt sinds<br />
ongeveer 2 jaar toegepast. De korte termijn resultaten tonen relatief<br />
weinig bijwerkingen en een acceptabele lokale respons.<br />
Systemische behandeling<br />
Ook binnen de medische oncologie staan de ontwikkelingen niet stil.<br />
Naast verschillende soorten chemotherapie is de laatste jaren de<br />
zogenaamde doelgerichte therapie (monoklonale antilichamen<br />
gericht tegen specifieke groeiprocessen van bloedvaten en<br />
kankercellen) onderdeel geworden van de systemische behandeling<br />
van patiënten met gemetastaseerd colorectaal carcinoom.<br />
Bij patiënten met CRLM die in aanmerking komen voor een operatie<br />
is het de vraag of de overleving verbeterd kan worden door de operatie<br />
te combineren met systemische therapie. Tot op heden is het effect<br />
hiervan niet aangetoond, maar mogelijk hebben patiënten met een<br />
hoog risico op terugkeer van ziekte (bijvoorbeeld patiënten met<br />
lymfekliermetastasen of meer dan één levermetastase) hier wel baat<br />
bij. De CHARISMA studie onderzoekt of een voorbehandeling met<br />
chemotherapie leidt tot een betere uitkomst bij deze patiënten met<br />
resectabele CRLM.<br />
Patiënten met niet-resectabele CRLM komen in aanmerking voor<br />
systemische behandeling. Bij een deel van deze patiënten (ongeveer<br />
20-30%) kan bij een goede respons na een voorbehandeling met<br />
systemische therapie een operatie alsnog plaatsvinden. Welke<br />
combinatie van middelen hiervoor het beste ingezet kan worden, is<br />
nog niet geheel duidelijk en wordt verder onderzocht in de CAIRO V<br />
studie. Het MMC neemt deel aan boven genoemde studies waarbij het<br />
doel is door de juiste patiëntenselectie en het optimaliseren van de<br />
combinatie van behandelmogelijkheden de uitkomst van patiënten<br />
met CRLM te verbeteren. Het multidisciplinaire overleg is hierbij ook<br />
van groot belang.<br />
Ten slotte<br />
Leverchirurgie word pas twee decennia op grote schaal toegepast in<br />
Nederland. MMC is één van de grotere perifere klinieken voor<br />
leverchirurgie. Sinds het begin van deze regionale oncologische zorg is<br />
er veel veranderd. In de periode 2000-2015 is het aantal verrichtte<br />
leveroperaties fors gestegen en in dit heelkundige spoor zijn ook de<br />
verschillende andere betrokken specialismen in kennis en ervaring<br />
meegegroeid. Centralisatie van zorg is daarbij cruciaal gebleken zoals<br />
dat ook bij andere (oncologische) zorg is gebeurd.<br />
Literatuur<br />
1. History of liver surgery. J.H. Foster. Arch Surg. 1991;126:381-387<br />
3. S. Kopetz, G.J. Chang, M.J. Overman, et al. Improved survival in<br />
metastatic colorectal cancer is associated with adoption of<br />
hepatic resection and improved chemotherapy. J Clin Oncol.<br />
2009;27(22):3677-83<br />
4. M.A. Rodriguez-Bigas, E.H. Lin, C.H. Crane. Stage IV colorectal<br />
cancer. D.W. Kufe, R.E. Pollock, R.R. Weichselbaum, et al., editors.<br />
Holland-Frei Cancer Medicine. 6th edition. Hamilton (ON): B.C.<br />
Decker; 2003<br />
5. F. Ratti, F. Cipriani, R. Reineke, M. Catena, M. Paganelli, L.<br />
Comotti, L, Beretta, L, Aldrighetti. Intraoperative monitoring of<br />
stroke volume variation versus central venous pressure in<br />
laparoscopic liver surgery: a randomized prospective comparative<br />
trial. HPB. 2016;18(2):136-44<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong> 53
Onderzoek<br />
Foetale monitoring middels het niet-invasieve foetale ECG:<br />
een demonstratie van verschillende casus<br />
Auteurs<br />
I. Roest, M.M. Goorts, beiden semi-arts gynaecologie, C. Lempersz, arts-onderzoeker obstetrie, Dr. R. Vullings*, Dr. M.E.M.H. Westerhuis en<br />
Prof. S.G. Oei, beiden gynaecoloog<br />
Trefwoorden<br />
Intrapartum, foetale nood, niet-invasief, cardiotocogram, foetale electrocardiogram<br />
Foetale monitoring door middel van het cardiotocogram (CTG) wordt<br />
in hoog-risico zwangerschappen gebruikt voor het opsporen van<br />
foetale nood. Eén methode om een CTG te verkrijgen is met behulp<br />
van de Doppler- Ultrasound (DU) knop welke geplaatst wordt op de<br />
buik van de moeder. Een andere methode is via een schedel-elektrode<br />
(FSE) die wordt geplaatst op het hoofd van het ongeboren kind.<br />
Nadelen van de DU zijn dat deze vaak een fout-positieve uitslag<br />
geeft en dat er vaak sprake is van signaal verlies (respectievelijk 60%<br />
en 15-40%). 1,2 Dit is beter bij het gebruik van een FSE, maar dit is een<br />
invasieve techniek die alleen gebruikt wordt als, tijdens de bevalling,<br />
de vliezen gebroken zijn en er voldoende ontsluiting is voor het<br />
aanbrengen.<br />
Micro-bloedonderzoek (MBO) en ST-analyse (STAN) van het foetale<br />
elektrocardiogram (ECG) zijn ontwikkeld als aanvullende technieken<br />
voor foetale monitoring tijdens de bevalling. Dit aanvullend<br />
onderzoek is geïndiceerd wanneer er op basis van het CTG twijfel<br />
bestaat over de foetale conditie tijdens de partus. Na verschillende<br />
randomized controlled trials en meta-analyses op basis van<br />
patiëntendata, kan echter geconcludeerd worden dat CTGmonitoring<br />
gecombineerd met STAN niet zorgt voor een significante<br />
afname van de incidentie van metabole acidose. Wel zorgt STAN voor<br />
een afname van het aantal MBO’s en vaginale kunstverlossingen. 4-12<br />
Het MBO en de STAN kunnen echter alleen toegepast worden als de<br />
vliezen zijn gebroken, omdat er een schedelelektrode geplaatst moet<br />
worden (STAN) of een kras in de foetale hoofdhuid gemaakt moet<br />
worden (MBO). Dat maakt deze methodes invasief.<br />
Ante- en intrapartum foetale bewaking door middel van het nietinvasieve<br />
foetale elektrocardiogram (NI-fECG) lijkt een geschikte nietinvasieve<br />
methode om een CTG te verkrijgen. 13, 14 Daarnaast, kan de<br />
morfologie van het NI-fECG ons extra informatie geven over de<br />
conditie van de foetus.<br />
Onlangs zijn we in het Máxima <strong>Medisch</strong> Centrum gestart met een<br />
pilotstudie naar de haalbaarheid van het NI-fECG in de praktijk. We<br />
maken hiervoor gebruik van het Atlantis systeem van Nemo<br />
Healthcare B.V. (figuur 1). We streven naar 100 antepartum<br />
metingen tussen 24-42 weken zwangerschapsduur en 250<br />
intrapartum NI-fECG metingen, om het algoritme en de hardware<br />
van het NI-fECG systeem te evalueren en optimaliseren. Daarbij<br />
wordt de NI-fECG registratie vergeleken met gelijktijdige registratie<br />
van DU en/of FSE.<br />
Met onderstaande casus, geselecteerd uit de nog lopende pilotstudie,<br />
willen wij de klinische toepassing van het NI-fECG tonen in technisch<br />
lastige situaties. Antepartum uitdagingen worden vooral gevormd<br />
door foetale bewegingen en elektrische isolatie door de foetale<br />
huidsmeer (vernix) die tussen 26 en 32 weken zwangerschapsduur<br />
nog sterk aanwezig is (casus 1 en 2). Intrapartum uitdagingen liggen<br />
vooral bij maternale beweging en het juist registreren van een<br />
abnormaal CTG patroon (casus 3). Tijdens een abnormaal CTG<br />
patroon is de variatie in foetale hartslag (FHR) groter, waardoor het<br />
voor het NI-fECG lastiger kan zijn om een betrouwbare FHR te<br />
extraheren. Het doel van deze studie is dan ook om de huidige<br />
modellen voor het verkrijgen van betrouwbare FHR zowel<br />
antepartum als intrapartum te verbeteren.<br />
Resultaten<br />
Figuur 1. De Parides pleister en het Atlantis NI-fECG systeem (Nemo<br />
Healthcare B.V. Nederland)<br />
Antepartum casuïstiek<br />
Casus 1 Dreigende vroeggeboorte<br />
Een 38-jarige multipara is opgenomen in verband met een<br />
dreigende vroeggeboorte bij een zwangerschapsduur van 25+5<br />
* werkzaam bij de afdeling Electrical Engineering, Technische Universiteit Eindhoven, Nederland<br />
Correspondentie: g.oei@mmc.nl<br />
54
Onderzoek<br />
weken. Tijdens opname worden er regelmatig CTG controles<br />
uitgevoerd om de foetale conditie en de mogelijke<br />
baarmoedercontracties te monitoren. In Figuur 2 is te zien dat de DU<br />
het foetale hartslag signaal (FHR) omstreeks 09:47u verliest,<br />
waarschijnlijk door maternale beweging. NI-fECG registratie toont<br />
echter een goede continue registratie van de foetale hartactie. Deze<br />
casus toont dat ondanks de vroege zwangerschapstermijn, de foetale<br />
conditie goed in kaart te brengen is met het NI-fECG.<br />
Figuur 2. Casus 1. Antepartum Doppler CTG en NI-fECG patroon bij<br />
zwangerschapsduur 25+5 weken<br />
Casus 2 Prematuur gebroken vliezen<br />
Een 41-jarige primipara is opgenomen in verband met prematuur<br />
gebroken vliezen bij een zwangerschapsduur van 31+2 weken.<br />
Regelmatige monitoring van de foetale hartslag is hierbij<br />
geïndiceerd. Figuur 3 toont dat ondanks de aanwezigheid van de<br />
vernix bij deze zwangerschapsduur, de NI-fECG meting een duidelijke<br />
en kwalitatief goede registratie van de foetale hartslag geeft.<br />
Figuur 3. Casus 2. Antepartum Doppler CTG en NI-fECG patroon bij<br />
zwangerschapsduur 31+2 weken<br />
Intrapartum casuïstiek<br />
Casus 3 Schouderdystocie<br />
Een 27-jarige primipara had een ongecompliceerde zwangerschap en<br />
raakte bij een zwangerschapsduur van 40+3 weken spontaan in<br />
partu. Bij 3 cm ontsluiting werden vanwege onvoldoende vordering<br />
de vliezen gebroken. Er bleek sprake te zijn van meconiumhoudend<br />
vruchtwater. Er was op dat moment een normaal CTG patroon.<br />
Mevrouw kreeg epidurale analgesie, waarna gestart werd met<br />
oxytocine bijstimulatie. Na het verkrijgen van informed consent, werd<br />
de apparatuur aangesloten en de meting gestart. Om 16:52 uur (9<br />
cm ontsluiting) ontving mevrouw paracetamol, vanwege maternale<br />
koorts (38, 1°C). Een uur later was haar temperatuur 38,3°C en werd<br />
een behandeling met intraveneuze antibiotica gestart. Om 18:43 uur<br />
werd de FSE geplaatst. Om 19:10 werd er gepoogd een MBO te<br />
verrichten vanwege een abnormaal CTG patroon met een foetale<br />
tachycardie van 170 slagen per minuut en gecompliceerde variabele<br />
deceleraties op iedere contractie (Figuur 4A). Door technische<br />
problemen gaf het MBO geen uitslag. Na de stimulatie van de<br />
schedel normaliseerde het CTG patroon. Om 20:00 uur werd een<br />
tweede MBO uitgevoerd, dit liet een normale foetale pH van 7,31<br />
zien. Hierna werd gestart met actief persen (figuur 4B). Om 20:59<br />
werd een derde MBO uitgevoerd, vanwege een aanhoudend<br />
abnormaal CTG patroon. Dit MBO toonde een te lage foetale pH van<br />
7,11, waarop besloten werd een vacuümextractie te verrichten. De FSE<br />
werd vervangen door de uitwendige DU om een vacuüm extractie te<br />
kunnen verrichten. Om 21:23 werd het hoofd van het kind geboren<br />
en trad een schouderdystocie op. De manoeuvre van McRoberts en<br />
de all-fours positie werden toegepast, na twee minuten werd het kind<br />
geboren. Figuur 4C toont het CTG patroon gedurende de laatste 20<br />
minuten van de bevalling.<br />
Commentaar<br />
In 1906, was Cremer de eerste die foetale ECG registraties zag op het<br />
maternale ECG. 15 Sinds 1975 zijn er verschillende methoden<br />
A<br />
B<br />
C<br />
schouderdystocie<br />
Figuur 4. Casus 3. Intrapartum NI-fECG, FSE en Doppler CTG patroon<br />
tijdens verschillende stadia van de bevalling. A. Einde van de ontsluitingsfase<br />
(9-10 cm ontsluiting) met variabele deceleraties op het CTG<br />
B. Het CTG patroon met deceleraties tijdens het actief persen C. Het<br />
CTG patroon tijdens de vacuüm extractie en de schouderdystocie<br />
onderzocht om de signaalkwaliteit te verbeteren. 16 Door de<br />
ontwikkeling van geavanceerdere sensoren, versterkers en software, is<br />
het pas de laatste tiental jaren mogelijk om een duidelijk foetaal<br />
signaal te verkrijgen. 13, 14 Het afleiden van een NI-fECG van maternale<br />
abdominale elektroden blijft een technische uitdaging, vanwege de<br />
lage signaal-ruis verhouding. De redenen voor deze lage signaal-ruis<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
55
Onderzoek<br />
verhouding zijn onder andere het maternale electrocardiogram<br />
(mECG), het abdominale electrohysterogram (EHG) en de<br />
aanwezigheid van de vernix caseosa tussen de 26e en de 34e week<br />
van de zwangerschap. 17, 18 Zwangerschapsduur tussen 28 en 42 weken<br />
en maternale BMI lijken daarbij geen effect op de antepartum<br />
signaalkwaliteit te hebben. 19 Intrapartum studies laten zien dat<br />
tijdens de eerste fase van de bevalling het NI-fECG signaal superieur<br />
is ten opzichte van het DU signaal en dat tijdens de tweede fase (de<br />
uitdrijving) de signaalkwaliteit gelijk is. 2, 20, 21 Studies van Cohen 21 en<br />
Euliano 22 lieten een positive percentage agreement (PPA) met een<br />
95% betrouwbaarheidsinterval van respectievelijk 84,9% (± 21,5) en<br />
86,3% (± 14,7) zien tijdens de eerste fase van de bevalling en 71,9%<br />
(± 20,4) en 77,5% (± 15,1) tijdens de tweede fase. De PPA in deze<br />
studies werd gedefinieerd als het percentage van de tijd dat het NIfECG<br />
een FHR genereerde dat binnen 10% van de FHR van het FSE<br />
lag. In de studie van Cohen had 82% van de vrouwen een epiduraal,<br />
dit percentage is onbekend voor de studie van Euliano. Een studie<br />
van Reinhard 2 had een gemiddeld FHR succes percentage van 97,7%<br />
(range 7,8-100) tijdens de eerste fase en 85,5% (range 13,4-100)<br />
tijdens de tweede fase van de bevalling; 71,7% van deze vrouwen<br />
had een epiduraal. Het succes percentage voor het FHR signaal werd<br />
gedefinieerd als het percentage van de tijd dat een FHR werd<br />
gerapporteerd in verhouding tot de totale tijd. Deze FHR werd dus<br />
niet vergeleken met de FSE of de DU.<br />
We bespreken hier antepartum en intrapartum NI-fECG casus waarbij<br />
er sprake is van technische uitdagingen voor het verkrijgen van<br />
signaalkwaliteit. Met name voor antepartum doeleinden heeft de<br />
huidige ontwikkeling van het NI-fECG in deze casus al geleid tot<br />
goede registraties, ondanks de bekende technische pitfalls: de lage<br />
signaal-ruis verhouding, de isolatie door de vernix en de foetale en<br />
maternale beweging. Verdere ontwikkeling van de techniek zal leiden<br />
tot het optimaliseren van de resultaten voor toepassing in een nog<br />
breder aspect aan antepartum casussen.<br />
Voor de intrapartum monitoring zijn er de volgende technische<br />
uitdagingen. Ten eerste is het tijdens deceleraties, vanwege de grote<br />
variatie in FHR, ingewikkelder voor het algoritme om een<br />
betrouwbare FHR te extraheren. Zoals in figuur 2A te zien is, slaagde<br />
het algoritme er toch in om een FHR weer te geven, waarbij de<br />
overeenkomst met de FHR van de FSE ook nog goed is. Analyses<br />
lieten een PPA van 97,0% en een FHR succes percentage van 99,6%<br />
zien tijdens de eerste fase van de bevalling. Ten tweede, zodra de<br />
vrouw actief gaat persen stijgt de ruis van de elektrische activiteit van<br />
de maternale abdominale buikspieren. Door deze toename in ruis,<br />
zou de signaalkwaliteit van het NI-fECG kunnen dalen. Figuur 2B<br />
toont dat de signaalkwaliteit tijdens het actief persen inderdaad<br />
lager is dan tijdens de ontsluitingsfase, zoals getoond in figuur 2A.<br />
De PPA tijdens deze actieve persfase was 64,0% en het FHR succes<br />
percentage was 99,5%. Tot slot kan maternale beweging ook leiden<br />
tot een slechtere weergave van het FHR signaal. Figuur 2C toont het<br />
CTG tijdens de vacuüm extractie en de schouderdystocie met de<br />
houdingsverandering naar de all-fours positie. Te zien is dat er tijdens<br />
de vacuümextractie geen continu FHR signaal van de DU is. Het FHR<br />
succes percentage van de DU was 49,8% en het FHR succes<br />
percentage van het NI-fECG was 94,5%. Een nadeel van het gebruik<br />
van de DU is dat de knop op de maternale buik herhaaldelijk<br />
verplaatst moet worden om een betrouwbare FHR registratie te<br />
verkrijgen. In een spoedeisende situatie, zoals een kunstverlossing<br />
vanwege foetale nood of een schouderdystocie, is er geen tijd en/of<br />
is het technisch gezien niet mogelijk om de DU knop te verplaatsen.<br />
Dit probleem is niet aanwezig bij het NI-fECG, welke na correcte<br />
plaatsing, geen verdere handelingen vereist tijdens de bevalling.<br />
Bovenstaande casus tonen de technische mogelijkheden van een<br />
relatief nieuwe methode voor antepartum en intrapartum foetale<br />
monitoring op een niet-invasieve manier. Antepartum tonen deze<br />
casus mogelijkheden voor brede toepassing in de praktijk.<br />
Intrapartum zijn FHR succes percentages berekend, welke gedurende<br />
zowel de ontsluitings- als uitdrijvingsfase beter zijn dan de FHR<br />
succespercentages uit eerdere studies. De PPA van deze casus is voor<br />
de ontsluitingsfase van de bevalling beter dan in de studies van<br />
Cohen 21 en Euliano 22 . Gedurende de tweede fase van de bevalling is<br />
de PPA nog lager dan in de studies van Cohen 21 en Euliano 22<br />
beschreven is. Wij verwachten echter dat de PPA gedurende de<br />
actieve persfase van de bevalling binnenkort nog zal verbeteren, door<br />
het optimaliseren van het NI-fECG systeem.<br />
De interpretatie van het foetale ECG morfologie valt buiten de scope<br />
van dit case report, maar de toegevoegde waarde hiervan op het<br />
voorspellen van de neonatale uitkomst moet verder onderzocht<br />
worden. Na het afronden van deze pilotstudie wordt er een vervolg<br />
onderzoek gestart naar de diagnostische, voorspellende en<br />
therapeutische waarde van deze veelbelovende techniek voor foetale<br />
bewaking.<br />
Literatuur<br />
1. Beard, R. W., Filshie, G. M., Knight, C. A., & Roberts, G. M. (1971).<br />
The significance of the changes in the continuous fetal heart<br />
rate in the first stage of labour. BJOG: An International Journal<br />
of Obstetrics & Gynaecology, 78(10), 865-881.<br />
2. Reinhard, J., Hayes-Gill, B. R., Schiermeier, S., Hatzmann, W.,<br />
Herrmann, E., Heinrich, T. M., & Louwen, F. (2012). Intrapartum<br />
signal quality with external fetal heart rate monitoring: a two<br />
way trial of external Doppler CTG ultrasound and the abdominal<br />
fetal electrocardiogram. Archives of gynecology and obstetrics,<br />
286(5), 1103-1107.<br />
3. Alfirevic Z, Devane D, Gyte G. Continuous cardiotocography<br />
(CTG) as a form of electronic fetal monitoring (EFM) for fetal<br />
assessment during labour. Cochrane Database Syst Rev.<br />
2006;3(3):CD006066.<br />
56
Onderzoek<br />
4. Saccone G, Schuit E, Amer-Wahlin I, Xodo S, Berghella V.<br />
Electrocardiogram ST Analysis During Labor: A Systematic<br />
Review and Meta-analysis of Randomized Controlled Trials.<br />
Obstet Gynecol. 2016;127(1):127-135. doi:<br />
10.1097/AOG.0000000000001198 [doi].<br />
5. Westerhuis ME, Visser GH, Moons KG, et al. Cardiotocography<br />
plus ST analysis of fetal electrocardiogram compared with<br />
cardiotocography only for intrapartum monitoring: a randomized<br />
controlled trial. Obstet Gynecol. 2010;115(6):1173-1180. doi:<br />
10.1097/AOG.0b013e3181dfffd6 [doi].<br />
6. Westerhuis ME, Porath MM, Becker JH, et al. Identification of<br />
cases with adverse neonatal outcome monitored by<br />
cardiotocography versus ST analysis: secondary analysis of a<br />
randomized trial. Acta Obstet Gynecol Scand. 2012;91(7):830-<br />
837.<br />
7. Belfort MA, Saade GR, Thom E, et al. A randomized trial of<br />
intrapartum fetal ECG ST-Segment analysis. N Engl J Med.<br />
2015;373(7):632-641.<br />
8. Neilson JP. Fetal electrocardiogram (ECG) for fetal monitoring<br />
during labour. The Cochrane Library. 2006.<br />
9. Potti S, Berghella V. ST waveform analysis versus<br />
cardiotocography alone for intrapartum fetal monitoring: a<br />
meta-analysis of randomized trials. Am J Perinatol.<br />
2012;29(08):657-664.<br />
10. Olofsson P, AyresdeCampos D, Kessler J, Tendal B, Yli BM,<br />
Devoe L. A critical appraisal of the evidence for using<br />
cardiotocography plus ECG ST interval analysis for fetal<br />
surveillance in labor. Part II: the metaanalyses. Acta Obstet<br />
Gynecol Scand. 2014;93(6):571-586.<br />
11. Fischer ES, Böhm K, Lydeard JR, et al. HHS Public Access. .<br />
2015;512(7512):49-53.<br />
12. Blix E, Brurberg KG, Reierth E, Reinar LM, Øian P. ST waveform<br />
analysis versus cardiotocography alone for intrapartum fetal<br />
monitoring: a systematic review and metaanalysis of<br />
randomized trials. Acta Obstet Gynecol Scand. 2016;95(1):16-27.<br />
13. Sameni R, Clifford GD. A Review of Fetal ECG Signal Processing;<br />
Issues and Promising Directions. Open Pacing Electrophysiol Ther<br />
J. 2010;3:4-20. doi: 10.2174/1876536X01003010004 [doi].<br />
14. Martens SM, Rabotti C, Mischi M, Sluijter RJ. A robust fetal ECG<br />
detection method for abdominal recordings. Physiol Meas.<br />
2007;28(4):373.<br />
15. Cremer M. Ueber die direkte Ableitung der Aktionsstrijme des<br />
menschlichen Herzens vom Oesophagus und uber des<br />
Elektrokardiogramm des Frjtus. Munch.med.Wschr.<br />
1906;53(8):11.<br />
16. Widrow B, Glover JR, McCool JM, et al. Adaptive noise cancelling:<br />
Principles and applications. Proc IEEE. 1975;63(12):1692-1716.<br />
17. Graatsma E, Jacod B, Van Egmond L, Mulder E, Visser G. Fetal<br />
electrocardiography: feasibility of longterm fetal heart rate<br />
recordings. BJOG: An International Journal of Obstetrics &<br />
Gynaecology. 2009;116(2):334-338.<br />
18. Graupe D, Graupe MH, Zhong Y, Jackson RK. Blind adaptive<br />
filtering for non-invasive extraction of the fetal<br />
electrocardiogram and its non-stationarities. Proc Inst Mech Eng<br />
H. 2008;222(8):1221-1234.<br />
19. Fuchs, T., Pomorski, M., Grobelak, K., Tomiaowicz, M., & Zimmer,<br />
M. (2013). Signal loss during fetal heart rate monitoring using<br />
maternal abdominal surface electrodes between 28 and 42<br />
weeks of pregnancy. Advances in clinical and experimental<br />
medicine: official organ Wroclaw Medical University, 23(5), 813-<br />
819.<br />
20. Cohen WR, Ommani S, Hassan S, et al. Accuracy and reliability<br />
of fetal heart rate monitoring using maternal abdominal surface<br />
electrodes. Acta Obstet Gynecol Scand. 2012;91(11):1306-1313.<br />
21. Euliano TY, Darmanjian S, Nguyen MT, Busowski JD, Euliano N,<br />
Gregg AR. Monitoring Fetal Heart Rate during Labor: A<br />
Comparison of Three Methods. Journal of Pregnancy. <strong>2017</strong>;<strong>2017</strong>.<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
57
Onderzoek<br />
Preoperatieve beïnvloedbare risicofactoren voor complicaties<br />
na colorectale chirurgie: de waarde van prehabilitatie<br />
Auteurs<br />
Stefan J. van Rooijen, arts-onderzoeker chirurgie, Prof. Dr. Francesco Carli, anesthesioloog 1 , Dr. Susanne O. Dalton 2 , Prof. Dr. Christoffer<br />
Johansen 2,3 , Dr. Jeanne Dieleman, epidemioloog, Dr. Rudi M.H. Roumen, Dr. Gerrit D. Slooter, beiden chirurg<br />
Trefwoorden<br />
Prehabilitatie, Colorectale chirurgie, Darmkanker<br />
Wat voegt het toe aan bestaande kennis<br />
1. Het risico op postoperatieve complicaties neemt toe met het aantal preoperatieve risicofactoren.<br />
2. Een multimodaal prehabilitatieprogramma gericht op het verbeteren van deze preoperatieve kenmerken kan het risico op complicaties na<br />
colorectaalchirurgie bij darmkanker potentieel verbeteren.<br />
3. Deze studie is de basis voor vervolgonderzoek naar prehabilitatie, een pilot studie (in afronding) en een internationale randomized<br />
controlled trial (NTR5947).<br />
Samenvatting<br />
Chirurgie is de hoeksteen in behandeling van patiënten met darmkanker. Helaas gaat chirurgie gepaard met postoperatieve complicaties.<br />
Deze complicaties zorgen voor sterke achteruitgang in de conditie van de patient. Een optimale conditie is belangrijk voor het herstel en<br />
eventuele vervolgbehandeling zoals chemotherapie. Deze studie onderzoekt beïnvloedbare preoperatieve risicofactoren om daarop een<br />
optimaal prehabilitatieprogramma aan te passen. Het risico op postoperatieve complicaties neemt toe met het aantal preoperatieve<br />
risicofactoren. Een multimodaal prehabilitatieprogramma gericht op het verbeteren van deze preoperatieve kenmerken kan het risico op<br />
complicaties na colorectaalchirurgie bij darmkanker potentieel verbeteren. Dit wordt momenteel onderzocht in een internationale<br />
gerandomiseerde multicenter studie.<br />
Introductie<br />
Darmkanker is wereldwijd de op twee na meest voorkomende vorm<br />
van kanker met jaarlijks 800.000 nieuwe gediagnosticeerde<br />
patiënten. Bij genezing van darmkanker speelt colorectaal chirurgie<br />
de belangrijkste rol. Helaas gaat tot 50% van de operaties gepaard<br />
met complicaties. Deze complicaties leiden op hun beurt tot een<br />
hogere mortaliteit, een lagere kwaliteit van leven, en meer<br />
zorgkosten. Zelfs bij afwezigheid van complicaties, veroorzaakt de<br />
operatie voor een 20-40% achteruitgang in functionele capaciteit.<br />
Samen met een hoge incidentie aan complicaties zorgt dit voor meer<br />
morbiditeit, mortaliteit en zorgkosten.<br />
Om het herstel na colorectaalchirurgie te bevorderen heeft onderzoek<br />
zich voornamelijk gericht op de intraoperatieve (minimaal invasieve<br />
chirurgie) en postoperatieve (fast track, voeding en mobilisatie)<br />
periode. Protocols zijn opgesteld om herstel te bespoedigen en de<br />
functionele capaciteit van patiënten te verbeteren. We noemen dit<br />
revalidatie. De postoperatieve periode is echter niet het beste<br />
moment om een patient te vragen om veranderingen in leefstijl die<br />
een bijdrage kunnen leveren aan herstel. Patiënten zijn moe, maken<br />
zich zorgen over het herstelproces en de mogelijke<br />
vervolgbehandeling. De preoperatieve fase daarentegen lijkt een<br />
geschiktere periode om veranderingen aan te brengen in factoren die<br />
bijdragen aan het herstel.<br />
Tot op heden is er weinig ontwikkeld om de preoperatieve status van<br />
de patient actief te optimaliseren. Veel patient gerelateerde<br />
risicofactoren (zoals anemie, diabetes mellitus, roken) voor<br />
postoperatieve complicaties zijn reeds bekend en mogelijk te<br />
beïnvloeden in de preoperatieve fase. Dit zou de opnameduur en het<br />
aantal complicaties kunnen verlagen en de kwaliteit van leven<br />
kunnen verbeteren.<br />
Prehabilitatie, een combinatie van conditie- en krachttraining,<br />
voedingsadviezen, eiwit en multivamine suppletie, een stoppen met<br />
roken programma, en mentale ondersteuning, zou de conditie van de<br />
patient in de preoperatieve fase positief kunnen beïnvloeden om op<br />
1 The Montreal General Hospital, McGill University, Montréal, Canada<br />
2 Danish Cancer Society Research Center, Copenhagen, Denmark<br />
3 Rigshospitalet, Department of Surgery, University of Copenhagen, Denmark<br />
Correspondentie: g.slooter@mmc.nl<br />
58
Onderzoek<br />
die wijze zware ingrepen zoals colorectaal chirurgie te kunnen<br />
ondergaan. Deze studie onderzoekt modificeerbare preoperatieve<br />
risicofactoren om een optimaal prehabilitatieprogramma daarop aan<br />
te passen.<br />
Methode<br />
Alle patiënten met een colorectaal carcinoom die chirurgische<br />
resectie ondergingen in Máxima <strong>Medisch</strong> Centrum (MMC) in 2015 en<br />
2016 werden geïncludeerd in een observationeel prospectief cohort<br />
onderzoek (n=139). Pre-, per-, en postoperatieve data zijn verzameld<br />
uit elektronische patiëntendossiers. Relevante patiënt gerelateerde<br />
risicofactoren voor peri- en postoperatieve complicaties, die<br />
potentieel te beïnvloeden zijn voor de operatie, zijn verzameld op<br />
basis van beschikbare literatuur: body mass index (BMI), ASA<br />
classificatie graad III, diabetes mellitus (DM), roken en pack years<br />
>15, gebruik van alcohol met meer dan 3 eenheden per dag,<br />
hemoglobine gehalte lager dan 7 mmol/l, Short Nutritional<br />
Assessment Questionnaire (SNAQ) score >3, neoadjuvante chemo<br />
en/of radiotherapie, en het gebruik van orale corticosteroiden.<br />
Figuur 1. Percentage colorectaal patiënten met ernstige complicaties<br />
(CCI ≥20), gerelateerd aan het aantal preoperatieve risicofactoren<br />
(ASA III, body mass index (BMI 30), pack years (PY) >15,<br />
alcohol gebruik (AH) >3 eenheden per dag, hemoglobine (Hb) 3,<br />
neoadjuvante therapie). Y-bar geeft het 95% betrouwbaarheidsinterval<br />
weer.<br />
Tabel 1. Baseline karakteristieken van 139 patienten onderverdeeld in de milde of zware complicatie groep<br />
Totale groep<br />
n=139<br />
Mild<br />
CCI=0 and
Onderzoek<br />
Uitkomst<br />
Primaire uitkomstmaat was de Comprehensive Complication Index<br />
(CCI), een gecombineerde uitkomstmaat voor morbiditeit en<br />
mortaliteit. Vanwege een niet-normale verdeling werd CCI<br />
gecategoriseerd in
Onderzoek<br />
waarde van
Onderzoek<br />
Langetermijnresultaten van chirurgie voor traumatische of<br />
idiopathische coccygodynie in de periode 1980-2009<br />
Auteurs<br />
P. Roumen, drs J. Berghuis, co-assistent chirurgie, dr. S. Houterman, dr. O. Repelaer van Driel, J. Charbon, R. Roumen, M. Scheltinga,<br />
allen chirurg<br />
Trefwoorden<br />
Coccygodynie, coccygectomie, staartbeenpijn<br />
Samenvatting<br />
Doel: Het is onbekend welke van de twee vormen van coccygodynie (staartbeenpijn), de idiopathische of traumatische, het beste reageert<br />
op chirurgie. Ook is de rol van locale pijnstillende injecties bij de behandeling van coccygodynie onduidelijk. Doel van het huidige<br />
onderzoek was tweeledig: het analyseren van de langetermijneffecten van coccygectomie voor zowel traumatische als idiopathische<br />
coccygodynie en vast te stellen of het pijnstillende effect van locale injecties chirurgisch succes voorspelt.<br />
Methode: Volwassen coccygodyniepatiënten die een coccygectomie ondergingen tussen 1980-2009 in MMC werden geanalyseerd.<br />
Preoperatieve en huidige pijnniveaus werden retrospectief middels een enquête gescoord (VAS, 0-100; VRS 1-5). Tevens werden<br />
beperkingen in de algemene dagelijkse levensverrichtingen (ADL) met diverse tests (Oswestry Low Back Pain Disability Questionnaire,<br />
‘disability score’ (DS), tevredenheid) gemeten.<br />
Resultaten: 58 patiënten voldeden aan de inclusie criteria waarvan 55 patiënten respondeerden op de enquête (95% respons, 44<br />
vrouwen en 11 mannen, gemiddeld 40 jaar). Tweederde van de patiënten had een traumatische coccygodynie (‘T’) en een derde de<br />
idiopathische vorm (‘I’). Na een mediane follow-up duur van 11 jaar bleek de staartbeenpijn in beide populaties vergelijkbaar verlaagd<br />
(T: VAS 70±12 naar 10±12; I: VAS 70±12 naar 11±12). ADL functies waren door de operatie in alle tien onderzochte ADL-domeinen<br />
verbeterd. Huidige patiënttevredenheid was goed tot uitstekend bij 75% van de T-patiënten en bij 89% van de I-groep (p=0,76). Vijf<br />
van de zes patiënten (87%) zou, het huidige resultaat wetende, opnieuw voor chirurgie kiezen. Een gunstige reactie op injecties<br />
voorafgaand aan operatie was niet voorspellend voor latere succesvolle chirurgie.<br />
Conclusie: Chirurgische verwijdering van het os coccygis voor traumatische en idiopathische coccygodynie is op de lange termijn effectief<br />
bij minimaal vier van de vijf patiënten.<br />
Introductie<br />
Coccygodynie is gedefinieerd als pijn in (de nabijheid van) het<br />
staartbeen (os coccygis). Coccygodynie wordt ervaren in zittende<br />
houding terwijl opstaan de pijn kan verergeren. 1 De frequentie van<br />
vóórkomen van coccygodynie is onbekend, maar er is waarschijnlijk<br />
sprake van onderrapportage. De meeste patiënten ontwikkelen pijn<br />
na een direct trauma zoals een rechtstandige val op de billen, maar<br />
ook een indirect trauma (bevalling) kan leiden tot coccygodynie. 2, 3<br />
Laatstgenoemd type is geassocieerd met coccygeale hyper- of<br />
instabiliteit. 4 Coccygeale pijn wordt zelden veroorzaakt door<br />
zwellingen zoals chordoma, reusceltumor, intraduraal Schwannoom,<br />
perineurale cyste of een intra-ossaal lipoom. 1 Een restgroep van<br />
coccygodyniepatiënten lijdt aan de idiopathische vorm (oorzaak<br />
onbekend). Idiopathische coccygodynie is waarschijnlijk het resultaat<br />
van terugkerende (micro) traumata, alhoewel deze niet als zodanig<br />
door patiënt herkend of gerapporteerd worden.<br />
De behandeling van coccygodynie bestaat uit een combinatie van<br />
leefstijlveranderingen, pijnmedicatie, bekkenbodemspierrelaxerende<br />
oefeningen of manuele therapie. 1,2,5 Indien dit pakket aan<br />
conservatieve behandelingen geen substantieel effect heeft en<br />
patiënten ten einde raad zijn, kan een chirurgische excisie<br />
aangeboden worden. De operatie staat echter niet in een gunstig<br />
daglicht en wordt zelfs door velen afgeraden. Chirurgische<br />
succespercentages lopen sterk uiteen (60-92%) 2,3,6-10 Sommige studies<br />
suggereren dat een staartbeenverwijdering voor een traumatische<br />
coccygodynie effectiever is dan bij de idiopathische vorm. 4 Het is ook<br />
onzeker of injecties met een lokaal anestheticum al of niet<br />
gecombineerd met corticosteroïden patiënten kunnen selecteren die<br />
mogelijk gunstig reageren op chirurgie. Daarnaast zijn data over de<br />
chirurgische effectiviteit van coccygectomie op de lange termijn<br />
schaars. Een eerdere rapportage vanuit deze kliniek liet een<br />
acceptabele 85% vijf-jaar succespercentage zien. 21<br />
Het doel van dit onderzoek was tweeledig. We veronderstelden dat<br />
Correspondentie: m.scheltinga@mmc.nl<br />
62
Onderzoek<br />
de chirurgische langetermijnuitkomsten voor traumatische<br />
coccygodynie superieur waren vergeleken met de idiopathische vorm.<br />
Ook bestond de indruk dat een goede reactie op een lokale injecties<br />
voorspellend zou kunnen zijn voor wat betreft het selecteren van<br />
patiënten voor deze vorm van chirurgie.<br />
Materialen en methoden<br />
De huidige onderzoekspopulatie betreft alle patiënten die een<br />
coccygectomie ondergingen in het Máxima <strong>Medisch</strong> Centrum (MMC)<br />
tussen juni 1980 en juli 2009. Dit rapport is een uitbreiding van een<br />
eerdere rapportage over 26 patiënten. 21 Het MMC is een 865 bedden<br />
tellend ziekenhuis in zuidoost Nederland met een affiliatie van<br />
ongeveer 200.000 inwoners. Het merendeel van de<br />
coccygodyniepatiënten (>75%) wordt verwezen van buiten de regio.<br />
De inclusiecriteria van het onderzoek waren chronische (> drie<br />
maanden, traumatische of ideopatische) pijn in het coccygeale<br />
gebied, pijnlijke palpatie van het os coccygis die erger werd bij rectale<br />
manipulatie, afwezigheid van omliggende tumoren en doorgemaakte<br />
chirurgische verwijdering van het os coccygis. Patiënten die een<br />
coccygectomie hadden ondergaan vanwege een andere reden dan<br />
coccygodynie (osteomyelitis, complicaties na rectum amputatie,<br />
terugkerende fistels) werden geëxcludeerd (figuur 1).<br />
Data werden verkregen via het standaard ziekenhuiscomputersystemen<br />
(EPD) middels een operatieve code<br />
(coccygectomie). Patiënten werden ingedeeld naar oorzaak van de<br />
pijn (trauma zoals val, bevalling, ander inwerkend geweld: T-groep;<br />
idiopathisch, I-groep). Tevens werden (combinaties van) eerder<br />
ondergane conservatieve therapie genoteerd (niet-steroïde antiinflammatoire<br />
medicijnen (NSAID’s), gebruik van zitringen (donut),<br />
fysiotherapie, manuele therapie, bekkenbodemspierrelaxerende<br />
oefeningen, injecties met medicatie waaronder locaal anesthetica en<br />
steroïden). Bij een aanzienlijk deel van de patiënten waren reeds<br />
gewone röntgenfoto’s gemaakt. Ook CT-scans of MRI’s werden vaak<br />
door de verwijzer verricht, maar toonden bij geen enkele patiënt<br />
tumoren aan.<br />
Indien de diagnose coccygodynie op MMC polikliniek eenmaal was<br />
bevestigd door middel van anamnese en suggestief lichamelijk<br />
onderzoek (locale, circumscripte pijn van os coccygis bij bimanuele<br />
palpatie), ontving een deel van de patiënten een lokale injectie<br />
Figuur 1 Pijn vóór coccygectomie bij traumatische (n=36) en<br />
idiopathische (n=19) coccygodynie. VRS, verbal rating scale.<br />
rondom het pijnlijke os coccygis met een lokaal anestheticum (soms<br />
in combinatie met steroïden). Als een patiënt injecties weigerde, of<br />
als de pijn was teruggekeerd na een injectie bij het volgende controle<br />
bezoek, werd chirurgische staartbeenverwijdering besproken en<br />
eventueel aangeboden. Patiënten werden geïnformeerd over de aard<br />
en complicaties van de procedure (infectie, gedurende één à twee<br />
maanden meer pijn) evenals alternatieve behandelmogelijkheden. Ze<br />
gaven allen mondeling en schriftelijk toestemming voor de operatie.<br />
Omdat dit onderzoek in 2009 werd gezien als evaluatie van eigen<br />
chirurgische resultaten (patient response outcome measurement)<br />
werd destijds afgezien van medisch ethische toetsing.<br />
Chirurgische procedure en korte termijn<br />
follow up<br />
Excisie van het os coccygis werd verricht in een dagbehandelingssetting.<br />
Alle patiënten ontvingen één à twee uur<br />
preoperatief 5.000 IU laag-moleculaire heparine. Vanaf 2005 werd<br />
standaard bij de inleiding één gram Cefuroxim iv gegeven. Onder<br />
narcose in buikligging werd een vijf tot acht cm grote incisie<br />
gemaakt, ongeveer vijf mm naast de bilspleet. Het os coccygis wordt<br />
losgeprepareerd van aanhechtende ligamenten en spieren en door<br />
het sacrococcygeale gewricht heen gereseceerd. Een dun laagje<br />
kraakbeen op het distale deel van het os sacrum werd standaard<br />
verwijderd. Rectaal onderzoek aan het einde van de operatie sloot<br />
Tabel 1. Patiënten met traumatische of idiopatische coccygodynie die gedurende een periode van 29 jaar (1980-2009) in MMC een<br />
coccygectomie ondergingen<br />
Traumatische<br />
(n=36)<br />
Idiopathische<br />
(n=19)<br />
Totaal<br />
(n=55)<br />
p-waarde<br />
Geslacht, V : M<br />
Leeftijd (jaar, gemiddeld)<br />
Duur van klachten, (maanden,<br />
gemiddeld, bereik)<br />
Chronische rugpijn (n, %)<br />
Follow up (jaar, gemiddeld)<br />
31:5<br />
39<br />
24 (3-192)<br />
7 (19%)<br />
10 (3)<br />
13:6<br />
41<br />
12 (3-72)<br />
6 (32%)<br />
14 (3)<br />
44:11<br />
40<br />
18 (3-192)<br />
13 (24%)<br />
11 (3)<br />
0,12<br />
0,69<br />
0,23<br />
0,31<br />
0,09<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
63
Onderzoek<br />
rectale perforaties uit. Na uitgebreide homeostase werd de wond in<br />
lagen gesloten met losse hechtingen. Afhankelijk van voorkeur van de<br />
chirurg werden aanvullend nog drie giften antibiotica (systemisch<br />
cefalosporine), een locale gentamycinesponsje en soms een draintje<br />
gebruikt. Het overgrote deel van de patiënten (>90%) werd<br />
geopereerd door één van vier senior chirurgen. Patiënten werden<br />
postoperatief gedurende de eerste drie tot zes maanden met vaste<br />
intervallen poliklinisch opgevolgd.<br />
Lange termijn follow up<br />
Patiënten werden tussen augustus 2009 en december 2009<br />
telefonisch geïnformeerd over doel en aard van het huidige<br />
onderzoek. Hen werd uitleg gegeven en gevraagd om een aantal<br />
vragenlijsten in te vullen. Deze waren zo opgesteld dat zowel de<br />
situatie voorafgaand aan de operatie als ook de huidige fysieke<br />
toestand kon worden geëvalueerd. Twee pijnschalen, een visuele<br />
analoge score (VAS, schaal 0 (pijn volstrekt afwezig) - 100 (maximale<br />
pijn) en een verbale beoordelingsmaat (VRS, schaal 1 minimale pijn,<br />
schaal 5 onhoudbare pijn), werden gebruikt. Ook werden huidige en<br />
eerdere beperkingen in algemene dagelijkse levensverrichtingen<br />
vastgesteld met behulp van de Oswestry Low Back Pain Disability<br />
Questionnaire (ODI). 11 Deze ODI evalueert tien verschillende<br />
dagelijkse activiteiten. Elke activiteit wordt gescoord met een getal<br />
tussen nul en vijf, waarbij hogere waarden een grotere impact van de<br />
coccygodynie aangeven. Een beperkingsscore (BS) werd berekend als<br />
de som van alle tien domeinscores, gedeeld door 50 zoals<br />
voorgesteld. 11<br />
Een afzonderlijke vragenlijst onderzocht pijn geassocieerd met vijf<br />
karakteristieke activiteiten die pijn veroorzaken bij patiënten met<br />
coccygodynie zoals zitten, achterover leunen in zittende positie,<br />
fietsen, autorijden en defeceren/urineren. De huidige tevredenheid<br />
over het operatieve resultaat werd eveneens geëvalueerd. Patiënten<br />
die niet reageerden werden nog twee keer telefonisch gecontacteerd.<br />
Definities en Statistische analyse<br />
De respons na een pijnstillende injectie werd gedefinieerd als<br />
onsuccesvol indien er subjectief onvoldoende pijnstilling en<br />
ontevredenheid werden gerapporteerd. De prognostische waarde van<br />
injecties werd geanalyseerd als positief voorspellende waarden (PVW)<br />
voor zowel tevredenheid als pijnverlichting. Statistische analyse werd<br />
uitgevoerd met behulp van SPSS16.0 voor Windows. Descriptieve<br />
Figuur 2 Pijn na coccygectomie bij traumatische (n=36) en<br />
idiopathische (n=19) coccygodynie. VRS, verbal rating scale.<br />
Figuur 3 Oswestry Disability Scores (ODI) vóór en na coccygectomie<br />
(n=55). Er werden geen verschillen gevonden tussen traumatische en<br />
idiopathische coccygodynie.<br />
maten werden weergegeven in percentages, gemiddelde waarden (±<br />
SD) of mediaan waarden (schaal). Verschillen tussen de T- en I-groep<br />
werden geanalyseerd door middel van de T-toets (normale distributie)<br />
of Mann-Whitney test (niet normale distributie). De Chi-kwadraat<br />
toets werd gebruikt om verschillen in categorische variabelen te<br />
analyseren. Resultaten werden significant beschouwd bij een p-<br />
waarde ≤ 0,05.<br />
Resultaten<br />
Gedurende de 29-jarige onderzoeksperiode (1980-2009)<br />
Tabel 2. Vijf pijndomeinen bij coccygodynie<br />
Pijn bij:<br />
Traumatisch (n=36)<br />
Idiopathisch (n=19)<br />
p-waarde<br />
overeind komen uit zittende positie<br />
achterover leunen<br />
fietsen<br />
autorijden<br />
werkzaamheden<br />
85% (22/26)*<br />
79% (19/24)<br />
63% (19/30)<br />
68% (15/22)<br />
76% (16/21)<br />
93% (13/14)*<br />
87% (13/15)<br />
93% (13/14)<br />
93% (13/14)<br />
82% (9/11)<br />
0,78<br />
0,84<br />
0,08<br />
0,38<br />
0,48<br />
* ja/aantal respondenten, aantal ‘values are missing’<br />
64
Onderzoek<br />
ondergingen 72 patiënten in St Joseph/MMC een coccygectomie.<br />
Aangezien 14 patiënten geëxcludeerd werden (onbereikbaar n=9,<br />
geen coccygodynie volgens criteria n=5), kwamen 58 patiënten in<br />
aanmerking voor deze follow-up studie. Aangezien drie personen de<br />
vragenlijst niet terugstuurden, was de respons 95% (44 vrouwen, 11<br />
mannen, Tabel 1). De mediane langetermijnfollow up bedroeg 11±3<br />
jaar. Door 36 patiënten (T-groep, 65%) werd een traumatische<br />
oorzaak voor de coccygodynie aangegeven, terwijl 19 patiënten<br />
leden aan de idiopathische vorm (I-groep, 35%). Er waren geen<br />
verschillen tussen beide groepen betreffende geslacht, leeftijd, duur<br />
van de pijn, aanwezigheid van chronische rugpijn of succesvolle<br />
injectie therapie (Tabel 1).<br />
Bijna de helft van de patiënten (47%, 26/55) ontving een of<br />
meerdere injecties voorafgaande aan de operatie. Alhoewel<br />
tweederde (17/26) een tijdelijke (minuten tot weken) verlichting<br />
ervaarde, was dit veelal van voorbijgaande aard aangezien er later bij<br />
allen tot een operatie werd besloten. Een succesvolle respons op een<br />
injectie was niet voorspellend voor een succesvol postoperatief<br />
resultaat (positief voorspellende waarde PVW = 0,56; lange termijn<br />
patiënttevredenheid: PVW = 0,65).<br />
In de periode voorafgaande aan chirurgie hadden beide groepen<br />
eenzelfde nivo van pijn (T: 80% minimaal VRS 3-5, I: 72% minimaal<br />
VRS 3-5, p>0,05). Bij follow-up rapporteerde 64% van de T-groep<br />
geen of milde pijn vergeleken met de 85% van de I-groep, p=0,4<br />
(figuur 1). VAS scores lieten een soortgelijk beeld zien (T: 70±12 vs.<br />
10±12; I: 70±12 vs. 11±12, p=0,7).<br />
Chirurgie resulteerde in significante verbeteringen betreffende<br />
alle tien ODI categorieën, maar met name betreffende het domein<br />
‘zitten’ en ‘reizen’ (figuur 2). Groepsverschillen werden niet<br />
waargenomen. De ODI score zakte gemiddeld van 40 ±22 naar 10<br />
±17, ook hier werden geen groepsverschillen gezien. Er waren ook<br />
geen significante groepsverschillen betreffende de verbetering van<br />
de vijf ADL categorieën, die typisch zijn geassocieerd met<br />
coccygodynie (Tabel 2, 30% missing values). De aanwezigheid van<br />
chronische rugpijn was geen voorspeller voor succes (of het uitblijven<br />
hiervan) na chirurgie.<br />
Na een mediane 11 jaar follow up waren 44 patiënten (80%)<br />
tevreden met de huidige klinische situatie. Verschillen tussen de<br />
groepen waren wederom niet significant (T: 89% vs. I: 75%, p=0,3).<br />
Rekening houdend met hun huidige situatie zou 87% van de gehele<br />
populatie (T: 89% vs. I: 84%, p=0,9) opnieuw voor chirurgie kiezen,<br />
vijf patiënten (9%) zeker niet, en twee wisten het niet zeker (4%).<br />
Discussie<br />
Deze studie naar de langetermijnresultaten van chirurgie voor<br />
therapie-resistente coccygodynie is uniek vanwege de relatief grote<br />
onderzoekspopulatie (n=55) met een mediane 11-jaar follow up en<br />
een betrouwbare respons (95%). Onze bevindingen laten zien dat<br />
chirurgische excisie van het os coccygis even effectief is bij<br />
traumatische als idiopathische coccygodynie. Ook wordt<br />
gesuggereerd dat het uitblijven van een succesvolle respons op een<br />
lokale anesthetische injectie niet voorspellend is voor een niet<br />
succesvol chirurgisch resultaat. Deze bevindingen zijn belangrijk voor<br />
de preoperatieve counseling van een patient die chirurgie overweegt.<br />
De rol van injectietherapie voor coccygodynie is sowieso onduidelijk.<br />
Sommigen rapporteren dat injectie gecombineerd met manipulatie<br />
1, 2, 5<br />
effectief is voor pijnverlichting. Men zou kunnen denken dat<br />
(voorbijgaande) pijnreductie na lokale injectie(s) voorspellend is voor<br />
succesvolle chirurgie, zoals wel vaker in andere pijnonderzoeken<br />
wordt gesuggereerd. Echter, dergelijke data zijn niet bekend in de<br />
literatuur over coccygectomie. Enigszins tot onze verrassing is de<br />
huidige beperkt voorspellende waarde (0,56) van succesvolle injectie<br />
therapie niet of nauwelijks beter dan kop of munt. Gecombineerd met<br />
de patiëntonvriendelijkheid en het feit dat de meeste patiënten al<br />
injectietherapie hebben gehad voor doorverwijzing kan worden<br />
overwogen om een injectie alleen te herhalen als deze door de<br />
patiënt als middel voor tijdelijke pijnverlichting wordt verzocht.<br />
Er bestaat controverse of de chirurgische verwijdering van het os<br />
coccygis succesvoller is na een traumatische gebeurtenis in de<br />
voorgeschiedenis. 2, 6, 12 Een eerder onderzoek toonde significant betere<br />
postoperatieve resultaten na chirurgie voor traumatische<br />
coccygodynie. 6 Het huidige onderzoek laat zien dat chirurgie voor<br />
idiopathische coccygodynie minstens zo succesvol is. Er werden ook<br />
geen verschillen gevonden tussen de behandelgroepen betreffende<br />
percentage chronische rugpijn (een mogelijke voorspeller van<br />
chirurgisch falen) en postoperatieve complicaties. Deze resultaten<br />
laten derhalve zien dat een coccygectomie, zelfs zonder voorafgaand<br />
trauma, bij de meeste patiënten op de lange termijn een gunstig<br />
beloop kent.<br />
Het huidige onderzoek heeft natuurlijk ook tekortkomingen. Het is<br />
niet gerandomiseerd, terwijl er geen controlegroep van patiënten met<br />
een conservatieve behandeling werd bestudeerd. Gegevens over een<br />
periode van bijna drie decennia zijn verzameld met een risico op<br />
diverse soorten bias. De respons van 95% op de vragenlijsten geeft<br />
echter wel aan dat de bevindingen representatief zijn voor de gehele<br />
groep geopereerde patiënten. Verder ontbreekt er momenteel een<br />
algemeen geaccepteerde en gevalideerde schaal voor de evaluatie<br />
van pijn of functioneren na een coccygectomie. Dit onderzoek heeft<br />
daarom gebruik gemaakt van de algemeen geaccepteerde Oswestry<br />
Low Back Pain Disability Questionnaire (ODI), die vaak gebruikt<br />
wordt voor de evaluatie van rughernia chirurgie. 6, 13, 14, 15 Alhoewel deze<br />
ODI niet is gevalideerd voor coccygectomie, suggereren de resultaten<br />
dat chirurgie resulteerde in verbetering in alle tien ADL domeinen.<br />
Deze vragenlijst geeft bovendien de mogelijkheid om een<br />
‘beperkingsscore’ (BS) te berekenen. Categorieën van BS worden<br />
vastgesteld op een schaal in vijf opeenvolgende 20-punt stappen die<br />
begint bij 0-20 (‘minimaal beperkt’) en eindigt bij 80-100<br />
(‘bedlegerig’). Patiënten die bijvoorbeeld vertebrale neurochirurgie<br />
ondergingen lieten een preoperatieve BS zien van 40-60 punten<br />
(‘ernstig beperkt’). Na succesvolle operatie daalde hun BS naar<br />
gemiddeld 20 punten. 16-18 Een coccygectomie lijkt vergeleken hiermee<br />
dus zeer succesvol te noemen, aangezien de gemiddelde BS in onze<br />
populatie daalde van 40 naar 10 punten.<br />
Als complicaties zagen wij soms in de eerste twee maanden na de<br />
operatie toegenomen pijn alsmede enkele postoperatieve infecties. In<br />
de huidige serie werden tien patiënten (18%) met een wondinfectie<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
65
Onderzoek<br />
behandeld (vijf tot zeven dagen orale cefalosporine). Dit percentage<br />
is hoog maar vergelijkbaar met de bestaande literatuur (7,5-<br />
27%). 6,7,13,19,20 Uitgebreide preoperatieve counseling waarin deze<br />
complicaties worden aangekaart is cruciaal voor de<br />
patiënttevredenheid. Op de lange termijn heeft de meerderheid van<br />
de coccygodyniepatiënten uiteindelijk toch veel baat gehad bij<br />
chirurgie. Negen procent (5/55, traumatisch n=4, idiopathisch n=1)<br />
echter zou chirurgie weigeren, indien men op de hoogte zou zijn<br />
geweest van de huidige situatie. Kenmerken van deze vijf mislukte<br />
casus verschilden niet van die van de succesvolle patiënten.<br />
Samenvattend laat dit retrospectieve onderzoek in 55<br />
coccygodyniepatiënten zien dat na een mediane follow-up van 11<br />
jaar pijnscores sterk verbeterden, terwijl de ADL functies in alle tien<br />
onderzochte domeinen waren verbeterd. Huidige<br />
patiënttevredenheid was goed tot uitstekend. Vijf van de zes<br />
patiënten (87%) zou, het huidige resultaat wetende, opnieuw voor<br />
chirurgie kiezen. Een gunstige reactie op injecties voorafgaand aan<br />
operatie was niet voorspellend voor latere succesvolle chirurgie. In<br />
conclusie, chirurgische verwijdering van het os coccygis voor<br />
traumatische en idiopathische coccygodynie is op de lange termijn<br />
effectief bij vier van de vijf patiënten.<br />
Literatuur<br />
1. Wray CC, Easom S, and Hoskinson J. Coccydynia. Aetiology and<br />
treatment. J Bone Joint Surg Br 1991. 73(2): p. 335-8.<br />
2. Patel R, Appannagari A, Whang PG. Coccydynia. Curr Rev<br />
Musculoskelet Med 2008. 1(3-4): p. 223-6.<br />
3. Sehirlioglu A, et al.. Coccygectomy in the surgical treatment of<br />
traumatic coccygodynia. Injury 2007. 38(2): p. 182-7.<br />
4. Maigne JY, Doursounian L, Chatellier G. Causes and mechanisms<br />
of common coccydynia: role of body mass index and coccygeal<br />
trauma. Spine (Phila Pa 1976) 2000. 25(23): p. 3072-9.<br />
5. Kersey PJ. Non-operative management of coccygodynia. Lancet<br />
1980. 1(8163): p. 318.<br />
6. Pennekamp PH, et al.. Coccygectomy for coccygodynia: does<br />
pathogenesis matter? J Trauma 2005. 59(6): p. 1414-9.<br />
7. Balain B, et al.. Coccygectomy for coccydynia: case series and<br />
review of literature. Spine (Phila Pa 1976) 2006. 31(13): p. E414-<br />
20.<br />
8. Ramsey ML, et al.. Coccygodynia: treatment. Orthopedics 2003.<br />
26(4): p. 403-5; discussion 405.<br />
9. Capar B, et al.. [Coccygectomy in patients with coccydynia]. Acta<br />
Orthop Traumatol Turc 2007. 41(4): p. 277-80.<br />
10. Maigne JY, Lagauche D, Doursounian L. Instability of the coccyx<br />
in coccydynia. J Bone Joint Surg Br 2000. 82(7): p. 1038-41.<br />
11. Fairbank JC, et al.. The Oswestry low back pain disability<br />
questionnaire. Physiotherapy 1980. 66(8): p. 271-3.<br />
12. Bayne O, Bateman JE, Cameron HU. The influence of etiology on<br />
the results of coccygectomy. Clin Orthop Relat Res 1984(190): p.<br />
266-72.<br />
13. Hodges SD, Eck JC, Humphreys SC. A treatment and outcomes<br />
analysis of patients with coccydynia. Spine J 2004. 4(2): p. 138-<br />
40.<br />
14. Pennekamp PH, et al.. [Coccygectomy in the treatment of<br />
coccygodynia]. Z Orthop Ihre Grenzgeb 2003. 141(5): p. 578-82.<br />
15. Traub S, Glaser J, Manino B. Coccygectomy for the treatment of<br />
therapy-resistant coccygodynia. J Surg Orthop Adv 2009. 18(3):<br />
p. 147-9.<br />
16. Loupasis GA, et al.. Seven- to 20-year outcome of lumbar<br />
discectomy. Spine (Phila Pa 1976) 1999. 24(22): p. 2313-7.<br />
17. Niskanen RO. The Oswestry Low Back Pain Disability<br />
Questionnaire. a two-year follow-up of spine surgery patients.<br />
Scand J Surg 2002. 91(2): p. 208-11.<br />
18. Coskun E, et al.. Relationships between epidural fibrosis, pain,<br />
disability, and psychological factors after lumbar disc surgery.<br />
Eur Spine J 2000. 9(3): p. 218-23.<br />
19. Doursounian L, et al.. Coccygectomy for instability of the coccyx.<br />
Int Orthop 2004. 28(3): p. 176-9.<br />
20. Fogel GR, Cunningham PY 3rd, Esses SI. Coccygodynia:<br />
evaluation and management. J Am Acad Orthop Surg 2004.<br />
12(1): p. 49-54.<br />
21. Van der Geest I, Scheltinga M, Roumen R, Charbon J. Goede<br />
langetermijn resultaten van coccygectomie vanwege<br />
coccygodynie. <strong>Medisch</strong> <strong>Journaal</strong> 2004. 33(3): p. 115-117.
Beeldspraak<br />
Schokken bij aanraken<br />
Auteur<br />
P.J. van den Berg, neuroloog, F.H.M. van Herpen, anios neurologie, F.G. Roos, radioloog<br />
Diagnose<br />
Propriospinale myoclonieën ten gevolge van een epiduraal abces van<br />
C3 tot L2 met myelumcompressie.<br />
Trefwoorden<br />
epiduraal abces, myoclonus, propriospinaal<br />
Samenvatting klinisch beloop<br />
Een 58-jarige man, bekend met een hepatogeen gemetastaseerd<br />
rectumcarcinoom, had sinds twee dagen hoofdpijn en hij was<br />
toenemend verward. Bij braken kreeg hij tintelingen vanuit de nek<br />
naar de armen en er was een gestoorde fijne motoriek. Er traden<br />
meerdere keren per minuut schokken op van de nek met uitbreiding<br />
naar romp, knieën en heupen bij hoofdbewegingen. Patiënt had geen<br />
koorts. Bij aanvullend bloedonderzoek was er sprake van verhoogde<br />
infectieparameters (CRP 557 mg/l; leukocyten 21,0*10 9 /l) zonder<br />
focus.<br />
Bij onderzoek werd een verwarde man gezien, dubieus meningeaal<br />
geprikkeld. Het teken van L’hermitte (een elektrische gewaarwording<br />
die langs de nek, langs de wervelkolom en in de ledematen gevoeld<br />
wordt) is positief. Bij veel patiënten wordt het opgewekt door het<br />
hoofd voorover te buigen. Bij nekflexie en aanraking van patiënt<br />
ontstaan er enkele seconden positieve axiale myoclonieën met<br />
uitbreiding en afwisselend symmetrische flexie/extensie van nek,<br />
romp en extremiteiten. Bij verder onderzoek werden geen afwijkingen<br />
gevonden.<br />
Een MRI-totale wervelkolom met diffusie- en gadolineumopnames<br />
werd verricht ter aantoning van myelumcompressie, waarop een<br />
uitgebreid epiduraal abces van C3 tot L2 met myelumcompressie<br />
(figuren 1, 2 en 3). De diagnose ‘propriospinale myoclonieën ten<br />
gevolge van een epiduraal abces van C3 tot L2 met<br />
myelumcompressie’ werd gesteld.<br />
In overleg met de neurochirurgie werd besloten om geen operatieve<br />
exploratie uit te voeren, mede vanwege het aantal betrokken niveaus,<br />
en het snel verbeteren van zowel het klinisch, infectiologisch als het<br />
radiologische beeld. Reeds vijf dagen na start antibiotica traden er<br />
geen myoclonieën meer op. Binnen twee weken daalde het CRP naar<br />
49 mg/l. Achttien dagen na het starten met antibiotica toonden de<br />
MRI-beelden volledige resorptie van het abces. Patiënt had zes<br />
maanden nadien nog paresthesieën in handen/voeten als mogelijk<br />
enige restverschijnsel.<br />
Toelichting<br />
Myoclonieën kunnen op verschillende manieren worden ingedeeld. 1<br />
Bij een indeling naar anatomische origine zijn er vier verschillend<br />
soorten te onderscheiden; de perifere, corticale, subcorticale en<br />
spinale myoclonus. Bij de spinale myoclonus worden twee vormen<br />
Figuur 1.<br />
Sagittale T1-gewogen postgadolineum MRI van de thoracale<br />
wervelkolom toont een langgerekte epidurale, deels gepocketeerde<br />
vochtcollectie thoracaal met randaankleuring na iv Gadolineum.<br />
Figuur 2.<br />
Transversale T1-gewogen postgadolineum MRI, door de epidurale<br />
vochtcollectie; het myelum is naar ventraal verdrongen.<br />
* momenteel werkzaam als AIOS Revalidatie in de Sint Maartenskliniek.<br />
Correspondentie: L.vandenberg@mmc.nl<br />
68
Beeldspraak<br />
onderscheiden, de segmentale en de propriospinale myoclonus.<br />
Segmentale myoclonieën blijven meestal beperkt tot enkele<br />
onderliggende myotonen en opvallend persisteren zij tijdens de<br />
slaap. Vaak is een onderliggende laesie in het ruggenmerg de<br />
oorzaak. Bij propriospinale myoclonieën treden er aritmische<br />
schokken op van de romp en buikspieren, en axiale flexieschokken in<br />
de nek, romp en heupen; zelden met extensie van de romp. 1,2,3 De<br />
myoclonieën kunnen zowel spontaan als stimulussensitief zijn. Deze<br />
vorm van myoclonus is vaak psychogeen van aard (57%), of<br />
idiopathisch. 3 Soms is een onderliggende cervicale laesie de oorzaak<br />
(7%); myelumcompressie door een ruimte-innemend proces, zoals<br />
een infectie of tumor. 1,3<br />
Dit artikel is een bewerking van een eerder verschenen artikel in het<br />
Tijdschrift voor Neurologie en Neurochirurgie: <strong>2017</strong>(1);37-39<br />
Literatuur<br />
1. De Koning-Tijssen MAJ. Bewegingsstoornissen, Myoclonus.<br />
Biemond nascholing Nederlandse Vereniging voor Neurologie.<br />
2004;59-69<br />
2. Van der Salm SMA, Koelman JHTM, Henneke S, et al. Axial jerks: a<br />
clinical spectrum ranging from propriospinal to psychogenic<br />
myoclonus. J Neurol 2010;257:1349-1355<br />
3. Van der Salm SMA, Erro R, Cordivari C, et al. Propriospinal<br />
myoclonus. Clinical reappraisal and review of literature. Neurology<br />
2014;83:1862-1870<br />
Figuur 3.<br />
Transversale diffusie-gewogen opnamen op hetzelfde niveau als<br />
getoond in figuur 2. Onder de DWI- en boven de ADC-opname. Het<br />
epiduraal vocht toont restrictie van het diffusiesignaal compatibel<br />
met abcedering.<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
69
CAT in ‘t bakkie<br />
Effect op darmperistaltiek van kauwgom kauwen na<br />
colorectale chirurgie<br />
Auteurs<br />
J.A.C. van Limpt –Stappaerts, verpleegkundige<br />
Klinische vraagstelling<br />
Patiënt X ligt postoperatief op dag 2 op verpleegafdeling chirurgie<br />
na een sigmoïdresectie vanwege een coloncarcinoom. Patiënt is<br />
misselijk en heeft een aantal maal gebraakt. Sinds de operatie heeft<br />
patiënt nauwelijks gegeten, slechts wat water gedronken en er is nog<br />
geen flatus of defecatie aanwezig. Bij lichamelijk onderzoek heeft<br />
patiënt een bolle, gespannen buik. Als diagnose wordt een<br />
postoperatieve ileus gesteld.<br />
Achtergrond<br />
Wereldwijd wordt onderzoek gedaan naar het voorkomen van<br />
complicaties na colorectale chirurgie. Daaruit is het ERAS (Enhanced<br />
recovery after surgery) protocol ontwikkeld. Het ERAS-protocol is een<br />
multimodaal programma met medische en verpleegkundige<br />
interventies bedoeld om het herstel van de patiënt te bespoedigen en<br />
de kans op complicaties te reduceren. Een van de interventies is het<br />
geven van orale voeding snel na de operatie om de darmperistaltiek<br />
te stimuleren en de kans op complicaties als een postoperatieve ileus<br />
te verminderen. In de praktijk blijkt dat niet alle patiënten in staat<br />
zijn om direct na de operatie te eten door misselijkheid, angst en pijn.<br />
Het kauwen van kauwgom is mogelijk effectief om de darmwerking<br />
te stimuleren na colorectale chirurgie.<br />
PICO<br />
P<br />
I<br />
C<br />
O<br />
Volwassen patiënt na electieve colorectale chirurgie vanuit het<br />
ERAS-programma.<br />
Kauwgom kauwen.<br />
geen.<br />
Outcome: verbeteren van de darmperistaltiek in tijd tot<br />
flatulentie en defecatie.<br />
Zoekstrategie<br />
Er werd gezocht in de Pubmed databank met de zoektermen en<br />
bijbehorende MeSh termen: Chewing Gum AND Colorectal surgery<br />
AND Enhanced recovery after surgery AND Postoperatieve ileus in<br />
verschillende combinaties. Dit leverde 41 resultaten op. Zoekacties in<br />
de CINAHL-database en Cochrane Libary gaven geen nieuwe<br />
resultaten. Ook werden geen bruikbare resultaten gevonden in de<br />
Tabel 1. Uitkomsten studies<br />
Artikel<br />
Opzet en populatiegrootte<br />
Interventie (controle)groep<br />
Interventie<br />
Resultaten<br />
Tijd tot flatus en defecatie in uren<br />
Mediaan tijd in dagen<br />
Atkinson 20142<br />
RCT 199(203)<br />
40% beide groepen laparoscopisch<br />
geopereerd<br />
4xdgs 10 min p/d<br />
Suikervrije kauwgom van dag 1-5<br />
Flatus 2 (2) p =0,586<br />
Defecatie 2 (3) p =0,153<br />
Lim 20133<br />
RCT 77(80)<br />
50% laparoscopisch geopereerd in<br />
beide groepen<br />
4xdgs 15 min p/d<br />
Suikervrije kauwgom<br />
Flatus: 42,75 (50,97) p = 0,134<br />
Defecatie: 89,64 (98,61) p =0,333<br />
Zaghiyan 20134<br />
Prospectieve RCT 54(60)<br />
Laparoscopisch en open operaties<br />
3xdgs 45 min p/d<br />
Gesuikerde kauwgom tot dag 7<br />
postoperatief<br />
Flatus: 48,6 (47,4 ) p =0,83<br />
Defecatie: 56,9 (63,2) p =0,40<br />
Shum 20165<br />
RCT 41(41)<br />
100% laparoscopisch geopereerd<br />
3xdgs 30 min p/d<br />
Suikervrije kauwgom tot dag 7<br />
postoperatief<br />
Flatus: 18 (34) p =0,007<br />
Defecatie: 19 (44) p =0,001<br />
Correspondentie: j.stappaerts@mmc.nl<br />
70
CAT in ‘t bakkie<br />
verpleegkundige databanken NAZ en INVERT. Vijf artikelen werden<br />
geselecteerd op basis van aansluiting met de zoekvraag en<br />
beschikbaarheid in volledige tekst.<br />
Bewijs<br />
Een systematic review van 81 studies uitgevoerd door Short et al. 1 gaf<br />
veel informatie over het kauwen van kauwgom in relatie met gastrointestinale<br />
functies na gastro-intestinale operaties in het algemeen.<br />
Vier studies in deze systematic review gaan specifiek uit van<br />
colorectale chirurgie en het ERAS-programma, waarvan drie studies<br />
zijn gevonden tijdens het zoeken (zie tabel). Waaronder een<br />
Randomized Clinical Trial (RCT) met 402 patiënten. 2 Deze RCT geeft<br />
aan dat kauwgom gebruik geen invloed heeft op het herstel van de<br />
darmfunctie na colorectale chirurgie. Een RCT met totaal 161<br />
patiënten toont aan dat kauwgomgebruik na colorectale chirurgie<br />
veilig is maar geen invloed heeft op herstel van gastro-intestinale<br />
functies. 3 Een RCT naar de invloed van gesuikerde kauwgom op het<br />
postoperatieve gastro-intestinale herstel na colorectaal chirurgie<br />
onder 114 patiënten vindt geen significant verschil in tijd tot flatus<br />
en defecatie. 4 Wel wordt er een verhoogde incidentie waargenomen<br />
van oprispingen en een opgeblazen gevoel in de kauwgomgroep,<br />
mogelijk door het inslikken van lucht tijdens het kauwgom kauwen.<br />
In de conclusie van de systematic review wordt geadviseerd om<br />
verder onderzoek te doen naar de effectiviteit van kauwgom gebruik<br />
bij colorectale chirurgie in een ERAS-programma1. Als antwoord op<br />
dit review heeft Shum et al. 5 tussen januari en juli 2015 een RCT<br />
uitgevoerd onder 82 patiënten. 41 patiënten in de interventie en<br />
controlegroep. De tijd tot flatulentie was korter 18 (ten opzichte van<br />
34) uur (p=0,007) de defecatie kwam eerder op gang 19 (ten<br />
opzichte van 44) uur (p=0,001). Shum et al concludeert dat<br />
kauwgom gebruik een simpele interventie is die de darmwerking<br />
versnelt bij patiënten binnen een ERAS-programma na<br />
laparoscopische colorectale chirurgie. 5<br />
Literatuur<br />
1. Short, V. Herbert, G. Perry, R. Atkinson, C. Ness, A. R. Penfold, C.<br />
Thomas, S. Andersen, H. K. Lewis, S. J. Chewing gum for<br />
postoperative recovery of gastrointestinal function. Cochrane<br />
Database of Systematic Reviews 2015 Feb 20;(2):CD006506.<br />
2. Atkinson, C et al. Randomized clinical trial of postoperative<br />
chewing gum versus standard care after colorectal resection. The<br />
British journal of surgery, 2016 Jul;103(8):962-70. DOI:<br />
10.1002/bjs.10194<br />
3. Lim, P. Morris, O. J. Nolan, G. Moore, S. Draganic, B. Smith, S. R.<br />
Sham feeding with chewing gum after elective colorectal<br />
resectional surgery: a randomized clinical trial. Annals of Surgery.<br />
2013 Jun;257(6):1016-24.<br />
4. Zaghiyan, K. Felder, S. Ovsepyan, G. Murrell, Z. Sokol, T. Moore, B.<br />
Fleshner, P. A prospective randomized controlled trial of sugared<br />
chewing gum on gastrointestinal recovery after major colorectal<br />
surgery in patients managed with early enteral feeding. Diseases<br />
of the colon and rectum. 2013 Mar;56(3):328-35.<br />
5. Shum, N. F. Choi, H. K. Mak, J. C. Foo, D. C. Li, W. C. Law, W. L.<br />
Randomized clinical trial of chewing gum after laparoscopic<br />
colorectal resection. Br J Surg. 2016 Oct;103(11):1447-52.<br />
Conclusie en aanbeveling<br />
Op basis van de resultaten van de studies lijkt kauwgom gebruik na<br />
colorectale chirurgie in combinatie met het ERAS-programma weinig<br />
toegevoegde waarde te hebben. Vanwege de kleine<br />
onderzoekspopulatie van de laatst beschreven studie kan hieruit<br />
nauwelijks conclusie getrokken worden. Echter de eenvoudige<br />
toepasbaarheid en geringe risico’s die kauwgomgebruik heeft in<br />
combinatie met de lage kosten maakt dat het toch toepasbaar is als<br />
interventie na colorectale chirurgie. Uit praktijkervaring blijkt dat<br />
patiënten kauwgom gebruik een prettige interventie vinden en<br />
verkiezen boven medicamenteuze interventies. Verder<br />
vervolgonderzoek is aan te bevelen om de toepasbaarheid van<br />
kauwgom gebruik te onderzoeken als interventie bij een reeds<br />
gediagnostiseerde postoperatieve ileus.<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 45 - nummer 3 - 2016<br />
71
Casuïstiek<br />
Een kind met chorea van Sydenham<br />
Auteurs<br />
I.H. de Lange, semi-arts kindergeneeskunde*, L.J.J.C. Wagener-Schimmel, neuroloog/kinderneuroloog, dr. J. Heuser, kindercardioloog,<br />
I.A. Bertrams-Maartens, kinderarts<br />
Trefwoorden<br />
Acuut reuma, chorea van Sydenham, carditis, erythema marginatum, groep A streptokok<br />
Inleiding<br />
Acuut reuma is een door het immuunsysteem veroorzaakte<br />
ontstekingsreactie waarbij hart, gewrichten, huid en centrale<br />
zenuwstelsel aangedaan kunnen zijn. 1,2 Het ontstaat na een<br />
bacteriële keelontsteking met een groep A streptokok. 3 De<br />
ontstekingsreactie is hierbij het gevolg van een kruisreactie, waarbij<br />
antilichamen en T cellen gericht tegen de streptokok per abuis voor<br />
inflammatie van lichaamseigen weefsel zorgen. 4 Acuut reuma<br />
ontstaat meestal twee tot drie weken na de bacteriële infectie, maar<br />
kan ook pas maanden later optreden. 1 Het komt met name bij<br />
kinderen tussen de vijf en 15 jaar voor. 5 Wereldwijd zijn jaarlijks<br />
300.000 tot 350.000 kinderen aangedaan, meer dan 0,5% van de<br />
wereldpopulatie. 6,7 Met een mortaliteit tot ongeveer 1% en een<br />
significante morbiditeit, vormt acuut reuma nog steeds een relevant<br />
gezondheidsprobleem. 6 De afgelopen decennia komt acuut reuma in<br />
Westerse landen steeds minder voor. Dit komt onder meer door<br />
verbeterde hygiëne en sociaaleconomische omstandigheden en<br />
verandering van de heersende subtypen van de streptokok. 8 In<br />
Nederland is een casus met acuut reuma dan ook nog maar een<br />
zeldzaamheid.<br />
Casus<br />
Op de spoedeisende hulp presenteert zich een 14-jarige jongen met<br />
klachten van toenemende spierzwakte in zijn rechter arm en been<br />
sinds verscheidene maanden. Hij heeft het syndroom van Asperger en<br />
is verder altijd gezond geweest. Wel heeft hij al enkele maanden pijn<br />
in de teenbasisgewrichten van zijn beide voeten, waarvoor recent<br />
steunzolen zijn aangemeten. Bij lichamelijk onderzoek valt op dat de<br />
rechter hand onrustig is en continu ongecoördineerd beweegt. Het<br />
krachtonderzoek is moeizaam, de kracht in zowel de rechter arm als<br />
het rechter been lijkt verminderd. Er wordt een CT scan gemaakt om<br />
acute problemen uit te sluiten, deze toont geen bijzonderheden.<br />
Poliklinisch wordt er een afspraak bij de kinderneuroloog ingepland.<br />
Echter, een week later wordt de jongen opnieuw op de spoedeisende<br />
hulp gezien in verband met snelle progressie van zijn klachten. Hij<br />
kan niet meer goed schrijven en heeft nu ook klachten van de linker<br />
arm. Bij lichamelijk onderzoek valt op dat hij plotselinge, snelle<br />
ongerichte bewegingen maakt, passend bij een chorea. Op zijn<br />
rechter pols wordt een ringvormige rode laesie gezien. Ouders geven<br />
aan dat deze huidlaesies voorheen uitgebreider aanwezig zijn<br />
geweest. Bij auscultatie van het hart wordt een duidelijk hartgeruis<br />
gehoord. Laboratorium onderzoek toont mild verhoogde<br />
ontstekingswaardes (BSE 20 mm; ref < 15 mm, CRP 11 mg/l; ref
Casuïstiek<br />
van het hart een mitralisklepinsufficiëntie graad 1-2 met een lichte<br />
stenose en aortaklepinsufficiëntie graad 1-2 passend bij een carditis.<br />
Tevens was er een compliantie stoornis van de linker ventrikel met<br />
een goede systolische functie. Er wordt gestart met een intensief<br />
behandelschema (tabel 1) dat onder meer antibiotica en<br />
ontstekingsremming bevat en valproïnezuur om de klachten van de<br />
chorea te verminderen. In de hierop volgende weken treedt langzaam<br />
verbetering van de chorea op en blijven de cardiale afwijkingen<br />
stabiel. In de hierop volgende maanden treedt langzaam verbetering<br />
van de chorea op en verbeteren de echocardiografische bevindingen<br />
eveneens stapsgewijs.<br />
Omdat er sprake is van een forse ziektelast met onder meer langdurig<br />
schoolverzuim is de medische psychologie ingeschakeld en wordt de<br />
patiënt door een fysiotherapeut begeleid om zijn conditie weer op te<br />
bouwen.<br />
Commentaar<br />
De diagnose acuut reuma kan worden gesteld aan de hand van de<br />
gemodificeerde Jones criteria (tabel 2). De patiënt in de casus heeft<br />
chorea, echografische kenmerken passend bij een carditis en<br />
huiduitslag passend bij erythema marginatum. Als minor criteria<br />
komen daar nog de gewrichtspijnen van de voeten en verhoogde<br />
ontstekingsparameters bij. Hij en zijn ouders kunnen zich geen<br />
keelontsteking herinneren.<br />
Het opvallendste symptoom bij deze patiënt, dat geleid heeft tot<br />
diagnose is de chorea. De chorea bij acuut reuma wordt ook wel<br />
chorea van Sydenham, chorea minor of Sint Vitus dans genoemd. Dit<br />
symptoom is al eeuwen bekend, met een eerste beschrijving in 1686. 9<br />
Chorea van Sydenham ontwikkelt zich bij ongeveer een kwart van de<br />
kinderen met acuut reuma. 9,10 Het is een laat symptoom dat ontstaat<br />
na één tot zes maanden. 10 Hoewel de chorea zelflimiterend is en vaak<br />
na enkele maanden herstelt, komen recidieven bij 20 tot 60% van de<br />
patiënten voor. 10 Als de chorea te veel klachten veroorzaakt kunnen<br />
de symptomen behandeld worden met anti-epileptica als<br />
valproïnezuur of carbamazepine of met dopamine receptor blokkers<br />
als haloperidol. Valproïnezuur is hierbij het eerste keus middel<br />
vanwege de hoogste effectiviteit en een relatief gunstig<br />
bijwerkingenprofiel. 10 Naast de neurologische bewegingsstoornis<br />
komen ook psychiatrische symptomen voor, zoals emotionele<br />
labiliteit, angst, obsessief compulsieve klachten en<br />
persoonlijkheidsveranderingen. Met name de mogelijke<br />
psychiatrische symptomen zijn bij de voorgeschiedenis met het<br />
syndroom van Asperger en de daarmee al verhoogde kans op<br />
psychiatrische comorbiditeit een zorg. 11<br />
De lange termijn prognose van acuut reuma wordt vooral bepaald<br />
door de cardiale betrokkenheid. Naar schatting 20 tot 30% van de<br />
patiënten in Westerse landen ontwikkelt na acuut reuma chronische<br />
reumatische hart ziekte. 2 Met name patiënten met ernstige carditis<br />
bij presentatie of herhaalde opvlamming van het acuut reuma<br />
hebben een verhoogd risico hierop. 12 Chronische reumatische<br />
Tabel 2. Gemodificeerde Jones Criteria voor de diagnose van<br />
acuut reuma<br />
Major criteria<br />
- Carditis<br />
- Polyartritis<br />
- Chorea<br />
- Erythema marginatum<br />
- Subcutane nodules<br />
Minor criteria<br />
- Koorts<br />
- Gewrichtspijnen<br />
- Verhoogde CRP of bezinking<br />
- Verlengd PR interval<br />
Aanwijzingen voor een groep A streptokokken infectie.<br />
- Positieve keelswab<br />
- Positieve streptokok antigeen test.<br />
- Verhoogde streptokok antilichaam titer<br />
Diagnostische criteria voor acuut reuma. Diagnose te stellen bij 2<br />
major criteria, 1 major en 2 minor criteria of 2 minor criteria en<br />
aanwijzingen voor een groep A streptokokken infectie.<br />
hartziekte wordt gekenmerkt door klepafwijkingen, waarbij de<br />
mitralisklep het meest is aangedaan. Het is geassocieerd met onder<br />
meer hartfalen, infectieuze endocarditis, atriumfibrilleren en<br />
beroertes. 7 Om een nieuwe streptokokken infectie en daarmee<br />
opvlamming van het acuut reuma te voorkomen is antibiotische<br />
profylaxe geïndiceerd. Dit kan met penicilline antibiotica zoals<br />
benthazinebenzylpenicilline en feneticilline of met macrolide<br />
antibiotica als erytromycine. 13,14 Deze behandeling moet in ieder geval<br />
tot volwassen leeftijd en minimaal vijf jaar worden voortgezet en<br />
afhankelijk van de ernst van de hartafwijking soms zelfs tot<br />
levenslang. 15 De recidiefkans van acuut reuma daalt hiermee van 60<br />
à 75% naar 5%. 14<br />
Literatuur<br />
1. Burke RJ, Chang C. Diagnostic criteria of acute rheumatic fever.<br />
Autoimmunity reviews. 2014;13:503-507.<br />
2. Wieringa JW, Ramaker C, Wolf BH. Acuut Reuma bij kinderen; een<br />
diagnostisch probleem. Nederlands tijdschrift voor geneeskunde.<br />
2006;150:1101-1104.<br />
3. Markham R, Tulloh R. Fifteen-minute consultation: rheumatic<br />
fever. Archives of disease in childhood Education and practice<br />
edition. 2015;100:176-179.<br />
4. Cunningham MW. Streptococcus and rheumatic fever. Current<br />
opinion in rheumatology. 2012; 24:408-416.<br />
5. Cunningham MW. Post-Streptococcal Autoimmune Sequelae:<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
75
Casuïstiek<br />
Rheumatic Fever and Beyond. In: Ferretti JJ, Stevens DL, Fischetti<br />
VA (eds). Streptococcus pyogenes: Basic Biology to Clinical<br />
Manifestations. Oklahoma City OK: The University of Oklahoma<br />
Health Sciences Center 2016;837-874.<br />
6. Sims Sanyahumbi A, Colquhoun S, Wyber R, Carapetis JR. Global<br />
Disease Burden of Group A Streptococcus. In: Ferretti JJ, Stevens<br />
DL, Fischetti VA (eds). Streptococcus pyogenes: Basic Biology to<br />
Clinical Manifestations. Oklahoma City OK: The University of<br />
Oklahoma Health Sciences Center 2016;661-704.<br />
7. Remenyi B, ElGuindy A, Smith SC, Jr., Yacoub M, Holmes DR, Jr.<br />
Valvular aspects of rheumatic heart disease. Lancet.<br />
2016;26:1335-46<br />
8. Lee GM, Wessels MR. Changing epidemiology of acute rheumatic<br />
fever in the United States. Clinical infectious diseases : an official<br />
publication of the Infectious Diseases Society of America.<br />
2006;42:448-450.<br />
9. Crealey M, Allen NM, Webb D, Bouldin A, Mc Sweeney N, Peake<br />
D, et al. Sydenham's chorea: not gone but perhaps forgotten.<br />
Archives of disease in childhood. 2015;100:1160-1162.<br />
10. Weiner SG, Normandin PA. Sydenham chorea: a case report and<br />
review of the literature. Pediatric emergency care. 2007;23:20-<br />
24.<br />
11. Tarazi FI, Sahli ZT, Pleskow J, Mousa SA. Asperger's syndrome:<br />
diagnosis, comorbidity and therapy. Expert review of<br />
neurotherapeutics. 2015;15:281-93.<br />
12. Webb RH, Grant C, Harnden A. Acute rheumatic fever. BMJ<br />
(Clinical research ed). 2015 Jul 14;351:443.<br />
13. Janssen M, Ten Cate R, Acuut reuma en PSRA. In: Armbrust W,<br />
Franssen MJAM and Wulffraat NM (eds). Werkboek<br />
Kinderreumatologie. Amsterdam: VU University Press 2014;71-<br />
75.<br />
14. Rijksinstituut voor Volkgezonheid en Milieu. LCI-richtlijn Groep A-<br />
streptokokkeninfectie (GAS). Gezondheidsraad. 2012;1-16<br />
15. WHO Expert Consultation. WHO Technical Report Series 923.<br />
Rheumatic Fever and Rheumatic Heart Disease. World Health<br />
Organization. 2001; 1-130.<br />
76
Casuïstiek<br />
Spontane blauwe vinger syndroom<br />
Auteurs<br />
Kim van Someren ANIOS SEH, Yvonne Admiraal – van de Pas SEH arts<br />
Een 60-jarige patiënte presenteert zich op de spoedeisende hulp met<br />
sinds 1 dag een pijnloze blauwverkleuring van de ringvinger van de<br />
rechter hand. Er is geen trauma aan vooraf gegaan en patiënte heeft<br />
deze klachten niet eerder gehad.<br />
De voorgeschiedenis van patiënte vermeldt een acuut<br />
voorwandinfarct en hypertensie waarvoor ascal 80mg, simvastatine<br />
20mg en diltiazem 200mg.<br />
In de anamnese worden geen aanwijzingen gevonden voor<br />
reumatoïde artritis of stollingsproblemen. Patiënte rookt niet,<br />
gebruikt geen drugs en drinkt sporadisch alcohol.<br />
Bij lichamelijk onderzoek wordt inderdaad een blauwverkleuring<br />
gezien over de volaire zijde en gedeeltelijk over de dorsale zijde van<br />
dig IV van de rechter hand (zie afbeelding 1). Opvallend te zien is dat<br />
de top van de vinger in mindere mate blauw verkleurd is. Flexie en<br />
extensie in DIP en PIP is volledig met een normale capillaire refill. Bij<br />
het testen van de sensibiliteit is er sprake van hypo-esthesie over de<br />
volaire zijde vanaf DIP naar distaal. X-dig-IV van de rechter hand en<br />
screenend laboratorium onderzoek laten geen afwijkingen zien (zie<br />
afbeelding 2 en tabel 1). Doppler signalen over a. radialis en a.<br />
ulnaris zijn zonder afwijkingen.<br />
Tabel 1 toont de opgestelde differentiaal diagnose. Omdat de<br />
symptomen van patiënte niet direct bij één van deze diagnosen leek<br />
te passen zijn we in de literatuur op zoek gegaan naar mogelijke<br />
andere oorzaken.<br />
Beschouwing<br />
De search strategie in pubmed leverde slechts 4 publicaties op<br />
waarin bovenstaand klinisch beeld word beschreven in case reports.<br />
Benamingen die gebruikt worden zijn spontaneous acute blue finger<br />
syndrome, the non-ischaemic blue finger). In het Nederlands:<br />
‘Spontane blauwe vinger syndroom’.<br />
De pathofysiologie is onduidelijk maar de literatuur suggereert dat<br />
een mechanisme van subcutane ecchymose door spontane scheuring<br />
van de venen in de vingers de oorzaak is. 1 Bij het spontane blauwe<br />
vinger syndroom is de top van de vinger in mindere mate of zelfs niet<br />
blauw verkleurd. Dit fenomeen is suggestief voor het niet betrokken<br />
zijn van de arteriële bloedvoorziening. 1,2 Er worden geen aanwijzingen<br />
gevonden voor onderliggende systemische ziekten of een relatie met<br />
bepaalde medicijnen. Het syndroom wordt meestal geïsoleerd in één<br />
vinger gevonden en kan terugkeren in een van de andere vingers.<br />
De diagnose spontane blauwe vinger syndroom wordt gesteld op<br />
basis van het klinisch beeld. Een goede anamnese en lichamelijk<br />
onderzoek gericht op risicofactoren voor embolische processen is<br />
Figuur 1. blauwverkleuring digiti IV<br />
Tabel 1. Laboratoriumuitslagen<br />
Bepaling:<br />
CRP<br />
Hb<br />
Leukocyten<br />
Trombocyten<br />
Glucose<br />
Natrium<br />
Kalium<br />
Ureum<br />
Kreatinine<br />
e-GFR-MDRD<br />
Waarde:<br />
2,8 mg/l<br />
8,2 mmol/l<br />
8,6 10 9 /l<br />
276 10 9 /l<br />
5,3 mmol/l<br />
142 mmol/l<br />
4,1 mmol/l<br />
4,0 mmol/l<br />
70 µmol/l<br />
>60 ml/m/1,73<br />
Ref waarden<br />
60<br />
Correspondentie: yvonne.vande.pas@mmc.nl<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
77
Casuïstiek<br />
belangrijk voor het uitsluiten van een<br />
ischemische vinger. 3<br />
In de literatuur wordt een<br />
gemiddelde van 6 dagen beschreven<br />
waarin de blauwverkleuring weer<br />
spontaan is weggetrokken. 1,3,4 Op<br />
lang termijn wordt er geen vergoot<br />
risico op arteriële embolieën<br />
gevonden. 1<br />
Beloop casus<br />
Aan de hand van bovenstaande<br />
bevindingen hebben we de diagnose<br />
‘spontane blauwe vinger syndroom’<br />
gesteld en patiënte met<br />
geruststelling en uitleg van<br />
alarmsymptomen naar huis laten<br />
gaan. Er werd geen verdere<br />
diagnostiek uitgevoerd. Tijdens<br />
controle op de poli 1 week later bleek<br />
dat de blauwverkleuring van de<br />
wijsvinger van de rechter hand<br />
inderdaad spontaan was<br />
weggetrokken binnen 3 dagen.<br />
Tabel 2. Differentiaal diagnose spontane blauwe vinger<br />
• Syndroom van Raynaud<br />
• Vasospasme<br />
• Ziekte van Buerger<br />
• Micro-embolie<br />
• Veneuze trombose<br />
• Thoracic outlet syndroom<br />
Literatuur<br />
1. Weinberg I, Jaff MR. Spontaneous blue finger syndrome: a benign<br />
process. Am J Med 2012; 125(1): e1 e2<br />
2. Khaira HS, Rittoo D, Vohra RK, Smith SR. The non-ischaemic blue<br />
finger. Ann R Coll Surg Engl 2001; 83(3):154-7.<br />
3. Cowen R, Richards T, Dharmadasa A, Handa A, Perkins JM. The<br />
acute blue finger: management and outcome. Ann R Coll Surg<br />
Engl 2008; 90(7): 557-60.<br />
4. Deliss LJ, Wilson JN. Acute blue fingers in women. J Bone Joint<br />
Surg Br 1982; 64(4): 458<br />
Figuur 2. X-dig IV<br />
Conclusie<br />
Het spontane blauwe vinger<br />
syndroom is een geïsoleerde, benigne<br />
aandoening met een self-limiting<br />
beloop.<br />
78
Interview<br />
Hoge druk belemmert de sport<br />
Als perifeer opleidingsziekenhuis met specialistische zorg behandelt het Máxima <strong>Medisch</strong> Centrum (MMC) niet alleen veel patiënten, maar<br />
werkt ze ook actief aan verbetering van de zorg door middel van wetenschappelijk onderzoek. Een van de onderwerpen van onderzoek is<br />
het Chronisch compartimentsyndroom (CECS) ofwel logesyndroom. CECS is een pijnsyndroom dat bij inspanning optreedt, vooral in de<br />
onderbenen. Michiel Winkes, chirurg in opleiding, deed in MMC onderzoek naar CECS en promoveerde 5 april j.l. aan Maastricht University<br />
onder de bezielende begeleiding van chirurg Marc Scheltinga en sportarts Adwin Hoogeveen.<br />
Hoe ben je tot je promotie-onderzoek<br />
gekomen?<br />
Ik heb 30 weken co-schappen gelopen in MMC bij verschillende<br />
afdelingen. Daarna wist ik dat ik bij de afdeling Chirurgie mijn<br />
afstudeeronderzoek wilde doen. Op goed geluk stapte ik op de<br />
chirurgen af voor een onderwerp en kon uit 7 onderwerpen kiezen!<br />
Dat werd CECS. Na het afronden van mijn studie Geneeskunde ben<br />
ik met het onderzoek naar CECS doorgegaan als ANIOS op de<br />
spoedeisende hulp, met escalatiediensten, ANIOS op de Intensive<br />
Care en tijdens de opleiding Chirurgie.<br />
Waarom koos je voor CECS?<br />
Met CECS had ik de meeste affiniteit. Niet uit eigen ervaring of een<br />
eigen sport, maar vooral vanwege de patiëntenpopulatie: ze zijn<br />
gedreven, goed te instrueren en hebben veel voor genezing over.<br />
CECS komt typisch voor bij sporters en mensen met fysiek werk, zoals<br />
soldaten. Ook de manier van diagnostiek sprak me aan. Ik heb me<br />
gericht op CECS in de diepe kuitspieren, wat vooral voorkomt bij<br />
hardlopers en voetballers.<br />
Wat is er bijzonder aan de diagnose CECS?<br />
De diagnose van CECS in de diepe kuitspieren is moeilijk. De<br />
klachten kunnen namelijk duiden op een breed scala aan<br />
aandoeningen, zoals een spierscheur, botaandoening, ‘shin splints’<br />
(scheenbeen irritatie), of een vaatprobleem. Het lastige van CECS is<br />
dat er in rust niks aan de hand is. Het kan pas worden aangetoond<br />
bij uitlokking van de klacht terwijl de spierdruk wordt gemeten, liefst<br />
met een katheter in de spier. Dat is een heel specialistische<br />
handeling, die maar in een paar ziekenhuizen wordt gedaan. De<br />
sportgeneeskunde van het MMC kan die metingen uitvoeren en<br />
wordt daarom vaak gevraagd het vermoeden van CECS te bevestigen.<br />
Wat is het belangrijkste nieuws uit je<br />
onderzoek?<br />
Mijn onderzoek heeft CECS beter in kaart gebracht, zodat het<br />
voortaan hopelijk sneller wordt herkend. Voorheen duurde het drie<br />
jaar en vijf specialisten voordat patiënten bij mij terecht kwamen. Dat<br />
moet beter kunnen. Het onderzoek laat ook zien dat een goed<br />
uitgevoerde operatie, het klieven van het spiervlies ofwel fasciotomie<br />
wel degelijk werkt. Bijna driekwart (71%) van de patiënten met<br />
langdurige klachten (gemiddeld 3 jaar) heeft direct baat bij operatie<br />
met nauwelijks complicaties. Alle klachten verbeteren en ze kunnen<br />
hun sport weer oppakken. Voor zo’n langdurig bestaande<br />
aandoening is dat een uitstekend resultaat. Bij patiënten die niet<br />
volledig herstellen, blijken vaak meerdere spieren aangedaan of loopt<br />
er een ander ziektebeeld doorheen, bijvoorbeeld een botvlies<br />
probleem. Soms is er dichtgroei van het vlies of is het vlies niet<br />
voldoende opengelegd.<br />
Levert het onderzoek iets bruikbaars op voor patiënten en collega’s?<br />
Het onderzoek heeft meer inzicht gegeven in wanneer er aan CECS<br />
moet worden gedacht, bijvoorbeeld bij onderbeenklachten bij jonge<br />
mensen. Collega’s kunnen die patiënten doorverwijzen naar een<br />
Wat is CECS?<br />
CECS is een inspannings-gebonden spierpijn. Het ontstaat in<br />
spiergroepen, die in een vlies (fascie) liggen, en samen een<br />
spiercompartiment vormen, zoals de kuitspieren. Bij inspanning,<br />
bijvoorbeeld sporten, loopt de druk in het spiercompartiment op.<br />
Dat is erg pijnlijk. Ook ervaren patiënten soms een strak gevoel,<br />
krampen, zwakte of verminderd huidgevoel. De klachten<br />
verdwijnen door te stoppen met de activiteit. Waardoor de druk<br />
oploopt is niet bekend. Wat we weten is dat het niet spontaan<br />
herstelt en de literatuur is wisselend over het succes van het<br />
klieven van het vlies ofwel fasciotomie. Door de fasciotomie<br />
krijgt de spier meer ruimte.<br />
Drukmetingen<br />
Om CECS aan te tonen is een drukmeting in de aangedane spier<br />
tijdens inspanning nodig. Drukmetingen kunnen worden<br />
uitgevoerd in meerdere ziekenhuizen, maar voor een adequate<br />
meting is veel ervaring nodig en de juiste apparatuur. In MMC<br />
doen we dat met een plastic kathetertje in de spier, wat een<br />
zuiverdere meting geeft dan met behulp van een handkastje.<br />
Het MMC is dan ook referentiecentrum voor CECS.<br />
Traject<br />
Het traject dat patiënten doorlopen bestaat uit een verwijzing<br />
naar de sportarts voor de drukmeting, dan naar de chirurg en<br />
vervolgens planning van de operatie (fasciotomie). De operatie<br />
gebeurt in dagbehandeling. Patiënten kunnen direct daarna<br />
lopen met een dag drukverband en een week een strakke kous.<br />
Ze kunnen gemiddeld na 4 weken na operatie weer sporten.<br />
80
Interview<br />
Michiel Winkes<br />
sportarts om een spierdrukmeting bij inspanning te doen. We willen<br />
onze kennis over CECS in het onderwijs opnemen en toewerken naar<br />
één richtlijn voor alle disciplines; huisartsen, sportartsen,<br />
orthopedisch chirurgen, chirurgen en fysiotherapeuten. Zo kunnen we<br />
de signalen tijdig herkennen en het diagnostisch proces versnellen<br />
zodat de sport of het werk sneller kan worden hervat.<br />
Wat zou je nog meer willen onderzoeken<br />
aan CECS?<br />
Het is niet bekend waarom de druk in de spier te hoog oploopt en<br />
wat de rol van het vlies precies is. Onderzoek zag geen verschil in<br />
stugheid van het spiervlies tussen patiënten met CECS en gezonde<br />
controles. Soms zien we tijdens het opereren dat het vlies heel strak<br />
zit, dat kan een aanwijzing zijn. Over deze onderwerpen zou ik meer<br />
willen weten. Daarnaast zou ik 100% behandelsucces willen<br />
behalen. Voorlopig zijn we dus nog niet klaar met CECS in MMC. Drie<br />
promovendi houden zich nu met dit onderwerp bezig.<br />
Wat zijn je toekomstplannen?<br />
Ik begin de laatste fase van mijn opleiding tot chirurg en start<br />
binnenkort met de differentiatie tot traumachirurg. Het liefst ga ik<br />
ook nog een buitenlandstage doen om in andermans keuken te<br />
kijken en ervaring op te doen. Ik ga ook verder met het<br />
compartimentssyndroom, waaronder onderzoek om van een 70%-<br />
kans op succes 100% te maken.<br />
SCIA FASCIA<br />
A FASCIA FASCIA FASCIA FA<br />
ASCIA FASCIA FASCIA FASCIA MUSCLE FASCIA MUS FAS<br />
IA FASCIA FASCIA FASCIA FASCIA LE MUSCLE FASCIA MUSCLE FASCIA FASCI MU<br />
FASCIA FASCIA FASCIA FASCIA MUSCLE FASCIA MUSCLE FASCIA FASCIA MUSCL FASCIA FASCIA<br />
CIA FASCIA FASCIA FASCIA FASCIA LE MUSCLE FASCIA MUSCLE FASCIA FASCIA M FASCIA FASCIA FASCIA F<br />
FASCIA FASCIA FASCIA FASCIA FASCIA USCLE MUSCLE FASCIA FASCIA MUS FASCIA FASCIA FASCIA FASC<br />
CIA FASCIA FASCIA FASCIA FASCIA LE MUSCLE FASCIA MUSCLE FASCIA FASCIA FASCIA FASCIA FASCIA<br />
A FASCIA FASCIA FASCIA FASCIA FASCIA USCLE MUSCLE FASCIA FASCIA M FASCIA FASCIA FASCIA FAS<br />
SCIA FASCIA FASCIA FASCIA FASCIA E MUSCLE FASCIA MUSC FASCIA FASCIA FASCIA FASCIA FASCIA<br />
A FASCIA FASCIA FASCIA FASCIA FASCIA USCLE MUSCLE FASCIA FASCIA FASCIA FASCIA FASCIA FA<br />
ASCIA FASCIA FASCIA FASCIA FASCIA E MUSCLE FASCIA MU FASCIA FASCIA FASCIA FASCIA FASCI<br />
IA FASCIA FASCIA FASCIA FASCIA FASCIA SCLE MUSCL FASCIA FASCIA FASCIA FASCIA FASCIA F<br />
FASCIA FASCIA FASCIA FASCIA FASCIA MUSCLE FASCIA MFASCIA FASCIA FASCIA FASCIA FASC<br />
CIA FASCIA FASCIA FASCIA FASCIA FASCIA SCLE MUS FASCIA FASCIA FASCIA FASCIA FASCIA F<br />
FASCIA FASCIA FASCIA FASCIA FASCIA MUSCLE FASCIA FASCIA FASCIA FASCIA FASCIA FASC<br />
CIA FASCIA FASCIA FASCIA FASCIA FASCIA SCLE MFASCIA FASCIA FASCIA FASCIA FASCIA<br />
FASCIA FASCIA FASCIA FASCIA FASCIA MUSC FASCIA FASCIA FASCIA FASCIA FASCIA FAS<br />
SCIA FASCIA FASCIA FASCIA FASCIA FASCIA CLE FASCIA FASCIA FASCIA FASCIA FASCIA<br />
A FASCIA FASCIA FASCIA FASCIA FASCIA MU FASCIA FASCIA FASCIA FASCIA FASCIA FA<br />
ASCIA FASCIA FASCIA FASCIA FASCIA FASCIA CL FASCIA FASCIA FASCIA FASCIA FASCI<br />
IA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FA<br />
ASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASC<br />
CIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA F<br />
FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASC<br />
CIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA<br />
FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FAS<br />
SCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA<br />
A FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FA<br />
ASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCI<br />
IA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FA<br />
ASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASC<br />
CIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA F<br />
FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASC<br />
CIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA<br />
FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FAS<br />
SCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA<br />
A FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FA<br />
ASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCI<br />
IA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FA<br />
ASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASC<br />
CIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA F<br />
FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASC<br />
SCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA<br />
IA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA FAS<br />
FASCIA FASCIA FASCIA FASCIA FASCIA FASCIA<br />
FASCIA FASCIA FASCIA FASCIA FA<br />
SCIA FASCIA FASCI<br />
IA FA<br />
CHRONIC EXERTIONAL<br />
COMPARTMENT SYNDROME OF<br />
THE DEEP POSTERIOR LOWER<br />
LEG AND FOREARM<br />
MICHIEL B. WINKES<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
81
Afdeling belicht: Flow<br />
Beter zelfmanagement door telebegeleiding<br />
in hart- en COPD-zorg<br />
Uit onderzoek blijkt dat digitale interventies net zo effectief kunnen zijn als reguliere face to face contacten. Dankzij ‘zorg op afstand’<br />
neemt het aantal bezoeken van patiënten aan het ziekenhuis af. Vooral voor chronisch zieken draagt dit bij aan betere zorg met meer<br />
eigen regie. Flow ontwikkelt binnen Máxima <strong>Medisch</strong> Centrum multidisciplinaire innovatieve programma’s, die stimuleren tot beter<br />
zelfmanagement.<br />
Wereldwijd zijn hart- en vaatziekten de belangrijkste doodsoorzaak.<br />
Uit onderzoek blijkt dat hartpatiënten dankzij hartrevalidatie<br />
vijfendertig procent minder kans hebben om in de jaren na een<br />
cardiaal incident te overlijden 1 . Desondanks volgt slechts tussen de<br />
dertig en vijftig procent van de hartpatiënten een<br />
revalidatieprogramma, zoals in Flow. En de patiënten, die wel<br />
revalideren, vallen na intensieve begeleiding vaak terug in hun oude<br />
leefpatroon. Dit terwijl het verbeteren van leefstijl het risico op een<br />
nieuwe hartaandoening aanzienlijk verkleint. Hareld Kemps,<br />
cardioloog in MMC en onderzoeksleider van de SmartCare-CAD<br />
studie: “Hartrevalidatie is gericht op herstel en op het voorkomen van<br />
ziekte in de toekomst. Een belangrijk onderdeel is de fysieke training,<br />
die voorheen twee à drie keer per week in het ziekenhuis plaatsvond.<br />
Afgelopen jaar is in de FIT@Home studie aangetoond dat<br />
thuistraining met begeleiding op afstand hiervoor een goed<br />
alternatief is 2 . Uit deze studie bleek dat patiënten, die thuis hadden<br />
getraind, meer tevreden waren en dat de kosten voor werkverzuim<br />
lager waren. In de SmartCare-CAD studie zijn het thuisprogramma en<br />
de begeleiding op afstand verder geoptimaliseerd.<br />
In SmartCare-CAD worden een jaar lang driehonderd patiënten<br />
gevolgd. Eén groep volgt het reguliere revalidatieprogramma in het<br />
ziekenhuis, terwijl de andere groep met sensoren thuis traint.<br />
Deelnemers aan het programma starten met een aantal<br />
gesuperviseerde trainingen in het ziekenhuis. Vervolgens wordt de<br />
training thuis voortgezet met een bewegingsmeter en een<br />
hartslagmeter. In een gepersonaliseerd digitaal platform, MijnFlow,<br />
worden doelen bijgehouden en bewegingsdata geüpload.<br />
Fysiotherapeuten geven patiënten wekelijks feedback via een<br />
videoconsult. Als thuis trainen niet verantwoord is of de patiënt<br />
hiertegen bezwaar heeft, kan het reguliere programma in het<br />
ziekenhuis worden gevolgd.<br />
Hareld Kemps: “In het begin zijn sommige patiënten huiverig minder<br />
persoonlijke aandacht te krijgen, omdat zij veel minder in het<br />
Flow is onderdeel van MMC. Het centrum behandelt met een<br />
specialistisch team van zorgverleners patiënten met één of meer<br />
chronische ziekten. Gedragsverandering naar een duurzaam<br />
gezondere leefstijl staat centraal. Flow voert wetenschappelijk<br />
onderzoek uit naar de effecten van behandel- en<br />
preventieprogramma’s. eHealth is ondersteunend aan de<br />
behandeling, de gedragsontwikkeling én het plezier van<br />
patiënten in het werken aan een gezonde leefstijl.<br />
ziekenhuis komen. Maar in feite is de begeleiding bij thuis trainen<br />
veel persoonlijker, doordat zorgverleners op afstand dankzij de<br />
sensordata zien wat de patiënt thuis doet en daardoor veel gerichter<br />
kunnen coachen. Het is immers de bedoeling dat de patiënt na de<br />
revalidatie zijn ontwikkelde beweeggedrag blijft volhouden. ”De<br />
SmartCare-CAD studie loopt tot 2018 en de eerste patiëntervaringen<br />
zijn bekend. Het grootste deel van de patiënten is boven verwachting<br />
enthousiast. Ook oudere patiënten blijken geen problemen te hebben<br />
met een online portaal en uploaden van gegevens uit sensoren. In<br />
2019 zullen de effecten op de behandeling bekend zijn.<br />
Naast SmartCare-CAD ontwikkelt Flow een Remote Patient<br />
Management programma voor patiënten met zowel een diagnose<br />
chronisch hartfalen (CHF) als COPD en met een hoog risico op<br />
heropname. Patiënten worden direct na een opname via sensoren<br />
een jaar lang in de thuissituatie gemonitord. Vitale parameters<br />
worden dagelijks thuis gemeten. Verpleegkundig specialisten,<br />
gesuperviseerd door longartsen en cardiologen, beoordelen via<br />
datamonitoring dagelijks op afstand de gezondheidstoestand van de<br />
patiënt en interveniëren volgens daartoe opgestelde<br />
behandelprotocollen. De verpleegkundige kan via een beveiligde<br />
videoverbinding contact hebben met de patiënt. Eveneens dagelijks<br />
vindt een patiëntenbespreking plaats met een longarts en een<br />
cardioloog. Longarts Stijn Mol: “Naar verwachting wordt met deze<br />
82
Afdeling belicht: Flow<br />
De patiënten uit de interventiegroep van de SmartCare-CAD studie hebben via online platform MijnFlow digitaal contact met hun fysiotherapeut<br />
over de behandeling op basis van de bewegingsdata uit de sensoren.<br />
aanpak een daling in het aantal klinische opnames en SEH bezoeken<br />
gerealiseerd. Dit komt doordat we een verslechtering van de patiënt<br />
veel eerder in beeld hebben en sneller kunnen interveniëren. We<br />
hopen de patiënt daarmee uit het ziekenhuis te kunnen houden.<br />
Onze ervaring is dat patiënten doorgaans te lang wachten met het<br />
inschakelen van hulp als zij klachten hebben. En als zij dan hulp<br />
vragen, is de situatie in veel gevallen zo ernstig dat een opname<br />
noodzakelijk is. Het programma heeft vooral grote waarde voor de<br />
patiënt. Een opname gaat immers meestal gepaard met verlies van<br />
fysieke conditie en emotioneel evenwicht en heeft daarmee een<br />
averechts effect op de beoogde stabilisering van de ziekte” Het Flow<br />
RPM programma is onderdeel van het Value Based Health Care<br />
programma van MMC, waarover met zorgverzekeraars overleg<br />
plaatsvindt. Het wordt beschouwd als succesvol wanneer de<br />
patiëntgerelateerde uitkomsten zijn verbeterd, de duur van<br />
ziekenhuisopnames wordt verkort en veiligheid en kosten tenminste<br />
gelijk zijn gebleven.<br />
Literatuur<br />
1. L. Anderson, N. Oldridge, D.R. Thompson, et al., Exercise-Based<br />
Cardiac Rehabilitation for Coronary Heart Disease, J. Am. Coll.<br />
Cardiol. 67 (2016) 1–12.<br />
2. J.J. Kraal (2016). Home-based cardiac rehabilitation:<br />
Development and evaluation of a novel intervention with<br />
telemonitoring guidance and wearable sensors. PhD thesis 18<br />
Nov 2016 ISBN 9789492303097<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
83
Arts anders<br />
Traumachirurg William van Dijk:<br />
‘Artsen worden meer en meer coach op afstand’<br />
Waarom zou je de patiënt pas in de spreekkamer vragen hoe het gaat? Die vraag stelde William van Dijk zichzelf tijdens zijn opleiding<br />
tot chirurg. Enkele jaren en een TEDx-praatje later presenteert hij Ereva: een online programma waarmee patiënten met een<br />
enkeltrauma hun eigen herstel bijhouden. De specialist kijkt mee op afstand en grijpt in waar nodig.<br />
Nu het gebruik van smartphones of tablets in alle leeftijdsgroepen<br />
toeneemt, groeien de mogelijkheden om patiënten hun eigen<br />
anamnese te laten doen. Thuis voor aankomst in het ziekenhuis, of in<br />
de wachtkamer voor een poliafspraak. Dat biedt de specialist<br />
informatie voorafgaand aan het consult, maar helpt ook de patiënt.<br />
Uit onderzoek blijkt dat angst vermindert en herstel versnelt wanneer<br />
patiënten betrokken worden bij hun behandelproces.<br />
Met dat uitgangspunt ontwikkelde Van Dijk het portaal Ereva. Uit de<br />
PROMs (Patient Reported Outcome Measures) werden zes factoren<br />
gekozen die voor de patiënt het meest belangrijk zijn. “Patiënten<br />
houden voor deze factoren zelf hun voortgang bij door middel van<br />
wekelijkse vragenlijsten. Bijvoorbeeld over de ervaring van pijn en<br />
stijfheid in de enkel. Hun resultaten vergelijken ze direct met het<br />
gemiddelde, uiteraard geheel anoniem. Daarnaast worden er<br />
animatievideo’s van oefeningen aangeboden om klachten tegen te<br />
gaan en het herstel te bevorderen.” Dankzij de vergelijking van<br />
resultaten weten patiënten of de ervaren pijn normaal is in het<br />
betreffende herstelstadium, of dat er actie ondernomen moet<br />
worden. “Dat scheelt veel telefoontjes naar de poli en onnodige<br />
controleafspraken. Het portaal maakt het mogelijk om op afstand bij<br />
te sturen; patiënten weten zelf waar ze aan toe zijn en handelen<br />
proactief om zo snel mogelijk te genezen.”<br />
TEDx<br />
Dat is makkelijker gezegd dan gedaan. Het blijkt voor een start-up<br />
niet eenvoudig om financiering rond te krijgen en voor subsidies<br />
kwam Ereva niet in aanmerking. “De grote vraag is: wie draait er op<br />
voor de kosten van e-health? Met enig geluk en een grote mond heb<br />
ik tijdens mijn opleidingsperiode in het VieCuri <strong>Medisch</strong> Centrum<br />
mogen pitchen op een TEDx-bijeenkomst, waarna een fonds in Venlo<br />
geïnvesteerd heeft in mijn idee. Ik ben verder afhankelijk van de<br />
partijen om mij heen. Het MSB en de Health Innovation Campus van<br />
MMC hebben me enorm geholpen. Ook de ZIT-afdeling heeft een<br />
belangrijke rol in gespeeld; dankzij hen heb ik een veilige koppeling<br />
met Chipsoft weten te maken. Na bijna drie jaar aan eigen tijd en<br />
geld is het nu zover; de kinderziektes zijn eruit en de eerste patiënten<br />
houden hun herstelresultaten al bij. De gipsmeesters signaleren of<br />
een patiënt in aanmerking komt en includeren.”<br />
naar aandoeningen als een nieuwe heup of knie, of na een<br />
gynaecologische ingreep.” Daarnaast bieden de verzamelde<br />
resultaten een mooie database ter aanvulling op de bestaande<br />
literatuur, die volgens van Dijk op dit gebied nog niet erg uitgebreid<br />
is. “Deze gegevens zijn zeer bruikbaar om wetenschap mee te gaan<br />
bedrijven.”<br />
Schaamte<br />
Ereva is naar zijn eigen zeggen het resultaat van verbazing en<br />
frustratie. “Ik schaam me ervoor als een patiënt voor niets in mijn<br />
spreekkamer zit. Je krijgt het gevoel dat je die tien minuten vol moet<br />
praten. Het portaal is een aanvulling op de bestaande consulten,<br />
geen vervanging voor het contact met de arts. We schrappen hier<br />
echter wel de duidelijk overbodige afspraken mee.” Volgens Van Dijk<br />
verandert de rol als specialist dan ook op korte termijn. “Je ziet de<br />
ontwikkeling al lange tijd, als arts zit je steeds meer achter je<br />
computer en minder in een spreekkamer. We worden meer en meer<br />
een coach voor de patiënt in plaats van een aanvoerder.”<br />
Database<br />
Vooralsnog wordt het programma alleen aangeboden aan patiënten<br />
met een enkeltrauma. “Dat was een logisch begin vanwege het vele<br />
voorkomen van dit trauma. Hierna hopen we het concept uit te rollen<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
85
MMC in het nieuws<br />
Promoties in het nieuws<br />
Angst voor de terugkeer van kanker<br />
Op maandag 12 juni is medisch psycholoog Marieke van de Wal<br />
gepromoveerd bij Radboud UMC op het onderwerp ‘Een evidence<br />
based behandeling van angst voor terugkeer van kanker’. Angst voor<br />
terugkeer van de ziekte speelt een grote rol voor zowel patiënten. Niet<br />
alleen zijzelf, maar ook partners maken zich vaak ernstige zorgen over<br />
terugkeer of voortschrijding van kanker. Omdat een evidence based<br />
behandeling van deze angstvorm nog ontbrak, ontwikkelde het<br />
Radboud UMC een SWORD-interventie. Door deze combinatie van<br />
face-to-face en online therapie wordt de angst beter hanteerbaar<br />
voor patiënten en hun naasten. Marieke van de Wal onderzocht de<br />
effectiviteit van de SWORD-interventie. De resultaten zijn<br />
veelbelovend: behandelde patiënten ervaren minder angst dan<br />
patiënten zonder behandeling met de betreffende interventie en<br />
rapporteren daarnaast een betere kwaliteit van leven.<br />
Chronisch compartimentsyndroom vaak niet herkend<br />
Onvoldoende kennis over het chronisch compartimentsyndroom bij<br />
artsen en fysiotherapeuten leidt vaak tot grote vertraging of het<br />
verkeerd stellen van de juiste diagnose. Sporters met deze<br />
spieraandoening lopen hierdoor gemiddeld drie jaar rond met<br />
pijnklachten voordat zij worden behandeld. Dit terwijl de aandoening<br />
met een relatief eenvoudige ingreep kan worden verholpen. Dit blijkt<br />
uit promotieonderzoek van chirurg i.o. Michiel Winkes in MMC.<br />
Tijdens de ‘doctor’s delay’ worden vaak zonder succes verschillende<br />
behandelingen uitgeprobeerd. Ruim de helft van deze patiëntgroep,<br />
bestaande uit onder andere jonge voetballers, atleten, militairen en<br />
motocrossers, gaf in Winkes’ onderzoek aan door de ernst van de<br />
klachten gedwongen te zijn om te stoppen met hun sport.<br />
'Borsttumor vanuit de melkklier vergt specifiekere behandeling'<br />
Er is een specifieker behandelprotocol nodig voor patiënten met<br />
borstkanker ontstaan vanuit de melkklieren. Dat stelt chirurgoncoloog<br />
Wilfred Truin na promotieonderzoek bij Máxima <strong>Medisch</strong><br />
Centrum, Maastricht UMC+ en het Integraal Kankercentrum<br />
Nederland. Hij vergeleek de behandelwijze van twee typen<br />
borstkanker met elkaar en concludeert dat er bij gelijke protocollen<br />
verschillen zijn in behandelresultaat. Zo blijkt er onder meer een<br />
verschil te zijn in het effect van chemotherapie (naast<br />
hormoontherapie) na een operatie. Daarnaast wordt bij een tumor<br />
vanuit de melkklieren relatief vaker gekozen voor een borstamputatie.<br />
Nieuws<br />
KWF kent forse subsidie toe aan PREHAB:Fit2Fight<br />
KWF Kankerbestrijding heeft een subsidie van maar liefst 721.000<br />
euro toegekend aan onderzoek naar prehabilitatie door MMC. Het<br />
onderzoek is door KWF benoemd tot meest innovatieve onderzoek<br />
van <strong>2017</strong>. MMC is kartrekker in dit internationale onderzoek naar de<br />
verbetering van conditie van patiënten voorafgaand aan de operatie<br />
om herstel te bespoedigen<br />
en het risico op complicaties<br />
te verkleinen.<br />
PREHABFIT TO FIGHT<br />
Best Clinical Research Award voor lezing over liesbreukmatten<br />
Promovendus en chirurg in opleiding<br />
Willem Zwaans heeft medio juni de<br />
Best Clinical Research Award van de<br />
European Society for Surgical<br />
Research in ontvangst genomen. Hij<br />
won de internationale prijs met een<br />
lezing over het MMC onderzoek naar<br />
het gebruik van zelfklevende<br />
kunststofmatjes bij liesbreuken. Uit<br />
deze Parade Trial blijkt dat het<br />
pijnniveau na insertie van een<br />
zelfklevende Progrip of een ingehechte<br />
polypropyleen mat voor open hernia<br />
herstel in beide gevallen laag is.<br />
Persisterende gestoorde sensibiliteit en<br />
'corpus-alienum gevoel' komen echter<br />
regelmatig voor. Daarnaast is primair<br />
liesbreukherstel met een Progrip mat<br />
geassocieerd met een hogere<br />
recidiefkans, waardoor het gebruik<br />
hiervan bij open liesbreukherstel wordt<br />
afgeraden.<br />
86
MMC in het nieuws<br />
Drie ton subsidie voor onderzoek naar mediastinoscopie<br />
Een mediastinoscopie bij longkanker hoeft in de toekomst mogelijk<br />
niet meer uitgevoerd te worden. Een subsidie van 300.000 euro,<br />
toegekend door ZonMW, maakt onderzoek onder leiding van<br />
longchirurg dr. Frank van den Broek van Máxima <strong>Medisch</strong> Centrum<br />
mogelijk. Achterwege laten van deze belastende controle-ingreep kan<br />
patiënten operatierisico’s besparen en zorgen voor een snellere start<br />
van de behandeling. Frank van den Broek: “Als de detectie van<br />
uitzaaiingen door de mediastinoscopie inderdaad geen winst biedt<br />
en de operatie achterwege gelaten wordt, kunnen we jaarlijks<br />
ongeveer 1500 patiënten een dergelijke operatie met bijbehorende<br />
complicaties besparen. Bovendien kan dan de definitieve<br />
behandeling van de longtumor eerder<br />
gestart worden, hetgeen de overlevingskans<br />
vergroot. De resultaten hopen we over vijf<br />
jaar te kunnen presenteren.” De studie<br />
wordt gecoördineerd door promovendus<br />
Jelle Bousema.<br />
Vijf ziekenhuizen bundelen krachten in mProve<br />
STZ-ziekenhuizen Albert Schweitzer ziekenhuis, Isala, Jeroen Bosch<br />
Ziekenhuis, Máxima <strong>Medisch</strong> Centrum en Rijnstate bundelen hun<br />
krachten om patiënten dagelijks merkbaar betere zorg te bieden.<br />
Gezamenlijk vormen zij een innovatief netwerk met de naam mProve.<br />
De ziekenhuizen werken samen aan projecten die ieder ziekenhuis<br />
afzonderlijk niet (direct) kan realiseren. Zo ontwikkelen de medisch<br />
specialisten samen een verbeterde werkwijze om stollingsproblemen<br />
bij patiënten in ziekenhuizen te voorkomen. De ziekenhuizen gaan<br />
samen de communicatie verbeteren met patiënten die moeite<br />
hebben met lezen en schrijven en delen best practices op het gebied<br />
van patiëntveiligheid. Daarnaast delen zij data om op basis van dataanalyse<br />
onder andere tools voor zorgprofessionals te ontwikkelen die<br />
helpen medische beslissingen te nemen. Tot slot hebben medisch<br />
specialisten zich gezamenlijk ten doel gesteld het aantal vermijdbare<br />
heropnamen in de betreffende ziekenhuizen te verlagen.<br />
Lees meer op www.mprove.nu.<br />
Eerder duidelijkheid over Alzheimer mogelijk in MMC<br />
In Nederland hebben ongeveer twaalfduizend mensen die jonger zijn<br />
dan 65 jaar dementie. Diagnostiek verloopt bij deze doelgroep echter<br />
vaak traag. MMC heeft onlangs een PET-CT scanner in gebruik<br />
genomen waarmee met een Amyloid PET scan nauwkeuriger en<br />
sneller een vroegtijdige diagnose Alzheimer dementie kan worden<br />
gesteld. Dit geeft snel duidelijkheid en biedt de mogelijkheid tot het<br />
voorschrijven van medicatie en opstarten van begeleiding. Nucleair<br />
geneeskundige Ing Han Liem: “De inzet van de Amyloid PET scan bij<br />
de opsporing van de ziekte van Alzheimer is een belangrijke<br />
verbetering ten opzichte van onderzoek met behulp van de MRI en<br />
FDG-PET. Een MRI brengt alleen veranderingen in het hersenweefsel<br />
in beeld en een FDG-PET afwijkingen in metabolisme, maar deze zijn<br />
vaak niet specifiek voor Alzheimer. Deze onderzoeken tonen niet of er<br />
sprake is van Amyloid-afzetting. Als de Amyloid PET scan afwijkend is<br />
kan de patiënt de ziekte van Alzheimer hebben, maar eventueel ook<br />
andere vormen van dementie. In het geval van een normale scan is<br />
de ziekte van Alzheimer vrijwel uitgesloten. Met een Amyloid PET<br />
scan kunnen we samen met de bevindingen van de neuroloog betere<br />
en eerdere diagnoses stellen of juist minder waarschijnlijk maken.”<br />
Demonstratie eerste drones in de zorg<br />
Het studententeam Blue Jay van de Technische Universiteit<br />
Eindhoven presenteerde medio juni de drone van de toekomst in<br />
MMC Veldhoven. De studenten demonstreerden hier de potentie van<br />
de ontwikkelde dronetechnologie voor gezondheidszorg. Uniek aan<br />
de drone is dat deze autonoom zijn vliegroute bepaalt en opdrachten<br />
uitvoert. Daarnaast is de drone voorzien van ledlampen als ogen<br />
waarmee deze emoties kan uitbeelden. Ook aan<br />
veiligheidsmaatregelen is gedacht. De drones zouden in de toekomst<br />
gebruikt kunnen worden voor bijvoorbeeld transport van medicatie,<br />
of het begeleiden van patiënten naar een afspraak.<br />
<strong>Medisch</strong> <strong>Journaal</strong> - jaargang 46 - nummer 2 - <strong>2017</strong><br />
87