le fratture del femore nelle protesi d'anca - Giornale Italiano di ...
le fratture del femore nelle protesi d'anca - Giornale Italiano di ...
le fratture del femore nelle protesi d'anca - Giornale Italiano di ...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
L. Del Sasso et al.Tab. II. Casistica.Sesso Età Tipo <strong>di</strong> Protesi* Tempo dal Tipo <strong>di</strong> Frattura § Fattori <strong>di</strong> RischioPrimo impiantoB.A. F 78 Tot/Dir/C 1 mese I Ipertensione arteriosaB.G. M 78 Tot/Aut/C 20 anni II //B.M. F 79 Parz/Aut/C 3 anni II Escara infetta calcagno omolatera<strong>le</strong>.Vasculopatia cerebra<strong>le</strong>. Terapia con<strong>di</strong>cumarolicoC.G. M 83 Tot/Dir/C 4 anni III-A Piastrinopenia autoimmune. Atassiacerebellare. Diabete steroideo.Car<strong>di</strong>omiopatia con valvulopatiadegenerativa.C.I. F 72 Tot/Dir/C 16 anni III-B Ipertensione arteriosaC.P. F 67 Tot/Dir/SL//NC 3 anni III-C //D.A. M 72 Tot/Dir/NC 6 anni III-B //D.E. F 62 Tot/Dir/NC 2 anni III-B M. <strong>di</strong> Parkinson complicato.Deterioramento menta<strong>le</strong>D.F. F 72 Tot/Dir/NC/Ha 10 giorni III-B Carcinoma mammarioD.G. M 65 Tot/Dir/NC 9 anni II Valvulopatia aortica. Car<strong>di</strong>omiopatia<strong>di</strong>latativa. Epatopatia cronicaHCV-correlata. Trapianto rena<strong>le</strong>20 anni primaD.M. F 85 Parz/Aut/C 10 anni III-B //D.R. F 72 Tot/Dir/C 10 anni III-B Car<strong>di</strong>omiopatia <strong>di</strong>latativaF.B. M 87 Tot/Dir/C 16 anni III-B //F.I. F 100 Parz/Aut/C 3 mesi III-A Valvulopatia mitro-aorticaG.A. F 68 Tot/An/NC/Ha 11 mesi III-B //M.C. F 88 Parz/Cur/C 26 anni II //M.G. F 63 Tot/An/NC/Ha 6 anni II PolimiositeM.T. F 77 Tot/Aut/C 5 anni IV M. <strong>di</strong> Parkinson. Demenza seni<strong>le</strong>.Fibrillo-flutter atria<strong>le</strong>.Esiti <strong>di</strong> TVP arto inferiore omolatera<strong>le</strong>N.C. F 75 Tot/Dir/C 6 anni II //P.P. F 66 Parz/Aut/C 1 anno III-A Demenza seni<strong>le</strong>. BPCO.Car<strong>di</strong>omiopatia <strong>di</strong>latativaP.G. F 81 Tot/Dir/NC 7 anni III-A //R.A. F 83 Parz/Aut/C 3 mesi III-B Fibrillazione atria<strong>le</strong>. Car<strong>di</strong>omiopatia<strong>di</strong>latativa. Valvulopatia mitro-aortica.Esiti <strong>di</strong> ictus cerebra<strong>le</strong>.Broncopolmonite acutaR.C. F 83 Tot/Aut/C 8 mesi III-B Ipertensione arteriosaR.L. F 62 Tot/An/NC/Ha 5 anni III-B //R.M. F 89 Parz/Aut/C 3 mesi II Demenza seni<strong>le</strong>. Frattura iatrogenaperi<strong>protesi</strong>ca Tipo I nel corso<strong>del</strong>l’intervento primario, trattata concerchiaggioS.E. F 73 Tot/Dir/NC 6 anni II Car<strong>di</strong>opatia ischemica. Esiti <strong>di</strong> ictuscerebra<strong>le</strong>. Linfoma trattato conchemioterapia 10 anni primaT.C. F 79 Parz/Aut/C 4 mesi II Carcinoma rena<strong>le</strong>T.E. F 66 Tot/Dir/NC 2 anni II Ipertensione arteriosaV.I. F 70 Tot/Dir/NC 5 anni II Ipertiroi<strong>di</strong>smo* Tot: tota<strong>le</strong> – Parz: parzia<strong>le</strong> – An: anatomica – Aut: autobloccante – Cur: curva – Dir: <strong>di</strong>ritta – C: cementata – NC: non cementata – Ha: rivestita con idrossiapatite – SL: stelo lungo§Classificazione <strong>di</strong> Beals e Tower 1 .59
Le <strong>fratture</strong> <strong>del</strong> <strong>femore</strong> nel<strong>le</strong> <strong>protesi</strong> d’anca1) e <strong>del</strong> Tipo III-B (11 casi – 37,93%, Fig. 2). Esse si sonoverificate ad una <strong>di</strong>stanza dall’intervento primario <strong>di</strong> <strong>protesi</strong><strong>del</strong>l’anca ampiamente variabi<strong>le</strong>: da 10 giorni a 26anni.Sono state valutate <strong>protesi</strong> totali (n = 21) e parziali (n =8), cementate (n = 17) e non cementate (n = 12), con<strong>di</strong>versi design <strong>del</strong>lo stelo (anatomico, n = 3; autobloccante,n = 10; <strong>di</strong>ritto, n = 15; stelo lungo da revisione, n = 1),con (n = 4) e senza rivestimento <strong>di</strong> idrossiapatite (n = 25).Abbiamo adottato tecniche <strong>di</strong> trattamento ampiamente<strong>di</strong>versificate e spesso associate tra loro: trattamento conservativoin 2 casi (6,90%), cerchiaggi con fascette o cavimetallici in 7 casi (24,14%), placche e viti o cerchiaggi in10 casi (34,48%), placca Mennen in 6 casi (20,69%),revisione e cementazione <strong>del</strong>lo stelo <strong>protesi</strong>co in 3 casi(10,34%), revisione con stelo lungo non cementato in 1caso (3,45%) (Tab. III).Tutti i pazienti (eccetto R.A.) sono stati mobilizzati entro<strong>le</strong> 48 ore dall’intervento, sedendo in poltrona e iniziandoil trattamento riabilitativo: mobilizzazione segmentariaTab. III. Tecniche <strong>di</strong> trattamento.Tipo <strong>di</strong> <strong>protesi</strong> * Tipo <strong>di</strong> frattura § Tipo <strong>di</strong> trattamentoB.A. Tot/Dir/C I Revisione con stelo autobloccante cementatoB.G. Tot/Aut/C II Doppia placca AO (viti <strong>di</strong>stali e prossimali) + 2 cerchiaggiB.M. Parz/Aut/C II Placca AO + viti <strong>di</strong>stali + cerchiaggi prossimaliC.G. Tot/Dir/C III-A CerchiaggiC.I. Tot/Dir/C III-B Placca MennenC.P. Tot/Dir/SL/NC III-C Trattamento incruento (apparecchio gessato femoro-podalico)D.A. Tot/Dir/NC III-B CerchiaggiD.E. Tot/Dir/NC III-B Placca MennenD.F. Tot/Dir/NC/Ha III-B Revisione stelo. Reinfissione stelo <strong>di</strong>ritto rivestito con idrossiapatite +cementazione + 2 cerchiaggiD.G. Tot/Dir/NC II Placca AO + placca e cerchiaggi Dall-Mi<strong>le</strong>sD.M. Parz/Aut/C III-B Revisione con stelo lungo non cementato + cerchiaggioD.R. Tot/Dir/C III-B Placca AO + viti <strong>di</strong>stali e prossimaliF.B. Tot/Dir/C III-B Placca AO + viti <strong>di</strong>stali + 4 cerchiaggi prossimaliF.I. Parz/Aut/C III-A Placca MennenG.A. Tot/An/NC/Ha III-B Doppia placca AO + viti <strong>di</strong>stali + 2 cerchiaggi prossimaliM.C. Parz/Cur/C II Placca MennenM.G. Tot/An/NC/Ha II CerchiaggiM.T. Tot/Aut/C IV Placca AO + viti <strong>di</strong>stali + cerchiaggi prossimaliN.C. Tot/Dir/C II Placca MennenP.G. Parz/Aut/C III-A Doppia placca AO + viti <strong>di</strong>stali e prossimali + 3 cerchiaggiP.P. Tot/Dir/NC III-A Trattamento incruento (stiva<strong>le</strong>tto gessato intrarotante)R.A. Parz/Aut/C III-B Placca MennenR.C. Tot/Aut/C III-B Placca AO + viti <strong>di</strong>stali + cerchiaggi prossimaliR.L. Tot/An/NC/Ha III-B Revisione con stelo autobloccante cementato +1 vite interframmentaria + 1 cerchiaggioR.M. Parz/Aut/C IV Cerchiaggi + cemento apatiticoS.E. Tot/Dir/NC II CerchiaggiT.C. Parz/Aut/C II Doppia placca AO + viti <strong>di</strong>stali e prossimaliT.E. Tot/Dir/NC II CerchiaggiV.I. Tot/Dir/NC II Cerchiaggi* Tot: tota<strong>le</strong> – Parz: parzia<strong>le</strong> – An: anatomica – Aut: autobloccante – Cur: curva – Dir: <strong>di</strong>ritta – C: cementata – NC: non cementata – Ha: rivestita con idrossiapatite – SL: stelo lungo§Classificazione <strong>di</strong> Beals e Tower 1 .60
L. Del Sasso et al.assistita <strong>del</strong>l’arto inferiore, verticalizzazione, deambulazionecon due stampel<strong>le</strong> in carico sfiorante per i primi duemesi postoperatori, carico progressivo e raggiungimento<strong>del</strong> carico tota<strong>le</strong> a consolidazione ra<strong>di</strong>ografica avvenuta.RISULTATIAbbiamo volutamente tralasciato <strong>le</strong> valutazioni me<strong>di</strong>antecomp<strong>le</strong>ssi punteggi funzionali, dato che non <strong>di</strong>sponevamo<strong>di</strong> paragonabili valutazioni precedenti al verificarsi<strong>del</strong>la frattura. Ci è sembrato più uti<strong>le</strong> prendere semplicementein considerazione il ripristino <strong>del</strong>l’autonomia precedenteall’evento traumatico (verificata anamnesticamente)ed il grado <strong>di</strong> sod<strong>di</strong>sfazione <strong>del</strong> paziente.Non è stato possibi<strong>le</strong> valutare 7 pazienti (24,14%). Dalpunto <strong>di</strong> vista funziona<strong>le</strong> abbiamo ottenuto un risultatosod<strong>di</strong>sfacente in 17 casi (58,62%) e non sod<strong>di</strong>sfacente in5 casi (17,24%). Soggettivamente i pazienti si sono<strong>di</strong>chiarati sod<strong>di</strong>sfatti in 16 casi (55,17%) e non sod<strong>di</strong>sfat-Tab. IV. Risultati funzionali.Sod<strong>di</strong>sfacente Insod<strong>di</strong>sfacente Non valutabi<strong>le</strong> OsservazioniB.A. + Non rintracciabi<strong>le</strong>B.G. +B.M. + Non rintracciabi<strong>le</strong>C.G. +C.I. +C.P. +D.A. +D.E. + Progressivo deca<strong>di</strong>mento menta<strong>le</strong>.D.F. +D.G. +D.M. + Progressivo deca<strong>di</strong>mento menta<strong>le</strong>D.R. +F.B. +F.I. +G.A. +M.C. + Non rintracciabi<strong>le</strong>M.G. +M.T. +N.C. +P.G. + Exitus 3 anni postop.(Metastasi <strong>di</strong>ffuse da Ca mammario)P.P. + Exitus 15 giorni postop.(Scompenso car<strong>di</strong>o-circolatorio)R.A. + Exitus intraoperatorio(Embolia polmonare massiva)R.C. +R.L. +R.M. + Deca<strong>di</strong>mento seni<strong>le</strong>S.E. +T.C. + Exitus 6 mesi postop. (Ca rena<strong>le</strong>)T.E. +V.I. + Non rintracciabi<strong>le</strong>Tota<strong>le</strong> 17 5 7% 58,62 17,24 24,1461
Le <strong>fratture</strong> <strong>del</strong> <strong>femore</strong> nel<strong>le</strong> <strong>protesi</strong> d’ancati in 6 casi (20,69%). Dato che il giu<strong>di</strong>zio soggettivo <strong>del</strong>paziente rif<strong>le</strong>tte in pratica il ripristino <strong>del</strong>l’autonomiaraggiunta precedentemente alla frattura, abbiamo riportatosoltanto i risultati funzionali (Tab. IV).Abbiamo invece tratto da Tower e Beals 15 i criteri pervalutare i risultati dal punto <strong>di</strong> vista clinico e ra<strong>di</strong>ografico(Tab. V). Dal punto <strong>di</strong> vista clinico-ra<strong>di</strong>ografico abbiamocosì registrato 8 risultati eccel<strong>le</strong>nti (27,59%), 11 buoni(37,93%) e 3 scarsi (10,34%) (Tab. VI).Il follow-up minimo è stato <strong>di</strong> 4 mesi (massimo 10 anni).Il tempo me<strong>di</strong>o necessario alla consolidazione <strong>del</strong>la fratturaè stato <strong>di</strong> 5 mesi (min. 3-max. 6 mesi).Tab. V. Esito <strong>del</strong> trattamento secondo Tower e Beals 15 .Esito Protesi FratturaEccel<strong>le</strong>nte Stabi<strong>le</strong> e ConsolidataDeformità minimaAccorciamento nulloBuono Stabi<strong>le</strong> o ConsolidataMigrazione <strong>di</strong>sta<strong>le</strong>Deformità modestaAccorciamento modestoScarso Mobilizzata o Non consolidataInfezioneNuova fratturaDeformità graveAccorciamento marcatoTab. VI. Risultati clinico-ra<strong>di</strong>ografici 15 .Eccel<strong>le</strong>nte Buono Scarso Non valutabi<strong>le</strong> OsservazioniB.A. + Non rintracciabi<strong>le</strong>B.G. +B.M. + Non rintracciabi<strong>le</strong>C.G. +C.I. +C.P. +D.A. +D.E. + Progressivo deca<strong>di</strong>mento menta<strong>le</strong>D.F. +D.G. +D.M. + Progressivo deca<strong>di</strong>mento menta<strong>le</strong>D.R. +F.B. +F.I. +G.A. +M.C. + Non rintracciabi<strong>le</strong>M.G. +M.T. +N.C. +P.G. + Exitus 3 anni postop.(Metastasi <strong>di</strong>ffuse da Ca mammario)P.P. + Exitus 15 giorni postop.(Scompenso car<strong>di</strong>o-circolatorio)R.A. + Exitus intraoperatorio(Embolia polmonare massiva)R.C. +R.L. +R.M. + Deca<strong>di</strong>mento seni<strong>le</strong>S.E. +T.C. + Exitus 6 mesi postop.(Cachessia neoplastica da Ca rena<strong>le</strong>)T.E. +V.I. + Non rintracciabi<strong>le</strong>Tota<strong>le</strong> 8 11 3 7% 27,59 37,93 10,34 24,1462
L. Del Sasso et al.DISCUSSIONESono pochi i chirurghi in possesso <strong>di</strong> una vasta esperienzanell’ambito <strong>del</strong><strong>le</strong> <strong>fratture</strong> peri<strong>protesi</strong>che, ma lafrequenza <strong>di</strong> queste ultime è in continuo aumento 4-6 .Esse possono presentarsi con un’incidenza <strong>di</strong> pocoinferiore all’1% sull’arco <strong>del</strong>la vita <strong>di</strong> ogni impianto<strong>protesi</strong>co d’anca 15 , quin<strong>di</strong> siamo tutti chiamati arispondere adeguatamente a questa evenienza, chetalvolta rappresenta una vera sfida terapeutica. Il lorotrattamento può avva<strong>le</strong>rsi <strong>di</strong> una grande varietà <strong>di</strong>tecniche e l’esperienza ci ha convinto che esso vaadattato <strong>di</strong> volta in volta al tipo <strong>di</strong> frattura e al<strong>le</strong>caratteristiche <strong>di</strong> stabilità o instabilità <strong>del</strong>l’impianto<strong>protesi</strong>co 10 15 . Da questo punto <strong>di</strong> vista può aiutaremolto l’adozione <strong>di</strong> una classificazione dettagliata,Fig. 1. S.E., frattura peri<strong>protesi</strong>ca Tipo II.Fig. 2. D.R., frattura peri<strong>protesi</strong>ca Tipo III-B.63
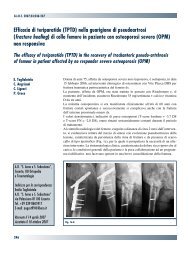
Le <strong>fratture</strong> <strong>del</strong> <strong>femore</strong> nel<strong>le</strong> <strong>protesi</strong> d’ancarispondente a finalità non solo tassonomiche, bensì ancheterapeutiche e prognostiche. A questo scopo i criteri propostida Tower e Beals 15 ci sembrano attualmente quelliin grado <strong>di</strong> fornire <strong>le</strong> migliori linee-guida.L’intervallo <strong>di</strong> tempo intercorso tra l’impianto <strong>del</strong>la <strong>protesi</strong>d’anca e la frattura peri<strong>protesi</strong>ca femora<strong>le</strong> è un datointeressante, poiché è correlato al tipo <strong>di</strong> interfaccia <strong>protesi</strong>/osso.La preparazione <strong>del</strong> <strong>femore</strong> imposta dagli steliche sfruttano l’ingrowth <strong>del</strong>l’osso pare pre<strong>di</strong>sporre moltoalla frattura precoce a causa <strong>di</strong> <strong>di</strong>fetti corticali 5 . Gli stelicementati <strong>di</strong>mostrano una probabilità <strong>di</strong> frattura più tar<strong>di</strong>va,quando compaiono i <strong>di</strong>fetti osteolitici endostali. Sinotano spesso <strong>fratture</strong> in corrispondenza dei punti <strong>di</strong> concentrazione<strong>di</strong> stress meccanico 16 .La serie dei pazienti che abbiamo trattato non è <strong>del</strong><strong>le</strong> piùestese in <strong>le</strong>tteratura, ma è già sufficientemente ampia perconsentirci alcune considerazioni sul tipo <strong>di</strong> trattamentoda adottare e sui risultati che da esso possiamo attenderci.Fig. 3. M.G., frattura Tipo II trattata con soli cerchiaggi, controllo ra<strong>di</strong>ografico a 4 mesi postoperatori.Risultato funziona<strong>le</strong> sod<strong>di</strong>sfacente e clinico-ra<strong>di</strong>ografico buono.Fig. 4. D.R., frattura Tipo III-B trattata con placca AO, viti <strong>di</strong>stali e cerchiaggi prossimali.Ra<strong>di</strong>ografia <strong>di</strong> controllo postoperatorio. Risultato funziona<strong>le</strong> sod<strong>di</strong>sfacente e clinicora<strong>di</strong>ograficobuono.64
L. Del Sasso et al.Il trattamento incruento è in<strong>di</strong>cato soltanto per <strong>le</strong> <strong>fratture</strong><strong>del</strong> tipo I, cioè per quel<strong>le</strong> <strong>fratture</strong> che non sono associatea mobilizzazione <strong>del</strong>la <strong>protesi</strong>, oppure per <strong>le</strong> <strong>fratture</strong> <strong>del</strong>Tipo II e III nei pazienti più compromessi dal punto <strong>di</strong>vista <strong>del</strong><strong>le</strong> con<strong>di</strong>zioni generali e <strong>del</strong>la per<strong>di</strong>ta <strong>di</strong> autonomia,cioè per i pazienti che non sopporterebbero un interventochirurgico con per<strong>di</strong>ta <strong>di</strong> sangue e che sono giàlimitati ad una vita tra <strong>le</strong>tto e poltrona, per i quali la mobilizzazione<strong>del</strong>la <strong>protesi</strong> non può più rappresentare unaggravamento funziona<strong>le</strong> 10 15 . Bisogna però considerareche <strong>le</strong> <strong>fratture</strong> in corrispondenza <strong>del</strong>l’apice <strong>del</strong>lo stelo <strong>di</strong>una <strong>protesi</strong> standard (Tipo III-A e III-B) sono <strong>le</strong> più <strong>di</strong>fficilida controllare con il metodo conservativo. Le <strong>fratture</strong>a livello <strong>del</strong>la regione sovracon<strong>di</strong>lica <strong>del</strong> <strong>femore</strong> (TipoIII-C e IV), nei pressi <strong>del</strong>l’apice <strong>di</strong> uno stelo lungo o lontanedall’apice <strong>di</strong> uno stelo standard, spesso sono solominimamente scomposte e producono minori complicanzese trattate incruentemente 15 .Il trattamento con stelo da revisione è in<strong>di</strong>cato nel<strong>le</strong> <strong>fratture</strong>peri<strong>protesi</strong>che associate ad uno stelo mobilizzato oche hanno prodotto un’importante <strong>di</strong>struzione <strong>del</strong>l’interfaccia<strong>protesi</strong>/osso o cemento/osso 15 : questo aspetto ètipico <strong>del</strong><strong>le</strong> <strong>fratture</strong> <strong>del</strong> Tipo III-B, nel<strong>le</strong> quali anche se iltrattamento può portare a consolidazione la frattura, nonè però in grado <strong>di</strong> scongiurare la progressiva mobilizzazione<strong>del</strong>la <strong>protesi</strong>. I pareri non sono tuttora univoci suquesta in<strong>di</strong>cazione e noi, <strong>di</strong> fronte ad uno stelo stabi<strong>le</strong>,abbiamo finora sempre optato per l’osteosintesi, cercando<strong>di</strong> ricostruire adeguatamente l’area fratturata in vista <strong>di</strong>un’eventua<strong>le</strong> revisione futura. Abbiamo invece eseguitoin tre casi la revisione <strong>di</strong> altrettanti steli non cementati,che non davano garanzie <strong>di</strong> stabilità futura, me<strong>di</strong>antesostituzione con stelo cementato standard associato adosteosintesi. In un solo caso <strong>di</strong> evidente mobilizzazione inuna frattura Tipo III-B abbiamo effettuato la revisionecon stelo lungo non cementato.La riduzione e osteosintesi interna rappresenta il trattamento<strong>di</strong> scelta <strong>di</strong> molti chirurghi 2 17-22 per <strong>le</strong> <strong>fratture</strong> <strong>del</strong>Tipo II e III, che sono <strong>le</strong> più frequenti. Ciò è vero in particolarenel caso <strong>di</strong> impianti <strong>protesi</strong>ci estesamenteosteointegrati, <strong>di</strong>fficili da rimuovere o che richiederebberoestese osteotomie <strong>del</strong> <strong>femore</strong> prossima<strong>le</strong> per la lororimozione. La riduzione-osteosintesi è senz’altro preferibi<strong>le</strong>alla revisione nei pazienti anziani o in con<strong>di</strong>zionigenerali instabili 15 . Anche nella nostra serie è stato questoil tipo <strong>di</strong> trattamento <strong>di</strong> gran lunga più praticato e irisultati ottenuti sembrano darci ragione <strong>del</strong>la scelta. Per<strong>le</strong> <strong>fratture</strong> <strong>del</strong> Tipo II, intrinsecamente abbastanza stabili,sono sufficienti i cerchiaggi da soli (Fig. 3). Le <strong>fratture</strong><strong>del</strong>la regione sovracon<strong>di</strong>lica <strong>del</strong> <strong>femore</strong> possono esseresintetizzate con placca se si presentano come <strong>le</strong>sioniinstabili da trauma ad alta energia o nel caso <strong>di</strong> fallimento<strong>del</strong> trattamento conservativo 15 . Le restanti <strong>fratture</strong> <strong>del</strong>Tipo III si giovano <strong>del</strong><strong>le</strong> tecniche con placche standard(AO) o placche de<strong>di</strong>cate (Dall-Mi<strong>le</strong>s) associate a viti ocerchiaggi (Fig. 4) o ancora con placche speciali, come adesempio la Mennen (Fig. 5). Il punto crucia<strong>le</strong> <strong>del</strong>l’osteosintesicon placche risiede nella riduzione <strong>del</strong>la frattura,che deve essere la più anatomica possibi<strong>le</strong> per consentirela corretta aderenza <strong>del</strong>la placca all’osso: ciò serve a prevenireil verificarsi <strong>di</strong> una nuova frattura tra il bordo latera<strong>le</strong><strong>del</strong>la placca e lo stelo <strong>protesi</strong>co 23 , ma anche a creare<strong>le</strong> migliori con<strong>di</strong>zioni per un’eventua<strong>le</strong> futura revisione<strong>del</strong>la <strong>protesi</strong>. La placca Mennen, che può entusiasmareper la semplicità teorica <strong>del</strong>la sua applicazione 21 , in realtànon garantisce sempre la buona riduzione <strong>del</strong>la frattura edè afflitta da un’e<strong>le</strong>vata incidenza <strong>di</strong> deformazione in varismoassociata a pseudoartrosi: fino al 75% dei casi 17 .La varietà <strong>del</strong><strong>le</strong> <strong>fratture</strong> peri<strong>protesi</strong>che <strong>del</strong> <strong>femore</strong> e laFig. 5. C.I, frattura Tipo III-B trattata con placca Mennen. Risultato funziona<strong>le</strong> sod<strong>di</strong>sfacente eclinico-ra<strong>di</strong>ografico eccel<strong>le</strong>nte.65
Le <strong>fratture</strong> <strong>del</strong> <strong>femore</strong> nel<strong>le</strong> <strong>protesi</strong> d’ancagamma <strong>del</strong><strong>le</strong> possibilità terapeutiche impongono un addestramentoparticolare dei chirurghi ortope<strong>di</strong>ci a fronteggiarequeste situazioni, che sono spesso piuttosto <strong>di</strong>fficili.Per un loro moderno e corretto trattamento è in<strong>di</strong>spensabi<strong>le</strong><strong>di</strong>sporre anche <strong>di</strong> attrezzature tecniche <strong>di</strong>versificate,per assolvere al meglio <strong>di</strong> volta in volta al compito checi è richiesto.CONCLUSIONIL’adozione <strong>di</strong> un’atten<strong>di</strong>bi<strong>le</strong> e precisa classificazione<strong>del</strong><strong>le</strong> <strong>fratture</strong> peri<strong>protesi</strong>che <strong>del</strong> <strong>femore</strong> è fondamenta<strong>le</strong>:da essa scaturisce infatti la corretta in<strong>di</strong>cazione al trattamento.Riteniamo che quest’ultimo debba essere quasicostantemente chirurgico e che debba consistere nellariduzione la più anatomica possibi<strong>le</strong> e nell’osteosintesicon placche e viti o cerchiaggi, in vista <strong>di</strong> un’eventua<strong>le</strong>futura revisione <strong>del</strong>la <strong>protesi</strong>.BIBLIOGRAFIA1Beals RK, Tower SS. Periprosthetic fractures of the femur. Ananalysis of 93 fractures. Clin Orthop 1995;327:238-46.2Cavenago C, Martini P. Fratture <strong>del</strong> <strong>femore</strong> prossima<strong>le</strong> inportatori <strong>di</strong> <strong>protesi</strong> d’anca. Arch Ortop Reumatol1996;109:271-6.3Ky<strong>le</strong> RF, Crickard GE III. Hip arthroplasty: managementprob<strong>le</strong>ms. Periprosthetic fractures asociated with total hiparthroplasty. Orthope<strong>di</strong>cs 1998;21:982-4.4Lewal<strong>le</strong>n DG, Berry DJ. Periprosthetic fracture of the femurafter total hip arthroplasty. J Bone Joint Surg 1997;79:1881-90.5Lowrey CE, Nord KD, Wilson MR. Periprosthetic femurfractures: a complication of rigid cylindrical reaming?Orthop Trans 1991;15:342-6.6Scott RD, Turner RH, Leitzes SM, Aufranc OK. Femoralfractures in conjunction with total hip replacement. J BoneJoint Surg 1975;57:494-501.7Kelly SS. Periprosthetic femoral fractures. J Am AcadOrthop Surg 1994;2:164-72.8Younger TI, Bradford MS, Magnus RE. Extended proximalosteotomy: a new technique for femoral revision arthroplasty.J Arthroplasty 1995;10:329-38.9Bethea JS III, De Andrade JR, F<strong>le</strong>ming LL, Lindenbaum SD,Welch RB. Proximal femoral fractures following total hiparthroplasty. Clin Orthop 1982;170:95-106.10Cooke PH, Newman JH. Fractures of the femur in relation tocemented hip prosthesis. J Bone Joint Surg 1988;70:386-9.11Duncan CP, Masri BA. Fractures of the femur after hipreplacement. Instr Course Lectures 1995;44:293-304.12Harrington IJ, Tountas AA, Cameron HU. Femoral fracturesassociated with Moore’s prosthesis. Injury 1978;11:23-32.13Johansson JE, McBroom R, Berrington TW, Unter GA.Fracture of the ipsilateral femur in patients with total hipreplacement. J Bone Joint Surg 1981;63:1435-42.14Brady OH, Garbuz DS, Masri BA, Duncan CP. The treatmentof periprosthetic fractures of the femur using cortical onlayallograft struts. Orthop Clin North Am 1999;30:249-57.15Tower SS, Beals RK. Fractures of the femur after hip replacement.The Oregon experience. Orthop Clin North Am1999;30:235-47.16Namba RS, Amstutz HC. Femoral fractures associated withhip arthroplasty. In: Amstutz HC, ed. Hip arthroplasty. NewYork: Churchill Livingstone 1991:603-14.17Ahuja S, Chatterji S. The Mennen femoral plate for fixation ofperiprosthetic femoral fractures following hip arthroplasty.Injury 2002;33:47-50.18Mihalko WM. Patient type more important than fracture intreating fractures near femoral implant. Orthop Today1991;11:3-7.19Stern RE, Harvin SF, Kulick RG. Management of ipsilateralfemoral shaft fractures following hip arthroplasty. OrthopRev 1991;20:779-84.20Tadross TS, Nanu AM, Buchanan MJ, Checketts RG. Dall-Mi<strong>le</strong>s plating for periprosthetic B1 fractures of the femur. JArthroplasty 2000;15:47-51.21Uchio Y, Shu N, Nishikawa U, Takata K, Ochi M. Mennenplate fixation for fractures of the femoral shaft after ipsilateralhip arthroplasty. J Trauma 1997;42:1157-60.22Zenni EJ, Pomeroy DL, Caud<strong>le</strong> RJ. Ogden plate and otherfixations for fractures complicating femoral endoprostheses.Clin Orthop 1988;231:83-9.23Latta LL. Mechanics of normal and reconstructed limb. CurrOrthop 1991;5:33-41.66