Analgesia peridurale - Istituto Europeo di Oncologia
Analgesia peridurale - Istituto Europeo di Oncologia
Analgesia peridurale - Istituto Europeo di Oncologia
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
L’<strong>Analgesia</strong><br />
<strong>peridurale</strong><br />
R. Capucci<br />
Divisione <strong>di</strong> Anestesia<br />
e Rianimazione<br />
<strong>Istituto</strong> <strong>Europeo</strong> <strong>di</strong><br />
<strong>Oncologia</strong><br />
Milano<br />
Progetto Ospedale senza dolore<br />
Corso Formativo <strong>di</strong> base Anno 2008
Sollievo del dolore<br />
postoperatorio<br />
Aumenta il comfort del paziente<br />
Previene le complicanze respiratorie<br />
Facilita la mobilizzazione precoce<br />
Accelera il recupero e la <strong>di</strong>missione<br />
Riduce i costi personali, sociali e<br />
aziendali<br />
Quando usata in maniera ottimale, la tecnica<br />
epidurale offre una continua, ininterrotta analgesia<br />
nel periodo perioperatorio ed è associata ad un<br />
elevato livello <strong>di</strong> sod<strong>di</strong>sfazione del paziente
Storia dell’analgesia epidurale<br />
1885 J.L. Corning inietta cocaina tra i processi<br />
spinosi <strong>di</strong> un cane;<br />
1901 J.L. Corning descrive per primo lo spazio<br />
epidurale;<br />
1901 Sicard e Cathelin somministrano anestetico<br />
locale attraverso lo iato sacrale;<br />
1921 Pages esperimenta l’analgesia epidurale<br />
nell’uomo;<br />
1931 Dogliotti propone la tecnica della siringa a<br />
per<strong>di</strong>ta <strong>di</strong> resistenza;<br />
1932 Gutierrez propone la tecnica della goccia<br />
pendente;<br />
1945 Tuohy presenta l’ago che è a tutt’oggi il<br />
più usato nel mondo;<br />
1949 Flowers, Hellman e Hingson applicano per<br />
la prima volta un blocco epidurale continuo;<br />
James Leonard Corning<br />
(1855–1923).
In<strong>di</strong>cazioni all’analgesia<br />
epidurale<br />
Prevenzione complicanze respiratorie<br />
(obesità, BPCO, insufficienza respiratoria,<br />
ecc)<br />
Con<strong>di</strong>zioni in cui sia auspicabile un minor<br />
consumo <strong>di</strong> O2 (es.: Car<strong>di</strong>opatia ischemica)<br />
Pazienti a stomaco pieno<br />
Allergia o intolleranza ai farmaci analgesici<br />
per via parenterale o enterale
Controin<strong>di</strong>cazioni<br />
Assolute Relative<br />
Rifiuto o scarsa collaborazione<br />
del paziente<br />
Deformazioni del<br />
Deficit della coagulazione rachide<br />
Shock ipovolemico<br />
Artrosi grave<br />
Malformazioni vascolari Infezioni sistemiche<br />
vertebrali congenite Obesità<br />
Allergie agli anestetici locali Ernia <strong>di</strong>scale<br />
Mancanza <strong>di</strong> strumentario<br />
idoneo<br />
Malattia neurologica<br />
in atto
Fisiologia del dolore
Come funziona l’anestetico<br />
locale
<strong>Analgesia</strong> <strong>peridurale</strong><br />
Introduzione preoperatoria del catetere<br />
<strong>peridurale</strong><br />
Utilizzo già durante l’intervento (Anestesia<br />
combinata = Generale + Peridurale o An.<br />
Peridurale pura)<br />
Catetere in sede per 3 o più giorni<br />
Somministrazione continua <strong>di</strong> anestetici locali<br />
con o senza oppiacei<br />
Possibilità <strong>di</strong> utilizzo contemporaneo <strong>di</strong><br />
farmaci per via parenterale o enterale
Anestesia combinata<br />
(“blended”)<br />
Blocco delle vie afferenti prima dello stimolo chir.<br />
Controllo della risposta neuroendocrina allo stress<br />
chirurgico<br />
Minor impiego <strong>di</strong> narcotici parenterali e <strong>di</strong><br />
anestetici generali<br />
Minori per<strong>di</strong>te <strong>di</strong> sangue, comunque minore<br />
necessità <strong>di</strong> trasfusioni<br />
Minori effetti collaterali (depressione respiratoria,<br />
sedazione, nausea, vomito, ecc.)<br />
Estubazione più precoce<br />
Miglior controllo del dolore postoperatorio<br />
(“preemptive analgesia”)
Posizione del paziente<br />
La posizione può<br />
essere in<br />
decubito laterale<br />
o seduta
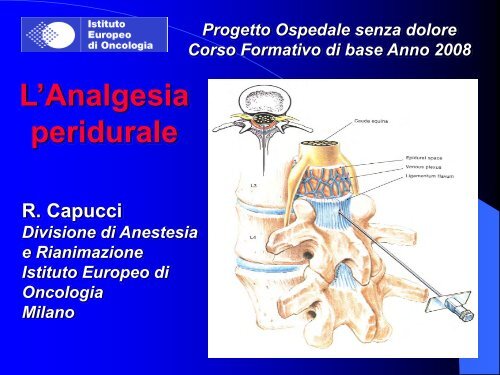
<strong>Analgesia</strong> <strong>peridurale</strong>: livelli<br />
Toracica<br />
Lombare
Materiali<br />
Filtro<br />
Ago <strong>di</strong> Tuohy<br />
Cateterino<br />
Siringa a bassa pressione
Due tecniche:<br />
1. Per<strong>di</strong>ta <strong>di</strong><br />
resistenza;<br />
2. Goccia<br />
pendente;<br />
Puntura <strong>peridurale</strong>
Per<strong>di</strong>ta <strong>di</strong><br />
resistenza<br />
Reperimento spazio<br />
<strong>peridurale</strong>
Puntura <strong>peridurale</strong>
Tecnica single shot
Puntura epidurale Lombare<br />
Il plesso venoso<br />
può essere<br />
congesto in caso<br />
<strong>di</strong> compressione<br />
cavale, gravidanza,<br />
tosse, etc
Termine del midollo spinale<br />
In 3% of the population the cord ends at<br />
L1 or above<br />
In 94% of the population the cord ends at<br />
L1 or L2.<br />
In 3% of the poulation the cord ends at<br />
L3.
Puntura Epidurale Toracica
Introduzione del catetere
Posizionamento catetere<br />
L3<br />
L4
Introduzione del Catetere e<br />
<strong>di</strong>stribuzione dell’analgesico
cranialmente<br />
3-4 metameri<br />
caudalmente<br />
Estensione del blocco
Rimozione dell’ago
Dose test attraverso filtro
Me<strong>di</strong>cazione
Me<strong>di</strong>cazione
Farmaci impiegati:<br />
Anestetici locali<br />
Mepivacaina<br />
(Carbocaina)<br />
Lidocaina (Xylocaina)<br />
Bupivacaina<br />
(Marcaina)<br />
Ropivacaina<br />
(Naropina)<br />
Chirocaine<br />
(Levobupivacaina)<br />
Effetti collaterali<br />
Ipotensione<br />
arteriosa<br />
Parestesie<br />
Blocco sensitivo<br />
Blocco motorio
Diffusione dell’anestetico<br />
locale
Farmaci impiegati: Oppiacei<br />
Morfina<br />
Fentanyl (Fentanest)<br />
Sufentanil<br />
Incidenza ed entità<br />
inferiore<br />
alla somministrazione<br />
parenterale<br />
Effetti collaterali<br />
Depressione<br />
respiratoria<br />
Sedazione<br />
Prurito<br />
Ritenzione urinaria<br />
Nausea e vomito<br />
Prolungato ileo<br />
paralitico
Diffusione dell’oppiaceo
Spread analgesico nel liquor<br />
La morfina più idrofilica<br />
tende a <strong>di</strong>ffondere<br />
maggiormente rispetto al<br />
fentanyl più lipofilico
Complicanze<br />
precoci<br />
Iniezione intravascolare<br />
Iniezione subaracnoidea<br />
Rottura del catetere<br />
Perforazione della dura<br />
Danno del midollo spinale e<br />
delle ra<strong>di</strong>ci del nervo<br />
Migrazione subaracnoidea<br />
del catetere o dei farmaci<br />
(Blocco motorio<br />
ingravescente)
Complicanze tar<strong>di</strong>ve<br />
Ascesso epidurale;<br />
Ematoma epidurale;<br />
Cefalea;<br />
Dislocamento del catetere;<br />
Flogosi punto d’inserzione del<br />
catetere;<br />
Ritenzione d’urina;<br />
Lombalgia;
Linee guida<br />
L’utilizzo <strong>di</strong> linee<br />
guida all’interno<br />
<strong>di</strong> una singola<br />
struttura<br />
sanitaria o<br />
ad<strong>di</strong>rittura<br />
nazionali riduce<br />
il pericolo <strong>di</strong><br />
complicanze
Stu<strong>di</strong> sull’outcome<br />
Minori complicanze gravi;<br />
Minori complicanze car<strong>di</strong>ovascolari;<br />
Minore ipercoagulabilità postoperatoria;<br />
Meno IMA postoperatori;<br />
Riduzione della risposta complessiva allo<br />
stress chirurgico e vaso<strong>di</strong>latazione del<br />
<strong>di</strong>stretto operato
Ematoma <strong>peridurale</strong>:incidenza<br />
Gravi complicanze dopo anestesie regionali:<br />
Ematoma <strong>peridurale</strong>: fattori <strong>di</strong> rischio<br />
Incidenza sanguinamenti importanti per an.<br />
<strong>peridurale</strong> in pazienti senza fattori <strong>di</strong> rischio<br />
specifico < 1: 150000 casi.<br />
Il 30-60% è stato osservato dopo la rimozione <strong>di</strong><br />
un catetere ed i segni clinici possono<br />
manifestarsi a giorni <strong>di</strong> <strong>di</strong>stanza
Linee guida SIAARTI<br />
Aspirina: può non essere sospesa;<br />
Ticlopi<strong>di</strong>na: sospensione 10-14 giorni prima;<br />
Clopidogrel: 7 giorni prima;<br />
Antagonisti rec. GPIIb/ IIIa (abciximab, eptifibatide,<br />
tirofibran): 4 settimane;<br />
FANS:da soli non aumentano il rischio;<br />
Cox-2 inibitori: non necessaria la sospensione;<br />
Dicumarolici:stop 4-5 giorni prima dell’intervento previo<br />
controllo PT/INR;<br />
Eparina non frazionata: puntura almeno 1 h prima della<br />
somministrazione; rimozione catetere: sospensione 2-4<br />
h prima, previa conta piastrinica;<br />
LMWH: intervallo 10-12 h dalla somministrazione e ripresa<br />
6-8 h dallainserzione/rimozione <strong>peridurale</strong>.<br />
Agenti fibrinolitici e trombolitici: evitare blocchi centrali.
Cause <strong>di</strong> ematoma subdurale<br />
Assenza <strong>di</strong> cause apparenti<br />
Alterazioni primitive o secondarie<br />
della coagulazione<br />
Rottura <strong>di</strong> un angioma venoso<br />
epidurale<br />
Età avanzata: maggiore densità dei<br />
tessuti circostanti il forame<br />
intervertebrale ⇒ minore “scarico”<br />
delle raccolte ematiche
Prevenzione<br />
No catetere <strong>peridurale</strong> in presenza <strong>di</strong><br />
deficit primitivi o secondari<br />
(farmacologici) della coagulazione<br />
No catetere <strong>peridurale</strong> in presenza <strong>di</strong><br />
malformazioni vascolari vertebrali<br />
note<br />
Introduzione e Rimozione del catetere<br />
<strong>peridurale</strong> dopo almeno 12 ore dalla<br />
somministrazione delle eparine a BPM<br />
No rimozione catetere in presenza <strong>di</strong><br />
alterazioni della coagulazione
Numerosi<br />
stu<strong>di</strong> negano<br />
l’esistenza <strong>di</strong><br />
alcuna<br />
correlazione<br />
tra anestesia<br />
epidurale e<br />
lombalgia<br />
Epidurale e lombalgia
Perché <strong>di</strong>ffusione limitata?<br />
Variabile risposta analgesica;<br />
Frequenti aggiustamenti nella<br />
dose;<br />
Difficoltà gestionali della pompa<br />
e/o del cateterino;<br />
Paura dell’ipotensione e/o della<br />
terapia anticoagulante;<br />
Aumento carico lavorativo del<br />
personale sanitario;
Failure rate<br />
Ready LB. Acute pain: lessons learned from 25000 patients. Reg Anesth Pain Med 1999;<br />
24:499-505.<br />
26000 paz.operati Seattle, Washington Un.<br />
Percentuali <strong>di</strong> insuccesso:<br />
•32% cateterini toracici<br />
•27% cateterini lombari<br />
58%<br />
17%<br />
7%<br />
<strong>di</strong>lslodged catheter Not epidural<br />
One-sided block Leak<br />
Uncertain cause<br />
11%<br />
7%<br />
Cause<br />
Dislocazione cat. 17%<br />
Mancato posiz. cat 11%<br />
Per<strong>di</strong>te 7%<br />
Blocco monolaterale 7%<br />
Non è stato monitorato il kinking,<br />
migrazione ed occlusione della punta<br />
del catetere
Failure<br />
Peridurografia che mostra la<br />
<strong>di</strong>stribuzione non uniforme<br />
del mezzo <strong>di</strong> contrasto nello<br />
spazio <strong>peridurale</strong> per la<br />
presenza <strong>di</strong> sepimenti<br />
Burstal R, Wegener F, Epidural<br />
analgesia: prospective au<strong>di</strong>t of 1062<br />
patients. Anaesth Intensive Care<br />
1998;26:165-72<br />
1062 paz. : nel 23% è stato<br />
rimosso prematuramente il<br />
catetere <strong>peridurale</strong> per<br />
problemi correlati al suo<br />
stato funzionale
DEPODUR<br />
Nuova formulazione <strong>di</strong><br />
morfina a lento rilascio<br />
•effetto 48 h<br />
•elimina l’uso del<br />
cateterino e delle<br />
pompe <strong>di</strong> infusione<br />
Nuovi orizzonti<br />
PCEA<br />
Patient Controlled Epidural<br />
<strong>Analgesia</strong>
Nitrous Oxide Frolic