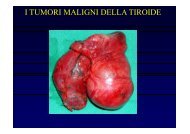
Ca gastrico
Ca gastrico
Ca gastrico
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
NEOPLASIE<br />
DELLO<br />
STOMACO
TUMORI MALIGNI<br />
• CARCINOMA 90-95%<br />
• LINFOMI 4%<br />
• CARCINOIDI 3%<br />
• TUMORI MALIGNI A<br />
CELLULE FUSATE 2%<br />
TUMORI BENIGNI<br />
• POLIPI<br />
• LEIOMIOMI<br />
• GASTROPATIA<br />
IPERPLASTICA BENIGNA
EPIDEMIOLOGIA DEL CARCINOMA<br />
• Incidenza:<br />
• Mortalità:<br />
Giappone: 111casi/100000 abitanti<br />
Europa orientale/centrale: 53/100000<br />
America Settentrionale: 12/100000<br />
Giappone: circa 50/100000 abitanti<br />
Europa orientale/centrale: circa 17/100000<br />
America Settentrionale: circa 10/100000
CLASSIFICAZIONE ISTOPATOLOGICA<br />
SECONDO LAUREN<br />
• Sottotipo INTERSTIZIALE<br />
-ben differenziato<br />
-tipo ghiandolare<br />
-interessa prevalentemente<br />
la porzione distale<br />
-colpisce >50 anni<br />
-M/F = 2/1<br />
-è legato a prognosi migliore<br />
-l’incidenza di questo<br />
sottotipo sta diminuendo<br />
• Sottotipo DIFFUSO<br />
-scarsamente differenziato<br />
-interessa prevalentemente<br />
la porzione prossimale<br />
-M/F = 1/1<br />
-è legato a prognosi<br />
peggiore<br />
-l’incidenza di questo<br />
sottotipo sta aumentando
LOCALIZZAZIONE<br />
• Piloro e antro 50 – 60%<br />
• Piccola curva 40%<br />
• <strong>Ca</strong>rdias 25%<br />
• Grande curva 12%
PATOGENESI
MODALITA’ DI CRESCITA E DI<br />
INFILTRAZIONE
SEGNI E SINTOMI<br />
Si hanno solo in uno stadio avanzato:<br />
• Perdita di peso<br />
• Dolore addominale<br />
• Anoressia<br />
• Vomito<br />
• Alterazioni dell’alvo<br />
• Disfagia<br />
• Sintomi anemici/emorragia
• ENDOSCOPIA<br />
corpo normale<br />
ESAMI DIAGNOSTICI<br />
carcinoma del corpo <strong>gastrico</strong>
• ENDOSCOPIA<br />
ESAMI DIAGNOSTICI<br />
<strong>Ca</strong>rcinoma vegetante dell’antro
• ENDOSCOPIA<br />
ESAMI DIAGNOSTICI<br />
Neoformazione vegatante
• TC<br />
ESAMI DIAGNOSTICI
• PASTO BARITATO<br />
ESAMI DIAGNOSTICI<br />
<strong>Ca</strong> stenosante dell’antro<br />
a vegetante del corpo <strong>Ca</strong> vegetante “a cavolfiore”<br />
Del corpo e dell’antro
DRENAGGIO LINFATICO DELLO<br />
STOMACO
TRATTAMENTO<br />
Trattamento d’elezione: resezione gastrica<br />
comprendente la neoplasia con ampi margini liberi<br />
(> 5cm), senza resezioni estese agli organi adiacenti o<br />
ampie resezioni linfonodali profilattiche.<br />
• K III distale dello stomaco = gastrectomia subtotale<br />
• K III medio = gastrectomia totale<br />
• K III prossimale = esofagectomia distale +<br />
gastrectomia totale
SCHEMA GASTRORESEZIONE SECONDO<br />
BILLROTH
ESTENSIONE LINFOADENECTOMIA<br />
• R0 = gastrectomia + rimozione incompleta linfonodi<br />
perigastrici<br />
• R1 = gastrectomia + rimozione completa linfonodi perigastrici<br />
• R2 = R1 + linfoadenectomia linfonodi arterie dello stomaco<br />
• R3 = R2 + linfoadenectomia linfonodi dell’asse celiaco<br />
• R4 = R3 + linfoadenectomia linfonodi paraortici
ESTENSIONE LINFOADENECTOMIA
PEZZI ANATOMICI
SCHEMA SOPRAVVIVENZA A 5 ANNI<br />
Percentuali di sopravvivenza secondo<br />
l’area dello stomaco interessata<br />
Percentuali di sopravvivenza secondo<br />
lo stadio anatomopatologico
INTERVENTI PALLIATIVI<br />
• Se malattia diffusa senza emorragia o occlusione<br />
= no intervento<br />
• Se carcinoma prossimale occludente non resecabile<br />
= laser endoscopia<br />
= posizionamento di tubi<br />
endoesofagei<br />
• Se emorragia = folgorazione endoscopica<br />
• Se occlusione e/o emorragia = gastrectomia palliativa
LINFOMI<br />
• E’ difficile diagnosticare quando il linfoma <strong>gastrico</strong> è<br />
primitivo<br />
• Si ha interessamento <strong>gastrico</strong> nel 17% dei linfomi<br />
ststemici<br />
• M/F = 2/1<br />
• Età >50 anni
CONDIZIONI PREDISPONENTI<br />
• Gastrite cronica (si associa a linfoma <strong>gastrico</strong> nel 75%<br />
dei casi)<br />
• H. Pylori<br />
• Terapia immunosoppressiva<br />
• Ipogammaglobulinemia acquisita<br />
• S. Sjogren, a. reumatoide, LES
ANDAMENTO<br />
• interessa prevalentemente l’antro<br />
• Rimangono localizzati ed indolenti per un lungo periodo<br />
di tempo con bassa incidenza di interessamento<br />
secondario dei linfonodi periferici e del midollo<br />
• Hanno una prognosi migliore dei linfomi che insorgono<br />
su linfonodi.
SEGNI E SINTOMI<br />
I sintomi sono comuni (80%)<br />
• Nausea, vomito, anoressia<br />
• Emorragia franca (50%)<br />
• Massa palpabile nei quadranti addominali superiori
DIAGNOSI<br />
• Endoscopia con biopsie multiple e profonde<br />
(accuratezza >90%)<br />
• TC
STADIAZIONE
• Esplorazione chirurgica<br />
TRATTAMENTO<br />
• Se lesione del III distale = gastrectomia subtotale<br />
• Se lesione del III prossimale = gastrectomia totale<br />
• Se lesione estesa a duodeno o esofago = asportazione<br />
del tumore + chemioterapia adiuvante postoperatoria<br />
• Se malattia diffusa = gastrectomia palliativa
PROGNOSI<br />
Sopravvivenza a 5 anni 34-50% Considerando<br />
insieme tutti gli<br />
stadi della malattia<br />
80-100% Stadio IE<br />
40% Stadio IIE
MALATTIA PEPTICA GASTRICA<br />
E DUODENALE
INCIDENZA<br />
• 350000 nuovi casi l’anno negli USA<br />
• 100000 ospedalizzazioni l’anno<br />
• 3000 morti l’anno<br />
• L’incidenza è più alta nel paziente anziano
LINEE DI DIFESA DELLA MUCOSA<br />
GASTRICA DALL’AMBIENTE ACIDO<br />
1. Secrezione di un gel mucoso e bicarbonato<br />
2. Difesa intrinseca dello strato di cellule epiteliali<br />
3. Flusso sanguigno che rimuove l’acido diffuso<br />
attraverso l’epitelio e porta nutrimento per<br />
garantire l’integrità della mucosa
PATOGENESI DELLA MALATTIA PEPTICA<br />
Dovuta alla diminuzione dei fattori protettivi<br />
• FANS<br />
• Infezione da H. Pylori<br />
• Fumo<br />
• Farmaci chemioterapici<br />
• Uremia<br />
• Infezioni sistemiche<br />
• Stress<br />
• Shock<br />
• Irradiazione gastrica<br />
• Traumi meccanici<br />
• Gastrectomia distale
H. Pylori<br />
• Colonizza prevalentemente la mucosa<br />
duodenale<br />
• E’ responsabile della gastrite cronica<br />
• Recidiva nell’80% dei casi se non correttamente<br />
eradicato<br />
• Il 15% dei pazienti HP+ sviluppa ulcera in 3 mesi<br />
contro il 3% dei pazienti HP-<br />
• Provoca dispepsia
Patogenesi di gastrite cronica da H.Pylori<br />
L’infezione da H.Pylori<br />
espone la mucosa<br />
all’azione delle tossine<br />
batteriche, inclusi LPS,<br />
Il cagA e il vacA e ureasi.<br />
Questi fattori, in<br />
collaborazione con l’acidità<br />
gastrica evocano un<br />
danno permanente della<br />
mucosa, che provoca uno<br />
stato di infiammazione<br />
cronica.
FANS<br />
• L’assunzione cronica si associa al:<br />
10-20% di ulcere gastriche entro 3 mesi<br />
4-10% di ulcere duodenali<br />
• L’assunzione non è quasi mai associata a<br />
gastrite<br />
• Non recidiva dopo sospensione dei FANS<br />
• E’ spesso asintomatica
SEDE E TIPO DELL’ULCERA GASTRICA<br />
• Tipo 1 = Primitiva. Generalmente della porzione<br />
prossimale dell’antro. (sulla piccola<br />
curva nella giunzione tra mucosa<br />
ossintica e antrale). Si associa a<br />
gastrite antrale diffusa o gastrite<br />
atrofica multifocale<br />
• Tipo 2 = Ulcera gastrica contemporanea o secondaria ad<br />
ulcera duodenale<br />
• Tipo 3 = Ulcera prepilorica<br />
• Tipo 4 = Ulcere localizzate nello stomaco prossimale o<br />
sul versante <strong>gastrico</strong> del cardias. Rare
Ulcera gastrica<br />
• Dispepsia acida<br />
• Dolore epi<strong>gastrico</strong><br />
postprandiale<br />
• Picco tra 60-65 anni<br />
SEGNI E SINTOMI<br />
Ulcera duodenale<br />
• Dolore epi<strong>gastrico</strong><br />
alleviato dall’assunzione<br />
di cibo<br />
• Picco tra 40-50 anni<br />
15 – 20% sviluppa sanguinamento macroscopico con ematemesi<br />
o melena<br />
5-10% perforazione peritonite<br />
dolore addominale<br />
ileo paralitico
ENDOSCOPIA<br />
• Riconosce 80-90% di ulcere<br />
duodenali<br />
>95% di ulcere<br />
gastriche<br />
• Permette la ricerca dell’HP<br />
mediante biopsia (gold<br />
standard per la diagnosi di HP)<br />
DIAGNOSI<br />
Ulcera al livello della piccola curva<br />
Ulcera duodenale
Rx digerente<br />
Ulcera bulbare vista<br />
Di fronte<br />
Ulcera del recesso laterale<br />
DIAGNOSI
TRATTAMENTO MEDICO<br />
• Antiacidi<br />
• Antagonisti dei recettori H2<br />
• PPI<br />
• Sucralfato<br />
• Trattamento dell’infezione da HP:<br />
2 settimane omeprazolo + claritromicina + amoxicillina<br />
2 settimane omeprazolo
TRATTAMENTO CHIRURGICO<br />
INDICAZIONI<br />
1. Mancata risposta a terapia medica<br />
2. Emorragia resistente al trattamento<br />
endoscopico con adrenalina e atossisclerolo<br />
3. Perforazione<br />
4. Occlusione
CHIRURGIA DELL’ULCERA
COMPLICANZE DELLA CHIRURGIA<br />
PRECOCI<br />
• Mortalità
COMPLICANZE DELLA CHIRURGIA<br />
DUMPING:<br />
PRECOCE (la sintomatologia compare 10-30 minuti<br />
dopo il pasto). TARDIVO (la sintomatologia compare 2-4<br />
ore dopo il pasto)<br />
Sintomi: senso di pienezza, nausea, vomito, dolori<br />
addominali, gonfiore, diarrea.<br />
sudorazione, debolezza, vertigini, pallore<br />
Patogenesi: Il precoce svuotamento <strong>gastrico</strong> di contenuto<br />
iperosmolare provoca riversamento di liquido<br />
all’interno dell’intestino con deplezione di<br />
volemia (sintomi vasomotori) e secresione di<br />
VIP e serotonina (sintomi gastrointestinali<br />
La sindrome spesso si risolve nel tempo
Ulcera duodelale perforata<br />
PEZZI ANATOMICI<br />
Ulcera gastrica da stress