Sbobinature complete Anatomia Patologica - SunHope
Sbobinature complete Anatomia Patologica - SunHope
Sbobinature complete Anatomia Patologica - SunHope
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
abbiamo, a livello dell’ilo ovarico, ci sono altre cellule che producono ormoni e poi sempre qui, nel<br />
15-20% dei casi, possiamo trovare residui surrenalici e poi delle cellule molto simili anche<br />
funzionalmente alle cellule di Leydig( voi sapete che sono cellule dell’interstizio dei tubuli<br />
seminiferi), si preferisce comunque chiamarle “cellule ilari” per non creare confusione. La parete<br />
fibrosa che circonda l’ovaio si chiama “tunica albuginea”, e che comprende questa tunica? La<br />
sierosa, che sarebbe epitelio celomatico e un sottile straterello di tessuto fibroso. Vediamo un po’<br />
le principali CISTI OVARICHE. La cisti è la principale patologia dell’ovaio. Ci sono vari tipi di cisti. Tra<br />
quelle più comuni, ricordiamo la “cisti da inclusione”e che cos’è? Come è successo nel periodo<br />
embrionale, può succedere che anche nell’adulto, si formi un’invaginazione probabilmente dove è<br />
scoppiato il follicolo, cioè laddove sbocca il follicolo, ci può essere un’invaginazione dell’epitelio<br />
celomatico che non si limita a rimanere in superficie, ma va sotto; con il tempo poi, grazie<br />
all’azione del tessuto fibroso, questa struttura si distacca dalla superficie e diventa una cisti da<br />
inclusione; questa è una cisti che in genere non dà alcun fastidio. Le “cisti follicoliniche”o follicolari<br />
possono rappresentare diverse cose: possono rappresentare dei follicoli che non hanno avuto la<br />
prevalenza, possono dare un leggero fastidio, specialmente se ne sono molte perché producono<br />
estrogeni, non raramente in una persona con iperplasia dell’endometrio possiamo trovare delle<br />
cisti. Si possono formare ancora perché i follicoli non riescono a scoppiare e se non riescono a<br />
scoppiare l’ovocita stà là e il corpo luteo persiste. Poi abbiamo le “cisti del corpo luteo”, abbiamo<br />
detto che il corpo luteo può formare delle cisti, se il corpo luteo è inferiore a 3cm non si parla di<br />
cisti, ma di “corpo luteo cistico”; per diventare “cisti del corpo luteo”deve superare i 3cm (questo<br />
per convenzione internazionale). Poi ci sono le “cisti endometriosiche”(le tube, le ovaie e i tessuti<br />
paraovarici sono una sede preferenziale dell’endometriosi). L’endometriosi è un grosso problema<br />
perché è legata alla sterilità, molto spesso infatti le ovaie sono colpite bilateralmente. Poi ci sono le<br />
“cisti mulleriane”: i residui mulleriani, invece di andarsene in atrofia, possono rimanere e formare<br />
delle cisti. La cisti per definirla tale deve avere una parete; ci sono le cosiddette “cisti pseudo<br />
emorragiche” che non hanno una parete epiteliale, ma hanno solo connettivo, possono<br />
rappresentare spesso una evoluzione di una endometriosi, cioè queste isole endometriosiche si<br />
dilatano misticamente, vanno incontro a tutte le modificazioni del ciclo, poi vanno incontro a<br />
necrosi, emorragie, l’epitelio scompare e noi vediamo solo dei macrofagi, in questo caso noi<br />
dobbiamo fare tutta una serie di metodi per capire che le cellule che stanno intorno è stroma<br />
endometriale in quanto non abbiamo più la parete dell’endometrio o se no scriviamo “pseudo cisti<br />
emorragica compatibile con una cisti endometriosica”. Poi abbiamo le “cisti di Walthard”che pure<br />
derivano da residui embrionali, ma ne parleremo più avanti. Vediamo con qualche immagine le<br />
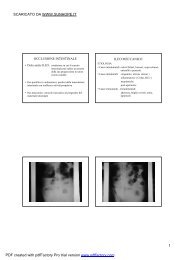
cisti da inclusione: un segno favorevole è vedere che queste cisti hanno dimensioni diverse. La cisti<br />
follicolinica invece può raggiungere voluminose dimensioni, qui vediamo una parete ripiena di<br />
materiale amorfo, detriti; se è inferiore a 2cm: follicolo cistico; se è superiore parliamo di cisti<br />
follicolinica. La cisti del corpo luteo abbiamo detto che deve superare i 3cm, qui è grandissima,<br />
addirittura occupa tutto l’ovaio. La presenza di queste cisti luteiniche è quella che dà più prolemi<br />
perché producono progesterone che va ad interferire con la regolarità del ciclo mestruale, i cicli<br />
saranno quindi molto irregolari. Per quanto riguarda le cisti endometriosiche, se si aprono<br />
prendono il nome di “cisti cioccolata”, somigliano molto al sanguinaccio. Il problema di queste cisti<br />
è che se si rompono all’esterno possono determinare un emoperitoneo. Sono spesso responsabili<br />
scaricato da www.sunhope.it