4. Nefrologia - Genetica e Immunologia Pediatrica
4. Nefrologia - Genetica e Immunologia Pediatrica
4. Nefrologia - Genetica e Immunologia Pediatrica
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
- Omeostasi idro-elettrolitica<br />
- Approccio al bambino con ematuria<br />
- Fisiopatologia dell’edema nelle patologie nefrologiche<br />
- Glomerulonefriti<br />
- Sindrome Nefrosica<br />
- Approccio al bambino con disturbi minzionali (poliuria, enuresi)<br />
- Le infezioni delle vie urinarie<br />
- Insufficienza Renale nel bambino (IRA e IRC)
Omeostasi idro-elettrolitica<br />
Fede C, La Mazza A, Vitale A, Crisafulli RM, Salpietro V, Fede C<br />
UOSD <strong>Nefrologia</strong> e Reumatologia <strong>Pediatrica</strong> con Dialisi, AOU Policlinico G Martino, Messina<br />
L’acqua è l’elemento più abbondante del corpo umano,il suo contenuto varia in rapporto al sesso,<br />
l’età e la costituzione del soggetto: nel neonato il contenuto di acqua è il 75% del peso corporeo,nel<br />
giovane adulto di età > o = di 25 anni è il 60%,nella donna di pari età il 50%, nell’uomo di età > o =<br />
di 80 anni è il 50% e nelle donna della stessa età il 45 %.<br />
L’acqua corporea totale si divide in 2 compartimenti:acqua intracellulare e acqua extracellulare.<br />
La prima rappresenta il 67% del peso corporeo ed è indice della massa cellulare corporea.<br />
L’acqua extracellulare raggiunge in media il 33% del peso corporeo suddividendosi in acqua del<br />
plasma,della linfa interstiziale,dei tessuti di sostegno e acqua transcellulare.<br />
L’acqua in noi è una traccia del mare primordiale in cui siamo nati; rappresenta la sostanza<br />
fondamentale di ogni cellula e partecipa a tutti i processi biologici che in essa si svolgono.<br />
Talete di Mileto,filosofo greco antico vissuto tra il VII-VI sec.A.C. affermava “l’acqua è l’origine<br />
di tutte le cose….”. Per i Sumeri, popolazione vissuta nella Mesopotamia meridionale tra il 4000 e<br />
il 1500 A.C. nelle terre tra il Tigri e l’Eufrate, è medico “colui che capisce d’acqua”. Oggi, la<br />
medicina quantistica molecolare riconosce le cause delle malattie nell’alterata polarità dell’acqua.<br />
I reni, pur rappresentando appena di 1/200 del peso corporeo svolgono un ruolo fondamentale nel<br />
mantenimento dell’omeostasi dell’acqua corporea infatti,sono in grado di filtrare ogni giorno<br />
duecento litri d’acqua e riassorbire il 99,9%. Questa capacità dei reni di concentrare e di diluire le<br />
urine ha avuto inizio, in tempi lontani, quando gli organismi viventi si sono trasferiti dal mare alla<br />
terra ferma ed hanno dovuto risparmiare acqua, per sopravvivere alle temperature del nuovo<br />
ambiente.<br />
Oggi, il rene umano è capace di una escrezione di 20 l/die di urine con una osmolarità minima di 50<br />
mOsm/l o di una escrezione di appena 0,5 l/die di urine con una osmolarità massima di 1200<br />
mOsm/l.<br />
L’acqua è sicuramente tra tutti gli elementi costituenti il corpo umano quello più soggetto a<br />
movimento esterno e interno. La perdita giornaliera di acqua nell’adulto corrisponde a circa il 4%<br />
della massa corporea e deve quindi essere riassunta con la dieta. Nei bambini questa percentuale è<br />
molto più elevata circa il 15% ed essi sono quindi più soggetti a disidratazione. Il bilancio<br />
dell’acqua è determinato dall’equilibrio tra il volume di acqua assunta e quello di acqua eliminata<br />
dall’organismo Tale equilibrio è regolato dal centro ipotalamico della sete, che modula l’assunzione
di acqua e dall’ormone antidiuretico (ADH o vasopressina) secreto dall’ipofisi posteriore che<br />
aumenta il riassorbimento di acqua nel rene.<br />
La regolazione del ricambio idro-salino avviene tramite meccanismi nervosi (centrali e periferici) e<br />
ormonale, che esplicano la loro azione sul rene,organo cardine della omeostasi idro-elettrolitica.<br />
La conoscenza dei fabbisogni idro-elettrolitici è importante per conoscere le potenziali perdite di<br />
liquidi ed elettroliti, per esempio a causa del vomito o diarrea. Per i bambini si raccomanda un<br />
apporto di acqua pari a 1,5 ml/kcal di energia spesa, ovvero 35-50 ml/kg o 1000-1500ml/mq di s.c..<br />
Momenti critici per un corretto equilibrio idro-elettrolitico sono quelli che si osservano in corso di<br />
malattie acute critiche,quando diventa evidente il sequestro di acqua nel compartimento<br />
extracellulare con conseguente edema. In questi casi una non corretta gestione del bilancio idro-<br />
elettrolitico può condurre a un deficit circolatorio e all’ipoperfusione tissutale,per cui devono essere<br />
somministrati liquidi (soluzioni saline 0,9 % o ringer lattato o soluzioni colloidi) per mantenere il<br />
volume intravascolare e un’adeguata circolazione onde evitare uno stato di ipoperfusione e<br />
un’insufficienza pre-renale.<br />
Altri momenti clinici critici che meritano particolare attenzione sono i casi di grave malnutrizione in<br />
cui le cellule si impoveriscono a poco a poco di tutti i loro componenti. In questi casi si può<br />
determinare la sindrome da rialimentazione (refeeding sindrome). Per evitarla occorre evitare<br />
eccessivi apporti di sodio e acqua, in quanto il rene fatica ad eliminarli con possibile loro<br />
accumulo,ma essere generosi nella somministrazione di potassio,fosfati e magnesio,onde evitare<br />
una pericolosa diminuzione della loro concentrazione ematica.<br />
Bibliografia<br />
1. Rocca G.: Medicina quantistica molecolare.La dinamica della vita. Tecniche nuove, Milano 2008<br />
2. Hahnemann S.: Organon of medicine. Kessinger Publishing,2007
Approccio al bambino con ematuria<br />
Conti G, Vitale A, Crisafulli RM, Salpietro V, Fede C<br />
UOSD <strong>Nefrologia</strong> e Reumatologia <strong>Pediatrica</strong> con Dialisi, AOU Policlinico G Martino, Messina<br />
Epidemiologia<br />
L’ematuria è un sintomo importante nella nefro-urologia, essendo presente nella maggior parte delle<br />
malattie del parenchima renale e delle vie escretrici.<br />
Il riscontro di microematuria può conseguire a screening oppure ad esami occasionali. In Giappone,<br />
mediante uno screening scolastico, è stata rilevata una microematuria isolata nello 0.25% della<br />
popolazione di bambini di 6-12 anni. Negli USA la prevalenza di ematuria microscopica<br />
asintomatica è risultata in alcuni Stati dello 0.05-2%.<br />
Fisiopatologia<br />
Molto interessante è lo studio delle lesioni elementari e delle basi molecolari che sottendono una<br />
ematuria glomerulare. L’ipotesi più accreditata, documentata solo eccezionalmente in microscopia<br />
elettronica, è la formazione di soluzioni di continuo, “breaks o gap” della membrana basale<br />
capillare glomerulare che permettono il passaggio nello spazio urinifero delle emazie. La recente<br />
introduzione della microscopia a scansione ha consentito una visualizzazione del tutto convincente<br />
del fenomeno ed ha dato la dimostrazione del ruolo giocato dal complemento nell’induzione di<br />
ematuria.<br />
In vari modelli sperimentali di glomerulonefrite, indotte con somministrazione di immunocomplessi<br />
preformati si è osservato che compariva ematuria solo se veniva attivato e fissato il complemento,<br />
ed era possibile evitare l’ematuria in animali depleti di complemento. L’attivazione della via<br />
comune C5-C9, porta alla costituzione di una molecola detta complesso di attacco di membrana<br />
(C5b-C9 o MAC) ricco di fosfolipidi. Questo si fissa alla membrana ed assume una posizione di<br />
transmembrana, favorendo in situ la produzione di specie reattive dell’O2 molecolare. La<br />
perossidazione dei fospolipidi di membrana che consegue è il meccanismo principale alla base<br />
della formazione delle soluzioni di continuo della parete dei capillari adiacenti al punto di<br />
inserzione della macromolecola del C5-C9.<br />
È peraltro interessante rilevare che, accanto al meccanismo principale di fissazione del<br />
complemento attivato nell’induzione dell’ematuria glomerulare, questa possa essere clinicamente<br />
evidente per alterazioni non infiammatorie della membrana basale, conseguenti ad anomalie della<br />
composizione molecolare del componente Collageno IV, quali la porzione non collagenosica di vari<br />
tipi di catena alpha (come accade nella ematuria da Sindrome di Alport) o per alterazioni
iochimiche ancora non note, ma che ne condizionano un minore spessore ed una maggiore fragilità<br />
(come nella malattia da membrane basali sottili).<br />
Sedimento urinario: distinzione ematuria glomerulare e non glomerulare<br />
Si considera normale un sedimento urinario con rari globuli rossi (GR) sulle prime urine emesse al<br />
mattino e ottenuto dopo una centrifugazione standard (x3000 giri/minuto) e lettura ad<br />
ingrandimento x400 del sedimento.<br />
La conta può essere normalizzata a GR/mm 3 o con la conta di Addis in urine delle 24 ore a GR/min,<br />
ma il sedimento a fresco, se eseguito correttamente, consente di ottenere più informazioni di metodi<br />
più complicati. Una microematuria è significativa quando sono presenti più di 5 GR per campo<br />
microscopico (pcm) ad ingrandimento di x 400, valore che corrisponde a >5 GR/mm 3 o >5000<br />
GR/minuto nella conta di Addis<br />
La valutazione microscopica del sedimento è essenziale anche per distinguere un’ematuria da<br />
colorazioni rosse delle urine da pigmenti esogeni (alimentari o farmacologici) o endogeni come in<br />
caso di mioglobinuria (da rabdomiolisi) o emoglobinuria (da anemia emolitica).<br />
Inoltre l’analisi del sedimento permette di valutare la morfologia delle emazie. La presenza di<br />
emazie dismorfiche nelle urine è considerata indicativa di una nefropatia glomerulare. Il<br />
dismorfismo sarebbe prodotto dall’azione della pressione intracapillare sulle emazie che, spinte<br />
attraverso brecce (o gap) della membrana basale glomerulare, ne vengono modificate<br />
definitivamente nella forma. Si ritiene pertanto che quando più del 30-50% delle emazie sono<br />
dismorfiche e pallide la diagnosi più probabile sia di sanguinamento glomerulare. La corretta<br />
interpretazione del dato morfologico deve tenere conto del ruolo dell’osmolarità delle urine e<br />
dell’entità dell’ematuria (che è espressione della velocità di passaggio dei GR attraverso le<br />
soluzioni di continuo della parete capillare glomerulare). L’associazione di emazie dismorfiche con<br />
ematuria glomerulare e emazie ben conservate con ematuria urologica non è infatti assoluta ed<br />
emazie ben conservate possono caratterizzare una macroematuria glomerulare con estrema<br />
riduzione del tempo di passaggio delle emazie attraverso un filtro glomerulare alterato, mentre<br />
l’ipertonicità delle urine può dare immagini difficili da interpretare correttamente. Tutto il<br />
sedimento è invece più informativo, poiché la ricchezza in detriti cellulari e in cilindri, la presenza<br />
di acantociti conferma il reperto di emazie dismorfiche nel sospetto di una microematuria<br />
glomerulare. Allo stesso modo la presenza di coaguli ematici nelle urine e/o di cristalli e/o batteri<br />
nel sedimento può rafforzare l’ipotesi di un’ematuria di origine urologica.<br />
Lo studio del sedimento, quindi, si presenta fondamentale per formulare una prima ipotesi sulla<br />
causa di ematuria ed avviare un procedimento diagnostico diversificato.
Iter diagnostico e cause dell’ematuria<br />
Le cause dell’ematuria nel bambino sono molteplici (Tab. I).<br />
L’approccio ad un bambino con ematuria avviene secondo elementi classici: anamnesi, esame<br />
obiettivo, test laboratoristici a partire da quelli meno complicati ed eseguibili ambulatorialmente a<br />
quelli più complessi e invasivi che richiedono ospedalizzazione<br />
Nella raccolta della storia clinica familiare l’identificazione di malattie renali ereditarie merita<br />
particolare attenzione sia per porre il sospetto di una nefrolitiasi sia di una nefropatia familiare<br />
(sindrome di Alport, malattie delle membrane sottili, ematuria familiare benigna, nefropatia e<br />
depositi IgA).<br />
Nell’anamnesi personale del bambino bisogna considerare particolarmente l’epoca di comparsa<br />
dell’ematuria in rapporto a precedenti episodi infettivi (faringotonsilliti, granulomi o ascessi dentari,<br />
impetigine, ascessi superficiali e profondi) o traumi addominali recenti o alla possibile assunzione<br />
di farmaci (analgesici, FANS, anticoagulanti).<br />
Un punto importante è l’attenta considerazione delle condizioni cliniche nel cui contesto si è<br />
rilevata l’ematuria. La presenza di subedemi palpebrali e malleolari possono far ipotizzare una<br />
sindrome nefritica acuta. Il riscontro di porpora agli arti inferiori e ai glutei, che si accompagna<br />
spesso a manifestazioni addominali (dolore colico di tipo ischemico, melena o rettorragia) e/o ad<br />
artralgie permettono di diagnosticare una sindrome di Schoenlein-Henoch.<br />
Gli esami diagnostici inizialmente sono molto semplici ed includono oltre all’analisi del sedimento<br />
urinario, il dosaggio della proteinuria molto utile nel rilevare modificazioni della permselettività<br />
glomerulare.<br />
Gli esami ematochimici comprendono la valutazione della filtrazione glomerulare (clearance della<br />
creatinina), indici di flogosi (emocromo, VES, PCR), assetto immunologico (protidemia e quadro<br />
elettroforetico, immunoglobuline), complementemia. Una riduzione del complemento sierico<br />
caratterizza alcune forme di glomerulonefriti primitive come la glomerulonefrite acuta postinfettiva,<br />
la glomerulonefrite membrano-proliferativa e alcune forme secondarie, soprattutto quelle in corso di<br />
lupus eritematoso sistemico ed in corso di crioglobulinemie di accompagnamento ad infezione da<br />
HCV, molto rare in età pediatrica.<br />
Nei casi di ematuria ricorrente che si accompagnano a sordità del bambino o di un familiare è<br />
consigliabile effettuare un esame audiometrico che se rileva un difetto neurogenico bilaterale per i<br />
toni medio-alti, può far ipotizzare una sindrome di Alport da confermare successivamente alla<br />
biopsia.
In tutti i pazienti con ematuria è utile l’esecuzione di un’ecotomografia reno-vescicale, anche per<br />
individuare, il più precocemente possibile, patologie tumorali come il tumore di Wilms o il<br />
rabdomiosarcoma vescicale<br />
Nel sospetto di una microematuria non glomerulare è utile l’esecuzione di un’urinocoltura ed il<br />
dosaggio della calciuria. È ancora oggi difficile stabilire con certezza il significato patologico del<br />
riscontro di ipercalciuria nei bambini ed i rapporti precisi con l’ematuria. Screening scolastici hanno<br />
infatti dimostrato la relativa frequenza di ipercalciuria asintomatica, osservata nel 3-9% dei bambini<br />
sani, di cui solo una piccola parte, circa il 20%, sviluppa nel tempo microematuria e calcolosi. Nei<br />
bambini in cui, a dieta libera, è riscontrabile un’ipercalciuria, è utile la ripetizione dell’esame dopo<br />
una settimana di dieta ipocalcica a contenuto controllato di sodio (300 mg/1.73 m 2 di calcio e 2<br />
g/1.73 m 2 di sodio al giorno). Un rapporto calciuria/creatininuria >0,2 sulle urine raccolte a digiuno<br />
dopo il periodo di dieta, rileva un’ipercalciuria renale. È comunque sempre importante rilevare se<br />
l’ipercalciuria è asintomatica o se è associata a microematuria; nel primo caso assume rilevanza<br />
quando osservata in un contesto di familiarità per calcolosi e/o microematuria, nel secondo caso<br />
rappresenta sempre una condizione da monitorare.<br />
Le indagini strumentali più approfondite (cistografia, urografia, cistoscopia) sono riservate ad un<br />
momento successivo per la conferma di una litiasi o di una malformazione delle vie urinarie.<br />
Biopsia renale<br />
L’iter descritto permette una diagnosi nel 50-60% dei casi. Nella restante percentuale dei casi la<br />
natura della microematuria isolata rimane imprecisata. In questi casi il problema principale è<br />
rappresentato dalla scelta di procedere o meno ad esami più invasivi, come la biopsia renale.<br />
Il ricorso alla biopsia renale viene limitato ad un numero ristretto di casi: episodi di macroematuria<br />
recidivante, microematuria importante persistente con alterati segni clinici o umorali (creatininemia<br />
aumentata, ANA e/o n-DNA positivi) o urinari (proteinuria significativa). In queste condizioni è più<br />
probabile il riscontro bioptico di una glomerulopatia, che deve essere seguita nel tempo con un<br />
follow-up ambulatoriale scrupoloso.<br />
Più difficile decidere se e quando fare l’accertamento istologico nelle microematuria di entità<br />
discreta senza proteinuria o nelle macroematurie recidivanti con sedimento negativo nei periodi<br />
intervallari. In questi casi è fondamentale escludere le cause urologiche ed attendere un follow up<br />
più lungo che può arrivare a 1-2 anni in cui si valuta anche la costanza del reperto (microematuria<br />
persistente) e l’eventuale comparsa di proteinuria nel tempo.
La decisione di non procedere ad accertamento bioptico renale deve sempre essere considerata<br />
temporanea, poiché non può essere valida sempre nel futuro di un paziente. Infatti il profilo clinico<br />
di una nefrite è dinamico e può indurre a rapidi cambiamenti decisionali.<br />
La “finestra pediatrica” del Registro delle biopsie renali Italiane, un’iniziativa del Gruppo di<br />
Immunopatologia Renale Italiano della Società Italiana di <strong>Nefrologia</strong> <strong>Pediatrica</strong>, ha censito le<br />
biopsie renali pediatriche eseguite in Italia durante 3 anni (1992-1994) ed ha permesso di valutare<br />
le associazioni fra quadro clinico d’esordio e biopsia renale su un numero notevole di nefropatici<br />
pediatrici, 432 pazienti minori di 15 anni.<br />
Nei bambini in cui l’indicazione alla biopsia renale era microematuria associata a proteinuria<br />
dosabile ma non nefrosica (4
Tabella I: Cause di ematuria in età pediatrica<br />
Cause nefrologiche<br />
Cause urologiche<br />
Altre cause<br />
- Glomerulonefrite acuta<br />
- Glomerulonefriti (GN) croniche (nefriti a depositi IgA, GN membrano proliferative,<br />
GN rapidamente progressive, GN proliferativa mesangiale, etc)<br />
- Sindrome di Schoenlein-Henoch<br />
- Sindrome emolitico-uremica<br />
- Collagenopatie (LES, vasculiti, etc)<br />
- Sindrome di Alport e nefriti familiari<br />
- Malattia da membrana basale sottile<br />
- Tumori renali (nefroblastoma, adenocarcinoma a cellule chiare)<br />
- Tumori vescicali (rabdomiosarcoma)<br />
- Litiasi renale<br />
- Uropatie malformative (giunto pielo-ureterale, valvole dell’uretra o ureterocele)<br />
- Malattia policistica<br />
- Traumi<br />
- Trombosi vene renali o infarto renale<br />
- Litiasi microscopica (ipercalciuria, iperossaluria)<br />
- Difetti della coagulazione<br />
- Nefriti interstiziali immuno-allergiche (farmacologiche)<br />
- Ipertensione arteriosa e malformazioni vascolari<br />
- Sindrome dolore lombare-ematuria
Bibliografia<br />
1. Fede C, Conti G, Il bambino con ematuria. Messina Medica 1994; 11: 14-17<br />
2. Ward JF, Kaplan GW, Mevorach R, Stock JA, Cilento BG Refined microscopic urinalysis<br />
for red blood cell morphology in the evaluation of asymptomatic microscopic hematuria in a<br />
pediatric population J Urol, 1998; 160: 1492-1495<br />
3. Coppo R, Amore A, Peruzzi L, Conti G. Ematuria. <strong>Nefrologia</strong> <strong>Pediatrica</strong> a cura di Rosanna<br />
Gusmano, Ed UTET Periodici, pag 69-74<br />
<strong>4.</strong> Bergstein J, Leiser J, Andreoli S. The clinical significance of asymptomatic gross and<br />
microscopic hematuria in children. Arch Pediatr Adolesc Med. 2005; 159: 353-355.<br />
5. Fogazzi GB, Edefonti A, Garigali G, Giani M, Zolin A, Raimondi S, Mihatsch MJ, Messa<br />
P. Urine erythrocyte morphology in patients with microscopic haematuria caused by a<br />
glomerulopathy. Pediatr Nephrol 2008: 23:1093–1100<br />
6. Hoppe B, Kemper MJ. Diagnostic examination of the child with urolithiasis or<br />
nephrocalcinosis. Pediatr Nephrol. 2010; 25: 403-413.<br />
7. Coppo R, Gianoglio B, Porcellini MG, Maringhini S. Frequency of renal diseases and<br />
clinical indications for renal biopsy in children (report of the Italian National Registry of<br />
Renal Biopsies in Children). Nephrol Dial Transplant. 1998; 13: 293-297.
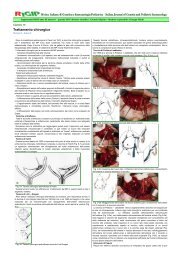
Fisiopatologia dell’edema nelle patologie nefrologiche<br />
Giovanni Conti, Agata Vitale, Lorena Silipigni, Antonella La Mazza, Vincenzo Salpietro, Carmelo Fede<br />
UOSD <strong>Nefrologia</strong> e Reumatologia <strong>Pediatrica</strong> con Dialisi, AOU Policlinico G Martino, Messina<br />
Il movimento di fluidi fra il comparto vascolare e quello interstiziale è regolato dalla legge di<br />
Starling dove le variabili principali sono la differenza di pressione idrostatica e di pressione<br />
oncotica fra i due comparti. Secondo l’Equilibrio di Gibbs-Donnan: “il prodotto delle<br />
concentrazioni di ciascun paio di cationi e anioni diffusibili posti ad un lato della membrana è<br />
uguale al prodotto dello stesso paio di ioni posti all’altro lato”. A livello plasmatico, la pressione<br />
osmotica è maggiore perché vi sono le proteine (che hanno un peso maggiore) ed un maggior<br />
numero di ioni diffusibili.<br />
L'edema in corso di patologie renali può originare secondo due meccanismi patogenetici diversi:<br />
quello dell' "underfill" (sottoriempimento) e quello dell' "overfill" (sovrariempimento).<br />
Secondo la teoria “underfill”, in particolare durante una sindrome nefrosica, si può avere una<br />
riduzione della pressione oncotica da massiva proteinuria e conseguente ipoalbuminemia.<br />
Dall’altro, secondo la teoria “overfill”, in corso di glomerulonefrite si può determinare un aumento<br />
della pressione idrostatica da ritenzione di sodio ed acqua. Le due teorie hanno meccanismi<br />
patogenetici opposti e richiederebbero anche interventi terapeutici differenti.<br />
Nella sindrome nefrosica, particolarmente in età pediatrica, si ha una perdita massiva e persistente<br />
di proteine per alterata permselettività del filtro glomerulare (Fig1). L'intensità dell’ipoalbuminemia<br />
è variabile e dipende dalla capacità di sintesi epatica, dallo stato nutrizionale del soggetto e dalla<br />
eventuale presenza di patologie associate. L'ipoalbuminemia determina una riduzione della<br />
pressione oncotica nel compartimento plasmatico con diminuzione del gradiente plasma-interstizio,<br />
cui consegue una maggior fuoriuscita di liquidi verso l'interstizio. Il rene attua dei meccanismi di<br />
compenso che tendono a ristabilire l'equilibrio: aumento del flusso linfatico e vasocostrizione<br />
capillare che tentano di ristabilire il gradiente fra pressione oncotica plasmatica e interstiziale.<br />
Inoltre la scarsa distensibilità dell'interstizio con rapido aumento della pressione idrostatica<br />
interstiziale frena la fuoriuscita di liquidi dal comparto vascolare. Caratteristiche fondamentali<br />
dell’edema da “underfill”, soprattutto ai fini terapeutici, sono l'ipovolemia, l'attivazione del sistema<br />
renina-angiotensina-aldosterone, la vasocostrizione periferica. La funzione renale è per lo più<br />
conservata.<br />
Invece, secondo la teoria "overfill" (Fig.2), il danno glomerulare indurrebbe una ritenzione<br />
primitiva di sodio con aumento della volemia e fuoriuscita di liquidi dal comparto vascolare per<br />
aumento della pressione idrostatica plasmatica. In questa situazione c'è un aumento della volemia
ed espansione del volume interstiziale, il sistema renina-angiotensina-aldosterone è soppresso e<br />
sono presenti ipertensione e contrazione della funzione renale<br />
I due meccanismi, però, possono essere presenti in fasi diverse della stessa malattia. L'edema da<br />
"underfill" si verifica più frequentemente nella sindrome nefrosica in età pediatrica e poiché la<br />
caratteristica principale è la contrazione del volume plasmatico sono presenti sintomi da ipotensione<br />
e da ipovolemia. Emoglobinemia ed ematocrito sono aumentati. La causa più frequente è la<br />
glomerulonefrite a lesioni minime.<br />
L'edema da "overfill", a volume plasmatico espanso, è più frequente nella sindrome nefrosica<br />
dell’adulto e nelle glomerulonefriti ed è caratterizzato da ipertensione e sintomi di ipervolemia.<br />
Emoglobinemia e ematocrito sono normali.<br />
Terapia<br />
I due meccanismi possono essere presenti in diverse fasi della stessa malattia; tuttavia è importante<br />
per la terapia riconoscere quale dei due distinti meccanismi è presente o prevalente.<br />
L'edema a volume plasmatico contratto non richiede una correzione urgente e frequentemente la<br />
terapia "causale" ne consente il controllo. Qualora l'ipovolemia sia sintomatica l'approccio più<br />
razionale è quello di espandere il volume plasmatico con albumina (1 g/kg/die nel bambino; 40<br />
g/die nell'adulto) e talora con mannitolo al 18% (10 ml/kg fino a un massimo di 200 ml, per non<br />
incorrere nel rischio di tubulotossicità). Raramente si utilizzano plasma expanders e plasma.<br />
L'edema con volume espanso, da sovraccarico, richiede invece un trattamento più urgente perchè<br />
può evolvere in edema polmonare o ipertensione grave.<br />
L'obiettivo terapeutico principale è ridurre la volemia, negativizzando il bilancio del sodio.<br />
Pertanto è necessario limitare l'introduzione di sodio e utilizzare i diuretici.<br />
Se la funzione renale è normale con edemi modesti i diuretici di prima scelta sono i tiazidici:<br />
idroclorotiazide 1mg/kg/die.<br />
Negli edemi refrattari o in presenza di contrazione della funzione renale è necessario l'uso dei<br />
diuretici dell'ansa, tenendo conto dell'ototossicità, in particolare in caso di ipoalbuminemia grave.<br />
La dose di furosemide parte da 1 mg/kg/die e può arrivare fino a 250-500 mg/die nell'adulto.<br />
Talora è utile l'associazione con i tiazidici.<br />
I diuretici risparmiatori di potassio hanno un utilizzo razionale nelle situazioni di attivazione del<br />
sistema renina-angiotensina-aldosterone e in associazione a diuretici dell'ansa per evitare<br />
l'ipopotassiemia. Lo spironolattone si usa a dosi di 1-3 mg/kg/die.
Fig 1: Patogenesi dell’edema in nefrologia: teoria “underfill”<br />
Fig 2: Patogenesi dell’edema in nefrologia: teoria “overfill”
Bibliografia<br />
1. Favia I, Garisto C, Rossi E, Picardo S, Ricci Z. Fluid management in pediatric intensive<br />
care. Contrib Nephrol. 2010;164:217-226.<br />
2. Dhir V, Arya V, Malav IC, Suryanarayanan BS, Gupta R, Dey AB. Idiopathic systemic<br />
capillary leak syndrome (SCLS): case report and systematic review of cases reported in the<br />
last 16 years. Intern Med. 2007; 46: 899-90<strong>4.</strong><br />
3. Ulinski T, Aoun B. Pediatric idiopathic nephrotic syndrome: treatment strategies in steroid<br />
dependent and steroid resistant forms. Curr Med Chem. 2010; 17: 847-53.
Glomerulonefriti<br />
Chimenz R.,Catena MA., Crisafulli, RM., Privitera C., Fede C.<br />
UOSD <strong>Nefrologia</strong> e Reumatologia <strong>Pediatrica</strong> con Dialisi, AOU Policlinico G Martino, Messina<br />
Le glomerulonefriti sono processi infiammatori a carico del glomerulo del Malpighi su base<br />
immunologica, idiopatica o causata da agenti infettivi o non infettivi, e con uno spettro di<br />
manifestazioni cliniche estremamente vario, che va da forme asintomatiche a forme gravi, evolventi<br />
in modo acuto o cronico verso l’insufficienza renale. L’infiammazione del glomerulo con<br />
proliferazione cellulare con essudazione di polimorfonucleati ed alterazioni vascolari con microressi<br />
ed alterazione della permeabilità vascolare, é responsabile delle sindromi "nefritiche" e<br />
"nefrosiche”.<br />
NEFRITI<br />
La sindrome nefritica acuta si caratterizza clinicamente per la presenza di sintomi e segni quali :<br />
- Ematuria<br />
- Oliguria<br />
- Edemi di lieve entità<br />
- Ipertensione<br />
- Proteinuria, Insufficienza renale acuta, anemia<br />
I principali quadri di glomerulo nefrite in età pediatrica sono rappresentati da:<br />
- Glomerulonefrite acuta post-infettiva<br />
- Nefropatia a depositi di IgA (s. di Berger)<br />
- Glomerulonefrite da SSH<br />
- Sindrome di Alport<br />
- Glomerulonefrite membranosa<br />
- Glomerulonefrite membrano-proliferativa<br />
Glomerulonefrite acuta post-infettiva: la grande maggioranza di tali glomerulo nefriti conseguono a<br />
infezioni acute da ceppi nefritogeni di streptococco beta emolitico di gruppo A, ma altri agenti<br />
eziologici possono essere rappresentati anche da altri batteri (stafilococco, meningococco,<br />
pneumococco, salmonelle, treponema p, leptospira), virus (HBV, CMV, EBV, varicella zoster,<br />
echovirus, coxsackie B4, virus di influenza, parotite e rosolia), toxoplasma, plasmodium m.<br />
Patogeneticamente alla base della malattia vi è un’attivazione della cascata della via alterna del<br />
complemento, molto probabilmente innescata dalla presenza di immunocomplessi circolanti ( ruolo<br />
di antigene M, nephritis strain-associated protein, endostreptosina, proteasi) ciò determina il<br />
richiamo dei PMN ed un conseguente danno di membrana transitorio. Clinicamente, dopo 10-15
giorni dal superamento di un’infezione, classicamente faringite o dopo 21 giorni da un’infezione<br />
della cute, compaiono dapprima sintomi aspecifici (malessere generale, pallore, astenia, anoressia,<br />
dolenzia lombare) seguiti poi dai sintomi principali della patologia, ovvero edemi, macroematuria,<br />
oliguria ed ipertensione arteriosa. Meno frequentemente il quadro clinico può essere rappresentato<br />
da forme paucisintomatiche, encefalopatia ipertensiva, sindrome nefrosica o scompenso cardiaco.<br />
Per avere conferma diagnostica, in caso di sospetto di glomerulo nefrite acuta postinfettiva,<br />
andremo ad eseguire innanzitutto un esame delle urine per la ricerca di proteinuria, ematuria e dei<br />
caratteristici cilindri eritrocitari, ematuria e proteinuria.<br />
• Parlando di ematuria, ovvero presenza di elementi corpuscolati del sangue nelle urine,<br />
dobbiamo distinguere tra ematuria macroscopica e microscopica e tra ematuria asintomatica<br />
o sintomatica ( associata a disuria, dolori addominali, patologie sistemiche…), precisando<br />
che, nonostante l’ematuria possa essere la manifestazione di molti disordini del rene o delle<br />
vie urinarie, il suo semplice riscontro non è necessariamente indice di malattia. L’ematuria<br />
macroscopica non è comune in età pediatrica; può derivare dal rene (ed in tal caso le urine<br />
possono essere di colore francamente rosso, rosa a lavatura di carne, color marsala o<br />
marrone) o da vescica o uretra ( in tal caso le urine possono essere di colore dal rosa tipo<br />
lavatura di carne al rosso acceso). Si parla di ematuria microscopica quando la ricerca di<br />
emoglobina con Hema –combistick sia positiva e quando nel sedimento si riscontrino più di<br />
5 GR per campo a forte ingrandimento(x400) della centrifugazione di 10 mL di urina. Le<br />
cause di ematuria possono essere distinte in glomerulari( glomerulo nefriti acute e croniche,<br />
nefropatie ereditarie, sindr.emoliticouremica, porpora di Schonlein Henoch,vasculiti, diabete<br />
mellito, amiloidosi..) e non glomerulari (cistiti, pielonefriti, calcolosi, trauma).<br />
Tornando a parlare di glomerulo nefrite acuta post infettiva, oltre all’esame urine, andremo<br />
ad eseguire esami di laboratorio quali complementemia ( ↓ C3 nel 90% dei casi), TAS,<br />
ricerche virologihe, indici di funzionalità renale, ionogramma urinario; la diagnosi<br />
differenziale va sempre posta con la nefropatia da IgA, sindrome di Alport e glomerulo<br />
nefrite membranoproliferativa. La terapia è semplicemente dietetica e sintomatica, senza<br />
alcuna indicazione all’avvio di terapia antibiotica.<br />
Nefropatia da IgA( malattia di Berger): nefropatia ad eziologia immunitaria, con quadro<br />
istologico( evidenziabile con biopsia renale) caratteristico con depositi granulari mesangiali<br />
di Ig, essenzialmente IgA. Clinicamente i pzt presentano macroematuria ricorrente in<br />
coincidenza di episodi febbrili e microematuria persistente con proteinuria. La diagnosi è<br />
essenzialmente clinica e bioptica e la terapia prevede l’uso di ACE inibitori, cortisone e<br />
immunosoppressori.
Bibliografia<br />
Sindrome di Alport: è una forma di glomerulo nefrite ereditaria ( trasmissione X linked,<br />
oppure autosomico dominante o autosomico recessiva) caratterizzata da un difetto del<br />
collagene di tipo IV che determina un danno delle membrane basali, soprattutto quelle<br />
glomerulari. Clinicamente si caratterizza per macroematuria e microematuria persistente con<br />
proteinuria ,Sordità neurosensoriale ed Insufficienza renale cronica. La diagnosi è bioptica e<br />
genetica e, anche in questo caso, la terapia prevede l’uso di ACE inibitori, cortisone e<br />
immunosoppressori.<br />
1) E. Avner et al.: “Pediatric Nephrology” Lippincot Williams e Wilkins<br />
2) K.K. Kher et al.: « Clinical Pediatric Nephrology » Informa healthcare
Sindrome Nefrosica<br />
Chimenz R.,Catena MA., Crisafulli, RM., Privitera C., Fede C.<br />
UOSD <strong>Nefrologia</strong> e Reumatologia <strong>Pediatrica</strong> con Dialisi, AOU Policlinico G Martino, Messina<br />
La sindrome nefrosica è caratterizzata da alterata permeabilità della membrana basale del glomerulo<br />
renale cui conseguono proteinuria massiva (>50 mg/Kg/die), ipodisprotidemia, edemi<br />
(ipoalbuminemia ↓ pressione oncotica plasmatica), iperlipidemia (conseguenza dell’aumentata<br />
sintesi epatica di LPA dovuta all’edema)<br />
Le specifiche alterazioni istologiche definiscono i 4 principali tipi di sindrome nefrosica, ovvero la<br />
Sindrome nefrosica a lesioni minime (forma + frequente nel bambino), la glomerulosclerosi focale,<br />
la glomerulonefrite membranoproliferativa e la glomerulonefrite membranosa.<br />
All’esame urine: proteinuria massiva (selettiva nella SNLM, non selettiva nella GSF, membranosa e<br />
MP), ematuria (non presente nella SNLM), cilindri ialino-granulosi,lipiduria.<br />
Agli esami bioumorali: ipoproteinemia, aumento lipidi totali, diminuzione calcemia, piastrinosi,<br />
aumento di VES iperfibrinogemia, C3 e C4 normali nella SNLM, nella membranosa e<br />
membranoproliferativa.<br />
La normalizzazione dei parametri bioumorali (ipodisprotidemia, ipocalcemia, piastrinosi ed<br />
iperlipidemia) avverrà in seguito alla risoluzione della fase acuta con negativizzazione della<br />
proteinuria<br />
La terapia sarà dietetica (dieta iposodica e normoproteica), sintomatica (infusione di albumina e<br />
furosemide), patogenetica (cortisone, ciclofosfamide e ciclosporina). La terapia steoridea all’esordio<br />
di sindrome nefrosica viene eseguita con deltacortene al dosaggio di 60 mg/m2/die per quattro<br />
settimane, seguite da quattro settimane a giorni alterni a 40 mg/m2/die alterni secondo schema<br />
ISKDC.<br />
Il follow-up clinico laboratoristico prevede controlli della proteinuria con albustick per<br />
monitorizzare precocemente eventuali recidive.<br />
La terapia delle recidive prevede la ripresa della terapia steroidea a dosaggio piena a 60 mg/m2/die<br />
fino alla negativizzazione della proteinuria per tre giorni non consecutivi con successiva riduzione<br />
dello steroide a 40 mg/m2/die alterni per quattro settimane.
Bibliografia<br />
1. “Corticosteroid therapy for nephrotic syndrome in children”. Elisabeth M Hodson, Narelle S<br />
Willis, Jonathan C Craig. The Cochrane library 2010, Isuue 4<br />
2. “Interventions for idiopathic steroid-resistant nephrotic syndrome in children” Elisabeth M<br />
Hodson, Doaa Habashy, Jonathan C Craig. The Cochrane library 2010, Isuue 4<br />
3. “Early age at debut is a predictor of steroid-dependent and frequent relapsing nephritic<br />
syndrome” R. Frydensbjerg et al. Pediatric Nephrology (2010) 25: 1299-1304
Definizione<br />
Approccio al bambino con disturbi minzionali<br />
Silipigni L, Privitera C, Catena MA, Crisafulli RM, Fede C<br />
UOSD <strong>Nefrologia</strong> e Reumatologia <strong>Pediatrica</strong> con Dialisi, AOU Policlinico G Martino, Messina<br />
Poliuria<br />
Il termine “poliuria” indica un’emissione eccessiva di urine in un tempo stabilito, ovvero oltre i<br />
2L/m 2 /24 ore (adulti e bambini > 40 ml/Kg/die; lattanti 0-2 anni > 100 ml/Kg/die).<br />
Eziologia<br />
La poliuria è un sintomo frequente di patologia renale; essa deve essere distinta dalla “pollachiuria”,<br />
cioè dall’emissione frequente di una quantità totale normale di urina. La poliuria si associa spesso a<br />
polidipsia e nicturia, mentre la pollachiuria no.<br />
Di fronte ad un bambino con poliuria, un elemento importante per la diagnosi differenziale è<br />
rappresentato dalla osmolarità urinaria da cui dipende anche il peso specifico (PS). In base a tali<br />
valori è possibile distinguere l’ipostenuria (urine ipotoniche ovvero a basso PS) dall’isostenuria<br />
(urine isotoniche o leggermente ipertoniche). L’ipostenuria può essere determinata dalla mancanza<br />
di ormone antidiuretico (diabete insipido primario), mancata risposta delle cellule tubulari<br />
all’ormone antidiuretico (diabete insipido nefrogenico) o assenza di stimoli alla secrezione di<br />
ormone antidiuretico (polidipsia psicogena). Altre condizioni possono essere date dall’ipercalcemia<br />
o dalla deficienza cronica di potassio. L’isostenuria compare, invece, in pazienti con diuresi<br />
osmotica e con responsività all’ormone antidiuretico (diabete mellito, fase poliurica<br />
dell’insufficienza renale, somministrazione di diuretici).<br />
Segni e sintomi<br />
Nel bambino piccolo la diagnosi di poliuria e polidipsia può essere difficile. I primi segni da non<br />
sottovalutare nel lattante sono la suzione vigorosa, il vomito ripetuto, la letargia, il pannolino<br />
eccessivamente bagnato di urine e la stipsi ostinata. Il bambino più grande, con senso della sete<br />
conservato, chiederà insistentemente di bere e, se non vi sono restrizioni idriche, può anche<br />
bilanciare le perdite urinarie. Spesso sono presenti irritabilità (conseguenza della disidratazione),<br />
deficit di sviluppo (scarso introito calorico a causa della sazietà legata alla sola introduzione di<br />
liquidi), nicturia, polidipsia notturna e febbre intermittente senza causa apparente. E’ molto<br />
importante l’esame obiettivo teso ad evidenziare eventuali segni di disidratazione (secchezza delle
mucose, diminuito turgore cutaneo, fontanella depressa, ridotta lacrimazione, tachicardia, pallore,<br />
ipotensione, tempo di refill > 2”). Il riconoscimento precoce della poliuria è molto importante al fine<br />
di prevenire anche le complicanze più gravi della disidratazione e diselettrolitemia quali shock<br />
ipovolemico, convulsioni, ipossia e conseguente ritardo mentale e/o exitus.<br />
Iter diagnostico<br />
Al fine di accertare una reale poliuria è importante effettuare il bilancio idrico con raccolta delle<br />
urine delle 24 ore sulle quali determinare PS ed osmolarità. Nell’effettuare il bilancio idrico è<br />
importante considerare nell’intake anche l’acqua introdotta con gli alimenti che, tranne pochissime<br />
eccezioni, rappresenta una quantità non trascurabile, nonché quella derivante dal metabolismo.<br />
Inoltre, nel calcolare l’output bisogna tener conto anche delle perdite attraverso la perspitatio<br />
insensibilis, l’emuntorio polmonare e le feci (vedi tab 1 e fig 1).<br />
Contenuto medio di acqua in diversi alimenti<br />
Quantità di acqua<br />
(% di parte edibile) ALIMENTI<br />
0 Olio, zucchero<br />
2-10<br />
Biscotti, frutta secca (arachidi, noci,<br />
pinoli), pop-corn<br />
10-20 Burro, farina, legumi secchi, miele, pasta<br />
20-40 Formaggio (grana, groviera), pane, pizza<br />
40-60 Formaggi freschi (latticini), gelati, salumi<br />
60-80 Carne, pesce, uova<br />
>80 Frutta fresca, ortaggi e verdura, latte<br />
Da: tabelle di composizione degli alimenti. INN, 1997<br />
Tab.1
Una volta confermata la poliuria, oltre alla valutazione della osmolarità urinaria, del PS e degli<br />
elettroliti urinari, bisogna determinare l’osmolarità plasmatica, la glicemia e gli elettroliti sierici.<br />
L’iperglicemia e la glicosuria sono indicativi di diabete mellito. Invece, si pone diagnosi di diabete<br />
insipido (DI) se l’osmolarità sierica risulta maggiore di 300 mOsm/Kg e quella urinaria inferiore a<br />
300 mOsm/Kg per cui il rapporto osmolarità urinaria/osmolarità plasmatica è 144 mmol/L). In caso di polidipsia psicogena i valori plasmatici sono<br />
tendenzialmente normali o ridotti. Attraverso il test dell’assetamento è possibile fare diagnosi<br />
differenziale tra DI e polidipsia psicogena: nel primo caso il rapporto osmolarità urinaria/osmolarità<br />
plasmatica rimarrà inferiore a 1 (valore normale >1,5) per la mancata concentrazione delle urine;<br />
diversamente l’aumento dell’osmolarità urinaria fino a valori superiori a quella plasmatica indica<br />
una condizione di polidipsia psicogena. Un ulteriore test dato dalla prova con desmopressina<br />
(DDAVP) permette di differenziare il DI centrale da quello nefrogenico: la somministrazione<br />
endonasale di DDAVP determina una riduzione della polidipsia e contrazione della diuresi nel caso<br />
di diabete insipido centrale; nessuna modifica si osserva nella forma nefrogenica.<br />
Diabete insipido centrale<br />
Il DI centrale dipende da un difetto di sintesi e/o rilascio di ormone antidiuretico o<br />
argininvasopressina (AVP) da parte dei nuclei ipotalamici paraventricolari e sopraottici in seguito<br />
alla loro distruzione o degenerazione. Esso può derivare da cause diverse (Tab2): mutazioni geniche<br />
del gene della vasopressina (rari casi con ereditarietà autosomica dominante, recessiva o X-linked)<br />
trauma (accidentale o chirurgico) dei neuroni produttori della vasopressina, malformazioni congenite<br />
ipotalamiche o ipofisarie, tumori (germinoma o craniofaringioma), patologie infiltrative (istiocitosi a<br />
cellule di Langerhans, ipofisite linfocitica, sarcoidosi), autoimmuni, vascolari ed infettive dei<br />
neuroni produttori di vasopressina o del peduncolo e un incremento del metabolismo della<br />
vasopressina. Nella maggioranza dei casi si tratta di una condizione acquisita; in circa il 10 % dei
ambini, l’eziologia rimane idiopatica. Possono essere presenti deficit di altri ormoni ipofisari. Nelle<br />
forme tumorali, poliuria e polidipsia insorgono generalmente dopo i 5 anni di età. I germinomi<br />
possono essere molto piccoli e non identificabili con la risonanza magnetica nucleare (RMN) per<br />
parecchi anni dopo l’inizio della poliuria, pertanto è importante, altresì, il dosaggio della subunità β<br />
della gonadotropina corionica umana (hCG), spesso secreta da germinomi e pinealomi. Anche<br />
neoplasie ematologiche, come la leucemia mielocitica acuta, possono provocare DI attraverso una<br />
infiltrazione del peduncolo ipofisario e della sella. Le forme familiari sono le più precoci, ma<br />
possono farsi evidenti anche solo durante l’età infantile. La forma familiare autosomica dominante è<br />
secondaria ad una mutazione del gene che codifica per l’AVP-neurofisina II, precursore dell’AVP<br />
localizzato a livello del cromosoma 20p13. Anche la Sindrome di Wolfram (che comprende DI,<br />
diabete mellito, atrofia ottica e sordità) deriva da deficit di vasopressina. Si è identificato il gene di<br />
questo disturbo, ma la sua funzione è ancora sconosciuta. Varie anomalie cerebrali congenite come<br />
la displasia setto-ottica con agenesia del corpo calloso, l’ipoplasia ipofisaria familiare con assenza<br />
del peduncolo, possono essere associate a DI centrale e a difetti nella percezione della sete. Anche la<br />
sindrome della “sella vuota”, forse da infarto ipofisario non riconosciuto, nei bambini si può<br />
associare a DI.<br />
Tab.2
Diagnosi eziologica DI centrale<br />
Al fine di determinare la causa scatenante il DI centrale, in alcuni casi, è necessario utilizzare mezzi<br />
diagnostici complementari, finalizzati alla individualizzazione o alla esclusione di una eventuale<br />
condizione acquisita: Rx o scintigrafia ossea nel sospetto di istiocitosi a cellule di Langerhans;<br />
esame citologico del liquor e dosaggio hCG nel sospetto di germinoma; Rx torace, dosaggio ACE<br />
nel plasma e liquor nel sospetto di sarcoidosi. Un esame strumentale fondamentale per la diagnosi<br />
differenziale e la RMN. L’importanza di questa indagine radiologica deriva dalla dimostrazione<br />
dell’immagine d’iperintensità della neuroipofisi nel 95-100% dei soggetti normali e dalla sua<br />
mancata identificazione nei pazienti con diabete insipido centrale, suggestiva di lesione occulta a<br />
carico del sistema nervoso centrale. In pazienti con DI autosomico dominante familiare, nonché, in<br />
rari casi di DI idiopatico, tale iperintensità può essere presente anche in assenza di livelli circolanti<br />
di vasopressina; questo è da attribuirsi a un difetto di rilascio di vasopressina-neurofisina-II mutato,<br />
il cui accumulo potrebbe essere responsabile di una degenerazione retrograda di natura tossica dei<br />
nuclei ipotalamici. Un altro riscontro radiologico importante è rappresentato dall’identificazione di<br />
un ispessimento del peduncolo ipofisario associato alla mancata visualizzazione della neuroipofisi,<br />
dimostrato in corso di DI secondario a istiocitosi a cellule di Langerhans, germinoma, DI idiopatico,<br />
post infettivo, infiammatorio cronico. L’identificazione radiologica di anomalie della linea mediana<br />
(oloprosencefalia, agenesia del setto pellucido ecc.) suggerisce un’origine mal formativa.<br />
Follow up DI centrale<br />
Nei pazienti con DI centrale è importante effettuare un attento follow up clinico, radiologico ed<br />
endocrinologico. La comparsa di deficit ipofisari anteriori ed in particolar modo il deficit di ormone<br />
della crescita è piuttosto frequente; inoltre ulteriori deficit ormonali possono sopraggiungere anche a<br />
distanza di lungo tempo. È fondamentale un follow up radiologico, anche in presenza di peduncolo<br />
ipofisario nella norma, in quanto non è prevedibile una sua evoluzione verso il germinoma.<br />
La dimensione del peduncolo ispessito può variare e andare incontro ad una risoluzione spontanea<br />
fino alla normalizzazione, alla parziale atrofia, all’ispessimento ulteriore o alla persistenza cronica<br />
dell’ispessimento. In particolare, quando lo spessore del peduncolo supera i 6,5 mm, vi è<br />
l’indicazione ad eseguire la biopsia soprattutto se le dimensioni dell’adenoipofisi sono aumentate o<br />
vi è un coinvolgimento del terzo ventricolo. La risonanza magnetica con mezzo di contrasto può<br />
essere utile per identificare quei casi di DI centrale con normali dimensioni del peduncolo ipofisario<br />
ed alterazione del flusso sanguigno nell’ipofisi posteriore. La cadenza del follow up dipende dalle<br />
alterazioni riscontrate nel singolo paziente. Di seguito è riportato un algoritmo per la diagnosi e il<br />
follow up orientativo per una possibile linea di comportamento.
Diabete insipido nefrogenico (DIN)<br />
Il DI nefrogenico (vasopressina-insensibile), condizione più rara rispetto al DI centrale, insorge per<br />
cause genetiche o acquisite. Le cause genetiche sono meno comuni ma più gravi di quelle acquisite<br />
con insorgenza della sintomatologia già nelle prime settimane di vita e maggiore evidenza dopo lo<br />
svezzamento o quando si istaurano lunghi periodi di sonno. Molti neonati, inizialmente, manifestano<br />
febbre, vomito e disidratazione. L’ingestione e l’escrezione protratte di notevoli volumi di acqua<br />
può portare ad idronefrosi non ostruttiva, idrouretere e megavescica. Il DIN congenito associato a X<br />
deriva da mutazioni inattivanti del recettore V2 della vasopressina. Il DIN congenito autosomico<br />
recessivo dipende da difetti del gene dell’acquaporina-2. Il DIN congenito autosomico dominante è<br />
associato a mutazioni del processing del gene dell’acquaporina-2.<br />
Le cause acquisite possono essere date da ipercalcemia, ipokaliemia o dall’utilizzo di alcuni farmaci<br />
(litio, demeclociclina, foscarnet, clozapina, amfotericina, meticillina, rifampicina). La capacità<br />
renale di concentrare le urine può essere compromessa anche in presenza di ostruzione ureterale,<br />
insufficienza renale cronica, malattia policistica del rene, malattia midollare cistica, sindrome di<br />
Sjogren ed anemia a cellule falciformi.
Cenni di terapia<br />
In primo luogo il trattamento deve essere rivolto alla risoluzione del problema eziologico che ha<br />
portato al DI qualora questo sia possibile. Nei casi di DI centrale il farmaco di prima scelta per il<br />
trattamento della poliuria è dato dalla desmopressina 0 1- desamino-8-D-arginina vasopressina<br />
(DDAVP=minirin) alla posologia di :<br />
5-20 microgrammi (1-4 spruzzi) ogni 12 ore per la forma nasale<br />
0,1-0,3 mg ogni 8 ore per la forma orale.<br />
Durante il trattamento bisogna monitorare attentamente l’andamento clinico ed aggiustare la<br />
posologia in base alla risposta individuale di ciascun paziente, al fine di evitare sovradosaggi e<br />
limitare il rischio di intossicazione d’acqua (primo segno di allarme la cefalea) ed iponatriemia.<br />
Nel diabete insipido nefrogenico, laddove non è possibile intervenire sulla causa scatenante, la<br />
terapia si avvale dei diuretici diazidici come la clorotiazide e il clortalidone.<br />
Bibliografia<br />
1. Nelson Textbook of Pediatrics. XVIII edizione.<br />
2. Bartolozzi G e Guglielmi M. Pediatria. Principi e pratica clinica. II edizione.<br />
3. Stefano Ghirardello, Maria-Luisa Garrè, Andrea Rossi and Mohamad Maghnie. The Diagnosis<br />
of Children with Central Diabetes Insipidus. Journal of Pediatric Endocrinology & Metabolism<br />
2007; 20: 359-375.<br />
<strong>4.</strong> Maghnie M, Cosi G, Genovese E, et al. Central diabetes insipidus in children and young aduts.<br />
N Engl J Med 2000; 343: 998-1007.
Definizione<br />
Enuresi<br />
Si definisce “enuresi” una minzione completa involontaria che avviene durante il sonno oltre l’età<br />
in cui il controllo vescicale dovrebbe essere acquisito. Secondo una definizione del DSM-IV.<br />
effettuata in base alla frequenza degli episodi, enuretico è “chi bagna il letto almeno 2 volte la<br />
settimana per 3 mesi consecutivi”.<br />
L’enuresi è un disturbo molto diffuso in Italia ed è piuttosto frequente tra la popolazione pediatrica.<br />
Infatti circa 1 milione di bambini tra i 6 e i 14 anni bagna il letto la notte.<br />
Il limite temporale entro cui viene raggiunto tale controllo è il 5° anno per le femmine ed il 6° anno<br />
per i maschi.<br />
L’incidenza dell’enuresi varia in base all’età. All’età di 5-6 anni bagna il letto oltre il 10-15% dei<br />
bambini. All’età di 10 anni tale disturbo è presente nel 5% dei bambini. All’età di 15 anni l’enuresi<br />
persiste ancora nel 1-2 % della popolazione pediatrica.<br />
Prevale nel sesso maschile con un’incidenza di 3:2 , ma tale rapporto si pareggia nell’adolescenza.<br />
L’enuresi rivela la presenza di fattori favorenti multigenici; l’anamnesi familiare, infatti, risulta<br />
spesso positiva per enuresi, con un rischio di trasmissione che raggiunge il 77% se i due genitori<br />
sono enuretici; del 44% se solo uno dei genitori è stato enuretico. L’anamnesi familiare risulta,<br />
invece, negativa nel 15% dei pz.<br />
L’importanza dei fattori genetici emerge anche dalla prevalenza del disturbo nel 68% dei gemelli<br />
monozigoti e nel 36% dei gemelli dizigoti. Ed infatti è stato localizzato in un tratto del cromosoma<br />
13 il possibile locus del gene responsabile dell’enuresi familiare: ENUR 1. Tale gene sembrerebbe<br />
correlato con l’enuresi monosintomatica. L’enuresi con disturbi diurni sembrerebbe esser legata,<br />
invece, al gene presente sul cromosoma 12, mentre una correlazione indefinita esiste fra enuresi e il<br />
gene presente sul cromosoma 8.<br />
Non esistono elementi predittivi sull’epoca della risoluzione spontanea del disturbo, ma dai dati<br />
emerge che il 98-99% dei soggetti diventano asciutti entro i 15 anni.<br />
Classificazione<br />
L’enuresi si definisce primaria quando non è stato mai raggiunto un periodo asciutto continuativo<br />
di almeno 6 mesi; e. secondaria, presente nel 18-25% dei casi, quando, invece, compare dopo un<br />
periodo asciutto di almeno 6 mesi.<br />
L’enuresi, come accennato sopra, si distingue in monosintomatica e sintomatica, quest’ultima<br />
caratterizzata dall’associazione con segni di disfunzione minzionale diurna.
Patogenesi<br />
L’enuresi primaria e l’enuresi secondaria sono state generalmente considerate come entità separate<br />
con differente patogenesi.<br />
L’e. primaria sembra dipendere da:<br />
1) disturbi del risveglio per cui i bambini con enuresi non vengono risvegliati dalla<br />
sovradistensione vescicale. Molti genitori di bambini affetti da enuresi riferiscono che i loro figli<br />
hanno un sonno molto profondo e che difficilmente si svegliano. L’enuresi notturna si presenta in<br />
qualsiasi fase del sonno e non è collegata ad una maggiore o minore profondità del sonno.<br />
2) poliuria notturna legata a una carente increzione notturna di vasopressina. Norgaard per primo<br />
ha dimostrato che in una quota di soggetti con enuresi notturna primaria viene persa la pulsatilità<br />
del ritmo circadiano dell'ADH, evidenziando un appiattimento del fisiologico picco notturno. In tal<br />
modo, vengono a mancare l’incremento dell’osmolarità urinaria notturna e la contrazione della<br />
diuresi, per cui la produzione di urine durante la notte dovrebbe essere pari al 50% della<br />
produzione diurna.<br />
3) capacità vescicale notturna ridotta nei bambini con enuresi non–monosintomatica con maggior<br />
instabilità vescicale notturna rispetto alle ore diurne<br />
4) combinazione di questi fattori.<br />
L’e. secondaria prevede come cause patogenetiche la presenza di:<br />
1) stress psicologici come la nascita di un fratellino, un trasferimento, preoccupazioni scolastiche, la<br />
morte di un nonno o di un genitore; 2) infezioni delle vie urinarie; 3) stipsi; 4) disfunzioni<br />
minzionali; 5) diabete mellito tipo I .<br />
Diagnosi<br />
La valutazione diagnostica prevede innanzitutto un inquadramento clinico con l’analisi di alcuni<br />
punti fondamentali: 1) familiarità per enuresi; 2) età di acquisizione del controllo degli sfinteri e<br />
delle tappe dello sviluppo psicomotorio; 3) anamnesi per IVU; 4) anamnesi minzionale nelle ore<br />
diurne con valutazione del mitto urinario, eventuale presenza di mutandine bagnate, fughe di urina o<br />
urgenza minzionale; 5) l’eventuale presenza di incontinenza fecale, di stipsi o parassitosi<br />
intestinale; 6) l’esame della regione lombosacrale per evidenziare la presenza di anomalie che<br />
possano evidenziare una spina bifida occulta.<br />
Nell’enuresi notturna gli esami da effettuare comprendono l’esame delle urine e, nei casi associati a<br />
disturbi minzionali diurni, esplorazione morfologica e funzionale della vescica. Nel sospetto di<br />
lesioni neurologiche, mai monosintomatiche, l’inquadramento diagnostico dovrà essere completato<br />
da esame neurologico ed eventuale RMN del rachide ed elettromiografia sfinterica.
Terapia<br />
Partendo dal presupposto che non si deve curare l’enuresi, ma il bambino enuretico, si comprende<br />
facilmente come l’inizio del trattamento sia strettamente correlato alla richiesta effettiva della<br />
famiglia e del bambino di risolvere il problema. E’ doveroso intervenire quando l’enuresi comincia<br />
ad avere delle ripercussioni psicologiche sul bambino che teme di essere giudicato, si sente diverso<br />
dagli altri, riduce l’autostima, si isola non partecipando alla vita sociale, rinunciando alle gite con<br />
gli amici e ai momenti di comunità. In poche parole non vive più, per colpa dell’enuresi, con<br />
serenità e gioia momenti importanti per la sua formazione e per il raggiungimento di un adeguato<br />
equilibrio psico-fisico-intellettivo. L’approccio è impegnativo poiché prevede il coinvolgimento di<br />
tutto il nucleo familiare e non solo la partecipazione del bambino.<br />
Un fattore determinante, quindi, per iniziare il trattamento è la motivazione del bambino e della<br />
sua famiglia a risolvere il disturbo. È importante che la famiglia sappia che il disturbo talvolta<br />
richiede tempi lunghi per risolversi, che comunque nella maggior parte dei casi si risolverà<br />
spontaneamente e che perciò il bambino non deve essere colpevolizzato, deriso o addirittura punito.<br />
Due diversi approcci vengono proposti per il trattamento dell'enuresi notturna: l'uno<br />
comportamentale, l'altro farmacologico.<br />
L'approccio comportamentale, basato su tecniche di rieducazione vescico-sfinteriale, prevede<br />
innanzi tutto l'osservazione di alcune norme generali quali la riduzione dell'introduzione di liquidi<br />
nelle ore serali, lo svuotamento della vescica prima di dormire, la proscrizione del pannolone<br />
durante le ore notturne perché, anche se comodo, spinge il bambino a rifugiarsi in comportamenti<br />
infantili e l'incentivazione con premi da parte dei genitori al conseguimento dei primi risultati.<br />
La terapia comportamentale dell'enuresi notturna sembra dare i risultati migliori con alti tassi di<br />
guarigione e basse percentuali di ricadute.<br />
L’approccio farmacologico prevede la somministrazione di ormone antidiuretico nell’ipotesi di una<br />
sua carente produzione endogena durante le ore notturne. La desmopressina agisce in maniera<br />
selettiva sui recettori renali aumentando il riassorbimento dell’acqua e dei soluti a livello dei tubuli<br />
distali. Gli effetti collaterali comprendono la cefalea, l’intossicazione da acqua e l’iponatremia. Per<br />
i disturbi minzionali diurni trova, invece, indicazione l’ossibutinina, farmaco ad azione<br />
anticolinergica che agisce riducendo il numero e l’entità delle contrazioni vescicali e di conseguenza<br />
riduce l’instabilità vescicale. Gli effetti collaterali possono essere dati da secchezza delle fauci, rash<br />
cutanei, diarrea o stipsi, cefalea, vertigini. Viene anche descritta la comparsa di episodi di pavor<br />
nocturnus che richiedono la sospensione della terapia. Il trattamento farmacologico dovrà essere<br />
affiancato dal training vescicale utile al fine di aumentare la capacita vescicale e correggere le<br />
abitudini vescicale sbagliate. L’enuresi notturna secondaria dovrebbe essere valutata e trattata come
la forma primaria. Nei casi di enuresi secondaria, in cui sia stata esclusa una eziologia organica, può<br />
essere proposto lo stesso approccio considerando anche un eventuale supporto psicologico qualora<br />
venga individuata una causa scatenante.<br />
Bibliografia<br />
1. Nelson “Trattato di Pediatria” Edizioni Minerva Medica<br />
2. Schwarz Tiene “Manuale di Pediatria”Casa Editrice Ambrosiana Milano<br />
3. Neveus T, Stendberg A, Lachgreen G et al “Il sonno dei bambini con enuresi: uno studio in<br />
polisonnografia” Pediatrics 1999; 3:321-5<br />
<strong>4.</strong> Katherine M. Graham, MPAS, Jay B. Levi, MD “Enuresi” Pediatrics in Review- Maggio<br />
2009
Le infezioni delle vie urinarie<br />
Chimenz R, Catena MA, Crisafulli RM, Privitera C, Fede C<br />
UOSD <strong>Nefrologia</strong> e Reumatologia <strong>Pediatrica</strong> con Dialisi, AOU Policlinico G Martino, Messina<br />
Per infezione delle vie urinarie si intende “il riscontro di una urocoltura positiva con conta colonie<br />
superiore a 100.000 cfu/mmc”, con presenza di determinati segni clinici e urinari associati.<br />
Epidemiologicamente le IVU rappresentano la seconda causa di morbilità in età pediatrica, dopo le<br />
infezioni delle vie respiratorie, con maggiore incidenza nel primo anno di vita. Dal punto di vista<br />
eziologico, i batteri Gram – della famiglia delle Enterobacteriaceae rappresentano la causa più<br />
frequente di IVU ( E.Coli nell’80-85% dei casi, ma anche Proteus, Klebsiella, Enterobacter sp,<br />
Morganela M);anche i gram +, in misura minore, possono essere agenti eziologici di IVU (PSA,<br />
Enterococcus, S.saprophyticus nelle adolescenti, S.aureus negli ascessi renali, Streptococco di<br />
gruppo B nei neonati).<br />
Le vie seguite dai patogeni per infettare le vie urinarie sono: 1) via ematogena: estremamente rara,<br />
tranne nei neonati in cui l’IVU può instaurarsi nell’ambito di una sepsi; 2) via ascendente: la<br />
colonizzazione della mucosa dei genitali da parte degli enterobatteri determina la diffusione<br />
dell’infezione alla mucosa delle vie urinarie. La predisposizione alle IVU e l’attecchimento<br />
dell’IVU stessa possono essere determinate da anomalie strutturali del tratto urinario (RVU,<br />
anomalie funzionali della vescica quali instabilità vescicale secondaria a dissinergia sfinteriale),<br />
fattori legati all’ospite (per es. la brevità dell’uretra femminile rende le bambine più suscettibili alle<br />
IVU), fattori di virulenza del germe (presenza di adesine e fimbrie, emolisine e citotossine<br />
proteiche, sierotipo, genetica del batterio).<br />
La sintomatologia dell’IVU è multiforme e varia in rapporto a vari fattori, quali l’età, il sesso, la<br />
gravità dell’infezione e la sua localizzazione (alta o bassa). Nel neonato e nel lattante mancano<br />
principalmente i segni locali e si rilevano solo segni generali o a carico di altri organi o apparati:<br />
rifiuto dell’alimento, arresto ponderale, vomito, diarrea, irritabilità, acidosi metabolica, pianto alla<br />
minzione, macroematuria, emissione di urine maleodoranti, febbre sine causa, ipotensione, shock.<br />
Nel bambino di età > 3 anni possono associarsi segni locali: disuria, dolore sovrapubico,<br />
pollachiuria, urgenza minzionale, enuresi, emissione di urine maleodoranti, macroematuria, febbre<br />
sine causa.<br />
Gli scopi della diagnosi in un paziente con IVU sono: 1) conferma della diagnosi, 2) identificazione<br />
del microrganismo responsabile, 3) localizzazione della sede d’infezione (distinzione tra IVU “alta”<br />
e IVU “bassa” ai fini terapeutici e prognostici) , 4) riconoscimento del paziente con malformazione<br />
del tratto urinario. Nel sospetto di IVU va sempre richiesto un esame delle urine, da solo o in
associazione con la coltura delle urine. Per la raccolta delle urine possono essere seguite diverse<br />
metodiche:<br />
- Mitto intermedio nei bambini più grandi, capaci di urinare a comando: le urine<br />
(preferibilmente le prime del mattino) vanno raccolte a metà della minzione, previa<br />
un’accurata pulizia dei genitali esterni. Tale metodica di raccolta delle urine è quella di<br />
elezione in termini di sterilità e non invasività.<br />
- Sacchetto perineale nei bambini più piccoli, non collaboranti. Il sacchetto va applicato ai<br />
genitali previa accurata pulizia e rimosso non appena terminata la minzione; se il bambino<br />
non minge entro 30 minuti dall’applicazione, il sacchetto va sostituito previa nuova pulizia<br />
dei genitali. Tale tecnica di raccolta delle urine rischia di determinare dei falsi positivi e per<br />
tale motivo è opportuno avere tre urocolture positive consecutive per essere certi di essere in<br />
presenza di infezione urinaria.<br />
- Cateterismo vescicale in casi selezionati, data l’invasività della tecnica.<br />
I principali indicatori di infezione all’esame urine sono rappresentati da: esterasi leucocitaria, test ai<br />
nitriti ( in quanto i germi gram- trasformano i nitrati urinari in nitriti; quando siano in gioco altri<br />
germi, tipo cocchi gram pos e Proteus che non producono nitriti, si possono avere risultati<br />
falsamente negativi), sedimento urinario ( riscontro di batteriuria). L’esame colturale delle urine<br />
permette una diagnosi di sicurezza d’infezione: l’urinocoltura è considerata positiva quando<br />
dimostri la crescita di un germe in concentrazione > 100.000 CFU. Per quanto riguarda altri esami<br />
ematici, può essere utile l’esecuzione di un prelievo per emocromo (per la conta dei globuli bianchi)<br />
ed indici di flogosi, anche se, nelle linee guida di riferimento e nella letteratura più recente, non<br />
vengono presi in considerazione tali esami per la distinzione tra IVU alte e basse, in quanto sono<br />
poco correlati con la sede d’infezione; a tale scopo può invece risultare utile il dosaggio della pro<br />
calcitonina.<br />
Una volta posta la diagnosi generica di IVU in un bambino, l’iter diagnostico non deve considerarsi<br />
concluso, soprattutto perché va valutata la presenza di eventuali fattori di rischio quali:<br />
- Ecografia fetale patologica<br />
- Familiarità per Reflusso vescicoureterale<br />
- Scarsa affidabilità del nucleo familiare<br />
Il gold standard per quanto riguarda gli esami strumentali, soprattutto nel sospetto di una IVU<br />
complicata, è rappresentato dall’esecuzione di:<br />
- Cistouretrografia minzionale nel sospetto di un RVU, oggi la metodica ecografica con<br />
mezzo di contrasto che sfrutta il principio delle microbolle (cistosonografia) rappresenta la<br />
tecnica più appropriata.
- Scintigrafia renale con DMSA che permette di valutare anche eventuali esiti a distanza, quali<br />
cicatrici renali.<br />
Terapia delle IVU: andremo a curare un bambino con IVU per risolvere l’infezione acuta, prevenire<br />
una sepsi urinaria, ma anche per ridurre il rischio di danno renale. La scelta dell’antibiotico si basa<br />
sulla sensibilità del microrganismo alla molecola in questione, sulla tollerabilità del paziente<br />
all’antibiotico scelto, sul rispetto del rapporto costo-efficacia.<br />
Ovviamente gli antibiotici scelti per trattare una IVU devono essere metabolizzati a livello<br />
dell’emuntorio renale. La terapia antibiotica va iniziata subito dopo aver raccolto il campione di<br />
urine, in base a:<br />
• sospetto clinico<br />
• positività esame urine al microscopio<br />
• positività stick urine.<br />
Nel caso in cui si tratti di una IVU “complicata” (pzt con febbre alta, settico,disidratato,con vomito<br />
persistente e/o scarsamente compliante) si inizierà con una terapia parenterale, per passare poi dopo<br />
circa 2-4 giorni alla via orale ( per un totale di circa 10 giorni di terapia). In caso invece di IVU non<br />
complicata ( pzt febbrile ma in buone condizioni generali, in grado di assumere liquidi e farmaci per<br />
os, disidratato in modo lieve, e/o ben compliante) si inizierà direttamente una terapia orale. In attesa<br />
dell’antibiogramma si avvia una terapia empirica, scegliendo tra i seguenti farmaci in base alla via<br />
di somministrazione scelta:<br />
- Via iniettiva: ceftriaxone 75 mg/kg ogni 24 h, oppure cefotaxime 150 mg/kg in 3-4 dosi, oppure<br />
amino glicosidi in caso di allergia alle cefalosporine.<br />
- Via orale: cefixime 8 mg/kg ogni 24 h, oppure amoxicillina/clavulanato 50 mg/kg in 2 dosi.<br />
Altri possibili antibiotici da utilizzare sono:gentamicina (7.5 mg/kg/die), tobramicina (5 mg/kg/die),<br />
amikacina (15 mg/kg/die),netilmicina (6-9 mg/kg/die)<br />
La durata ottimale della terapia nei bambini con pielonefrite acuta non è nota.<br />
Le raccomandazioni correnti suggeriscono 7-14 giorni (in media 10 giorni).
Bibliografia<br />
1. “Le infezioni febbrili delle vie urinarie: Raccomandazioni di consenso per la diagnosi, il<br />
trattamento e il follow-up in bambini di età compresa fra 2 mesi e 3 anni”. A cura di un<br />
gruppo di lavoro della Società Italiana di <strong>Nefrologia</strong> <strong>Pediatrica</strong> (SINP): Montini G<br />
(Coordinamento), Ammenti A, Cataldi L, Chimenz R, Fanos V, La Manna A, Marra G,<br />
Materassi M, Pecile M, Pennesi M, Pisanello L, Sica F, Toffolo A. Medico e Bambino. 359-<br />
370- 6/09<br />
2. “UTI IN CHILDREN – Urinary tract infection in children: diagnosis, treatment and long-<br />
term management” NHS National Institute for Health and Clinical Excellence – August<br />
2007<br />
3. “Antibiotics for acute pyelonephritis in children” Hodson, Willis, Craig. The Cochrane<br />
Library 2010, Issue 3
Insufficienza Renale nel bambino<br />
Fede C, Vitale A, La Mazza A, Crisafulli RM, Salpietro V, Fede C<br />
UOSD <strong>Nefrologia</strong> e Reumatologia <strong>Pediatrica</strong> con Dialisi, AOU Policlinico G Martino, Messina<br />
L’insufficienza renale è una sindrome clinica caratterizzata da una riduzione della funzionalità<br />
renale che può essere improvvisa (IRA) o graduale e progressiva (IRC).<br />
Insufficienza Renale Acuta (IRA)<br />
Nell'insufficienza renale acuta si verifica una riduzione rapida (ore o giorni) della capacità dei reni<br />
di espletare la funzione escretoria e, può essere reversibile. A differenza dell’insufficienza renale<br />
cronica in cui la riduzione della funzione renale si verifica in un arco temporale di mesi o anni ed è<br />
irreversibile. L'incidenza di insufficienza renale acuta varia a seconda delle condizioni ambientali e<br />
socio-economiche. Nei paesi del Terzo Mondo la causa più frequente è la disidratazione da diarrea<br />
profusa. Nei paesi occidentali la causa più frequente sono gli interventi di cardiochirurgia infantile.<br />
Le cause di insufficienza renale acuta possono essere: pre-renali (condizionanti un ridotto apporto<br />
ematico), renali (in cui è lesa l'integrità del parenchima) e post-renali (da ostacolato deflusso<br />
urinario).<br />
L'insufficienza renale acuta pre-renale è espressione di una compromissione funzionale secondaria<br />
ad ipoperfusione acuta del parenchima renale.<br />
Le caratteristiche principali di questo tipo di insufficienza renale acuta sono una riduzione del<br />
volume urinario con urine a basso contenuto sodico ed elevato peso specifico.<br />
L’insufficienza renale acuta parenchimale è conseguenza di un danno acuto a una o più componenti<br />
tissutali del parenchima renale (glomeruli, tubuli, interstizio e vasi).<br />
L’insufficienza renale acuta post-renale è conseguente ad ostruzione acuta delle vie escretrici.<br />
Poichè l'integrità di un solo rene è sufficiente a garantire una adeguata funzione emuntoria questo<br />
tipo di insufficienza renale acuta si instaura quando l'ostruzione interessa entrambe le vie escretrici<br />
(es. l'uretra) o quando ci si trovi in una condizione di rene unico funzionante. L'incidenza<br />
nell'ambito dell'insufficienza renale acuta è variabile a seconda dell'età, nel primo anno di vita<br />
rappresentano circa il 10%.<br />
Le cause più frequenti di insufficienza renale acuta nel primo anno di vita sono rappresentate<br />
dall'ipoperfusione renale, le uropatie ostruttive rimangono importanti nel neonato, come le trombosi<br />
venose. La sindrome emolitico-uremica è particolarmente rilevante nel primo anno di vita e diventa
la causa più importante fra 1 e 4 anni di vita. Nei bambini più grandi le glomerulonefriti acute e le<br />
tubulopatie tossiche acute sono particolarmente importanti.<br />
Quadro clinico<br />
Nella clinica dell'insufficienza renale acuta la diuresi è inferiore a 500ml/1.73 m2/die (nel neonato<br />
inferiore a 1 ml/kg/ora), a volte può essere conservata. Il quadro clinico può essere caratterizzato da<br />
edemi periferici, incremento di peso, emodiluizione, ipertensione arteriosa, in un crescendo clinico<br />
fino allo scompenso cardiaco, all'edema polmonare ed all'edema cerebrale.<br />
La creatininemia é in aumento di 0.2 mg/dl/die nel neonato, di 1 mg/dl/die nel bambino più grande:<br />
non rappresenta un indice di tossicità di per sé, ma marker importante di insufficienza renale.<br />
È possibile che si manifesti un'iperpotassiemia che, quando >7 mEq/l, può comportare gravi<br />
conseguenze cardiache che vanno dalle alterazioni elettrocardiografiche (onda T alta e a punta, QRS<br />
allungato, onda P poco evidente) ad un quadro di aritmia con blocco AV fino alla fibrillazione<br />
ventricolare ed all'arresto cardiaco.<br />
Il decorso clinico passa attraverso una fase d'esordio in cui si verificano i fattori causali e si instaura<br />
la contrazione funzionale, seguita da una fase oligurica in cui si manifestano i sintomi clinici e<br />
biologici. Questa dura da poche ore a più giorni (in media 10-14 giorni). Se la durata è maggiore di<br />
1 mese è probabile che si sia instaurata una necrosi corticale e che l'insufficienza renale sia<br />
irreversibile. Segue infine una fase di recupero con ripresa della diuresi fino alla poliuria.<br />
Inizialmente le orine sono ipotoniche, ricche di sali, e gli indici ritentivi renali ancora elevati. Segue<br />
una graduale normalizzazione del filtrato glomerulare con recupero più lento della funzionalità<br />
tubulare.<br />
Trattamento dell'insufficienza renale acuta<br />
Fin dall'inizio di uno stato di insufficienza renale acuta, prima che questa evolva fino alla necessità<br />
di un trattamento dialitico, é indispensabile mettere in atto i provvedimenti rivolti a controllare<br />
l'iperidratazione, correggere le disionie e l'acidosi e stabilire un'adeguata nutrizione per limitare<br />
l'ipercatabolismo.<br />
La dialisi diventa indispensabile se il bambino è ipercatabolico, in sovraccarico idro-salino e si<br />
presume una oliguria protratta, oppure se esiste un sovraccarico idrosalino che non permette una<br />
terapia infusionale indispensabile per correggere l'acidosi, rialimentare il bambino o istituire altre<br />
terapie infusionali.<br />
Le scelte tecniche prevedono la dialisi peritoneale e l'emodialisi.<br />
La dialisi peritoneale é in generale il trattamento di elezione nell'insufficienza renale acuta<br />
pediatrica, soprattutto nel bambino piccolo in cui i problemi tecnici dell'emodialisi di accesso
vascolare, di volume ematico in circolazione extracorporea e di dialisi iperefficace per lo più<br />
sconsigliano questo tipo di trattamento a meno che non si sovrappongano delle situazioni, quali<br />
ustioni addominali, che ne rendano improponibile l'utilizzo.<br />
L'accesso al peritoneo avviene attraverso un catetere inserito con paracentesi: nell'insufficienza<br />
renale acuta, se si agisce di urgenza e si prevede una durata dell'anuria contenuta si utilizzano<br />
cateteri rigidi, tuttavia per lo più si preferiscono attualmente i cateteri in silastic morbidi tipo<br />
Tencknoff inseriti non tanto a cielo coperto, quanto con tecnica chirurgica.<br />
Gli schemi dialitici più comuni sono di 25-50/ml/kg introdotti in peritoneo e lasciati in sosta per<br />
10-20 min. Generalmente si riesce ad ottenere una disidratazione di 50-80 ml/kg soprattutto in caso<br />
di sovraccarico idrosalino.<br />
L'emodialisi interviene nel trattamento dell'insufficienza renale acuta quando si richiede una rapida<br />
risoluzione di un sovraccarico idrosalino al limite con l'edema polmonare o di correzione di<br />
un'iperpotassiemia a rischio di tossicità cardiaca.<br />
Nell'ultimo decennio é stata utilizzata spesso con successo una tecnica emodialitica peculiare:<br />
l'emofiltrazione continua artero-venosa (CAVH) che ha trovato larga applicazione nel trattamento<br />
di sovraccarichi idrosalini o alterazioni elettrolitiche in bambini in insufficienza renale acuta. La<br />
gittata cardiaca del paziente fornisce il flusso ematico attraverso il circuito e non sono necessarie<br />
pompe per spingere il sangue nel dializzatore. La gamma di filtri molto permeabili é tale da<br />
permettere l'applicazione di questa metodica anche ai prematuri. L'indicazione principale, oltre a<br />
quella tecnica di non avere a disposizione in ambienti particolari, la possibilità di produrre bagno di<br />
dialisi, é rappresentata da situazioni emodinamicamente instabili per cui gli squilibri indotti da una<br />
dialisi tradizionale di poche ore, ad alta efficienza, potrebbero essere problematici.<br />
Insufficienza Renale Cronica (IRC)<br />
L’IRC è una sindrome clinico- metabolica conseguenza della progressiva distruzione dei<br />
nefroni,indipendentemente da quale ne sia la causa,fino alla scomparsa, nella fase terminale (IRT),<br />
della citoarchitettura anatomica dei reni. La riduzione nefronica comporta modificazioni nella<br />
emodinamica renale che determinano aumento del flusso plasmatico e aumento della pressione<br />
idrostatica al fine di permettere ai nefroni residui di compensare quelli mancanti, il prezzo che si<br />
paga è l’ aumentata permeabilità vasale(proteinuria) e della matrice mesangiale, entrambi fattori<br />
favorenti la sclerosi.
Sul piano della funzionalità è presente IRC, quando il filtrato glomerulare è al di sotto di<br />
90ml/min./1.73 da almeno tre-sei mesi. La IRC è stata suddivisa in 5 stadi, che si susseguono senza<br />
soluzione di continuità fino alla fase terminale non più compatibile con la vita in assenza di<br />
trattamento dialitico o trapianto. È possibile nello stadio 1 attraverso campagne di sensibilizzazione<br />
sociale attenzionare la condizione di danno renale ,prevenendo o riducendone i fattori di rischio,in<br />
un periodo in cui la malattia è muta sul piano bioumorale.<br />
Stadio 1: IRC lieve (FG 60-89 % del normale)<br />
(completo compenso biochimico metabolico attraverso la riserva funzionale. Nessun segno di<br />
laboratorio)<br />
Stadio 2: IRC moderata (FG 30-59 % del normale)<br />
(segni iniziali di scompenso funzionale,aumento dei valori di azotemia e creatininemia).<br />
Stadio 3: IRC severa ( FG 15-29 % del normale)<br />
(comparsa di alterazioni biochimico- metaboliche)<br />
Stadio 4: IRC avanzata ( FG 10-15% del normale)<br />
(sintomatologia uremica con interessamento di organi ed apparati)<br />
Stadio 5: IRC terminale (FG < 10ml/min/1.73)<br />
(compromissione multisistemica, marcata ritenzione idrica. Necessità di terapia sostitutiva<br />
(HD,PD,TX)<br />
È possibile nello stadio 1 attraverso campagne di sensibilizzazione sociale attenzionare la<br />
condizione di danno renale, prevenendo o riducendone i fattori di rischio,in un periodo in cui la<br />
malattia è muta sul piano bioumorale.<br />
Entità del problema:<br />
In Italia secondo l’Italkid (registro italiano dei bambini con IRC) l’incidenza di IRC è di 12<br />
bambini/anno per milione di popolazione pediatrica, mentre la necessità di trattamento sostitutivo<br />
dialitico è di circa 3-6 bambini/anno/ per milione di bambini.<br />
Questi dati sono da considerare sottostimati in quanto molti bambini con IRC meno severa<br />
raggiungeranno lo stato di IRT nell’età adulta.<br />
Verosimilmente l’incidenza di IRC in età pediatrica si situa tra 10-30 bambini/anno/milione di<br />
popolazione pediatrica.<br />
Il minor numero di bambini in dialisi rispetto alle altri paesi occidentali
È da ricercare nel fatto che ancor oggi in Italia molti bambini vengono dializzati in centri adulti, per<br />
lo più centri per adulti,vista la anomalia italiana della loro vasta diffusione, con le conseguenze di<br />
una assistenza tecnicamente accurata ma,senza assistenza pediatrica che si fa carico in senso<br />
solistico del bambino.<br />
Le cause di IRC riportate del Registro Pediatrico Italiano dell’Insufficienza Renale Cronica<br />
(Italkid), indicano che le ipodisplasie con presenza o assenza di uropatie malformative sono tra le<br />
cause più frequenti(54-56%) ,seguite dalle malattie ereditarie (15-16%) e dalle malattie cistiche. Il<br />
reflusso vescico-ureterale è la uropatia preminente tra le cause di IRC, seguita dalle valvole<br />
dell’uretra. Le glomerulonefriti nei bambini più piccoli incidono soltanto per il 5-6%, mentre nella<br />
terza infanzia e nell’adolescente le glomeronefriti ed i processi autoimmunitari acquistano<br />
rilevanza.<br />
La sintomatologia dell’IRC, nelle fasi iniziali, può essere vaga e aspecifica (cefalea, astenia,<br />
anoressia, vomito, polidpsia, poliuria, ritardo di crescita), specie nei bambini con danno renale di<br />
tipo malformativo mentre, nei bambini con glomerulonefriti o nefropatie ereditarie sono i segni<br />
della malattia di base che compaiono prima dell’esordio di insufficienza renale che conducono alla<br />
diagnosi.<br />
All’inizio, quindi la ridotta funzione renale è mascherata da un compenso metabolico che rende le<br />
conseguenze cliniche non evidenti per lungo tempo. Con il progredire della perdita di funzione<br />
renale, le capacità adattative del rene divengono insufficienti e si manifesta un quadro clinico di<br />
insufficienza renale, sempre più manifesto ed importante fino ad arrivare a una serie di sintomi<br />
pluriorgano,che diventano sempre più evidenti fino all’uremia, fase di scompenso terminale<br />
incompatibile con la vita.<br />
La gestione dei bambini con IRC richiede un accurato monitoraggio dei parametri clinici (esame<br />
obiettivo, peso, statura, pressione arteriosa) e bioumorali che comprendono emoglobina (anemia),<br />
elettroliti (iponatremia, iperkaliemia, acidosi), azotemia, creatine mia (accumulo di azoto e stadio di<br />
funzionalità renale), livelli di calcio e fosforo e fosfatasi alcalina e (ipocalcemia, iperfosfatemia,<br />
osteodistrofia). Inoltre, è importante il dosaggio periodico, almeno 2 volte l’anno del paratormone e<br />
della densitometria ossea per la valutazione e la prevenzione della osteodistrofia renale. Lo stato<br />
nutrizionale può essere monitorato attraverso il controllo dell’albumina sierica,dello zinco,della<br />
trasferrina, dell’acido folico e della sideremia. La ecocardiografia a cadenza semestrale e la<br />
radiografia del torace a cadenza annuale per valutare la funzionalità cardiaca.<br />
Lo scopo è quello di ritardare la progressione del danno renale e la morbilità del complesso di<br />
organi e apparati che il rene malato cointeressa nel suo progredire verso l’uremia terminale.
Bibliografia<br />
1. Avner E.D.,Harmon W.E.,Niudet P.: Pediatric Nephrology 5th Lippincott.2004<br />
2. De Santo N.,Capasso G.:Nefrologioa <strong>Pediatrica</strong> ed. Bios Cosenza<br />
3. Textor S.C.:Curr. Opin. Nephrol Hypertension,2010<br />
<strong>4.</strong> Levey A:S: et al.: Kidney int.,2010,Dec8.