14. Chirurgia Pediatrica - Operativa Complessa di Genetica e ...
14. Chirurgia Pediatrica - Operativa Complessa di Genetica e ...
14. Chirurgia Pediatrica - Operativa Complessa di Genetica e ...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
- Addome Acuto<br />
- Patologia del canale inguinale<br />
- Varicocele<br />
- Ipospa<strong>di</strong>a e Fimosi<br />
- Anomalie congenite del tratto urinario<br />
- Patologie malformative <strong>di</strong> interesse chirurgico<br />
- Stenosi ipertrofica del piloro<br />
- Malattia <strong>di</strong> Hirschsprung o Megacolon Congenito Agangliare
Addome Acuto<br />
Pietro Antonuccio, Pietro Impellizzeri, Emanuela Santacaterina, Tizaiana Russo, Giorgio Lamberti,<br />
Definizione<br />
Maria Rosaria Chirico, Carmelo Romeo<br />
Cattedra <strong>di</strong> <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Dipartimento <strong>di</strong> Scienze Pe<strong>di</strong>atriche Me<strong>di</strong>che e Chirurgiche<br />
Università <strong>di</strong> Messina<br />
Per Addome Acuto s’intende un quadro clinico a localizzazione addominale caratterizzato dalla<br />
acuzie, a prognosi grave se non ad<strong>di</strong>rittura fatale se non trattata d’urgenza con intervento chirurgico.<br />
La <strong>di</strong>agnosi <strong>di</strong> addome acuto è spesso tutt’altro che agevole nei pazienti pe<strong>di</strong>atrici, soprattutto in<br />
neonati e lattanti che non sono capaci <strong>di</strong> esprimersi se non con il pianto.<br />
Fisiopatologia<br />
Ogni organo contenuto nella cavità addominale può dare DOLORE per DISTENSIONE o<br />
COMPRESSIONE, poiché la sofferenza anossica che questi due meccanismi provocano a livello<br />
dei nocicettori intraparietali ne abbassa la soglia <strong>di</strong> sensibilità.<br />
Il dolore addominale può essere classicamente <strong>di</strong>viso in:<br />
- Vero Dolore Viscerale<br />
- Dolore Riferito (o visceroparietale)<br />
- Dolore Peritoneale (o peritoneo-parietale)<br />
Classificazione<br />
Considerate le molteplici possibili eziologie del dolore addominale acuto, fondamentale importanza<br />
riveste l’esame anamnestico-clinico, che dovrà prendere in considerazione:<br />
1) CARATTERISTICHE DEL DOLORE: tempo, modalità e sede <strong>di</strong> insorgenza<br />
intensità ed evoluzione<br />
andamento (continuo, remittente o intermittente)<br />
2) VALUTAZIONE DEI DISTURBI RIFLESSI e <strong>di</strong> in eventuale stato <strong>di</strong> shock<br />
3) COMPORTAMENTO DELLA PARETE ADDOMINALE: <strong>di</strong>segno <strong>di</strong> anse, contrattura <strong>di</strong> <strong>di</strong>fesa<br />
Considerando inoltre gli eventuali segni associati e le loro caratteristiche:<br />
- vomito<br />
- caratteri dell’alvo<br />
- <strong>di</strong>uresi<br />
- temperatura corporea
I dati così ottenuti in<strong>di</strong>rizzeranno la richiesta <strong>di</strong> indagini laboratoristiche e/o strumentali al fine <strong>di</strong><br />
inquadrare la patologia <strong>di</strong> base in uno dei seguenti gruppi:<br />
A) Sindromi Addominali Acute (SAA) che richiedono un intervento chirurgico imme<strong>di</strong>ato:<br />
Peritoniti<br />
Torsione <strong>di</strong> visceri peduncolati<br />
Rottura su base traumatica <strong>di</strong> visceri addominali<br />
Occlusioni intestinali con <strong>di</strong>stensione mal tollerata e sofferenza ischemica.<br />
B) SAA che permettono un intervento <strong>di</strong>fferito:<br />
Ascesso epatico<br />
Enterocolite necrotizzante<br />
Occlusioni intestinali da mucoviscidosi<br />
Occlusioni intestinali con <strong>di</strong>stensione ben tollerata<br />
C) SAA <strong>di</strong> pertinenza me<strong>di</strong>ca<br />
Malattie infettive<br />
Malattie autoimmuni<br />
Malattie del ricambio<br />
Emolinfopatie<br />
Gastroenteriti<br />
Epatiti virali<br />
Infezioni delle vie urinarie<br />
Stipsi ostinata<br />
Coliche gassose<br />
Neonati<br />
Ostruzione Intestinale<br />
• Atresia, Stenosi Intestinale, Duplicazioni<br />
• Ileo da Meconio<br />
• Malattia <strong>di</strong>Hirschsprung<br />
• Malrotazione e Volvolo<br />
• Occlusione postoperatoria<br />
• Gastroschisi/Onfalocele<br />
Peritonite<br />
• Spontanea perforazione dello Stomaco o<br />
dell’Intestino
Altre<br />
• Enterocolite Necrotizzante Neonatale (NEC)<br />
• Ernia incarcerata con necrosi intestinale o torsione ovarica<br />
• Trauma<br />
Bambini < 2 anni<br />
• Invaginazione<br />
• Malrotazione e Volvolo<br />
• Ernia incarcerata con necrosi intestinale o torsione ovarica<br />
• Trauma Addominale<br />
• Malattia <strong>di</strong> Hirschsprung<br />
Pazienti pe<strong>di</strong>atrici (2-16 anni)<br />
• Appen<strong>di</strong>cite – Diverticolo <strong>di</strong> Meckel<br />
• Ostruzione Intestinale<br />
• Trauma Addominale<br />
• Torsione Ovarica o Testicolare o Omentale<br />
• Pancreatite<br />
• Colecistite acuta - Cisti del coledoco<br />
• Morbo <strong>di</strong> Crohn o Colite Ulcerativa<br />
• Fibrosi Cistica<br />
• Gravidanza Ectopica<br />
La <strong>di</strong>agnosi <strong>di</strong> quadro addominale acuto deve essere sempre prima clinica e quin<strong>di</strong> strumentale.<br />
Diagnostica<br />
Esami <strong>di</strong> laboratorio<br />
L’esame emocromocitometrico è importante per la valutazione della componente emorragica e<br />
infiammatoria della patologia in atto. Ripetuto a breve <strong>di</strong>stanza può in<strong>di</strong>care l’evoluzione della<br />
malattia. Una Leucocitosi è quasi sempre presente. Un aumento dei valori sierici <strong>di</strong> Azotemia e<br />
Creatinina da informazioni sulla <strong>di</strong>sidratazione del compartimento extracellulare, poiché<br />
riducendosi il filtrato glomerulare, <strong>di</strong>minuisce l’escrezione urinaria <strong>di</strong> questi cataboliti. Può<br />
rappresentare un in<strong>di</strong>ce della gravità della flogosi in atto, poiché la <strong>di</strong>sidratazione è spesso<br />
proporzionale all’entità del processo infiammatorio. Importante il dosaggio della Proteina C<br />
reattiva.
Va sempre effettuato anche un dosaggio <strong>di</strong> elettroliti (Na, K, Cl, Ca), per poter correggere eventuali<br />
squilibri. Altre utili informazioni ci possono venire da valori elevati <strong>di</strong> Bilirubina Diretta, Fosfatasi<br />
Alcalina e Gamma Gt, che in<strong>di</strong>cano un ostacolo al transito biliare e dall' aumento <strong>di</strong> Amilasemia e<br />
<strong>di</strong> Lipasemia, che supporta l' ipotesi <strong>di</strong> una pancreatite. Un' emogasanalisi può <strong>di</strong>mostrare un'<br />
eventuale acidosi metabolica che accompagna lo stato settico o un’ alcalosi metabolica in caso <strong>di</strong><br />
vomito protratto nel tempo; vanno poi determinati gruppo sanguigno e prove <strong>di</strong> coagulazione, in<br />
previsione dell' intervento chirurgico. Nelle adolescenti in età fertile e storia clinica dubbia sul ciclo<br />
mestruale é in<strong>di</strong>spensabile l' esecuzione <strong>di</strong> un Test <strong>di</strong> Gravidanza.<br />
Diagnostica strumentale<br />
Le immagini ra<strong>di</strong>ologiche non devono essere lette ma interpretate alla luce della reale situazione<br />
clinica. I maggiori supporti strumentali per il chirurgo in urgenza sono rappresentati da esami<br />
semplici e <strong>di</strong> rapida esecuzione come la ra<strong>di</strong>ologia tra<strong>di</strong>zionale e l' ultrasonografia. Una ra<strong>di</strong>ografia<br />
dell' addome senza mezzo <strong>di</strong> contrasto o un' ecografia sono nella maggior parte dei casi sufficienti a<br />
confermare l' ipotesi <strong>di</strong>agnostica. Esami più complessi come la TC, la RMN, l' angiografia o la<br />
scintigrafia, trovano in<strong>di</strong>cazione nella <strong>di</strong>agnostica dell' addome acuto solo in casi selezionati.<br />
Ra<strong>di</strong>ologia tra<strong>di</strong>zionale<br />
• L' esecuzione <strong>di</strong> una ra<strong>di</strong>ologia addominale deve essere accompagnata da un ra<strong>di</strong>ogramma<br />
toracico in proiezione antero-posteriore e latero-laterale per escludere la presenza <strong>di</strong> cause extra<br />
addominali <strong>di</strong> addome acuto.<br />
• La ra<strong>di</strong>ografia dell' addome senza mezzo <strong>di</strong> contrasto rappresenta l' esame più' semplice ed<br />
importante nelle <strong>di</strong>agnosi del quadro occlusivo: permette <strong>di</strong> <strong>di</strong>fferenziare se l' occlusione è colica o<br />
ileale e <strong>di</strong> <strong>di</strong>fferenziare tra loro ileo meccanico o a<strong>di</strong>namico. I segni ra<strong>di</strong>ologici sono la <strong>di</strong>stensione<br />
gassosa e la presenza <strong>di</strong> livelli idroaerei, evidenziabili in ortostatismo (ansa sentinella) e ascite.<br />
Nell' ipotesi <strong>di</strong> un evento perforativo la ra<strong>di</strong>ografia dell' addome senza mezzo <strong>di</strong> contrasto è<br />
finalizzato alla <strong>di</strong>mostrazione <strong>di</strong> aria libera in peritoneo, che in posizione eretta si presenta come<br />
una falce d' aria sotto<strong>di</strong>aframmatica.<br />
• Altro segno importante è la presenza <strong>di</strong> calcificazioni endoaddominali, che in relazione alla sede<br />
può suggerire l’esistenza <strong>di</strong> alcune patologie: litiasi biliare, pancreatite cronica, che si associa a<br />
calcificazioni <strong>di</strong>ffuse della ghiandola, litiasi renale ed ureterale, patologia vascolare, <strong>di</strong>verticolo <strong>di</strong><br />
Meckel, nella pelvi delle pazienti femmine potrebbero in<strong>di</strong>care un tumore dermoide.<br />
• Andranno anche valutati i profili renali e degli psoas: la scomparsa <strong>di</strong> queste linee è generalmente<br />
in<strong>di</strong>ce <strong>di</strong> patologie infiammatorie retroperitoneali.
• In alcune occasioni sono usati mezzi <strong>di</strong> contrasto: se si sospetta evento perforativo delle alte o<br />
basse vie <strong>di</strong>gestive si può utilizzare mdc idrosolubile; mentre per valutare la sede precisa <strong>di</strong> un'<br />
occlusione il mezzo <strong>di</strong> contrasto baritato è più in<strong>di</strong>cato.<br />
• In ogni caso, quando vi è il sospetto che all' occlusione sia associata una perforazione va sempre<br />
utilizzato il mezzo <strong>di</strong> contrasto idrosolubile per i dannosissimi effetti del bario nella cavità<br />
peritoneale.<br />
• Clisma Opaco, ha lo scopo <strong>di</strong> evidenziare le alterazioni, morfologiche e funzionali, dei <strong>di</strong>versi<br />
segmenti del grosso intestino e del retto. Questo esame fornisce una <strong>di</strong>agnosi, sovente precoce, delle<br />
lesioni organiche <strong>di</strong> tipo ulcerativo o tumorale, delle malformazioni <strong>di</strong>gestive (atresie e stenosi<br />
intestinali, ileo meconio). In caso <strong>di</strong> invaginazione intestinale tale esame può essere oltre che<br />
<strong>di</strong>agnostico terapeutico.<br />
Ecografia<br />
• È particolarmente utile nella valutazione delle sindromi addominali acute ed è rapida, innocua, e<br />
relativamente economica.<br />
• Nel sospetto <strong>di</strong> patologie epato-biliari, pancreatiche, reno-uretero-vescicali, retroperitoneali,<br />
ginecologiche, traumatiche e ascessuali l'ecografia può confermare o escludere la <strong>di</strong>agnosi o<br />
monitorare la patologia.<br />
• Per la patologia epato-biliare ci permette <strong>di</strong> valutare il contenuto della colecisti, l' ispessimento<br />
delle sue pareti in presenza <strong>di</strong> colecistite, e il calibro delle vie biliari in relazione ad un eventuale<br />
ostruzione.<br />
• In caso <strong>di</strong> pancreatite l' ecografia può <strong>di</strong>mostrare le alterazione <strong>di</strong>mensionali e le irregolarità<br />
parenchimali della ghiandola e può contemporaneamente valutare l'esistenza <strong>di</strong> una patologia biliare<br />
come causa scatenante.<br />
• L' ecografia ha anche un ruolo rilevante nel trattamento delle raccolte ascessuali addominali: oltre<br />
ad in<strong>di</strong>viduarne la presenza, può permetterne la <strong>di</strong>agnosi <strong>di</strong> natura me<strong>di</strong>ante agoaspirato, che<br />
consente <strong>di</strong> valutare macroscopicamente e colturalmente il materiale aspirato.<br />
• In anestesia locale è anche possibile procedere al posizionamento <strong>di</strong> drenaggio percutaneo della<br />
raccolta sempre sotto il controllo ecografico.<br />
TC<br />
Occupa un posto limitato nello stu<strong>di</strong>o del paziente con dolore addominale acuto, per la esposizione<br />
alle ra<strong>di</strong>azioni e per l' elevato costo.
La causa <strong>di</strong> addome acuto in cui la TC mantiene una certa superiorità nei confronti dell' ecografia è<br />
la pancreatite acuta, poiché consente una migliore definizione delle alterazioni parenchimali e dell'<br />
estensione retroperitoneale del processo. E’ inoltre la meto<strong>di</strong>ca <strong>di</strong> scelta per <strong>di</strong>agnosticare e<br />
monitorare le patologie nei traumi addominali.<br />
Enterocolite necrotizzante (NEC)<br />
Addome acuto neonatale<br />
Grave malattia del neonato ad eziologia multifattoriale caratterizzata dalla presenza <strong>di</strong> lesioni a<br />
carattere necrotico ed infiammatorio a livello intestinale. E’la forma più comune ed insi<strong>di</strong>osa <strong>di</strong><br />
addome acuto nel neonato. Rappresenta probabilmente la tappa terminale <strong>di</strong> fenomeni ipossici,<br />
ipotermici ed ipovolemici a cui consegue una ischemia intestinale per ri<strong>di</strong>strubuzione <strong>di</strong> sangue dal<br />
<strong>di</strong>stretto splancnico ad altri <strong>di</strong>stretti. In genere è più frequente nei prematuri.<br />
Sintomatologia :vomito, <strong>di</strong>stensione addominale, alvo <strong>di</strong>arroico più o meno francamente ematico.<br />
Nella sta<strong>di</strong>o più avanzato quando la NEC <strong>di</strong>venta una patologia <strong>di</strong> interesse chirurgico è possibile<br />
osservare letargia, <strong>di</strong>stensione addominale, <strong>di</strong>segno <strong>di</strong> anse e ra<strong>di</strong>ologicamente versamento ascitico<br />
intraperitoneale. La <strong>di</strong>retta addome è caratterizzata da pneumatosi intestinale. Segno prognostico<br />
infausto è la pneumatosi portale (gas nella vena porta).<br />
Atresie intestinali<br />
Per Atresia Duodenale (AD) si intende un’ostruzione completa del lume intestinale, mentre la<br />
stenosi duodenale è una con<strong>di</strong>zione <strong>di</strong> ostruzione incompleta che può essere sostenuta da cause<br />
estrinseche (pancreas anulare, briglia <strong>di</strong> Ladd, vena porta pre-duodenale) più raramente intrinseche<br />
(<strong>di</strong>aframma mucoso incompleto, <strong>di</strong>verticolo endoluminale). È dovuta alla mancata ricanalizzazione<br />
al termine della fase solida. Si <strong>di</strong>stinguono tre tipi <strong>di</strong> AD: tipo I <strong>di</strong>aframma completo, tipo II<br />
cordone fibroso che unisce le due tasche intestinali a monte e a valle, tipo III <strong>di</strong>scontinuità tra i<br />
segmenti atresici. Spesso associata ad altre anomalie congenite in altri organi o a quadri sindromici.<br />
Diagnostica<br />
L’ecografia prenatale alla 24 esima settimana mostra il segno della doppia bolla addominale<br />
(costituita da stomaco e porzione duodenale atresica) e il polidramnios dovuto al mancato<br />
riassorbimento intestinale del liquido amniotico. Alla nascita la ra<strong>di</strong>ografia dell’addome in clino e<br />
ortostatismo documenta il “segno della doppia bolla”.<br />
Il clisma opaco risulta utile nei casi dubbi e può documentare un quadro <strong>di</strong> malrotazione intestinale<br />
incompleta tipo briglia <strong>di</strong> Ladd.
Sintomatologia<br />
Il primo segno dell’ostruzione è dato da vomito biliare a poche ore dalla nascita.<br />
Obiettivamente l’addome presenta il caratteristico aspetto scafoide.<br />
Trattamento<br />
La terapia è esclusivamente chirurgica.<br />
L’atresia <strong>di</strong>giuno-ileale (AD-I) è una con<strong>di</strong>zione caratterizzata dalla completa ostruzione del lume<br />
del piccolo intestino. Alla base dell’AD-I vi è un evento meccanico che si verifica accidentalmente<br />
durante la vita intrauterina con ripercussioni sul circolo mesenteriale. Distinguiamo 5 <strong>di</strong>versi tipi:<br />
tipo I <strong>di</strong>aframma mucoso completo (parete intestinale e meso intatti) tipo II presenza <strong>di</strong> un sottile<br />
cordone fibroso che unisce i due segmenti intestinali (meso integro) tipo IIIa <strong>di</strong>fetto a V del meso<br />
con soluzione <strong>di</strong> continuità tra i due segmenti duodenali tipo IIIb atresia <strong>di</strong>giunale alta vicino al<br />
Treiz (l’intestino <strong>di</strong>stale ha forma elicoidale) tipo IV atresie multiple.<br />
Sintomatologia<br />
Vomito biliare la cui comparsa è tanto più precoce quanto più alta è l’atresia .Obiettivamente a<br />
causa dell’occlusione intestinale si riscontra una <strong>di</strong>stensione addominale. L’ emissione del meconio<br />
avviene nelle prime 24 ore ma esso risulta frammisto a materiale necrotico. Nelle atresie <strong>di</strong>giunali<br />
un sintomo caratteristico è l’ ittero che insorge a 72 ore dalla nascita.<br />
Diagnostica<br />
L’RX <strong>di</strong>retta addome in clino e ortostatismo mostra anse <strong>di</strong>latate con livelli idroaerei .<br />
Trattamento<br />
Esclusivamente chirurgico.<br />
Ileo da meconio<br />
Quadro ostruttivo neonatale a livello dell’ ileo terminale. Viene classificato in due forme: semplice<br />
(con semplice ostruzione del tenue) complicato (associato a stenosi, atresia, o volvolo).<br />
Tipico nei pazienti affetti da fibrosi cistica o nei neonati SGA o VLBW .<br />
In presenza <strong>di</strong> ileo da meconio semplice è possibile <strong>di</strong>sostruire l’ ileo terminale con il clisma con<br />
Gastrografin, anche due o tre volte prima <strong>di</strong> considerare fallito il trattamento conservativo. Per<br />
favorire l’evacuazione del meconio è possibile somministrare N-acetilcisteina da proseguire anche<br />
dopo la ripresa della canalizzazione e l’inizio della alimentazione. Se si ha peggioramento delle<br />
con<strong>di</strong>zioni cliniche del neonato si può ricorrere a enterotomia realizzata dal moncone appen<strong>di</strong>colare<br />
per eseguire irrigazione. Quando la toilette intestinale non è completa o la parete è danneggiata<br />
allora si rende necessaria resezione intestinale seguita da anastomosi primaria o da ileostomia.
Invaginazione<br />
Definizione<br />
L’invaginazione intestinale è una delle cause più frequenti <strong>di</strong> addome acuto nell’ età pe<strong>di</strong>atrica.<br />
È dovuta alla penetrazione “a cannocchiale” <strong>di</strong> un segmento <strong>di</strong> intestino (detto invaginato) in quello<br />
sottostante (detto invaginante). L’invaginazione può verificarsi in qualunque tratto dell’ intestino<br />
mesenteriale, anche se i tratti più coinvolti sono l’ileo terminale ed il cieco. In rapporto alla causa<br />
che determina l’invaginazione possiamo <strong>di</strong>stinguere due tipi: l’invaginazione i<strong>di</strong>opatica che si<br />
verifica senza una causa apparente ( alterazioni della motilità legate allo svezzamento, infezioni<br />
gastroenteriche) e l’invaginazione sintomatica legata alla presenza <strong>di</strong> formazioni endoluminali che<br />
stimolano la peristalsi (polipi, <strong>di</strong>verticolo <strong>di</strong> Meckel, masse). Rapporto tra maschi e femmine 3:1.<br />
Sintomatologia<br />
La sintomatologia d’esor<strong>di</strong>o è rappresentata da crisi dolorose (85%), emissioni <strong>di</strong> materiale<br />
mucoematico misto a feci (“gelatina <strong>di</strong> lampone”) e pianto inconsolabile. Se la <strong>di</strong>agnosi non è<br />
precoce si può assistere ad un rapido deterioramento delle con<strong>di</strong>zioni generali del bambino<br />
(<strong>di</strong>sidratazione, ipotermia, shock) e talvolta all’ esame obiettivo è possibile palpare il bu<strong>di</strong>no dell’<br />
invaginazione (insieme <strong>di</strong> invaginato e invaginante).<br />
Diagnostica e Terapia<br />
L’ecografia addome evidenzia la presenza <strong>di</strong> immagine a bersaglio caratterizzata da un area centrale<br />
iperecogena con al centro una piccola zona ipoecogena.<br />
Il clisma opaco, che può essere sia <strong>di</strong>agnostico che terapeutico, mostra: l’arresto del mdc a livello<br />
dell’invaginazione dando origine alle immagini definite “ a coccarda”, “chela <strong>di</strong> aragosta”, “molla<br />
<strong>di</strong> materasso”. Se si ha la successiva progressione del mdc oltre l’ostacolo fino a visualizzazione<br />
dell’ ultima ansa ileale, l’invaginazione può considerarsi risolta. In caso contrario si procede ad<br />
esplorazione chirurgica con spremitura manuale dell’ invaginato dall’ invaginante.<br />
Nei casi in cui l’intestino presenti segni <strong>di</strong> sofferenza vascolare o <strong>di</strong> perforazione è necessario<br />
effettuare resezione intestinale con anastomosi primaria.
Appen<strong>di</strong>cite acuta<br />
È la causa più frequente <strong>di</strong> addome acuto in età pe<strong>di</strong>atrica. Si manifesta come conseguenza <strong>di</strong><br />
un’ostruzione del lume appen<strong>di</strong>colare (iperplasia tessuto linfatico, ristagno fecale, corpi estranei,<br />
infezioni sistemiche).<br />
Sintomatologia<br />
I sintomi classici sono rappresentati da dolore ad insorgenza periombelicale che successivamente<br />
migra in fossa iliaca destra, continuo, febbre, nausea e/o vomito. Sono talvolta presenti sintomi<br />
urinari se l’ appen<strong>di</strong>ce è in posizione retrocecale e decubita sull’ uretere. All’ esame obiettivo<br />
importante è ricercare i segni tipici :<br />
Segno <strong>di</strong> Mc Burney: dolenzia alla palpazione <strong>di</strong> un punto situato tra il terzo esterno e il terzo me<strong>di</strong>o<br />
della linea obliqua che congiunge la spina iliaca anterosuperiore destra all’ombelico.<br />
Manovra <strong>di</strong> Blumberg: con la mano a piatto si esercita una pressione in corrispondenza della fossa<br />
iliaca destra e si rilascia rapidamente provocando dolore, legato allo stiramento del peritoneo<br />
parietale che stimola le terminazioni nervose.<br />
Manovra <strong>di</strong> Rovsing: palpando la fossa iliaca sinistra si suscita dolore in fossa iliaca destra.<br />
Diagnostica<br />
La <strong>di</strong>agnosi <strong>di</strong> appen<strong>di</strong>cite acuta è essenzialmente clinica può essere coa<strong>di</strong>uvata dalle indagini <strong>di</strong><br />
laboratorio o <strong>di</strong> immagini. L’emocromo mostra leucocitosi neutrofila ed innalzamento della PCR.<br />
L’ecografia addome ha una sensibilità del 30% nella <strong>di</strong>agnosi delle forme catarrali e nel 100% <strong>di</strong><br />
quelle gangrenose. Evidenzia una <strong>di</strong>versa ecogenicità del lume appen<strong>di</strong>colare, presenza <strong>di</strong> eventuale<br />
coprolita, <strong>di</strong> ascesso pelvico o <strong>di</strong> raccolte fluide o corpuscolate nel Douglas. Utilissima per la<br />
<strong>di</strong>agnosi <strong>di</strong>fferenziale dell’addome acuto da patologie urinarie o annessiali. Nel 1986 fu proposto un<br />
sistema a punteggio clinico (conosciuto come Alvarado clinical score) che agevolasse la <strong>di</strong>agnosi <strong>di</strong><br />
appen<strong>di</strong>cite; esso è basato sul riscontro <strong>di</strong> alcuni sintomi (dolore in fossa iliaca destra, anoressia,<br />
nausea e vomito), segni e reperti <strong>di</strong> laboratorio (dolore alla palpazione in fossa iliaca destra,<br />
manovra <strong>di</strong> Blumberg positiva, febbre, leucocitosi, neutrofilia) ai quali viene attribuito un<br />
punteggio. Se la somma è superiore a 7 la <strong>di</strong>agnosi viene confermata. Se inferiore a 5 è forte la<br />
probabilità che non si tratti <strong>di</strong> appen<strong>di</strong>cite. I punteggi interme<strong>di</strong> tra 5 e 7 richiedono accertamenti<br />
ulteriori.<br />
Trattamento<br />
La terapia me<strong>di</strong>ca non ha ruolo nel trattamento dell’ appen<strong>di</strong>cite acuta, si può instaurare una terapia<br />
con antibiotici a largo spettro in preparazione all’ intervento chirurgico.
È possibile effettuare l’intervento in open (appen<strong>di</strong>cectomia sec. Mc Burney nelle forme non<br />
complicate,o in pararettale destra, per le forme complicate da peritonite) oppure per via interamente<br />
laparoscopica o per via transombelicale videoassistita (TULAA)<br />
Bibliografia<br />
1. GB Parigi <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Cap. 5,4,19 Ed. Masson<br />
2. Sivit CJ.:”Contemporary immaging in abdominal emergencies” Pe<strong>di</strong>atr Ra<strong>di</strong>ol. 2008 Nov; 38<br />
Suppl 4:S675-8. E pub 2008 Sep 23. Review<br />
3. Waseem M, Rosenberg HK.:” Intussusception.” Pe<strong>di</strong>atr Emerg Care. 2008 Nov;24(11):793-<br />
800. Review<br />
4. Shreef KS, Waly AH, Abd-Elrahman S, Abd Elhafez MA : Alvarado score as an dmission<br />
criterion in children with pain in right iliac fossa .Afr J Pae<strong>di</strong>atr Surg. 2010 Sep-Dec;7(3):163-5<br />
5. Stanfill AB, Matilsky DK, Kalvakuri K, Pearl RH, Wallace LJ, Vegunta RK “Transumbilical<br />
Laparoscopically Assisted Appendectomy: An Alternative Minimally Invasive Technique in<br />
Pe<strong>di</strong>atric Patients” J Laparoendosc Adv Surg Tech A. 2010 Sep 27.
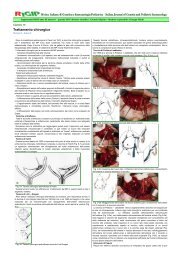
Patologia del canale inguinale<br />
Pietro Impellizzeri, Pietro Antonuccio, Giorgio Lamberti, Angela Simona Montalto, Roberta Gentile,<br />
Antonino Costa, Carmelo Romeo<br />
Cattedra <strong>di</strong> <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Dipartimento <strong>di</strong> Scienze Pe<strong>di</strong>atriche Me<strong>di</strong>che e Chirurgiche<br />
Questo capitolo comprende:<br />
Università <strong>di</strong> Messina<br />
patologie malformative dovute a persistenza del dotto peritone-vaginale (dpv) come l’ernia<br />
inguinale, l’idrocele comunicante, la cisti del funicolo, la ritenzione testicolare da anomala<br />
migrazione della gonade.<br />
patologie acquisite quale la torsione del funicolo.<br />
Embriologia ed anatomia del canale inguinale<br />
Nell’embrione maschile il dpv è un’estroflessione della cavità<br />
peritoneale determinata, intorno al III-IV mese <strong>di</strong> gestazione, dalla<br />
migrazione del testicolo in senso cranio-caudale verso lo scroto. La<br />
<strong>di</strong>scesa della gonade si completa al VII-IX mese <strong>di</strong> gestazione con<br />
l’obliterazione del dpv. Nella porzione finale il residuo del dpv<br />
avvolge il testicolo formandone la vaginale propria. Il dpv si<br />
oblitera spontaneamente tra l’anello inguinale interno e i testicoli<br />
dopo la completa <strong>di</strong>scesa testicolare (Fig.1). Il meccanismo <strong>di</strong> controllo non è ancora chiaro, ma<br />
sembra possano essere coinvolti fattori ormonali. Hutson et al. (1) hanno prospettato un possibile<br />
ruolo del peptide correlato al gene della calcitonina, CGRP, nella fusione del dotto peritoneo<br />
vaginale.<br />
Nell’embrione femminile: l’ovaio <strong>di</strong>scende nello scavo pelvico ma non esce dalla cavità<br />
addominale. La parte superiore del gubernaculum <strong>di</strong>viene il legamento ovarico, quella inferiore il<br />
legamento rotondo, che attraverso l’orifizio inguinale esterno si porta nel grande labbro attraverso il<br />
dotto <strong>di</strong> Nuck, l’equivalente femminile del dpv (2).<br />
Il canale inguinale attraversa a tutto spessore la parete addominale con decorso obliquo, dall’alto<br />
verso il basso, dall’ esterno all’interno, dal <strong>di</strong>etro in avanti.<br />
Fig 1
Presenta quattro pareti: a) anteriore: costituita dall’aponeurosi dell’obliquo esterno e dalle fibre<br />
arcuate; b) posteriore: costituita dalla fascia trasversalis, dal ten<strong>di</strong>ne congiunto e legamento <strong>di</strong><br />
Henle; c) superiore: costituita dal margine superiore del muscolo obliquo interno e trasverso; d)<br />
inferiore: costituita dal legamento inguinale <strong>di</strong> Poupart.<br />
Presenta un orifizio <strong>di</strong> sbocco (anello inguinale esterno) uno <strong>di</strong> entrata (anello inguinale interno).<br />
La mancata chiusura totale o parziale del dotto peritoneo vaginale può determinare l’ insorgenza <strong>di</strong><br />
<strong>di</strong>verse patologie.
Ernia inguinale<br />
Definizione<br />
Fuoriuscita <strong>di</strong> un organo o <strong>di</strong> un viscere dalla cavità addominale<br />
attraverso il canale inguinale percorrendolo in toto od in parte<br />
all’interno del dpv rimasto pervio. In età pe<strong>di</strong>atrica l’ernia inguinale<br />
si definisce come congenita obliqua esterna. Il contenuto è<br />
rappresentato nel maschio principalmente da anse intestinali (Fig 2).<br />
Nella femmina più frequentemente è coinvolto l’ovaio.<br />
Incidenza<br />
L’incidenza dell’ernia inguinale nei bambini varia tra 0,8% e 4,4%;<br />
maggiore nei prematuri con percentuali che variano tra 16 e 25% (3).<br />
Più frequente nei primi anni <strong>di</strong> vita con un picco <strong>di</strong> incidenza durante<br />
i primi mesi (3).<br />
Sesso<br />
I maschi sono i più colpiti. Il rapporto me<strong>di</strong>o tra i sessi va da 3:1 a 10:1. Rajput et al ritengono che i<br />
bambini con bassissimo peso alla nascita sviluppino un ernia nel 26% dei maschi e nel 7% delle<br />
femmine (3).<br />
Sede<br />
Predominanza del lato destro, Nei maschi il 60% delle ernie insorge sul lato destro, il 30% a sinistra<br />
e nel 10% bilaterale. Simile è l’incidenza nelle femmine (destra 60%, sinistra 32%, bilaterale 8%).<br />
L’11,5% dei pazienti ha una storia familiare <strong>di</strong> ernia, si ha maggiore incidenza nei gemelli, con il<br />
10,6% nei gemelli maschi e il 4,1% nelle femmine (4).<br />
Etiopatogenesi<br />
La pervietà del dpv è il momento fondamentale per l’insorgenza dell’ ernia inguinale.<br />
La persistenza del dpv è un’ernia potenziale e, solo quando contiene alcune parti dei visceri<br />
addominali, <strong>di</strong>viene clinicamente evidente. Altri fattori favorenti sono: aumento della pressione<br />
addominale da derivazione ventricolo-peritoneale, <strong>di</strong>alisi peritoneale, criptorchi<strong>di</strong>smo, genitali<br />
ambigui, fibrosi cistica, <strong>di</strong>sor<strong>di</strong>ni del connettivo, mucopolisaccaridosi, lussazione congenita<br />
dell’anca, sindrome <strong>di</strong> Ehlers-Danalos o Marfan (2).<br />
Sintomatologia e Diagnosi<br />
Fig.2<br />
I genitori riferiscono <strong>di</strong> tumefazione inguinale o inguino-scrotale che aumenta con il pianto o con la<br />
tosse e che scompare con il riposo. La tumefazione se clinicamente evidente presenta <strong>di</strong>mensioni<br />
variabili da una nocciola ad una grossa noce, <strong>di</strong> consistenza molle elastica, non dolente, se non<br />
complicata, e riducibile in addome con caratteristico rumore <strong>di</strong> gorgoglio intestinale.
Nelle ernie inguino-scrotali la tumefazione può assumere <strong>di</strong>mensioni cospicue tali da<br />
sovra<strong>di</strong>stendere il corrispondente emiscroto che appare turgido ed a superficie liscia, priva <strong>di</strong><br />
plicature. In taluni casi può essere utile per facilitare la <strong>di</strong>agnosi compiere azioni che aumentino la<br />
pressione endoaddominale come tossire, saltare, gonfiare un palloncino.<br />
Se la storia clinica e l’esame obiettivo non conducono ad una <strong>di</strong>agnosi certa può essere utile far<br />
eseguire un esame ecografico che presenta una buona specificità e sensibilità (5).<br />
Sintomatologia dell’ernia inguinale complicata<br />
Le complicanze possono essere:<br />
Intasamento: quando le anse intrappolate nel sacco erniario non sono più riducibili in addome<br />
spontaneamente o con le opportune manovre <strong>di</strong> riduzione manuale. Clinicamente si manifesta con<br />
irritabilità, dolori addominali, vomito, alla visita è evidente una tumefazione inguinale o inguino-<br />
scrotale, tesa, <strong>di</strong> consistenza dura, non trans-illuminabile.<br />
Strozzamento: una volta non riducibili le anse intestinali vanno incontro ad edema e congestione<br />
fino a compromettere l’apporto vascolare da cui ne consegue l’occlusione intestinale con ischemia,<br />
necrosi e perforazione con peritonite che, se non riconosciuta, può portare all’exitus. Sul piano<br />
clinico la sintomatologia è data da: dolore, vomito biliare o fecaloide, segni <strong>di</strong> occlusione<br />
intestinale, presenza <strong>di</strong> massa inguinale o inguino-scrotale, ricoperta da cute arrossata, dolente.<br />
Diagnosi <strong>di</strong>fferenziale: Idrocele comunicante, Cisti del funicolo, Linfoadenite inguinale, Torsione<br />
del funicolo, Epi<strong>di</strong><strong>di</strong>miti e Orchiti, Ematomi, Tumori.<br />
Terapia<br />
Timing chirurgico:<br />
Nelle forme non complicate il trattamento deve essere programmato nel momento in cui viene posta<br />
la <strong>di</strong>agnosi allo scopo <strong>di</strong> prevenire le complicanze. Per i pazienti prematuri l’intervento può essere<br />
effettuato quando questi raggiungono un peso corporeo tra i 2 Kg e i 5 Kg. (6)<br />
Trattamento<br />
Il trattamento chirurgico dell’ernia congenita prevede la chiusura del dpv pervio e la plastica del<br />
canale inguinale. Scopo del trattamento chirurgico la chiusura alta del dpv In età pe<strong>di</strong>atrica la<br />
tecnica più conosciuta è quella <strong>di</strong> Ferguson. Essa prevede, dopo l’isolamento del dpv e la sua<br />
chiusura con punto transfisso, la plastica del canale inguinale in cui il funicolo spermatico resta<br />
nella sua naturale posizione al <strong>di</strong> sopra del quale viene suturata la fascia del m. obliquo esterno al<br />
legamento inguinale <strong>di</strong> Poupart. Diverse le varianti (7). La tecnica <strong>di</strong> Mitchel-Banks prevede la<br />
legatura alta del sacco erniario senza l’apertura dell’anello inguinale esterno (8).
Tecnica chirurgica laparoscopica.<br />
A partire dal 1990 la tecnica laparoscopica è stata utilizzata per la chiusura del dpv con un punto <strong>di</strong><br />
sutura sull’anello inguinale interno guardando dalla cavità addominale (9). Questo tipo <strong>di</strong> accesso<br />
consente, inoltre, l’esplorazione dell’anello inguinale contro laterale (10). Non vi sono evidenze<br />
cliniche certe per cui la tecnica laparoscopica sia superiore a quella tra<strong>di</strong>zionale per cui si rendono<br />
necessari trials randomizzati.<br />
Risultati Nelle forme non complicate la ripresa è rapida ed il trattamento viene eseguito in day<br />
surgery.
Idrocele congenito<br />
Definizione<br />
Presenza <strong>di</strong> una variabile quantità <strong>di</strong> liquido all’interno della vaginale che riveste il testicolo.<br />
La <strong>di</strong>fferenza con l’ernia consiste nel calibro del dpv rimasto pervio e nel suo contenuto.<br />
Incidenza<br />
L’idrocele è comune nei lattanti e nei bambini e spesso si associa<br />
ad ernia inguinale. Presenta una maggiore incidenza a carico del<br />
testicolo <strong>di</strong> destra, ma può essere anche bilaterale.<br />
Sintomatologia<br />
La <strong>di</strong>agnosi <strong>di</strong>fferenziale con l’ernia inguinale viene fatta<br />
all’esame obiettivo: la tumefazione appare <strong>di</strong> consistenza teso-<br />
elastica, con polo superiore ben determinato, trans-illuminabile.<br />
Può subire variazioni durante la giornata con incremento delle<br />
<strong>di</strong>mensioni nelle ore serali, e quasi totale scomparsa al mattino.<br />
Quando ciò accade l’idrocele viene definito comunicante (Fig.3).<br />
L’idrocele si definisce non comunicante quando si ha<br />
l’obliterazione del tratto craniale del dpv. Si ha un idrocele<br />
funicolare quando il liquido interessa il tratto intrafunicolare del<br />
dpv (Fig. 4). Si definisce cisti del funicolo quando il dpv si<br />
oblitera nella sua porzione caudale e craniale.<br />
Terapia<br />
Nella maggior parte dei bambini con idrocele congenito il dpv si chiude spontaneamente entro i due<br />
anni <strong>di</strong> vita.<br />
Fig.3<br />
Fig.4<br />
Timing chirurgico: in prima istanza è raccomandato un atteggiamento <strong>di</strong> attesa fino all’età <strong>di</strong> 18-24<br />
mesi. A questa età non potendo più sperare in una chiusura spontanea del dpv trova in<strong>di</strong>cazione<br />
l’intervento chirurgico. Nei primi due anni <strong>di</strong> vita è in<strong>di</strong>cato un trattamento chirurgico soltanto nel<br />
caso <strong>di</strong> idrocele comunicante, voluminoso e sotto tensione o vi sia associata ernia inguinale.<br />
Trattamento chirurgico: poco si <strong>di</strong>fferenzia per quanto già detto a proposito dell’ernia inguinale<br />
riguardo l’accesso chirurgico. Viene eseguita la legatura alta del dpv, la vaginale del testicolo viene<br />
aperta e drenata e viene poi effettuata sutura emostatica o, se necessario l’eversione (11).
Scroto acuto<br />
Definizione<br />
Si intende una patologia acuta a carico dello scroto caratterizzata da dolore intenso, tumefazione<br />
edema ed eritema cutaneo. Le più comuni cause sono: la torsione del funicolo spermatico, la<br />
torsione delle appen<strong>di</strong>ci testicolari e l’orchiepi<strong>di</strong><strong>di</strong>mite.<br />
Torsione del funicolo spermatico<br />
Incidenza<br />
È comune nell’adolescente ma può presentarsi anche prima della pubertà. Due picchi <strong>di</strong> incidenza:<br />
nel periodo neonatale e tra i 13 e i 16 anni (12).<br />
Eziopatogenesi<br />
Sono stati presi in considerazione l’eccessiva o anomala contrazione cremasterica, l’assenza o<br />
lassità del mesorchio. Fattori pre<strong>di</strong>sponenti sarebbero la <strong>di</strong>sposizione orizzontale del testicolo, il<br />
criptorchi<strong>di</strong>smo, i traumi scrotali. La torsione può essere prossimale all’inserzione della tunica<br />
vaginale del funicolo (entro il canale inguinale) o alla ra<strong>di</strong>ce dello scroto: torsione extravaginale 6%<br />
dei casi, o <strong>di</strong>stale a questa torsione, intravaginale, 94% dei casi. Può essere parziale o totale (360° o<br />
<strong>di</strong> 720°).<br />
Sintomatologia<br />
Neonato e lattante<br />
Paucisintomatico, decorso clinico subdolo.<br />
Bambino ed adolescente.<br />
Esor<strong>di</strong>o improvviso, spesso durante il sonno, dolore locale intenso e talora irra<strong>di</strong>ato alla regione<br />
inguinale omolaterale, testicolo tumefatto, privo della normale plicatura, arrossato, non trans<br />
illuminabile, aumentato <strong>di</strong> volume a volte più alto verso l’anello inguinale esterno. La palpazione<br />
provoca viva dolorabilità esacerbata dal sollevamento dello scroto (segno <strong>di</strong> Prehn). Difficoltosa<br />
identificazione degli elementi del funicolo. Il riflesso cremasterico è assente.<br />
Diagnosi<br />
L’ ecografia associata al doppler mostra assenza <strong>di</strong> flusso.<br />
Diagnosi <strong>di</strong>fferenziale: orchite – epi<strong>di</strong><strong>di</strong>mite – torsione <strong>di</strong> appen<strong>di</strong>ci testicolari – traumi.<br />
Terapia<br />
Il paziente deve essere portato in sala operatoria nel più breve tempo (se possibile entro le otto ore<br />
dall’inizio della sintomatologia). L’approccio chirurgico è per via inguinale o scrotale, dopo<br />
derotazione si valuta il ripristino della vascolarizzazione osservando le mo<strong>di</strong>ficazioni del colore<br />
della gonade e il sanguinamento all’incisione dell’albuginea (blee<strong>di</strong>ng test), se la vitalità è
ecuperata si effettua fissazione del testicolo alla vaginale comune se invece è francamente<br />
necrotico si ricorre ad un orchiectomia (2).<br />
Risultati<br />
La torsione testicolare rappresenta una causa importante <strong>di</strong> infertilità maschile. Uno stu<strong>di</strong>o recente<br />
stu<strong>di</strong>o ha osservato in età adulta riduzione della fertilità e compromissione della spermatogenesi sia<br />
nei pazienti sottoposti a derotazione che in quelli sottoposti ad orchiectomia, verosimilmente per un<br />
danno a carico del testicolo contro laterale per una riposta autoimmune a danno ischemico da<br />
perfusione/riperfusione (13).
Criptorchi<strong>di</strong>smo<br />
Definizione<br />
Mancata <strong>di</strong>scesa nello scroto per arresto o anomala migrazione della gonade. La classificazione più<br />
completa comprende tutti i vari tipi anatomo-clinici <strong>di</strong> ritenzione testicolare e viene riportata <strong>di</strong><br />
seguito (Fig. 5).<br />
Fig. 5<br />
Incidenza<br />
Colpisce il 3-4% <strong>di</strong> tutti i neonati a termine anche se la vera incidenza rimane controversa, in<br />
quanto molti dei neonati con <strong>di</strong>agnosi <strong>di</strong> criptorchi<strong>di</strong>smo alla nascita non eseguono poi<br />
l’orchidopessi poiché il testicolo può raggiungere lo scroto entro i tre mesi post natali (14). Una<br />
maggiore incidenza si registra nei bambini prematuri, soprattutto per i nati con un peso al <strong>di</strong> sotto<br />
dei 1500g, con picchi del 60%-70%. Si pensa che la causa <strong>di</strong> questa aumentata incidenza sia dovuta<br />
al fatto che normalmente il testicolo raggiunge lo scroto intorno alla 35 settimana <strong>di</strong> gestazione.<br />
Molto spesso nei prematuri la <strong>di</strong>scesa avviene fino a 12 settimane dopo la nascita (15)<br />
Embriologia<br />
Tra la III e la V settimana <strong>di</strong> gestazione inizia la <strong>di</strong>fferenziazione della gonade, verso la VI<br />
settimana avviene la migrazione delle cellule germinali primor<strong>di</strong>ali. Intorno alla IX settimana <strong>di</strong><br />
gestazione si sviluppano le cellule <strong>di</strong> Ley<strong>di</strong>ng e inizia la secrezione <strong>di</strong> testosterone, la <strong>di</strong>scesa del<br />
testicolo non avviene prima della XXVIII settimana e la sua migrazione transinguinale completa<br />
avviene tra la 28 e la 40 settimana (16).<br />
Eziopatogenesi<br />
La <strong>di</strong>scesa del testicolo avviene attraverso due meccanismi: uno meccanico è l’altro ormonale.<br />
Quello meccanico riconosce come elemento principale il gubernaculum testis che sin dalle prime<br />
fasi dello sviluppo embrionale mette in contatto il testicolo con la regione inguinale e la cui
migrazione verso lo scroto determina la formazione del dpv. Il meccanismo ormonale implica<br />
l’azione combinata <strong>di</strong> testosterone, MIF e CGRP, un deficit dell’asse ipotalamo-gonade.<br />
Queste sostanze stimolerebbero il nervo genitofemorale che regola la migrazione del gubernaculum<br />
testis. Un’alterazione a carico <strong>di</strong> uno o entrambi questi meccanismi determinerebbe la mancata<br />
<strong>di</strong>scesa del testicolo. (16)<br />
Sintomatologia<br />
I genitori riferiscono l’assenza della gonade nello scroto o la presenza <strong>di</strong> asimmetria tra le due borse<br />
scrotali. L’esame clinico deve tenere conto: a) forma dello scroto (un emiscroto normoconformato<br />
in genere lascia supporre <strong>di</strong> trovare il testicolo al <strong>di</strong> sotto dell’anello inguinale interno, mentre<br />
un’ipoplasia scrotale più o meno spiccata si correla a ritenzione alta o anorchia), b) va<br />
accuratamente ispezionata la regione inguinale, sovrapubica, scrotale, perineale e femorale per<br />
rilevare la presenza <strong>di</strong> eventuale forme <strong>di</strong> ectopia. Bisogna effettuare la palpazione bimanuale con<br />
paziente supino ed in ortostatismo. Sul piano clinico oltre al testicolo ritenuto vero va <strong>di</strong>stinto il<br />
testicolo retrattile. In questa con<strong>di</strong>zione il testicolo per una retrazione transitoria del muscolo<br />
cremasterico può risalire all’a<strong>di</strong>tus scrotale o al III inferiore del canale inguinale per ritornare nello<br />
scroto.<br />
Diagnosi<br />
La <strong>di</strong>agnosi viene fatta con l’esame clinico nei casi in cui il testicolo sia palpabile, l’ecografia può<br />
essere un esame importante per valutare la localizzazione, la morfologia e la struttura della gonade.<br />
Nei casi in cui il testicolo non sia clinicamente palpabile è obbligatorio far eseguire un esame<br />
ecografico a cui seguirà ed, ove essa non fosse stata risolutiva, una RNM addome e regione<br />
inguinale. Oggi la video laparoscopia nel caso <strong>di</strong> testicolo NON palpabile è la tecnica più<br />
atten<strong>di</strong>bile per porre <strong>di</strong>agnosi <strong>di</strong> gonade intraddominale o per <strong>di</strong>mostrarne inequivocabilmente la<br />
sua assenza.<br />
Terapia<br />
Terapia chirurgica<br />
Il trattamento del criptorchi<strong>di</strong>smo è basato sull’assunto che un intervento precoce possa prevenire il<br />
danno a carico del testicolo causato dall’ipertermia a cui va incontro la gonade fuori dalla sua sede<br />
naturale. L’OMS consiglia la conclusione dell’iter terapeutico entro il secondo anno <strong>di</strong> vita, in<br />
quanto i segni iniziali <strong>di</strong> degenerazione delle cellule germinali sono presenti già nei primi 6 -12<br />
mesi (17).<br />
Per il testicolo palpabile lungo la sua normale via <strong>di</strong> <strong>di</strong>scesa e per alcune forme <strong>di</strong> ectopia, la tecnica<br />
chirurgica oggi più eseguita è l’orchidopessi sec. Shoemacker. Quando il testicolo è alla ra<strong>di</strong>ce dello<br />
scroto, è possibile eseguire l’orchidopessi per via tran scrotale sec Bianchi e Squire (18).
Quando il testicolo è allocato in addome o il funicolo è <strong>di</strong> lunghezza insufficiente a raggiungere lo<br />
scroto si può eseguire intervento chirurgico in due tempi. Oggi si preferisce eseguire un approccio<br />
video-laparoscopico ed eseguire la procedura secondo Fower- Stephens, nella quale vengono<br />
sezionati i vasi spermatici e può essere effettuata in uno o due tempi nei casi in cui il testicolo<br />
intraddominale è posizionato a <strong>di</strong>stanza dal canale inguinale. Se invece il testicolo si trova vicino<br />
all’anello inguinale interno si preferisce l’orchidopessi video assistita dove l’orchidopessi è<br />
confezionata senza la sezione dei vasi spermatici. I vantaggi dell’orchidopessi video assistita sono<br />
rappresentati dal risparmio della vascolarizzazione testicolare; è simile alla tecnica open ma ha il<br />
vantaggio che il funicolo spermatico può essere sottoposto a <strong>di</strong>ssezione per un segmento più alto e<br />
più lungo (19).<br />
Terapia me<strong>di</strong>ca<br />
La terapia me<strong>di</strong>ca trova un suo rationale nel ritenere che un deficit dell’asse ipotalamo-gona<strong>di</strong> sia<br />
alla base della mancata <strong>di</strong>scesa della gonade (20). La terapia non ha in<strong>di</strong>cazione nei casi in cui vi sia<br />
associata ernia inguinale, o in caso <strong>di</strong> ectopia. La stimolazione si effettua con hCG e LHRH e vari<br />
sono gli schemi terapeutici proposti (21). Quanto più la gonade si avvicina allo scroto tanto più la<br />
terapia me<strong>di</strong>ca ottiene risultati sod<strong>di</strong>sfacenti.<br />
Risultati<br />
La prognosi a <strong>di</strong>stanza circa la funzionalità a del testicolo operato è legata soprattutto alle<br />
alterazioni preesistenti al trattamento quali la <strong>di</strong>splasia testicolare e la <strong>di</strong>ssociazione <strong>di</strong><strong>di</strong>mo-<br />
epi<strong>di</strong><strong>di</strong>mo.<br />
Bibbliografia<br />
1. Clarnette TD,Lam SK,Hutson JM: The genitofemoral nerve may link testicular<br />
inguinoscrotal descent with congenital inguinal hernia. Aust N Z J Surg 1996;66:612-617.<br />
2. G.B.Parigi : <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Cap 22 .Ed. Masson 2000 ;408-425<br />
3. Rajput A,Gauderer MW,Hack M: Inguinal Hernias in in very low birth weight infants.<br />
Incidence and timing of repair.J Pe<strong>di</strong>atr Surg 1992 ;27:1322-1324<br />
4. Bakwin H: In<strong>di</strong>rect inguinal hernia in twins. J Pe<strong>di</strong>atr Surg 1971;6:165-168<br />
5. Chen KC, Chu CC, Chou TY, Wu CJ: Ultrasonography for inguinal hernia in boys. J Pe<strong>di</strong>atr<br />
Surg 1998;33:1784-1787<br />
6. Miserez M : Inguinal hernia repair in a premature infant . Am J Surg 2004; 39:252<br />
7. Ladd WE, Gross RE: Abdominal surgery of infants and childhood. Philadelfia WB Sauders,<br />
1941.
8. Levitt MA, Ferraccio D, Arbesman MC et al: Variability of inguinal hernia surgical<br />
technique : a survey if North American Pe<strong>di</strong>atric Surgeons. J Pe<strong>di</strong>atr Surg 2002;37:745-751<br />
9. Schier F, Montupet P, Esposito C: Laparoscopic inguinal herniorraphy in children: a tre<br />
center experience with 933 repairs .J Pe<strong>di</strong>atr Surg 2002; 37:395-397<br />
10. Holcomb GW, Stock JW, Morgan WM : laparoscopic evaluation for a controlateral patent<br />
processus vaginalis. J Laparoendosc Adv Surg Tech A. 2006 Dec 16(6):650-3.<br />
11. Grosfeld et al :Pe<strong>di</strong>atric Surgery sixth e<strong>di</strong>tion Chapter 74 p 1189<br />
12. Clift VL, Hutson JM. :The acute scrotum in childhood .J Pe<strong>di</strong>atr Surg Int 1989;4:185<br />
13. Romeo C, Impellizzeri P et all: Late hormonal function after testicular torsion J. Pe<strong>di</strong>atr<br />
Surg 2010; 45(2):411-3<br />
<strong>14.</strong> Barthold JS, Gonzales R: The epidemiology of congenital cryptorchi<strong>di</strong>sm, testicular ascent<br />
and orchidopexy .J Urol 2003;170: 2396<br />
15. Morley R, Lucas A :Undescended testes in low birth weight infants. BMJ 1987; 295: 753<br />
16. G .B.Parigi : <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Cap 26 .Ed.Masson 2000;461-469<br />
17. Huff DS Hadziselimovic F Snyder HM 3 rd et al: Early postnatal testicular maldevelopment<br />
in cryptorchi<strong>di</strong>sm J Urol 1991; 146: 624<br />
18. Bianchi A , Squire BR: Trans scrotal orchidopexy: Orchidopexy revisited. Pe<strong>di</strong>atric Surg<br />
Int 1989; 4.189<br />
19. Kanemoto K, Hayashi Y, KojimaY et al: The management of non palpable testis whit<br />
combined groin exploration and subsequent transiinguinal laparoscopy J.Urol 2002;167:674<br />
20. Hadziselimovic F: Cryptorchi<strong>di</strong>sm: Management and Implication .Berlin, Springer Verlag<br />
1983<br />
21. Canavese F, Mussa A, Manenti M, Cortese MG, Ferrero L, Tuli G, Macchieraldo R, Lala R :<br />
Sperm count of young men surgically treated for cryptorchi<strong>di</strong>sm in the first and second year<br />
of life: fertility is better in children treated at a younger age. Eur J Pe<strong>di</strong>atr Surg 2009; 19(6)<br />
388-391
Varicocele<br />
Pietro Antonuccio, Pietro Impellizzeri, Tiziana Russo, Giorgio Lamberti, Roberta Gentile,<br />
Carmelo Romeo<br />
Cattedra <strong>di</strong> <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Dipartimento <strong>di</strong> Scienze Pe<strong>di</strong>atriche Me<strong>di</strong>che e Chirurgiche<br />
Università <strong>di</strong> Messina<br />
È una situazione patologica causata da un’alterazione del drenaggio venoso del testicolo con<br />
conseguente comparsa <strong>di</strong> varici del plesso pampiniforme”.<br />
Premesse anatomiche<br />
Il plesso pampiniforme o spermatico è un <strong>di</strong>spositivo venoso a rete che origina da rami venosi<br />
testicolari superficiali e profon<strong>di</strong> e sud<strong>di</strong>visibile essenzialmente in 2 plessi, anteriore e posteriore<br />
largamente anastomizzati tra loro.<br />
Il plesso pampiniforme anteriore tributario della vena spermatica, drena il testicolo e la testa<br />
dell’epi<strong>di</strong><strong>di</strong>mo e presenta anastomosi con le vene deferenziali e cremasteriche. Decorre nel<br />
retroperitoneo per sboccare a sinistra nella vena renale e a destra nella vena cava.<br />
Il plesso pampiniforme posteriore da cui originano la vena referenziale che drena nella ipogastrica,<br />
la vena cremasterica che drena nella vena iliaca esterna e la pudenda esterna che drena nella<br />
grande safena.<br />
Etiologia<br />
Riconosciamo forme primitive o essenziali e forme secondarie o sintomatiche.<br />
Forme primitive<br />
La maggiore frequenza del varicocele a sinistra ha in<strong>di</strong>rizzato gli autori verso varie ipotesi<br />
patogenetiche:<br />
1. Incompetenza del sistema valvolare della vena spermatica sinistra<br />
2. Maggiore lunghezza della vena spermatica sinistra con conseguente maggiore stasi venosa e<br />
sbocco ad angolo retto nella vena renale omolaterale
3. Fenomeno <strong>di</strong> compressione della vena renale sinistra che rimane schiacciata tra l’arteria<br />
mesenterica superiore e l’aorta, fenomeno dello “schiaccianoci”.<br />
4. Un aumento della portata <strong>di</strong> sangue arterioso al testicolo durante la pubertà che superi la<br />
capacità venosa con conseguente <strong>di</strong>latazione e varicocele. I risultati degli stu<strong>di</strong> sugli animali<br />
a sostegno <strong>di</strong> questa teoria sono interessanti, mancano tuttavia riscontri su esseri umani.<br />
Forme secondarie<br />
Compressione endo-addominale <strong>di</strong> qualsiasi natura sulla vena spermatica <strong>di</strong> sinistra o destra<br />
solitamente dovuta a tumori pelvici o retro-peritoneali.<br />
Incidenza<br />
L’incidenza del varicocele nell’adolescente è del 15-18% mentre l’incidenza <strong>di</strong> infertilità nei<br />
soggetti con varicocele primitivo è stimata all’incirca nel 30-50%. È più frequente a sinistra (90%),<br />
bilaterale nel 9% dei casi, raro (1%) a destra. Si manifesta nel periodo della pubertà ma<br />
occasionalmente si può riscontrare nel bambino<br />
preadolescente.<br />
Fisiopatologia del danno testicolare<br />
Molteplici fattori possono essere alla base del danno<br />
testicolare con conseguenze importanti sulla fertilità e<br />
molti <strong>di</strong> questi sono riproducibili in laboratorio su<br />
animali da esperimento dopo legatura parziale della vena<br />
spermatica <strong>di</strong> sinistra.<br />
Tra i principali troviamo:<br />
- L’ipertermia secondaria alla stasi venosa che determina un’alterazione delle funzioni enzimatiche<br />
<strong>di</strong> sintesi del DNA a livello testicolare con conseguente alterata spermatogenesi risultante in una<br />
riduzione degli spermatogoni.<br />
- La <strong>di</strong>sfunzione dell’asse ipotalamo-ipofisi-testicolo provata da una eccessiva risposta<br />
gonadotropinica dopo stimolazione con GnRH. Tale risposta tende a rientrare nella normalità dopo<br />
intervento chirurgico correttivo. Livelli ridotti <strong>di</strong> Inibina B, ormone prodotto dalle cellule del Sertoli<br />
V. infra).<br />
- La possibile inversione <strong>di</strong> flusso nella vena spermatica con conseguente reflusso <strong>di</strong> cataboliti<br />
renali e surrenalici, tuttavia stu<strong>di</strong> recenti su animali da esperimento hanno evidenziato come<br />
l’adrenalectomia non comporti un miglioramento degli effetti del varicocele.<br />
- La possibile azione <strong>di</strong> autoanticorpi i quali, sulla base <strong>di</strong> una alterazione della barriera emato-<br />
testicolare secondaria al varicocele, agirebbero sul testicolo controlaterale causandone alterazione<br />
consequenziale.<br />
Aumentata pressione<br />
venosa ed ipossia<br />
Ipertermia<br />
Disfunzione Ormonale<br />
Fisiopatologia<br />
Reflusso <strong>di</strong> cataboliti<br />
surrenalici<br />
Stress Ossidativo<br />
9
- È stato <strong>di</strong>mostrato che nell’adolescente con varicocele è presente una con<strong>di</strong>zione <strong>di</strong> stress<br />
ossidativo dovuto ad una iperincrezione <strong>di</strong> NO e a suoi metaboliti ancora più reattivi, con<strong>di</strong>zione<br />
questa in grado <strong>di</strong> alterare la funzionalità spermatica, che sembra normalizzarsi a <strong>di</strong>stanza <strong>di</strong> 1 anno<br />
dalla correzione chirurgica del varicocele.<br />
Diagnosi<br />
Il paziente affetto da varicocele è spesso asintomatico, possono raramente essere presenti sintomi<br />
quali pesantezza, fasti<strong>di</strong>o o dolore testicolare, più spesso la <strong>di</strong>agnosi è posta come riscontro<br />
occasionale. L’esame obiettivo deve essere condotto tanto in clinostatismo quanto in ortostatismo,<br />
sia in con<strong>di</strong>zioni <strong>di</strong> riposo, sia invitando il paziente a compiere la manovra <strong>di</strong> Valsala (espirazione<br />
forzata a glottide chiusa).<br />
L’esame clinico deve valutare inoltre la presenza <strong>di</strong> altre patologie venose (varici degli arti inferiori,<br />
ectasie del plesso emorroidario).<br />
La palpazione delle borse scrotali in posizione eretta prima e supina dopo permette <strong>di</strong> evidenziare<br />
<strong>di</strong>latazioni delle vena testicolari non visibili ad occhio nudo, e l’esecuzione della manovra <strong>di</strong><br />
Valsala può aiutare nella <strong>di</strong>fferenziazione <strong>di</strong> grado clinico.<br />
L'ultrasonografia morfologica valuta struttura, <strong>di</strong>mensioni, e <strong>di</strong>ametri testicolari (comparativa)<br />
- eventuali masse addomino-pelviche<br />
L' ultrasonografia funzionale che sfrutta l' integrazione eco-Color Doppler valuta:<br />
- il reflusso venoso prima e dopo manovra <strong>di</strong> Valsala<br />
- i <strong>di</strong>ametri delle vene del plesso pampiniforme<br />
Secondo le classificazioni <strong>di</strong> Sarteschi e Hirsh l'inquadramento anatomo funzionale del varicocele<br />
prende in considerazione l'entità del reflusso venoso misurato tramite indagine eco-color Doppler.<br />
Classificazione sec. Sarteschi:<br />
- Grado I: reflusso presente all'emergenza scrotale solo tramite manovre funzionali.<br />
- Grado II: reflusso presente in sede sopra-testicolare evidenziabile solo tramite manovre<br />
funzionali.<br />
- Grado III: reflusso peritesticolare evidente alle manovre funzionali.<br />
- Grado IV: reflusso evidente a riposo ed incrementabile con manovre funzionali.<br />
- Grado V: reflusso importante presente a riposo, e non mo<strong>di</strong>ficabile significativamente tramite<br />
manovre funzionali.<br />
Gra<strong>di</strong> clinici <strong>di</strong> varicocele<br />
Classificazione <strong>di</strong> Dubin e Amelar<br />
grado 1: varicocele piccolo palpabile dopo manovra <strong>di</strong> Valsalva<br />
grado 2: varicocele moderatamente pronunciato, palpabile a riposo<br />
grado 3: voluminoso ammasso <strong>di</strong> vene che riempiono l’emiscroto,<br />
visibile a riposo
Indagini <strong>di</strong> laboratorio:<br />
- dosaggi ormonali: tassi patologicamente elevati <strong>di</strong> FSH basale (in<strong>di</strong>ce <strong>di</strong> sofferenza gona<strong>di</strong>ca)<br />
- test <strong>di</strong> stimolazione con GnRH con esagerato innalzamento <strong>di</strong> LH e FSH<br />
- spermiogramma: da eseguire nei maggiorenni, può evidenziare presenza <strong>di</strong> forme immature,<br />
ridotta motilità e depauperamento della densità spermatica.<br />
- Livelli <strong>di</strong> inhibina B: un recente stu<strong>di</strong>o condotto presso il nostro Istituto ha permesso <strong>di</strong> dosare i<br />
livelli <strong>di</strong> questa glicoproteina, la cui produzione da parte delle cellule del Sertoli, <strong>di</strong>pende da un<br />
regolare funzionamento ed interazione delle cellule del Sertoli e le cellule. I risultati hanno<br />
evidenziato una riduzione dei livelli <strong>di</strong> inhibina B nei pazienti affetti da varicocele ciò legato o a<br />
una alterazione termica sulle cellule germinali o a un depauperamento delle stesse in corso <strong>di</strong><br />
patologia. I livelli <strong>di</strong> inhibina B possono quin<strong>di</strong> essere utili nella valutazione del timing chirurgico<br />
in adolescenti affetti da varicocele.<br />
Terapia<br />
È stato <strong>di</strong>mostrato come circa il 20% degli adolescenti con varicocele possa presentare, in età<br />
adulta, problemi <strong>di</strong> fertilità e come l'influenza negativa <strong>di</strong> tale patologia tenda ad aumentare con la<br />
durata della stessa. Inoltre è stato evidenziato un miglioramento dei parametri spermatici dopo<br />
varicocelectomia eseguita in età adolescenziale.<br />
Sono pertanto da considerare in<strong>di</strong>cazioni all’intervento chirurgico in età adolescenziale in accordo<br />
con le linee guida della Società Europea <strong>di</strong> Urologia <strong>Pe<strong>di</strong>atrica</strong>:<br />
- Riduzione delle <strong>di</strong>mensioni testicolari<br />
- Varicocele bilaterale<br />
- Alterazioni del liquido spermatico ( adolescenti in età avanzata)<br />
- Dolore testicolare<br />
- Test da stimolo al GnRH alterato<br />
- Varicocele <strong>di</strong> III grado clinico e/o IV V grado al doppler.<br />
In tutti gli altri casi è consigliabile un follow-up clinico e strumentale almeno annuale.<br />
Il razionale della terapia chirurgica è quello <strong>di</strong> eliminare la <strong>di</strong>latazione del plesso pampiniforme<br />
me<strong>di</strong>ante la legatura, a vari livelli, dei vasi venosi reflui dal testicolo.
Esistono essenzialmente due approcci terapeutici:<br />
1. Terapia chirurgica:<br />
- Convenzionale inguinale<br />
Consente al chirurgo <strong>di</strong> estrarre il funicolo e <strong>di</strong> identificarne più facilmente gli elementi costituenti<br />
Consente l’accesso alle vene spermatiche esterne ed alle vene del gubernaculum.<br />
L’introduzione <strong>di</strong> tecniche <strong>di</strong> microchirurgia ha consentito una sostanziale riduzione dell’incidenza<br />
<strong>di</strong> idrocele, azoospermia e atrofia testicolare.<br />
- Laparoscopia<br />
La tecnica laparoscopica rappresenta un approccio moderno al varicocele utilizzando una tecnica<br />
tra<strong>di</strong>zionale.<br />
Si posizionano tre trocars in cavità peritoneale e si crea lo pneumoperitoneo. Si identifica l’anello<br />
inguinale interno sn e i vasi spermatici che da esso fuoriescono, si apre il peritoneo al <strong>di</strong> sopra dei<br />
vasi, si isolano gli stessi, li si chiude con delle clips metalliche e li si seziona. Si richiude il<br />
peritoneo al <strong>di</strong> sopra.<br />
2. Embolizzazione percutanea<br />
Consiste nella sclero-embolizzazione delle vene spermatiche<br />
eseguita dal Ra<strong>di</strong>ologo Interventista che attraverso una via venosa<br />
periferica, dal braccio alla piega del gomito o dalla gamba<br />
all’inguine introduce sotto controllo fluoroscopico in sala<br />
angiografica Dopo una lieve anestesia locale, punta la
vena, introduce un filo guida ed un piccolo catetere del <strong>di</strong>ametro <strong>di</strong> 1.35 mm . Attraverso tale<br />
cateteri che viene portato a ridosso delle vene spermatiche <strong>di</strong> sinistra o <strong>di</strong> destra a seconda del lato<br />
del varicocele, si somministra un farmaco sclerosante che porta alla chiusura delle vene responsabili<br />
del varicocele.<br />
Stu<strong>di</strong> prospettici randomizzati hanno documentato una ripresa della crescita testicolare dopo<br />
correzione del varicocele<br />
I parametri seminali sembrano migliorare negli stu<strong>di</strong> prospettici dopo trattamento del varicocele<br />
nell’adolescente.<br />
Bibliografia<br />
1. Santoro G, Romeo C. Normal and varicocele testis in adolescents. Asian J Androl<br />
2001;3:259- 62.<br />
2. Dubin L, Amelar RD. Varicocele size and results of varicocelectomy in selected subfertile<br />
men with varicocele. Fertil Steril 1970;21:606- 9.<br />
3. Romeo C, Ientile R, Impellizzeri P, et al. Preliminary report on nitric oxide-me<strong>di</strong>ated<br />
oxidative damage in adolescent varicocele. Hum Reprod 2003;18:26 - 9.<br />
4. Esposito C, Monguzzi GL, Gonzalez-Sabin MA, Rubino R, Montinaro L, Paparella A et al:<br />
Laparoscopic treatment of pe<strong>di</strong>atric varicocele: a multicenter study of the Italian Society of<br />
Video Surgery in Infancy. J Urol 2000; 163: 1944.<br />
5. Dan B. French, Nisarg R. Desai and Ashok Agarwal: Varicocele repair: does it still have a<br />
role in infertility treatment? Current Opinion in Obstetrics and Gynecology 2008, 20:269–<br />
274.<br />
6. Philip Kumanov, Ralitsa N. Robeva, Analia Tomova. Adolescent Varicocele: Who Is at Risk?<br />
PEDIATRICS Volume 121, Number 1, January 2008.<br />
7. Carmelo Romeo, Teresa Arrigo, Pietro Impellizzeri, Agatino Manganaro, Pietro Antonuccio,<br />
Giuseppe Di Pasquale, Maria Francesca Messina, Lucia Marseglia, Isabella Formica, Biagio<br />
Zuccarello. Altered serum inhibin b levels in adolescents with varicocele. Journal of Pe<strong>di</strong>atric<br />
Surgery (2007) 42, 390– 394.<br />
8. Jason Lee, Saleh Binsalhe, Kirk Lo, Keith Jarvi: Varicoceles: The Diagnostic Dilemma. Journal<br />
of Andrology, Vol. 29, No. 2, March/April 2008.<br />
9. Robinson SP, Hampton LJ, Koo HP. Treatment strategy for the adolescent varicocele. Urol<br />
Clin North Am. 2010 May;37(2):269-78.
10. Romeo C, Santoro G. Varicocele and infertility: why a prevention? J Endocrinol Invest. 2009<br />
Jun;32(6):559-61. Epub 2009 May 26.<br />
11. Kumar Rajeev, Shah Rupi. Varicocele and male infertility : current status. J Obstet Gynecol<br />
In<strong>di</strong>a Vol. 55, No. 6 : November/December 2005.<br />
12. Celestino Aso, Goya Enrıquez, Marta Fite, Nuria Toran, Carmen Piro, Joaquim Piqueras,<br />
Javier Lucaya. Gray-Scale and Color Doppler Sonography of Scrotal Disorders in Children:<br />
An Update. Ra<strong>di</strong>oGraphics 2005; 25:1197–12<strong>14.</strong><br />
13. S. Tekgül, H. Riedmiller, E. Gerharz, P. Hoebeke, R. Kocvara, R. Nijman, Chr. Radmayr, R.<br />
Stein. Guidelines on Pae<strong>di</strong>atric Urology. European Society for Pae<strong>di</strong>atric Urology. European<br />
Association of Urology 2009, Cap.8: pagg. 23-24.
Ipospa<strong>di</strong>a e Fimosi<br />
Francesco Arena, Tiziana Russo, Emanuela Santacaterina, Nunzio Turiaco, Antonio Costa,<br />
Definizione<br />
Carmelo Romeo<br />
Cattedra <strong>di</strong> <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Dipartimento <strong>di</strong> Scienze Pe<strong>di</strong>atriche Me<strong>di</strong>che e Chirurgiche<br />
Università <strong>di</strong> Messina<br />
Ipospa<strong>di</strong>a<br />
L’Ipospa<strong>di</strong>a è caratterizzata da un’abnorme posizione del meato uretrale che può aprirsi lungo il<br />
rafe me<strong>di</strong>ano in un punto qualsiasi compreso fra il perineo e il tratto prossimale ventrale del glande.<br />
Il meato uretrale esterno può essere ectopico sulla faccia ventrale del glande, o sulla porzione<br />
ventrale del solco coronale, sulla faccia ventrale dell’ asta e sempre me<strong>di</strong>almente sullo scroto e sul<br />
perineo. Si parla <strong>di</strong> ipospa<strong>di</strong>a femminile, rara, quando il meato uretrale sbocca lungo la parete<br />
anteriore <strong>di</strong> una vagina normoconformata.<br />
Eziopatogenesi<br />
Lo sviluppo dei genitali esterni ha inizio alla 5 settimana <strong>di</strong> vita fetale. Nell’ area<br />
ventrale e caudale dell’ embrione compare il tubercolo genitale. Al <strong>di</strong> sotto del<br />
tubercolo genitale decorrono parallele due pliche che anteriormente allo sbocco del<br />
tratto intestinale terminale formano un’ ampia fossetta longitu<strong>di</strong>nale che costituisce<br />
il solco uretrale. Lateralmente alle pliche genitali sono presenti gli abbozzi<br />
labioscrotali. Nel maschio il tubercolo genitale darà origine ai corpi cavernosi e al<br />
glande. Il solco uretrale accrescendosi per lo sviluppo dalla pliche laterali forma il<br />
tubo uretrale penieno che si completa alla 14° settimana. L’uretra glandulare si<br />
sviluppa a partire dall’ apice del glande verso la parte più profonda e l’incontro dei<br />
due tratti uretrali avviene a livello della fossa navicolare del glande. Lo sviluppo dei<br />
genitali esterni si completa alla 12° settimana <strong>di</strong> gestazione con il rivestimento<br />
cutaneo della parte ventrale del pene. Il mancato sviluppo dell’ uretra è la causa<br />
dell’ anomala configurazione del glande e della cute del pene. La congiunzione dei<br />
foglietti del solco uretrale avviene in senso caudo-craniale sicché l’ipospa<strong>di</strong>a è<br />
tanto più grave quanto più è precoce l’arresto <strong>di</strong> sviluppo. I meccanismi chiamati in causa per la<br />
patogenesi sono legati ad anomalie cromosomiche che causano un alterato meccanismo <strong>di</strong><br />
stimolazione ormonale androgena con carente o ridotta produzione <strong>di</strong> 5 alfa reduttasi o un deficit<br />
recettoriale dei tessuti embrionari, deficiente produzione <strong>di</strong> gonadotropina corionica e fattori
ambientali, quali trattamento progestinico durante il periodo iniziale della gravidanza, <strong>di</strong>abete<br />
materno.<br />
Incidenza<br />
È stimata tra il 5,2 e 8,2 casi per 1000 maschi nati vivi. E’ presente una ipospa<strong>di</strong>a nel 14% dei<br />
fratelli e nel 21% dei familiari prossimi. Sia associa ad altre patologie quali criptorchi<strong>di</strong>smo, ernia<br />
inguinale, anomalia dell’ apparato urinario e, nelle forme più severe, ad ambiguità sessuale.<br />
Quadro Clinico<br />
Gli elementi fondamentali che consentono <strong>di</strong> <strong>di</strong>stinguere fra loro i pazienti ipospa<strong>di</strong>ci e <strong>di</strong><br />
quantificare il <strong>di</strong>fetto sono rappresentati da: abnorme posizione del meato uretrale, prepuzio per lo<br />
più assente ventralmente e raccolto in un cappuccio dorsale, stenosi del meato ipospa<strong>di</strong>co,<br />
palmatura (vela cutanea ventrale sull’asse del rafe me<strong>di</strong>ano) torsione (il pene può presentarsi torto<br />
sul suo asse longitu<strong>di</strong>nale in genere verso sinistra e con un’angolatura <strong>di</strong> 45°-90°, curvatura ventrale<br />
del pene in erezione.<br />
Classificazione<br />
Vengono sud<strong>di</strong>visi in cinque gruppi: forme <strong>di</strong>stali (glandulare, coronale e sub<br />
coronale) interme<strong>di</strong>e (peniena anteriore e peniena posteriore), forme prossimali<br />
(peniena posteriore con incurvamento e penoscrotale), forme gravi (ipospa<strong>di</strong>a scrotale<br />
e perineale).<br />
Nell’ ipospa<strong>di</strong>a glandulare il meato ectopico è sulla faccia ventrale del glande a pochi<br />
millimetri dalla sede normale, il prepuzio è a ventaglio e i corpi cavernosi sono<br />
normali, nella forma coronale o sub coronale il meato uretrale esterno è a livello del<br />
solco coronale o un millimetro al <strong>di</strong> sotto <strong>di</strong> questo, il prepuzio è a ventaglio i corpi cavernosi sono<br />
regolari o si può osservare una modesta curvatura del glande.<br />
L’ipospa<strong>di</strong>a peniena anteriore è caratterizzata da un meato uretrale esterno a livello del terzo <strong>di</strong>stale<br />
della faccia ventrale dei corpi cavernosi, prepuzio a ventaglio, corpi cavernosi normali o con<br />
modesto incurvamento. L’ipospa<strong>di</strong>a peniena posteriore presenta un meato situato nel terzo me<strong>di</strong>o o<br />
prossimale della faccia ventrale dell’ asta e il prepuzio è a ventaglio, i corpi cavernosi sono più o
meno incurvati. Nelle forme penoscrotali il meato uretrale è situato a livello della giunzione<br />
penoscrotale il prepuzio è a ventaglio i corpi cavernosi sono incurvati. La forma scrotale presenta<br />
un meato situato nello scroto che può essere bifido o vulviforme, il prepuzio è a ventaglio, i corpi<br />
cavernosi sono gravemente incurvati e vi può essere inversione penoscrotale. L’ ipospa<strong>di</strong>a perineale<br />
è caratterizzata da un meato uretrale situato nel perineo con scroto bifido e vulviforme, il prepuzio è<br />
a ventaglio i corpi cavernosi sono gravemente incurvati tanto da offrire al pene un aspetto<br />
clitori<strong>di</strong>forme con inversione penoscrotale.<br />
Diagnosi<br />
Ecografia vie urinarie: Può essere utile per escludere anomalie associate urologiche e valutare il<br />
volume vescicale residuo dopo minzione, specie nelle ipospa<strong>di</strong>e prossimali; Ecografia pelvica,<br />
Cistografia minzionale, Dosaggi ormonali, Mappa cromosomica necessaria nelle ipospa<strong>di</strong>e<br />
prossimali con aspetto ambiguo dei genitali; Ecografia testicolare, Dosaggi ormonali, Mappa<br />
cromosomica in associazione con il criptorchi<strong>di</strong>smo (Sindrome da <strong>di</strong>sgenesia testicolare) .<br />
Terapia<br />
Nell’ipospa<strong>di</strong>a anche la migliore tecnica chirurgica non può essere presa come assoluta garanzia <strong>di</strong><br />
successo e non esiste una tecnica applicabile a tutte le forme. L’ intervento è consigliato in un’ età<br />
compresa tra 12 e 18 mesi. Gli interventi correttivi in un unico tempo chirurgico sono preferibili a<br />
quelli in due o più tempi, qualunque sia la gravità dell’anomalia. Le tecniche chirurgiche descritte<br />
ed utilizzate sono numerosissime. Gli obiettivi della correzione chirurgica sono correzione della<br />
curvatura peniena, neomeato all’ apice del glande con getto minzionale dritto, neouretra elastica <strong>di</strong><br />
calibro uniforme e cateterizzabile, confezionata con tessuto privo <strong>di</strong> peli e il più possibile simile<br />
all’endotelio uretrale, sod<strong>di</strong>sfacente risultato estetico con ricostruzione del prepuzio.<br />
Complicanze<br />
Le più comuni complicanze sono le fistole uretrali, la stenosi del neomeato, la deiscenza completa<br />
della neouretra.
Definizione<br />
Fimosi<br />
La fimosi è l'impossibilità <strong>di</strong> far scorrere verso il basso il prepuzio in modo da scoprire<br />
completamente il glande. Alla nascita la fimosi è praticamente fisiologica e non bisogna forzare<br />
l'apertura del prepuzio perché essa si risolve quasi sempre spontaneamente. Durante i primi 3-4 anni<br />
<strong>di</strong> vita, man mano che il pene si accresce, si accumulano detriti epiteliali biancastri, (smegma) sotto<br />
il prepuzio,che gradualmente separano il prepuzio dal glande. E’ bene evitare la retrazione forzata<br />
del prepuzio in quanto si possono formare le aderenze con il glande <strong>di</strong>sepitelizzato dando luogo ad<br />
una fimosi vera secondaria ad un anello prepuziale infiammatorio cicatriziale. La fimosi vera è<br />
dovuta a incapacità <strong>di</strong> retrarre il prepuzio a causa <strong>di</strong> tessuto infiammatorio anulare troppo piccolo<br />
per far passare il glande.<br />
Diagnosi<br />
La <strong>di</strong>agnosi <strong>di</strong> fimosi è esclusivamente clinica e non richiede indagini <strong>di</strong> laboratorio o <strong>di</strong> immagine:<br />
Management<br />
In caso <strong>di</strong> prepuzio non retraibile e che non consente <strong>di</strong> visualizzare il meato uretrale bisogna<br />
valutare se vi è ostacolo alla minzione, se si sono verificati episo<strong>di</strong> <strong>di</strong> infezione (balanopostite), se si<br />
tratta <strong>di</strong> fimosi serrata <strong>di</strong> tipo cicatriziale. In caso positivo è in<strong>di</strong>cato l’intervento chirurgico <strong>di</strong><br />
plastica del prepuzio o <strong>di</strong> riduzione del prepuzio sclerotico senza sacrificare del tutto il prepuzio<br />
(cosiddetta plastica riduttiva del prepuzio, variante della classica circoncisione). In assenza <strong>di</strong> segni<br />
<strong>di</strong> ostruzione o <strong>di</strong> fatti cicatriziali si può attendere, specie nei bambini molto piccoli sino all’età <strong>di</strong><br />
2-3 anni. In questi casi può talora rendersi utile un ciclo <strong>di</strong> terapia locale con cortisone per 3<br />
settimane, la terapia generalmente consente una minima retrazione del prepuzio rendendo visibile il<br />
meato ed è quin<strong>di</strong> utile nei bambini molto piccoli. Se invece l’esame obiettivo permette <strong>di</strong> vedere il<br />
meato uretrale, normalmente si è <strong>di</strong> fronte a delle aderenze balano-prepuziali che non vanno trattate,<br />
almeno sino all’età <strong>di</strong> 5-6 anni, epoca in cui è possibile eseguire, ambulatorialmente ed in anestesia<br />
locale, lo scollamento delle sinechie.<br />
Bibliografia<br />
1. GianBattista Parigi. <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong>. Cap 26. Ed Masson<br />
2. Laurence S.Baskin :Hypospa<strong>di</strong>as. In Pe<strong>di</strong>atric Surgery 6 th ed.2006 Grosfeld et al.eds Cap<br />
119 pagg 1870-189
Anomalie Congenite del Tratto Urinario<br />
(Idronefrosi, Megauretere primitivo, Reflusso vescico-ureterale, Valvole uretra posteriore)<br />
Francesco Arena, Emanuela Santacaterina, Tiziana Russo, Angela Simona Montalto,<br />
Pietro Impellizzeri, Carmelo Romeo<br />
Cattedra <strong>di</strong> <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Dipartimento <strong>di</strong> Scienze Pe<strong>di</strong>atriche Me<strong>di</strong>che e Chirurgiche<br />
Idronefrosi Primitiva (IP)<br />
Definizione<br />
Università <strong>di</strong> Messina<br />
Per Idronefrosi Primitiva (IP) si intende una <strong>di</strong>latazione della pelvi e dei calici renali dovuta ad una<br />
ostruzione congenita organica o funzionale a livello della giunzione pielo-ureterale. Nell’idronefrosi<br />
primitiva, l’ostruzione del giunto pielo-ureterale(GPU) non è mai completa. Fra le varie uropatie<br />
mal formative, l’IP è seconda per frequenza solo al reflusso vescico-ureterale(RVU).<br />
Eziologia e Patogenesi<br />
Possiamo <strong>di</strong>stinguere forme “meccaniche” <strong>di</strong> IP, nelle quali è evidente una lesione anatomica<br />
macroscopica del GPU, e forme “funzionali”, nelle quali, al contrario, manca una lesione anatomica<br />
macroscopica.<br />
Forme Meccaniche: Vasi anomali: si tratta della compressione del GPU da parte <strong>di</strong> un peduncolo<br />
vascolare renale polare inferiore(c.d. vasi anomali). La compressione estrinseca da vasi anomali<br />
incide nelle varie casistiche fra il 9,5% e il 52% dei casi <strong>di</strong> IP. Briglie e membrane: le briglie e le<br />
membrane avventiziali, che fissano ed angolano l’uretere alla pelvi e/o al polo renale inferiore, sono<br />
un reperto relativamente frequente nell’idronefrosi. Impianto alto dell’uretere: l’impianto alto<br />
dell’uretere, in quanto anomalia primitiva, è estremamente raro. Valvole e Speroni: raramente<br />
valvole mucose <strong>di</strong> natura congenita sono presenti come elementi ostruenti primitivi.<br />
Forme funzionali: Nell’ 80-90% dei casi <strong>di</strong> IP non è riconoscibile alcuna causa ostruttiva <strong>di</strong> or<strong>di</strong>ne<br />
meccanico. Con varie meto<strong>di</strong>che è tuttavia <strong>di</strong>mostrabile un rallentamento o un arresto della<br />
peristalsi a livello del GPU. In questi casi, si evidenzia un segmento patologico a<strong>di</strong>namico, proprio<br />
in corrispondenza del GPU, con marcata capacità <strong>di</strong> trasmettere le onde peristaltiche che<br />
fisiologicamente spingono l’urina dalla pelvi all’ uretere e da qui in vescica.<br />
Incidenza<br />
L’IP è una delle più frequenti malformazioni del tratto urinario. Essa viene al secondo posto dopo il<br />
reflusso vescico-ureterale e rappresenta la forma più comune <strong>di</strong> ostruzione del tratto urinario in età<br />
pe<strong>di</strong>atrica. L’incidenza è <strong>di</strong> circa 1 su 1.500 neonati. È più frequente nei maschi che nelle femmine
con un rapporto <strong>di</strong> 3 a 1. È bilaterale nel 10-30% dei casi. Quando è monolaterale, interessa più <strong>di</strong><br />
frequente il rene sinistro.<br />
Quadro clinico<br />
Il <strong>di</strong>ffondersi degli screening ecografici prenatali e neonatali ha sensibilmente mo<strong>di</strong>ficato il quadro<br />
clinico <strong>di</strong> esor<strong>di</strong>o della IP. Un numero più cospicuo <strong>di</strong> questi pazienti oggi viene <strong>di</strong>agnosticato in<br />
epoca pre e neonatale, in assenza <strong>di</strong> sintomatologia. Resta, tuttavia, ancora rilevante l’incidenza dei<br />
casi che giungono all’ osservazione perché sintomatici. Per quanto riguarda la sintomatologia,<br />
questa <strong>di</strong>fferisce a seconda delle età considerate. Nei neonati il segno più importante è la presenza<br />
<strong>di</strong> una massa addominale palpabile. Almeno il 40% delle masse addominali riscontrabili nel<br />
neonato sono dovute ad una IP, nel lattante e nella prima infanzia il rilievo <strong>di</strong> una massa addominale<br />
è determinante solo in 1/3 dei casi, seguita dalle infezioni reci<strong>di</strong>vanti delle vie urinarie, clinicamente<br />
sospettabili in base alla sintomatologia, caratterizzata da febbre, anoressia, vomito, turbe<br />
gastroenteriche, ritardato accrescimento staturo-ponderale. Nel bambino più grande compaiono<br />
sintomi soggettivi: si tratta <strong>di</strong> episo<strong>di</strong> dolorosi al fianco tipo colica renale, con o senza<br />
macroematuria, <strong>di</strong>sturbi <strong>di</strong>surici, vomito. Le coliche renali sono spesso ricorrenti ed a remissione<br />
spontanea.<br />
Diagnosi<br />
Ecografia: L’avvento dell’ecografia prenatale ha portato ad un notevole incremento nella<br />
<strong>di</strong>agnostica delle anomalie del tratto urinario, la più comune delle quali è l’idronefrosi. La <strong>di</strong>agnosi<br />
prenatale <strong>di</strong> “idronefrosi” può essere sospettata ecograficamente a partire dalla 18°-20° settimana <strong>di</strong><br />
gestazione, ma è solo dopo la 22°- 24° settimana che i quadri ecografici possono <strong>di</strong>venire<br />
veramente significativi. La <strong>di</strong>agnosi prenatale <strong>di</strong> idronefrosi si basa sulla <strong>di</strong>mostrazione <strong>di</strong> cavità<br />
calico-pieliche <strong>di</strong>latate. Cistouretrografia minzionale (CUM): una CUM va sempre eseguita in tutti<br />
i neonati in cui si sospetti una IP. Tale indagine risulta fondamentale per escludere anomalie<br />
associate delle basse vie urinarie, essa inoltre consente <strong>di</strong> documentare eventuali pielectasie<br />
secondarie a reflusso vescico-ureterale. Tale con<strong>di</strong>zione viene oggi ricercata in prima istanza con la<br />
cistosonografia color-Doppler con m.d.c. Scintigrafia renale sequenziale con test al Lasix: la<br />
scintigrafia renale sequenziale con TC 99m DTPA O MAG3 è un indagine fondamentale nei casi <strong>di</strong><br />
IP perché fornisce dati precisi sulla funzione relativa del rene affetto rispetto al contro laterale sano<br />
e dati sufficientemente atten<strong>di</strong>bili sui tempi <strong>di</strong> svuotamento delle cavità renali attraverso il GPU. La<br />
scintigrafia renale è opportuno sia eseguita quanto il neonato ha almeno 3-4 settimane <strong>di</strong> vita (è<br />
necessaria una attesa maggiore se si tratta <strong>di</strong> un prematuro). Urografia endovenosa: l’urografia e.v.,<br />
oggi è stata quasi soppiantata dall’ecografia renale e dalla scintigrafia. A nostro avviso, rimane<br />
ancora un’ indagine molto importante nello stu<strong>di</strong>o dell’IP. Essa consente valutazioni quasi
solamente morfologiche, tuttavia molto precise. La <strong>di</strong>agnosi <strong>di</strong> IP è presumibile in base all’<br />
urografia, calicectasia e mancata visualizzazione dell’ uretere.<br />
Trattamento<br />
È ben noto come il 20% delle <strong>di</strong>latazioni idronefrotiche neonatali, <strong>di</strong>agnosticate in utero, non siano<br />
scintigraficamente ostruite. Gran parte <strong>di</strong> queste <strong>di</strong>latazioni, infatti scompariranno spontaneamente<br />
entro i primi due anni <strong>di</strong> vita. La funzione renale nelle IP neonatali è ben conservata nel 60% dei<br />
casi, moderatamente ridotta nel 35%, gravemente compromessa solo nel 5%, ed in questi ultimi è<br />
quasi sempre presente <strong>di</strong>splasia renale. La funzione renale nei pazienti con IP non operati e<br />
sottoposti a controlli seriati, ha mostrato <strong>di</strong> non deteriorarsi nella grande maggioranza dei casi (80-<br />
85%). È <strong>di</strong>mostrato, anche, che un certo numero <strong>di</strong> <strong>di</strong>latazioni pieliche scintigraficamente ostruite<br />
guarirà spontaneamente. Negli ultimi anni, alla luce dei dati emersi dalla letteratura relativi alla<br />
possibilità <strong>di</strong> una risoluzione spontanea e della conservazione della funzione renale anche nei casi<br />
operati non precocemente, è quin<strong>di</strong> prevalso un atteggiamento <strong>di</strong> tipo conservativo sotto<br />
monitoraggio <strong>di</strong> alcuni parametri. Al 3° mese <strong>di</strong> vita i reni che avranno una funzione renale
Megauretere Primitivo<br />
Definizione<br />
Il termine megauretere è <strong>di</strong> per se generico perché in<strong>di</strong>ca entità patologiche <strong>di</strong> <strong>di</strong>fferente eziologia<br />
(ostruttiva, refluente, mista, primitiva, secondaria) che si evidenziano come una importante<br />
<strong>di</strong>latazione dell’ uretere. Con il termine Megauretere Primitivo (MP) si esclude la presenza <strong>di</strong> RVU<br />
e i casi particolari <strong>di</strong> megauretere non ostruttivo e non refluente tipici della “Prune Belly<br />
Syndrome”.<br />
Eziopatogenesi<br />
Nel MP sembrerebbe che il tratto ureterale terminale della giunzione uretero-vescicale (GUV) per<br />
una lunghezza variabile da 0,5 a 4 cm, non trasmetta l’ onda peristaltica ureterale. Talvolta le fibre<br />
muscolari <strong>di</strong>sposte circolarmente sono ipertrofiche, mentre le fibre più esterne <strong>di</strong>sposte<br />
longitu<strong>di</strong>nalmente sono scarsamente rappresentate. Il risultato <strong>di</strong> tale alterata struttura è in<strong>di</strong>cato<br />
come la possibile causa dell’ ostruzione<br />
Incidenza<br />
Il MP è nettamente più frequente nel sesso maschile e nel lato sinistro ed è bilaterale nel 12% dei<br />
casi. Nel 9% si associa una agenesia renale contro laterale. È stata più volte segnalata familiarità<br />
della malformazione.<br />
Classificazione<br />
La classificazione prevede 3 categorie <strong>di</strong> megauretere: refluente,<br />
ostruttivo, non refluente non ostruttivo. Ciascuna categoria è, a sua<br />
volta, sud<strong>di</strong>visa in forma primitiva e forma secondaria. La categoria<br />
del megauretere ostruttivo comprende: ostruzione intrinseca della<br />
GUV, senza altre patologie (MP), ostruzione secondaria ad altre<br />
patologie quali ostruzioni cervicoureterali, vescica neurologica,<br />
ostruzioni estrinseche retro peritoneali. Il MP è quin<strong>di</strong> definibile come un uretere in vario grado<br />
<strong>di</strong>latato a monte della GUV, in assenza <strong>di</strong> anomalie anatomiche, funzionali od organiche, congenite<br />
o acquisite del basso apparato urinario. Una classificazione in gra<strong>di</strong> è stata proposta da Pfister ed<br />
Hendren e prevede 3 forme: MP <strong>di</strong> grado moderato quando la <strong>di</strong>latazione è limitata solo al tratto<br />
ureterale terminale, MP <strong>di</strong> grado me<strong>di</strong>o quando la <strong>di</strong>latazione è evidente a livello <strong>di</strong> tutto l’ uretere,<br />
mo<strong>di</strong>ca a livello della pelvi e minima o assente a livello dei calici, MP <strong>di</strong> grado severo quando è<br />
presente una grave <strong>di</strong>latazione con tortuosità sia ureterale (dolicomegauretere) che pielocaliceale<br />
(idroureteronefrosi).
Quadro Clinico<br />
Nella prima e nella seconda infanzia l’ esor<strong>di</strong>o sintomatico mostra il quadro tipico delle uropatie<br />
ostruttive che può comprendere: infezioni delle alte e delle basse vie urinarie, ematuria, massa<br />
palpabile, dolori addominali o al fianco, mentre quando il MP è bilaterale o in rene unico può<br />
manifestarsi con i segni dell’ insufficienza renale acuta o cronica.<br />
Diagnosi<br />
L’ esame strumentale <strong>di</strong> approccio è l’ ecografia che consente la <strong>di</strong>agnosi<br />
generica <strong>di</strong> megauretere anche in epoca prenatale. La cistouretrografia<br />
minzionale, quando esclude la presenza <strong>di</strong> RVU e <strong>di</strong> patologia ostruttiva<br />
cevicouretrale, circoscrive per esclusione la <strong>di</strong>agnosi al solo MP. Esame<br />
strumentale tuttora fondamentale in caso <strong>di</strong> MP è l’urografia e. v. che<br />
evidenzia: il grado <strong>di</strong> <strong>di</strong>latazione dell’ uretere che, in caso <strong>di</strong> MP, deve comunque<br />
riguardare il tratto terminale dell’uretere, per poi estendersi verso l’alto per tutta la<br />
sua lunghezza, con tortuosità più o meno marcata, fino a coinvolgere la pelvi ed i<br />
calici a seconda della gravità, l’immagine “a coda <strong>di</strong> topo” che il mdc <strong>di</strong>segna nel<br />
tratto terminale giunzionale. Il grado <strong>di</strong> calicopielectasia associata con eventuale<br />
riduzione dell’ in<strong>di</strong>ce cortico-midollare; la più o meno pronta captazione ed eliminazione del mdc,<br />
che consente un primo giu<strong>di</strong>zio sulla funzione renale e quin<strong>di</strong>, sulla presenza e sul grado del danno<br />
parenchimale. La scintigrafia renale <strong>di</strong>namica resta un’indagine fondamentale in casi <strong>di</strong> MP perché<br />
è in grado <strong>di</strong> stabilire la funzione relativa del rene affetto rispetto al contro laterale sano e inoltre<br />
con il test al Lasix è possibile stabilire il grado <strong>di</strong> pervietà della GVU.<br />
Terapia<br />
Nei bambini giunti con sintomi tipici della uropatia ostruttiva o infezione delle vie urinarie e trovati<br />
essere portatori <strong>di</strong> MP, l’in<strong>di</strong>cazione all’ intervento chirurgico è semplice, logica e doverosa.<br />
L’in<strong>di</strong>cazione chirurgica, invece, è meno palese nei bambini asintomatici. In un MP asintomatico<br />
parametri importanti per l’ in<strong>di</strong>cazione chirurgica sono la riduzione della funzione renale del lato<br />
affetto rispetto al contro laterale e il grado <strong>di</strong> <strong>di</strong>latazione calicopielica. In generale una maggiore<br />
aggressività viene consigliata nei casi <strong>di</strong> MP bilaterale o in rene unico. Si considera in<strong>di</strong>cazione<br />
all’intervento chirurgico una riduzione maggiore del 10 per cento rispetto al teorico 50% <strong>di</strong> lavoro<br />
previsto per il rene <strong>di</strong> un singolo lato. Con dati <strong>di</strong> funzione percentuale simmetrica tra i due reni o<br />
con <strong>di</strong>fferenza inferiore al 10% quando calici e pelvi sono mo<strong>di</strong>camente <strong>di</strong>latati si consiglia attesa<br />
vigile con profilassi <strong>di</strong>sinfettante e in accordo con il pe<strong>di</strong>atra verifica clinica, analitica ed ecografica<br />
ogni 3-4 mesi nel primo anno, ogni 6 mesi nel secondo e terzo anno.
La scintigrafia renale viene ripetuta entro il terzo anno. È importante ottenere una graduale<br />
riduzione della <strong>di</strong>latazione delle vie urinarie fino a quasi normalizzazione. Il dato <strong>di</strong> non<br />
peggioramento è in<strong>di</strong>cazione all’ intervento dopo congrua attesa (3 anni circa). L’intervento<br />
chirurgico per MP prevede l’accesso extraperitoneale alla vescica, isolamento intravescicale o più<br />
spesso intrra ed extra vescicale del megauretere con sua rettificazione dopo avere eliminato le<br />
eventuali tortuosità; l’accorciamento dell’uretere per la porzione <strong>di</strong>stale eccedente il livello della<br />
sinfisi pubica e l’eventuale rimodellamento longitu<strong>di</strong>nale terminale con reimpianto ureterovescicale<br />
antireflusso con tecnica <strong>di</strong> Cohen.
Reflusso vescico-ureterale (RVU)<br />
Definizione<br />
Il passaggio retrogrado <strong>di</strong> urina dalla vescica nell'uretere, verso le cavità renali, viene definito<br />
“reflusso vescicoureterale” (RVU). Il RVU può essere “primitivo”, cioè conseguenza <strong>di</strong> una<br />
malformazione o <strong>di</strong> un ritardo <strong>di</strong> sviluppo della giunzione ureterovescicale (GUV), oppure<br />
“secondario” qualora questa, costituzionalmente normale, perda la propria competenza a causa <strong>di</strong><br />
fattori patologici, congeniti od acquisiti, vescicali od uretrali <strong>di</strong> tipo anatomico o funzionale (ad es.<br />
valvole dell'uretra posteriore, vesciche neurogene da spina bifida, etc..). Il RVU rappresenta<br />
l'uropatia più frequente in età pe<strong>di</strong>atrica. Il trattamento del RVU (chirurgico o me<strong>di</strong>co-conservativo)<br />
è necessario per la prevenzione e la terapia delle infezioni delle vie urinarie e dei <strong>di</strong>sturbi<br />
minzionali, che sono conseguenza del reflusso, e per la prevenzione del danno e dell'ulteriore<br />
danneggiamento renale causati dal reflusso e dall'infezione ascendente.<br />
Incidenza<br />
L'incidenza del RVU in portatori <strong>di</strong> infezione urinaria varia dal 10% al 30%. Il RVU è<br />
complessivamente più frequente nel sesso femminile (58%). In epoca neonatale è molto più<br />
frequente nel maschio (80-90%) ed è quasi sempre bilaterale. Il RVU, se monolaterale, pre<strong>di</strong>lige il<br />
lato sinistro rispetto al destro. Da sottolineare è la familiarità del RVU che necessita <strong>di</strong> essere<br />
sempre indagata (si tratta <strong>di</strong> una ere<strong>di</strong>tarietà genetica, autosomica dominante con penetranza<br />
incompleta).<br />
RVU primitivo<br />
In con<strong>di</strong>zioni fisiologiche l'urina, spinta dall'attività peristaltica delle alte vie urinarie, scende verso<br />
il basso per raggiungere il serbatoio vescicale. Un corretto funzionamento della GUV impe<strong>di</strong>sce<br />
all'urina contenuta in vescica <strong>di</strong> risalire nell'uretere verso il rene. Le strutture anatomiche che, con<br />
meccanismo valvolare, consentono un flusso uni<strong>di</strong>rezionale e impe<strong>di</strong>scono il reflusso, sono le<br />
porzioni prevescicale, intramurale e sottomucosa dell'uretere terminale, la fascia <strong>di</strong> Waldeyer, il<br />
trigono superficiale e profondo e la base vescicale, che svolge il ruolo <strong>di</strong> sostegno. L'integrità<br />
anatomica delle singole strutture della GUV e delle loro reciproche connessioni assicurano<br />
l'efficienza della valvola. Il meccanismo valvolare della giunzione ureterovescicale è<br />
principalmente passivo, ma coesiste, tuttavia, una componente attiva muscolare. L'azione passiva<br />
antireflusso è data dalla pressione intravescicale, che schiaccia il tratto sottomucoso dell'uretere sul<br />
piano muscolare sottostante; l'azione attiva antireflusso è data dalla contrazione delle fibre<br />
longitu<strong>di</strong>nali dell'uretere intravescicale e determinano la chiusura del meato. Stu<strong>di</strong> istologici hanno<br />
<strong>di</strong>mostrato l'associazione del RVU a un trigono debole, poco delineato e mal sviluppato e ad un<br />
uretere ipoplasico.
Il danno renale<br />
Pielonefrite<br />
Il RVU è la causa più importante <strong>di</strong> pielonefrite cronica non ostruttiva, tanto che questo termine può<br />
essere sostituito dalla <strong>di</strong>zione “nefropatia da reflusso”. L'infezione delle basse vie urinarie senza<br />
RVU sembrerebbe essere <strong>di</strong>fficilmente in grado <strong>di</strong> determinare un danno renale, mentre è<br />
controverso se il RVU senza infezione possa provocare una cicatrice renale. Nella pratica,<br />
comunque, le due componenti, e cioè RVU ed infezione delle vie urinarie, coesistono ed insieme<br />
minacciano il rene, l'organo nobile dell'apparato urinario, che detta la prognosi della malattia. La<br />
<strong>di</strong>mostrazione <strong>di</strong> una cicatrice pielonefritica è, in età pe<strong>di</strong>atrica, quasi sempre seguita dalla<br />
<strong>di</strong>mostrazione <strong>di</strong> un RVU. Ad un RVU grave si associa più spesso una nefropatia grave. La prima e<br />
l'inizio della seconda infanzia sono il periodo più critico per l'evoluzione del danno renale da<br />
reflusso.<br />
Displasia renale<br />
Accanto alla componente della nefropatia dovuta al RVU, comunemente ritenuta più importante, <strong>di</strong><br />
tipo acquisito, (reflusso-infezione-cicatrice renale), bisogna prendere in considerazione anche la<br />
componente congenita., che non è dovuta al reflusso, ma che con questo coesiste. Questa<br />
componente, particolarmente consistente e maggiormente supponibile nei reflussi <strong>di</strong> grado<br />
maggiore e scoperti molto precocemente, è rappresentata dalla <strong>di</strong>splasia renale.<br />
Classificazione<br />
Il RVU viene sud<strong>di</strong>viso, per convenzione internazionale, in 5 gra<strong>di</strong> sulla base della CUM.<br />
1°grado – reflusso in uretere sottile, incompleto: cioè il mezzo <strong>di</strong> contrasto ra<strong>di</strong>opaco refluisce dalla<br />
vescica nell'uretere, ma non raggiunge la pelvi ed i calici renali.<br />
2°grado – reflusso completo, con uretere e cavità renali non <strong>di</strong>latate.<br />
3°grado – reflusso completo, con mo<strong>di</strong>ca <strong>di</strong>latazione dell'uretere e delle cavità renali.<br />
4°grado – reflusso completo, con cospicua <strong>di</strong>latazione dell'uretere e delle cavità renali.<br />
5°grado – reflusso completo. Con massima <strong>di</strong>latazione e tortuosità dell'uretere ed importante<br />
idronefrosi.<br />
Quadro clinico<br />
Non esiste una sintomatologia specifica del RVU primitivo,<br />
che si manifesta, nella maggioranza dei casi, con i sintomi<br />
dell'infezione delle vie urinarie. Nel RVU <strong>di</strong> grado maggiore<br />
può verificarsi il fenomeno della doppia minzione: il bambino<br />
svuota la propria vescia in parte all'esterno attraverso l'uretra<br />
ed in parte nell'uretere <strong>di</strong>latato e sede del reflusso; subito dopo
aver terminato la minzione, dall'uretere si riversa in vescica una quantità tale <strong>di</strong> urina da provocare<br />
nuovamente il desiderio <strong>di</strong> mingere. Quando l'albero urinario non è <strong>di</strong>latato, un RVU, che <strong>di</strong>stenda<br />
acutamente l'uretere e la pelvi, può provocare dolore, specie durante la minzione allorché il reflusso<br />
si manifesta o si rinforza. La doppia minzione e la colica ureterale sono tuttavia sintomi d'esor<strong>di</strong>o<br />
piuttosto infrequenti, ed anzi è giusto sottolineare come il quadro clinico sia <strong>di</strong> solito subdolo ed<br />
aspecifico e come, per giungere alla <strong>di</strong>agnosi, non debba essere trascurato alcun segno che possa far<br />
sospettare un'infezione delle vie urinarie.<br />
Diagnosi<br />
Posto il sospetto clinico ed eseguiti i normali esami per valutare la presenza dell'infezione e la<br />
funzione renale, l'iter <strong>di</strong>agnostico deve necessariamente comprendere la cistouretrografia<br />
minzionale (CUM). Lo stu<strong>di</strong>o cistouretrografico consente <strong>di</strong> stabilire la presenza ed il grado del<br />
RVU e <strong>di</strong> escludere anomalie vescicouretrali associate (importante, nei due sessi, è lo stu<strong>di</strong>o del<br />
profilo uretrale in proiezione laterale!). Per lo stu<strong>di</strong>o, invece, del quadro renale, cioè per rilevare<br />
l'eventuale presenza ed il grado del danno renale (nefropatia da reflusso), le scelte possono essere<br />
varie. L'urografia e.v. resta un esame molto atten<strong>di</strong>bile e pratico ma, oggi è poco usato per la<br />
quantità <strong>di</strong> ra<strong>di</strong>azioni cui è sottoposto il paziente e per il rischio <strong>di</strong> reazioni allergiche. L'ecografia<br />
renale e la scintigrafia renale parenchimale (DMSA), presentano vantaggi notevoli rispetto alla<br />
urografia e.v.. In caso, comunque, <strong>di</strong> referto ecografico <strong>di</strong> assoluta certezza <strong>di</strong> normalità delle alte<br />
vie urinarie e dei profili renali, riteniamo si possa non dare in<strong>di</strong>cazione alcuna né alla urografia e.v.,<br />
né al DMSA. In caso <strong>di</strong> rilievo ecografico <strong>di</strong> cicatrice pielonefritica la scelta tra urografia e.v. e<br />
DMSA sarà sicuramente a favore della scintigrafia renale DMSA. La cistouretroscopia, infine, in<br />
considerazione della necessità del ricovero e dell'anestesia generale, ma anche per la scarsa<br />
obiettività dei dati ottenibili, riteniamo abbia perso ogni significato prognostico.<br />
Terapia<br />
Il trattamento del RVU primitivo è argomento ampiamente <strong>di</strong>battuto tra i fautori della terapia<br />
me<strong>di</strong>co-conservativa ed i sostenitori della correzione chirurgica. Come già detto, ci si trova <strong>di</strong> fronte<br />
ad una anomalia strutturale della GUV responsabile della risalita delle urine verso il rene. Come<br />
conseguenza del reflusso si può verificare un'infezione delle vie urinarie. Il RVU infetto può essere<br />
causa <strong>di</strong> danno renale pilonefritico; il RVU sterile, invece, non provocherebbe nefropatia. Altra<br />
importante premessa è che l'anomalia della GUV può essere transitoria (ritardo <strong>di</strong> formazione<br />
invece che stabile malformazione) e la maturazione della GUV può comportare la progressiva,<br />
spontanea scomparsa del reflusso. Ancora, malgrado una efficace terapia me<strong>di</strong>ca o chirurgica è<br />
possibile assistere nel tempo, pur se <strong>di</strong> rado, al peggioramento della nefropatia da reflusso.
Il RVU pre<strong>di</strong>spone entrambi i sessi (in particolare quello femminile) all'infezione delle vie urinarie<br />
e la persistenza del RVU è particolarmente rischiosa in gravidanza.<br />
Terapia me<strong>di</strong>co-conservativa<br />
Si basa sul principio che sottoponendo il soggetto a terapia <strong>di</strong>sinfettante (preventiva o mirata, a cicli<br />
o continua, etc. a seconda delle preferenze) si rende innocuo il reflusso perché sterilizzato, dando<br />
eventualmente il tempo alla GUV <strong>di</strong> maturare, determinando la scomparsa spontanea del RVU. Il<br />
trattamento avrebbe una efficacia <strong>di</strong>mostrata in alta percentuale (fino all'80% dei casi nell'uretere<br />
non <strong>di</strong>latato e fino al 40% dei casi nell'uretere <strong>di</strong>latato). Nei pazienti più giovani (sotto i 4 anni), con<br />
RVU <strong>di</strong> grado minore, le probabilità <strong>di</strong> guarigione definitiva sono accettabilmente buone in breve<br />
tempo (12-18 mesi) mentre nei pazienti più gran<strong>di</strong> e con reflusso <strong>di</strong> grado maggiore la guarigione è<br />
teoricamente possibile, ma in un periodo lungo <strong>di</strong> vari anni e comunque sempre in piccola<br />
percentuale. Nel corso del trattamento conservativo, a maggior ragione se è già presente un danno<br />
renale, il paziente deve sottoporsi a frequenti controlli me<strong>di</strong>ci e perio<strong>di</strong>camente devono essere<br />
eseguiti esami <strong>di</strong> laboratorio ed indagini strumentali.<br />
Terapia chirurgica<br />
Le attuali tecniche chirurgiche <strong>di</strong> reimpianto ureterovescicale antireflusso consentono <strong>di</strong><br />
raggiungere percentuali <strong>di</strong> successo imme<strong>di</strong>ato (cioè dopo il primo e definitivo intervento) fino al<br />
99% nel reflusso in un uretere non <strong>di</strong>latato o <strong>di</strong>latato mo<strong>di</strong>camente, che rappresenta la grande<br />
maggioranza dei casi, e fino al 90% nel reflusso in uretere molto <strong>di</strong>latato, che richiede anche il<br />
rimodellamento longitu<strong>di</strong>nale dell'uretere terminale. La porzione sottomucosa dell'uretere<br />
intravescicale è la componete essenziale del meccanismo antireflusso <strong>di</strong> una GUV<br />
normoconformata. Nel RVU questo importante tratto ureterale è assente o solo modestamente<br />
rappresentato e l'uretere si inserisce in vescia quasi realizzando un'anastomosi <strong>di</strong>retta, avendo quin<strong>di</strong><br />
perduto il caratteristico percorso obliquo. In una GUV normale le pressioni endovescicali che si<br />
raggiungono durante la minzione schiacciano l'uretere sottomucoso sino a farne collabire le pareti<br />
ed impe<strong>di</strong>scono il reflusso d'urina; nella GUV malformata, per l'assenza o l'insufficienza del tratto<br />
sottomucoso, la pressione minzionale scatena, invece, il reflusso. Tutte le tecniche antireflusso si<br />
basano sull'essenziale principio <strong>di</strong> ripristinare un sufficiente tratto ureterale intravescicale e<br />
sottomucoso, garantendo alla stesso tempo una adeguata base <strong>di</strong> sostegno all'uretere.<br />
Tecnica <strong>di</strong> Cohen<br />
Il reimpianto antireflusso con tunnel sottomucoso trasversale e transtrigonale secondo Cohen, è la<br />
meto<strong>di</strong>ca chirurgica attualmente più affidabile in assoluto, più utilizzata al mondo. La tecnica <strong>di</strong><br />
Cohen comporta l'isolamento dell'uretere, la realizzazione del tunnel trasversale, trantrigonale tra
mucosa e muscolo, l'alloggiamento al suo interno dell'uretere, la sezione della parte eccedente <strong>di</strong><br />
uretere <strong>di</strong>stale e l'anastomosi tra uretere e vescica.<br />
Tecnica endoscopica<br />
Il principio della terapia endoscopica non si <strong>di</strong>scosta da quanto in<strong>di</strong>cato per la chirurgia “a cielo<br />
aperto”: si esegue l'iniezione endoscopica endovescicale, sottoureterale <strong>di</strong> una sostanza (DIFLAX)<br />
che possa creare un solido supporto al <strong>di</strong> sotto dell'uretere intravescicale (l'uretere terminale ottiene<br />
un' allungamento della porzione intravescicale, cioè della parte attiva nel meccanismo antireflusso.<br />
Comportamento personale<br />
Stabilito, come è prassi per ogni patologia e per tutte le età, che ogni caso merita valutazioni e<br />
decisioni in<strong>di</strong>viduali, in pratica, volendo generalizzare, si può <strong>di</strong>re che un RVU primitivo <strong>di</strong> 1° e 2°<br />
grado con assente o molto modesto danno renale dovrebbe essere, in prima battuta, <strong>di</strong> pertinenza<br />
me<strong>di</strong>ca. Un RVU <strong>di</strong> 3° e 4° grado sintomatico o non e con più o meno evidente nefropatia da<br />
reflusso deve essere, invece, avviato alla correzione chirurgica. Un RVU <strong>di</strong> 5° grado, quasi sempre<br />
associato a cospicuo danno renale e sintomatologia generale e locale. È <strong>di</strong> imme<strong>di</strong>ata pertinenza<br />
chirurgica. Molta importanza ha, in queste considerazione, l'età del paziente: al <strong>di</strong> sotto dei 2-3 anni<br />
un reflusso modesto ha buone probabilità <strong>di</strong> guarigione spontanea; al <strong>di</strong> sopra dei 5-6 anni un RVU<br />
importante offre invece scarse possibilità al trattamento conservativo. Inoltre non riteniamo in<br />
nessun caso urgente una chirurgia antireflusso in un neonato, pur in presenza <strong>di</strong> reflusso <strong>di</strong> grado<br />
elevato se asintomatico (screening). Sempre nel caso specifico del neonato affetto da RVU, molta<br />
attenzione va riservata alla profilassi che in questa epoca della vita, così pre<strong>di</strong>sposta alla<br />
pielonefrite, deve essere condotta con particolare efficacia onde garantire la sterilità delle urine.<br />
Esistono alcune con<strong>di</strong>zioni anatomiche, che denunciano una malformazione evidente della GUV –<br />
quali il doppio <strong>di</strong>stretto pieloureterale completo (doppio meato in vescica) e l'extravescicalizzazione<br />
estrema dell'uretere per presenza <strong>di</strong> un <strong>di</strong>verticolo paraureterale (<strong>di</strong> Hutch), che da sempre vengono<br />
considerate ostative alla possibilità <strong>di</strong> una guarigione spontanea e, quin<strong>di</strong> autorizzano la correzione<br />
chirurgica. Altro segno prognostico negativo, questa volta riferito alla possibile evoluzione <strong>di</strong> una<br />
cicatrice renale. È certamente la <strong>di</strong>mostrazione ra<strong>di</strong>ologica <strong>di</strong> un reflusso intrarenale, che in ogni<br />
caso porta o ad una terapia <strong>di</strong>sinfettante più aggressiva o alla precoce correzione chirurgica.
Valvole dell’uretra posteriore (VPU)<br />
Definizione<br />
Le valvole dell’uretra posteriore (VPU) rappresentano la più frequente malformazione ostruttiva<br />
uretrale maschile. Le forme più gravi <strong>di</strong> VPU causano una nefropatia che rappresenta una delle più<br />
frequenti cause <strong>di</strong> insufficienza renale terminale in età pe<strong>di</strong>atrica. Le VPU sono formazioni<br />
endoluminali dell’ uretra posteriore maschile. Sono situate <strong>di</strong> regola <strong>di</strong>stalmente al verum<br />
montanum e prossimalmente allo sfintere uretrale esterno. Risultano costituite da epitelio <strong>di</strong><br />
transizione e da tessuto connettivo. Foggiate a “nido <strong>di</strong> ron<strong>di</strong>ne” con concavità prossimale,<br />
ostacolano più o meno gravemente il flusso urinario uretrale e <strong>di</strong> conseguenza, lo svuotamento della<br />
vescica. Si presentano come strutture “a lembi” (2 o 3) oppure “a <strong>di</strong>aframma”, <strong>di</strong> solito sottili,<br />
variamente protrudenti all’ interno del lume uretrale.<br />
Incidenza<br />
L’incidenza <strong>di</strong> VPU è compresa tra 1/8.000 e 1/25.000 nati vivi, ma questo è un dato che si riferisce<br />
solo ai casi più eclatanti <strong>di</strong> ostruzione uretrale. Nel 50% dei casi la <strong>di</strong>agnosi viene posta nel primo<br />
anno <strong>di</strong> vita, tuttavia, a causa <strong>di</strong> un esor<strong>di</strong>o tar<strong>di</strong>vo della sintomatologia clinica, è possibile che la<br />
<strong>di</strong>agnosi venga posta più tar<strong>di</strong>vamente.<br />
Eziopatogenesi<br />
Per superare l’ostacolo al deflusso dell’ urina, che si manifesta durante la minzione, il detrusore (il<br />
muscolo della vescica) va incontro ad uno stato <strong>di</strong> ipertrofia che è <strong>di</strong>rettamente proporzionale al<br />
grado <strong>di</strong> ostruzione. In rapporto al grado <strong>di</strong> ostruzione possiamo <strong>di</strong>stinguere due forme <strong>di</strong> VPU:<br />
Quadro clinico<br />
Forme gravi <strong>di</strong> VPU. In queste forme a causa dell’elevato grado <strong>di</strong> ostruzione al deflusso dell’ urina<br />
le pareti vescicali vanno incontro ad una spiccata ipertrofia (vescica c.d. “da lotta” o “a colonne”).<br />
Inoltre, vengono raggiunte pressioni endovescicali elevate, con ripercussioni gravi su tutto l’albero<br />
urinario. In queste forme più gravi l’ uretra prostatica, <strong>di</strong>latata ed allungata (a volte in maniera<br />
notevole) è compresa tra due punti <strong>di</strong> spiccato restringimento, che sono il collo vescicole<br />
ipertrofico, prossimalmente, e le valvole <strong>di</strong>stalmente. In virtù delle notevoli <strong>di</strong>mensioni che la<br />
vescica può assumere viene anche definita dagli ecografisti come “megavescica”. In queste<br />
con<strong>di</strong>zioni gli ureteri, la pelvi e i calici renali si svuotano con <strong>di</strong>fficoltà e si <strong>di</strong>latano<br />
progressivamente. Molto spesso si verifica un reflusso vescicoureterale (RVU) secondario; nella<br />
maggior parte dei casi viene interessato un solo uretere (più spesso il sinistro), meno frequenti ma<br />
più gravi, soni i casi <strong>di</strong> VUP con RVU bilaterale. A livello renale è possibile riscontrare gra<strong>di</strong><br />
<strong>di</strong>fferenti <strong>di</strong> danno per il sovrapporsi della <strong>di</strong>splasia (<strong>di</strong> tipo microcistico con danno maggiore a<br />
livello della corticale renale) e dell’ idronefrosi.
Forme minori <strong>di</strong> VPU Nelle forme minori <strong>di</strong> VPU non si riscontrano, in<br />
genere, particolari conseguenze a carico della vescica e delle vie urinarie<br />
superiori. Tuttavia tali forme possono compromettere l’acquisizione <strong>di</strong> una<br />
fisiologica e coor<strong>di</strong>nata <strong>di</strong>namica vescicale e possono accompagnarsi ad<br />
enuresi, frequenza ed urgenza minzionale, piccola incontinenza <strong>di</strong>urna (spesso<br />
da urgenza). In questi casi l’eventuale presenza <strong>di</strong> RVU può essere interpretato come un fenomeno<br />
primitivo e non secondario, a meno che non si presuma che la presenza dell’ostacolo valvolare<br />
minore sia la causa <strong>di</strong> una <strong>di</strong>sfunzione vescicale (vescica instabile), alla quale il reflusso potrebbe<br />
essere secondario. La sintomatologia è strettamente correlata con il grado <strong>di</strong> ostruzione che le<br />
valvole determinano e quin<strong>di</strong> con le ripercussioni che questo ostacolo causa sull’albero urinario. Ne<br />
consegue uno spettro <strong>di</strong> possibilità i cui estremi sono identificabili nella insufficienza renale e, all’<br />
estremo opposto, in modeste <strong>di</strong>sfunzioni minzionali. Generalmente la gravità del quadro clinico è<br />
inversamente proporzionale all’età della <strong>di</strong>agnosi e, quanto più serrata è l’ostruzione tanto più grave<br />
e precoce è l’esor<strong>di</strong>o clinico. Inoltre gli screening prenatali e neonatali sono in grado <strong>di</strong> in<strong>di</strong>viduare<br />
un numero cospicuo <strong>di</strong> casi prima che possano <strong>di</strong>ventare sintomatici. La sintomatologia può essere<br />
esaminata separatamente nelle <strong>di</strong>verse epoche pe<strong>di</strong>atriche.<br />
Neonato Nell’ 80% dei casi all’ esame obiettivo <strong>di</strong> un neonato maschio è possibile palpare a livello<br />
sovrapubico una massa rappresentata dalla vescica ipertrofica. A volte si può essere in grado <strong>di</strong><br />
apprezzare l’aumento <strong>di</strong> volume dei reni. In un terzo dei casi l’esor<strong>di</strong>o può essere rappresentato da<br />
una grave insufficienza renale (iperazotemia, iponatriemia, iperkalemia, <strong>di</strong>sidratazione ed acidosi).<br />
Questi pazienti sono in imminente pericolo <strong>di</strong> vita. In alcuni rari casi, una perforazione vescicale o,<br />
molto più spesso, una perforazione renale causano uno stravaso <strong>di</strong> urina, che può raccogliersi nello<br />
spazio retroperitoneale, formando una pseudocisti urinosa, oppure ancora passare in cavità pleurica<br />
dando un versamento pleurico urinoso. La minzione del neonato è francamente anormale; il mitto,<br />
appare sottile, debole, o al contrario, sotto pressione, intermittente, preceduto e seguito da<br />
gocciolamento ed accompagnato da sforzo. La ritenzione urinaria è rara. In un quinto dei casi c’è<br />
infezione delle vie urinarie. Il quadro clinico può essere dominato da una sintomatologia generale<br />
non urologica con <strong>di</strong>stensione addominale, arresto della crescita, vomito, <strong>di</strong>arrea, anoressia e<br />
anemia. Anche se raramente un <strong>di</strong>stress respiratorio, accompagnato da pneumotorace o<br />
pneumome<strong>di</strong>astino, può essere l’esor<strong>di</strong>o <strong>di</strong> VPU.<br />
Lattante L’infezione delle vie urinarie e sintomi minzionali rappresentano i sintomi d’esor<strong>di</strong>o del<br />
lattante con VPU. Tra i sintomi non urinari, vanno ricordati: l’arresto o la mancata crescita, vomito<br />
e febbre <strong>di</strong> origine sconosciuta, la <strong>di</strong>stensione addominale, l’anemia, l’ipertensione arteriosa e<br />
l’irritabilità.
Età prescolare e scolare<br />
Nell’età prescolare e scolare sono frequenti sintomi quali minzione “<strong>di</strong>fficile” e che si avvale del<br />
torchio addominale, inizio stentato del mitto, minzione goccia a goccia, mitto debole, incontinenza.<br />
Occasionalmente sono descritte la ritenzione urinaria e l’ematuria.<br />
Diagnosi<br />
Diagnostica prenatale<br />
L’ecografia rappresenta una valida meto<strong>di</strong>ca nella <strong>di</strong>agnosi prenatale <strong>di</strong> VPU. Infatti già intorno alla<br />
13-20 settimana sono evidenti i segni dell’ ostruzione: megavescica, idroureteronefrosi ed, in alcuni<br />
casi, l’uretra prossimale <strong>di</strong>latata.<br />
Diagnostica post-natale<br />
In assenza <strong>di</strong> <strong>di</strong>agnosi prenatale nei pazienti con sospetto <strong>di</strong> VUP la prima<br />
indagine da eseguire è l’ecografia del rene e delle vie urinarie che spesso<br />
consente una precisa <strong>di</strong>agnosi. La cistografia minzionale è utile nella conferma<br />
<strong>di</strong>agnostica e per escludere la presenza <strong>di</strong> un eventuale reflusso<br />
vescicoureterale. Per valutare la morfologia e la funzione dell’apparato urinario<br />
e per in<strong>di</strong>viduare eventuali malformazioni associate è utile eseguire anche un’<br />
urografia e. v. Nel follow-up è utile la scintigrafia renale che consente <strong>di</strong> valutare nel tempo la<br />
funzione renale. L’endoscopia permette <strong>di</strong> valutare le caratteristiche morfologiche delle valvole e <strong>di</strong><br />
procedere alla loro ablazione.<br />
Terapia<br />
Nel neonato asintomatico si può procedere con la <strong>di</strong>sostruzione uretrale<br />
endoscopica. Nel neonato o lattante sintomatico, con con<strong>di</strong>zioni generali<br />
scadenti, è necessario posizionare un catetere “per uretram” o per via<br />
sovra pubica percutanea, al fine <strong>di</strong> derivare le urine vescicali. Talvolta le<br />
con<strong>di</strong>zioni generali del paziente sono talmente gravi (sepsi, insufficienza<br />
renale, <strong>di</strong>sidratazione) da richiedere il ricovero in terapia intensiva<br />
neonatale. La <strong>di</strong>sostruzione uretrale rappresenta spesso l’unico e sufficiente trattamento delle VPU.<br />
La resezione endoscopica delle VPU prevede un’incisione della “vela” valvolare in alcuni punti<br />
critici e consente <strong>di</strong> ottenere l’ostruzione valvolare senza la totale asportazione dei lembi o del<br />
<strong>di</strong>aframma.
Bibliografia<br />
1. Mark C Adams, W.Hardy Hendren :Megaureter and Prune Belly Sindrome. In Pe<strong>di</strong>atric<br />
Surgery 6 th ed.2006 Grosfeld et al.eds Cap 114 pagg 1771-1780<br />
2. Byron D.Joyner, Michael E. Mitchell: Ureteropelvic Junction Obstruction. In Pe<strong>di</strong>atric<br />
Surgery 6 th ed.2006 Grosfeld et al.eds Cap 111 pagg 1723-1737<br />
3. GianBattista Parigi. <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong>.Cap 8. Ed Masson
Patologie Malformative <strong>di</strong> interesse chirurgico<br />
(Atresia dell’esofago, Ernia <strong>di</strong>aframmatica congenita, Onfalocele e Gastroschisi)<br />
Francesco Arena, Gianfranco Scalfari, Emanuela Santacaterina, Tiziana Russo, Giorgio Lamberti,<br />
Angela Simona Montalto, Roberta Gentile, Carmelo Romeo<br />
Cattedra <strong>di</strong> <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Dipartimento <strong>di</strong> Scienze Pe<strong>di</strong>atriche Me<strong>di</strong>che e Chirurgiche<br />
Atresia dell’esofago<br />
Definizione<br />
Università <strong>di</strong> Messina<br />
L'atresia esofagea (AE) è una patologia congenita caratterizzata dalla mancata formazione <strong>di</strong> un<br />
segmento interme<strong>di</strong>o <strong>di</strong> esofago. In circa il 90% dei casi coesiste un'anomala comunicazione tra<br />
uno dei due monconi esofagei (nella maggior parte dei casi il moncone inferiore) e la trachea<br />
(fistola tracheo-esofagea FTE).<br />
Embriologia<br />
L'esofago e le vie aeree hanno un progenitore comune il primitivo tubo intestinale superiore<br />
presente già nell'embrione <strong>di</strong> 19 giorni ed esteso dal faringe a quello che <strong>di</strong>venterà lo stomaco. La<br />
porzione ventrale <strong>di</strong> questo tubo darà luogo alle vie aeree, la porzione dorsale all'esofago.<br />
Eziopatogenesi<br />
Il meccanismo patogenetico alla base dell'atresia è poco chiaro, anche se verosimilmente si può<br />
attribuire ad una <strong>di</strong>splasia assiale del mesoderma. Di più facile interpretazione è la modalità con<br />
cui si forma la fistola tracheo-esofagea: mancata separazione dell'intestino primitivo (foregut) in<br />
una porzione ventrale (trachea) ed una dorsale (esofago). L'eziologia è per tutt'ora sconosciuta.<br />
Classificazione anatomica<br />
L'AE può presentarsi con un ampio spettro <strong>di</strong> varianti anatomiche (Fig. 1).<br />
I<br />
IV<br />
Fig. 1<br />
III<br />
II<br />
V<br />
La classificazione più utilizzata è quella proposta da Ladd<br />
e Gross che prevede cinque principali tipi anatomici:<br />
TIPO I: Rappresenta circa il 5% dei casi. Tra i due<br />
monconi esofagei esiste un long-gap e non esiste alcuna<br />
comunicazione con l'albero bronchiale. In questo tipo <strong>di</strong><br />
AE spesso non è possibile un' anastomosi primaria tra i<br />
due monconi.<br />
TIPO II: Tra i due monconi esofagei esiste un long- gap.<br />
In questo tipo <strong>di</strong> AE esiste una fistola breve e ristretta che
origina dal moncone esofageo superiore e termina <strong>di</strong>rettamente in trachea.<br />
TIPO III: Rappresenta la forma più frequente (85% dei casi). Il moncone esofageo superiore è<br />
identificabile a livello della terza vertebra toracica e può, occasionalmente, avere una parete<br />
comune con la parete tracheale posteriore. Il moncone esofageo inferiore comunica con la trachea,<br />
il più delle volte a livello della carena.<br />
TIPO IV: Variante anatomica estremamente rara, caratterizzata dall'atresia e dalla presenza <strong>di</strong> una<br />
doppia fistola del moncone superiore e <strong>di</strong> quello inferiore.<br />
TIPO V: Caratterizzata dalla sola presenza <strong>di</strong> FTE definita ad “H”.<br />
Malformazioni associate<br />
Circa il 50% dei bambini con AE presenta malformazioni associate; nella maggior parte dei casi si<br />
tratta <strong>di</strong> anomalie muscolo-scheletriche, car<strong>di</strong>ovascolari genito-urinarie o gastrointestinali. Tali<br />
malformazioni possono presentarsi singolarmente o associarsi dando origine a quadri<br />
polimalformativi. Il più frequente quadro è rappresentato dall'associazione VACTERL caratterizzata<br />
da malformazioni vertebrali, ano-rettali, car<strong>di</strong>ovascolari, tracheali, esofagee, renali e degli arti.<br />
Quadro clinico<br />
La sintomatologia, già presente alla nascita,è caratterizzata da scialorrea, sindrome respiratoria,<br />
crisi <strong>di</strong> soffocamento e rigurgito ad ogni tentativo <strong>di</strong> alimentazione. La presenza <strong>di</strong> una FTE con<br />
l'esofago <strong>di</strong>stale causa il passaggio <strong>di</strong> aria dalla trachea nello stomaco con <strong>di</strong>stensione gastrica ed<br />
ulteriore ostacolo alla meccanica respiratoria. L'aspirazione dei succhi gastrici nelle vie aeree può<br />
inoltre causare una polmonite chimica. Più subdolo è l'esor<strong>di</strong>o della sintomatologia nei pazienti con<br />
FTE senza AE; in questi pazienti il passaggio <strong>di</strong> aria nello stomaco causa <strong>di</strong>stensione gastrica e<br />
<strong>di</strong>fficoltà respiratoria mentre il passaggio <strong>di</strong> contenuto gastrico o esofageo nelle vie aeree è<br />
responsabile della tosse e delle bronchiti e broncopolmoniti <strong>di</strong> frequente riscontro in questi pazienti.<br />
Diagnosi<br />
La <strong>di</strong>agnosi prenatale si basa sulla <strong>di</strong>mostrazione ecografica del polidramnios e dell'assenza della<br />
bolla gastrica, segni in<strong>di</strong>retti della presenza <strong>di</strong> AE. In un recente stu<strong>di</strong>o questa meto<strong>di</strong>ca ha<br />
<strong>di</strong>mostrato un valore pre<strong>di</strong>ttivo positivo nel 56% dei casi con una sensibilità del 43%. Un altro<br />
segno ecografico, più raro, è rappresentato da un' area anecogena situata a metà del collo del feto.<br />
Dopo la nascita la <strong>di</strong>agnosi <strong>di</strong> sospetto si pone con il sondaggio dell'esofago me<strong>di</strong>ante l'uso <strong>di</strong> un<br />
son<strong>di</strong>no naso-gastrico. Normalmente la <strong>di</strong>stanza tra l'orifizio orale e il car<strong>di</strong>as <strong>di</strong> un neonato nato a<br />
termine e <strong>di</strong> peso normale è <strong>di</strong> circa 17 cm; nei neonati con AE il son<strong>di</strong>no si arresta dopo circa 9-13<br />
cm. La conferma <strong>di</strong>agnostica è fornita dall'esame ra<strong>di</strong>ografico del torace e dell'addome, che<br />
<strong>di</strong>mostra la posizione intratoracica del son<strong>di</strong>no, con la punta a livello della 2-3 vertebra toracica. La<br />
presenza <strong>di</strong> aria nello stomaco e nell'intestino è <strong>di</strong>agnostico per AE con FTE. L'esame ra<strong>di</strong>ografico è
anche utile per escludere eventuali anomalie vertebrali e patologie respiratorie. Prima <strong>di</strong> procedere<br />
alla toracotomia può essere utile un 'indagine broncoscopica finalizzata ad escludere possibili segni<br />
<strong>di</strong> tracheomalacia, <strong>di</strong> malformazioni a carico dell'apparato bronchiale e a scoprire un eventuale<br />
tramite fistoloso prossimale.<br />
Prognosi<br />
È strettamente legata al peso alla nascita, alle eventuali malformazioni associate nonché alla<br />
tempestività della <strong>di</strong>agnosi e del trattamento. La classificazione in gruppi proposta da Spiz mette in<br />
relazione la sopravvivenza con il peso alla nascita e le malformazioni car<strong>di</strong>ache maggiori:<br />
GRUPPO I: neonati con PN > 1500 g senza malformazioni car<strong>di</strong>ache maggiori con sopravvivenza<br />
del 97%; GRUPPO II: neonati con PN < 1500 g o con malformazioni car<strong>di</strong>ache maggiori, con<br />
sopravvivenza del 59%; GRUPPO III: neonati con PN
drenaggio toracico, che generalmente evidenzia la fuoriuscita <strong>di</strong> saliva, e in caso dubbio, richiedere<br />
un esame con mezzo <strong>di</strong> contrasto. È consigliabile una nuova esplorazione toracica che generalmente<br />
consente una nuova sutura. Le principali complicanze a <strong>di</strong>stanza sono rappresentate dalla stenosi<br />
esofagea, dai problemi respiratori e dal reflusso gastroesofageo. La stenosi, se evidenziata<br />
precocemente può essere trattata con successo me<strong>di</strong>ante <strong>di</strong>latazioni ripetute. Il trattamento del<br />
reflusso gastroesofageo, riscontrato nel follow-up dei pazienti operati <strong>di</strong> atresia esofagea con<br />
un'incidenza crescente, è analogo a quello dei pazienti con reflusso gastroesofageo isolato.<br />
Ernia <strong>di</strong>aframmatica congenita (EDC)<br />
Definizione<br />
L’ernia <strong>di</strong>aframmatica congenita è una malformazione caratterizzata dall’erniazione (fuoriuscita <strong>di</strong><br />
organi attraverso un passaggio patologicamente aperto) <strong>di</strong> anse intestinali e occasionalmente del<br />
fegato e <strong>di</strong> altri organi intra-addominali nel torace.<br />
Embriopatogenesi<br />
L’embriopatogenesi dell’EDC non è ancora completamente conosciuta. Il <strong>di</strong>aframma deriva da<br />
<strong>di</strong>verse strutture embrionarie: il setto trasverso posto nella parte anteriore e laterale del torace<br />
embrionale, le membrane pleuroperitoneali nella parte posteriore e laterale del torace embrionale, il<br />
mesentere esofageo posteriormente, e i muscoli intercostali lateralmente. Si ritiene che l’ernia<br />
<strong>di</strong>aframmatica congenita sia dovuta alla mancata fusione o all’ipoplasia (ridotto sviluppo) <strong>di</strong> una <strong>di</strong><br />
queste strutture embrionarie. Stu<strong>di</strong> recenti fanno risalire l’embriopatogenesi dell’ernia<br />
<strong>di</strong>aframmatica a un <strong>di</strong>fetto molto precoce, durante la formazione delle membrane pleuroperitoneali,<br />
in particolare nella regione dorsolaterale, dove ha sede la maggior parte dei <strong>di</strong>fetti <strong>di</strong>aframmatici<br />
nell’uomo. A seguito del mancato sviluppo del <strong>di</strong>aframma, intorno alla 10° settimana <strong>di</strong> vita<br />
intrauterina, gli organi intra-addominali invadono la cavità toracica.<br />
Classificazione<br />
Esistono <strong>di</strong>verse tipologie <strong>di</strong> EDC che si caratterizzano sulla base della localizzazione del <strong>di</strong>fetto<br />
<strong>di</strong>aframmatico. Pertanto si possono <strong>di</strong>stinguere: ernie postero-laterali o <strong>di</strong> Bochdalek che<br />
rappresentano l'85% dei casi <strong>di</strong> cui il 75-90% a sinistra, il 10% a destra e il 5% bilaterali; ernie<br />
anteriori o parasternali <strong>di</strong> Morgagni-Larrey (2% dei casi); ed ernie centrali a livello del centro<br />
ten<strong>di</strong>neo del <strong>di</strong>aframma amuscolare (molto rare).<br />
Fisiopatologia<br />
La classica ernia (<strong>di</strong> Bochdalek) situata a sinistra presenta un <strong>di</strong>fetto postero laterale nel <strong>di</strong>aframma<br />
<strong>di</strong> 2.0-4.0 cm attraverso il quale i visceri addominali sono stati traslocati nell’emitorace (Fig.2).
Fig. 2<br />
I contenuti erniari spesso includono<br />
il lobo sinistro del fegato, la milza, e<br />
molti tratti gastrointestinali. Lo<br />
stomaco è frequentemente nel torace<br />
e presenta un certo grado <strong>di</strong><br />
ostruzione a livello della giunzione<br />
gastroesofagea. Questa ostruzione<br />
causa <strong>di</strong>latazione ed ectasia<br />
dell’esofago. Occasionalmente il<br />
rene può trovarsi nel torace insieme<br />
ai vasi renali. Nel caso in cui il<br />
<strong>di</strong>fetto sia a destra, il grande lobo destro del fegato può occupare la maggior parte dell’emitorace in<br />
aggiunta agli altri visceri addominali. È stato ampiamente <strong>di</strong>mostrato come una compressione a<br />
lungo termine sullo sviluppo dei polmoni fetali da parte dei visceri addominali nella cavità toracica,<br />
porta ad un deficiente sviluppo ed ipoplasia polmonare. Poiché il processo dell’erniazione avviene<br />
durante il periodo della sud<strong>di</strong>visione bronchiale, è a questo sta<strong>di</strong>o che lo sviluppo polmonare viene<br />
compromesso. Il letto vascolare polmonare è decisamente anormale nei polmoni dei pazienti affetti<br />
da EDC. È stato riportato una riduzione nel numero totale dei rami arteriosi nel parenchima <strong>di</strong><br />
entrambi i polmoni. La combinazione <strong>di</strong> un polmone ipoplastico (Fig. 2) e <strong>di</strong> uno atelettasico e la<br />
conseguente ipertensione polmonare persistente comportano l'aumento delle resistenze vascolari<br />
polmonari con <strong>di</strong>minuzione del flusso ematico polmonare. Si verifica shunt destro-sinistro sia al<br />
livello del forame ovale che attraverso la pervietà del dotto arterioso, con grave ipossiemia.<br />
Epidemiologia<br />
L’incidenza dell’ernia <strong>di</strong>aframmatica congenita è stimata essere 1 su 2000-5000 nati. Tale patologia<br />
non è quasi mai ere<strong>di</strong>taria ma è stata descritta eccezionalmente in più elementi della stessa famiglia.<br />
Le femmine appaiono essere maggiormente colpite rispetto i maschi. I <strong>di</strong>fetti sono più comuni nel<br />
lato sinistro con l’80% dei casi. Le donne sottopeso per la loro altezza hanno un maggior rischio <strong>di</strong><br />
avere un bambino affetto da EDC. Anomalie strutturali cromosomiche sono presenti nel 9-34% dei<br />
bambini affetti da EDC e includono trisomie, delezioni e traslocazioni. Le cause <strong>di</strong> EDC sono poco<br />
conosciute. Si pensa siano collegate all’esposizione <strong>di</strong> in<strong>di</strong>vidui pre<strong>di</strong>sposti geneticamente sia a<br />
fattori in<strong>di</strong>viduali che ambientali. L’esposizione ad un numero <strong>di</strong> agenti farmacologici e i rischi<br />
ambientali sono stati implicati nello sviluppo <strong>di</strong> EDC. Le anomalie associate possono coinvolgere<br />
<strong>di</strong>versi organi e/o apparati. Le anomalie car<strong>di</strong>ache associate risultano essere stimate intorno al 63%.<br />
Sono stati riportati anche <strong>di</strong>fetti all'interno dell'albero tracheo-bronchiale quali stenosi, triforcazione
e bronco tracheale. I <strong>di</strong>fetti del tubo neurale più comuni riguardano anomalie del sistema nervoso<br />
centrale. Possono associarsi anche rare sindromi come la pentalogia <strong>di</strong> Cantrell e la sindrome <strong>di</strong><br />
Beckwith-Wiedemann.<br />
Sintomatologia<br />
Nella maggior parte dei casi si tratta <strong>di</strong> neonati che presentano gravi <strong>di</strong>sturbi respiratori e<br />
circolatori, legati alla <strong>di</strong>slocazione dei visceri addominali nel torace, con collasso polmonare e<br />
spostamento car<strong>di</strong>ome<strong>di</strong>astinico.<br />
Ogni inspirazione, esercitando un richiamo dei visceri addominali verso il torace, aggrava la<br />
<strong>di</strong>fficoltà car<strong>di</strong>orespiratoria; a ciò si aggiunge la <strong>di</strong>stensione intestinale provocata dall’ingestione <strong>di</strong><br />
aria. Lo spostamento dell’area <strong>di</strong> ottusità car<strong>di</strong>aca (specialmente se da sinistra a destra) e la cianosi<br />
possono far pensare alla destrocar<strong>di</strong>a con vizio car<strong>di</strong>aco associato, ma l’assenza del murmure<br />
respiratorio e la presenza <strong>di</strong> borborigmi nell’emitorace sinistro o destro (a seconda della sede<br />
dell’ernia) dovrebbero in<strong>di</strong>rizzare alla <strong>di</strong>agnosi giusta. Quando i visceri addominali passano in gran<br />
parte nel torace, l’addome può presentarsi avvallato anche detto “a barca” o “scafoide”.<br />
Diagnosi<br />
La <strong>di</strong>agnosi <strong>di</strong> EDC è spesso effettuata tramite l’esame ecografico prenatale che risulta preciso nel<br />
40-90% dei casi. Il polidramnios è presente in più dell’80% <strong>di</strong> gravidanze affette da EDC. Il<br />
meccanismo attraverso il quale si instaura questo polidramnios è dovuto all’ostruzione<br />
gastroesofagea, dato a sua volta dalla traslocazione dello stomaco nella cavità toracica. Ad una<br />
scansione traversa è tipico il rilievo <strong>di</strong> una deviazione (shift) car<strong>di</strong>aca e me<strong>di</strong>astinica verso il lato<br />
opposto a quello dell’ernia (verso destra, in caso <strong>di</strong> ernia sinistra e viceversa). L’esame ecografico<br />
inoltre mette in evidenza la <strong>di</strong>slocazione dello stomaco o parte delle anse intestinali nel torace fetale<br />
allo stesso livello del cuore, <strong>di</strong> <strong>di</strong>fficile <strong>di</strong>fferenziazione dal polmone omolaterale. A questo si deve<br />
aggiungere l’assenza dello stomaco in cavità addominale e la presenza del fegato o altri visceri nel<br />
torace. Recentemente è stata impiegata la risonanza magnetica per la <strong>di</strong>agnosi, soprattutto in quei<br />
pazienti affetti da anomalie fetali complesse. La RM può inoltre essere usata per accertare più<br />
accuratamente il volume polmonare per determinare il grado <strong>di</strong> ipoplasia con conseguente<br />
correlazione all’esito finale. In<strong>di</strong>spensabile è risultato il supporto della RMN nella <strong>di</strong>agnosi<br />
<strong>di</strong>fferenziale tra ernia <strong>di</strong>aframmatica, eventrazione <strong>di</strong>aframmatica ed agenesia polmonare, patologie<br />
che sono definite da aspetti prognostici <strong>di</strong>versi, che possono beneficiare della precoce definizione<br />
<strong>di</strong>agnostica prenatale e <strong>di</strong> uno stretto follow up multi<strong>di</strong>sciplinare in gravidanza. Alla nascita se il<br />
<strong>di</strong>fetto <strong>di</strong>aframmatico è molto piccolo, può essere in<strong>di</strong>viduato solo alla Rx del torace, che mostra<br />
solo poche anse intestinali erniate nel torace. Se il <strong>di</strong>fetto è ampio la Rx mostra tipicamente<br />
numerose anse intestinale <strong>di</strong>stese dall'aria, che occupano un emitorace, e lo spostamento
controlaterale del cuore e delle strutture me<strong>di</strong>astiniche. Se la Rx è eseguita imme<strong>di</strong>atamente dopo il<br />
parto, prima che il bambino abbia ingerito aria, il contenuto addominale appare come una massa<br />
ra<strong>di</strong>opaca priva <strong>di</strong> aria localizzata nell'emitorace interessato.<br />
Trattamento preoperatorio<br />
In passato l'ernia <strong>di</strong>aframmatica congenita era considerata una vera e propria emergenza chirurgica,<br />
oggi invece la stabilizzazione preoperatoria per almeno 12-24 ore ha ridotto il tasso <strong>di</strong> mortalità.<br />
Dopo la nascita e la conferma della <strong>di</strong>agnosi <strong>di</strong> EDC, il primo intervento è destinato a stabilizzare<br />
l’apparato car<strong>di</strong>orespiratorio riducendo al minimo i rischi iatrogeni degli interventi terapeutici. È<br />
essenziale considerare che la EDC è un’emergenza fisiologica e non chirurgica. Il <strong>di</strong>stress<br />
respiratorio associato all’ernia <strong>di</strong>aframmatica congenita è il risultato della combinazione <strong>di</strong> due<br />
fattori già <strong>di</strong>scussi: l’ipoplasia polmonare e l’ipertensione polmonare potenzialmente reversibile.<br />
L’equilibrio tra questi due fattori determina la risposta alla terapia e infine l’esito. La rianimazione<br />
inizia con l’intubazione endotracheale e l’inserzione del son<strong>di</strong>no nasogastrico per decomprimere lo<br />
stomaco. La ventilazione attraverso la maschera e il pallone <strong>di</strong> Ambu è controin<strong>di</strong>cato per evitare la<br />
<strong>di</strong>stensione ulteriore dello stomaco e delle anse intestinali che possono trovarsi nella cavità toracica.<br />
La scelta del tipo <strong>di</strong> ventilatore meccanico necessario per i bambini affetti da EDC è un problema <strong>di</strong><br />
preferenza personale ed istituzionale. Il fine del supporto ventilatorio è quello <strong>di</strong> mantenere una<br />
ventilazione per minuto con una Po2 superiore ai 60 mm Hg (Sao2 90%-100%) e una Pco2<br />
corrispondente inferiore ai 60 mm Hg. Se le tecniche convenzionali <strong>di</strong> ventilazione meccanica non<br />
sono in grado <strong>di</strong> risolvere l’ipossiemia o l’ipercapnia, si può ricorrere all’uso <strong>di</strong> tecniche ad alta<br />
frequenza usando un ventilatore oscillatorio. Questa tecnica può essere efficace nel rimuovere il<br />
biossido <strong>di</strong> carbonio e nel stabilizzare temporaneamente il <strong>di</strong>stress respiratorio nei neonati affetti da<br />
EDC. L’Ossido Nitrico (NO o più correttamente monossido <strong>di</strong> azoto) è un potente me<strong>di</strong>atore della<br />
vaso<strong>di</strong>latazione ed è stato originariamente identificato come fattore <strong>di</strong> rilascio endotelio derivato.<br />
Negli stu<strong>di</strong> clinici l’NO è stato importante nell’aumentare i livelli <strong>di</strong> saturazione <strong>di</strong> ossigeno in<br />
neonati con insufficienza respiratoria dovuta all’ipertensione polmonare persistente. L’NO, infatti,<br />
<strong>di</strong>minuisce la pressione nell’arterie polmonari e aumenta la saturazione dell’ossigeno arterioso<br />
senza particolari effetti collaterali. Nonostante i recenti passi avanti nelle strategie <strong>di</strong> trattamento, la<br />
depressione respiratoria che richiede supporto ECMO (Extra Corporeal Membrane Oxygenation) si<br />
ha in neonati con EDC in percentuale dal 15% al 40%. Inizialmente i neonati venivano posti con<br />
ECMO dopo aver sviluppato insufficienza respiratoria che seguiva l’imme<strong>di</strong>ata chiusura del <strong>di</strong>fetto<br />
<strong>di</strong>aframmatico. L’ECMO è adesso considerata parte del processo <strong>di</strong> stabilizzazione preoperatorio.<br />
Subito dopo la nascita, comunque, si deve procurare un accesso arterioso e venoso attraverso<br />
l’ombelico. Facendo passare il catetere venoso ombelicale attraverso il fegato nell’atrio destro è
possibile monitorare la pressione centrale venosa. Come in ogni rianimazione neonatale, meticolose<br />
attenzioni sono messe in atto per mantenere un’appropriata regolazione della temperatura, della<br />
glicemia e un adeguato apporto <strong>di</strong> ossigeno. Ogni evento stressante può ulteriormente inasprire la<br />
già elevata pressione polmonare e portare ad un aumento del flusso dello shunt ed infine ad una<br />
desaturazione sistemica. I pazienti vengono sedati usando ogni <strong>di</strong>versa combinazione <strong>di</strong> farmaci<br />
quali midazolam, fentanyl o morfina. L’ipotensione sistemica e l’inadeguata perfusione tissutale<br />
devono essere tenute sotto controllo e trattate con la somministrazione <strong>di</strong> flui<strong>di</strong> endovenosi quali<br />
prodotti cristalloi<strong>di</strong> e colloi<strong>di</strong>.<br />
Intervento chirurgico<br />
L’approccio <strong>di</strong> molti chirurghi al <strong>di</strong>fetto è un’incisione sub costale, sebbene possa essere fatto<br />
altrettanto bene attraverso un’incisione in toracotomia anche utilizzando tecniche miniinvasive <strong>di</strong><br />
laparoscopia o toracoscopia. Dopo <strong>di</strong>visione dei muscoli della parete addominale e l’entrata<br />
all’interno della cavità addominale i visceri sono delicatamente ridotti dal <strong>di</strong>fetto e completamente<br />
eviscerati per un’adeguata visualizzazione. La mobilizzazione può risultare <strong>di</strong>fficoltosa e deve<br />
essere fatta senza danno a nessuno degli organi. Una volta che il contenuto addominale è ridotto, il<br />
<strong>di</strong>fetto nel <strong>di</strong>aframma in posizione postero laterale può essere esaminato. Se il <strong>di</strong>fetto è piccolo, si<br />
può iniziare una riparazione primaria con una sutura interrotta con materiale non assorbibile. Se il<br />
<strong>di</strong>fetto è troppo largo per essere chiuso con queste tecniche classiche sono state descritte un certo<br />
numero <strong>di</strong> tecniche ricostruttive che usano varie strutture vicine quali le fasce prerenali, la struttura<br />
delle coste e <strong>di</strong>versi fasci muscolari delle pareti toraciche e addominali. L’uso <strong>di</strong> materiale protesico<br />
per completare la chiusura <strong>di</strong>aframmatica è stato largamente accettato (PTFE o Gore-Tex). Nei casi<br />
<strong>di</strong> ernia <strong>di</strong>aframmatica severa, caratterizzati dall’erniazione del fegato e dal valore <strong>di</strong> LHR
prodotto in epoca prenatale, nelle vie aeree, in questo modo il liquido si accumula all’interno del<br />
polmone, permettendone l’espansione e lo sviluppo. L’espansione e lo sviluppo polmonare,<br />
secondario a questa tecnica, permette, nella maggior parte dei casi, <strong>di</strong> migliorare la prognosi del<br />
feto. Dati recenti <strong>di</strong>mostrano che il tasso <strong>di</strong> sopravvivenza <strong>di</strong> questo gruppo <strong>di</strong> pazienti trattato con<br />
FETO potrebbe passare dal 10-15% al 60%.<br />
Nel postoperatorio bisognerà continuare seguendo gli obiettivi <strong>di</strong> stabilizzazione iniziati prima<br />
dell’intervento con le modalità ventilatorie e <strong>di</strong> supporto delle attività vitali già descritte.<br />
Prognosi<br />
Nel complesso in<strong>di</strong>ci <strong>di</strong> sopravvivenza tra l’80 e il 90% sono stati raggiunti con le modalità <strong>di</strong><br />
trattamento attuali. Sebbene le variazioni degli in<strong>di</strong>ci <strong>di</strong> sopravvivenza restano alti, restano<br />
significative <strong>di</strong>fferenze nella gestione <strong>di</strong> strategie e della risposta del paziente. È stata trovata in<br />
sopravvissuti <strong>di</strong> EDC un’elevata incidenza <strong>di</strong> reflusso gastroesofageo. Sono stati inoltre trovati un<br />
numero significativo <strong>di</strong> neonati con problemi nutrizionali e <strong>di</strong> crescita. La sorveglianza a lungo<br />
termine e la gestione nutrizionale aggressiva sono richiesti per questi neonati. Preoccupanti notizie<br />
stanno emergendo sulla comparsa <strong>di</strong> esofagiti <strong>di</strong> Barrett e malattie croniche polmonari secondarie<br />
alla cronicizzazione del reflusso gastro-esofageo. Sono stati riportati anche un certo numero <strong>di</strong><br />
<strong>di</strong>sturbi scheletrici tra cui <strong>di</strong>fetti della parete del torace e scoliosi. Con l’evoluzione delle terapie<br />
interventistiche, sono emersi un nuovo gruppo <strong>di</strong> sopravvissuti con <strong>di</strong>fferenti tipi <strong>di</strong> patologie a<br />
lungo termine.<br />
Onfalocele<br />
Definizione<br />
È un <strong>di</strong>fetto me<strong>di</strong>ano della parete addominale anteriore a livello della regione ombelicale, attraverso<br />
il quale possono erniare visceri cavi e parenchimatosi, ricoperti in maniera uniforme da un sacco<br />
formato da due foglietti costituiti internamente dal peritoneo ed esternamente dalla membrana<br />
amniotica, usualmente <strong>di</strong> <strong>di</strong>mensioni superiori ai 4 cm <strong>di</strong> <strong>di</strong>ametro. Il cordone ombelicale si<br />
inserisce <strong>di</strong>rettamente all’ apice del sacco (Fig. 3).<br />
Fig. 3
Embriopatogenesi<br />
Dipende da un <strong>di</strong>fetto <strong>di</strong> chiusura della parete addominale dovuto a un’ anomala formazione delle<br />
pieghe embrionali (craniale, caudali e laterali) correlato a un mancato ritorno in addome del<br />
primitivo intestino me<strong>di</strong>o intorno alla 6 -10 settimana <strong>di</strong> vita gestazionale.<br />
Incidenza<br />
Prima del 1970, l’onfalocele era il più comune dei <strong>di</strong>fetti della parete addominale; esso ora è<br />
secondo alla gastroschisi. L’ incidenza è stimata intono a 1-2.5 su 5000 nati vivi, con una maggiore<br />
predominanza nei maschi. L’ onfalocele si associa ad altre anomalie in una percentuale che varia<br />
dal 20 al 70%. Il 45 % dei pazienti presenta anomalie car<strong>di</strong>ache (<strong>di</strong>fetti del setto interventricolare,<br />
atresia della tricuspide, coartazione aortica, ipertensione polmonare persistente). Un 40 % presenta<br />
anomalie cromosomiche (trisomia del 13, 14, 15, 18, 21), <strong>di</strong>fetti del tubo neurale e muscolo<br />
scheletrici, criptorchi<strong>di</strong>smo e malattia da reflusso gastroesofageo. Tipicamente presente nella<br />
Sindrome <strong>di</strong> Beckwith-Wiedemann (onfalocele, macroglossia, gigantismo, visceromegalia e<br />
ipoglicemia) e nella pentalogia <strong>di</strong> Cantrell (onfalocele epigastrico, <strong>di</strong>astasi dei retti, ernia<br />
<strong>di</strong>aframmatica anteriore, cleft sternale <strong>di</strong>stale, <strong>di</strong>fetti del pericar<strong>di</strong>o, spostamento anteriore del cuore<br />
e malformazioni car<strong>di</strong>ache).<br />
Diagnosi<br />
Oggi la <strong>di</strong>agnosi può essere fatta attraverso l’ ecografia prenatale a partire dalla 13°-14° settimana<br />
<strong>di</strong> età gestazionale, tale <strong>di</strong>agnosi verte sulla evidenziazione <strong>di</strong> un <strong>di</strong>fetto <strong>di</strong> parete a localizzazione<br />
centro addominale con presenza <strong>di</strong> un sacco erniario contenenti visceri, all’ apice del quale si<br />
inserisce il cordone ombelicale. Si associa inoltre ad elevati valori <strong>di</strong> alfa feto proteina nel sangue<br />
materno e <strong>di</strong> acetilcolinesterasi nel liquido amniotico.<br />
Terapia<br />
Subito dopo il parto, da preferire ove possibile parto programmato con taglio cesareo, bisogna<br />
procedere alla copertura dell’ addome con garze imbevute <strong>di</strong> soluzione fisiologica tiepida,<br />
posizionamento <strong>di</strong> son<strong>di</strong>no naso gastrico per detendere lo stomaco, posizionamento <strong>di</strong> sonda rettale<br />
per liberare dal meconio l’intestino <strong>di</strong>stale me<strong>di</strong>ante irrigazioni e posizionamento <strong>di</strong> un catetere<br />
venoso centrale (CVC) per la nutrizione parenterale totale (NPT). In caso <strong>di</strong> onfaloceli <strong>di</strong> piccole e<br />
me<strong>di</strong>e <strong>di</strong>mensioni si può procedere alla chiusura primaria con escissione del sacco, previa legatura<br />
dei vasi ombelicali, stretching della parete addominale e sutura a tutto spessore. Nei casi in cui l’<br />
onfalocele sia <strong>di</strong> <strong>di</strong>mensioni tali da non permettere la chiusura primaria (onfalocele magno, con<br />
fegato extracorporeo) si può eseguire una tecnica che prevede l’ escissione del sacco, l’ utilizzo <strong>di</strong><br />
due fogli <strong>di</strong> materiale sintetico (Silastic, Teflon o Goretex ) suturati ai margini laterali della fascia e<br />
chiusi a raccogliere i visceri. Si procederà a riduzione quoti<strong>di</strong>ana dell’ involucro con completa
chiusura della parete in 8-12 giorni. Più recentemente questa tecnica viene eseguita con un<br />
rivestimento preformato in silastic noto come “spring loaded silo”. Il silo è una protesi cilindrica in<br />
Silastic che serve a contenere le anse al suo interno e presenta una estremità chiusa e una aperta che<br />
termina con un cerchio rinforzato. Raccolte le anse nel silo, il cerchio rinforzato deve essere<br />
posizionato al <strong>di</strong> sotto del <strong>di</strong>fetto <strong>di</strong> parete, in questo modo si lascerà agire la forza gravitazionale<br />
per un periodo che varia dai 4 ai 7 giorni fino ad avere un completo ritorno delle anse in addome.<br />
Una volta rientrare si procede alla chiusura chirurgica del <strong>di</strong>fetto.<br />
Complicanze e prognosi<br />
La complicanza più temibile è rappresentata dal <strong>di</strong>minuito ritorno venoso al cuore destro dalle parti<br />
declivi e dalla ipomobilità <strong>di</strong>aframmatica che si possono instaurare per il notevole aumento <strong>di</strong><br />
pressione, una volta che i visceri sono riposizionati in addome. La prognosi è correlata alle<br />
malformazioni associate, in assenza <strong>di</strong> gravi anomalie car<strong>di</strong>ache o polmonari la prospettiva <strong>di</strong> vita è<br />
ottima.<br />
Gastroschisi<br />
Definizione<br />
La gastroschisi è un piccolo <strong>di</strong>fetto completo della parete<br />
addominale, localizzato alla destra del cordone ombelicale e da<br />
questo frequentemente separato da un ponte cutaneo, che<br />
permette la fuoriuscita dell’ intestino non ricoperto da<br />
peritoneo (eviscerazione) (Fig. 4).<br />
Embriopatogenesi<br />
L’ ipotesi embriologica più accre<strong>di</strong>tata è legata alla regressione in utero della vena ombelicale<br />
destra(28°-33° giorno <strong>di</strong> età gestazionale) che determinando un locus minoris resistentia porterebbe<br />
all’ erniazione dello intestino primitivo.<br />
Incidenza<br />
L’incidenza è circa 2-4.9 su 10.000 nati vivi, più frequente nei prematuri con predominanza nei<br />
maschi. È più frequente nei figli <strong>di</strong> giovani madri, con età inferiore ai 20 anni, o nei nati da madri<br />
tossico<strong>di</strong>pendenti. Le anomalie associate sono rappresentate da stenosi, atresie intestinali,<br />
duplicazioni intestinali o <strong>di</strong>verticolo <strong>di</strong> Meckel.<br />
Diagnosi<br />
Fig. 4<br />
L’ecografia prenatale dovrebbe documentare un <strong>di</strong>fetto addominale localizzato alla destra del<br />
cordone ombelicale e la presenza <strong>di</strong> anse intestinali libere e ispessite nel liquido amniotico.
Terapia<br />
Poiché il paziente è frequentemente un prematuro è importante garantire adeguato supporto<br />
respiratorio, valutare la <strong>di</strong>spersione <strong>di</strong> calore e <strong>di</strong> liqui<strong>di</strong> dovuti alla matassa intestinale esposta. Per<br />
tale motivo è importante avvolgere le anse con flanelle imbevute con soluzione fisiologica tiepida o<br />
blandamente iodata e copertura con un telo <strong>di</strong> plastica per evitare la <strong>di</strong>sidratazione, posizionamento<br />
<strong>di</strong> son<strong>di</strong>no naso-gastrico per detendere lo stomaco, e introduzione <strong>di</strong> sonda rettale per liberare dal<br />
meconio l’ intestino <strong>di</strong>stale me<strong>di</strong>ante irrigazioni, e posizionamento <strong>di</strong> un CVC per l’NPT.<br />
La strategia chirurgica per la correzione del <strong>di</strong>fetto deve essere ben ponderata in funzione della<br />
per<strong>di</strong>ta del <strong>di</strong>ritto <strong>di</strong> domicilio del viscere, delle con<strong>di</strong>zioni <strong>di</strong> vascolarizzazione delle anse e delle<br />
eventuali stenosi o atresie associate. Si può effettuare una ricostruzione chirurgica primaria della<br />
parete addominale, allargando la breccia con un’ incisione longitu<strong>di</strong>nale sia cranialmente che<br />
caudalmente e riposizionando le anse in cavità, previa manovra <strong>di</strong> stretching della parete. In altri<br />
casi è necessario ricorrere a chiusura <strong>di</strong>fferita del <strong>di</strong>fetto, in quel caso si può ricorrere allo “spring<br />
loaded silo” come già descritto per l’onfalocele. È possibile anche effettuare il riposizionamento<br />
manuale delle anse in addome, senza ampliare la breccia parietale con successiva sintesi del <strong>di</strong>fetto,<br />
eseguita con il bambino sveglio o in sedazione ma non in anestesia (Minimal intervention<br />
management o tecnica <strong>di</strong> Bianchi).<br />
Complicanze e prognosi<br />
Le complicanze possono essere rappresentate da compressione endoaddominale con mancato<br />
ritorno venoso e ipomobilità <strong>di</strong>aframmatica, enterocolite necrotizzante, occlusione intestinale che<br />
possono portare ad ampie resezioni intestinali con sindrome da intestino corto. La prognosi è<br />
comunque buona, la guarigione avviene in più del 90% dei pazienti.<br />
Bibliografia<br />
1. GianBattista Parigi . <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong>. Ed.Masson. Capp 2,3,11, 2005<br />
2. JL Grosfeld et al. Pe<strong>di</strong>atric Surgery 6 th E<strong>di</strong>tion . Ed Mosby-Elsevier Voll. 1 e 2 Capp.60,<br />
67, 73, 2006<br />
3. Bianchi A, Dickinson AP: Elective delayed reduction and no anesthesia: Minimal<br />
intervention management for gastroschisis. J Pe<strong>di</strong>atr Surg 1998;33:1338
Definizione<br />
Stenosi Ipertrofica del Piloro<br />
Pietro Impellizzeri, Pietro Antonuccio, Emanuela Santacaterina, Giorgio Lamberti,<br />
Angela Simona Montalto, Roberta Gentile, Carmelo Romeo<br />
Cattedra <strong>di</strong> <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Dipartimento <strong>di</strong> Scienze Pe<strong>di</strong>atriche Me<strong>di</strong>che e Chirurgiche<br />
Università <strong>di</strong> Messina<br />
Ostruzione del lume pilorico dovuto ad una ipertrofia ed iperplasia delle fibrocellule muscolari lisce<br />
dello strato circolare e longitu<strong>di</strong>nale.<br />
Cenni storici<br />
Blair nel 1717 (1) per primo descrisse in un bambino i reperti autoptici compatibili con Stenosi<br />
Ipertrofica del Piloro (SIP). La prima completa descrizione si deve ad Hirschprung nel 1888 (2).<br />
Epidemiologia<br />
È la più comune causa <strong>di</strong> occlusione intestinale nel neonato con un’ incidenza compresa tra 1.5 e 4<br />
su 1000 nati vivi. Pre<strong>di</strong>lezione per la razza europea. Più frequente nel sesso maschile con un<br />
rapporto M/F da 2:1 a 5:1. E’ stata rilevata un’influenza stagionale con una prevalenza <strong>di</strong> casi nei<br />
mesi <strong>di</strong> aprile-maggio ed ottobre-novembre (3).<br />
Etiopatogenesi<br />
Pur essendo stata oggetto <strong>di</strong> numerosi stu<strong>di</strong> scientifici, l’etiopatogenesi della SIP resta ancora oggi<br />
poco conosciuta. Nella fisiopatologia sembrano giocare un ruolo importante sia fattori genetici che<br />
ambientali. A favore dei primi vengono invocati: la maggiore incidenza in alcune popolazioni<br />
rispetto ad altre ed un aumentato rischio nei nati con familiarità per stenosi ipertrofica del piloro.<br />
Tra i fattori ambientali si suppongono: alimentazione al seno versus alimentazione artificiale,<br />
alimentazione con son<strong>di</strong>no trans pilorico, l’andamento stagionale della SIP, genesi iatrogena da<br />
somministrazione <strong>di</strong> eritromicina. Numerosi stu<strong>di</strong> hanno preso in considerazione alterazioni del<br />
meccanismo <strong>di</strong> rilasciamento del muscolo pilorico investigando sia sull’anatomia e fisiopatologia<br />
della fibrocellula muscolare liscia che della sua innervazione. Alcuni AA hanno focalizzato<br />
l’attenzione sulla trasmissione peptidergica, come possibile fattore patogenetico; numerosi pepti<strong>di</strong><br />
intestinali sono stati stu<strong>di</strong>ati quali la gastrina, sostanza P, somatostatina, enteroglucacone,<br />
neurotensina (4). La sostanza P sembra essere presente in alta concentrazione nel muscolo pilorico<br />
<strong>di</strong> pazienti affetti da SIP, tale neurotrasmettitore è considerato responsabile della contrazione<br />
mioenterica e produrrebbe un pilorospasmo prolungato che porta ad ipertrofia muscolare (5).<br />
Anche alcuni fattori <strong>di</strong> crescita sono stati correlati con la malattia quali EGF TGF-alfa, IGF-I ed<br />
evidenziata un’aumentata espressione genica <strong>di</strong> tali fattori (6).
Stu<strong>di</strong> sull’innervazione del muscolo pilorico hanno riscontrato alterazioni delle cellule del Cajal,<br />
pacemaker cellulari dell’intestino, riduzione dell’eme-ossogenasi-2 che può giocare un ruolo nella<br />
trasduzione <strong>di</strong> segnale tra cellule del Cajal e fibrocellula muscolare liscia (7). Vanderwiden ha<br />
<strong>di</strong>mostrato l’assenza <strong>di</strong> Ossido Nitrico (NO) nella muscolatura circolare ipertrofica del piloro,<br />
suggerendo un importante ruolo dell’attività nitrinergica nei meccanismi <strong>di</strong> rilasciamento del<br />
muscolo pilorico (8). Altri AA nel confermare il ruolo del NO ipotizzavano un’alterazione delle<br />
interazioni tra la fibrocellula muscolare liscia e la matrice extracellulare. (9). Altri stu<strong>di</strong> hanno<br />
<strong>di</strong>mostrato che l’assenza dei sarcoglicani (componenti del citoscheletro della cellula muscolare<br />
liscia) comporta alterazioni della struttura e della funzione contrattile della fibrocellula (10).<br />
Sintomatologia<br />
Il muscolo pilorico ipertrofico causa un allungamento ed un aumento dello spessore del canale<br />
pilorico con riduzione del lume e conseguente ostruzione al passaggio del contenuto gastrico.<br />
L’esor<strong>di</strong>o clinico è tipico dell’età neonatale (2-4 settimane) fino all’ottava settimana <strong>di</strong> vita con un<br />
picco <strong>di</strong> incidenza fra la terza e la quinta settimana. Nei neonati prematuri l’insorgenza si verifica<br />
tra la 32° e 87° giornata <strong>di</strong> vita. Il segno principe della SIP è il vomito. Il vomito si presenta bianco<br />
sempre più ingravescente fino a <strong>di</strong>ventare costante dopo ogni poppata, assumendo la caratteristica<br />
<strong>di</strong> “vomito a getto”, latte si presenta coagulato. Raramente possono essere presenti tracce ematiche,<br />
segno <strong>di</strong> una gastrite e/o esofagite concomitante. Alvo chiuso a feci presenza <strong>di</strong> feci ver<strong>di</strong> (feci da<br />
fame). Una <strong>di</strong>agnosi tar<strong>di</strong>va, occasione ormai sempre più rara, può comportare grave <strong>di</strong>sidratazione<br />
con conseguente alterazione dell’equilibrio idro-elettrolitico con alcalosi ipocloremica (per per<strong>di</strong>ta<br />
<strong>di</strong> ioni Cl - ), iposo<strong>di</strong>emia, ipopotassiemia, iperazotemia. Sul piano clinico tutto si traduce in un<br />
arresto dell’accrescimento ponderale e facies tipica (infossamento degli occhi e delle fontanelle),<br />
possibilità <strong>di</strong> crisi tetaniche. All’ispezione a volte è possibile notare una <strong>di</strong>stensione della regione<br />
epigastrica. Alla palpazione dell’addome superiore, a destra della linea me<strong>di</strong>ana, è possibile<br />
apprezzare la tumefazione pilorica, descritta classicamente a “forma <strong>di</strong> oliva”, <strong>di</strong> consistenza dura e<br />
compatta.<br />
Diagnosi<br />
Il sospetto clinico <strong>di</strong> SIP si basa sulla raccolta dei dati<br />
anamnestici e clinici. Oggi l’ecografia è l’esame<br />
strumentale <strong>di</strong> prima scelta consentendo <strong>di</strong> evidenziare<br />
l’oliva pilorica come “immagine a coccarda” dovuta alla<br />
muscolare ispessita ed anecogena mentre la mucosa<br />
appare iperecogena. I parametri ecografici presi in<br />
considerazione sono: lo spessore del muscolo pilorico, la<br />
Diagnosi Differenziale<br />
Errato regime Atresia pilorica<br />
<strong>di</strong>etetico<br />
Sindrome adreno- Duplicazione gastrica<br />
genitale<br />
Turbe metaboliche Atresia prima<br />
porzione duodenale<br />
Ipertensione Reflusso gastro-<br />
endocranica esofageo<br />
Intolleranza alle Sepsi<br />
proteine del latte<br />
vaccino
lunghezza del canale pilorico, il <strong>di</strong>ametro del lume pilorico. I requisiti per sod<strong>di</strong>sfare la <strong>di</strong>agnosi<br />
ecografica <strong>di</strong> SIP sono: <strong>di</strong>ametro pilorico <strong>di</strong> valore uguale o superiore a 1,5 cm, lunghezza canale<br />
pilorico <strong>di</strong> valore uguale o superiore a 1,8 cm, <strong>di</strong>ametro pilorico <strong>di</strong> valore uguale o superiore a 3,0<br />
mm.<br />
La tecnica presenta i seguenti vantaggi: a) non espone il paziente a ra<strong>di</strong>azioni, b) è priva <strong>di</strong> rischio<br />
ab ingestis durante l’esame, c) possibilità <strong>di</strong> visualizzare il piloro nelle sue tre <strong>di</strong>mensioni, d)<br />
l’esame può essere ripetuto.<br />
Gli svantaggi invece sono: a) <strong>di</strong>fficoltosa la visualizzazione dello stomaco e del tratto intestinale<br />
sotto il duodeno, b) richiede esperienza e quin<strong>di</strong> operatore <strong>di</strong>pendente.<br />
La meto<strong>di</strong>ca offre una sensibilità del 97% ed una specificità del 100%.In caso <strong>di</strong> dubbia lettura<br />
<strong>di</strong>agnostica dei criteri clinici ed ecografici si può ricorrere allo stu<strong>di</strong>o ra<strong>di</strong>ologico dell’apparato<br />
<strong>di</strong>gerente superiore con m.d.c.<br />
Terapia<br />
Figura 2<br />
Trattamento me<strong>di</strong>co preoperatorio. Necessario posizionare un son<strong>di</strong>no naso-gastrico allo scopo <strong>di</strong><br />
evitare fenomeni <strong>di</strong> ab ingestis e detendere lo stomaco. Correggere lo squilibrio idroelettrolitico e la<br />
<strong>di</strong>sidratazione con opportune infusioni glucosalina per via parenterale. Utile la monitorizzazione<br />
con emogasanalisi. La terapia della SIP, pur essendo chirurgica, non rientra nelle urgenze assolute.<br />
Occorre, infatti, ripristinare l’equilibrio idroelettrolitico in modo da consentire al bambino <strong>di</strong><br />
affrontare l’intervento chirurgico in con<strong>di</strong>zioni ottimali.<br />
Trattamento chirurgico. Dufour e Fredet per primi nel 1908 proponevano il trattamento chirurgico<br />
con l’incisione dello strato muscolare e la sua chiusura trasversalmente (11). Ramstedt nel 1912<br />
mo<strong>di</strong>ficava la tecnica ritenendo non necessario la chiusura del muscolo pilorico (12). La tecnica <strong>di</strong><br />
piloromiotomia extramucosa sec. Fredet-Ramstedt è quella attualmente utilizzata. Essa può essere<br />
eseguita open o per via laparoscopica.<br />
Figura 1
La tecnica open. Si esegue un’incisione al quadrante superiore destro 2-3 cm sotto il margine<br />
epatico, aperta la cavità addominale si identifica l’oliva pilorica che viene esteriorizzata, sulla<br />
superficie avascolare del piloro viene praticata un’incisione dal versante gastrico a quello duodenale<br />
(Fig 1) penetrando lo spessore della muscolare in modo da favorire l’estroflessione o erniazione<br />
della mucosa (Fig 2). Per meglio <strong>di</strong>ssezionare le fibre del muscolo pilorico il chirurgo si avvale <strong>di</strong><br />
un’apposita pinza detta appunto <strong>di</strong> Ramstedt. Nel 1986 Bianchi e Tan (13) proponevano una<br />
variante riguardante solo l’accesso alla regione pilorica attraverso un’incisione lungo il margine<br />
superiore della cicatrice ombelicale per poi raggiungere la cavità addominale attraverso i muscoli<br />
retti addominali. Nel corso degli anni sono state proposte ulteriori mo<strong>di</strong>fiche a questa tecnica. (14-<br />
15)<br />
Tecnica laparoscopica. La piloromiotomia extramucosa condotta per via laparoscopica è stata<br />
introdotta nel 1990 (16). La tecnica ovviamente prevede la creazione <strong>di</strong> uno pneumoperitoneo con<br />
un trocar <strong>di</strong> 5 mm attraverso la cicatrice ombelicale e da cui viene introdotta l’ottica. Altri due<br />
accessi vengono posizionati sotto visione <strong>di</strong>retta della telecamera ai quadranti addominali superiori<br />
<strong>di</strong> destra e <strong>di</strong> sinistra. La piloromiotomia viene eseguita sec la tecnica <strong>di</strong> Fredet-Ramstedt. I<br />
vantaggi <strong>di</strong> questa tecnica vengono riassunti in: minore tempo <strong>di</strong> degenza, migliori risultati estetici.<br />
Un recente stu<strong>di</strong>o <strong>di</strong> meta-analisi mettendo a paragone i due accessi conclude che l’approccio<br />
laparoscopico risulta più vantaggioso solo per la riduzione delle infezioni della ferita chirurgica<br />
(17). I risultati <strong>di</strong> un recente trial randomizzato in cui sono stati comparati l’approccio open e quello<br />
laparoscopico concludono che entrambi sono sicuri ed efficaci e pur riconoscendo alcuni vantaggi<br />
dell’accesso laparoscopico gli AA ne raccomandano l’utilizzo solo nei centri con provata esperienza<br />
(18).<br />
Ripresa dell’alimetanzione. Il paziente inizia ad essere rialimentato per os dopo 4-6 ore<br />
dall’intervento chirurgico con soluzione glucosata e successivamente con latte in quantità sempre<br />
più crescenti fino a raggiungere nell’arco <strong>di</strong> 24-36 ore il fabbisogno necessario.<br />
Risultati<br />
Buona la prognosi. La complicanza più temibile è la perforazione iatrogena della mucosa pilorica<br />
durante l’esecuzione della piloromiotomia che se, misconosciuta, richiede un reintervento.<br />
Bibliografia<br />
1) Blair P.: On the <strong>di</strong>ssection of child much emacied. Phil Trans:30:631, 1717.<br />
2) Hirschprung H.: Falle von angeborener pylorus stenose. J. Kinderheilk; 27:61, 1888.<br />
3) Benson C.: Infantile pyloric stenosis, historical aspects and current surgical concepts. Pr.<br />
Ped Surg 1: 63, 1970.
4) Spitz L, Zail SS: Serum gastrin levels in congenital hypertrophic pyloric stenosis. J Ped Surg<br />
11:33, 1976.<br />
5) Tam PK.: Observation and perspective of the pathology and possible aetiology of infantile<br />
hypertrophic pyloric stenosis: a histological, biochemical and immunocytochemical sudy.<br />
Ann Acad Med Singapore, 14:523, 1985.<br />
6) Shima H, Ohshiro K, Puri P: Increased local synthesis of epidermal growth factors in<br />
infantile hypertrophic pyloric stenosis. Pe<strong>di</strong>atr Res 47:201, 2000.<br />
7) Piotrwaska AP, Solari V, Puri P: Distribution of heme oxygenase-2 in nerves and intestitial<br />
cells of Cajal in the normal pylorus and infantile hypertrophic pyloric stenosis. Arch Pathol<br />
Lab Med 127:1182, 2003.<br />
8) Vanderwiden JM, Mailleux P, Schiffmann SN et Al: Nitric Oxyde Synthase activity in<br />
infantile hypertrophic pyloric stenosis. N Engl J Med 327:511, 1992.<br />
9) Gentile C, Romeo C, Impellizzeri P et Al: A possible role of the plasmalemmal<br />
cytoskeleton, nitric oxide synthase, and innervation in infantile hypertrophic pyloric<br />
stenosis. A confocal laser scanning microscopic study. Pe<strong>di</strong>atr Surg Int 14(1-2):45-50, 1998.<br />
10) Romeo C, Santoro G, Impellizzeri P, et Al: Sarcoglycan immunoreactivity is lacking in<br />
infantile hypertrophic pyloric stenosis. A confocal laser scanning microscopic study. Pe<strong>di</strong>atr<br />
Med Chir. 29(1):32-7, 2007.<br />
11) Dufour H, Fredet P: La stenose hypertrophique du pylore chez le nourisson et son traitment<br />
chirurgical. Rev Chir 37:208, 1908.<br />
12) Ramstedt C.: Operation der angerbonen Pylorus Stenose. Med Klin 8:1702, 1912.<br />
13) Tan K, Bianchi A: Circumbilical incision for pyloromiotomy. Br J surg 73:399, 1986<br />
14) Alberti D, Cheli M, Locatelli G. A new technical variant for extramucosal pyloromyotomy:<br />
the Tan-Bianchi operation moves to the right. J Pe<strong>di</strong>atr Surg. 39(1):53-. 2004<br />
15) Yokomori K, Oue T, Odajima T, et al:. Pyloromyotomy through a sli<strong>di</strong>ng umbilical window.<br />
J Pe<strong>di</strong>atr Surg. 41(12):2066-8, 2006.<br />
16) Alain JL, Grousseau D, Terrier G: Laparoscopy and video-surgery in the surgical treatment<br />
of hypertrophic stenosis in infants. Presse Med. 8;19(42):1950, 1990.<br />
17) Sola JE, Neville HL. Laparoscopic vs open pyloromyotomy: a systematic review and meta-<br />
analysis. J Pe<strong>di</strong>atr Surg. 44(8):1631-7, 2009.<br />
18) Hall NJ, Pacilli M, Eaton S et Al.: Recovery after open versus laparoscopic pyloromyotomy<br />
for pyloric stenosis: a double-blind multicentre randomised controlled trial. Lancet.<br />
31;373(9661):390-8, 2009
Malattia <strong>di</strong> Hirschsprung o<br />
Megacolon Congenito Agangliare<br />
Angela Simona Montalto, Gianfranco Scalfari, Antonio Centorrino, Saveria Parisi,<br />
Francesco Arena, Carmelo Romeo<br />
Cattedra <strong>di</strong> <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong> Dipartimento <strong>di</strong> Scienze Pe<strong>di</strong>atriche Me<strong>di</strong>che e Chirurgiche<br />
Considerazioni generali<br />
Università <strong>di</strong> Messina<br />
La malattia <strong>di</strong> Hirschsprung (HD) nota con il termine <strong>di</strong> megacolon congenito agangliare è la forma<br />
più conosciuta tra le anomalie dello sviluppo del sistema nervoso enterico (SNE), le cosidette<br />
<strong>di</strong>sganglionosi intestinali (IDs) e delle quali fanno anche parte le <strong>di</strong>splasie neuronali intestinali, le<br />
ipoganglie e l’acalasia neurogena dello sfintere anale interno. Al momento attuale soltanto la HD è<br />
riconosciuta come entità clinico-patologica mentre le altre non sono universalmente accettate e<br />
<strong>di</strong>agnosticate come tali; il maggiore <strong>di</strong>battito riguarda, infatti, l’origine <strong>di</strong> queste anomalie: “sono<br />
malformazioni congenite o fenomeni acquisiti?”. Le IDs corrispondono ad un importante capitolo<br />
nell’ambito dell’occlusione intestinale, della pseudo-ostruzione intestinale cronica e delle stipsi<br />
pe<strong>di</strong>atriche.<br />
Definizione e cenni storici<br />
Una definizione aggiornata <strong>di</strong> HD è quella <strong>di</strong> un gruppo <strong>di</strong> affezioni congenite, più che una singola<br />
malattia, tutte caratterizzate dall’assenza congenita dei neuroni del SNE (cellule gangliari) a livello<br />
dei plessi sottomucoso (Meissner) e mioenterico (Auerbach) intestinali nel tratto retto-colico <strong>di</strong>stale<br />
con estensione prossimale variabile cui si associa un’abnorme innervazione intestinale<br />
sottomucosale.<br />
Harald Hirschsprung presentò la classica descrizione della malattia in occasione <strong>di</strong> un congresso<br />
pe<strong>di</strong>atrico <strong>di</strong> Berlino nel 1886, riportando due casi <strong>di</strong> bambini deceduti con i classici segni clinici e<br />
le caratteristiche anatomiche della malattia che oggi porta il suo nome.<br />
Embriologia ed embio-eziopatogenesi<br />
Conoscere il normale sviluppo embriologico del ENS è necessario per poter comprendere l’origine<br />
della HD. Il SNE maturo è considerato un secondo cervello, esso è infatti una struttura<br />
assolutamente unica e <strong>di</strong>fferente da ogni altro <strong>di</strong>stretto del sistema nervoso periferico in grado <strong>di</strong><br />
me<strong>di</strong>are i riflessi in completa assenza <strong>di</strong> input dal cervello o dal midollo spinale. Il SNE proviene da<br />
una struttura embrionale, la cresta neurale che nell’uomo ha origine al termine della 3 settimana <strong>di</strong>
sviluppo attraverso un importante processo detto<br />
neurulazione ad opera dell’ectoderma. La cresta neurale<br />
è un aggregato temporaneo <strong>di</strong> cellule, che compare<br />
accanto alla struttura che <strong>di</strong>venterà il cervello ed al<br />
midollo spinale <strong>di</strong> tutti gli embrioni dei vertebrati e che<br />
poi scompare quando le sue cellule, prese dalla voglia <strong>di</strong><br />
girovagare, intraprendono <strong>di</strong>versi viaggi attraverso<br />
l’embrione. Le cellule nervose enteriche derivano dalla<br />
regione vagale della cresta le cui cellule colonizzano<br />
l’apparato intestinale per tutta la sua estensione oro-<br />
anale ma anche da emigranti provenienti dalla regione<br />
sacrale della cresta che colonizzano solo la porzione<br />
Fig 1.Colonizzazione dell’intestino e sviluppo del SNE<br />
dell’apparato intestinale che si trova sotto l’ombelico, l’intestino posteriore. (Fig 1) In particolare,<br />
cellule nervose arrivano primariamente in esofago alla 5 settimana <strong>di</strong> gestazione, alla 7 raggiungono<br />
l’intestino tenue e completano la migrazione nel colon <strong>di</strong>stale alla 12 settimana. Il plesso<br />
mioenterico è il primo ad essere colonizzato successivamente quello sottomucoso. Le cellule della<br />
cresta neurale, inoltre, per dare origine a cellule gangliari normali sono guidate nella loro<br />
migrazione da glicoproteine come la fibronectina e acido ialuronico (proteine laminari) presenti<br />
nella matrice extracellulare, così come da fattori neurotrofici per la loro maturazione, da molecole<br />
<strong>di</strong> adesione cellulare neuronali e non in ultimo sono stati chiamati in causa fattori immunologici.<br />
Quest’ insieme complesso <strong>di</strong> eventi è regolato da meccanismi cellulari e molecolari ancora poco<br />
conosciuti. Alla luce <strong>di</strong> queste considerazioni, benché molte possano essere le ipotesi<br />
embriopatogenetiche alla base dell’HD, le più accre<strong>di</strong>tate sono due: l’una, che ha conosciuto<br />
maggiori consensi, prevede un <strong>di</strong>fetto della migrazione craniocaudale dei neuroblasti, motivo per il<br />
quale la HD è anche definita una “ neurocristopatia” semplice; L’altra è quella dell’ambiente ostile<br />
secondo la quale i neuroblasti migrati normalmente non sono supportati da un microambiente<br />
favorevole al loro inse<strong>di</strong>amento, sviluppo e maturazione.<br />
L’eziopatogenesi dell’HD riconosce fattori ad<strong>di</strong>zionali rappresentati attualmente da 9 geni causativi<br />
(malattia multigenica); tuttavia quello causativo maggiore è stato identificato nel proto-oncogene<br />
RET sul cromosoma 10, le cui mutazioni sono responsabili <strong>di</strong> forme autosomico-dominanti a<br />
penetranza incompleta. Le mutazioni <strong>di</strong> RET rendono conto del 50% dei casi familiari e meno del<br />
30% <strong>di</strong> quelli spora<strong>di</strong>ci. Il gene RET è coinvolto anche in altre forme <strong>di</strong> neurocristopatie complesse,<br />
come la sindrome da endocrinopatie multiple (MEN 2A, MEN2B).
Fisopatologia<br />
Da un punto <strong>di</strong> vista fisiopatologico il segmento colpito dalla malattia è caratterizzato da un’alterata<br />
motilità intestinale ed in particolare da un’incapacità <strong>di</strong> rilasciamento e progressione del bolo fecale.<br />
Ne consegue il ristagno <strong>di</strong> materiale fecale nel segmento gangliare (<strong>di</strong>latato) a monte del segmento<br />
agangliare (ristretto ed ipoplasico). Il segmento interme<strong>di</strong>o (<strong>di</strong> transizione) è ipogangliare. La<br />
spiegazione risiede nella assenza delle cellule gangliari dei plessi enterici e nel marcato incremento<br />
(da 2 a 3 volte il normale) delle fibre colinergiche <strong>di</strong> origine sacrale ad azione prevalentemente<br />
eccitatoria il cui neurotrasmettitore è l’acetilcolina (ACh) nonché dalla complessa alterazione che<br />
coinvolge il sistema inibitorio non adrenergico-non colinergico che utilizza trasmettitori come il<br />
peptide intestinale vasoattivo (VIP) o l’ossido nitrico (NO).<br />
Incidenza<br />
L’incidenza della HD è <strong>di</strong> circa 1:5000 nati vivi con una spiccata prevalenza nel sesso maschile (74-<br />
80% dei casi). Circa la familiarità è stato documentato l’aumentato rischio <strong>di</strong> ricorrenza della<br />
malattia in fratelli <strong>di</strong> soggetti affetti (4%), in rapporto all’incidenza nella popolazione generale.<br />
Anomalie associate<br />
HD è generalmente un <strong>di</strong>sor<strong>di</strong>ne isolato ma una delle più comuni malformazioni associate è la<br />
sindrome <strong>di</strong> Down (trisomia 21) riportata essere presente con una percentuale che va dal 4.5 al 16%<br />
dei bambini affetti. In letteratura sono stati descritti altresì casi <strong>di</strong> atresia del piccolo intestino, più<br />
raramente atresia colica ed ano-rettale in associazione alla HD. Altre anomalie associate sono la<br />
trisomia 18, una varietà <strong>di</strong> neurocristopatie parte delle quali sono state precedentemente menzionate<br />
e la triade <strong>di</strong> Currarino che è un particolare tipo <strong>di</strong> regressione caudale caratterizzata da<br />
malformazione ano-rettale, agenesia sacrale (emisacro con I vertebra sacrale intatta) e massa<br />
presacrale (teratoma e/o meningocele anteriore).<br />
Classificazione<br />
La HD si sud<strong>di</strong>vide in 3 gruppi principali <strong>di</strong> affezioni secondo uno schema classificativo proposto<br />
da Bettex nel 1976 che si basa sull’estensione dell’aganglia, sulle caratteristiche cliniche e i criteri<br />
terapeutici :<br />
I gruppo: comprende le “forme classiche” <strong>di</strong> HD (80%) in cui l’aganglia interessa il retto, il retto-<br />
sigma o il colon <strong>di</strong>scendente sino alla flessura splenica. Sono caratterizzate dal classico megacolon,<br />
prossimale al segmento agangliare.
II gruppo: comprende le “forme ultracorte” <strong>di</strong> HD con aganglia limitata agli ultimi 2-3 cm <strong>di</strong>stali<br />
del retto. Sul piano clinico sono caratterizzate dal quadro del megaretto.<br />
III gruppo: comprende le “forme ultralunghe” <strong>di</strong> HD (8%) con aganglia colica <strong>di</strong> più <strong>di</strong> metà del<br />
colon traverso o più frequentemente totale. Sono inclusi anche casi <strong>di</strong> aganglia estesa all’intestino<br />
tenue (sindrome <strong>di</strong> Jirasek-Zuelzer-Wilson).<br />
È importante però ricordare l’esistenza, seppur controversa, <strong>di</strong> una con<strong>di</strong>zione definita “skip<br />
segment Hirschsprung’s <strong>di</strong>sease” caratterizzata da un’area <strong>di</strong> intestino gangliare circondata<br />
prossimamente e <strong>di</strong>stalmente da aganglionosi. Una review della letteratura ha evidenziato 24 casi<br />
(1954-2009), in cui tale con<strong>di</strong>zione era presente prevalentemente in forme <strong>di</strong> aganglia colica totale.<br />
Sono stati, altresì, riportati casi estremamente rari, anche in età adulta, <strong>di</strong> “aganglionosi zonale”. Si<br />
tratta <strong>di</strong> un fenomeno che coinvolge invece un segmento isolato <strong>di</strong> aganglionosi preceduto e seguito<br />
da un intestino normalmente innervato. L’embriologia <strong>di</strong> queste con<strong>di</strong>zioni è sconosciuta.<br />
Clinica<br />
La storia clinica della HD è variabile. Si manifesta generalmente alla nascita con ritardata emissone<br />
<strong>di</strong> meconio, dopo le prime 24 ore <strong>di</strong> vita, costipazione, progressiva <strong>di</strong>stensione addominale. Tale<br />
sintomatologia può regre<strong>di</strong>re spontaneamente o interrompersi con l’uso <strong>di</strong> sonde rettali, clisteri <strong>di</strong><br />
pulizia. Un’esplorazione rettale per la valutazione del tono sfinteriale (generalmente aumentato) può<br />
essere seguita da una esplosiva emissione <strong>di</strong> gas e feci. Spesso inoltre si assiste ad una parziale<br />
emissione <strong>di</strong> meconio ed il primo segno clinico <strong>di</strong> malattia può non essere riconosciuto.<br />
I quadri clinici <strong>di</strong> presentazione, pertanto, <strong>di</strong>fferiscono per forma e severità:<br />
Occlusione neonatale persistente. Si instaura poco tempo dopo la nascita per l’accumulo eccessivo<br />
<strong>di</strong> feci e gas nell’intestino <strong>di</strong>latato a monte del segmento agangliare. Sul piano clinico si assiste ad<br />
assenza <strong>di</strong> evacuazioni spontanee, marcata <strong>di</strong>stensione addominale e vomito.<br />
Costipazione cronica progressiva. Questo quadro caratterizza quei pazienti nei quali l’iniziale<br />
segno clinico <strong>di</strong> malattia, legato alla ritardata emissione <strong>di</strong> meconio si risolve spontaneamente ma<br />
col tempo si configura una stipsi cronica ingravescente che se da un lato risponde ai normali clisteri<br />
<strong>di</strong> pulizia può intervallarsi a crisi ricorrenti subocclusive legate al compattamento fecale ed alla<br />
formazione <strong>di</strong> fecalomi. Alla palpazione dell’addome è possibile apprezzare masse mobili <strong>di</strong> natura<br />
fecale mentre all’esplorazione rettale l’ampolla risulta generalmente priva <strong>di</strong> feci.<br />
Esor<strong>di</strong>o sfumato con evoluzione ostruttiva. I segni della malattia perdurano in forma lieve per<br />
settimane o mesi sino a sfociare in stipsi cronica ostinata. In questi bambini si evidenzia una grave<br />
<strong>di</strong>stensione gassosa dell’addome con segni <strong>di</strong> <strong>di</strong>strofia generale, anoressia ed episo<strong>di</strong> infettivi<br />
ricorrenti.
Enterocolite precoce secondaria. E’ conseguenza delle alterazioni della mucosa colica dovute alla<br />
stasi fecale, alla sovrapposizione batterica, al reflusso fecale cieco-ileale e la “<strong>di</strong>arrea paradossa”<br />
con feci liquide, miste a muco e maleodoranti ne rappresenta la manifestazione clinica. Nei pazienti<br />
con HD, tale fenomeno riconosce non solo cause meccaniche ma complesse alterazioni immunitarie<br />
nella mucosa <strong>di</strong> questi soggetti.<br />
Nell’inquadramento clinico dei pazienti con HD, considerando l’eterogeneità <strong>di</strong> esor<strong>di</strong>o meritano<br />
considerazione e rafforzano l’in<strong>di</strong>cazione ad approfon<strong>di</strong>menti <strong>di</strong>agnostici, quell’insieme <strong>di</strong> segni<br />
aggiuntivi che, se presenti, potrebbero in<strong>di</strong>rizzare verso la probabile presenza <strong>di</strong> una causa organica<br />
<strong>di</strong> stipsi. Si tratta dei cosiddetti “red flags” quali ano anteriorizzato o ristretto, asimmetria o<br />
appiattimento dei muscoli glutei, nevi o fistola in regione lombosacrale, multiple macchie caffè-<br />
latte, in<strong>di</strong>cativi <strong>di</strong> neurocristopatie e l’HD <strong>di</strong> per sé è definita una neurocristopatia.<br />
Diagnosi <strong>di</strong>fferenziale<br />
Diverse con<strong>di</strong>zioni patologiche rientrano nella <strong>di</strong>agnosi <strong>di</strong>fferenziale dell’HD:<br />
Ileo da meconio, atresia del colon o dell’ileo <strong>di</strong>stale con<strong>di</strong>zioni che inizialmente possono mimare<br />
una HD e che al clisma opaco evidenziano quadri <strong>di</strong> microcolon.<br />
Sindrome da “plug” <strong>di</strong> meconio, in questo caso un clisma opaco può essere <strong>di</strong>agnostico e<br />
terapeutico.<br />
“Small left colon syndrome”, affezione che colpisce il 40-50% dei bambini nati da madre <strong>di</strong>abetica<br />
il cui quadro ostruttivo è caratterizzato da un colon sinistro arrotondato e <strong>di</strong> piccolo calibro che<br />
contrasta con la brusca <strong>di</strong>latazione del colon a monta della flessura splenica.<br />
Queste due sindromi oltretutto possono essere associate ad HD.<br />
Prematurità.<br />
Sepsi, squilibri elettrolitici ed ipotiroi<strong>di</strong>smo possono dare un quadro <strong>di</strong> ostruzione gastrointestinale<br />
nell’infanzia.<br />
Forme funzionali <strong>di</strong> stipsi.<br />
Diagnostica strumentale<br />
Ra<strong>di</strong>ogramma <strong>di</strong>retto: utile per evidenziare i segni <strong>di</strong> ostruzione bassa incompleta, <strong>di</strong>stensione<br />
gassosa del colon o del tenue, eventuale presenza <strong>di</strong> livelli. La presenza <strong>di</strong> aria nel retto non esclude<br />
la <strong>di</strong>agnosi.
Clisma opaco: serve a definire sede ed<br />
estensione del segmento ipo-agangliare. Nel<br />
neonato, la <strong>di</strong>latazione del segmento<br />
prossimale ganglionico può non essere<br />
ancora sviluppata e l’indagine può pertanto<br />
essere inaffidabile. Va eseguito senza<br />
alcuna preparazione intestinale.<br />
Il segno ra<strong>di</strong>ologico principale è<br />
Figg 2-3. Clisma opaco. Segno del fumaiolo nelle proiezioni obliqua e<br />
laterale<br />
rappresentato dalla <strong>di</strong>sparità <strong>di</strong> calibro tra il segmento a monte, <strong>di</strong>latato e quello a valle patologico<br />
(segno del fumaiolo). Tra i due si rileva una zona conformata ad imbuto (cono <strong>di</strong> transizione) in cui<br />
il calibro varia più o meno progressivamente. (Figg 2-3). Nell’aganglia colica totale si osserva un<br />
quadro <strong>di</strong> microcolon da non uso.<br />
Elettromanometria ano-rettale: Fornisce informazioni sull’attività retto sfinteriale. Tale indagine è<br />
gravata da un periodo <strong>di</strong> 2-3 giorni d’accurata pulizia intestinale, da una lunghezza d’esecuzione e<br />
risulta anch’essa scarsamente affidabile nei pazienti <strong>di</strong> pochi mesi <strong>di</strong> vita. Il dato più suggestivo<br />
nella HD è rappresentato dall’assenza del riflesso anale inibitore (RAI) che corrisponde al mancato<br />
rilasciamento dello sfintere anale interno indotto dalla stimolazione dell’ampolla con un volume<br />
adeguato (riproduzione del riflesso defecatorio). Reperto questo comune all’acalasia dello sfintere<br />
anale interno, la conferma <strong>di</strong> HD sarà dunque bioptica.<br />
Biopsia rettale: rappresenta il gold-standard nella <strong>di</strong>agnosi<br />
<strong>di</strong> HD. Nella fase preoperatoria la biopsia per “suzione”,<br />
eseguita con strumenti appositi (Fig 4), consente <strong>di</strong><br />
ottenere prelievi multipli e <strong>di</strong>stanziati (a 1, 2, 4, 5-7 cm<br />
dalla linea pettinata) comprendenti lembi <strong>di</strong> mucosa e<br />
sottomucosa rettali, per cui, i plessi <strong>di</strong> Auerbach non sono<br />
evidenziabili, ma è ben documentato che le alterazioni<br />
evidenziate nei plessi <strong>di</strong> Meissner riflettono<br />
Fig 4. Solo –RBT. Strumento specifico per biopsia<br />
rettale<br />
perfettamente quelli nei plessi <strong>di</strong> Auerbach. Con questo tipo <strong>di</strong> materiale bioptico si procede alla<br />
<strong>di</strong>agnosi istochimica-enzimatica con un kit specifico per HD che comprende tests per l’AChE<br />
(acetilcolinesterasi), ANE (alfa naftil esterasi), NADPH-d (<strong>di</strong>aforasi), SDH (succinico<br />
deidrogenasi), LDH (lattato deidrogenasi). La positività del quadro istochimico nell’ HD è espressa<br />
in particolare dal drammatico aumento delle fibre nervose colinergiche con attività<br />
acetilcolinesterasica a livello della muscolaris mucosae e nella lamina propria del retto che<br />
<strong>di</strong>segnano un caratteristico reticolo marrone associato all’assenza <strong>di</strong> gangli sottomucosi del plesso
<strong>di</strong> Meissner (Fig 5).<br />
Lamina propria<br />
Musc. mucosae<br />
Gangli Mioenterici<br />
L’ANE, la NADPH-d, la SDH e la LDH <strong>di</strong>mostrano la presenza delle cellule gangliari sottomucose,<br />
assenti in caso <strong>di</strong> malattia. La <strong>di</strong>agnosi preoperatoria deve essere confermata dallo stu<strong>di</strong>o<br />
istochimico estemporaneo intraoperatorio su biopsie sieromuscolari (non a tutto spessore) eseguito<br />
durante il confezionamento <strong>di</strong> un’enterostomia derivativa o durante l’intervento ra<strong>di</strong>cale. Le biopsie<br />
vengono effettuate a <strong>di</strong>versi livelli per in<strong>di</strong>viduare il tratto <strong>di</strong> intestino normogangliare.<br />
L’esplorazione laparoscopica consente l’identificazione dei segmenti intestinali permettendo <strong>di</strong><br />
effettuare multiple biopsie mirate. In questa fase ci si avvale della tecnica rapida per la<br />
determinazione dell’attività AChE mentre l’ANE, la NADPH-d e la LDH possono essere usate per<br />
stabilire l’estensione del tratto da resecare.<br />
Terapia chirurgica<br />
Il trattamento chirurgico ha lo scopo <strong>di</strong> resecare il tratto agangliare e ripristinare il funzionamento<br />
del colon normoinnervato.<br />
AChE<br />
NORMALE HIRSCHSPRUNG<br />
Fig 5. Schema pattern innervativo nell’intestino normale<br />
e nella HD<br />
Colostomia ed enterostomia si eseguono in casi complicati, per forme ultralunghe e con rischio <strong>di</strong><br />
occlusione intestinale o enterocolite secondaria con lo scopo <strong>di</strong> detendere temporaneamente il colon<br />
normogangliare e prepararlo così all’intervento ra<strong>di</strong>cale nonché <strong>di</strong> prevenire complicanze quali<br />
l’enterocolite persistente o il megacolon tossico. La colostomia o l’ileostonia derivativa si<br />
confezionano sul segmento intestinale normogangliare (enterostomia <strong>di</strong> livello).<br />
Nella maggior parte dei casi si attua l’intervento ra<strong>di</strong>cale senza praticare la colostomia.
Attualmente le tecniche chirurgiche <strong>di</strong> scelta per il trattamento ra<strong>di</strong>cale della HD sono:<br />
Intervento <strong>di</strong> pull-through addomino-perineale secondo Soave-Boley: contempla l’esecuzione della<br />
mucosectomia rettale e dell’abbassamento endorettale con esteriorizzazione del colon gangliare; la<br />
mo<strong>di</strong>ficazione secondo Boley prevede l’anastomosi imme<strong>di</strong>ata tra mucosa rettale evertita e colon<br />
normogangliare abbassato.<br />
Intervento secondo Georgeson-Soave: questa variante, particolarmente agevole nei neonati e nei<br />
lattanti, prevede la mobilizzazione laparoscopica del colon sinistro e del retto a cui segue<br />
l’esteriorizzazione del colon mobilizzato e successiva anastomosi primaria all’ano. Essendo una<br />
tecnica miniinvasiva offre numerosi vantaggi clinici rispetto alla chirurgia tra<strong>di</strong>zionale quali minore<br />
<strong>di</strong>sagio postoperatorio, riduzione dei tempi <strong>di</strong> degenza ed ottimi risultati estetici.<br />
Queste tecniche, se eseguite correttamente, preservano i plessi lombo-sacrale e sacrale ed<br />
impe<strong>di</strong>scono lesioni della muscolatura sfinterica evitando <strong>di</strong>sturbi alla vescica, agli organi genitali<br />
nonché complicanze quali l’incontinenza fecale e la stipsi persistente.
EVENTUALE<br />
MANOMETRIA<br />
ALGORITMO DIAGNOSTICO<br />
MALATTIA DI HIRSCHSPRUNG<br />
ANAMNESI ESAME OBIETTIVO<br />
SOSPETT0 STIPSI NEUROGENA<br />
RX CLISMA OPACO<br />
BIOPSIA RETTALE PER SUZIONE<br />
(AChE, LDH, NADPH-Diaforasi)<br />
POSITIVA per HD<br />
INTERVENTO CON ESAMI<br />
ISTOCHIMICI INTRAOPERATORI<br />
(AChE rapida, ANE)<br />
INTERVENTO RADICALE<br />
SOAVE-BOLEY O<br />
LAPAROSCOPICO<br />
STIPSI FUNZIONALE<br />
CRISI OCCLUSIVA<br />
O<br />
ENTEROCOLITE<br />
COLOSTOMIA<br />
DI LIVELLO
Bibliografia<br />
1. Martucciello G., Jasonni V. Disganglionosi intestinali. Malattia <strong>di</strong> Hirschsprung. In: Parigi<br />
GB. <strong>Chirurgia</strong> <strong>Pe<strong>di</strong>atrica</strong>. Masson, 2005: 88-97.<br />
2. Martucciello G, Pini Prato A, Puri P, Holschneider AM, Meier-Ruge W, Jasonni V, Tovar<br />
JA, Grosfeld JL. Controversies concerning <strong>di</strong>agnostic guidelines for anomalies of the enteric<br />
nervous system: A report from the fourth International Symposium on Hirschsprung’s<br />
<strong>di</strong>sease and related neurocristopathies. J Pe<strong>di</strong>atr Surg 2005; 40: 1527-1531.<br />
3. Teitelbaum DH, Coran AG. Hirschsprung’s <strong>di</strong>sease and related neuromuscolar <strong>di</strong>sorders of<br />
the intestine. In: Grosfeld JL, O’Neill JA, Fonkalsrud EW Jr, Coran AG. Pe<strong>di</strong>atric surgery.<br />
Mosby, 2006:1514-1559.<br />
4. Pini-Prato A, Martucciello G, Jasonni V. Rectal suction biopsy in the <strong>di</strong>agnosis of intestinal<br />
dysganglionoses: 5-year experience with Solo-RBT in 389 patients. J Pe<strong>di</strong>atr Surg 2006;41:<br />
1043-1048.<br />
5. O’Donnell AM, Puri P. Skip segment Hirschsprung’s <strong>di</strong>sease: a systematic review. Pe<strong>di</strong>atr<br />
Surg Int 2010;26:1065-1069.