Kesehatan Reproduksi - IAWG
Kesehatan Reproduksi - IAWG
Kesehatan Reproduksi - IAWG
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
Buku Pedoman Lapangan Antar-lembaga<strong>Kesehatan</strong> <strong>Reproduksi</strong>dalam Situasi Darurat Bencana2010Revisiuntuk PeninjauanLapangan
Buku Pedoman Lapangan Antar-lembaga<strong>Kesehatan</strong> <strong>Reproduksi</strong>dalam Situasi Darurat Bencana2010 Revisiuntuk Peninjauan Lapangan
© 2010 Inter-agency Working Group on Reproductive Health in CrisesInter-agency Working Group/Kelompok Kerja Antar Lembaga mengucapkan terima kasihkepada pemerintah Australia dan AusAID atas dukungannya dalam pembuatan bukupedoman lapangan ini.Foto sampul (arah jarum jam dari kiri): Estudio 3 for RAISE, 2008; UNHCR/B. Bannon;UNHCR/P. Taggart; Estudio 3 for RAISE, 2008; UNHCR/H. Caux.
<strong>Kesehatan</strong> reproduksi merupakan suatu hak asasi manusia yang, seperti semua hak asasimanusia lainnya, berlaku juga kepada pengungsi eksternal, pengungsi internal, dan penduduklainnya yang hidup di dalam situasi darurat. Guna mewujudkan hak tersebut, pendudukyang terkena dampak harus memiliki akses ke informasi dan layanan kesehatan reproduksikomprehensif sehingga mereka bebas membuat pilihan berdasarkan informasi terkaitkesehatan serta kesejahteraan mereka.Penyediaan layanan kesehatan reproduksi yang komprehensif dan berkualitasi tinggimembutuhkan pendekatan terpadu yang bersifat multisektoral. Personel dari berbagaisektor seperti perlindungan, kesehatan, nutrisi, pendidikan, dan layanan masyarakat; semuamemainkan peranan penting dalam merencanakan dan memberikan layanan kesehatanproduksi. Cara terbaik memenuhi kebutuhan adalah dengan melibatkan masyarakat yangterkena dampak dalam tiap-tiap fase respon: mulai dari menilai kebutuhan sampai merancangprogram, meluncurkan dan melaksanakan program, dan mengevaluasi dampaknya.PrakataPedoman Lapangan Antar-lembaga tentang <strong>Kesehatan</strong> <strong>Reproduksi</strong> dalam situasi daruratbencana merupakan hasil dari suatu proses kerja sama dan konsultasi yang melibatkan lebihdari 100 anggota lembaga Perserikatan Bangsa-Bangsa dan lembaga swadaya masyarakatyang tergabung dalam Inter-agency Working Group (<strong>IAWG</strong>) on Reproductive Health in Crises(Kelompok Kerja Antar Lembaga untuk <strong>Kesehatan</strong> <strong>Reproduksi</strong> dalam situasi krisis).Informasi terkini dalam Pedoman Lapangan ini berdasarkan pada petunjuk teknis normatifOrganisasi <strong>Kesehatan</strong> Sedunia (WHO). Ini juga mencerminkan praktik-praktik yang baikyang terdokumentasikan dalam situasi krisis di seluruh dunia sejak versi awal uji lapangandari Pedoman Lapangan dikeluarkan pada 1996, yang diikuti oleh versi 1999, <strong>Kesehatan</strong><strong>Reproduksi</strong> dalam Situasi Pengungsi Eksternal: sebuah Pedoman Lapangan Antar-lembaga.Edisi terkini ini mencerminkan luasnya aplikasi dari prinsip-prinsip dan isi teknis PedomanLapangan di luar situasi pengungsi eksternal, sehingga memperluas penggunaannya ke dalamberbagai krisis, termasuk zona konflik dan bencana alam.Sejak 1999, masyarakat humanitarian telah mengembangkan lebih lanjut standar-standarmaupun pedoman untuk bidang-bidang yang terkait dengan kesehatan reproduksi, termasukgender, kekerasan berbasis gender, dan HIV/AIDS dalam situasi darurat bencana. SphereHumanitarian Charter and Minimum Standards in Disaster Response versi 2004 (PiagamKemanusiaan Sphere dan standard minimal dalam respon bencana versi 2004) memasukkanPaket Pelayanan Awal Minimum untuk <strong>Kesehatan</strong> <strong>Reproduksi</strong>—Bab 2 dari Pedoman Lapanganini—sebagai standar minimum pelayanan pada respon bencana. Buku pedoman dan alat bantuyang baru yang dikembangkan selama proses reformasi kemanusiaan (humanitarian reform)dan sistem cluster tetap mengikuti petunjuk Pedoman Lapangan untuk intervensi kesehatanreproduksi dalam situasi darurat bencana.Masyarakat politik global juga telah mencatat kemajuan, terutama dalam menangani tingkatkekerasan seksual dalam konflik bersenjata. Resolusi Dewan Keamanan Perserikatan Bangsa-Bangsa 1325, 1820, 1888, dan 1889 mengenai Perempuan, Perdamaian, dan Keamananmenegaskan kebutuhan unik, perspektif, dan kontribusi perempuan dan anak perempuandalam situasi konflik. Untuk kali pertama dalam sejarah, kesehatan reproduksi diakui padatingkat Dewan Keamanan, di mana Resolusi 1889 secara tegas menyebutkan pentingnyaakses perempuan dan anak perempuan ke layanan kesehatan reproduksi dan hak reproduksiguna mencapai kondisi sosial ekonomi yang lebih baik dalam situasi pasca konflik.
Sayangnya, banyak penduduk terpaksa masih harus mengungsi selama berpuluh-puluh tahun di kamp pengungsieksternal, permukiman pengungsi internal atau lingkungan perkotaan yang asing bagi mereka, lantaran konflikyang terus berlangsung atau sebagai akibat dari bencana alam. Lama rata-rata pengungsian eksternal adalah17 tahun. Banyak orang yang terkena dampak oleh keadaan darurat yang kronis tersebut menjadi sangat rentanterhadap masalah reproduksi yang mengancam hidup mereka, sehingga menjadi tantangan yang serius terhadapupaya-upaya untuk mencapai tolak ukur global, termasuk Tujuan Pembangunan Milenium (MDG). PedomanLapangan edisi revisi ini bertujuan untuk meningkatkan kesehatan dan kesejahteraan penduduk yang terkenadampak mulai dari fase awal bantuan sampai transisi ke pembangunan, sembari mengembangkan kesiapsiagaandan layanan berkualitas tinggi yang memastikan partisipasi maksimal masyarakat yang terkena dampak.Lebih dari 15 tahun telah berlalu sejak Konferensi Internasional mengenai Kependudukan dan Pembangunan1994 mengakui kesehatan reproduksi sebagai hak asasi manusia, dan lebih dari 10 tahun telah dijalani dalampenerapan praktis Pedoman Lapangan 1999. Sebagai anggota dari masyarakat kemanusiaan/humanitarian, kitamemiliki tanggung jawab bersama untuk menegakkan dan mewujudkan hak atas kesehatan reproduksi untuksemua perempuan, laki-laki, dan remaja dalam situasi darurat bencana.Inter-agency Working Group on Reproductive Health in Crises(Kelompok Kerja Antar Lembaga untuk <strong>Kesehatan</strong> <strong>Reproduksi</strong> dalam situasi krisis)
Daftar IsiPendahuluan 1Bab 1: Prinsip-prinsip Dasar 5Bab 2: Paket Pelayanan Awal Minimum (PPAM) 21Bab 3: Assessment, Monitoring dan Evaluasi 59Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja 97Bab 5: Keluarga Berencana 111Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal 139Bab 7: Perawatan Aborsi Komprehensif 163Bab 8: Kekerasan Berbasis Gender 177Bab 9: Infeksi Menular Seksual 191Bab 10: HIV 209Lampiran 1: Glosarium 227Lampiran 2: Akronim dan Singkatan 233Lampiran 3: Contoh Pedoman Perilaku 235Struktur bab teknis (4 sampai 10):• Pengantar• Tujuan• Penyusunan program• Pertimbangan Hak Asasi Manusia dan Hukum• Monitoring• Bacaan Lebih Lanjut
Bab 1: Prinsip-prinsip Dasar1<strong>Kesehatan</strong> reproduksi adalah komponenpenting dari respon darurat bencanaSemua orang, termasuk mereka yang hidup dalam situasi darurat bencana, berhakatas kesehatan reproduksi. Untuk melaksanakan hak tersebut, penduduk yang terkenadampak harus memiliki lingkungan yang memungkinkan dan akses ke informasi danlayanan kesehatan reproduksi yang komprehensif sehingga mereka bisa membuat pilihansecara bebas dan berdasarkan informasi.PendahuluanLayanan kesehatan reproduksi yang berkualitas harus berdasarkan pada kebutuhanpenduduk yang terkena dampak, khususnya kebutuhan perempuan dan anak perempuan.Mereka harus menghormati nilai-nilai keagamaan dan etika serta latar belakang budayamasyarakat, dan mematuhi standar internasional hak asasi manusia yang diakui secarauniversal.Layanan kesehatan reproduksi mencakup berbagai layanan. Layanan-layanan tersebutditetapkan sebagai berikut dalam Program Aksi Konferensi Internasional mengenaiKependudukan dan Pembangunan (ICPD) yang diselenggarakan di Kairo, Mesir, padaSeptember 1994:• konseling, informasi, pendidikan, komunikasi, dan layanan keluarga berencana;• pendidikan dan layanan untuk perawatan pranatal, persalinan yang aman, danperawatan nifas, serta perawatan kesehatan bayi dan perempuan;• pencegahan dan perawatan yang tepat untuk infertilitas/kemandulan;• pencegahan aborsi dan penanganan akibat dari aborsi;• perawatan infeksi saluran reproduksi, penyakit menular seksual, termasuk HIV/AIDS;• pencegahan, deteksi dini, dan penanganan kanker payudara dan kanker sistemreproduksi, serta kondisi kesehatan reproduksi lainnya;• pencegahan secara aktif atas praktik tradisional yang berbahaya, seperti FemaleGenital Mutilation (FGM)/sunat perempuan.Dalam menyediakan layanan kesehatan reproduksi yang komprehensif dan berkualitastinggi membutuhkan pendekatan multisektoral yang terpadu. Personel perlindungan,kesehatan, gizi, pendidikan, dan pelayanan masyarakat, semua memainkan peran dalammerencanakan dan menyediakan layanan kesehatan reproduksi.Cara yang terbaik untuk menjamin bahwa layanan kesehatan reproduksi memenuhikebutuhan penduduk yang terkena dampak adalah dengan melibatkan masyarakatdalam tiap-tiap fase pengembangan layanan tersebut, mulai dari merancang programsampai meluncurkan dan menjalankan program, kemudian mengevaluasi dampaknya.Hanya dengan cara ini masyarakat akan memperoleh manfaat dari layanan-layananyang disesuaikan secara khusus dengan kebutuhan dan permintaan mereka, dan hanyadengan cara ini mereka akan memiliki andil dalam masa depan layanan-layanan tersebut.
2Pendahuluan<strong>IAWG</strong>Pada suatu Simposium Antar-lembagamengenai <strong>Kesehatan</strong> <strong>Reproduksi</strong> dalamSituasi Pengungsi Eksternal yangdiselenggarakan di Jenewa, Swiss, padaJuni 1995, lebih dari 50 pemerintah,lembaga swadaya masyarakat (LSM), danlembaga PBB memberi komitmen merekauntuk meningkatkan layanan kesehatanreproduksi kepada pengungsi eksternal.Mereka kemudian membentuk <strong>IAWG</strong>, atauInter-Agency Working Group on ReproductiveHealth in Refugee Situations, yang kinibernama Inter-Agency Working Group onReproductive Health in Crises. (KelompokKerja antar Lembaga untuk <strong>Kesehatan</strong><strong>Reproduksi</strong> dalam situasi krisis)IAFMMenyusul simposium tersebut, <strong>IAWG</strong>, denganberkonsultasi dengan masyarakat yangterkena dampak, menghasilkan, mengujisecara tuntas di lapangan, dan akhirnyamencetak dan menyebarluaskan edisiperdana Pedoman Lapangan Antar-lembagatentang <strong>Kesehatan</strong> <strong>Reproduksi</strong> dalam SituasiPengungsi Eksternal (IAFM atau “PedomanLapangan”) pada tahun 1999. Supayamencerminkan aplikasi luas dari prinsipprinsipserta isi teknis Pedoman tersebutyang di luar situasi pengungsi eksternal,maka sekarang dinamakan PedomanLapangan tentang <strong>Kesehatan</strong> <strong>Reproduksi</strong>dalam Situasi Darurat bencana. PedomanLapangan ini mendukung penyelenggaraanlayanan kesehatan reproduksi yangberkualitas. Tujuan yang ingin dicapainyadalam situasi bencana adalah:• menggariskan seperangkat intervensikesehatan reproduksi minimum yang bakuyang akan ditempatkan sebagai prioritas;• menjadi alat bantu untuk memfasilitasidiskusi dan pengambilan keputusandalam perencanaan, pelaksanaan,monitoring dan evaluasi dari intervensikesehatan reproduksi;• memandu para petugas kesehatanreproduksi, manajer program kesehatanreproduksi, dan penyedia layanan dalammemperkenalkan dan/atau memperkuatintervensi kesehatan reproduksi berbasisbukti yang berlandaskan kebutuhan danpermintaan penduduk yang terkena dampakdan dengan sepenuhnya menghormatikeyakinan dan nilai-nilai mereka;• mengadvokasikan suatu pendekatanmultisektoral dalam memenuhi kebutuhankesehatan reproduksi dari masyarakatyang terkena dampak dan untuk membinakoordinasi di antara semua mitraApa yang baru dalam IAFM, edisike-2?<strong>IAWG</strong> merevisi dan memutakhirkansetiap bab. Selain pemutakhiran perihalpengorganisasian, logistik, dan klinis yangterkait dengan koordinasi dan pelaksanaanlayanan kesehatan reproduksi, edisi inimemuat bab baru tentang PerawatanAborsi secara Aman. Juga memisahkanbab mengenai HIV dan Infeksi MenularSeksual dari edisi terdahulu menjadi duabab yang terpisah. Bab yang berjudulkesehatan reproduksi untuk orang muda diedisi terdahulu diubah menjadi <strong>Kesehatan</strong><strong>Reproduksi</strong> Remaja (Catatan: kesehatanreproduksi remaja masih merupakan temayang relevan yang terkait bab-bab lainnya.)Bab Keselamatan Ibu sekarang berjudul<strong>Kesehatan</strong> Maternal dan Neonatal untukmemberi penekanan pada keberlanjutan darimasa antenatal ke masa nifas.Petunjuk dalam dokumen ini adalahaktual pada saat diterbitkan. <strong>IAWG</strong> akan
Bab 1: Prinsip-prinsip Pendahuluan Dasar3menyediakan informasi mutakhir mengenairekomendasi teknis dan teknologi yang baruuntuk intervensi kesehatan reproduksi di www.iawg.net.Untuk siapa IAFM diperuntukkan?Petugas kesehatan reproduksi dan manajerprogram kesehatan reproduksi dalam situasidarurat bencana adalah pengguna utamaPedoman Lapangan ini. Penyedia layanankesehatan reproduksi (dokter, perawat,bidan, dsb) juga akan menemukan informasiyang bermanfaat, meskipun pedoman initidak memuat petunjuk klinis yang terperinci.Petugas layanan masyarakat, petugasperlindungan, dan lainnya yang bekerja untukmemenuhi kebutuhan perempuan, orangmuda, dan laki-laki yang terkena dampak jugaakan memperoleh manfaat dari petunjuk yangditawarkan dalam dokumen ini.Garis besar IAFM, edisi ke-2Dari Mana Harus MulaiPaket Layanan Awal Minimum (PPAM)untuk kesehatan reproduksi dalam situasikrisis merupakan seperangkat kegiatanprioritas yang akan dilaksanakan padaawal suatu keadaan darurat. Layanankesehatan reproduksi yang komprehensifharus diselenggarakan begitu situasimemungkinkan.Oleh karena itu, kami menyarankanpembaca memulai dengan Bab 1:Prinsip-prinsip Dasar dan Bab 2: PaketPelayanan Awal Minimum (PPAM), sebelummelanjutkan ke bab-bab teknis lainnya.Bab 1: Prinsip-prinsip Dasar meletakkanlandasan untuk bab-bab teknis selanjutnyadan memberikan pedoman prinsip untukpenyelenggaraan semua perawatan kesehatanreproduksi.Komponen-komponen kesehatan reproduksisebagaimana diuraikan dalam PedomanLapangan adalah:Bab 2: PPAMBab 3: Assessment, Monitoring dan EvaluasiBab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> RemajaBab 5: Keluarga BerencanaBab 6: <strong>Kesehatan</strong> Maternal dan NeonatalBab 7: Perawatan Aborsi komprehensif BARU*Bab 8: Kekerasan Berbasis GenderBab 9: Infeksi Menular Seksual BARUBab 10: HIV BARU* Meskipun hanya bab-bab yang diberi tanda“BARU” yang sepenuhnya baru, SEMUA babtelah dimutakhirkan secara signifikan.Sedapat mungkin, masing-masing bab memuatinformasi yang berdiri sendiri. Akan tetapi,untuk menghindari pengulangan, beberapabab memuat referensi di dalam naskah yangmenunjuk ke topik-topik terkait yang terdapatdalam bab-bab lainnya.Standar teknis yang dimuat dalam PedomanLapangan adalah yang ditetapkan olehOrganisasi <strong>Kesehatan</strong> Dunia (WHO). PedomanLapangan memberikan arahan program dengansering memuat rujukan ke materi tambahanyang terdapat pada CD-ROM terlampir(BARU) dan digunakan untuk memastikanberlangsungnya penyelenggaraan kesehatanreproduksi yang komprehensif dan handal.Melangkah lebih jauh: koordinasidan integrasiIAFM menangani kebutuhan-kebutuhan khususpara remaja. Perhatikan juga bahwa PedomanLapangan hanya membahas soal kankerservikal (Bab 9). Kanker lainnya yang sama-
4sama penting dari sisi kesehatan masyarakat, sepertikanker payudara dan kanker prostat, juga membutuhkanperhatian yang seksama namun tidak tercakup dalampedoman ini.Di samping sanitasi, pangan, air, permukiman,perlindungan, dan pelayanan kesehatan dasar yangmemadai, jenis-jenis program dan layanan lainnyasecara langsung maupun tidak langsung jugaberkontribusi kepada kesejahteraan reproduksi daripenduduk yang terkena dampak. Hal ini meliputi:• Layanan sosial dan kesehatan jiwa• Pendidikan dan pemberdayaan perempuan dan anakperempuan• Mata pencaharian dan peningkatan pendapatan• Akses yang aman ke bahan bakar memasak dansumber bahan bakar alternatif, serta kegiatanintersektoral lainnya yang dapat mengurangi risikokekerasan seksual.Memastikan kesehatan reproduksi dari pendudukyang terkena dampak yang tinggal dalam situasidarurat bencana menuntut agar para petugas, manajerprogram, dan penyedia layanan kesehatan reproduksiberkoordinasi dengan layanan-layanan lainnya danmenerapkan suatu pendekatan multisektoral danterpadu.
Bab 1: Prinsip-prinsip Dasar5Daftar Isi1 Pendahuluan 52 Tujuan 63 Prinsip-prinsip dasar dalam penyusunan programkesehatan reproduksi dalam situasi darurat bencana 73.1 Koordinasi 73.2. Kualitas pelayanan 83.3 Komunikasi 93.4 Partisipasi masyarakat 113.5 Pengembangan kapasitas teknis dan manajemen 133.6 Akuntabilitas 133.7 Hak asasi manusia 153.8 Advokasi 174 Monitoring 185 Bacaan lanjutan 201BABSATUPrinsip-prinsipDasar1 PendahuluanApakah yang dimaksud dengan kesehatan reproduksi?<strong>Kesehatan</strong> reproduksi adalah keadaan sejahtera fisik, mental dan sosial yang menyeluruh-dan tidak tidak semata-mata terbebas dari penyakit atau kecacatan- dalam semua halberhubungan dengan sistem reproduksi dan fungsi serta prosesnya. <strong>Kesehatan</strong> reproduksioleh karena itu menyatakan bahwa seseorang mampu memiliki kehidupan seks yangmemuaskan dan aman dan bahwa mereka memiliki kemampuan untuk bereproduksi danbebas untuk memutuskan, kapan dan seberapa sering melakukannya.Yang tersirat dalam persyaratan terakhir adalah hak laki-laki dan perempuan untuk memperolehinformasi dan memiliki akses ke metode-metode keluarga berencana yang aman, efektif,terjangkau, dan dapat diterima, yang mereka pilih sendiri, dan juga metode lainnya sesuai pilihanmereka sendiri untuk pengaturan kesuburan yang tidak bertentangan dengan hukum. Merekajuga harus memiliki hak untuk mengakses layanan kesehatan yang tepat yang memungkinkanperempuan untuk menjalani kehamilan dan persalinan dengan aman sehingga memberikan parapasangan peluang yang terbaik untuk mendapatkan seorang bayi yang sehat.Lihat Konferensi Internasional mengenai Kependudukan dan Pembangunan – Kairo 1994, AksiProgram, paragraf 7.2.Mengapa penting untuk memenuhi kebutuhan-kebutuhan kesehatan reproduksi dalamsituasi darurat bencana?Situasi darurat bencana adalah suatu peristiwa atau serangkaian peristiwa yang telahmengakibatkan ancaman yang kritis terhadap kesehatan, keselamatan, keamanan ataukesejahteraan suatu masyarakat atau sekelompok besar orang. Kemampuan bertahan darimasyarakat yang terdampak menjadi kewalahan dan bantuan dari luar dibutuhkan. Hal inibisa merupakan akibat dari peristiwa seperti konflik bersenjata, bencana alam, epidemi ataukelaparan dan sering kali menyebabkan penduduk harus mengungsi.
6Prinsip-prinsipDasarDalam situasi darurat bencana adalah pentinguntuk menyediakan layanan kesehatanreproduksi sebab:• Akses ke pelayanan kesehatan reproduksimerupakan suatu hak sebagaimanadisebutkan dalam definisi di atas dandijelaskan di bagian Hak Asasi Manusia dibawah ini.• Kesakitan dan kematian yang terkait dengansistem reproduksi merupakan persoalankesehatan masyarakat yang signifikan (lihatKotak 1).• Orang-orang yang terdampak oleh konflikatau bencana berhak atas perlindungandan bantuan. Pemberian layanan kesehatanreproduksi secara tepat waktu dapatmencegah kematian, penyakit, dankecacadan terkait dengan kehamilan yangtidak diinginkan, komplikasi kebidanan,kekerasan seksual dan bentuk kekerasanberbasis gender lainnya, infeksi HIV, danserangkaian gangguan reproduksi.2 TujuanTujuan dari bab ini adalah:• menetapkan kerangka kerja yang memandupelaksanaan penyusunan programkesehatan reproduksi dalam situasi daruratbencana;• menjelaskan alasan mengapa harusmenyediakan layanan kesehatan reproduksidan menekankan prinsip-prinsip yangmelandasi masuknya pelayanan kesehatanreproduksi dalam upaya-upaya bantuan;• memandu para petugas kesehatanreproduksi, manajer program kesehatanreproduksi, dan penyedia layanan tentangbagaimana memastikan bahwa layanankesehatan reproduksi diselenggarakansecara efektif, efisien, dan adil.Kotak 1: Masalah kesehatanreproduksi adalah Masalah<strong>Kesehatan</strong> Masyarakat4 529,000 perempuan meninggal setiaptahun – satu jiwa setiap menit – karenasebab yang terkait dengan kehamilan.Sembilan puluh persen kematiantersebut terjadi di negara-negaraberkembang. 14 Anak perempuan berusia 15-19 tahunmemiliki kemungkinan dua kali lebihbesar untuk meninggal saat melahirkandaripada perempuan yang berusia20-an tahun. Anak perempuan yangberusia di bawah 15 tahun memilikikemungkinan lima kali lebih besaruntuk meninggal saat melahirkan. 14 Lebih dari 340 juta kasus baru penyakitmenular seksual terjadi setiap tahun. 14 Hampir 34 juta orang di dunia terinfeksiHIV. 14 120 juta perempuan mengatakan tidakingin menjadi hamil, tetapi merekatidak menggunakan satu pun metodekeluarga berencana. 24 20 juta aborsi tidak aman terjadi setiaptahun – 55,000 setiap hari – yangberujung dengan 80,000 kematian ibudan ratusan ribu kecacadan4 Diprakirakan bahwa setiap tahunpuluhan ribu perempuan dananak perempuan menjadi korbanpenyerangan seksual dalam situasikonflik di seluruh dunia.
Bab 1: Prinsip-prinsip Dasar71The World Health Report 2005: Make EveryMother and Child Count.” World HealthOrganization, 2005. http://www. who.int/whr/2005/whr2005 en.pdf2Reproductive Health: Ensuring That EveryPregnancy is Wanted. UNFPA. http:// www.unfpa.org/rh/planning.htm3 Prinsip-prinsip dasar dalampenyusunan program kesehatanreproduksi dalam situasi daruratbencanaPrinsip-prinsip berikut ini mendasaripelaksanaan penyusunan program kesehatanreproduksi dalam situasi darurat bencana1. Koordinasi2. Kualitas pelayanan3. Komunikasi4. Partisipasi masyarakat5. Pengembangan kapasitas teknis danmanajemen6. Akuntabilitas7. Hak asasi manusia8. Advokasi3.1 KoordinasiApakah yang dimaksud dengan koordinasi?Koordinasi meliputi pertukaran informasi,kompromi, dan aksi kolaboratif.Agar supaya layanan kesehatan reproduksidalam suatu situasi darurat bencana menjadiadil, efektif, dan efisien, maka koordinasi harusdiselenggarakan secara lintas lembaga:• di antara badan dan lembaga resmilainnya, seperti, misalnya, pemerintahnegara penyelenggara, lembaga swadayamasyarakat (LSM), dan lembaga PBB.• lintas sektor dan cluster;• di dalam penyusunan program kesehatan,mencakup berbagai tingkat penyedialayanan: dokter, bidan, perawat, asistenkesehatan, dan penyedia layanan kesehatanlainnya, seperti pekerja kesehatanmasyarakat dan dukun bayi• mencakup berbagai tingkat pelayanan: darimasyarakat sampai puskesmas dan rumahsakit rujukan.Satu hal yang penting adalah bahwa koordinasipenyusunan program kesehatan reproduksidilaksanakan secara terpadu dengankoordinasi sektor/cluster kesehatan secaramenyeluruh dan meliputi:• Melaksanakan Paket Pelayanan AwalMinimum (PPAM)• Menyediakan supply yang penting• Mengelola informasi kesehatan• Melakukan penilaian• Melatih penyedia layanan• Mengintegrasikan layanan kesehatanreproduksi yang komprehensif di dalamlayanan kesehatan dan sosialMengapa koordinasi begitu penting?Koordinasi kesehatan reproduksi di dalamsektor/cluster kesehatan dan dengan sektor/cluster terkait lainnya dapat meningkatkanefisiensi, efektivitas, dan kecepatan respon,memungkinkan pengambilan keputusan danpenyelesaian permasalahan secara strategis,dan membantu mencegah kesenjangan danduplikasi dalam layanan.Koordinasi akan membantu penyelenggaraansuatu paket standard layanan-layanankesehatan reproduksi di seluruh wilayahtertentu, sehingga menjadikan pelayanankesehatan reproduksi yang berkualitasbaik terjangkau untuk umum. Hal ini dapatmenciptakan suatu efek yang lebih besar yangberujung dengan cakupan yang lebih luasserta penggunaan sumber daya secara efisien,dan yang dapat mengimbangi keterbatasanyang mungkin dipunyai suatu lembaga tunggaldalam hal keahlian, staf, sumber daya ataurentang kegiatan.Bagaimana koordinasi harusdiselenggarakan?• Pada awal terjadinya suatu situasidarurat kemanusiaan dimana sistem
8cluster Interagency Standing Committee(IASC) diaktifkan, lembaga ketua clusterkesehatan harus memastikan bahwasuatu lembaga telah ditetapkan untukmengkoordinasikan kesehatan reproduksidi dalam cluster kesehatan. Koordinatorkesehatan reproduksi dipilih berdasarkanada tidaknya perwakilan di lapangan sertakemampuan operasional untuk mendukungpelaku sektor/cluster kesehatan lainnyadalam melaksanakan layanan kesehatanreproduksi. Dalam hal sistem cluster tidakdiaktifkan, maka suatu lembaga harusditetapkan sebagai koordinator kesehatanreproduksi oleh lembaga koordinator sektorkesehatan• Lembaga yang ditetapkan untukmengkoordinasi kesehatan reproduksi harusmenetapkan seorang petugas kesehatanreproduksi. Petugas kesehatan reproduksibekerja di dalam mekanisme koordinasikesehatan untuk memastikan bahwa mitramitracluster kesehatan diberi dukunganteknis dan operasional dalam meningkatkancakupan layanan kesehatan reproduksi diwilayah krisis.Para pekerja kemanusiaan yang memilikitanggung jawab terkait (koordinator kesehatan,petugas kesehatan reproduksi, focal pointGBV/gender, dan focal point HIV) harus bekerjasama secara erat dan bertukar informasi secaraberkala.Di samping memfasilitasi komunikasi lintaslembaga dan sektor, petugas kesehatanreproduksi juga harus memastikan bahwamanajer program kesehatan reproduksiberhubungan dengan masyarakat setempat,pemerintah setempat, dan pelaku terkaitlainnya untuk memastikan bahwa masalahkesehatan reproduksi dari para pelaku tsbdipertimbangkan.• Agar terselenggara akses ke pelayanankesehatan reproduksi yang sesuai untukpenduduk yang terdampak yang dilayanioleh beragam lembaga, maka petugaskesehatan reproduksi harus menyediakanpetunjuk teknis dan mengadvokasikepatuhan pada standar-standarantarlembaga (seperti yang dijelaskan dalampedoman ini, pedoman IASC, dan SphereHandbook) yang menetapkan kepatuhanpada standar nasional dan pedoman yangsesuai.3.2. Kualitas pelayananApakah yang dimaksud dengan kualitaspelayanan?Pelayanan kesehatan reproduksi yangberkualitas baik adalah yang bersifatkomprehensif, terjangkau, dan inklusif,dan yang menjawab kebutuhan kesehatanreproduksi semua orang tanpa diskriminasi. Halini berarti bahwa perempuan, laki-laki, remaja,manula, dan penyandang cacat – dari semuaetnis, agama, dan orientasi seksual – memilikiakses ke layanan-layanan yang memenuhistandar yang diakui.Mengapa kualitas pelayanan penting?• Layanan yang berkualitas baik membantumemenuhi hak asasi manusia.• Layanan yang berkualitas baik adalahefektif: Klien berkemungkinan lebih besar akanmenggunakan layanan dan menjalankanpraktik kesehatan yang baik apabilamereka menerima pelayanan yangberkualitas baik. Penyedia merasa puas dan termotivasisecara profesional saat menyediakanlayanan yang berkualitas bagus.Bagaimana cara meningkatkan kualitaspelayanan?Kualitas pelayanan meningkat apabilaorganisasi:• mematuhi protokol klinis standar, misalnya,pedoman pengobatan dan standardpencegahan;
Bab 1: Prinsip-prinsip Dasar9• memastikan cakupan fasilitas dan personelyang memadai. Pedoman Sphere dan PBBmenyarankan tingkat-tingkat minimumsebagai berikut: Satu pekerja kesehatan masyarakat per500 – 1000 jiwa penduduk Pekerja kesehatan masyarakat harusmencakup perempuan, laki-laki, pemuda,anggota dari berbagai kelompok etnis,penyandang cacat, dan kelompokpenduduk lainnya Satu puskesmas dengan 2-5 penyedialayanan per 10,000 jiwa penduduk: Satu penyedia layanan kesehatan yangberkualifikasi per 50 konsultasi pasienrawat jalan per hari Satu rumah sakit per 50,000 jiwapenduduk, dengan setidaknya 5penyedia layanan yang berkualifikasi,termasuk paling sedikit 1 dokter Satu penyedia layanan kesehatan yangberkualifikasi per 50 konsultasi pasienrawat jalan per hari Satu penyedia layanan yangberkualifikasi dan bertugas per 20-30tempat tidur pasien rawat inap• Mempekerjakan dan mendukung penyedialayanan laki-laki dan perempuan yangkompeten dan memberikan update secaraberkala serta pelatihan mengenai praktikpraktikyang baik• menjaga dan mengkoordinasi sistem-sistemlogistik agar supply selalu mencukupi• memastikan bahwa metode-metodemonitoring dan evaluasi mengukur kualitaslayanan dan membawa ke peningkatankualitas (lihat Bab 3: Assessment,Monitoring dan Evaluasi).Kualitas pelayanan menjadi meningkat apabilapenyedia layanan:• mengikuti perkembangan seputar praktikpraktikyang baik dan menerapkannya padapekerjaan mereka• menunjukkan rasa hormat kepada orangorangyang mereka layaniKualitas pelayanan menjadi meningkat apabilaanggota masyarakat:• diberdayakan untuk dapat memintapertanggungjawaban lembaga-lembagapelaksana atas kualitas layanan.3.3 KomunikasiApakah yang dimaksud dengan komunikasi?Komunikasi melibatkan perantara- media yangmenyebarkan informasi melalui saluran-saluranyang tepat (misalnya poster, radio, orang keorang, dsb) agar masyarakat mendapatkaninformasi yang mereka butuhkan, pada saatmereka membutuhkannya, dengan cara yangmasuk akal bagi mereka sehingga mereka bisamengambil keputusan-keputusan yang praktis.Mengapa komunikasi begitu penting?• Perempuan, laki-laki, dan remaja harusmemahami bagaimana tubuh merekaberfungsi dan bagaimana menjaga danmeningkatkan kesehatan reproduksimereka. Pengetahuan yang telah dibuktikansecara ilmiah harus dibagi dan dibahasdengan masyarakat untuk mendukungmereka dalam mengambil keputusantentang kesehatan reproduksi mereka.• Komunikasi yang efektif dapat menjawabkeprihatinan-keprihatinan para penyaringsosial (misalnya pejabat, orang tua,ibu mertua, pasangan intim) sehinggameningkatkan akses ke pelayanankesehatan reproduksi.Bagaimana komunikasi dapatdiselenggarakan?Terapkan praktik-praktik baik yangmendasar dalam penyusunan programkomunikasi. Sebagai contoh:• Memahami apa yang diketahui dan diyakinioleh target sasaran• Kembangkan dan pra-ujikan pesan-pesan
10Kotak 2: Unsur-unsur Pelayanan <strong>Kesehatan</strong> <strong>Reproduksi</strong> yang BerkualitasPermulaan Keadaan Darurat: PPAMJenis LayananSeiring dengan semakin stabilnya situasi: kesehatan reproduksi komprehensif, yang meliputi:• Pelayanan kesehatan reproduksi remaja• Keluarga berencana• Pelayanan kesehatan maternal dan neonatal• Perawatan aborsi yang aman• Perlindungan dan respon pada kekerasan berbasis gender• Pencegahan dan pelayanan IMS/ISR/HIV/AIDSHubungan ke layanan-layanan terkait di sektor dan cluster lainnyaKompetensi teknis Fasilitas dan perlengkapan Supply dan logistik• Gambaran tugas• Protokol pelayanan• Protokol standarpencegahan infeksi• Pelatihan berdasarkankompetensi• Pengawasan yangmendukung• Daftar perlengkapan yangdibutuhkan• Penyedian bahan-bahanyang hilang• Program pelayananpreventif• Perbaikan dan penggantiansesuai kebutuhan• Pembuangan limbah medis• Inventaris danpenyimpanan• Sistem kontrol inventaris• Jalur logistikInformasi yang diberikankepada klien• Langkah-langkah minimumdalam pencegahan danpelayanan di rumah• Lokasi dan jam/waktulayanan• Kapan harus mendapatkanpelayanan• Pengetahuan yangmemadai untuk mengambilkeputusan berdasarkaninformasi• Konseling pelayanan (caramemakai obat-obat, efeksamping, rujukan, kembali)Kepuasan klien—Apa yangdipedulikan klien?Apakah diamendapatkannya?• Privasi dari pandanganatau pendengaran oranglain• Kerahasiaan (tidakmengungkap informasipasien tanpa izin daripasien)• Kesopanan• Efisiensi• Efektivitas• KeselamatanSistem informasi—Datauntuk pengambilankeputusan• Tujuan informasi• Identifikasi data yangdibutuhkan• Pengumpulan data• Penyimpanan danpengambilan data• Analisis data• Penggunaan informasi(meningkatkan program,berbagi denganstakeholders)Diadaptasi dari Bruce, J. (1990). “Fundamental Elements of the Quality of Care: A SimpleFramework.”Studies in Family Planning Vol. 21(No. 2): pp. 61-91.
12Bagaimana partisipasi masyarakatdilakukan?Pelaku eksternal (pekerja/staf lembagapelaksana PBB atau LSM dari luar masyarakat)harus memprakarsai partisipasi semenjaktahap awal respon dan bergerak secaraprogesif untuk menyerahkan kendali atasprogram kepada pelaku lokal (lihat Gambar 1).Salah satu langkah awal adalah menetapkantokoh masyarakat laki-laki dan perempuanatau penyedia layanan kesehatan, di antarapenduduk yang terdampak.PPAM diprakarsai sebagai suatu prioritasdalam situasi darurat bencana berdasarkankebutuhan nyata untuk memiliki akses yangsegera ke layanan-layanan penting. Informasiyang dikumpulkan lewat partisipasi masyarakatpada fase awal respon mengarahkan untuklayanan-layanan yang sedang berjalan danrencana layanan di masa yang akan datang.Informasi tersebut dapat mencakup praktikpraktikpersalinan setempat, kebutuhanpelatihan para penyedia pelayanan kesehatan,serta kendala-kendala terhadap akses, seperti,misalnya, persyaratan bahwa penyedia layanankesehatan harus berbahasa yang sama ataupreferensi budaya dimana penyedia dimintaberjenis kelamin yang sama dengan klien.Gambar 1: Partisipasi MasyarakatLebih banyak kendali lokal• Pelaku lokal (perempuan dan laki-laki) yang mengelola proyek;pelaku eksternal* memberikan saran• Pelaku lokal dan eksternal mengelola proyek secara bersamamelalui hubungan kemitraan• Pelaku lokal dan eksternal melaksanakan kegiatan secarabersama dengan menggabungkan kontribusi lokal daneksternal. Pelaku eksternal tetap bertanggung jawab atasmanajemen dan monitoring.• Pelaku lokal dan eksternal mengambil keputusan secarabersama dengan menggunakan proses analisis danperencanaan gabungan. Pelaku eksternal melaksanakan,mengelola, dan memonitor proyek-proyek.• Pelaku eksternal berkonsultasi dengan anggota masyarakatuntuk mendapatkan informasi lokal dan mencari tahukebutuhan-kebutuhan yang dirasakan. Pelaku eksternalmelakukan perencanaan berdasarkan informasi dari masyarakatsebelum melaksanakan, mengelola, dan memantau proyekproyek.Sedikit kendali lokal• Anggota masyarakat diinformasikan oleh pelaku eksternaltentang program-program yang direncanakan. Pelaku eksternalmerencanakan, melaksanakan, mengelola, dan memantauproyek-proyek.*Pekerja LSM kemanusiaan/staf lembaga pelaksana dari luar masyarakat.
Bab 1: Prinsip-prinsip Dasar133.5 Pengembangan kapasitas teknisdan manajemenApakah yang dimaksud denganpengembangan kapasitas?Pengembangan kapasitas mencakuppeningkatan-peningkatan yang dibutuhkandi dalam suatu organisasi guna memastikantersedianya kompetensi teknis maupunmanajemen yang memadai untuk melayaniklien dan untuk memperluas program-program.Organisasi-organisasi lokal dan internasionalharus bekerjasama dalam kemitraan dua-arah.• Penyedia-penyedia layanan harus kompetenuntuk dapat menyediakan pelayanan yangberkualitas baik.• Organisasi-organisasi harus memiliki sistemmanajemen untuk: merekrut, melatih, menempatkan,mengawasi, dan mendukung penyedialayanan merawat fasilitas dan perlengkapan memastikan supply merancang, memonitor, dan mengevaluasilayanan bekerja dengan stakeholders menghimpun dan mengelola danaMengapa pengembangan kapasitaspenting?• Organisasi-organisasi membutuhkankapasitas teknis dan manajemen yangmemadai agar secara efektif memberikanlayanan kesehatan reproduksi untukpenduduk yang membutuhkan.• Kapasitas yang lebih besar di dalamorganisasi-organisasi lokal, nasional,regional, dan internasional dapatmeningkatkan cakupan, kualitas, dankeberlanjutan dari layanan kesehatanreproduksi.• Penyedia layanan atau lembaga lokalsering kali bertanggung jawab menjalankanprogram-program pada saat ancamankeamanan meningkat.Bagaimana pengembangan kapasitasdilakukan?• Menilai kelebihan dan kelemahan teknis danmanajemen saat ini dari masing-masingorganisasi mitra dan tetapkan bidangbidangfokus untuk peningkatan.• Tentukan dan sepakati peranan dantanggung jawab yang jelas bagi masingmasingmitra dan dokumentasikan perananperanantersebut.• Bersama-sama merancang, melaksanakan,dan mengevaluasi pelatihan teknis,pemutakhiran, dan sistem peningkatanmanajemen.3.6 AkuntabilitasApakah akuntabilitas?Akuntabilitas adalah prosespertanggungjawaban oleh orang-perseorangandan organisasi atas capaian kerja menurutstandar-standar dan prinsip-prinsip tertentu.Standar-standar dan prinsip-prinsip yangrelevan dalam hal ini mencakup tanggungjawab fiskal, prinsip-prinsip kemanusiaan,standar profesi, hukum lokal dan internasionalserta prinsip-prinsip yang telah diuraikandalam bab ini. Akuntabilitas dapat berupapengenaan sanksi atas pelanggaran standarstandartersebut, misalnya, pemecatan karenaeksploitasi seksual atau pidana penjara karenapencurian.Di dalam masyarakat kemanusiaan adagerakan yang memperjuangkan akuntabilitasbagi para penerima bantuan. Sebagai contoh,Humanitarian Accountability Partnership (HAP)— International menggalakkan akuntabilitaskepada penerima manfaat melalui standarstandardan suatu proses sertifikasi. HAP telahmenetapkan tujuh prinsip utama akuntabilitas:1. Komitmen kepada standar dan hakkemanusiaan2. Menetapkan standar akuntabilitasorganisasi dan mengembangkan kapasitasstaf
Bab 1: Prinsip-prinsip Dasar15Kotak 3: Eksploitasi dan Pelecehan SeksualLembaga-lembaga kemanusiaan mempunyai kewajiban untuk menyediakan layanan bagipara penerima manfaat serta bertanggung jawab untuk memastikan bahwa penerima manfaatdiperlakukan secara martabat dan rasa hormat dan bahwa standar-standar minimum tertentuterkait perilaku diindahkan. Guna mencegah eksploitasi dan pelecehan seksual, petugas danmanajer kesehatan reproduksi harus:• menciptakan dan mempertahankan lingkungan kerja yang mencegah eksploitasi danpelecehan seksual (SEA: Sexual Exploitation and Abuse);• memastikan bahwa semua staf (nasional dan internasional) menandatangani dan mentaatisuatu pedoman perilaku (CoC: Code of Conduct) menentang SEA. Menyimpan dokumen aslidari masing-masing pernyataan di dalam berkas pegawai-pegawai yang bersangkutan;• memastikan bahwa mekanisme-mekanisme pelaporan tentang SEA oleh penyedia layanantelah siap dan telah diketahui oleh masyarakat;• mengambil tindakan yang tepat bilamana ditengarai bahwa telah terjadi pelanggaranterhadap standar manapun yang tercantum dalam CoC, atau bahwa perilaku pelecehan ataueksploitasi seksual lain telah terjadi. SEA oleh suatu penyedia layanan merupakan perbuatankejahatan yang berat dan oleh karena itu merupakan alasan untuk pemutusan hubungankerja. Standar-standar itu mencakup: Kegiatan seksual dengan anak-anak (orang yang berusia di bawah 18 tahun) dilarang,terlepas dari umur mayoritas atau usia yang berlaku setempat. Salah menyangka usiaseorang anak tidak dapat menjadi pembelaan. Menukar uang, kerja, barang, atau jasa untuk seks, termasuk tindakan bantuan seksual ataubentuk perilaku lain yang mempermalukan, merendahkan, atau bersifat eksploitatif, dilarang. Inimencakup pertukaran bantuan yang harus diberikan kepada penerima manfaat. Hubungan seksual di antara pekerja kemanusiaan dan penerima manfaat sangat tidakdianjurkan karena hubungan tersebut didasarkan pada dinamika kekuasaan yang memangtidak sama. Hubungan seperti itu akan merusak kredibilitas dan integritas pekerja bantuankemanusiaan.Guna memaksimalkan efektivitas Pedoman Perilaku, petugas dan manajer program kesehatanreproduksi harus memasang salinan, yang diterjemahkan ke dalam bahasa yang sesuai, ditempat-tempat umum yang mudah terlihat, seperti ruang tunggu di klinik-klinik.Untuk contoh Pedoman Perilaku lihat Lampiran 3.• Menerapkan sistem-sistem di dalamorganisasi Anda untuk merespon perilakuyang tidak pantas oleh staf (lihat Kotak 3:Eksploitasi dan Pelecehan Seksual).3.7 Hak asasi manusiaApakah hak asasi manusia?Hak asasi manusia internasional adalahseperangkat kewajiban-kewajiban globalyang mengatur bagaimana negara-negaramemperlakukan rakyat yang berada dalamwilayah hukumnya dengan tujuan untukmemastikan martabat, kebebasan, dankesejahteraan yang setara untuk semuaorang. Hak asasi manusia bersifat universal;dan berlaku bagi semua orang berdasarkankeadaan bahwa mereka adalah manusia.Prinsip-prinsip hak asasi manusia yangterkandung di dalam perjanjian-perjanjianinternasional dan regional menjadi bagian
16dari hukum internasional. Sejumlah perjanjianmenetapkan kontrak hukum di antara bangsabangsadalam rangka mendukung hak-hakyang dideklarasikan dalam Deklarasi HakAsasi Manusia 1948. Hal ini meliputi KonvensiInternasional tentang Hak Sipil dan Politik(1966), Konvensi Internasional tentang HakEkonomi, Sosial, dan Kebudayaan (1966),Konvensi tentang Penghapusan Segala BentukDiskriminasi terhadap Perempuan (1979), yangsecara khusus menguraikan bentuk-bentukdiskriminasi gender serta langkah-langkahyang harus diambil oleh negara-negara untukmenghapuskannya, dan Konvensi tentang HakAnak (1989).Selain sistem hak asasi manusia internasional,ada tiga sistem hak asasi manusia regionalyang utama, masing-masing memiliki instrumendan mekanisme hak asasi manusia tersendiri:• Sistem hak asasi manusia Uni Afrika• Sistem hak asasi manusia Dewan Eropa• Sistem hak asasi manusia Inter-AmerikaDokumen-dokumen lain di mana prinsip-prinsiphak asasi manusia diabadikan, meliputi hukumkemanusiaan internasional, hukum pengungsiinternasional dan hukum nasional.Dokumen-dokumen konsensus politik, sepertidokumen-dokumen hasil konferensi PBB,membantu menafsirkan penerapan standarhak asasi manusia dalam instrumen-instrumeninternasional yang mengikat secara hukum.(Silakan lihat CD ROM untuk teks dokumen hakasasi manusia utama)Negara-negara yang telah menandatanganiatau meratifikasi instrumen-instrumen hakasasi manusia wajib untuk menghormati,melindungi dan memenuhi hak asasi manusia.Semua peraturan perundang-undangannasional dan daerah harus menghormati hakasasi manusia. Negara berkewajiban untukmelindungi orang dari pelanggaran hak-hakmereka oleh orang lain. Sebagai contoh,ketika suatu Negara mengubah peraturannyamengenai perkosaan untuk menjamin bahwasetiap orang yang diserang, tanpa memandangkewarganegaraan, status perkawinan ataujenis kelamin, dapat menerima respon hukumyang efektif dan layanan yang berkualitasbaik, telah mulai memenuhi kewajibannyauntuk melindungi dan memenuhi hak-hak.Dengan kata lain, tidak cukup bagi seseoranguntuk memiliki hak, tapi dia juga harus dapatmenggunakan hak tersebut.Apakah yang dinamakan hak reproduksidan bagaimana kaitannya dengan hak asasimanusia?Hak reproduksi adalah bagian dari hakasasi manusia yang diakui. KonferensiInternasional mengenai Kependudukan danPembangunan (International Conference onPopulation and Development/ICPD) tahun 1994menetapkan kerangka untuk merealisasikanhak-hak reproduksi: “Hak ini bersandar padapengakuan hak dasar semua pasangan danorang-perorangan untuk memutuskan secarabebas dan bertanggung jawab jumlah, jarakdan waktu mempunyai anak dan untuk memilikiinformasi dan sarana untuk mendapatkaninformasi, serta hak untuk mencapai standartertinggi kesehatan seksual dan reproduksi.Hak tersebut juga termasuk hak mereka untukmembuat keputusan mengenai reproduksiyang bebas dari diskriminasi, paksaan dankekerasan.“Hak asasi manusia yang penting untukkesehatan reproduksi termasuk:• Hak untuk hidup• Hak atas keamanan seseorang• Hak untuk memutuskan jumlah, jarak danwaktu memiliki anak• Hak atas non-diskriminasi dan kesetaraan• Hak atas privasi• Hak atas kesehatan• Hak untuk mencari, menerima danmenyampaikan informasi• Hak untuk bebas dari perlakuan yangkejam, merendahkan dan tidak manusiawi• Hak atas bantuan• Hak atas manfaat kemajuan ilmiah
Bab 1: Prinsip-prinsip Dasar17Mengapa hak asasi manusia penting untukpenyusunan program kesehatan reproduksi?Lingkungan hukum dan kebijakan di manaorang-orang (termasuk penyedia layanan),dalam situasi darurat bencana hidup,berpikir dan bertindak akan berdampak padakesehatan reproduksi penduduk. Lingkunganini secara resmi mengatur apa yang secarahukum dapat dilakukan oleh pelaku lokal daneksternal. Mereka juga dapat membentuksikap dan respon terhadap inisiatif kesehatanreproduksi.Jika instrumen-instrumen hak asasi manusiainternasional terutama menuntut tanggungjawab dari Negara untuk memenuhi hakasasi manusia, maka pelaku-pelaku nonnegaraseperti badan-badan internasionalmemainkan peran penting dalam membantumasyarakat menyadari hak-hak mereka.Pekerja kemanusiaan memiliki tanggung jawabganda untuk secara aktif mempromosikanhak-hak asasi manusia dan memastikan bahwaintervensi tidak melanggar hak-hak tersebut.Bagaimana program kesehatan reproduksidapat memajukan hak asasi manusia?Adalah penting bagi penyedia layanankesehatan reproduksi untuk mengetahuitentang:• perjanjian dan konvensi hak asasi manusiainternasional dan regional di mana negaratempat mereka bekerja adalah peserta;• aturan dan protokol nasional yangmengatur: privasi dan kerahasiaan,pengungkapan yang wajib, pendaftaran danpenyediaan obat-obatan;• hukum-hukum nasional dan / atau hukumadat yang mengatur akses terhadaplayanan, perwalian dan pengambilankeputusan berdasarkan informasi;• hukum pidana nasional dan / atau hukumadat mendefinisikan kejahatan kekerasanseksual dan respon hukum untuk kekerasanseksual (termasuk aturan bukti dan usialegal persetujuan).Pastikan bahwa program kesehatan reproduksiAnda berbasis hak, yaitu: tersedia, berkualitasbaik dan dapat diakses oleh semua. Analisadan tingkatkan program Anda dalam area-areaberikut:• norma-norma hak asasi manusiainternasional• standar hukum nasional• adat istiadat setempat• ketersediaan dan aksesibilitas layanan.Advokasi dan kolaborasi dengan kelompokkelompokadvokasi di tingkat lokal dannasional untuk membawa hukum, kebijakandan praktik menjadi sesuai dengan hakasasi manusia internasional. Hak-hak yangdiabadikan dalam perjanjian hak asasimanusia berlaku untuk semua orang, terlepasdari kewarganegaraan atau tempat tinggal;semua itu berlaku untuk pengungsi dan orangyang berpindah secara internal. Namun,layanan yang diterima pengungsi ditentukanoleh hukum nasional negara tuan rumahdan kewajiban internasionalnya. Dalam halhukum nasional suatu negara tidak sesuaidengan prinsip-prinsip hak asasi manusia,penyedia layanan dapat berkontribusi terhadapperubahan positif melalui upaya-upayaadvokasi.3.8 AdvokasiApakah advokasi?Advokasi adalah tindakan strategis untukmemastikan bahwa undang-undang,kebijakan, praktik dan norma-norma sosialmemungkinkan orang untuk menikmati hakuntuk kesehatan reproduksi mereka. Advokasikesehatan reproduksi dapat:• menargetkan undang-undang, kebijakan,praktik-praktik dan norma-norma sosialyang mempengaruhi apakah individu ataukelompok memiliki akses ke informasi danlayanan kesehatan reproduksi• mempengaruhi orang-orang yangmempunyai kekuasaan membuat keputusan
18agar menetapkan kebijakan-kebijakan yangmendukung hak-hak reproduksi;• mempengaruhi keputusan dan tindakanpemimpin masyarakat yang opininyaakan mempengaruhi hak-hak reproduksimasyarakat.Mengapa advokasi penting?Advokasi sangat diperlukan dalam situasidarurat bencana untuk memastikan kebijakanyang mendukung dan dana yang memadaiuntuk pelayanan kesehatan reproduksiyang komprehensif. Penyusunan programkesehatan reproduksi membutuhkan advokasikarena sering disalahpahami, dan menantangbeberapa sikap politik dan budaya, danseringkali tidak dianggap sebagai standar ataukegiatan bantuan prioritas.Advokasi juga diperlukan untuk memastikanbahwa para pekerja kemanusiaan mematuhiprinsip-prinsip dasar yang diuraikan dalam babini.Bagaimana advokasi dilakukan?• Advokasi membutuhkan perencanaanstrategis yang hati-hati. Advokasi bukanlahproses satu-kali atau linear. Strategiadvokasi harus dinilai secara terus menerusdan disesuaikan dengan keadaan yangberubah.• Strategi advokasi meliputi: identifikasimasalah, tujuan jangka pendek danjangka panjang, kegiatan-kegiatan dansumber daya; mengantisipasi tantanganpotensial dan mempersiapkan responserta memantau kegiatan pada saatdilaksanakan.• Aktivitas yang efektif untuk advokasimeliputi: mengembangkan proposalkebijakan, berbagi contoh-contoh kebijakankesehatan reproduksi yang baik denganpara pengambil keputusan; menyajikanbukti keberhasilan program dari lapangan;melibatkan para ‘pemenang’ (orang yangmemiliki informasi dan berpengaruhyang dapat memotivasi perubahan padaorang lain); bekerja di dalam strukturkoordinasi yang ada untuk memastikanbahwa program kesehatan reproduksidiprioritaskan untuk pendanaan danpelaksanaan; mendidik penyedia layanan,dan memelihara komunikasi dengan parapengambil keputusan untuk menjagamereka tetap mendapat informasi.4 MonitoringLangkah-langkah berikut ini dapat digunakanuntuk memantau pelaksanaan prinsip-prinsipdasar penyusunan program kesehatanreproduksi.4.1 Koordinasi• Apakah kegiatan-kegiatan PPAM sedangberjalan? Apakah layanan PPAM tersediauntuk semua anggota populasi yangterdampak?• Dalam penyusunan program yang sedangberjalan, apakah semua anggota populasiyang terdampak memiliki akses yang samaterhadap pelayanan kesehatan reproduksikomprehensif dan berkualitas baik? Apakahindikator kesehatan reproduksi dalambatas-batas yang dapat diterima?4.2 AkuntabilitasPengukuran akuntabilitas digambarkandengan baik dalam Kemitraan AkuntabilitasKemanusiaan (Humanitarian AccountabilityPartnership). Beberapa langkah sederhanamencakup:• Dokumentasi keterlibatan penerima manfaatdi dalam perencanaan, pelaksanaan,monitoring dan evaluasi program• Laporan kemajuan proyek secara periodikdipasang di tempat umum• Dokumentasi tindakan yang diambil dalammerespon keluhan penerima manfaatmengenai program.
Bab 1: Prinsip-prinsip Dasar194.3 Partisipasi masyarakat• Tingkat transisi dari pengendalian eksternalmenjadi pengendalian lokal terhadap unsurunsurprogram.4.4 Kualitas pelayanan• Laporan yang menampilkan pengumpulandan respon terhadap pandangan pendudukpenerima manfaat• Daftar-periksa pengawasan yang dibuatsecara teratur dengan skor kualitas yangdapat diterima (lihat Gambar 2).4.5 Pengembangan Kapasitas• Proporsi staf klinik dan manajerial yangmenunjukkan kinerja sesuai dengan tingkatkompetensi yang dibutuhkan. (Contoh:gambaran tugas seorang bidan mencakupkemampuan untuk melakukan aspirasivakum manual (manual vacuum aspiration/MVA); tinjauan kinerja tahunan mencatatjumlah MVA yang dilakukan selamasatu tahun; sejumlah grafik MVA bidanakan ditinjau (misalnya lima grafik yangdipilih secara acak) dan dinilai dalam halkepatuhan terhadap protokol standar.)Gambar 2: Contoh Daftar-Periksa Pengawasan <strong>Kesehatan</strong> <strong>Reproduksi</strong>TanggalFasilitasManajer fasilitasPengawasSKORIndikator 1: Kualitas Pelayanan Antenatal - Trimester 1Periksa lima konsultasi Pelayanan AN trimester ke-1LangkahSkor 1 jika tindakan ini dilakukan.Skor 0 jika tindakan ini tidak dilakukan.Nomor Konsultasi 1 2 3 4 5Tindakan pentingPs mendapatkan setidaknya 1 TTTD diperiksaUrin diperiksa untuk proteinPs menerima sedikitnya 30 tablet ferosulfat dan asam folatPs diajarkan tanda-tanda bahayaPs telah menerima LLINKunci: Ps = pasien; TD = tekanan darah; LLIN = kelambu yang diberi insektisida; TT = toxoidtetanus
204.6 Komunikasi• Bahan informasi kesehatan dapat dilihat dimasyarakat• Interaksi klien-penyedia dan wawancaraklien saat keluar (client exit interview)diamati• Untuk jangka panjang, bukti adanyaperubahan perilaku di antara anggotamasyarakat.4.7 Advokasi• Adanya, atau terjadinya perubahan ke arahkebijakan yang mempromosikan akses kelayanan kesehatan reproduksi• Proporsi penyedia layanan dan anggotamasyarakat yang mengetahui tentangkebijakan-kebijakan kesehatan reproduksi• Layanan kesehatan reproduksimencerminkan pelaksanaan kebijakankesehatan reproduksi yang positif4.8 Hak asasi manusia• Tingkat pemanfaatan layanan kesehatanreproduksi berdasarkan suku, usia, statusperkawinan, status imigrasi/suaka, agama,geografi, dll.5 Bacaan LanjutanBacaan utamaThe Sphere Project. Humanitarian Charter andMinimum Standards in Humanitarian Response.2004. www.sphereproject.org/content/view/27/84 (Revisi selesai tahun 2010).Reproductive health during conflict anddisplacement - A guide for programme managers.World Health Organization, 2000. http://www.who.int/reproductivehealth/publications/maternal_perinatal health/RHR 00 13/en/Bacaan tambahanUN Secretary General’s Bulletin “Specialmeasures for protection from sexualexploitation and sexual abuse”, ST/SGB/2003/13, 9 October 2003. http://ochaonline.un.org/OchaLinkClick. Aspx/link=ocha&DocId=1001083IASC Gender Handbook in HumanitarianAction. Women, Girls, Boys and Men -Different Needs, Equal Opportunities. IASC,2006. http://ochaon-line.un.org/OCHAHome/AboutUs/GenderEquality/KeyDocuments/IASCGenderHandbook/ tabid/5887/language/en-US/Default.aspxGuidelines for Gender-based ViolenceInterventions in Humanitarian Assistance. IASC,2005. http://www.humanitarianinfo.org/iasc/content/ subsidi/tfgender/gbv.aspGuidelines for HIV/AIDS interventions inemergency settings. IASC, 2004. http://www.unfpa.org/upload/libpubfile/249filenameguidelines¬hiv-emer.pdfLisa VeneKlasen, with Valerie Miller. A NewWeave of Power, People & Politics: The ActionGuide for Advocacy and Citizen Participation.Practical Action Publishing, April 2007. http://developmentbookshop.com/productinfo.php?products id=741
Bab 2: Paket Pelayanan Awal Minimum (PPAM)21Daftar Isi1 PENDAHULUAN 212 TUJUAN 233 PENYUSUNAN PROGRAM 233.1 Lembaga koordinator kesehatan reproduksi danpetugas kesehatan reproduksi 233.2 Mencegah kekerasan seksual dan merespon kebutuhankorban/penyintasnya 233.3 Mengurangi penularan HIV 373.4 Mencegah kesakitan dan kematian maternal dan neonatal 433.5 Supply untuk melaksanakan PPAM 463.6 Rencana untuk mengintegrasikan layanan kesehatanreproduksi komprehensif ke dalam pelayanan kesehatan dasar 494 PERTIMBANGAN HAK ASASI MANUSIA DAN HUKUM 525 MONITORING 536 BACAAN LANJUTAN 572BABDUAPaketPelayananAwalMinimum(PPAM)1 PendahuluanBab ini menjelaskan tentang Paket Pelayanan Awal Minimum (PPAM) untuk memenuhikebutuhan kesehatan reproduksi penduduk pada permulaan suatu keadaan darurat. PPAMmenentukan layanan kesehatan reproduksi manakah yang paling penting untuk mencegahkesakitan dan kematian, khususnya di kalangan perempuan dan anak-anak perempuan,dalam situasi bencana. Mengabaikan kesehatan reproduksi dalam situasi bencana memilikikonsekuensi yang serius: kematian maternal dan neonatal, kekerasan seksual dan komplikasiselanjutnya seperti trauma, infeksi menular seksual (IMS), kehamilan yang tidak diinginkandan aborsi yang tidak aman, juga kemungkinan penyebaran HIV. Semua kegiatan PPAM perludilaksanakan secara bersamaan. PPAM adalah sebuah standar Sphere.PPAM dikembangkan atas dasar bukti-bukti yang terdokumentasi dengan baik dari kebutuhankesehatan reproduksi di dalam situasi kemanusiaan dan karena itu dapat dilaksanakan tanpaassessment awal awal, Namun, beberapa informasi dasar tentang demografi dan kesehatanpenduduk yang terdampak harus dikumpulkan melalui mekanisme koordinasi kesehatan untukpelaksanaan kegiatan PPAM yang optimal.Penting untuk dicatat bahwa komponen-komponen PPAM membentuk persyaratan minimum.Rencanakan dan terapkan layanan kesehatan reproduksi yang komprehensif, sepertidicantumkan dalam Bab 4 sampai 10 dari Pedoman Lapangan ini, segera setelah situasimemungkinkan. Bahkan dalam situasi dimana komponen-komponen lain kesehatan reproduksidisediakan, pastikan bahwa tujuan PPAM juga dilaksanakan karena hal tersebut merupakanprioritas.
Bab 2: Paket Pelayanan Awal Minimum (PPAM)232 TUJUANTujuan dari bab ini adalah untuk memberikaninformasi dan petunjuk bagi petugas kesehatanreproduksi, manajer program dan penyediajasa yang bekerja dalam situasi bencanatentang:• peran dan fungsi lembaga koordinatorkesehatan reproduksi dan petugaskesehatan reproduksi;• pencegahan kekerasan seksual danmanajemen klinis dari konsekuensiperkosaan;• intervensi prioritas untuk mengurangipenularan HIV;• intervensi prioritas untuk mengurangikesakitan dan kematian maternal danneonatal• perencanaan untuk integrasi layanankesehatan reproduksi komprehensif kedalam pelayanan kesehatan dasar saatsituasi mulai stabil;• supply yang diperlukan untuk melaksanakanPPAM.3 PENYUSUNAN PROGRAM3.1 Lembaga koordinator kesehatanreproduksi dan petugas kesehatanreproduksiSejak awal respon di setiap situasi bencana,sektor kesehatan atau cluster kesehatanharus menetapkan satu organisasi sebagaikoordinator kesehatan reproduksi. Bisa berupasebuah LSM internasional, Kementerian<strong>Kesehatan</strong> (Kemenkes) atau lembaga PBB.Organisasi yang dicalonkan, yaitu yangdiidentifikasi memiliki kapasitas terbaik untukmemenuhi peran ini, harus segera menugaskanseorang petugas kesehatan reproduksi tetapuntuk jangka waktu minimal tiga bulan gunamemberi dukungan teknis dan operasionalkepada mitra kesehatan dan untuk memastikanbahwa kesehatan reproduksi adalah prioritasserta mencapai cakupan yang baik untuklayanan PPAM.Untuk memastikan pelaksanaan PPAM, hal-halberikut harus dilakukan:• Sektor/cluster kesehatan menetapkansebuah organisasi/lembaga koordinatorkesehatan reproduksi.• Lembaga koordinator kesehatan reproduksiakan menempatkan seorang petugaskesehatan reproduksi (lihat Kotak 4,hal 24, untuk kerangka acuan petugaskesehatan reproduksi), yang berfungsi didalam sektor/cluster kesehatan. Petugaskesehatan reproduksi, didukung olehlembaga koordinator kesehatan reproduksi,memastikan bahwa: semua lembaga kesehatan yangbekerja di suatu daerah krisis harusmemperhatikan kesehatan reproduksi; pertemuan reguler para stakeholderskesehatan reproduksi diadakan untukmenyelenggarakan PPAM secara benar; informasi dari pertemuan tersebutdibagikan dan dibahas dalam rapatkoordinasi sektor/cluster kesehatanumum. dukungan teknis dan operasionaldisediakan bagi para mitra kesehatanuntuk melaksanakan PPAM di semualokasi yang terdampak keadaan darurat.Termasuk: memberikan petunjuk dan dukunganteknis untuk pengadaan supply kesehatanreproduksi secara terkoordinasi; mengidentifikasi staf yang terampil untukmelaksanakan pelayanan PPAM.3.2 Pencegahan dan responterhadap kekerasan seksualDalam rangka mencegah kekerasan seksualdan merespon kebutuhan korban/penyintassejak permulaan keadaan darurat, harusdilaksanakan:• mekanisme untuk melindungi pendudukterdampak dari kekerasan seksual;• layanan klinis untuk merawat korban/penyintas perkosaan
24Kotak 4: Petugas kesehatan reproduksi - Kerangka AcuanPetugas kesehatan reproduksi bertanggung jawab untuk mendukung mitra sektor/clusterkesehatan untuk melaksanakan PPAM dan merencanakan penyediaan layanan kesehatanreproduksi komprehensif. Peran petugas kesehatan reproduksi adalah untuk:• mengkoordinasikan, mengkomunikasikan dan berkolaborasi dengan koordinator sektorkesehatan atau koordinator cluster kesehatan dan secara aktif berpartisipasi dalam rapatkoordinasi kesehatan, menyediakan informasi dan mengangkat masalah-masalah teknisdan strategis serta keprihatinan-keprihatinan;• mendukung pengadaan dari bahan-bahan acuan dan supply secara terkoordinasi;• menjadi tuan rumah pertemuan reguler para stakeholders kesehatan reproduksi padatingkat yang relevan (nasional, sub-nasional/regional, lokal) untuk memecahkan masalahdan membuat strategi pelaksanaan PPAM dan untuk menyediakan bahan-bahan PPAM;• memastikan komunikasi teratur antara semua tingkat dan melaporkan kembali kesimpulankesimpulanpenting, tantangan yang memerlukan resolusi (misalnya kebijakan atauhambatan lain yang membatasi akses penduduk ke layanan kesehatan reproduksi) kepadamekanisme koordinasi kesehatan secara keseluruhan. Mengidentifikasi sinergi dankesenjangan serta menghindari duplikasi kegiatan dan struktur paralel;• menyediakan petunjuk teknis dan operasional mengenai pelaksanaan PPAM dan sesiorientasi untuk audiens spesifik, kapan dan dimana memungkinkan (misalnya untukpenyedia layanan, pekerja kesehatan masyarakat, staf program dan penduduk yangterdampak, termasuk kaum remaja).• bekerja sama dengan sektor lain (perlindungan, air dan sanitasi, pelayanan masyarakat,koordinasi kamp, dll) yang terkait penanganan hal-hal terkait kesehatan reproduksi;• mendukung para mitra kesehatan untuk mencari pendanaan kesehatan reproduksi melaluiproses perencanaan humanitarian dan proposal dengan berkoordinasi dengan sektor/cluster kesehatan.Petugas kesehatan reproduksi harus mengidentifikasi dan memahami dan memberikaninformasi tentang:• unsur-unsur kebijakan-kebijakan nasional dan kebijakan negara tuan rumah, peraturan danhukum adat yang: mendukung layanan kesehatan reproduksi bagi penduduk yang terdampak menciptakan hambatan dan membatasi akses ke layanan kesehatan reproduksi• protokol-protokol Kementerian <strong>Kesehatan</strong> yang relevan untuk perawatan yang sesuaistandar (misalnya protokol untuk penanganan klinis korban/penyintas perkosaan;mekanisme rujukan untuk keadaan darurat kebidanan; dan, ketika merencanakan layanankesehatan reproduksi komprehensif, manajemen IMS dengan pendekatan sindrom danprotokol keluarga berencana).Petugas kesehatan reproduksi bekerja dalam konteks mekanisme koordinasi sektor/clusterkesehatan secara keseluruhan untuk mendapatkan dan menggunakan informasi:• Gunakan daftar-periksa PPAM (lihat halaman 54) untuk memantau layanan-layanan.Kumpulkan informasi tentang menyelenggaraan layanan, lakukan analisa temuan-temuandan bertindaklah atas kesenjangan dan tumpang tindih yang ditemukan.• Kumpulkan atau buatlah perkiraan mengenai informasi dasar demografi dan kesehatanreproduksi dari penduduk yang terdampak untuk mendukung pelaksanaan PPAM danperencanaan penyelenggaraan layanan kesehatan reproduksi komprehensif (lihat Bab 2).
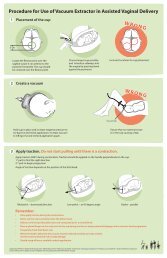
Bab 2: Paket Pelayanan Awal Minimum (PPAM)25• kesadaran masyarakat akan layanan yangtersedia untuk korban/penyintas perkosaan.3.2.1 Mencegah kekerasan seksualKekerasan seksual telah dilaporkan darikebanyakan situasi darurat bencana, termasukyang disebabkan oleh bencana alam.Semua pelaku dalam situasi kemanusiaanharus menyadari risiko kekerasan seksualdan mengkoordinasikan kegiatan-kegiatanmultisektoral untuk mencegah dan melindungipenduduk yang terdampak, khususnyaperempuan dan anak perempuan. Petugaskesehatan reproduksi harus membahasmasalah kekerasan seksual dalam rapatkoordinasi kesehatan. Dalam kolaborasidengan mekanisme sektor/cluster kesehatansecara keseluruhan, petugas kesehatanreproduksi dan staf program kesehatanreproduksi harus :• memastikan perempuan, pria, remajadan anak-anak memiliki akses terhadaplayanan kesehatan dasar, termasuklayanan kesehatan seksual dan kesehatanreproduksi;• mendesain dan menempatkan fasilitaskesehatan untuk meningkatkan keamananfisik, melalui konsultasi dengan masyarakat,khususnya pada perempuan dewasa danremaja;• berkonsultasi dengan penyedia layanandan pasien tentang keamanan di fasilitasfasilitaskesehatan;• menempatkan toilet dan tempat mencucilaki-laki dan perempuan secara terpisah difasilitas kesehatan di tempat yang amandengan penerangan jalan yang memadaipada malam hari, dan memastikan bahwapintu-pintu dapat dikunci dari dalam;• memastikan bahwa semua bahasa subkelompoketnis terwakili di penyedialayanan atau ada penerjemah;• mempekerjakan perempuan sebagaipenyedia layanan, pekerja kesehatanmasyarakat, staf program dan penerjemah;• memberitahu penyedia layanan mengenaipentingnya menjaga kerahasiaan danmereka harus menandatangani danmentaati suatu pedoman perilaku terhadapeksploitasi dan penganiayaan seksual (SEA/Sexual Exploitation and Abuse);• memastikan bahwa pedoman perilakudan mekanisme pelaporan SEA oleh stafkesehatan ada, serta langkah-langkahhukuman yang relevan untuk menegakkanpedoman perilaku tersebut.3.2.2 Merespon kebutuhan korban/penyintas perkosaanUntuk mencegah dan menangani konsekuensikesehatan yang mungkin terjadi, korban/penyintas perkosaan harus memiliki akseske perawatan klinis, termasuk konselingyang mendukung, sesegera mungkin setelahkejadian. Pastikan bahwa layanan perawatankesehatan dapat memberikan perawatan itupada permulaan suatu respon bencana.Korban/penyintas mungkin juga membutuhkanperlindungan dan dukungan psikososial danhukum. Secepat mungkin, dukunglah prosesuntuk mengidentifikasi pembagian yang jelasdari peran dan tanggung jawab para mitrakesehatan dan di antara semua programsektor/cluster yang memberi respon terhadapkebutuhan-kebutuhan korban/penyintas(kesehatan, perlindungan, keamanan danKotak 5: Pedoman prinsip KetikaMerespon Kebutuhan Korban/penyintas PerkosaanPedoman prinsip berikut ini harus selaludihormati sepanjang waktu oleh semuapekerja kemanusiaan yang meresponkebutuhan korban/penyintas:KeselamatanKerahasiaanMenghormatiNon-diskriminasi
Bab 2: Paket Pelayanan Awal Minimum (PPAM)27Pengumpulan bukti forensik• Persyaratan hukum setempat, laboratoriumdan fasilitas penyimpanan menentukankapan dan bukti-bukti forensik apa yangharus dikumpulkan.• Bukti-bukti dikumpulkan selamapemeriksaan medis jika ada persetujuandari korban/penyintas.• Minimal, harus tersimpan catatan tertulisdari semua hal yang ditemukan selamapemeriksaan medis yang dapat mendukungcerita korban/penyintas, termasuk keadaanpakaiannya. Rekam medis adalah bagiandari catatan hukum dan dapat diajukansebagai bukti (dengan persetujuan korban/penyintas) jika kasus tersebut masuk kepengadilan. Oleh karena itu harus dijagakerahasiaannya di tempat yang aman.• Jika ada mikroskop, seorang penyedialayanan kesehatan yang terlatih ataupetugas laboratorium dapat memeriksawet-mount slide /sediaan hapusan basahuntuk melihat ada-tidaknya sperma, yangmembuktikan telah terjadi penetrasi. Buktilebih lanjut (seperti pakaian, benda asing, airmani atau darah untuk DNA atau urin untukpengujian toksikologi) hanya dikumpulkanjika kapasitas lokal untuk pemrosesan(penyimpanan, analisis laboratorium)ada dan jika bukti-bukti tersebut dapatdigunakan di pengadilan.• Bila diminta oleh korban/penyintas,penyedia layanan dapat membuat sertifikatmedis atau formulir untuk polisi. Tergantungpada hukum yang berlaku, formulir ini dapatdigunakan untuk tujuan-tujuan hukum,seperti ganti rugi atau suaka. Dokumendibuat dalam dua salinan. Satu salinandisimpan terkunci di puskesmas ataudisimpan manajer program. Salinan lainnyadiberikan kepada korban/penyintas jikadia menginginkannya setelah konselingmengenai risiko kekerasan lebih lanjutjika dokumen itu ditemukan dalamkepemilikannya.• Korban/penyintas adalah satu-satunyaorang yang memutuskan kapan dan dimanaakan menggunakan sertifikat medis.Perawatan yang penuh perhatian danmenjaga rahasiaPerawatan dapat dimulai tanpa pemeriksaanjika itu pilihan korban/penyintas. Lakukanperawatan terhadap komplikasi yangmengancam nyawa terlebih dahulu dan korban/penyintas dapat dirujuk ke fasilitas kesehatanyang lebih tinggi bila perlu.Aturan PenggunaanPil kontrasepsi darurat1. Hanya levonorgestrel saja: 1.5 mglevonorgestrel dalam dosis tunggal (iniadalah sediaan yang direkomendasikankarena lebih efektif dengan efek sampingyang lebih sedikit); atau2. Kombinasi estrogen - progestogen(Yuzpe): dosis 100 mikrogram etinilestradiol ditambah 0.5 mg levonorgestrel,diminum secepat mungkin, diikuti dengandosis yang sama 12 jam kemudian.Kontrasepsi daruratPil kontrasepsi darurat dapat mencegahkehamilan yang tidak diinginkan jika digunakandalam waktu 120 jam (sampai 5 hari) dariterjadinya perkosaan. Ada dua aturan minumpil kontrasepsi darurat yang dapat digunakan(lihat kotak di atas).• Tindakan dengan salah satu cara di atasharus dimulai sesegera mungkin setelahterjadinya perkosaan karena keefektifannyaakan menurun seiring dengan waktu. Keduacara adalah efektif bila digunakan hingga 72jam setelah perkosaan, dan masih cukupefektif jika pengobatan dimulai dalam waktu72-120 jam. Efektivitas setelah penundaanyang lebih lama belum diselidiki.• Ada produk-produk yang dikemaskhusus untuk kontrasepsi darurat, namuntidak tersedia di semua negara. Jika pil
28kontrasepsi darurat kemasan tidak tersediadalam situasi Anda, maka kontrasepsidarurat dapat disediakan denganmenggunakan pil kontrasepsi oral biasa(lihat Tabel 1, hal 28).• Beri petunjuk kepada korban/penyintastentang cara menggunakan pil, efeksamping yang mungkin timbul dan efekyang mungkin terjadi terhadap menstruasiberikutnya. Pil kontrasepsi darurat tidakdapat mencegah kehamilan dari hubunganseksual yang terjadi setelah pil diminum.Sediakan kondom untuk digunakan dalamwaktu dekat.• Jelaskan kepada korban/penyintas bahwaada risiko kecil kalau penggunaaan pil ituTabel 1: Aturan Penggunaan Kontrasepsi DaruratAturanKomposisi pil(per dosis)Nama merekDosis pertama(jumlah tablet)Dosis kedua12 jam kemudian(jumlah tablet)Hanyalevonorgestrel750 μg Levonelle,NorLevo,Plan B,Postinor-2,Vikela2 030 μg Microlut,Microval,Norgeston50 037.5 μg Ovrette 40 0KombinasiEE 50 µg plusLNG 250 µgatauEE 50 µg plusNG 500 µgEugynon50, Fertilan,Neogynon, Noral,Nordiol, Ovidon,Ovral, Ovran,Tetragynon /PC-4, Preven,E-Gen-C,Neo-Primovlar 42 2EE 30 µg plusLNG 150 µgatauEE 30 µg plusNG 300 µgLo / Femenal,Microgynon,Nordete, Ovral L,Rigevidon4 4EE = etinilestradiol; LNG = levonorgestrel; NG = norgestrel.(Diadaptasi dari: Consortium for Emergency Contraception, Emergency contraceptive pills, medical and servicedelivery guidelines, Second Edition. Washington, DC, 2004).
Bab 2: Paket Pelayanan Awal Minimum (PPAM)29tidak berhasil. Menstruasi harus terjadikira-kira pada waktu yang sama sepertibiasanya. Mungkin akan seminggu lebihawal atau beberapa hari terlambat. Jikamenstruasi tidak terjadi dalam waktuseminggu setelah tanggal perkiraan,korban/penyintas harus kembali untukmelakukan tes kehamilan dan/ataumembahas pilihan-pilihan apabila ternyataterjadi kehamilan. Jelaskan kepada korban/penyintas bahwa bercak-bercak ataupendarahan sedikit adalah hal biasa bilamenggunakan levonorgestrel. Sehinggajangan salah mengira bahwa itu menstruasinormal.• Efek samping: Sampai dengan 50%pengguna melaporkan rasa mual ketikamenggunakan pil kontrasepsi darurat .Meminum pil bersama dengan makananakan mengurangi mual. Cara yangmenggunakan hanya levonorgestrel telahterbukti secara signifikan lebih sedikitmual dan muntah dibandingkan kombinasiestrogen-progestogen (Yuzpe). Jika muntahterjadi dalam waktu dua jam setelahminum obat, ulangi dosisnya. Dalam kasusmuntah-muntah yang parah, maka pil dapatdiberikan lewat vagina.• Langkah pencegahan: pil kontrasepsidarurat dapat digunakan dengan amanoleh setiap perempuan atau gadis remaja,bahkan bagi mereka yang tidak dapatmenggunakan metode hormonal secaraterus-menerus, karena dosis hormonyang digunakan relatif kecil dan pildigunakan untuk waktu yang singkat. Pilkontrasepsi darurat tidak akan efektifdalam kasus kehamilan yang sudah terjadi.Pil kontrasepsi darurat dapat diberikanbila status kehamilan belum jelas dan teskehamilan tidak tersedia, karena tidakada bukti yang menunjukkan bahwa pilpilitu dapat merugikan perempuan ataumembahayakan kehamilan yang sudah ada.Tidak ada kontraindikasi medis lain untukpenggunaan pil kontrasepsi darurat.Pemasangan IUD tembaga merupakanmetode kontrasepsi darurat yang efektifjika korban/penyintas datang dalam lima harisetelah perkosaan (dan jika sebelumnya tidakada hubungan seksual tanpa perlindungandalam siklus haid ini). Hal ini dapat mencegahlebih dari 99% kehamilan selanjutnya. Bila saatovulasi dapat diperkirakan (risiko terjadi ovulasiadalah rendah sampai dengan hari ke tujuhdari siklus menstruasi), korban/penyintas dapatmemasang IUD tembaga lebih dari lima harisesudah perkosaan, selama pemasangan tidakdilakukan lebih dari lima hari setelah ovulasi.Tawarkan kepada korban/penyintas konselingtentang layanan ini, agar dia dapat membuatkeputusan berdasarkan informasi. Penyediayang terampil harus melakukan konseling danmemasang IUD.Jika IUD dipasang, pastikan untuk memberiperawatan IMS lengkap, seperti yangdirekomendasikan di bawah. IUD dapatdilepas pada saat menstruasi berikutnyaatau dipertahankan sebagai kontrasepsi dikemudian hari.Perawatan untuk dugaan infeksi menularseksual (IMS)• Tawarkan antibiotik kepada korban/penyintas perkosaan sebagai pengobatanterhadap dugaan gonorea, infeksi klamidiadan sifilis (lihat Tabel 2 dan 3). Jika IMSlain ditemukan di daerah itu (sepertitrikomoniasis atau chancroid), berikanpengobatan untuk infeksi ini juga.• Berikan paket pengobatan yang palingsingkat yang tersedia dalam protokol lokal,yang mudah untuk diikuti. Sebagai contoh,jika korban/penyintas datang dalam waktu30 hari setelah kejadian, maka 400 mgcefixime ditambah 1 g azithromisin secaraoral merupakan pengobatan yang cukupuntuk dugaan gonorea, infeksi klamidia dansifilis inkubasi.
30• Perlu disadari bahwa perempuan yangsedang hamil atau yang memiliki alergi tidakboleh minum antibiotik tertentu, dan lakukanmodifikasi pengobatan yang sesuai (lihatTabel 2).• Sediaan untuk dugaan IMS dapat dimulaipada hari yang sama dengan kontrasepsidarurat dan profilaksis pasca-paparan untukHIV (PEP). Untuk mengurangi efek samping,seperti mual, dosis dapat dibagi (dandiminum bersama dengan makanan).• Berikan vaksin hepatitis B dalam waktu 14hari setelah penyerangan kepada korban/penyintas, kecuali bila korban/penyintastelah divaksinasi lengkap. Sebanyak tigadosis diperlukan, dosis kedua diberikanempat minggu setelah dosis pertama dandosis ketiga delapan minggu setelah dosiskedua.
32IMSTrichomonasPengobatanmetronidazol 2 g secara oral sebagai dosis tunggalatautinidazole 2 g secara oral sebagai dosis tunggalataumetronidazole 400 atau 500 mg secara oral, 2 kali sehari selama 7 hariHindari metronidazol dan tinidazol pada trimester pertama kehamilan* Catatan: Jika korban/penyintas datang dalam waktu 30 hari dari kejadian, maka benzatinbenzilpenisilin dapat ditiadakan jika dalam pengobatan termasuk azitromisin 1 g sebagai dosistunggal, yang efektif terhadap sifilis inkubasi maupun infeksi klamidia. Jika korban/penyintasdatang lebih dari 30 hari setelah kejadian, maka azitromisin 2 g sebagai dosis tunggal adalahpengobatan yang cukup untuk dugaan sifilis primer, sekunder dan sifilis laten awal dengan durasi
Bab 2: Paket Pelayanan Awal Minimum (PPAM)33IMSBerat atauusiaPengobatanSifilis, pasien alergi terhadappenisilineritromisin 50 mg/kg berat badan setiap hari, secara oral (hinggamaksimum 2 g), dibagi menjadi 4 dosis, selama 14 hariTrikomoniasis 12 tahun Obati sesuai protokol dewasa* Catatan: Jika korban/penyintas datang dalam waktu 30 hari dari kejadian, pengobatan dengan Benzatinpenisilin untuk dugaan sifilis dapat ditiadakan apabila dalam pengobatan termasuk azitromisin, yang efektifterhadap sifilis inkubasi serta infeksi klamidia.PEP (Post Exposure Prophylaxis/Pencegahanpasca paparan) untuk mencegah penularan HIVKemungkinan penularan HIV setelah perkosaandapat dikurangi melalui pemberian segeraPEP. PEP harus dimulai dalam waktu 72 jamsetelah paparan dan diteruskan selama 28 hari.PEP perlu dimulai sesegera mungkin setelahpaparan karena studi menunjukkan bahwaPEP lebih efektif bila semakin cepat dimulai.WHO merekomendasikan terapi kombinasi 28hari dengan dua inhibitor nucleoside-analoguereverse-transcriptase, sebaiknya dengan dosiskombinasi tetap (Petunjuk ini berlaku pada saatbuku dicetak. Karena bidang ini berkembangpesat, mungkin akan terjadi perubahan.Silahkan periksa www.iawg.net untukinformasi terkini).• Tawarkan PEP untuk semua korban/penyintas yang memenuhi syarat, termasukmereka yang tidak ingin menjalani tesHIV. Mulailah dosis pertama PEP secepatmungkin. Jangan menunda memulai PEPsambil menunggu hasil VCT.• Jangan menawarkan PEP untuk korban/penyintas yang diketahui atau ditemukanHIV-positif. Meskipun tidak akanmembahayakan, tidak ada manfaat yangdapat diharapkan. Arahkan korban/penyintas HIV-positif untuk mendapatpengobatan HIV, dukungan dan layananperawatan jika tersedia.Untuk korban/penyintas kekerasan seksual:• Lakukan penilaian risiko terpapar HIVsebelum menggunakan PEP. Periksalahriwayat kejadian (termasuk apakah ada lebihdari satu penyerang), penetrasi vagina atauanal dan jenis luka yang ada• Tawarkan konseling dan pemeriksaan HIVsukarela (lihat Bab 10: VCT) dalam duaminggu pertama setelah kejadian. Namun,tes HIV tidak wajib dijalankan sebelummenggunakan PEP.
34Tabel 4: Terapi Kombinasi Dua Obat yang direkomendasikanuntuk HIV-PEP pada Orang DewasaBerat atau usia Pengobatan Dosis Persediaan 28 hariDewasaTablet kombinasi mengandungZidovudine (300 mg) dan Lamuvidine(150 mg)1 tablet dua kali/ hari60 tabletatauatauatauZidovudine (ZDV / AZT) 300 mg tablet1 tablet dua kali/ hari60 tabletditambahditambahditambahLamuvidine (3TC) 150 mg tablet1 tablet dua kali/ hari60 tabletTabel 5: Terapi Kombinasi Dua-Obat yang direkomendasikanuntuk HIV-PEP pada AnakBerat atau usia Pengobatan Resep Persediaan 28 hari
Bab 2: Paket Pelayanan Awal Minimum (PPAM)35Kotak 6: Tiga-obat ARV PEPPengobatan terdiri dari tiga obat hanya direkomendasikan bilamana:• Orang tersebut HIV-positif, memakai terapi antiretroviral dan diketahui menunjukkantanda-tanda, atau mempunyai riwayat terbukti resisten terhadap terapi antiretroviralatau• Latar belakang prevalensi resistensi terapi antiretroviral di masyarakat melebihi 15% (jikadiketahui).Terapi kombinasi tiga obat yang direkomendasikanZidovudine (AZT) + Lamuvidine (3TC) + Lopinavir dengan dorongan RitonavirKepatuhan terhadap pengobatan dengan tiga obat mungkin lebih sulit daripada pengobatandua obat. Karena efek samping yang berpotensi berbahaya, rujuklah korban/penyintas keklinisi atau dokter medis yang berpengalaman dalam pengobatan HIV.Dari: Post-exposure Prophylaxis to Prevent HIV Infections, Joint WHO/ILO guidelines on postexposureprophylaxis PEP) to prevent HIV infection. WHO/ILO. 2007.Penting untuk diketahui:• Kehamilan bukan merupakan kontraindikasiuntuk PEP. Beritahu wanita yang hamilkurang dari 12 minggu bahwa kemungkinanefek obat pada janin tidak diketahui.• Konsultasikan kepada korban/penyintastentang efek samping obat yang umumseperti rasa lelah, mual dan gejala sepertiflu. Efek samping ini bersifat sementara dandapat dikurangi dengan analgesik biasaseperti parasetamol.• Korban/penyintas dapat diberi persediaanPEP untuk satu minggu dan sisa persediaantiga minggu diberikan pada saat kunjungankunjunganberikutnya.• Berikan dosis 28 hari penuh untuk korban/penyintas yang tidak dapat kembali denganalasan apapun atau yang tinggal di tempatdi mana pengungsian diperkirakan masihakan berlangsung.Perawatan luka dan pencegahan tetanusBersihkan setiap luka robek, luka dan lecetdan jahitlah luka yang bersih dalam waktu24 jam. Jangan menjahit luka yang kotor.Pertimbangkan pemberian antibiotik yangsesuai dan penghilang rasa sakit jika ada lukakotor yang besar. Berikan profilaksis tetanusjika ada luka robek pada kulit atau mukosadan korban/penyintas belum divaksinasiterhadap tetanus atau status vaksinasi tidakjelas. Sarankan korban/penyintas untukmenyelesaikan jadwal vaksinasi (dosis keduapada empat minggu, dosis ketiga pada enambulan sampai satu tahun).Rujukan untuk intervensi krisis lebih lanjutDengan persetujuan korban/penyintas atauatas permintaannya, tawarkan rujukan ke:• sebuah rumah sakit bila ada komplikasiyang mengancam jiwa atau komplikasiyang tidak dapat ditangani di tingkat pusatkesehatan (puskesmas);• jasa perlindungan atau layanan sosialjika korban/penyintas tidak memilikitempat yang aman untuk pergi setelahmeninggalkan puskesmas;• perawatan aborsi yang aman di manatindakan ini diizinkan (legal). Tentukanindikasi hukum untuk pelayanan aborsi yang
36aman. Di banyak negara, undang-undangmengizinkan pengakhiran kehamilanakibat perkosaan. Penghentian kehamilanjuga dapat diizinkan dalam kaitan dengankesehatan mental dan fisik perempuanyang bersangkutan. Penyedia layananyang terlatih dapat melakukan aborsi padatrimester pertama: melalui aspirasi vakum manual (AVM)sampai 12 minggu sejak menstruasiterakhir (LMP/Late Menstrual Period), atau dengan cara-cara medis sampai sembilanminggu sejak menstruasi terakhir. WHOmerekomendasikan kombinasi 200 mgmifepristone secara oral diikuti oleh800 mg misoprostol yang diberikanmelalui vagina 36-48 jam kemudian.Jika mifepristone tidak tersedia, makapenggunaan misoprostol saja 800 mgmelalui vagina dapat diulang setiap 12jam hingga tiga dosis, meskipun kurangefektif dibandingkan penggunaan dalamkombinasi dengan mifepristone. Menyediakan penghilang rasa sakit;misalnya ibuprofen 800 µg tiga kalisehari atau sesuai kebutuhan. Menyarankan perempuan kembaliuntuk satu atau lebih kunjunganlanjutan setelah 10-14 hari. Kasuskehamilan yang sedang berjalan harusdirujuk untuk AVM; kasus aborsi tidaklengkap harus dikelola baik, dengandosis tambahan misoprostol ataudengan prosedur AVM. Dilatasi dan kuret (Dilatation & Curretage)dengan instrumen logam hanya digunakanbila vakum atau metode aborsi secaramedis tidak tersedia. AVM lebih cepat danmenyebabkan lebih sedikit perdarahandibanding dilatasi dan kuret. Oleh karenaitu, segala upaya harus dilakukan untukmenggantikan dilatasi dan kuret denganAVM.• Layanan psikososial, bila tersedia.Kontak dengan focal point GBV danperlindungan untuk mengetahui layananpsikososial yang tersedia di situasi daruratbencana. Ini dapat mencakup inisiatifinisiatifyang ditawarkan oleh pendudukyang terdampak, pusat-pusat untukperempuan dan kelompok-kelompokpendukung lainnya.Pertimbangan khusus untuk anak-anakPetugas kesehatan reproduksi harusmemahami undang-undang yang berlaku dinegara yang bersangkutan berkenaan denganusia dari korban/penyintas; tenaga profesional(misalnya wakil dari polisi, layanan masyarakatatau pengadilan) yang dapat memberikanpersetujuan hukum untuk perawatan klinisjika orang tua atau wali anak diduga sebagaipelakunya; dan prosedur serta persyaratanwajib melaporkan jika penyedia layananmenduga, atau diberitahu tentang kasuspenganiayaan anak.Pemeriksaan vagina atau anal secara digitalatau pemeriksaan spekulum tidak bolehdilakukan pada anak-anak.Protokol yang menunjukkan dosis obat yangsesuai harus dipasang atau mudah tersediabagi penyedia layanan.Pertimbangan Khusus untuk korban/penyintaslaki-lakiKorban/penyintas laki-laki cenderung tidakmelaporkan kejadian karena merasa malu,kriminalisasi terhadap hubungan seks sesamajenis atau kurangnya kesadaran dari parapenyedia layanan dan manajer programtentang seriusnya masalah ini. Korban/penyintas laki-laki menderita trauma fisikdan psikologis yang sama dengan korban/penyintas perempuan dan harus memiliki akseske layanan yang rahasia, menghormati merekadan tidak diskriminatif yang dapat memberikansemua penanganan yang relevan.3.2.4 Menginformasikan masyarakatmengenai layanan yang tersediaGunakan saluran komunikasi yang tepat(misalnya selebaran, pesan lewat radio, sesi
Bab 2: Paket Pelayanan Awal Minimum (PPAM)37informasi oleh bidan dan pekerja kesehatan)untuk menginformasikan kepada pendudukyang terdampak mengenai ketersediaanlayanan yang bersifat rahasia, dan pentingnyapara korban/penyintas mendatangi layanantersebut sesegera mungkin setelah kejadian.3.3 Mengurangi penularan HIVUntuk mengurangi penularan HIV sejakpermulaan respon bencana, petugas kesehatanreproduksi harus bekerja dengan para mitrasektor/cluster kesehatan untuk:• menetapkan praktik transfusi darah yangaman dan rasional;• memastikan penerapan tindakanpencegahan standar;• menjamin tersedianya kondom gratis.Meskipun bukan komponen dari PPAM, adalahpenting untuk membuat antiretroviral (ARV)tersedia agar dapat melanjutkan pengobatanbagi orang-orang yang masuk dalam programARV sebelum keadaan darurat, termasukperempuan yang terdaftar dalam programPMTCT.3.3.1 Transfusi darah yang amanPenggunaan darah secara rasional dan amanuntuk transfusi darah sangat penting untukmencegah penularan HIV dan infeksi-infeksilain yang dapat menular melalui transfusi (TTI/Transfusion-Transmissible Infection) sepertihepatitis B, hepatitis C dan sifilis. Jika darahyang tercemar HIV ditransfusikan, makapenularan HIV kepada penerima hampir 100%.Transfusi darah tidak boleh dilakukan jikafasilitas, perlengkapan dan staf yang terlatihtidak ada.Transfusi darah yang rasional mencakup:• transfusi darah hanya dalam keadaan yangmengancam nyawa dan bila tidak adaalternatif lain;• menggunakan obat-obatan untukmencegah atau mengurangi perdarahanaktif (misalnya oksitosin);• menggunakan pengganti darah untukmengganti volume yang hilang seperticairan pengganti berbasis kristaloid (RingerLaktat, Normal Salin) atau substitusiberbasis koloid (haemaccell, gelofusin) jikamemungkinkan.Transfusi darah aman mencakup:• pengumpulan darah hanya dari donor darahsukarela yang tidak dibayar dengan risikorendah tertular infeksi lain melalui transfusi(TTI) dan menetapkan kriteria seleksi donordarah yang lebih ketat;• melakukan skrining terhadap semua darahuntuk transfusi, minimal untuk HIV 1 dan 2,hepatitis B, hepatitis C, dan sifilis, denganmenggunakan alat tes yang paling tepat.Satu tes skrining HIV tidak cukup untukmenentukan status HIV (lihat Bab 10: HIV).Jangan mengungkapkan hasil tes skriningyang positif kepada donor jika mereka tidakdapat dirujuk untuk mendapat layanankonseling dan tes sukarela (VCT). Dalam halini lakukan skrining terhadap darah untuktransfusi dan buang darah itu jika tidakdapat digunakan. Hubungkan jasa transfusidarah dengan layanan VCT sesegeramungkin setelah ditetapkan sebagai bagiandari respon yang komprehensif dan rujuklahdonor ke VCT sebelum skrining darahmereka;• melakukan pengelompokan ABO dantipe Rhesus D (RhD) dan, jika ada waktu,melakukan pemeriksaan silang;• HANYA melakukan transfusi darah kepadawanita usia subur dengan darah tipe RhDyang sesuai;• memastikan praktik transfusi yang aman disisi tempat tidur dan pembuangan kantongdarah, alat suntik, dan jarum suntik secaraaman.Agar dapat menyediakan transfusi darahyang aman dan rasional, petugas kesehatan
38reproduksi dan manajer program harus bekerjasama dengan mitra sektor/cluster kesehatanuntuk memastikan bahwa:• rumah sakit rujukan memiliki supply cukupuntuk transfusi darah yang rasional danaman;• staf tahu bagaimana, dan memiliki akses keperlengkapan untuk mengurangi kebutuhanmelakukan transfusi darah;• donor yang aman harus dicari. Donor amandapat dipilih melalui kuesioner donor dandengan memberikan informasi yang jelaskepada calon donor mengenai syaratsyaratdarah yang aman. Rekrut donorsukarela dan jangan meminta staf untukmenyumbangkan darah;• Standar Operasional Prosedur (SOP) untuktransfusi darah tersedia. SOP merupakankomponen penting dari sistem kualitas diorganisasi mana pun dan digunakan untukmemastikan konsistensi dalam menjalankansuatu kegiatan. Penggunaan SOP adalahwajib oleh semua anggota staf yangberurusan dengan transfusi darah setiap kalimereka melakukan suatu kegiatan. Simpansalinan SOP-SOP di lokasi pusat, danpasang di tempat di mana masing-masingprosedur dilakukan sehingga denganmudah dijadikan referensi;• tanggung jawab atas keputusan untukmelakukan transfusi ditetapkan dan stafmedis yang akan bertanggung jawab;• staf diinformasikan mengenai protokol danharus mengikuti prosedur setiap saat untukmemastikan praktik transfusi darah yangaman di sisi tempat tidur;• produk limbah, seperti kantong darah, alatsuntik dan jarum suntik, dibuang secaraaman;• lokasi dimana darah diskrining dan dimanatransfusi dilakukan harus memiliki sumberpenerangan yang dapat diandalkan. Untukmeminimalkan risiko kesalahan, sedapatmungkin hindari transfusi darah padamalam hari.3.3.2 Tindakan Pencegahan StandarTindakan pencegahan standar adalah langkahpengendalian infeksi yang mengurangi risikopenularan patogen-patogen yang terbawadalam darah melalui paparan terhadap darahatau cairan tubuh di antara para pasiendan petugas kesehatan. Menurut prinsip“pencegahan standar”, darah dan cairan tubuhdari semua orang harus dianggap sebagaiterinfeksi HIV, terlepas dari pengetahuanatau dugaan kita mengenai status orangtersebut. Tindakan pencegahan standar dapatmencegah penyebaran infeksi seperti HIV,hepatitis B, hepatitis C dan patogen-patogenlain di dalam lingkungan perawatan kesehatan.Dalam suatu situasi darurat bencana,mungkin terjadi kekurangan supply sektorkesehatan atau infrastruktur dan beban kerjayang meningkat. Staf yang bekerja di sektorkesehatan mungkin akan terdorong untukmengambil jalan pintas dalam melaksanakanprosedur, yang membahayakan keselamatanpara pasien maupun staf sendiri. Oleh karenaitu, adalah penting untuk menghormatitindakan-tindakan pencegahan standar.Pengawasan yang teratur dapat membantumengurangi risiko terpapar infeksi di tempatkerja.Tekankan pentingnya tindakan pencegahanstandar pada saat rapat koordinasi kesehatanyang pertama.Tindakan pencegahan standar adalah:• Sering mencuci tangan: Cuci tangandengan sabun dan air sebelum dan sesudahkontak dengan pasien. Membuat fasilitasdan perlengkapan untuk mencuci tanganmudah didapat oleh semua penyedialayanan.• Mengenakan sarung tangan: Pakailahsarung tangan non-steril sekali pakai untuksemua prosedur dimana diperkirakan akanada kontak dengan darah atau cairan tubuhlain yang berpotensi terinfeksi virus: Cucitangan sebelum memakai dan setelah
40• Menjaga kerahasiaan setiap saat.• Menilai risiko penularan HIV ketika terjadipaparan dalam pekerjaan: jenis paparan(luka pada kulit, percikan selaput lendir, dll);jenis bahan paparan (darah, cairan tubuhlain, dll), dan kemungkinan infeksi HIV daripasien.• Memberi konseling kepada pasiententang tes HIV dan lakukan tes HIV jikamemperoleh persetujuan.• Memberikan konseling kepada pekerjayang terpapar mengenai implikasi paparan,perlunya PEP, cara meminumnya danapa yang harus dilakukan bila timbul efeksamping.• Catat riwayat medis dan lakukanpemeriksaan terhadap pekerja yang terkenapaparan atas persetujuan setelah mendapatinformasi, rekomendasikan konseling dantes HIV sukarela dan berikan PEP bilasesuai. Protokol pengobatan PEP adalahsama seperti untuk korban/penyintaskekerasan seksual (lihat Tabel 4). Tes HIVtidak diperlukan sebelum diberi resepPEP.• Berikan edukasi tentang penguranganrisiko dengan meninjau-ulang urutankejadian dan memberi nasihat kepadapekerja yang terpapar untuk menggunakankondom guna mencegah penularansekunder selama tiga bulan ke depan.• Berikan konseling dan test HIV sukarelapada saat tiga dan enam bulan setelahketerpaparan, terlepas apakah pekerja yangterpapar itu diberi PEP atau tidak.• Membuat laporan kejadian.fasilitas kesehatan dan supervisormenegakkan kepatuhan terhadap standartersebut;• menyelenggarakan sesi orientasi di tempatkerja mengenai tindakan pencegahanstandar untuk para pekerja kesehatan danstaf tambahan, jika diperlukan;• menetapkan sistem pengawasan sepertidaftar-periksa sederhana untuk memastikankepatuhan pada protokol;• memastikan bahwa pengumuman tentangpertolongan pertama untuk keterpaparandipasang di tempat terbuka sehingga stafmendapat informasi dan tahu ke manaharus melapor dan mendapat PEP jikadiperlukan;• secara teratur mereview laporan-laporantentang keterpaparan di tempat kerja untukmenentukan kapan dan bagaimana paparanterjadi, dan mengidentifikasi masalahmasalahkeselamatan, dan tindakanpencegahan yang mungkin dilakukan.Untuk memastikan penerapan pencegahanstandar, petugas kesehatan reproduksi danmanajer program kesehatan reproduksiharus bekerja bersama mitra sektor/clusterkesehatan dan:• memastikan protokol untuk tindakanpencegahan standar dipasang di setiap
Bab 2: Paket Pelayanan Awal Minimum (PPAM)41Kotak 7: Pertolongan PertamaKeterpaparan di Tempat Kerja : Pertolongan PertamaCedera dengan jarum bekas atau instrumen tajam dan kulit yang luka• Jangan dipijat atau digosok.• Segera cuci dengan sabun dan air atau larutan klorheksidin glukonat.• Jangan menggunakan larutan kuat. Pemutih atau yodium akan mengiritasi luka.Percikan darah atau cairan tubuh pada kulit yang tidak luka• Cuci segera daerah yang terkena. Jangan menggunakan disinfektan yang kuat.Percikan darah atau cairan tubuh di mata• Segera basuh mata yang terkena dengan air atau saline normal.• Miringkan kepala ke belakang dan minta teman menuangkan air atau saline normal.• Jangan gunakan sabun atau desinfektan pada mata.Percikan darah atau cairan tubuh di mulut• Segera buang keluar cairan.• Bilas mulut secara menyeluruh dengan air atau garam. Ulangi beberapa kali.• Jangan gunakan sabun atau desinfektan di mulut.Laporkan kejadian kepada (tuliskan nama di sini) dan gunakan PEP jika ada indikasi3.3.3 Membuat kondom gratistersediaKondom merupakan metode perlindunganpenting untuk mencegah penularan HIVdan Infeksi Menular Seksual (IMS) lainnya.Meskipun tidak semua orang tahu tentangkondom, dalam kebanyakan populasi adabeberapa orang yang akan menggunakankondom. Pastikan bahwa kondom untuk lakilakidan perempuan tersedia sejak hari-haripermulaan respon kemanusiaan dan pesansegera persediaan kondom untuk laki-laki danperempuan yang berkualitas baik dalam jumlahyang cukup (lihat Kotak 8).
42Kotak 8: Memesan Kondom• Pastikan bahwa kantor pengadaan yang bertanggung jawab atas pembelian grosir untukkeadaan darurat menambahkan surat keterangan/sertifikat dalam bahasa yang sesuai padasemua pengiriman yang menyatakan bahwa kondom telah menjalani uji kualitas atas dasarbatch-by-batch oleh sebuah laboratorium independen.• Lembaga dengan pengalaman terbatas dalam pengadaan kondom dapat memesankondom melalui UNFPA. UNFPA dapat dengan cepat mengirimkan kondom berkualitasbaik dalam jumlah besar ke lapangan sebagai bagian dari RH Kit (Kit kesehatan reproduksi)antar lembaga (lihat paragraf 3.5).• Kondom laki-laki tersedia dalam RH kit antar lembaga 1, bagian A. Kondom untukperempuan terdapat di RH kit antar lembaga 1, bagian B. Kit ini berisi persediaan yangcukup untuk kebutuhan 10.000 orang selama tiga bulan (lihat perhitungan di bawah ini).Selebaran/leaflet yang menjelaskan penggunaan yang tepat dari kondom laki-laki danperempuan juga disertakan.Perhitungan untuk persediaan kondom 10.000 penduduk selama lebih dari 3 bulanKondom untuk laki-lakiAsumsikan:20% penduduk laki-laki aktif secara seksualOleh karena itu:20% x 10.000 orang = 2000 laki-lakiAsumsikan:20% dari jumlah ini akan menggunakankondomOleh karena itu:20% x 2000 = 400 penggunaAsumsikan:Setiap pengguna membutuhkan 12 kondomper bulanOleh karena itu:400 x 12 x 3 bulan = 14.400 kondom laki-lakiAsumsikan:20% cadangan (2880 kondom)Oleh karena itu:TOTAL = 14.400 + 2.880 = 17.280 (atau 120gross)Kondom untuk perempuanAsumsikan:25% dari populasi adalah perempuan aktifsecara seksualOleh karena itu:25% x 10.000 orang = 2500 perempuanAsumsikan:1% dari jumlah ini akan menggunakan kondomperempuanOleh karena itu:1% x 2.500 = 25 penggunaAsumsikan:Setiap pengguna membutuhkan 6 kondom perbulanOleh karena itu:25 x 6 x 3 bulan = 450 kondom perempuanAsumsikan:20% cadangan (90 kondom wanita)Oleh karena itu:TOTAL = 450 + 90 = 540 (atau 3,8 gross)
Bab 2: Paket Pelayanan Awal Minimum (PPAM)43Sediakan kondom atas permintaan danpastikan bahwa kondom tersedia di semuafasilitas kesehatan dan di area-area pribadiyang dapat diakses oleh masyarakat seperti ditoilet umum, di bar, di titik-titik distribusi nonpangan dan tempat pertemuan remaja danmasyarakat. Berkonsultasi dengan staf lokaltentang bagaimana kondom dapat disediakandengan cara yang peka terhadap budayalokal, terutama untuk kelompok-kelompokyang paling berisiko, seperti pekerja seks danpelanggannya, laki-laki yang berhubungan seksdengan laki-laki, pengguna narkoba melaluisuntikan dan kaum muda/remaja. Para remajadapat membantu mengidentifikasi lokasilokasidimana rekan-rekan mereka berkumpul.Pastikan kondom juga tersedia untukmasyarakat sekitar, staf lembaga bantuan,staf angkatan bersenjata, pengemudi trukpengiriman bantuan, dll.Pengambilan kondom harus dipantau denganmelakukan pengecekan rutin (dan pengisianstok jika perlu) pada titik distribusi.3.4 Mencegah meningkatnyakesakitan dan kematian maternaldan neonatalKegiatan prioritas untuk mencegahmeningkatnya kesakitan dan kematianmaternal dan neonatal• Memastikan ketersediaan layanankegawatdaruratan kebidanan danperawatan neonatal termasuk: Di fasilitas kesehatan: penolong persalinanterlatih dan supply untuk pertolonganpersalinan normal dan penanganankomplikasi kebidanan dan bayi baru lahir Di rumah sakit rujukan: staf medis yangterampil dan supply untuk penanganankegawatdaruratan kebidanan dan bayibaru lahir.• Membangun sistem rujukan untukmemfasilitasi transportasi dan komunikasidari masyarakat ke puskesmas dan antarapuskesmas dan rumah sakit.Kotak 9:PONED (Pelayanan ObstetrikNeonatal Emergency Dasar) danPONEK (Pelayanan ObstetrikNeonatal Emergency Komprehensif)• Pastikan layanan PONED dan perawatanbayi baru lahir di semua puskesmas.Ini berarti bahwa staf adalah terampildan memiliki sumber daya untukmenyediakan: antibiotik melalui infus obat uterotonika melalui infus (oksitosin) obat antikonvulsi melalui infus(magnesium sulfat) pengambilan secara manual hasilkonsepsi yang tertinggal, denganmenggunakan teknologi yang tepat melakukan manual placenta kelahiran melalui vagina yang dibantu(dengan vakum atau forceps) resusitasi maternal dan neonatal• Pastikan adanya layanan PONEK danperawatan bayi baru lahir di rumah sakit.Ini berarti bahwa staf adalah terampil danmemiliki sumber daya untuk mendukungsemua intervensi di atas, serta untuk: melakukan pembedahan dengananestesi umum (operasi caesar,laparatomi) memberikan transfusi darah yang amandan rasional(Lihat Bab 6 untuk informasi tambahan.)• Menyediakan kit persalinan bersih untuk ibuhamil yang terlihat dan penolong persalinanjika terpaksa melahirkan di rumah ketikaakses ke fasilitas <strong>Kesehatan</strong> tidakmemungkinkan.3.4.1 Menjamin tersedianya layanankegawatdaruratan kebidanan danlayanan perawatan bayi baru lahirMenurut Indikator-indikator Proses layanankegawatdaruratan kebidanan dari PBB,
44diperkirakan 15% perempuan akan mengalamikomplikasi yang berpotensi mengancamnyawanya selama kehamilan atau pada saatkelahiran dan 5% sampai 15% dari semuakelahiran akan memerlukan operasi caesar.WHO memperkirakan bahwa 9% sampai15% bayi yang baru lahir akan memerlukanperawatan darurat untuk menyelamatkannyawanya. Untuk mencegah kesakitan dankematian ibu dan bayi baru lahir akibatkomplikasi, petugas kesehatan reproduksiharus memastikan bahwa layanan PONED danPONEK tersedia 24 jam per hari, tujuh hari perminggu (lihat Kotak 9).PONED dan perawatan bayi baru lahirMeskipun persalinan oleh tenaga terlatih padasemua kelahiran di fasilitas kesehatan sangatideal karena dapat membantu mengurangikesakitan dan kematian ibu yang berhubungandengan kehamilan dan persalinan, mungkin halini belum dapat disediakan pada permulaanrespon bencana. Namun, minimal harusdipastikan bahwa di setiap fasilitas kesehatantersedia PONED dan intervensi perawatanbayi baru lahir (sebagaimana dijelaskan dalamKotak 9), maupun kapasitas untuk merujuk kerumah sakit jika diperlukan, selama 24 jam perhari, tujuh hari dalam seminggu.Di antara 15% perempuan dengan komplikasikebidanan yang mengancam hidupnya, masalahyang paling sering adalah pendarahan yangparah, infeksi, eklampsia dan persalinan macet.Sekitar dua pertiga kematian bayi terjadi dalam28 hari pertama. Sebagian besar kematian inidapat dicegah dengan tindakan penting yangdapat dilakukan oleh petugas kesehatan, ibuatau anggota masyarakat lainnya. Sekitar5% sampai 10% bayi yang baru lahir tidakbernafas secara spontan pada saat kelahirandan membutuhkan resusitasi. Kira-kiraseparuh dari bayi yang memiliki kesulitanmemulai bernapas, memerlukan resusitasi.Alasan utama kegagalan bernafas antara lainkelahiran prematur dan kejadian intrapartumakut yang mengakibatkan asphyxia berat.Untuk mencegah dan mengatasi komplikasi ini:• Sediakan bahan-bahan dan obat-obat untukbidan dan penolong persalinan terlatihlainnya untuk pertolongan persalinan,untuk mengatasi komplikasi dan untukmenstabilkan perempuan tersebut sebelumdibawa ke rumah sakit, bila perlu.• Pastikan penolong persalinan terlatih itukompeten untuk memberi perawatan bayibaru lahir yang rutin maupun darurat,termasuk: inisiasi pernapasan; resusitasi; perlindungan suhu tubuh (menundamandi, mengeringkan, kontak kulit-kekulit); pencegahan infeksi (kebersihan,memotong dan merawat tali pusar secarahigienis, perawatan mata); pemberian ASI yang segera dan eksklusif; pengobatan penyakit pada bayi barulahir dan perawatan bayi prematur / beratbadan lahir rendah.Supply untuk mendukung PONED danperawatan bayi baru lahir termasuk dalam RHkit antar lembaga (lihat paragraf 3.5). Supplyuntuk resusitasi bayi baru lahir tersedia dalamRH kit antar lembaga 6. Ketika memesan darisumber lain, pastikan bahwa di dalam paketkebidanan ada perlengkapan resusitasi bayibaru lahir.PONEK dan perawatan bayi baru lahirJika memungkinkan. dukunglah rumah sakitnegara tuan rumah dengan staf terampil,infrastruktur, komoditi medis, termasuk obatobatandan peralatan bedah, yang diperlukanuntuk menyelenggarakan PONEK danperawatan bayi baru lahir (lihat Kotak 9). Jikahal ini tidak mungkin karena lokasi rumah sakitatau karena ketidakmampuan untuk memenuhipermintaan yang semakin meningkat, makapetugas kesehatan reproduksi harus bekerjadengan sektor/cluster kesehatan dan lembagaseperti ICRC atau IFRC (Federasi InternationalPalang Merah atau Bulan Sabit Merah)
Bab 2: Paket Pelayanan Awal Minimum (PPAM)45untuk mengatasi masalah, misalnya denganmengadakan rumah sakit rujukan di dekatlokasi penduduk yang terdampak.3.4.2 Membangun sistem rujukanuntuk keadaan darurat kebidanandan bayi baru lahirBerkoordinasi dengan sektor/clusterkesehatan dan pihak berwenang di negarayang bersangkutan untuk memastikan adanyasistem rujukan (termasuk sarana komunikasidan transportasi) sesegera mungkin di dalamsituasi bencana. Sistem rujukan ini harusmendukung penanganan komplikasi kebidanandan bayi baru lahir 24 jam sehari, tujuh hariseminggu. Sistem ini harus memastikan bahwaperempuan, remaja perempuan dan bayi barulahir yang membutuhkan perawatan daruratdirujuk ke puskesmas di mana layanan PONEDdan perawatan bayi baru lahir tersedia. Pasiendengan komplikasi kebidanan dan bayi barulahir dalam kondisi darurat yang tidak dapatditangani di puskesmas harus distabilkankondisinya dan dibawa ke rumah sakit yangmempunyai layanan PONEK dan layananperawatan bayi baru lahir.• Tentukan kebijakan, prosedur dan praktikyang harus diikuti di puskesmas dan rumahsakit untuk memastikan rujukan yangefisien.• Tentukan jarak dari masyarakat yangterdampak ke puskesmas yang berfungsidan ke rumah sakit, serta pilihantransportasi untuk rujukan.• Pasang protokol di setiap puskesmas,yang menyebutkan kapan, di mana danbagaimana merujuk pasien dengan kondisidarurat kebidanan ke tingkat perawatanberikutnya.• Informasikan kepada masyarakat kapan dandi mana bisa mencari perawatan daruratuntuk komplikasi kehamilan dan melahirkansecepatnya. Bertemu dan informasikankepada tokoh masyarakat, dukun, dan lainlainuntuk mendistribusikan brosur-brosurbergambar atau melakukan pendekatanKomunikasi, Informasi, Edukasi (KIE) yangkreatif.Tanpa akses ke layanan kegawatdaruratankebidanan dan perawatan bayi baru lahir yangmemadai, seorang perempuan dan bayi yangbaru lahir bisa meninggal sia-sia. Oleh karenaitu adalah sangat penting untuk mencobamerundingkan akses ke rumah sakit rujukan.Jika layanan rujukan 24/7 tidak mungkindiselenggarakan, maka sangat pentingbahwa staf yang kompeten ada setiap saatdi puskesmas untuk memberikan layananPONED dan perawatan bayi baru lahir (lihatparagraf 3.4.1). Dalam situasi ini, akan sangatmembantu bila ada sistem komunikasi, sepertipenggunaan radio atau telepon seluler, untukberkomunikasi dengan personel dengankapasitas yang lebih tinggi untuk memintapetunjuk dan dukungan medis.Kotak 10: Mendorong Melahirkandi PuskesmasAdalah penting untuk menekankan bahwajika puskesmas mempunyai penolongpersalinan terlatih dan peralatan sertaperlengkapan yang cukup, maka semuaperempuan harus diberitahu dimana lokasiklinik-klinik itu dan harus didorong untukmelahirkan di sana. Informasi ini dapatdiberikan ketika kit persalinan bersihdidistribusikan, dan melalui komunikasidengan masyarakat.3.4.3 Kit persalinan bersihDalam semua situasi darurat terdapat beberapaperempuan dan gadis yang sedang hamil tuadan karena itu akan melahirkan dalam kondisidarurat. Pada permulaan respon darurat,kelahiran sering terjadi di luar puskesmastanpa bantuan penolong persalinan. Sediakankit persalinan bersih untuk semua perempuanyang kehamilannya sudah tampak jelas jika
46terpaksa melahirkan di rumah jika akses kefasilitas kesehatan tidak memungkinkan.Pendistribusiannya dapat dilakukan di lokasipendaftaran, misalnya.Dalam masyarakat di mana yang membantukelahiran di rumah, mereka dapat diberikankit persalinan bersih dan perlengkapan dasartambahan. Hubungkan dukun bayi ini ke klinikkesehatan dengan penolong persalinan terlatihdimana mereka dapat mendaftar dan memintaperlengkapan mereka. Ini adalah langkahpertama untuk mengintegrasikan merekake dalam program kesehatan reproduksikomprehensif, dimana mereka mungkin dapatberperan sebagai penghubung antara keluarga,masyarakat dan otoritas setempat dan layanankesehatan reproduksi. Lihat Bab 6: <strong>Kesehatan</strong>Maternal dan Neonatal.Kit persalinan bersih dan perlengkapan untukdukun bayi dapat dipesan melalui UNFPA(RH kit antar lembaga 2A dan B, lihat paragrafKotak 11: Kit persalinan bersihPaket berisi bahan-bahan yang sangatdasar:• satu lembar plastik (sebagai alas untukmelahirkan)• sebatang sabun• sepasang sarung tangan• satu pisau cukur bersih (baru dan masihdibungkus dengan kertas asli) (untukmemotong tali pusar)• tiga potong benang (untuk mengikat talipusar)• dua lembar kain katun (satu untukmengeringkan dan satu untukmenghangatkan bayi)• leaflet berisi penjelasan dengan gambargambar3.5). Oleh karena bahan-bahan ini seringkalimudah diperoleh secara lokal dan tidak adatanggal kadaluarsa, maka paket-paket itudapat dirakit di tempat dan disimpan dahulusebagai persiapan di situasi di mana paketpakettersebut tidak harus segera tersedia.Dapat juga diadakan kontrak dengan LSMlokal untuk membuat paket-paket itu, sehinggadapat menjadi proyek yang menghasilkanpendapatan bagi perempuan-perempuansetempat.3.5 Supply untuk melaksanakanPPAMUntuk melaksanakan komponen pelayananPPAM (menyediakan layanan klinis untuk parakorban/penyintas perkosaan; mengurangipenularan HIV; mencegah meningkatnyakesakitan dan kematian yang tinggi pada ibudan bayi baru lahir), Inter-agency WorkingGroup on Reproductive Health in Crises(<strong>IAWG</strong>)/Kelompok Kerja Antar Lembaga untuk<strong>Kesehatan</strong> <strong>Reproduksi</strong> dalam situasi darurattelah merancang paket perlengkapan yangberisi obat-obatan dan perlengkapan yangbertujuan untuk memfasilitasi pelaksanaanlayanan prioritas kesehatan reproduksi ini, yaituInteragency Reproductive Health Kits (RH Kit).Kit kesehatan reproduksi Antar-lembaga inimelengkapi Interagency Emergency Health Kit2006 (IEHK), yang merupakan perlengkapankesehatan darurat standar berisi obat-obatanpenting, alat-alat dan perlengkapan untukmemberi layanan kesehatan dasar. Dalamsituasi kemanusiaan, IEHK seringkali cepattersedia, tetapi meskipun berisi bidan kit, Pilkontrasepsi darurat (Pil kontrasepsi darurat),pengobatan PEP untuk mencegah penularanHIV setelah perkosaan dan peralatan untuktindakan pencegahan standar, IEHK tidakmemiliki semua perlengkapan yang dibutuhkanuntuk melaksanakan PPAM.RH kit dirancang untuk digunakan pada faseawal respon bencana dan berisi supply yangcukup untuk jangka waktu tiga bulan untukjumlah penduduk yang berbeda, tergantung
Bab 2: Paket Pelayanan Awal Minimum (PPAM)47pada cakupan penduduk dari layanankesehatan untuk masing-masing kit.13 jenis RH kits yang dibagi menjadi tiga blok,masing-masing blok menargetkan tingkatpelayanan kesehatan yang berbeda:• Blok 1: Tingkat masyarakat dan pelayanankesehatan dasar: 10.000 orang/3 bulan• Blok 2: Tingkat pelayanan kesehatan dasardan rumah sakit rujukan: 30.000 orang/ 3bulan• Blok 3: Tingkat rumah sakit rujukan:150.000 orang / 3 bulanBlok 1Blok 1 terdiri dari 6 kit. Barang-barang dalampaket perlengkapan ini dimaksudkan untukdigunakan oleh penyedia layanan yangmemberikan layanan kesehatan reproduksi ditingkat masyarakat dan perawatan kesehatanprimer. Kit ini berisi terutama obat-obatan danbahan habis pakai. Kit 1, 2 dan 3 dibagi lagimenjadi bagian A dan B, yang dapat dipesansecara terpisah.Blok 2Blok 2 terdiri dari lima kit yang berisibahan habis pakai dan bahan yang dapatdigunakan kembali. Barang-barang dalampaket perlengkapan ini dimaksudkan untukdigunakan oleh penyedia layanan kesehatanterlatih dengan tambahan keterampilankebidanan dan keterampilan kebidanan danneonatal tertentu, pada tingkat puskesmasatau rumah sakit.Blok 3Dalam situasi bencana, pasien-pasien daripopulasi yang terdampak dirujuk ke rumahsakit terdekat, yang mungkin memerlukandukungan dalam hal peralatan danperlengkapan agar dapat memberikan layananyang diperlukan untuk beban kasus tambahanseperti ini. Blok 3 terdiri dari dua kit yang berisibahan habis pakai dan perlengkapan yangdapat digunakan kembali untuk memberikanlayanan PONEK pada tingkat rujukan (bedahkebidanan). Diperkirakan bahwa rumah sakitpada tingkat ini mencakup jumlah penduduksekitar 150.000 orang. Paket perlengkapan 11memiliki dua bagian, A dan B, yang biasanyadigunakan bersama-sama tetapi dapat dipesansecara terpisah.3.5.1 Pengadaan dan Logistik dariRH kitsUNFPA bertanggung jawab atas perakitandan pengiriman RH kit antar lembaga. Namun,lembaga tidak boleh bergantung pada satusumber untuk supply dan harus memasukkansupply kesehatan reproduksi dalampengadaan perlengkapan medis mereka secarakeseluruhan.Pesan RH kit antar lembaga melalui UNFPAatau tetapkan sumber lain yang berkualitasuntuk memastikan bahwa semua peralatandan bahan yang diperlukan tersedia untukmenyelenggarakan keseluruhan layanankesehatan reproduksi prioritas. Koordinasikanpemesanan perlengkapan kesehatan di dalamsektor/cluster kesehatan untuk menghindaripemborosan.Ketika merencanakan untuk memesan RHkits, buatlah rencana untuk pendistribusianRH kits tersebut di dalam negeri. Rencanaini menggambarkan berapa kits yang akandikirim ke mitra yang mana, dalam kondisigeografis yang mana. Rencana ini jugamencakup rencana detail tentang transportasidan penyimpanan di dalam negara, termasukpenyediaan barang-barang yang harus selaludalam keadaan dingin (cold-chain).
48Tabel 6: Kit <strong>Kesehatan</strong> <strong>Reproduksi</strong> Antar LembagaBlok 1No. Kit Nama Kit Kode WarnaKit 0 Administrasi OranyeKit 1KondomMerah(Bagian A: kondom laki-laki tambah Bagian B: kondomperempuan)Kit 2Kelahiran Bersih (Perorangan)Biru tua(Bagian A: kit persalinan bersih ditambah bagian B:perlengkapan untuk penolong persalinan)Kit 3Pasca PerkosaanMerah mudaBagian A: Pil Kontrasepsi darurat dan pengobatan IMSditambah Bagian B: PEPKit 4 Kontrasepsi oral dan injeksi PutihKit 5 Pengobatan IMS (Infeksi Menular Seksual) Biru muda/turquoiseBlok 2No. Kit Nama Kit Kode WarnaKit 6 Kit persalinan (Fasilitas <strong>Kesehatan</strong>) CoklatKit 7 IUD HitamKit 8 Penanggulangan Komplikasi Keguguran dan Aborsi KuningKit 9Menjahit Sobekan (leher rahim dan vagina) dan PemeriksaanvaginaUnguKit 10 Persalinan dengan Vakum (Manual) Abu-abuBlok 3No. Kit Nama Kit Kode WarnaKit 11 Tingkat rujukan (Bagian A tambah B) Hijau fluoresensKit 12 Transfusi Darah Hijau tuaBersiaplah untuk menerima barang-barangsegera setelah mereka tiba di pelabuhan danpastikan bahwa semua formulir untuk beacukai telah diisi sebelumnya sehingga tidakada penundaan yang tidak perlu dalam prosespengimporan kits tersebut. Cluster logistik, jikaada, mungkin dapat membantu memfasilitasiini.
Bab 2: Paket Pelayanan Awal Minimum (PPAM)49Tabel 7: Kontak yang dapat dihubungi terkait RH kits antar lembagaAlamatUNFPAUNFPAUNFPAHumanitarian ResponseBranch220 East 42nd Street NewYork, NY 10017 USAHumanitarian ResponseBranch 11-13 chemindes Anémones1219 Chatelaine,Geneva, SwitzerlandProcurement ServicesBranchMidtermolen 32100 Copenhagen DenmarkFax +1 212 297 4915 +41 22 917 80 16 +45 35 46 70 18E-mail hrb@unfpa.org hrb@unfpa.org procurement@unfpa.dkWebsitewww.unfpa.orghttp://web.unfpa.org/procurement/form_request.cfmInformasi tentang kits atau bantuan dalampemesanan dapat diberikan oleh Kantorlapangan UNFPA, lembaga mitra atau UNFPAProcurement Services Branch (PSB) atauUNFPA Humanitarian Response Branch (HRB)3.6 Rencanakan untukmengintegrasikan layanan kesehatanreproduksi komprehensif ke dalamlayanan kesehatan dasarMulailah merencanakan integrasi kegiatankesehatan reproduksi komprehensif ke dalampelayanan kesehatan dasar pada fase awalrespon darurat. Jika tidak dilakukan, inidapat menyebabkan penundaan yang tidakperlu dalam penyediaan layanan ini, yangmeningkatkan risiko terjadinya kehamilankehamilanyang tidak diinginkan, penularanIMS (infeksi menular seksual), komplikasi dalamkekerasan berbasis gender, serta kesakitandan kematian pada ibu dan bayi baru lahir.Mulailah penyelenggaraan layanan kesehatanreproduksi komprehensif segera setelahstandar-standar untuk indikator PPAM telahdicapai (lihat Bab 3: Assessment, Monitoringdan Evaluasi). Ketika proses penyusunanproposal dan lembaga-lembaga kemanusiaanmemulai perencanaan untuk jangka waktuyang lebih panjang (6-12 bulan), layanan yangkomprehensif harus diintegrasikan ke dalamproses pendanaan dan perencanaan, sepertiCommon Humanitarian Action Plan (CHAP),Consolidated Appeals Process (CAP) danproposal kepada Central Emergency ResponseFund (CERF).Untuk merancang suatu program layanankesehatan reproduksi yang komprehensif danterintegrasi ke dalam pelayanan kesehatandasar. para petugas kesehatan reproduksi danmanajer program kesehatan reproduksi harusbekerja dalam sektor/cluster kesehatan untuk:• memesan peralatan dan bahan kesehatanreproduksi• mengumpulkan data latar belakang yangada• mengidentifikasi tempat yang sesuai untukmenyelenggarakan layanan kesehatanreproduksi yang komprehensif di masadepan• menilai kapasitas staf untuk memberikanlayanan kesehatan reproduksi yangkomprehensif dan membuat rencana untukpelatihan/pelatihan kembali.
50Kotak 12: PPAM dan Layanan <strong>Kesehatan</strong> reproduksi komprehensifKomponen kesehatanreproduksi (tidakberdasarkan urutanprioritas/kepentingan)KELUARGA BERENCANAKEKERASAN BERBASISGENDERPERAWATAN IBU DANBAYI BARU LAHIRIMS, TERMASUKPENCEGAHAN DANPENGOBATAN HIVPelayanan kesehatan reproduksiprioritas (PPAM)*Menyediakan alat kontrasepsi sepertikondom, pil, suntik dan IUD untukmemenuhi permintaanKoordinasikan mekanisme-mekanismeuntuk mencegah kekerasan seksualbersama sektor kesehatan dan sektor/cluster lainnyaMemberikan perawatan klinis untukkorban/penyintas perkosaanPastikan ketersediaan layanankegawatdaruratan kebidanan untuk ibudan perawatan bayi baru lahirMembangun sistem rujukan 24/7 untuklayanan kegawatdaruratan kebidananMenyediakan kit persalinan bersihuntuk perempuan yang kehamilannyasudah tampak jelas dan untuk penolongpersalinanPastikan praktik transfusi darah yangamanMemfasilitasi dan menegakkankepatuhan terhadap tindakanpencegahan standarMenjadikan kondom gratis dan tersedia* Sediakan pengobatan sindrom sebagaibagian dari layanan klinis yang rutinuntuk pasien-pasien yang datang untukperawatan* Sediakan pengobatan untuk pasienpasienyang sudah berobat denganARV, termasuk untuk PMTCT, sesegeramungkinLayanan kesehatan reproduksiKomprehensifMencari supplier dan pengadaankontrasepsiMemberikan pelatihan untuk stafMenetapkan program keluarga berencanayang komprehensifMemberikan pendidikan pada masyarakatMemperluas bantuan medis, psikologis,sosial dan hukum bagi para korban/penyintasMencegah dan menangani bentuk-bentuklain dari kekerasan berbasis gender,termasuk kekerasan dalam rumahtangga,perkawinan dini /paksa, sunat perempuanMemberikan pendidikan masyarakatMelibatkan pria dan anak laki-laki dalamprogram kekerasan berbasis genderMenyediakan layanan antenatal careMenyediakan layanan postnatal careMelatih penolong persalinan (bidan,perawat, dokter) dalam melakukanlayanan kegawatdaruratan kebidanandanperawatan bayi baru lahirMeningkatkan akses ke layanan PONEDdan PONEKSelenggarakan layanan pencegahandan perawatan IMS yang komprehensif,termasuk sistem surveilans IMSBerkolaborasi dalam membangun layananHIV komprehensif sesuai keadaanSediakan perawatan, dukungan danpengobatan untuk orang yang hidupdengan HIV/AIDS (ODHA)Tingkatkan kesadaran tentang layananpencegahan, perawatan dan pengobatanIMS, termasuk HIVBerikan pendidikan untuk masyarakat
Bab 2: Paket Pelayanan Awal Minimum (PPAM)513.6.1 Pemesanan peralatan danperlengkapan kesehatan reproduksiSetelah pelayanan awal minimum kesehatanreproduksi berjalan, bekerjalah bersama pihakpihakyang berwenang di bidang kesehatandan melalui sektor/cluster kesehatan untukmenganalisa situasi, membuat estimasipenggunaan obat-obatan dan bahanhabis pakai, menilai kebutuhan pendudukdan memesan lagi perlengkapan sesuaikebutuhan. Hindari pemesanan RH kits yangterus menerus. Memesan supply kesehatanreproduksi berdasarkan permintaan akan lebihmenjamin keberlanjutan program kesehatanreproduksi dan menghindari kekuranganbeberapa perlengkapan maupun kelebihanperlengkapan lain yang tidak digunakan dalamsituasi yang ada.Pemesanan lebih lanjut untuk supply kesehatanreproduksi dapat dilakukan melalui jalur supplymedis yang biasa di negara bersangkutan.Juga pertimbangkan jalur pengadaan yangdigunakan oleh LSM atau melalui CabangLayanan Pengadaan UNFPA (UNFPAProcurement Services Branch - lihat paragraf3.5.1).Pada waktu memesan supply untuk layanankesehatan reproduksi komprehensif,petugas kesehatan reproduksi dan manajerprogram kesehatan reproduksi harusmengkoordinasikan pengelolaan komoditaskesehatan reproduksi dengan otoritaskesehatan dan sektor/cluster kesehatan agardapat menjamin akses yang tidak terputuske komoditas kesehatan reproduksi danmenghindari pemborosan.• Rekruit staf yang terlatih dalam halpengelolaan rantai supply• Buatlah perkiraan konsumsi bulanan obatobatankesehatan reproduksi dan bahanbahanhabis pakai.• Indentifikasi jalur supply medis. Selidikikualitas saluran supply lokal. Jika tidakmemadai, dapatkan komoditi kesehatanreproduksi melalui pemasok global yangterkenal atau dengan dukungan dariUNFPA, UNICEF atau WHO. Lembagalembagaini dapat memfasilitasi pembeliansupply kesehatan reproduksi yang bermutubaik dengan biaya rendah.• Ajukan pesanan yang tepat waktumelalui jalur supply yang telah ditetapkanberdasarkan estimasi stok.• Tempatkan supply sedekat mungkin denganpenduduk yang akan menerimanya.3.6.2 Mengumpulkan data latarbelakang yang adaUntuk dapat bergerak lebih jauh di luar PPAMdan membuat rencana untuk penyelenggaraanlayanan kesehatan reproduksi komprehensif,petugas kesehatan reproduksi dan manajerprogram, dalam suatu kerjasama erat denganpara mitra di sektor/cluster kesehatan,harus mengumpulkan informasi-informasiyang ada atau membuat estimasi data yangdapat membantu dalam merancang programkesehatan reproduksi komprehensif.• Mengidentifikasi kebijakan dan protocolKementrian <strong>Kesehatan</strong> yang relevan untukperawatan terstandar, seperti manajemenIMS dengan pendekatan sindrom danprotokol keluarga berencana.• Mengumpulkan atau membuat estimasidata demografis dan informasi kesehatanreproduksi dari populasi yang terdampak,seperti: jumlah wanita usia subur (15 sampai 49tahun) - diperkirakan 25% dari jumlahpenduduk; jumlah pria yang aktif secaraseksual- diperkirakan 20% dari jumlahpenduduk, angka kelahiran kasar -diperkirakan mencapai 4% dari jumlahpenduduk; data mortalitas berdasarkan umur danjenis kelamin, misalnya jumlah kematianpada anak perempuan remaja, angkakematian bayi baru lahir (jumlah kematianselama 28 hari pertama kehidupan per1000 kelahiran hidup dalam suatu periode
52tertentu), data latar belakang yang adatentang kematian ibu; prevalensi IMS dan HIV, prevalensikontrasepsi dan metode-metode yangdisukai, dan pengetahuan tentangkesehatan reproduksi, sikap dan perilakupenduduk yang terdampak.Untuk informasi lebih lanjut, lihat Bab 3:Assessment, Monitoring dan Evaluasi.3.6.3 Mengidentifikasi lokasi yangcocokBerkolaborasi dengan pihak berwenangsetempat dan mitra sektor/cluster kesehatanuntuk menetapkan lokasi-lokasi yanglayak untuk layanan kesehatan reproduksikomprehensif, seperti klinik keluargaberencana (KB), ruang rawat jalan IMS ataulayanan kesehatan reproduksi remaja. Adalahpenting untuk mempertimbangkan faktor-faktorberikut ini (antara lain) ketika memilih lokasiyang sesuai:• kemudahan komunikasi dan transportasiuntuk rujukan• jarak ke tempat layanan kesehatan lainnya• kedekatan dengan penduduk yangterdampak dan kelompok sasaran3.6.4 Menilai kapasitas staf danmerencanakan pelatihanKapasitas staf dapat diukur melalui kegiatansupervisi (misalnya daftar-periksa monitoring,observasi langsung, wawancara client yangbaru keluar dari tempat layanan (client exitinterview) (lihat Bab 1: Prinsip-prinsip Dasardan Bab 3: Assessment, monitoring danEvaluasi) atau melalui pemeriksaan formalterhadap pengetahuan dan keterampilan staftersebut.Ketika membuat rencana untuk pelatihanatau melatih kembali staf, bekerjalah denganotoritas nasional, lembaga pelatihan danlembaga akademis dengan mempertimbangkankurikulum yang ada. Bila memungkinkan,gunakan pelatih nasional. Rencanakansesi pelatihan dengan hati-hati, agar tidakmenyebabkan fasilitas kesehatan tanpa staf ditempat pelayanan.4. PERTIMBANGAN HAK ASASIMANUSIA DAN HUKUMPPAM sebagai standar bagi pekerjakemanusiaan didukung oleh kewajibanhukum internasional setiap negara untukmenghormati dan menjamin hak-hak asasimanusia, termasuk hak reproduksi, dalamsituasi bencana. Selama masa konflik, Negaradiwajibkan untuk memastikan pemberianbantuan kemanusiaan kepada penduduk sipilbila makanan, obat-obatan dan sumber dayalainnya tidak memadai. Negara-Negara jugamemiliki kewajiban untuk tidak mengganggupemberian bantuan untuk menyelamatkanjiwa dan untuk hal-hal yang berhubungandengan kesehatan. Bantuan kemanusiaandan perlindungan hak-hak perorangan harusdiadakan dan dijamin oleh Negara dan pihakpihaklain tanpa diskriminasi.Menyadari bahwa orang-orang dari kategoritertentu memiliki kebutuhan khusus di masakonflik dan/atau ketika mengungsi, hukuminternasional memberikan perlakuan khususdan perlindungan terhadap anak-anak danperempuan, terutama ibu hamil dan perempuandengan anak kecil. Negara dan para pekerjayang memberi bantuan diwajibkan memberikanperhatian khusus terhadap kebutuhankesehatan perempuan, termasuk memastikanakses ke layanan kesehatan reproduksi,termasuk pencegahan infeksi HIV, dan untukpenyedia layanan perempuan. Selain itu,hukum pengungsi internasional mensyaratkanbahwa Negara-Negara memperlakukanpengungsi yang secara sah berada di wilayahmereka sama seperti warga negara sendiriberkenaan dengan program jaminan sosial,termasuk tunjangan kehamilan dan penyakit.
Bab 2: Paket Pelayanan Awal Minimum (PPAM)53Dalam keadaan darurat, Negara memilikikewajiban kolektif dan individual untukmenjamin hak atas kesehatan denganbekerja sama untuk menyediakan bantuankemanusiaan, termasuk akses ke perawatankesehatan reproduksi. Dalam respon merekaterhadap keadaan darurat, Negara-Negaradiminta untuk memprioritaskan “penyediaanbantuan medis internasional ... air yang amandan dapat diminum, makanan dan obat-obatan... untuk kelompok-kelompok penduduk yangpaling rentan atau terpinggirkan.”*Kotak 13: AdvokasiGunakan poin ini dalam advokasi andadengan PBB dan para pembuat kebijakannasional, dll, ketika PPAM dihentikan atautidak lagi diprioritaskan dalam responbencana.5 MONITORINGPetugas kesehatan reproduksi melaksanakandaftar-periksa PPAM untuk memonitorpenyediaan layanan di setiap situasi bencana.Dalam beberapa kasus, hal ini dapat dilakukandengan laporan lisan dari manajer kesehatanreproduksi dan/atau melalui kunjunganobservasi. Pada fase awal respon bencana,monitoring dilakukan setiap minggu. Setelahpenyelenggaraan layanan sudah mantap,monitoring bulanan sudah cukup. Diskusikankesenjangan dan tumpang tindih cakupanlayanan di dalam pertemuan dengan parastakeholders kesehatan reproduksi dan padamekanisme koordinasi sektor/cluster kesehatanuntuk menemukan dan menerapkan solusi.PPAM ini:• adalah suatu standar Sphere dandengan demikian merupakan standarminimum respon bencana universalyang diakui secara internasional;• adalah intervensi yang menyelamatkannyawa dan suatu kriteria penyelamatanjiwa yang memenuhi syarat minimumCERF untuk pendanaan CERF;• terintegrasi di dalam petunjuk clusterkesehatan global.* Committee on Economic, Social and Cultural Rights,General Comment No. 14, para. 40 (2000)
54Contoh Daftar-periksa PPAMWilayahGeografis:Periode pelaporan:_ _ / _ _ _ _/20 __sampai _ _ / _ _ / 20 _ _Tanggal mulai responkesehatan: _ _ / _ _ _ _/20Dilaporkan oleh:1. Lembaga koordinator kesehatan reproduksi dan petugas kesehatan reproduksiYATIDAK1.1 Lembaga koordinator kesehatan reproduksi diidentifikasi danpetugas kesehatan reproduksi yang berfungsi dalam sektor/clusterkesehatan:Lembaga koordinator ____________________________________Petugas kesehatan reproduksi1.2 Pertemuan para stakeholders kesehatan reproduksi ditetapkan danbertemu secara teratur:• NasionalBULANAN• Sub-nasional/Daerah DUA BULAN SEKALI• LokalMINGGUAN2. Demografi2.1 Jumlah total penduduk ___________2.22.3Jumlah wanita usia subur (usia 15 hingga 49, diperkirakan 25% daripopulasi)Jumlah pria aktif secara seksual (diperkirakan sebesar 20% daripopulasi)______________________2.4 Tingkat kelahiran kasar (diperkirakan mencapai 4% dari populasi) ___________3. Mencegah kekerasan seksual dan merespon kebutuhan korban/penyintasYATIDAK3.1 Ada mekanisme terkoordinasi multisektoral untuk mencegahkekerasan seksualPelayanan kesehatan yang menghomati kerahasiaan untukmenangani korban/penyintas perkosaan• Kontrasepsi darurat• PEP• Antibiotik untuk mencegah dan mengobati IMS• Tetanus toksiod / tetanus imunoglobulin• Vaksin Hep B• Rujukan untuk layanan kesehatan, psikologis, dukungan sosial
Bab 2: Paket Pelayanan Awal Minimum (PPAM)553.2 Jumlah insiden kekerasan seksual yang dilaporkan ke pelayanankesehatan3.3 Informasi tentang perawatan pasca-perkosaan dan akses kelayanan yang disebarkan ke masyarakat4. Mengurangi penularan HIV4.1 Informasi tentang perawatan pasca-perkosaan dan akses kelayanan yang disebarkan ke masyarakatUnit darah yang diskrining / seluruh unit darah yang didonorkan x4.21004.3 Bahan-bahan yang memadai dan daftar-periksa untuk memastikanbahwa tindakan pencegahan standar dilakukan4.4 Kondom tersedia secara gratis• Fasilitas kesehatan• Tingkat masyarakatUnit darah yang diskrining / seluruh unit darah yang didonorkan x4.51004.6 Jumlah kondom yang di stok kembali di tempat distribusi periodeini (sebutkan lokasi)5. Mencegah meningkatnya kesakitan dan kematian pada ibu dan bayi baru lahirYATIDAK5.1 Puskesmas (untuk memastikan PONED dan perawatan bayibaru lahir 24/7)• seorang pekerja kesehatan yang memenuhi kualifikasi bertugasper 50 konsultasi pasien per hari• perlengkapan bidan, termasuk perlengkapan untuk perawatanbayi baru lahir tersediaRumah Sakit (untuk memastikan PONEK dan perawatan bayibaru lahir 24/7)• 1 penyedia layanan yang memenuhi kualifikasi bertugas per 20-30 tempat tidur untuk rawat inap kebidanan• 1 tim dokter / perawat / bidan / ahli anestesi bertugas• obat-obatan yang memadai dan perlengkapan untukmendukung PONEK dan perawatan bayi baru lahir 24/7
565.2 Sistem rujukan untuk keadaan darurat kebidanan dan bayi barulahir berfungsi 24 jam per hari / 7 hari per minggu (24/7)• alat komunikasi (radio, ponsel)• transportasi dari masyarakat ke puskesmas tersedia 24/7• transportasi dari puskesmas ke rumah sakit tersedia 24/75.3 Fungsi cold chain berjalan (untuk oksitosin, tes skrining darah)5.4 Jumlah kelahiran dengan operasi caesar / jumlah kelahiran x 1005.5 Jumlah kit persalinan bersih yang didistribusikan / perkiraan jumlahibu hamil x 1006. Perencanaan untuk transisi ke layanan kesehatan reproduksi komprehensif. Kegiatanperiode ini.6.1 Lokasi untuk penyelenggaraan layanan kesehatan reproduksi komprehensif(misalnya KB, penanggulangan IMS, kesehatan reproduksi remaja)6.2 Kebutuhan pelatihan untuk staf (untuk penyediaan KB, penanggulangan IMS, dll),alat-alat pelatihan, fasilitator:6.3 Konsumsi komoditas kesehatan reproduksi (obat-obatan dansupply yang diperbaharui) dipantau?6.4 Jalur pengadaan/procurement diidentifikasi:123.7. Catatan khususYATIDAK7.1 Metode kontrasepsi dasar tersedia untuk memenuhi permintaan7.2 ARV tersedia untuk pasien yang memakai ARV, termasuk PMTCT7.3 Pengobatan IMS tersedia di fasilitas kesehatan7.4 Paket hygiene kit telah didistribusikan
Bab 2: Paket Pelayanan Awal Minimum (PPAM)578. Komentar lebih lanjutJelaskan bagaimana informasi ini diperoleh (pengamatan langsung, laporan kembali dari mitra(nama), dll) dan berikan komentar lain.9. Tindakan (Untuk yang memilih “Tidak”, jelaskan hambatan dan kegiatan yang diusulkanuntuk mengatasinya.)Nomor Hambatan Usulan solusi6. BACAAN LANJUTANBacaan pentingPPAMPaket Pelayanan Awal Minimum (PPAM)/Minimum Initial Service Package (MISP) forReproductive Health: A Distance LearningModule. Women’s Commission for RefugeeWomen and Children (Women’s RefugeeCommission), 2006. http://MISP.rhrc.org/content/view/26/45/lang,english/MISP Cheat Sheet. International PlannedParenthood Federation, August 2007. http://iawg.net/ resources/PPAM%20cheat%20sheet%2003%20 01%2010.pdfInter-Agency Reproductive Health Kits for CrisisSituations, 4th Edition. UNFPA/<strong>IAWG</strong>, 2008.http://www.rhrc.org/resources/rhrkit.pdfPencegahan dan respon pada kekerasanseksualClinical Management of Rape Survivors:Developing Protocols for use with Refugeesand Internally Displaced Persons, revisededition. WHO/ UNHCR, 2004. http://www.who.int/reproductivehealth/publications/emergencies/924159263X/en/index.htmlClinical Management of Rape Survivorse-learning tool, WHO, UNHCR, UNFPA, 2009:http:// www.who.int/hac/techguidance/pht/womenshealth/en/index.htmlGuidelines for Gender-based ViolenceInterventions in Humanitarian Settings,Focusing on Prevention of and Responseto Sexual Violence in Emergencies. InteragencyStanding Committee, 2006. http://www.humanitarianinfo.org/ iasc/pageloader.aspx?page=content-subsiditfgender-gbvPerawatan kegawatdaruratan kebidanandan perawatan bayi baru lahirField-friendly Guide to Integrate EmergencyKebidananc Care in Humanitarian Programs.Women’s Commission for Refugee Womenand Children (Women’s Refugee Commission),2005. http:// www.rhrc.org/resources/emoc/EmOCffg.pdfPencegahan Penularan HIVGuidelines for addressing HIV in HumanitarianSettings, Interagency Standing Committee.
582009. http://www.aidsandemergencies.org/cms/documents/IASCHIVGuidelines2009En.pdfBacaan tambahanTraining on the Minimum Initial ServicePackage (MISP) for Sexual and ReproductiveHealth in Crises: A Course for SRHCoordinators, Facilitator’s Manual. IPPFESAOR, UNFPA, UNSW, 2008.http://www.ippfeseaor.org/NR/rdonlyres/76E30209-A4F4-4A00-BD90- D1B810056168/0/SPRINTFacilitatorsManualpart1.pdfSexual and Gender-Based Violence AgainstRefugee, Returnee and Internally DisplacedPersons, Guidelines for Prevention andResponse. United Nations High Commissionerfor Refugees, 2003. http://www.unhcr.org/3f696bcc4.htmlLebih lanjut mengenai pelayanan kebidanandarurat: http://www.who.int/making pregnancysafer/documents/ managingcomplications/en/index.htmlLebih lanjut mengenai keamanan transfusidarah: www.who.int/ bloodsafety/en/Lebih lanjut mengenai tindakan pengamananstandar: www.engenderhealth.org/ip/index.htmlPost-Exposure Prophylaxis to Prevent HIVInfection, Joint WHO/ILO guidelines on postexposureprophylaxis (PEP) to prevent HIVinfection. WHO/ ILO, 2007.www.who.int/hiv/pub/guidelines/PEP/en/
Bab 3: Assessment Monitoring dan Evaluasi59Daftar Isi1 PENDAHULUAN 592 TUJUAN 603 ASSESSMENT, MONITORING DAN EVALUASI 633.1 Assessment 633.2 Monitoring 663.3 Evaluasi 704.0 Pertimbangan hak asasi manusia dan hukum 714.1 Standar hak asasi manusia 714.2 Pertimbangan hukum nasional 724.3. Tantangan dan peluang 725 Bacaan Lanjutan 733BABTIGAAssessmentMonitoringdanEvaluasiLampiran 1A: Indikator PPAM 75Lampiran 1B: Indikator untuk pelayanan kesehatan reproduksi 76komprehensifLampiran 2: Tingkat Referensi dan Rasio <strong>Kesehatan</strong> <strong>Reproduksi</strong> 83Lampiran 3: Estimasi Jumlah Perempuan Hamil dalam Populasi 84Lampiran 4: Formulir Kajian Kematian Ibu dan Lembar Petunjuk 85Lampiran 5: Contoh Lembar Kerja Bulanan (SIK)* 921 PendahuluanAssessment, monitoring dan evaluasi digunakan pada tahap-tahap yang berbeda selamarespon bencana dan berkaitan erat dengan pembuatan keputusan kesehatan masyarakatserta pelaksanaan kegiatan-kegiatan program kesehatan reproduksi. Hasil assessment,monitoring dan evaluasi memberi informasi untuk perencanaan program kesehatan reproduksikomprehensif karena hasil tersebut membantu untuk:• memahami kebutuhan penduduk yang bersangkutan• memastikan penggunaan sumber-sumber daya secara efektif dan efisien• menentukan keberhasilan atau kegagalan suatu program• memberikan akuntabilitas dan transparansi bagi donor dan para penerima bantuan.Petugas dan manajer program kesehatan reproduksi seringkali menemukan bahwa keputusankeputusanmenyangkut transisi dari pelaksanaan kegiatan-kegiatan PPAM (lihat Bab 2) kepenyelenggaraan komponen-komponen layanan kesehatan reproduksi komprehensif, cukupmenantang. Diseminasi hasil assessment, monitoring dan evaluasi yang akurat dan tepatwaktu akan memungkinkan mereka membuat keputusan-keputusan berdasarkan bukti tentanglangkah-langkah yang harus diambil dalam transisi ke pelaksanaan program kesehatanreproduksi komprehensif dan penyelenggaraan layanan. Penggunaan hasil secara tepat jugaakan memastikan bahwa kegiatan-kegiatan dilaksanakan dengan cara yang berkelanjutan,yang sesuai dengan konteks dan disesuaikan dengan kebutuhan penduduk.
60Assessment,Monitoring danEvaluasiGambar 3: Keadaan darurat berkelanjutanKeadaan daruratPasca keadaan daruratKejadiandestabilisasiSolusi yang dapatbertahan lamaPPAMPendudukmengungsiHilangnya layananlayananpentingPemulihanlayananlayananpentingStabilitasrelatifKembali kekeadaannormalCatatan: Krisis jarang mengambil jalan linear yang jelas – dari keadaan darurat menujustabilitas, pemulihan hingga pembangunan. Seringkali, jalan krisis cukup kompleks, dengansituasi yang mengalami berbagai tingkat menuju perbaikan atau kemunduran yang dapatberlangsung puluhan tahun. Oleh karena itu, penyediaan layanan kesehatan reproduksi harusmempertimbangkan jalan non-linear suatu krisis, serta kesenjangan dalam layanan yangdisebabkan ketidakamanan, prioritas-prioritas yang bersaing atau dana yang semakin berkurangdalam keadaan yang berkepanjangan. IAFM dapat diterapkan untuk semua situasi, jika lembagayang berkepentingan menempatkan dirinya pada keadaan darurat berkelanjutan2 TujuanTujuan bab ini adalah untuk:• menguraikan bagaimana cara menilai, memonitor dan mengevaluasi program-programkesehatan reproduksi;• mengidentifikasikan metode-metode, alat bantu dan indikator-indikator assessment,monitoring dan evaluasi yang tepat;• memberikan petunjuk mengenai perencanaan transisi dari Paket Pelayanan Awal Minimun(PPAM) ke program-program kesehatan reproduksi komprehensif.3 Assessment, Monitoring dan EvaluasiTujuan ke-lima dari PPAM mensyaratkan bahwa perencanaan untuk program kesehatan
Bab 3: Assessment Monitoring dan Evaluasi61reproduksi komprehensif dimulai dari fase awalrespon bencana. Begitu target layanan PPAMtelah dicapai dan dapat berlanjut (lihat Bab 2:PPAM), maka komponen-komponen layanankesehatan reproduksi komprehensif dapatdilaksanakan.Para petugas dan manajer program kesehatanreproduksi harus bekerja dalam mekanismesektor/cluster kesehatan untuk memastikanbahwa proses perencanan ini selaras denganperencanaan kesehatan serta kegiatanmobilisasi sumber daya kesehatan lainnya danbahwa layanan-layanan kesehatan reproduksikomprehensif diintegrasikan ke dalampengembangan program pelayanan kesehatandasar.Saat merencanakan program kesehatanreproduksi komprehensif, adalah penting untukKotak 14: Pendekatan Sistem <strong>Kesehatan</strong>*Enam unit pembangun sistem kesehatan adalah sebagai berikut:• Layanan kesehatan reproduksi yang baik adalah layanan yang memberikan intervensikesehatan reproduksi secara efektif, aman dan bermutu bagi mereka yang membutuhkan,kapan dan dimanapun dibutuhkan, dengan pemborosan sumber daya yang minimum.• Satuan kerja kesehatan reproduksi yang bekerja dengan baik adalah yang bekerja dengancara yang responsif, adil dan efisien untuk mencapai hasil kesehatan terbaik dengan sumberdaya dan kondisi yang ada (mis. jumlah staf kesehatan reproduksi yang memadai, terdistribusisecara merata; dan mereka cukup kompeten, responsif dan produktif).• Sistem informasi kesehatan yang berfungsi dengan baik adalah sistem informasi kesehatanyang memastikan pembuatan, analisis, desiminasi dan penggunaan informasi yang dapatdipercaya dan tepat waktunya mengenai faktor-faktor penentu kesehatan reproduksi, kinerjasistem kesehatan dan status kesehatan reproduksi.• Sistem kesehatan yang berfungsi dengan baik memastikan akses yang adil/setara keobat-obatan, vaksin dan teknologi kesehatan reproduksi dengan jaminan mutu, efisiensi,ketersediaan dan hemat biaya, dan terbukti secara ilmiah bahwa penggunaannya efektifsecara biaya• Sistem pembiayaan kesehatan yang baik dapat mendapatkan dana yang cukup untukkesehatan reproduksi, dengan cara-cara yang memastikan bahwa masyarakat dapatmenggunakan layanan-layanan yang diperlukan, dan terlindungi dari masalah keuanganatau jatuh miskin terkait dengan keharusan untuk membayar layanan itu. Sistem pendanaankesehatan yang baik memberi insentif bagi para penyedia dan pengguna layanan untukbertindak efisien.• Kepemimpinan dan tata pengelolaan mencakup upaya memastikan adanya kerangkakebijakan kesehatan reproduksi strategis yang dikombinasi dengan pengawasan yangefektif, pembentukan koalisi, pengaturan, dan perhatian terhadap rancangan sistem danakuntabilitas.Unit pembangun menjadi model perencanaan yang berguna bagi transisi antara PPAM danprogram-program kesehatan reproduksi komprehensif. Tetapi, para petugas kesehatanreproduksi dan manajer program kesehatan reproduksi harus mengenali saling ketergantunganmasing-masing unit dari pendekatan sistem kesehatan sehingga harus memastikan bahwalayanan-layanan kesehatan reproduksi komprehensif dilaksanakan secara terpadu.*Dari: “Everybody’s business: strengthening health systems to improve health outcomes: WHO’sframework for action. WHO Genewa, 2007.
62Kotak 15: Siklus ProyekSiklus proyek menggambarkan bagaimana assessment, monitoring dan evaluasi terhubungdisepanjang penyelenggaraan layanan yang berkelanjutan dan pengelolaan program. Siklusproyek membantu petugas dan manajer program kesehatan reproduksi memahami bagaimanamasing-masing dapat digunakan untuk menginformasikan perihal pembuatan keputusansepanjang siklus rancangan program, perencanaan dan pelaksanaannya (contohnya, lihat diagramdi bawah).Kemampuan untuk melaksanakan proyek-proyek kesehatan reproduksi secara sukses dantepat waktu dalam lingkungan respon bencana yang menantang, adalah sangat penting sekaliuntuk memastikan bahwa kebutuhan-kebutuhan kesehatan reproduksi dari penduduk yangterdampak dapat dipenuhi. Program kesehatan reproduksi yang paling berhasil adalah programyang dirancang berdasarkan assessment kebutuhan secara tepat di dalam populasi sasaran.Kegiatan-kegiatan program setelah itu harus dimonitor menggunakan indikator-indikator yangtelah dipilih secara cermat untuk melacak perkembangan untuk mencapai tujuan-tujuan yangtelah dinyatakan secara jelas (Lihat bagian 3.2 Monitoring untuk informasi lebih lanjut mengenaipemilihan dan penggunaan indikator). Disepanjang pelaksanaan program, kegiatan-kegiatan harusdievaluasi secara memadai untuk mencerminkan tentang apa yang bekerja dengan baik dan apayang tidak, dan untuk memberikan umpan balik ke dalam siklus kajian dan peningkatan programyang bersinambungan.Ada sejumlah alat bantu yang tersedia untuk membantu memandu siklus perencanaan, assessment,monitoring dan evaluasi program. Satu yang paling diakui secara luas adalah Pendekatan KerangkaLogis, atau (LFA) atau “logframe”.(Untuk informasi lebih lanjut lihat Bacaan Lebih Lanjut).
Bab 3: Assessment Monitoring dan Evaluasi63memahami kebutuhan-kebutuhan pendudukyang terdampak dan untuk mempertimbangkansumber-sumber daya yang ada serta prioritasprioritasyang telah ditetapkan dalam sistemkesehatan yang ada. Pendekatan sistemkesehatan menetapkan sejumlah “unitpembangun (building block)” yang membangunsistem kesehatan dan menawarkan kerangkapenyusunan program yang berguna di manakomponen-komponen kesehatan reproduksidapat direncanakan, dinilai, dipantau dandievaluasi (lihat Kotak 14).Istilah-istilah penting yang digunakan dalambab ini adalah:Assessment adalah proses untuk menentukandan mengatasi kebutuhan atau “kesenjangan”antara kondisi saat ini dan kondisi yangdiinginkan.Monitoring adalah proses pengumpulan dananalisa data yang sistematis dan berkelanjutanselama proyek berjalan. Monitoring ditujukanpada pengukuran kemajuan proyek ke arahpencapaian tujuan-tujuan program.Evaluasi adalah proses untuk menentukanapakah program telah memenuhi tujuantujuanyang diharapkan dan/atau sejauh manaperubahan dalam hasil dapat dihubungkandengan program.Ketiga proses ini terhubung sepanjangpenyelenggaraan layanan yang berkelanjutanyang disebut dengan siklus proyek. Siklusproyek merupakan alat bantu bagi petugaskesehatan reproduksi dan manajer kesehatanreproduksi memahami bagaimana tugastugasdan fungsi manajemen harus dilakukanselama masa pelaksanaan program kesehatanreproduksi (lihat Kotak 15).3.1 AssessmentTujuan assessment adalah untuk secaracepat mengumpulkan informasi sertamengidentifikasi kebutuhan-kebutuhankesehatan reproduksi penduduk dan kapasitassistem kesehatan yang ada untuk meresponkebutuhan-kebutuhan tersebut.3.1.1 Kapan melakukanassessment?Pada fase awal respon bencana, assessmentawal yang cepat dilakukan oleh para mitrakemanusiaan. Dalam sistem koordinasi sektor/cluster kesehatan, para petugas kesehatanreproduksi harus memastikan bahwa merekamemperoleh informasi mengenai:• jumlah dan lokasi penduduk yangmemerlukan akses ke layanan kesehatanreproduksi minimum;• jumlah dan lokasi staf pelayanankesehatan yang memberikan, atau mampumemberikan komponen-komponen layananPPAM;• kesempatan-kesempatan supply logistikmedis kesehatan reproduksi;• kemungkinan-kemungkinan pendanaanPPAM.Strategi dan rencana disesuaikan denganitu, berdasarkan informasi yang diperoleh.Penyebab dari kesakitan dan kematian yangpaling penting terkait dengan kesehatanreproduksi telah diagendakan oleh PPAMdan tidak perlu dinilai pada fase awal responbencana (lihat Bab 2). Ketika tujuan 2, 3 dan4 PPAM tercapai, assessment yang lebihmendalam dilaksanakan sebagai bagian daritujuan 5, perencanaan untuk pelaksanaanlayanan kesehatan reproduksi komprehensif.Disepanjang waktu program, assessmentberkala dapat digunakan untuk mengevaluasiperkembangannya menuju pencapaian tujuan.3.1.2 Alat bantu apakah yang adauntuk melakukan assessment?Empat metode penting untuk mengumpulkandata dalam assessment mencakup:a. Pengkajian informasi yang adab. Wawancara informan kunci dan diskusikelompok fokus
64c. Assessment fasilitas kesehatand. Survei cepata. Pengkajian informasi yang adaSebagai bagian dari assessment untukmerencanakan pengenalan komponenkomponenlayanan kesehatan reproduksikomprehensif, suatu kajian yang menyeluruhatas sumber-sumber data sekunder harusdilakukan untuk mengumpulkan informasikesehatan reproduksi tentang populasi yangterdampak. Data tersebut akan tersedia dariKementrian <strong>Kesehatan</strong>, lembaga-lembaga PBBdan LSM-LSM. Contoh data tersebut termasuk:• Survei Demografi dan <strong>Kesehatan</strong> atauDemographic and Health Survey (DHS)ataupun data survei lain yang tersedia;• Ketersediaan layanan-layanan kesehatanreproduksi, distribusi geografis serta fungsimereka;• Data pengawasan/surveilans rutin ataudata fasilitas kesehatan seperti apa yangdilaporkan kepada sistem informasikesehatan tingkat kabupaten atau nasional;• Rencana strategis nasional dan/atauassessment oleh UN DevelopmentAssistance Framework/Kerangka KerjaPembangunan UN (UNDAF).b. Wawancara informan kunciTujuan wawancara informan kunci adalahuntuk mengumpulkan informasi dari banyakkalangan masyarakat –termasuk para pimpinanmasyarakat, profesional atau penduduk– yangmemiliki pengetahuan langsung mengenaipopulasi yang terdampak. Informasi yangdikumpulkan selama assessment harusmencakup pandangan informan kuncimengenai kondisi dan praktek sebelumnya,situasi saat ini, perubahan dalam prakteksejak permulaan keadaan darurat, kecukupanlayanan-layanan kesehatan reproduksisaat ini dan kebutuhan-kebutuhan prioritaskesehatan reproduksi penduduk. Wawancarainforman kunci bisa dalam bentuk terstruktur(terdiri dari seperangkat pertanyaan yangditanyakan dalam suatu urutan khusus) atautidak terstruktur (terdiri sebagian besar daripertanyaan terbuka yang dapat diubah ataudisesuaikan selama pelaksanaan wawancara).c. Diskusi kelompok berfokusTujuan diskusi kelompok berfokus adalah untukmemperoleh informasi mengenai kepercayaandan sikap kelompok terhadap suatu persoalanatau masalah kesehatan tertentu. Diskusikelompok berfokus berbeda dari wawancarainforman kunci karena memungkinkan interaksidi antara semua anggota kelompok. Jikadiskusi dilakukan pada suatu sub-kelompokdalam populasi –seperti wanita usia suburatau remaja laki-laki– maka hasilnya dapatmemberikan informasi yang berguna yangmewakili kelompok khusus tersebut.d. Assessment fasilitas kesehatanAssessment fasilitas kesehatan merupakaninventarisasi tempat-tempat dimana layanankesehatan dapat diberikan beserta layananlayananyang ada di tempat tersebut.Daftar-periksa yang terstruktur mengenaitopik-topik dapat membantu memberikangambaran tentang fasilitas kesehatan itu,termasuk inventaris layanan-layanan kesehatanreproduksi yang diberikan; data staf dancakupan; serta inventaris peralatan dan supplykesehatan reproduksi. Assessment ini dapatjuga mencakup kajian statistik rutin mengenailayanan-layanan kesehatan reproduksi untukmenentukan apakah protokol standar telahdiikuti untuk menjamin kualitas layanan.
Bab 3: Assessment Monitoring dan Evaluasi65e. Survei cepatSurvei cepat dapat berguna untukmengumpulkan informasi berbasispenduduk secara cepat selama assessment.Survei tersebut harus singkat danmemuat pertanyaan-pertanyaan hanyamengenai informasi yang diperlukan untukmengidentifikasikan kebutuhan-kebutuhankesehatan reproduksi dasar (lihat Kotak 16).Survei berbeda dari diskusi kelompok berfokus,karena survei tidak mengijinkan peserta untukmemberikan rincian opini mengenai topik.Untuk contoh alat bantu yang diuraikan di atas,silahkan lihat Bacaan Lebih Lanjut.untuk bertanya kepada perempuan yang sudahmenikah mengenai riwayat reproduksinya. Jikasesuai, sebaiknya mengikutsertakan anggotapenduduk yang terdampak di dalam timassessment.Anggota tim yang ideal:• memiliki keahlian teknis, mengikuti pelatihandan mempunyai pengalaman;• memiliki keterampilan komunikasi yangbaik dalam bahasa setempat dan terbiasadengan penduduk yang dinilai;• nyaman membicarakan topik kesehatanKotak 16: Penggunaan Survei <strong>Kesehatan</strong> reproduksiSurvei dapat memberikan data berbasis penduduk yang berguna, dimana para petugas danpenyedia layanan kesehatan reproduksi dapat menggunakan data survei untuk meningkatkandan secara lebih efektif menargetkan layanan-layanan kesehatan reproduksi. Terdapat banyakfaktor yang harus dipertimbangkan saat merancang suatu survei. Keputusan harus dibuatterkait dengan besarnya sampel, tingkat kesalahan yang dapat diterima serta sumber-sumberbias/penyimpangan, berdasarkan ketersediaan sumber-sumber daya (waktu, uang, personel).Survei yang dilakukan selama assessment kebutuhan awal misalnya, seringkali perlu dilakukandengan cepat dengan menggunakan metode pengambilan sampel yang kecil dan mudah. Bilasituasi menjadi stabil, maka kuesioner yang lebih rinci dan metode pengambilan sampel yanglebih mewakili dapat digunakan.Keputusan mengenai metodologi survei mana yang akan digunakan dikoordinasikan dengansektor/cluster kesehatan untuk memastikan bahwa metodologi tersebut tepat dan akanmemberikan hasil yang dapat diperbandingkan dengan survei-survei lain yang dilaksanakansebagai bagian dari respon kesehatan.3.1.3 Siapa yang bertanggungjawabuntuk melakukan assessment?Tim assessment dapat terdiri dari satu atau tigaorang dengan keahlian klinis, riset, manajemendan kesehatan masyarakat. Jumlah tim yangdiperlukan akan bergantung pada besarnyaarea yang dicakup, akses yang ada sertasituasi keamanan dan metode assessmentyang akan digunakan. Ketika memilih tim,harus memperhatikan gender, usia, sukudan status sosial para anggotanya harusdipertimbangkan. Contohnya, di beberapanegara bisa jadi tidak pantas bagi laki-lakireproduksi, dan terbuka untuk mempelajaritentang kesehatan reproduksi;• memiliki ketrampilan analisis yang baik;• mampu untuk membuat keputusan yangbaik berdasarkan data yang sedikit.3.1.4 Data apa yang diperlukandalam assessment?Bab 4 hingga 10 memberikan rekomendasimengenai data apa yang harus dikumpulkandalam assessment setiap komponenprogram kesehatan reproduksi (lihat tabel di
66bawah). Unit pembangun sistem kesehatanmemberikan struktur yang berguna untukmengklasifikasikan pertanyaan-pertanyaanassessment kesehatan reproduksi (lihat Kotak14: Pendekatan Sistem <strong>Kesehatan</strong>, hal. 61).Untuk informasi lebih rinci mengenai dataassessment, lihat:3.2 MonitoringMonitoring adalah pengumpulan, pelaporanmaupun analisa data secara teratur danbersinambungan selama durasi pelaksanaanprogram dan merupakan bagian sangat pentingdari setiap program kesehatan reproduksi.Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja hal. 97Bab 5: Keluarga Berencana hal. 111Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal hal. 139Bab 7: Perawatan Abortus Yang komprehensif hal. 163Bab 8: Kekerasan berbasis Gender hal. 177Bab 9: Infeksi Menular Seksual hal. 191Bab 10: HIV hal. 2093.1.5 Bagaimana menganalisa,menggunakan danmendesiminasikan hasilassessment?Hasil assessment harus sespesifik mungkinagar dapat membuat keputusan yangtepat waktu mengenai intervensi yangharus dilakukan. Hasil-hasil ini secara jelasmemprioritaskan kebutuhan-kebutuhan danmengidentifikasi kesempatan-kesempatandalam masing-masing unit pembangun sistemkesehatan (lihat Kotak 14, hal. 61). Hasilnyaharus menawarkan masukan-masukanmengenai bagaimana memastikan intervensiPPAM dapat berkelanjutan dan membantudalam merencanakan penambahan komponenkomponenlayanan kesehatan reproduksikomprehensif.Salinan laporan akhir diinformasikan dengansemua organisasi yang terlibat dalam responbencana, termasuk Kementrian <strong>Kesehatan</strong>melalui mekanisme koordinasi sektor / clusterkesehatan. Komunikasikan juga hasil temuantemuandan keputusan kepada masyarakat.Monitoring mencakup diseminasi hasil-hasilsecara tepat waktu sehingga tindakan dapatdiambil.3.2.1 Kapan melakukan monitoring?Sistem informasi yang sederhana danrutin yang mengumpulkan data kesehatanreproduksi minimum diperlukan sejakpermulaan respon bencana hinggapelaksanaan PPAM (lihat Bab 2). Ketika responberkembang dan lebih banyak komponenlayanan kesehatan reproduksi diperkenalkan,kebutuhan monitoring program-programkesehatan reproduksi harus disesuaikanuntuk mencerminkan perubahan kebutuhankebutuhanatas komponen-komponen yangdirencanakan, diatur dan dilaksanakan,Data kesehatan dapat dikumpulkan sebagaibagian dari sistem informasi kesehatannasional (SIK) yang ada. Bila sistem ini tidakada atau tidak berjalan karena krisis, maka
Bab 3: Assessment Monitoring dan Evaluasi67sektor / cluster kesehatan akan melaksanakansuatu sistem monitoring darurat untukmembantu pengelolaan dan koordinasiprogram. Monitoring berkala di dalam sistemtersebut (mis. harian, mingguan atau bulanan)bergantung pada perkembangan responbencana dan kebutuhan masing-masingorganisasi. Setidaknya, data bulanan harustersedia untuk menginformasikan keputusankeputusanpenyusunan program secarareguler.3.2.2 Alat bantu apakah yangdigunakan untuk monitoring?Sangat penting untuk memiliki alat bantudan metode pengumpulan yang digunakanoleh semua mitra kesehatan untukmemastikan bahwa data yang dihasilkan telahterstandarisasi dan memiliki kualitas yang baik.Saat digunakan dalam cara yang sistematikdan terkoordinasi oleh semua mitra, sumbersumberdaya ini membantu memastikan bahwadata dikumpulkan hingga tingkat kerincianyang sama dan dapat diperbandingkan diseluruh lokasi.Data kesehatan reproduksi rutin harusdikumpulkan dari kombinasi sumber-sumberfasilitas kesehatan dan masyarakat sebagaibagian dari Sistem Informasi <strong>Kesehatan</strong> (SIK)yang lebih luas. Sumber-sumber data rutinmencakup:• Rekam medis pasien perorangan dan kartukartu(seperti partograf, kartu antenatal,kartu keluarga berencana);• Register harian dan lembar perhitunganjumlah (seperti register kelahiran, lembarperhitungan jumlah antenatal);• Formulir laboratorium (seperti tes HIV atauhasil skrining sifilis);• Formulir kajian kematian ibu (lihat Kotak 18);• Laporan tenaga kesehatan berbasis* ‘Pengawasan sentinel’ merupakan metode pemantauan yangmenggunakan indikator pengganti untuk permasalahan kesehatanmasyarakat, memungkinkan melakukan perkiraan besarnyapermasalahan di dalam populasi umum. Contohnya, prevalensi HIVpada perempuan yang mendatangi layanan perawatan antenataldigunakan sebagai indicator yang mewakili prevalensi HIV diseluruh populasi.masyarakat/bidan• Formulir pelaporan mingguan dan/ataubulanan.Daftar alat bantu di atas bukan daftar lengkap.Sumber-sumber data dan metode lain untukpelaporan rutin (misalnya pengawasansentinel*) mungkin perlu juga dipertahankandi samping SIK, menurut kebutuhan masingmasingprogram dan/atau lembaga. Dibeberapa kondisi, survei berbasis populasidapat juga digunakan sebagai alat bantu yangefektif untuk memandu penyelenggaraanprogram. Bila diulangi dari waktu ke waktu, alatini dapat merupakan sumber data monitoringkesehatan reproduksi yang berguna.3.2.3 Data apa yang diperlukanuntuk monitoring?Data yang diperlukan untuk memonitor suatuprogram kesehatan reproduksi ditentukanoleh pemilihan indikator-indikator yang akandigunakan untuk memonitor perkembanganprogram ke arah pencapaian seperangkattujuan. Lihat Kotak 17 untuk definisi danmasalah yang harus dipertimbangkan ketikamemilih dan menggunakan indikator-indikatorkesehatan reproduksi.Bab 4 hingga 10 merekomendasikanindikator-indikator kunci yang digunakanuntuk memonitor setiap komponen programkesehatan reproduksi komprehensif (lihattabel pada halaman 66). Ringkasan dari setiapindikator termasuk rumusan, unit pernyataandan standar yang terkait diberikan dalamLampiran 1B, halaman 76.Alat bantu khusus untuk memonitor programkesehatan reproduksi adalah kajian kematianibu (Lihat Kotak 18) atau kajian “nyaris mati”(near miss)”. Kajian kematian ibu dan kajiannyaris mati sangat penting dalam programprogramkesehatan maternal dan neonataluntuk mempromosikan dan memonitorperubahan dalam penyelenggaraan layanan
68Kotak 17: Memilih dan Menggunakan Indikator <strong>Kesehatan</strong> reproduksiIndikator didefinisikan sebagai variabel yang dapat dimonitor dari waktu ke waktu untuk melacakperkembangan ke arah pencapaian tujuan. Contohnya: “cakupan perawatan antenatal”.Tujuan adalah titik akhir yang ingin dicapai di akhir pelaksanaan program. Contohnya: Faktorrisiko kebidanan dideteksi dan ditangani di awal kehamilan.Setiap indikator harus diberikan standar yang sesuai untuk menetapkan tingkat pencapaianminimum yang dapat diterima. Contohnya: 90% perempuan melakukan empat atau lebihkunjungan ANC selama kehamilan.Jika program-program kesehatan reproduksi yang dilaksanakan oleh pelaku-pelaku yangberbeda tidak menggunakan indikator yang sama, maka mereka tidak terstandarisasi, demikianpula informasi kesehatan yang dihasilkan. Konsekuensinya, data yang dihasilkan oleh programprogramkesehatan yang tidak terstandarisasi bisa jadi tidak lengkap, tidak dapat digabungkandan tidak cocok untuk monitoring situasi.Proses pemilihan indikator tidaklah mudah. Setiap indikator harus secara teknis sahih, sederhanadan dapat diukur. Selain itu, pengembangan dari PPAM ke layanan kesehatan reproduksikomprehensif di dalam suatu negara akan membuka bidang-bidang baru untuk monitoring danpelaksanaan yang harus selalu pertimbangkan. Oleh karena itu, direkomendasikan bahwa setiapindikator harus memenuhi kriteria SMART yaitu harus:S pesific (khusus) [apa dan siapa]M easurable (dapat diukur)A ppropriate (sesuai)R ealistic [dapat dicapai]T ime bound (terikat waktu)Berbagai macam indikator yang dipilih untuk monitoring harus juga sesuai untuk mengukur tujuanprogram pada seluruh tahapan siklus proyek. Misalnya:Indikator keluaran/output (atau proses) mengukur aksi atau tindakan yang diperlukan untukpelaksanaan program yang terkait dengan berbagai kegiatan yang diperlukan untuk mencapaihasil yang ditetapkan. Contohnya: jumlah bidan yang dilatih tentang protokol ANC.Indikator hasil/outcome (atau kinerja) mengukur perubahan yang dihasilkan dari kegiatankegiatanprogram, seperti perubahan dalam pengetahuan, sikap dan perilaku, atau dalamketersediaan layanan. Contohnya: jumlah perempuan yang menerima setidaknya dua dosisTetanus Toksoid (TT) sebelum persalinan.Indikator tujuan/impact (atau dampak) mengukur perubahan dalam kesakitan dan kematianyang diharapkan dihasilkan dari kegiatan-kegiatan program. Contohnya: Insiden tetanus padabayi baru lahir
Bab 3: Assessment Monitoring dan Evaluasi69Tabel 8: Kebutuhan Data untuk MonitoringBab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja hal. 110Bab 5: Keluarga Berencana hal. 137Bab 6: <strong>Kesehatan</strong> maternal dan neonatal hal. 155Bab 7: Perawatan Abortus Komprehensif hal. 173Bab 8: Kekerasan Berbasis Gender hal. 189Bab 9: Infeksi Menular Seksual hal. 207Bab 10: HIV hal. 225Kotak 18: Kajian Kematian IbuKajian kematian ibu memberikan kesempatan yang langka bagi staf kesehatan dan anggotamasyarakat untuk belajar dari kejadian tragis – yang seringkali dapat dicegah. Kajian kematianibu dapat membantu mengidentifikasikan kesenjangan dalam layanan, kesenjangan dalampengetahuan (baik dari sisi penyedia layanan kesehatan maupun sisi masyarakat) dan perlunyameningkatkan prosedur rujukan untuk komplikasi kebidanan. Penting untuk melibatkanberbagai orang (anggota keluarga, dukun bayi, bidan terlatih, dokter, koordinator, para pimpinanmasyarakat, dsb) dalam proses pengkajian kematian ibu, dengan mengabaikan apakah kematianterjadi di lingkungan masyarakat atau di fasilitas kesehatan.Hal-hal yang perlu diselidiki mencakup:• Waktu permulaan timbulnya penyakit yang mengancam jiwa• Waktu dikenalinya permasalahan dan waktu kematian• Ketepatan waktu tindakan• Akses ke layanan/perawatan, atau logistik dari rujukan• Kualitas perawatan medis sampai dengan kematianOtopsi verbal –yang telah digunakan dalam situasi pengungsi eksternal tertentu– telah terbuktirelatif berhasil saat rekam medis tidak tersedia.Lampiran 4 memberikan contoh formulir penyelidikan kematian ibu dan petunjuk penggunaannya.dan untuk mengadvokasi langkah-langkahdalam rangka mencegah komplikasi dankematian. (lihat Bab 6: <strong>Kesehatan</strong> Maternal danNeonatal).3.2.4 Siapa yang bertanggungjawabuntuk monitoring?Perawat, bidan dan penyedia layanankesehatan reproduksi lainnya yang bekerjadi fasilitas kesehatan bertanggungjawabuntuk pengumpulan dan pelaporan rutindata layanan. Selain itu, staf kesehatanberbasis masyarakat harus juga terlibatdalam pengumpulan data di tingkatmasyarakat. Untuk memastikan bahwa datadapat diperbandingkan pada programprogramyang berbeda, semua staf tersebutharus menerima pelatihan yang memadaimengenai penggunaan dan aplikasi alat bantupengumpulan data secara tepat di lapangan.Supervisor klinik ditunjuk untukbertanggungjawab atas rekapitulasi laporanmingguan atau bulanan. Laporan ini padagilirannya dikirimkan kepada manajer
70kesehatan reproduksi atau manajer programkesehatan untuk dimasukkan ke komputeruntuk dianalisa.3.2.5 Bagaimana menganalisa,menggunakan dan mendesiminaikanhasil monitoringAnalisa data layanan kesehatan dan databerbasis populasi yang dikumpulkan secararutin penting untuk monitoring kinerja dankualitas penyelenggaraan layanan kesehatandan dalam mengidentifikasi perubahanperubahanpada status kesehatan populasiyang terdampak.Di tingkat fasilitas, statistik dapat dianalisasecara manual dengan memasang hasil-hasilpada bagan yang menunjukkan penggunaanstatistik di area penerimaan pasien klinik.Di tingkat organisasi dan sektor/clusterkesehatan, cara pengelolaan data yang lebihefisien diperlukan untuk memastikan bahwahasil-hasil dianalisa, didesiminasikan dandigunakan dengan cara yang tepat waktu danefektif. Lembar kerja computer sederhanaatau software database berguna untukmembantu mengelola volume data yang besardari waktu ke waktu dan pada lokasi yangberbeda-beda.Penggunaan data dan umpan balik hasilmerupakan hal utama untuk memastikanbahwa informasi diterjemahkan ke dalampraktik kesehatan masyarakat danpeningkatan yang dapat diukur dalam statuskesehatan reproduksi penduduk. Seringkalipara manajer di tingkat yang lebih rendahdiwajibkan melaporkan jumlah data yangsangat banyak kepada tingkat yang lebihtinggi, tetapi mereka amat jarang menerimaumpan balik apapun. Pada saat yang sama,informasi berlimpah di tingkat yang lebihtinggi adalah sedemikian rupa sehingga padapraktiknya data tersebut jarang digunakansecara efektif. Para manajer programkesehatan reproduksi harus memberikanumpan balik secara rutin kepada para stafnyadan juga mendiskusikan temuan-temuanutama serta rekomendasi untuk programkesehatan reproduksi, berdasarkan hasilterakhir pada rapat koordinasi sektor/clusterkesehatan. Bila dianggap tepat, jadikankesehatan reproduksi tersedia bagi pendudukyang dilayani oleh fasilitas kesehatan.3.3 EvaluasiTujuan evaluasi adalah untuk menganalisaefisiensi dan efektivitas program. Evaluasimembandingkan kegiatan program danlayanan (keluaran/output) dengan manfaat(hasil/outcome) dan dampak kesehatanmasyarakat serta membantu para petugaskesehatan reproduksi untuk menentukan halhaltsb memenuhi tujuan yang telah ditetapkan.3.3.1 Kapankah waktu untukmengevaluasi?Adalah penting untuk menjadwalkan danmerencanakan evaluasi sejak permulaanpelaksanaan program. Evaluasi berlangsungdisepanjang waktu proyek, bukan hanya diakhir proyek, dan dijadwalkan menurut tahapanpelaksanaan proyek dan kebutuhan organisasi.3.3.2 Apa alat bantu untuk evaluasi?Evaluasi menggunakan metode-metodeassessment sistematik dan mengukur baikaspek kualitatif maupun kuantitatif daripenyelenggaraan layanan. Evaluasi dapat jugamenggunakan metode yang serupa denganyang digunakan pada assessment (lihat 3.1.1).Wawancara informan kunci dengan pimpinanatau anggota masyarakat yang terdampakdapat mengumpulkan data untuk mengevaluasikualitas program dan penerimaan masyarakatterhadap program.Evaluasi terhadap kualitas atau akses kelayanan mencakup kajian terhadap dokumendokumenoperasional (seperti laporan lokasi,laporan perjalanan, laporan supervisi, catatanpelatihan) dan daftar-periksa untuk layanan
Bab 3: Assessment Monitoring dan Evaluasi71kesehatan kualitatif. Pengkajian data yangdikumpulkan dari sistem monitoring juga harusdilihat sebagai bagian dari proses evaluasi.Data berbasis populasi dapat dikumpulkanuntuk melengkapi dan/atau memvalidasi datayang dikumpulkan secara rutin.3.3.3 Data apa yang diperlukanuntuk evaluasi?Adalah penting untuk menetapkan secarajelas tujuan setiap evaluasi dan secara jelasmenetapkan pertanyan-pertanyaan yang harusdijawab oleh evaluasi. Pertanyaan-pertanyaanlazim yang harus dipertimbangkan dalammengevaluasi keluaran proyek dan proyek itusendiri adalah:• Apa yang telah kita lakukan?• Apa yang telah kita capai?• Apakah kita mencapai apa yang diinginkan?• Apa yang dapat kita pelajari?• Apa lagi yang dibutuhkan?3.3.4 Siapa yang bertanggungjawabuntuk evaluasi?Evaluasi harus seobyektif mungkin dan tidakmengandung bias. Jika orang yang melakukanevaluasi juga terlibat dalam koordinasi ataupengelolaan program, terkadang sulit bagiorang tersebut untuk tetap menjadi pesertayang netral dan melihat program dengan tidakmemihak atau berat sebelah. Untuk alasan ini,akan bermanfaat jika evaluasi dilakukan olehevaluator eksternal.3.3.5 Bagaimana menganalisa,menggunakan dan menyebarkanhasil evaluasi?Evaluasi harus mencerminkan apa yangberjalan dengan baik maupun apa yangtidak berjalan dengan baik, agar hasilnyadapat membawa pada peningkatan/perbaikandalam perencanaan dan rancangan program.Umpan balik di awal harus diberikan kepadamanajer program dan para penyedia layananuntuk memastikan bahwa masalah-masalahyang teridentifikasi ditangani dengan segerasebelum menjadi persoalan atau risiko.Laporan evaluasi akhir harus diinformasikandengan semua organisasi yang terlibatdalam respon darurat, termasuk Kementrian<strong>Kesehatan</strong> dan didesiminasikan dalam rapatrapatkoordinasi sektor/cluster kesehatan.Bila dianggap tepat, temuan-temuan dankeputusan harus juga diinformasikan secaralangsung dengan masyarakat.4 Pertimbangan Hak asasi manusiadan hukum4.1 Standar hak asasi manusiaHak privasi menurut hukum hak asasi manusiainternasional melindungi hak untuk privasi dankerahasiaan informasi kesehatan, termasukinformasi mengenai kesehatan reproduksi,fungsi reproduksi, kehidupan seksual maupunseksualitas seseorang. Oleh karena itu,hak privasi membebankan kewajiban bagipara penyedia layanan dan siapapun yangmengumpulkan data terkait dengan kesehatanuntuk menjaga kerahasiaan informasi itu.Dalam kondisi layanan kesehatan, informasimengenai status kesehatan pasien dapatdiinformasikan dengan mereka yang secaralangsung terlibat dalam perawatan pasien jikahal ini diperlukan untuk perawatan.Hak privasi seseorang bisa saja, misalnya,terlanggar ketika status kesehatanreproduksinya didiskusikan denganorang lain oleh penyedia layanan tanpaizinnya. Pelanggaran kerahasiaan ini tidakhanya melanggar hak privasi orang yangbersangkutan, tetapi juga dapat menyebabkanpermasalahan perlindungan yang signifikanbagi orang itu, karena dapat menyebabkanpenolakan oleh anggota keluarganya atauoleh masyarakat, kekerasan atau ancamankekerasan, atau perlakuan diskriminatif dalammengakses layanan.
72Hal-hal utama yang harus selalu diingat untukmemastikan penghormatan atas hak privasimencakup:• Kerahasiaan seseorang yang memberikaninformasi mengenai status kesehatanreproduksinya, termasuk kejadiankekerasan berbasis gender, harus selaludilindungi di setiap waktu.• Siapapun yang memberikan informasimengenai status kesehatan reproduksinya,termasuk kejadian kekerasan berbasisgender, harus memberikan persetujuansetelah mendapat informasi (informedconsent) sebelum berpartisipasi dalamkegiatan pengumpulan data.Informasi harus selalu dijaga kerahasiaannyasetiap saat termasuk kapan informasitersebut dikumpulkan, disimpan, dianalisa,diinformasikan dan digunakan. Hak privasijuga berlaku untuk anak-anak, termasuk didalam situasi layanan kesehatan. Meskipuninformasi mengenai status kesehatan anakanaktidak boleh diungkapkan kepada pihakketiga, termasuk orang tua, tanpa persetujuananak tersebut, hal ini tentu saja tergantungusia dan kedewasaan anak, maupun melihatkepentingan terbaik anak tersebut.4.2 Pertimbangan hukum nasionalMereka yang memiliki akses ke informasikesehatan harus memastikan bahwamereka mengambil langkah-langkah yangtepat untuk menjaga kerahasiaan informasikesehatan. Petunjuk mengenai hukum nasionaldan peraturan mengenai pengumpulan,penyimpanan dan penggunaan informasikesehatan ini harus tersedia bagi para pekerjakesehatan dan pekerja kemanusiaan, dansemua pekerja kesehatan harus mengetahuiperaturan-peraturan ini.Pengumpulan dan penggunaan datauntuk tujuan monitoring dan evaluasijuga mensyaratkan adanya persetujuanberdasarkan informasi (informed consent)dari orang yang memberikan informasi. Inimencakup pengumpulan data dimana narasumber informasi tidak akan diungkapkandan diputuskan hubungannya dari nama danhal-hal lain yang mengidentifikasi respondenyang bersangkutan. Maksud daripadainformed consent adalah untuk memastikanbahwa responden menyadari dan memahamitujuan dan isi pelaksanaan pengumpulandata, prosedur yang akan diikuti selamapelaksanaan, risiko dan manfaat keikutsertaanmereka, serta hak-hak mereka. Sebagai bagiandari proses informed consent, calon pesertaharus diberikan informasi tentang masingmasingunsur ini, melalui apa yang seringdisebut sebagai “pernyataan persetujuan”Setiap orang juga harus diberitahukan bahwamereka memiliki hak untuk tidak berpartisipasidalam pengumpulan data atau untuk menolakmenjawab pertanyaan-pertanyaan tertentu.Jika untuk tujuan tertentu– informasi mengenaistatus kesehatan seseorang perlu diungkapkankepada pihak ketiga, maka informed consentdari orang yang bersangkutan harus diperolehterlebih dahulu. Bila informasi itu terkaitdengan anak-anak, maka informed consentharus diberikan oleh orang tua atau wali anakkecuali jika hukum setempat menyatakan lain.Selain itu, anak-anak pada usia yang dapatmemahami sifat dan implikasi pengumpulandan pengungkapan informasi (yaitu merekayang kemampuannya telah berkembang) jugaharus memberikan persetujuan mereka.4.3 Tantangan dan kesempatanDi beberapa kondisi, penyedia layanandiwajibkan oleh hukum nasional untukmelaporkan orang-orang yang hasil tes HIVnyaadalah positif, perempuan yang melakukanaborsi atau kasus-kasus tertentu kekerasanseksual kepada pihak yang berwenang.Walaupun pembenaran resmi atas kebijakandan undang-undang tersebut adalahuntuk mencegah kejahatan atau persoalankesehatan masyarakat, perlu dicatat bahwahal tersebut mungkin tidak sejalan denganstandar hak asasi manusia internasional dan
Bab 3: Assessment Monitoring dan Evaluasi73dapat melanggar hak privasi. Para penyedialayanan perlu mengetahui undang-undang dankebijakan tersebut serta kewajiban-kewajibanmereka. Sebagai bagian dari proses informedconsent, pasien harus diberitahukan tentangbatasan-batasan terhadap kerahasiaan. Jikamemang ada peraturan wajib melapor, makapara penyedia layanan harus menjelaskanmekanisme pelaporan kepada pasien danmemberitahukan apa yang mungkin akanterjadi setelah laporan dibuat.5 Bacaan LanjutanAlat bantu dan indikator cluster kesehatanhttp://www.who.int/hac/global health cluster/guide/tools/en/index.htmlAlat Monitoring dan Evaluasi. <strong>Kesehatan</strong><strong>Reproduksi</strong> untuk Konsorsium PengungsiEksternal [Monitoring and Evaluation Toolkit.Reproductive Health for Refugees Corsortium(RHRC)], Oktober 2004. http://www.rhrc.org/resources/general%5Ffieldtools/toolkit/index.htmAlat bantu Assessment <strong>Kesehatan</strong> <strong>Reproduksi</strong>untuk Perempuan yang Terdampak olehKonflik. Divisi <strong>Kesehatan</strong> <strong>Reproduksi</strong>, PusatPromosi <strong>Kesehatan</strong> dan Pencegahan PenyakitKronis Nasional, Pusat Koordinasi Promosi<strong>Kesehatan</strong>, Pusat Kendali dan PencegahanPenyakit, Departemen Layanan <strong>Kesehatan</strong>dan Kemanusiaan [Reproductive HealthAssessment Toolkit for Conflict-AffectedWomen. Division of Reproductive Health,National Center for Chronic Disease Preventionand Health Promotion, Coordinating Centerfor Health Promotion, Centers for DiseaseControl and Prevention, Department ofHealth and Human Services], Atlanta, GA,2007.www.cdc.gov/reproductivehealth/refugee/ToolkitDownload.htm www.cdc.gov/reproductive-health/refugee/Assessment Pelaksanaan “Paket LayananAwal Minimum”, Komisi Perempuan untukPengungsi Eksternal Perempuan danAnak-anak [Assessment of “Minimum InitialServices Package” Implementation, Women’sCommission for Refugee Women and Children].http://www.rhrc.org/pdf/PPAM_ass.pdfMemonitor Pelaksanaan PPAM: Daftar-Periksa,Komisi Perempuan untuk Pengungsi EksternalPerempuan dan Anak-anak [MonitoringImplementation of the PPAM: A Check-List,Women’s Commission for Refugee Women andChildren], Januari 2003. www.rhrc.org/pdf/fsPPAM insert.pdfSistem Informasi <strong>Kesehatan</strong> [Health InformationSystem]. UNHCR, 2007. www.unhcr.org/hisMetode Demografi dalam AssessmentKeadaan Darurat: Petunjuk untuk para praktisi.Pusat Studi Internasional Keadaan Darurat,Bencana dan Pengungsi Eksternal (CIEDRS)dan Pusat Kependudukan Hopkins; UniversitasJohn Hopkins, Sekolah <strong>Kesehatan</strong> MasyarakatBloomberg Internasional [DemographicMethods in Emergency Assessment: A Guidefor Practitioners. Center for InternationalEmergency, Disaster and Refugee Studies(CIEDRS) and the Hopkins Population Center;John Hopkins University, Bloomberg Schoolof Public Health, Baltimore, MD, 2003. http://www.humanitarianinfo.org/IMToolBox/05_Assessment/Reference ResourceDocuments/2003 Demographic_Methods_In_Emergency_Assessment_CIEDRS.pdf
74Daftar LampiranIndikator-indikator berikut ini merupakan pilihanindikator-indikator inti yang dapat digunakanuntuk memonitor program kesehatanreproduksi komprehensif. Indikator-indikatorini tidak cukup untuk monitoring dan evaluasiprogram secara mendalam. Untuk daftar yanglebih rinci, lihat bagian bacaan lebih lanjut dibab-bab yang relevan.Lampiran 1A: Indikator kesehatan reproduksiuntuk PPAMLampiran 1B: Indikator <strong>Kesehatan</strong> reproduksiuntuk Program <strong>Kesehatan</strong> reproduksikomprehensifLampiran 2: Tingkat Referensi dan Rasio<strong>Kesehatan</strong> reproduksiLampiran 3: Perkiraan Jumlah PerempuanHamil dalam PopulasiLampiran 4: Formulir Kajian Kematian Ibu danLembar PetunjukLampiran 5: Contoh Lembar Kerja Bulanan(SIK)
Bab 3: Assessment Monitoring dan Evaluasi75Lampiran 1A: Indikator PPAMNo. Nama Indikator Tipe Deskripsi Rumus Unit Standar Keterangan1. Jumlah KasusPerkosaan yangDilaporkanDampak (impact) Jumlah kasusperkosaan yangdilaporkan kepadafasilitas kesehatandalam suatu periodewaktuJumlah kasus perkosaanyang dilaporkan kefasilitas kesehatan/periode waktuPeriode waktupelaporan ditetapkansecara lokalDipilah berdasarkan jenis kelamin dankelompok usiaTidak mungkin mengidentifikasi kecenderungan(sementara, geografis atau lainnya) dalamkasus-kasus perkosaan berdasarkan data ini,juga tidak mungkin mengukur tingkat kejadianCatat jumlah fasilitas yang berkontribusimemberikan informasi ini setiap periode waktu2. Cakupan supplyuntuk TindakanPencegahanStandarKeluaran (output) Persentase lokasipenyelenggaraanlayanan kesehatandengan supplyyang cukup untukmemastikan bahwatindakan pencegahanstandar dapatdilakukanJumlah tempatpenyelenggaraanlayanan kesehatandengan supply yangmemadai untukmelaksanakan tindakanpencegahan standar/jumlah tempat layanankesehatan x 100/100 tempatpenyelenggaraanlayanan kesehatan100% fasilitaskesehatan memilikisupply yangmemadai untukmelakukan tindakanpencegahanstandarMengukur efektivitas pendistribusiansupply yang berhubungan dengan tindakanpencegahan standar. “Supply yang Memadai”dilaporkan oleh setiap supervisor tempatlayanan berdasarkan beban kerja. Harusdipisahkan berdasarkan sabun, bahan suntikanbersih, sarung tangan, perlengkapan untukmembuang benda tajam, dan peralatan sertaperlengkapan untuk sterilisasi3. Cakupan RapidTest HIV untukTransfusi Darahyang AmanKeluaran (output) Persentase rumahsakit rujukan yangmemiliki Rapid testHIV yang cukup untukmemastikan semuadarah untuk tranfusidiskriningJumlah rumah sakitdengan Rapid testHIV yang cukup untukskrining darah untuktransfusi/ jumlah tempatlayanan kesehatan x 100/100 tempat layanankesehatan100% fasilitaskesehatan memilikiperlengkapancukup untukmelakukan tindakanpencegahanstandarMengukur efektivitas pendistribusian tes HIVuntuk skrining darah untuk transfusi. “Tes HIVyang cukup” dilaporkan oleh supervisor layananberdasarkan jumlah kasus4. TingkatPendistribusianKondomHasil (outcome) Tingkatpendistribusiankondom diantarapendudukJumlah kondom laki-lakiyang didistribusikan/populasi total/bulan/orang/bulan 0.5 kondom / orang/ bulanStandar 0.5 kondom / orang / bulanmerupakan nilai perkiraan dari perhitungankondom standar yang lebih rumit sebagaimanadiuraikan dalam bab PPAM halaman 40.Perkiraan digunakan untuk memonitorpendistribusian kondom sebagai bagian dariPPAM.5. Cakupan KitPersalinan bersihKeluaran (output) Tingkatpendistribusian kitpersalinan bersih diantara perempuanhamil di trimesterketigaJumlah kit persalinanbersih yangdidistribusikan/Perkiraan jumlahperempuan hamil x100/bulan% 100% Mengukur apakah perempuan pada akhirkehamilannya memiliki akses ke kit persalinanbersih. Mungkin perlu memperkirakan jumlahperempuan hamil.6. Ketersediaanpenangananklinis bagi korbanperkosaanKeluaran (output) Persentase fasilitaskesehatan denganpenanganan klinis bagikorban perkosaan,termasuk kondar, PEPdan perawatan IMSpresumptifJumlah fasilitaskesehatan yangmenawarkanpenanganan klinis bagikorban perkosaan yangselamat/semua fasilitaskesehatan x 100% Ketentuan penanganan klinis bagi korbanperkosaan mengharuskan ketersediaan stafyang terlatih, kontrasepsi darurat, ARV untukPEP dan antibiotik untuk perawatan IMSpresumptif.
76Lampiran 1B: Indikator <strong>Kesehatan</strong> reproduksi untuk Program <strong>Kesehatan</strong>reproduksi komprehensifIni merupakan pilihan indikator-indikator yang digunakan untuk memonitor program kesehatan reproduksi komprehensif. Mungkin terdapat indikator lain.Para petugas kesehatan reproduksi harus memutuskan indikator mana yang akan digunakan berdasarkan situasi mereka. Referensi pada bagian BacaanLebih Lanjut di setiap bab memberikan saran lebih lanjut.No. Nama Indikator Tipe Deskripsi Rumus Unit Standar KeteranganA. <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja7. Insiden PMS (PenyakitMenular Seksual)pada kaum muda(young people)Dampak(impact)Jumlah kasus PMS pada kaummuda yang dilaporkan padasuatu periode waktu yangditetapkan/Jumlah total kaummuda (x1000)/1000 remaja Mengukur dampak potensial program terhadaptingkat PMS diantara kaum muda.Perlu untuk menetapkan kelompok usia kaum mudaterkait dengan situasi setempat.8. Persentase IMSdiantara mereka yangberusia dibawah 18tahunProses Proporsi IMS sindromikyang terdiagnosadiantara mereka yangberusia dibawah 18tahunJumlah IMS yang terdiagnosadiantara mereka yang berusiadibawah 18 tahun/Jumlah totalIMS yang terdiagnosa x 100%9. Persentase persalinandiantara mereka yangberusia dibawah 18tahun10. Penggunaan kondompada kaum mudaDampak(impact)Hasil(outcome)Proporsi persalinanyang tercatat diantaramereka yang berusiadibawah 18 tahunProporsi kaummuda yang aktifsecara seksualyang melaporkanpenggunaan kondompada kegiatan seksualterakhir merekaJumlah persalinan diantaraperempuan yang berusiadibawah 18 tahun/Jumlahpersalinan dengan bayi yanghidup x 100Jumlah kaum muda yang aktifsecara seksual yang melaporkanpenggunaan kondom padakegiatan seksual terakhir mereka/Jumlah kaum muda yang aktifsecara seksual yang disurvei x100% Mengukur berapa banyak persalinan diantara wanitamuda.% Mengukur dampak program pendidikan masyarakatmengenai penggunaan kondom pada perilaku kaummuda. Dipisahkan berdasarkan jenis kelamin dankelompok usia. Memerlukan survei berbasis populasi.B. Keluarga Berencana11. Penggunaankontrasepsi ataucontraceptiveprevalence rate (CPR)Hasil(outcome)Proporsi perempuanpada usia subur(15-49) yangmenggunakan (atauyang pasangannyamenggunakan) metodekontrasepsiJumlah perempuan pada usiasubur yang menggunakanmetode kontrasepsi manapun/Jumah perempuan pada usiareproduksi x 100% Mengukur berapa persen perempuan yangmenggunakan kontrasepsi. Pengetahuan mengenaiCPR di negara asal akan membantu dalammenetapkan target.12. Pengetahuanmasyarakat mengenaikeluarga berencanaHasil(outcome)Proporsi orang yangaktif secara seksualyang mampu untukmenangkap pesanpesanutama mengenaikeluarga berencanaJumlah orang yang aktif secaraseksual yang mampu menangkappesan-pesan utama mengenaikeluarga berencana/Jumlahorang yang aktif secara seksualyang ditargetkan untuk pesanpesankeluarga berencana x 100% Mengukur pengetahuan tentang keluarga berencanapada penduduk dan didasarkan pada pesan-pesanutama yang diberikan selama kegiatan-kegiatanpeningkatan kesadaran (awareness). Memerlukansurvei berbasis populasi.
Bab 3: Assessment Monitoring dan Evaluasi77No. Nama Indikator Tipe Deskripsi Rumus Unit Standar Keterangan13. Supply kontrasepsi Hasil(outcome)Jumlah tempat layanankesehatan yang menjaga supplyminimum 3 bulan dari masingmasingpil kontrasepsi oral, pilprogestin dan suntik/Jumlahtempat layanan x 100% Mengukur efektivitas sistem distribusi persediaankontrasepsi.14. Cakupan konseling KB Hasil(outcome)Proporsi klien yangmendatangi layananKB, yang ditawarkankonselingJumlah klien yang mendatangilayanan KB yang ditawarkankonseling KB sebagai tambahandisamping menerima metodekontrasepsi/jumlah klien yangmendatangi layanan KB x 100% Mengukur apakah klien mendapatkan konseling daripenyedia layanan KB.Indikator diukur di klinik KB dan tersedia dari catatanklinis, pengamatan atau wawancara klien yang keluardari klinik.C. <strong>Kesehatan</strong> maternal dan neonatal15. Tingkat kematianneonatalDampak(impact)Angka kematianneonatal pada usia 28hari pertamanyaJumlah bayi lahir hidup yangmeninggal di usia < 28 hari/Jumlah bayi lahir hidup padasuatu periode waktu tertentu x1000/1000kelahiran bayihidup< 40 kematian/1000 kelahiranbayi hidupMengukur seluruh status kesehatan neonatal16. Persentase bayi yanglahir dengan beratbadan rendahDampak(impact)Proporsi bayi lahirhidup dengan beratbadan kurang dari2500 gJumlah bayi lahir hidup denganberat badan
78No. Nama Indikator Tipe Deskripsi Rumus Unit Standar Keterangan19. Perawatan antenatallengkapHasil(outcome)Persentase perempuanhamil yang sudahmelakukan setidaknya4 kunjungan antenatalselama kehamilanJumlah perempuan hamil yangsudah melakukan setidaknya4 kunjungan ANC pada waktupersalinan/ jumlah total kelahiranbayi yang hidup x 100% 100% Mengukur apakah perempuan hamil mendapatkankunjungan antenatal minimal. Indikator ini diukurpada waktu persalinan.20. Cakupan skrining sifilis Hasil(outcome)Proporsi perempuanhamil yang diskriningsifilis selama kehamilanJumlah perempuan hamil yangtelah diskrining sifilis selamaperiode antenatal pada waktupersalinan/Jumlah total kelahiranbayi hidup x 100% 100% Mengukur apakah perempuan hamil diskrining sifilis.Indikator ini diukur pada saat persalinan.21. Cakupan vaksinasitetanus22. Ketersediaan layanankegawatdaruratankebidanan23. Penggunaan layanankegawatdaruratankebidanan24. Kebutuhan layanankegawatdaruratankebidanan dipenuhi25. Persentase persalinanyang dibantu olehtenaga kesehatanterlatihHasil(outcome)Hasil(outcome)Hasil(outcome)Hasil(outcome)Hasil(outcome)Proporsi perempuanhamil yang menerimasetidaknya 2 dosisvaksin tetanus toksoid(TT) selama kehamilanJumlah fasilitaskesehatan denganlayanan PONED danatau PONEK /500.000penduduk, oleh unitadminProporsi semuapersalinan difasilitas perawatankegawatdaruratankebidananProporsi perempuandengan komplikasikebidanan langsungserius yang dirawatdi fasilitas layanankegawatdaruratankebidananProporsi persalinanyang ditolong tenaga<strong>Kesehatan</strong> terlatihJumlah perempuan hamil yangmenerima 2 dosis TT (atau telahdivaksinasi lengkap) selamaperiode antenatal pada waktupersalinan /Jumlah fasilitaskegawatdaruratan kebidananJumlah fasilitas kegawatdaruratankebidanan per populasiJumlah persalinan di pusatlayanan kegawatdaruratankebidanan /Jumlah persalinanx 100Jumlah komplikasi kebidananyang dirawat di layanankegawatdaruratan kebidanan /Jumlah persalinan x 100Jumlah persalinan ditolongtenaga <strong>Kesehatan</strong> terlatih /Jumlah persalinan x 100% 100% Mengukur apakah perempuan pada usia suburdivaksinasi dengan tetanus toksoid.* Indikator inidiukur pada saat persalinan. Kasus tetanus padaneonatus harus dilaporkan./500.000pendudukSetidaknya 5fasilitas PONED/500.000penduduk,termasuksetidaknya 1PONEK% Tingkat yangdapat diterimadiset secara lokalIndikator proses 1 PBBPersalinan adalah semua persalinan, baik kelahirandengan bayi hidup atau kelahiran dengan bayimeninggal dunia. Semua layanan kegawatdaruratankebidanan harus termasuk; di tenda, maupun dirumah sakit pemerintah.% 100% Mengukur kualitas penanganan kegawatdaruratankebidanan. Keadaan darurat harus memiliki definisikasus yang jelas dan termasuk: pendarahan,eklampsia, persalinan macet/ lama, sepsis.% 100% Tenaga <strong>Kesehatan</strong> terlatih didefinisikan sebagaidokter dan/atau orang dengan keahlian kebidananyang dapat mendiagnosa dan menangani keadaandarurat kebidanan maupun persalinan normal. Tidaktermasuk dukun bayi.
Bab 3: Assessment Monitoring dan Evaluasi79No. Nama Indikator Tipe Deskripsi Rumus Unit Standar Keterangan26. Cakupan perawatannifasHasil(outcome)Proporsi perempuanyang mendapatkan 3kunjungan pascasalindalam waktu enamminggu setelahpersalinanJumlah perempuan yangmendatangi perawatanpascasalin sebanyak 3 kalidalam waktu 6 minggu setelahpersalinan/Jumlah persalinandengan kelahiran bayi hidup x100% 100% Mengukur apakah perempuan mendapatkankunjungan nifas. Periode nifas didefinisikan sebagai42 hari (6 minggu) setelah persalinan. Faktor-faktoryang menentukan ketepatan waktu kunjunganadalah: insiden dan jenis komplikasi kebidanan,persentase kelahiran dengan berat badan bayirendah, proporsi persalinan di rumah, dan angkakematian neonatal di antara yang lain. Jadwal yangdirekomendasikan untuk kunjungan adalah pada saat6 jam, 6 hari dan 6 minggu.27. Persentase persalinansecara bedah Caesar,oleh unit administratifHasil(outcome)Bedah Caesar sebagaiproporsi semuapersalinanJumlah persalinan secara bedahCaesar/Jumlah persalinandengan bayi hidup x 100% 5%-15% Perkiraan persentase persalinan dengan bedahCaesar dalam populasi tidak kurang dari dari 5%atau lebih dari 15%.28. Tingkat kematian yanglangsung disebabkankasus kebidananDampak(impact)Tingkat kematian /fatalitas di antaraperempuan dengankomplikasi kebidananlangsung di fasilitaskegawatdaruratankebidananJumlah perempuan yangmendatangi fasilitaskegawatdaruratan kebidanan yangmeninggal karena komplikasikebidanan langsung/Jumlahperempuan yang mendatangifasilitas karena komplikasikebidanan langsung x 100%
80No. Nama Indikator Tipe Deskripsi Rumus Unit Standar Keterangan31. Kesadaran terhadapindikasi hukumuntuk penghentiankehamilanHasil(outcome)Persentase penyedialayanan kesehatanyang menyadariindikasi-indikasi hukumatas penghentiankehamilan di negarayang ditempati dan dinegara asalJumlah penyedia layanankesehatan yang terlibat dalamlayanan aborsi yang menyadariindikasi-indikasi hukum ataspenghentian kehamilan/Jumlahpenyedia layanan kesehatan yangterlibat dalam layanan aborsi x100% 100% Pengumpulan data melalui survei berkala.32. Cakupan aborsiinduksiHasil(outcome)Persentase perempuanyang mendapatkanlayanan abortus yangmenerima prosedurinduksiJumlah perempuan yangmenerima prosedur aborsiinduksi di fasilitas/ Jumlah semuaperempuan yang menerimalayanan aborsi di fasilitas padaperiode waktu yang sama x 100% 100% Dari waktu ke waktu, terjadi pergeseran ke arahpersentase yang lebih besar dari perempuan yangmendapatkan aborsi induksi sebagai bagian darikeseluruhan layanan aborsi di fasilitas.Sumber Data: Catatan layanan kesehatan tetapikemungkinan adanya kasus-kasus yang tidakdilaporkan (yaitu kelalaian tidak melaporkan kasus kefasilitas) dan kesalahan dalam mengklasifikasikan.E. Kekerasan berbasis gender atau Gender-based Violence (GBV)33. Ketepatan waktupemberian PEP34. Ketepatan waktupemberian kontrasepsikeadaan daruratatau emergencycontraception (EC)35. Ketepatan waktuprofilaksis IMSHasil(outcome)Hasil(outcome)Hasil(outcome)Proporsi korban/penyintas perkosaanyang memenuhipersyaratan yangmenerima profilaksispasca-paparan [postexposure prophylaxis(PEP)] dalam waktu 72jam setelah kejadianProporsi korban/penyintas perkosaanyang memenuhipersyaratan yangmenerima kontrasepsikeadaan darurat (EC)dalam waktu 120 jamsetelah kejadianPersentase korban/penyintas perkosaanyang menerimaperawatan IMSpresumtif dalam waktu2 minggu setelahkejadianJumlah korban/penyintasperkosaan yang memenuhipersyaratan yang menerima PEPdalam waktu 72 jam setelahkejadian/Jumlah total kasusperkosaan yang dilaporkan x 100Jumlah korban/ penyintasperkosaan yang memenuhipersyaratan yang menerima ECdalam waktu 120 jam setelahkejadian/ Jumlah total kasusperkosaan yang dilaporkan x 100Jumlah korban/ penyintasperkosaan yang menerimaperawatan IMS presumtif dalamwaktu 2 minggu setelah kejadian/Jumlah total kasus perkosaanyang dilaporkan% 100% korban/penyintasperkosaanyang memenuhipersyaratan% 100% korban/penyintasperkosaan yangmemenuhipersyaratan% 1 00% korban/penyintasperkosaan yangmemenuhipersyaratanMengukur apakah korban/penyintas perkosaantelah secara tepat waktu mengakses layanan yangpenting. Diasumsikan protokol untuk penangananklinis kasus perkosaan telah disebarkan danditerapkan.Mengukur apakah korban/penyintas perkosaan telahtepat waktu mengakses layanan kritis. Diasumsikanprotokol untuk penanganan klinis perkosaan telahdisebarkan dan diterapkan.
Bab 3: Assessment Monitoring dan Evaluasi81No. Nama Indikator Tipe Deskripsi Rumus Unit Standar Keterangan36. Jumlah kasuskekerasan seksualyang dilaporkan kepelayanan kesehatanDampak(impact)Jumlah kasuskekerasan seksualyang dilaporkan kepelayanan kesehatandalam satu periodeJumlah kasus kekerasan seksualyang dilaporkan ke pelayanankesehatan/bulan/10.000pendudukDefinisi kasus dari kekerasan seksual untukditentukan di setiap setting.Terpilah secara jenis kelamin dan umur.Tidak mungkin untuk mengidentifikasi pola(sementara, geografis atau lainnya) dalam kasuskekerasan seksual berdasarkan data tersebut.Tuliskan jumlah fasilitas yang berkontribusi padainformasi tersebut setiap bulan.F. Infeksi Menular Seksual atau Sexuality Transmitted Infections (STIs)37. Keahlian penyedialayanan dalampenanganan IMS/ISR38. Penanganan kasusIMS/ISR39. Insiden penyakit ulcusgenitalProses % penyedia layananyang terlatih (ataudilatih kembali) untukmenangani kasuskasusIMS/ISRmenurut protokolHasil(outcome)Dampak(impact)% pasien denganIMS/ISR yang dinilai,dirawat dan diberikankonsultasi menurutprotokolInsiden penyakit ulcusgenital diantara seluruhpendudukJumlah penyedia layanan yangterlatih untuk menangani kasuskasusIMS/ISR menurut protokol/Jumlah total penyedia layananx 100Jumlah pasien dengan IMS/ ISRyang dinilai, dirawat dan diberikankonsultasi menurut protokol/Jumlah total pasien dengan IMS/ISR yang mengakses layanan x100Jumlah kasus penyakit ulcusgenital/Penduduk total x 1000% Tersedia dari catatan program IMS/ISR.% Data dipisahkan berdasarkan jenis kelamin dan usia./1000penduduk/bulanIndikator diukur di klinik IMS, maupun di layanan<strong>Kesehatan</strong> reproduksi lainnya yang mengintegrasikanIMS/ ISR dan didapat dari catatan klinis, pengamatanatau wawancara pasien yang keluar.40. Insiden duh uretralaki-lakiDampak(impact)Insiden duh uretra lakilakidi antara populasilaki-lakiduh uretra laki-laki pada laki-lakiyang dilaporkan/Penduduk lakilakitotal x 1000/1000penduduk/bulanG. HIV/AIDS41. Kualitas skriningpendonoran darahHasil(outcome)Persentase unit darahdonor yang diskriningHIV dengan carayang dapat dijaminkualitasnyaJumlah unit darah donor yangdiskrining HIV dengan cara yangdapat dijamin kualitasnya/Jumlahunit darah donor yang diskriningx 100% 100% Mengukur keamanan darah untuk transfusi.Diasumsikan peralatan transfusi darah tersedia dandigunakan dengan benar.Indikator UNGASS.
82No. Nama Indikator Tipe Deskripsi Rumus Unit Standar Keterangan42. Konseling pasca tesdan hasil VCTHasil(outcome)Proporsi klien yangdites VCT untuk HIV,yang menerima hasildan konseling pascatesJumlah klien yang dites VCTuntuk HIV, yang menerima hasildan konseling pasca-tes/Jumlah klien yang dites VCT x100% 100% Ukuran tidak langsung terhadap kualitas konselingdan tes dalam program VCT.43. Cakupan PMTCT Hasil(outcome)Proporsi kunjunganANC pertama kali yangtelah berkonsultasisebelum melakukantesJumlah kunjungan ANC pertamakali yang telah berkonsultasisebelum tes/Jumlah kunjunganANC pertama% 100%44. Konseling dan hasilpasca tes PMTCTHasil(outcome)Proporsi klien yangmelakukan kunjunganANC pertama yangdites untuk HIV, yangmenerima hasil dankonseling pasca tesJumlah klien yang melakukankunjungan ANC pertama yangdites HIV, yang menerima hasildan konseling pasca-tes/ Jumlahklien yang melakukan kunjunganANC pertama yang dites untukHIV x 100% 100% Ukuran tidak langsung terhadap kualitas konselingdan tes dalam program PMTCT.45. Cakupan ARV dalamprogram PMTCTHasil(outcome)Rasio pasangan ibubayibaru lahir yangmeminum obat ARVtepat pada waktunyaJumlah pasangan ibu- bayi barulahir yang meminum obat ARVmenurut protokol/ Jumlah totalkelahiran dengan HIV positif x100% 100%46. Penggunaan kondom Hasil(outcome)Persentase orang yangaktif secara seksualyang melaporkanmenggunakan kondompada kegiatan seksualterakhir merekaJumlah orang yang aktif secaraseksual yang melaporkanmenggunakan kondom padakegiatan seksual terakhir mereka/Jumlah orang yang aktif secaraseksual yang disurvei x 100Mengukur dampak program pendidikan masyarakatmengenai penggunaan kondom pada perilakumasyarakat. Dipisahkan berdasarkan jenis kelamindan kelompok usia. Memerlukan survei berbasispopulasi.
Bab 3: Assessment Monitoring dan Evaluasi83Lampiran 2: Tingkat Referensi dan Rasio <strong>Kesehatan</strong> <strong>Reproduksi</strong>Angka yang ditunjukkan di sini telah dikumpulkan dari berbagai sumber dan mencakup periode-periodeyang berbeda. Angka-angka ini dimaksudkan untuk memberi perkiraan mengenai apa yang dapatdiharapkan di beberapa populasi. Angka-angka ini tidak digunakan sebagai tingkat dasar yang definitifatau sebagai tingkat yang harus dicapai. Angka-angka ini hanya menyatakan kisaran kemungkinan dandapat membantu dalam perencanaan sumber daya dan menargetkan program-program khusus.Aborsi 10-15%90%15-20%dari semua kehamilan dapat secara spontangugur sebelum usia 20 minggu kehamilandari nilai ini akan terjadi selama tiga bulanpertama kehamilandari semua aborsi spontan yang terjadimemerlukan tindakan medisGangguan tekanan darahtinggi pada masa kehamilan[Hypertensive Disorder ofPregnancy (HDP)] atau PreeklamsiaPersalinan dan komplikasipersalinan5-20%5-25%15%5-15%10-15%10%0,1-1,0%0,1-0,4%0,25-2,4%1,5%31%dari semua kehamilan akan mengalami HDPdari semua kehamilan primigravida (kehamilanuntuk pertama kalinya) akan mengalami HDPdari semua kehamilan akan memerlukantindakan tertentu dalam persalinandari semua kehamilan akan memerlukan bedahCaesardari semua perempuan mempunyaidisproporsi sefalopelvik atau pinggul yang tidakproporsional (lebih tinggi pada masyarakat daritingkat sosio-ekonomi miskin)dari persalinan akan mengalami pendarahannifas primer (dalam waktu 24 jam setelahpersalinan)dari persalinan akan mengalami pendarahannifas sekunder (terjadi 24 jam atau lebih setelahpersalinan)persalinan akan mengakibatkan rahim sobekdari semua persalinan akan mengakibatkantrauma kelahiran bagi bayidari semua kelahiran akan memiliki cacat lahir(tidak termasuk cacat jantung yang terdiagnosadi kemudian hari pada periode setelah lahir).dari cacat ini akan mengakibatkan kematian.Sumber Data: Pusat Kerjasama WHO Bidang Layanan Perinatal dan Riset Layanan <strong>Kesehatan</strong> Bidang <strong>Kesehatan</strong> Ibu danAnak, Kehamilan dan Sub-Bidang <strong>Kesehatan</strong> Bayi, Divisi <strong>Kesehatan</strong> <strong>Reproduksi</strong>, NCCDPHP, Pusat Kendali dan PencegahanPenyakit, Atlanta, GA, 30333 AS Sing, S. dan Wulf, P. Perkiraan Tingkat Aborsi Induksi di Enam Negara Amerika Latin,Perspektif Keluarga Berencana Internasional, 1994, 20(1):4-13.
84Lampiran 3: Memperkirakan Jumlah Perempuan Hamil dalam PopulasiPerkiraan Jumlah Perempuan Hamil dalam Populasi jika Populasi Totaladalah 100.000Jika CBR (Angka Kelahiran Kasar) adalah(per 1000 penduduk)a) Perkiraan jumlah persalinan dengan bayilahir hidup dalam waktu satu tahunb) Perkiraan persalinan dengan bayi lahirhidup yang diharapkan perbulan (a/12)c) Perkiraan jumlah kehamilan yang berakhirdengan kelahiran bayi meninggal duniaatau keguguran (perkiraan pada 15persen persalinan dengan bayi lahir hidup= a’0.15)d) Perkiraan kehamilan yang diharapkandalam waktu satu tahun (a + c)e) Perkiraan jumlah perempuan hamil padabulan tertentu (70% dari d)*f) Perkiraan % dari penduduk total yanghamil pada periode tertentu55 45 35 255500 4500 3500 2500458 375 292 208825 675 525 3756325 5175 4025 28754400 3600 2800 20004,4 3,6 2,8 2*Ini merupakan perkiraan dengan “pembobotan” dari kehamilan cukup bulan ditambahkehamilan yang berakhir dini
Bab 3: Assessment Monitoring dan Evaluasi85United Nations High Commissioner for RefugeesHaut Commissariat des Nations Unies pour les réfugiésLampiran 4: Formulir Kajian Kematian Ibu dan Lembar PetunjukUnited Nations High Commissioner for RefugeesHaut Commissariat des Nations Unies pour les réfugiés***Rahasia***Laporan Kajian Kematian IbuPeriksa setiap kematian ibu dan kirimkan laporan ini melalui e-mail kepada pihak-pihak terkaitdalam mitra pelaksana Anda dan UNHCR (lihat petunjuk)Kematian Ibu: Kematian perempuan yang sedang hamil atau dalam waktu 42 hari setelah berakhirnyakehamilan _ tanpa memandang dari lamanya kehamilan dan lokasi kehamilan _ karena penyebab yangberkaitan dengan atau diperburuk oleh kehamilan atau penanganannya, tetapi bukan karena kecelakaanatau penyebab insidental.PENGKAJI:Daftar nama-nama orang yang terlibat dalam pengkajian kematian (nama & jabatan / hubungandengan almarhumah):1.2.3.4.5.6.7.8.INFORMASI KESIMPULAN:Negara yang ditempati/negara tuan rumah:Kamp, permukimam atau area:Nama perempuan: Kewarganegaraan: Usia:INFORMASI KEHAMILAN:Gravida: Paritas: No. kunjungan ANC: Dilakukan oleh (hanya kualifikasi):Faktor-faktor risiko yang teridentifikasi selama kunjungan antenatal:Anemia Malaria berat Paritas tinggi (diatas 4 kehamilan)Pendarahan ante Hipertensi Bedah Caesar sebelumnyapartumHIV/AIDS Diabetes Militus Kehamilan gandaTidak adaLainnya (tuliskan):Jumlah kunjungan pascasalin:Kapan (mis. 24 jam pertama, 1 hari, 1 minggu…):
86INFORMASI KEHAMILAN:Tidak melahirkan: Dugaan usia kehamilan pada waktu kematian ibu: minggu bulanMelahirkan/Aborsi: Waktu antara persalinan/aborsi dan kematian ibu jam hariLokasi Kematian:Rumah; Dalam perjalanan; Tuliskan rinciannya:Fasilitas <strong>Kesehatan</strong> Kamp}Fasilitas <strong>Kesehatan</strong> RujukanTanggal & waktu masuk:Tanggal & waktu kematian:RINGKASAN KEJADIAN LANGSUNG:INFORMASI KEHAMILAN:1.2.3.Faktor-faktor terkait dengan terlambat pertama (terlambat dalam memutuskan untuk mencaripertolongan)?1.Faktor-fakter terkait terlambat 2 kedua (terlambat dalam mencapai perawatan)?2.3.1.2.3.Faktor-fakter terkait terlambat ketiga (terlambat dalam mendapatkan perawatan yang tepat difasilitas)?
Bab 3: Assessment Monitoring dan Evaluasi87NFORMASI KESIMPULAN:Langsung (seperti pendarahan, kesulitan melahirkan, eklampsia, sepsis, dsb):Tidak langsung (seperti anemia, HIV/AIDS, malaria, dsb):PELAJARAN YANG DIPEROLEHLANGKAH YANG DIAMBIL/USULAN PENYELESAIANTanggal kajian kematian ibu:Tanggal laporan:Laporan disusun oleh (nama & jabatan):
88United Nations High Commissioner for RefugeesHaut Commissariat des Nations Unies pour les réfugiésPetunjuk untukKajian Kematian IbuTujuan petunjuk ini adalah untuk membantu program nasional dalam:A) Proses pengkajian kematian ibu, danB) Syarat-syarat dalam melaporkan kematian ibu.A) PROSES PENGKAJIAN KEMATIAN IBUApakah yang dimaksud dengan kematian ibu?Kematian Ibu: Kematian perempuan yang sedang hamil atau dalam waktu 42 harisetelah berakhirnya kehamilan –tanpa memandang dari lamanya kehamilan dan lokasikehamilan– karena penyebab yang berkaitan dengan atau diperburuk oleh kehamilan ataupenanganannya, tetapi bukan karena kecelakaan atau penyebab insidental.Haruskah setiap kematian ibu dikaji?Ya. Setiap kematian ibu yang terjadi di kamp pengungsi (pengungsi eksternal atau lokal)atau di fasilitas kesehatan rujukan harus dikaji secara sistematis.Apakah tujuan pengkajian kematian ibu?Kajian kematian ibu memberikan kesempatan yang langka bagi kelompok staf kesehatandan anggota masyarakat untuk belajar dari suatu kejadian yang tragis –yang seringkalidapat dicegah. Kajian kematian ibu harus dilakukan sebagai latihan pembelajaran yangtidak termasuk menyalahkan seseorang atau memberi hukuman. Tujuan kajian kematianibu adalah untuk meningkatkan kualitas penyusunan program keselamatan ibu dalamrangka mencegah kesakitan dan kematian maternal dan neonatal di masa datang.Proses apa yang harus digunakan untuk mengkaji kematian ibu?Terdapat 2 metodologi utama untuk mengkaji kematian ibu yang berhubungan dengansituasi pengungsi eksternal:1) Kajian Kematian Ibu Berbasis Masyarakat / Otopsi VerbalDefinisi: Suatu metode untuk menemukan penyebab-penyebab medis kematiandan memastikan faktor-faktor pribadi, keluarga atau masyarakat yangmungkin telah berkontribusi terhadap kematian perempuan yangmeninggal dunia di luar fasilitas medis.Persyaratan : Kerjasama dari keluarga perempuan yang meninggal dunia sertakepekaan diperlukan dalam mendiskusikan keadaan sekitar kematian.Keuntungan : Memberikan suatu cara untuk mengungkap penyebab medis kematianperempuan yang meninggal dunia di rumah, memungkinkan faktormedis maupun non-medis diselidiki, dan memberikan kesempatan
Bab 3: Assessment Monitoring dan Evaluasi89Kerugianuntuk mencakup perspektif keluarga mengenai layanan kesehatan.: Penilai yang berbeda dapat menyimpulkan penyebab kematian secaraberbeda, kematian dari penyebab tidak langsung mungkin akanterlewatkan atau tidak dilaporkan.2) Kajian Kematian Ibu Berbasis FasilitasDefinisi: Penyelidikan kualitatif, secara lebih mendalam mengenai penyebabdan lingkungan sekitar kematian ibu di fasilitas kesehatan; kematianpada permulaannya diidentifikasikan di tingkat fasilitas tetapi kajiantersebut juga terkait dengan mengidentifikasi kombinasi faktor-faktordi fasilitas dan di masyarakat yang berkontribusi terhadap kematian,dan yang mana yang sebetulnya dapat dihindarkan.Persyaratan : Kerjasama dari mereka yang telah memberikan perawatan kepadaperempuan yang meninggal dunia, dan kesediaan mereka untukmelaporkan penanganan kasus secara akurat.Keuntungan : Merupakan proses yang dipahami dengan baik di beberapa kondisi,memungkinkan kajian menyeluruh terhadap aspek-aspek medis,memberi kesempatan pembelajaran bagi semua staf, dan dapatmerangsang peningkatan kualitas perawatan medis.Kerugian: Membutuhkan kepemimpinan yang berkomitmen di tingkat fasilitas,tidak memberikan informasi mengenai kematian-kematian yangterjadi di masyarakat.Metodologi ketiga yang merupakan tambahan untuk meningkatkan program keselamatanibu– adalah pilihan untuk program nasional dengan kapasitas yang diperlukan:3) Kajian “nyaris mati (“Near Miss)”Definisi: Identifikasi dan assessment kasus-kasus dimana perempuan hamildapat bertahan hidup dari komplikasi kebidanan; tidak ada definisiyang dapat diterima secara universal untuk kasus-kasus ini, namunyang terpenting bahwa definisi yang digunakan sesuai dengan keadaanlokal untuk memungkinkan peningkatan perawatan ibu setempatPersyaratan : Sistem rekam medis yang baik, budaya penanganan dimana peristiwaperistiwayang mengancam nyawa dapat didiskusikan secara bebastanpa merasa takut atau menyalahkan, dan komitmen dari manajemendan staf klinis untuk melakukan tindak lanjut atas temuan-temuan itu.Keuntungan : Kejadian “nyaris mati” dapat terjadi lebih sering daripadakematian ibu, memungkinkan untuk melakukan wawancara denganperempuan tersebut selama proses pengkajian, dan dapat mengurangikemungkinan kematian ibu di masa datang melalui peningkatankualitasKerugian: Memerlukan definisi yang jelas mengenai kesakitan ibu yang parah,kriteria pemilihan diperlukan untuk kondisi dengan volume kejadiankejadianmengancam nyawa yang tinggi.
90B) PROSES PELAPORAN KEMATIAN IBUHaruskah setiap kematian ibu dilaporkan?Ya. Formulir laporan yang menyertai (atau format pengganti yang tersedia di lokasi Anda)harus diselesaikan secara elektronik untuk setiap kajian kematian ibu dan dikirimkanmelalui email kepada (sedikitnya):• Koordinator <strong>Kesehatan</strong> UNHCR, dan• Petugas <strong>Kesehatan</strong> <strong>Reproduksi</strong> Regional UNHCR, serta• Staf terkait lainnya (seperti Koordinator <strong>Kesehatan</strong> mitra pelaksana, lembagalembagamitra lain, dsb)Bagaimana saya mengisi bagian PENGKAJI pada formulir?Penting untuk mencakup banyak orang dalam proses pengkajian kematian ibu, terlepasapakah kematian itu terjadi di masyarakat atau di fasilitas kesehatan. Beberapa contohorang yang dapat anda libatkan adalah:• Anggota keluarga yang relevan (saudara perempuan, suami, pacar, orang tua, teman,dsb)• Staf kesehatan yang relevan (dukun bayi, bidan, dokter, manajer, koordinator, dsb)• Pimpinan masyarakat yang relevan (pemuka agama, tetua masyarakat, organisasiperempuan, remaja, dsb)Bagaimana saya mengisi bagian INFORMASI pada formulir?Ketiga bagian ini (ringkasan informasi, informasi mengenai kehamilan, informasimengenai kematian) memungkinkan anda untuk mendokumentasikan informasi dasarmenyangkut perempuan yang meninggal dunia. Mungkin terdapat faktor-faktor tambahanyang bersifat khusus bagi lokasi anda yang anda diskusikan selama pengkajian (seperti,alamat perempuan itu, agamanya, dsb) yang anda tidak perlu dokumentasikan dalamringkasan laporan.Bagaimana saya mengisi bagian RINGKASAN HISTORIS pada formulir?Bagian ini memungkinkan anda meringkaskan cerita mengenai apa yang telah terjadi.Bagian ini dibuat terbuka sehingga anda dapat mencakup kejadian-kejadian yang terjadidi sekitar kematian ibu. Beberapa unsur yang mungkin perlu Anda masukkan (baik dalamproses pengkajian maupun dalam laporan) adalah:• Kejadian-kejadian relevan dalam garis waktu, yang belum didokumentasikan• Ringkasan tentang tindakan/ perawatan yang diberikan sebelum kematian• Riwayat pasien yang belum didokumentasikanBagaimana saya mengisi bagian FAKTOR TERLAMBAT pada formulir?Bagian ini mendorong anda untuk mengkaji dan mendokumentasikan faktor-faktorterlambat terkait dengan menggunakan Tiga Model Terlambat untuk kematian ibu.Ingat bahwa mungkin terdapat faktor penting di tingkat masyarakat yang terkait dengankematian di fasilitas kesehatan, sebagaimana juga mungkin terdapat faktor penting ditingkat fasilitas terkait dengan kematian di masyarakat.
Bab 3: Assessment Monitoring dan Evaluasi91Bagaimana saya harus mengisi bagian PENYEBAB KEMATIAN pada formulir?Beberapa contoh penyebab langsung kematian ibu adalah:Kehamilan ektopik Eklampsia SepsisPersalinan macet Pendarahan antepartum Pendarahan nifasKomplikasi aborsi Komplikasi anaestetik EmbolismeBeberapa contoh penyebab tidak langsung kematian ibu adalah:Anemia Malaria HIV/AIDSPenyakit jantungPenggunaan obat-obatanterlarangDiabetesBagaimana saya mengisi bagian PROSES PEMBELAJARAN & TINDAKAN YANGHARUS DIAMBIL pada formulir?Ini mungkin merupakan komponen yang paling penting dari kajian kematian ibu. Setelahmenganalisa semua informasi yang relevan, orang-orang yang terlibat perlu mencapaikesepakatan tentang proses pembelajaran kunci yang dapat dipelajari dari proses, danberkomitmen untuk mengambil tindakan yang akan meningkatkan bidang-bidang ini dimasa datang. Adalah penting untuk mempertimbangkan pelajaran maupun tindakan terkaitdengan masyarakat maupun fasilitas kesehatan.
92Lampiran 5: Contoh Lembar Kerja Bulanan (SIK)*Sistem Informasi <strong>Kesehatan</strong>Formulir PelaporanOrganisasi: ________________________________________Lokasi: ____________________________________________9.0 <strong>Kesehatan</strong> <strong>Reproduksi</strong> Periode pelaporan: _________________________________9.1 Perawatan Antenatal9.1aPengungsi Eksternal(Refugee)Internal (IDP)< 18 > 18 < 18 > 18Kunjungan antenatal pertama < trimester pertamaKunjungan antenatal pertama > trimester pertamaKunjungan antenatal lanjutanJumlah tes sifilis yang dilakukanJumlah tes sifilis positifJumlah kontak kasus sifilis positif yang ditanganiJumlah kehamilan berisiko tinggi yang terdeteksiJumlah aborsi9.1b Masukkan jumlah perempuan hamil pada saat persalinan yang:Pengungsi Eksternal(Refugee)Internal (IDP)< 18 > 18 < 18 > 18Mendapatkan 4 atau lebih kunjungan antenatalMenerima 2 dosis tetanus toksoid selama periodeantenatalMenerima setidaknya 2 dosis fansidar selamaperiode antenatalDiskrining untuk sifilis selama periode antenatalMenerima 1 dosis mebendazole selama periodeantenatalMenerima 1 ITN* selama periode antenatal
Bab 3: Assessment Monitoring dan Evaluasi939.2 Pertolongan PersalinanPengungsi Eksternal (Refugee)< 18 > 18Internal (IDP)< 18 > 18RumahFasilitas<strong>Kesehatan</strong>RumahFasilitas<strong>Kesehatan</strong>Persalinan dengan bayi lahirhidupPersalinan dengan bayi lahirmatiPersalinan dengan bayi lahirdengan berat badan rendah ( 18 < 18 > 18Menghadiri 3 kunjungan pasca-salin/nifas dalamwaktu 6 minggu setelah persalinan
949.5 Kekerasan Seksual dan Berbasis Gender (SGBV)Pengungsi Eksternal (Refugee)< 18 > 18Laki-laki Perempuan Laki-laki PerempuanInternal(IDP)Jumlah total korban/penyintas perkosaanyang mencari pertolongan dalam waktu 72jam*Jumlah total korban/penyintas perkosaanyang mencari pertolongan pada 72-120jam*Jumlah total korban/penyintas perkosaanyang mencari pertolongan pada 120 jam-2minggu*Jumlah total korban/penyintas perkosaanyang mencari pertolongan setelah 2minggu*Jumlah korban/penyintas perkosaan yangdiberikan PEP** dalam waktu 72 jamJumlah perempuan korban/penyintasperkosaan yang diberikan pil kontrasepsidarurat dalam waktu 120 jamJumlah korban perkosaan/penyintas yangdiberikan pengobatan presumtif IMS < 2mingguJumlah kasus trauma di pos kesehatankarena kekerasan dalam rumah tangga*dari insiden yang terjadi; **PEP=Post Exposure Prophylaxis atau Profilaksis Pasca Paparan
Bab 3: Assessment Monitoring dan Evaluasi95Sistem Informasi <strong>Kesehatan</strong> Organisasi:Formulir Pelaporan Lokasi:9.4 Keluarga Berencana Periode pelaporan:Jumlahkumulatifpadapermulaanperiode (a)Pengungsi Eksternal (Refugee) JumlahkumulatifPengguna baru (b) Pengguna ulang Tidak dilanjutkan (c)< 18 > 18 < 18 > 18 < 18 > 18pada akhirperiode(a+b-c)Jumlahmasing-masingmetode yang Unitdidistribusikanselama periode*Pil KB kombinasi - dosis rendah(Micro-gynon; Nordette)SiklusPil KB kombinasi - dosis tinggi(Lo-femenal)SiklusPil KB progesterone only(Micro-val; Micro-lut)DosisKontrasepsi darurat (Postinor-2) DosisSuntikan Depo-Provera) Dosis (ml)Susuk (Norplant) Susuk(ditanam)Intra-Uterine Device (IUD) IUDKondom (Laki-laki) BuahKondom (Perempuan) BuahSterilisasi (Laki-laki) SterilisasiSterilisasi (Perempuan) SterilisasiLainnya*termasuk metode yang diberikan kepada semua tipe pengguna
Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja97Daftar Isi1 PENDAHULUAN 972 TUJUAN 983 PENYUSUNAN PROGRAM 983.1 Needs assessment/Penilaian kebutuhan 993.2 Prinsip-prinsip untuk bekerja dengan remaja 1003.3 Melaksanakan layanan kesehatan reproduksi untuk remaja 1013.4 Koordinasi dan membuat kaitan dengan program remaja 1023.5 Advokasi 1074 PERTIMBANGAN HAK ASASI MANUSIA DAN HUKUM 1085 MONITORING 1106 BACAAN LANJUTAN 1104BAB EMPAT<strong>Kesehatan</strong><strong>Reproduksi</strong>Remaja1 PendahuluanMasa remaja merupakan salah satu tahap kehidupan manusia yang paling menakjubkandan rumit serta disertai oleh kebutuhan-kebutuhan kesehatan reproduksi khusus. Remajabersifat cepat pulih, penuh ide dan energik. Mereka dapat mendukung satu sama lain melaluikonseling, pendidikan dan penjangkauan sebaya serta memberikan kontribusi ke komunitasmereka melalui kegiatan-kegiatan seperti menjadi relawan untuk membantu penyedia layanankesehatan, memberikan perawatan kepada orang yang hidup dengan HIV/AIDS (ODHA), danmemperluas akses terhadap layanan kesehatan reproduksi berkualitas untuk rekan sebayamereka di tingkat masyarakat.Kedaruratan bencana disertai oleh risiko-risiko yang meningkatkan kerentanan remajaterhadap kekerasan, kemiskinan, perpisahan dengan keluarga, kekerasan seksual daneksploitasi. Faktor-faktor ini dapat mengganggu struktur pelindungan keluarga dan sosial,jejaring sebaya, institusi sekolah dan agama serta dapat sangat mempengaruhi kemampuanremaja untuk mempraktekkan perilaku kesehatan reproduksi yang aman. Lingkungan barumereka juga dapat bersifat keras, menekan dan/atau tidak sehat. Remaja (terutama wanitamuda) yang tinggal di bawah situasi terpinggirkan sangat rentan terhadap hubungan seks yangdipaksakan, eksploitasi dan kekerasan, dan mungkin tidak memiliki pilihan selain terlibat dalamhubungan seks berisiko tinggi atau transaksi seks untuk bertahan hidup.Di sisi lain, masyarakat yang terpengaruh oleh krisis mungkin terpapar dengan kesempatankesempatanbaru, termasuk akses terhadap pelayanan kesehatan yang lebih baik, sekolah,dan belajar bahasa lain dan keterampilan baru yang mungkin menempatkan remaja dalamposisi khusus yang mungkin tidak akan mereka miliki di lingkungan non krisis. Remajaseringkali beradaptasi dengan mudah terhadap situasi baru dan dapat belajar cara bergerak dilingkungan baru ini dengan cepat.
98<strong>Kesehatan</strong><strong>Reproduksi</strong> RemajaPara staf kesehatan reproduksi, manajerprogram kesehatan reproduksi danpenyedia layanan pada situasi bencanaharus mempertimbangkan dan memenuhikebutuhan-kebutuhan khusus dariremaja yang sedang bertransisi ke masadewasa dalam situasi yang kompleksdan sulit. Mereka secara khusus harusmempertimbangkan remaja yang rentan,termasuk mantan tentara anak, anak yangmenjadi kepala keluarga, remaja yangsudah menjadi ibu dan gadis-gadis berusiamuda yang memiliki risiko yang meningkatterhadap eksploitasi seksual.2. TujuanTujuan bab ini adalah untuk:• Memberikan panduan kepada stafkesehatan reproduksi, manajer programkesehatan reproduksi dan pemberilayanan untuk pendekatan kesehatanreproduksi remaja yang efektif di situasibencana• Membuat daftar prinsip dan sumberdaya yang memberikan informasi kepadastaf kesehatan reproduksi, manajerprogram, pemberi layanan dan anggotamasyarakat mengenai bagaimanamelibatkan remaja dalam programkesehatan reproduksi.• Memastikan penyediaan layanankesehatan reproduksi yang ramah remajadan menciptakan suatu lingkungandimana remaja dapat berkembang danberjuang untuk hidup meskipun terdapatbanyak tantangan yang mereka hadapidalam suatu situasi krisis.Meskipun bab ini mengacu pada remaja(usia 10-19), layanan yang dipaparkan di sinidapat diperluas ke kader kaum muda yanglebih luas (usia 10 sampai 24) yang jugadapat memperoleh keuntungan dari layananyang ramah remaja.3. Penyusunan programPada fase awal bencana, terapkan PaketPelayanan Awal Minimum (PPAM) untukkesehatan reproduksi (Lihat Bab 2: PPAM).PPAM tidak menangani semua kebutuhanremaja dan terdapat kemungkinan bahwatidak mungkin untuk memadukan semuaprinsip kesehatan reproduksi remaja ketikamenerapkan PPAM. Meskipun demikian,implementasi PPAM harus dilakukan dengansuatu cara yang sensitif terhadap kebutuhandan sesuai keinginan remaja.Padukan hal-hal di bawah ini sebagai bagiandari respon awal:• Usahkan kondom pria dan wanita tersediadi tempat-tempat pertemuan remaja, lebihdisukai di lokasi yang bersifat pribadi dandapat diakses sehingga remaja dapatmengaksesnya tanpa diketahui oleh oranglain.• Pastikan bahwa para remaja putri beradadalam kondisi aman ketika merekamelakukan tugas-tugas rumah tanggaseperti mengumpulkan kayu bakar,mengambil air atau makanan.• Pastikan bahwa remaja putri yanghamil memiliki akses terhadap layanankegawatdaruratan kebidanan danmekanisme rujukan ketika diperlukan.• Bentuk layanan klinis dan rujukan untukpara korban/penyintas kekerasan seksualyang sensitif terhadap kebutuhan remajadan menghormati kerahasiaan.
Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja993.1 Needs assessment/penilaiankebutuhanPada saat situasi menjadi semakin stabil,lakukan needs assessment denganberkoordinasi dengan para aktor kesehatanreproduksi dan kesehatan anak yang lain untukmenginformasikan proses design program danmengembangkan suatu rencana aksi dalamrangka meningkatkan layanan yang ramahuntuk remaja dari layanan kesehatan yang adaberdasarkan pada hasil assessment. Libatkanremaja yang dapat mengidentifikasi kerentanandan kapasitas mereka sendiri dalam proses ini.Gunakan alat bantu assessment layanan ramahremaja untuk menentukan apakah layanankesehatan telah memenuhi kebutuhan remaja.Selain itu, nilai pula sumber daya masyarakatyang bersifat protektif.Kumpulkan informasi mengenai:• Prevalensi isu kesehatan reproduksi dikalangan remaja, termasuk kehamilan,kematian ibu dan bayi baru lahir serta IMS/HIV;• Kerentanan remaja dan praktek-praktekberbahaya, termasuk paparan terhadapkekerasan dan eksploitasi seksual,perdagangan orang, seks komersial danpraktek-praktek tradisional seperti mutilasigenital (FGM)/ sunat perempuan;• Sumber daya masyarakat yang bersifatprotektif, seperti orang tua dan guru yangsuportif serta program-program remajadengan jejaring ke orang dewasa yangmemiliki kepedulian terhadap remaja;• Layanan untuk remaja, termasuk layananprofesional dan tradisional. Setiap alasanuntuk kesenjangan dalam penyediaan danakses terhadap layanan harus diidentifikasi;• Persepsi terhadap kesehatan reproduksiremaja: persepsi remaja dan masyarakatterhadap kebutuhan akan kesehatanreproduksi remaja dan penyediaan layanandan informasi kesehatan reproduksi untukremaja;• Hambatan untuk mengakses layananlayananyang tersedia, termasukketidakamanan, norma budaya, kurangnyakerahasiaan/privasi, dan kurangnya petugaskesehatan yang berjenis kelamin sama;Selain itu, staf kesehatan reproduksi,manajer program dan pemberi layanan harusmemahami perundangan dan kebijakannasional terkait dengan kesehatan reproduksiremaja di negara tempat mereka bekerja.Pertimbangan-pertimbangan yang diambilharus mencakup:• Perundangan atau kebijakan apa saja yangmembatasi atau melindungi akses remajaterhadap informasi dan layanan kesehatanreproduksi?• Berapa mayoritas usianya? Berapa usiayang dianggap wajar untuk berhubunganseks? Berapa usia yang dianggap wajaruntuk menikah? Apakah berbeda untuk lakilakidan perempuan?• Apa terdapat syarat-syarat seperti statussudah menikah, persetujuan orang tuaatau wali untuk memberikan informasi danlayanan kesehatan kepada anak-anak? Dankepada remaja?• Apakah kapasitas yang terus berkembangdan kesejahteraan terbaik anakdipertimbangkan dalam hukum/kebijakan/protokol yang mengatur akses merekake layanan, informasi dan penyuluhankesehatan reproduksi?• Apakah terdapat hukum nasional atau lokalatau kebijakan terkait kekerasan seksualdan bentuk-bentuk penganiayaan lainterhadap anak baik di dalam maupun di luarkeluarga?• Apakah terdapat kewajiban bagi petugaslayanan kesehatan untuk melaporkan jikamereka menemukan tindak kekerasan padaanak (termasuk kekerasan seksual) dan/ataupelecehan seksual? Jika ya, ke pihak manadan apa yang akan terjadi setelah kasusdilaporkan?• Siapa atau pihak mana dari sektorkesehatan yang diijinkan mengumpulkan
100bukti forensik dalam kasus yang terkaitdengan kekerasan pada anak dan siapayang diijinkan untuk bersaksi mengenaibukti tersebut di pengadilan?• Organisasi-organisasi apa yang bergerakdi bidang hak anak dan perempuan yangbekerja untuk mendukung akses anak danremaja terhadap informasi dan layanankesehatan reproduksi?3.2 Prinsip-prinsip yang diterapkandalam bekerja bersama remajaKetika bekerja dengan remaja, penting sekaliuntuk mempertimbangkan:1. Prinsip-prinsip manajemen2. Prinsip-prinsip pemberian layanan3.2.1. Prinsip-prinsip manajemenRemaja bukanlah kelompok yang homogen:Kebutuhan remaja sangat bervariasi sesuaiusia, jenis kelamin, pendidikan dan statuspernikahan. Pesan-pesan perubahan perilakuterkait kesehatan reproduksi harus didasarkanpada kelompok usia (10 sampai 14 tahun dan15 sampai 19 tahun) dan sesuai dengan jeniskelamin mereka.Libatkan partisipasi remaja secarabermakna: Prinsip utama dalam bekerjasama secara efektif dengan remaja adalahdengan mendorong partisipasi, kemitraandan kepemimpinan remaja. Akibat adanyahambatan-hambatan yang dihadapi remajaketika mengakses layanan kesehatanreproduksi, mereka harus terlibat dalamsemua aspek penyusunan program, termasukperancangan, implementasi dan monitoringprogram. Misalnya, akan sangat membantujika kita dapat mengidentifikasi remaja yangdapat berperan sebagai pemimpin muda ataupendidik sebaya di komunitas mereka. Parapemuda ini akan membantu mengungkapkebutuhan teman sebaya mereka selamaperancangan program dan dapat membantuimplementasi kegiatan-kegiatan sepertidistribusi kondom, pendidikan sebaya,monitoring pelayanan kesehatan yang ramahremaja dan rujukan ke konselor untuk masalahkekerasan berbasis gender. Layanan akanlebih dapat diterima jika layanan tersebutdisesuaikan dengan kebutuhan-kebutuhanyang diidentifikasi oleh remaja itu sendiri.Remaja dapat juga membantu memastikanbahwa PPAM juga menangani kebutuhanmereka, misalnya dengan mengidentifikasilokasi-lokasi yang sensitif secara budaya untukupaya penyediaan kondom.Keterlibatan masyarakat: Pemahamanterhadap konteks budaya dan pembentukanlingkungan yang mendukung sangat pentingdalam upaya penyediaan layanan kesehatanreproduksi untuk remaja karena layananini mungkin akan dipengaruhi oleh nilainilaimasyarakat terkait dengan kesehatanreproduksi dan seksual remaja. Orangdewasa seringkali menjadi sangat protektifterhadap norma budaya dan proses sosialisasiremaja ketika kondisi darurat terjadi. Padaawal suatu respon bencana, sangatlahpenting untuk membuat prioritas informasidan layanan kesehatan reproduksi yangtersedia, termasuk untuk remaja, sepertiyang diungkapkan dalam PPAM (lihat Bab2). Sesegera mungkin, fokuskan perhatianpada keterlibatan masyarakat dalam isu-isuyang mempengaruhi kesehatan remaja karenatindakan ini mempengaruhi kesinambunganprogram dan berdampak positif terhadapkesehatan. Anggota masyarakat termasukorang tua, wali dan para pemuka agama harusditanyai pendapatnya dan dilibatkan dalampengembangan program bersama dan untukremaja.3.2.2 Prinsip-prinsip pemberianlayananPrivasi, kerahasiaan dan kejujuran: Remajayang mendatangi petugas kesehatan seringkalimerasa malu atau bingung. Penting sekalibahwa petugas kesehatan dapat berusahasebisa mungkin memberikan ruang pribadi
Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja101untuk berbicara. Informasi dapat menyebardengan sangat cepat di kalangan remaja danjika kerahasiaan mereka dilanggar, bahkan satukali saja, remaja tidak akan lagi mendatangilayanan yang tersedia.Mengkaitkan pencegahan, perawatandan pengobatan HIV dengan kesehatanreproduksi: Ketika remaja mengakses layanankesehatan untuk mencari informasi, test danperawatan HIV, terdapat pula kesempatanuntuk mempromosikan layanan-layanankesehatan reproduksi komprehensif seperti:• Seks aman, termasuk pemakaian proteksiganda• Metode keluarga berencana• Konseling dan pengobatan IMSSebaliknya, tawarkan kesempatan untukmengetahui status HIV kepada semuaremaja yang mengakses keluarga berencanaatau layanan kesehatan reproduksi lain jikaperawatan dan pengobatan untuk HIV tersedia(lihat Bab 5: Keluarga berencana, Kotak 24, hal.121: Pertimbangan Kontrasepsi untuk Remaja).Jenis kelamin petugas kesehatan ataupemberi layanan: Jika memungkinkan,remaja harus dirujuk ke petugas denganjenis kelamin yang sama kecuali jika remajatersebut meminta untuk bertemu denganpetugas dari jenis kelamin berbeda. Pastikanbahwa remaja korban/penyintas kekerasanberbasis gender yang mencari dukungan danperawatan di fasilitas kesehatan didampingioleh pendamping wanita yang hadir diruang pemeriksaan ketika petugas lakilakimerupakan satu-satunya petugas yangtersedia. Keberadaan pendamping ini sangatpenting ketika korban adalah remaja putritetapi penting pula untuk memberikan pilihanini kepada remaja putra yang menjadi korban/penyintas kekerasan berbasis gender.3.3 Pertimbangan-pertimbanganketika menyusun program untukremajaSangatlah penting bahwa manajer programmengingat faktor-faktor yang mungkinmeningkatkan kerentanan remaja selama suatukondisi darurat berikut ini:• Remaja putri memiliki kerentananyang lebih tinggi dibandingkan denganremaja putra: Perbedaan kekuatandalam hubungan antara pria dan wanitayang sudah ada sebelumnya dapatmenjadi semakin tajam dalam suatukeadaan darurat. Remaja putri seringkalidiharapkan untuk mempertahankan normanormasosial dan budaya seperti patuhpada pria, merawat keluarga, tinggaldi rumah dan menikah di usia muda.Terlebih lagi, perubahan dimensi-dimensikekuasaan yang terjadi sebagai akibatdari percampuran populasi pengungsi danpopulasi tuan rumah dapat menempatkanremaja putri dalam risiko yang lebih tinggi.Kesulitan ekonomi akan menyebabkanpeningkatan eksploitasi sepertiperdagangan manusia dan seks komersialatau pertukaran seks dengan keperluan lain,dengan risiko-risiko kesehatan reproduksiterkait (HIV, IMS, kehamilan dini dan aborsitak aman). Remaja putri rentan terhadapkekerasan yang berbasis gender termasukkekerasan seksual, kekerasan dalam rumahtangga, sunat perempuan dan pernikahandini yang dipaksakan. Risiko kehamilan bagiseorang remaja putri dapat menjadi lebihparah dengan kondisi-kondisi kesehatanyang telah ada sebelumnya seperti anemia.Remaja putri yang menikah muda seringkalitidak memiliki suara dan kekuasaan untukmembuat keputusan dalam rumah tanggaakibat ketidaksetaraan kedudukan dengansuami.• Norma sosial dan dukungan sosialseringkali terganggu dalam suatu situasikrisis: Terganggunya struktur sosial dapatbersifat melindungi jika praktek-praktek
102bahaya menjadi terhenti tetapi dapat jugamemunculkan risiko bagi kesehatan remaja.Penggunaan waktu luang remaja dalamkondisi krisis mungkin tidak akan terawasiseketat dalam kondisi normal. Ketika remajaterpisah dari keluarga, teman, guru, anggotamasyarakat dan budaya tradisionalnya,terdapat lebih sedikit kontrol sosial terhadapperilaku berisiko. Tanpa akses terhadapinformasi dan layanan yang memadairemaja mungkin terpapar dengan praktekseks tak aman yang dapat mengakibatkankehamilan yang tidak diinginkan, aborsiyang tidak aman, IMS dan HIV.• Krisis kemanusiaan dapat menganggukemitraan remaja dan orang dewasaketika model panutan menjadi sangatpenting: Dalam siatusi yang stabil, remajabiasanya memiliki model panutan dikeluarga dan masyarakat. Model panutansemacam itu mungkin tidak jelas terlihatdalam situasi krisis. Petugas kesehatanatau pemberi layanan serta ketua klubremaja mungkin menjadi model panutanyang penting dan harus menyadari potensipengaruh mereka.• Krisis kemanusiaan tidak hanyamenganggu kehidupan sehari-hari tetapijuga mengganggu perspektif masadepan remaja: Untuk remaja, kondisi inidapat bermanifestasi menjadi pandanganburuk terhadap kehidupan dan mengarahke tindakan berisiko seperti kekerasan,penggunaan narkoba dan/atau kegiatanseksual yang tidak aman. Remaja yangmengikuti kegiatan atau program yangmembantu mereka merencanakan masadepan harus dibekali segera dengan alasanalasanyang harus mereka pertimbangkanterkait dengan konsekuensi kegiatanseksual yang tidak aman dan pentingnyabertanggung jawab untuk tindakan mereka.Pelatihan untuk meningkatkan kemampuanmembuat keputusan, bernegosiasi danketerampilan hidup lain dapat merupakanpelatihan yang efektif untuk mendorongremaja agar berpikir mengenai bagaimanacara mereka agar dapat memperbaikikondisi mereka saat ini.• Remaja dapat mengambil peran orangdewasa dalam keadaan darurat:Remaja dapat dipaksa untuk mengambilperan orang dewasa dan memerlukanketerampilan menghadapi situasi yangjauh melebihi kapasitas usia mereka. Krisiskemanusiaan dapat menyebabkan remajamenggunakan lebih banyak kekuasaandibandingkan dengan orang dewasayang kemudian akan mengarah padakebingungan sosial lebih lanjut.• Kelompok rentan: Perhatian harusdiberikan pada kerentanan yang bersifatspesifik untuk usia, jenis kelamin, statuspernikahan dan kondisi tertentu (lihat Kotak19).3.4 Layanan untuk remaja3.4.1 Penyediaan layanan kesehatanreproduksi di fasilitas kesehatanLayanan kesehatan dapat memegang perananpenting dalam mempromosikan dan melindungikesehatan remaja. Meskipun demikian,terdapat banyak sekali bukti bahwa remajamelihat layanan kesehatan yang tersediasebagai layanan yang tidak merespon terhadapkebutuhan mereka. Remaja tidak mempercayailayanan dan menghindari penggunaan layananatau hanya mencari pertolongan ketika merekasudah putus asa dan memerlukan perawatan.Salah satu strategi penting dalam memfasilitasiakses remaja terhadap layanan kesehatanreproduksi dan penggunaan layanan kesehatanreproduksi oleh remaja adalah memastikanbahwa layanan yang tersedia berkualitastinggi dan “ramah remaja”. Pada saat yangsama, remaja perlu dibuat menyadari tentangkeberadaan layanan ramah remaja. Layanankesehatan reproduksi ramah remaja memilikikarakteristik-karakteristik yang membuatnyalebih responsif terhadap kebutuhan kesehatanreproduksi khusus dari remaja, termasukpenyediaan kontrasepsi, kontrasepsidarurat, layanan aborsi aman, diagnosisdan pengobatan IMS, konseling, test dan
Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja103Kotak 19: Kelompok Rentan pada RemajaKelompok rentan di kalangan remaja mencakup:• Remaja sangat muda (10 sampai 14 tahun)• Remaja yang sudah menjadi ibu• Anak yatim piatu dan rentan• Anak yang menjadi kepala rumah tangga• Remaja yang menikah muda• Remaja dengan HIV positif• Tentara anak (termasuk remaja putri) dan anak-anak lain yang terlibat dalam pertempuran(dalam peran yang tidak melibatkan pertempuran).• Remaja yang terlibat dalam seks komersial• Remaja korban/penyintas kekerasan seksual, perdagangan orang dan bentuk kekerasanberbasis gender lain• Remaja yang terlibat dalam hubungan seks dengan sesama jenisperawatan HIV serta layanan kehamilan danpasca kehamilan.3.4.2 Kuesioner provider untukremajaMerupakan praktek yang baik untukmenskrining semua remaja yang memasukisistem kesehatan untuk mengetahui adanyamasalah-masalah seksual dan kesehatanreproduksi, pemakaian narkoba dankekhawatiran terhadap kesehatan jiwa. Ketikamelakukan skrining ini, petugas kesehatanakan menyampaikan pesan kepada remajabawah ia peduli akan kebutuhan remaja danbahwa pusat kesehatan merupakan tempatyang aman untuk membahas masalah-masalahterkait kesehatan reproduksi. Selain itu,informasi itu dapat digunakan oleh petugaskesehatan untuk memberikan konseling danrujukan yang sesuai.Sebelum mengumpulkan informasi dari remaja,pertimbangkan layanan yang tersedia untukrujukan. Tanyakan pertanyaan-pertanyaansensitif hanya jika terdapat respon yang sesuai,ke situasi yang berpotensi berbahaya dapatdiberikan karena jika tidak, menanyakan hal-halini malah akan mengakibatkan dampak yanglebih buruk. Suatu assessment psikososialremaja yang mungkin membantu mengarahkanpetugas kesehatan untuk menanyakanpertanyaan yang sesuai dengan usia dan cukupmemadai untuk menilai kebutuhan remaja akanmengikuti prinsip HEADSSS: Home (rumah),Education/Employment (pendidikan/pekerjaan),Activities (kegiatan), Drugs (obat-obatan),Sexuality (seksualitas), Suicide (bunuh diri) danDepression (depresi), Safety (keamanan).3.4.3 Penyediaan Layanan <strong>Kesehatan</strong><strong>Reproduksi</strong> di MasyarakatPenyediaan layanan dan informasi berbasismasyarakat menawarkan kesempatan bagiremaja untuk memperlihatkan kepemimpinanmereka dan memperoleh keterampilanketerampilanbaru melalui kerelawanan sambilmembentuk kemitraan antara remaja dan orangdewasa. Masyarakat juga merupakan situasiideal untuk menerima informasi kesehatanreproduksi dimana remaja merasa nyamandan terbuka untuk berdialog dan melakukanpenilaian risiko pribadi.
104Tabel 9: Karakteristik Layanan <strong>Kesehatan</strong> Ramah RemajaKarakteristik Fasilitas<strong>Kesehatan</strong>Jam layanan yang sesuaidan nyaman untukremajaLokasi yang tepat dannyamanRuangan memadai danprivasi juga memadaiLingkungan sekitar yangnyamanKarakteristik PetugasMenghormati remajaSikap tidak menghakimiPrivasi dan kerahasiaan sangatdihargaiKonseling sebaya tersediaPetugas berjenis kelamin samajika memungkinkanKerahasiaan yang ketatdipertahankanStaf terlatih dalam karakteristiklayanan kesehatan ramahremajaKarakteristik administratifKeterlibatan remajaAnak laki-laki dan pria mudadisambut dengan baikRujukan yang diperlukantersediaTarif terjangkauKlien tanpa janji terlebihdahulu tetap diterimaPublisitas dan rekruitmenyang memberikan informasidan meyakinkan remajaPendidik sebayaPendidikan sebaya menawarkan banyakkeuntungan karena teman sebaya biasanyadipersepsikan sebagai sumber informasiyang aman dan dapat dipercaya. Programpendidikan sebaya yang dirancang denganbaik, didasarkan pada kurikulum dandisupervisi dapat merupakan program yangsukses untuk meningkatkan pengetahuan,sikap dan keterampilan remaja terkaitkesehatan reproduksi dan pencegahan HIV.Untuk memastikan kualitas dalam programpendidikan sebaya:• Memberikan pelatihan berkualitas tinggidan intensif kepada para pendidik sebayayang mencakup juga assessment rutindan memperkuat kapasitas mereka untukmemberikan informasi yang akurat kepadateman sebayanya• Menggunakan daftar periksa/checklist standar dalam pengembangan danimplementasi program pendidikan sebayauntuk meningkatkan kualitas.Distribusi berbasis masyarakatRemaja yang dilatih sebagai distributorberbasis masyarakat (DBM) adalah remajayang telah dilatih untuk memberikankonseling kontrasepsi kepada sebayanya dimasyarakat. Mereka biasanya berfokus padapemberian informasi kesehatan reproduksi,pil KB, kondom dan informasi mengenaiHIV, dan merujuk klien ke pusat kesehatanuntuk memperoleh metode kontrasepsidan layanan lain. DBM remaja dapat secaraefektif mengintegrasikan informasi kesehatanreproduksi dan HIV. Karena banyak hambatanyang mencegah remaja mengakses layanankesehatan reproduksi di klinik, melatih DBMremaja merupakan strategi yang berhasil untukmeningkatkan akses remaja terhadap layanandan informasi kesehatan reproduksi sekaligusmemberikan peran kepemimpinan DBM dimasyarakat. DBM remaja seringkali menjadipartner bagi layanan kesehatan berbasisfasilitas melalui kerja sama dengan petugaskesehatan dalam meningkatkan kualitaslayanan ramah remaja.
Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja105Dialog dengan masyarakatDalam upaya mengikuti prinsip keterlibatanmasyarakat, gunakan dialog denganmasyarakat untuk memperoleh dukungandari dan membangun keterampilan anggotamasyarakat. Orang dewasa memerlukaninformasi, keterampilan dan dorongan tidakhanya untuk mendukung penyusunan programkesehatan reproduksi remaja tetapi juga untukmerasa lebih nyaman dalam memberikaninformasi kepada remaja.3.4.4 Memberikan layanan kesehatanreproduksi di sekolahBuatlah agar layanan dan informasi kesehatanreproduksi remaja tersedia di sekolah formaldan non formal serta di pusat pelatihanketerampilan. Hubungkan dengan pendidikuntuk mengadvokasi penciptaan lingkunganyang mendukung untuk memastikantersedianya layanan kesehatan reproduksiuntuk remaja.Fasilitas kebersihan yang terpisah menurutjenis kelaminRemaja kemungkinan merasa tidak nyamandan malu untuk menggunakan fasilitaskebersihan/toilet dengan orang dengan jeniskelamin berbeda dan bahkan dengan anakanakyang lebih kecil. Kondisi ini terutamamungkin sekali terjadi untuk remaja putri yangTabel 10: Karakteristik Program Keterampilan Hidup yang Efektif*PengembanganKurikulum• Melibatkan orang-orangdari latar belakang yangberbeda• Menilai kebutuhan danaset kelompok target• Merancang kegiatanyang konsisten dengannilai-nilai masyarakatdan sumber daya yangtersedia (misalnya waktudan keterampilan staf,ruang fasilitas, suplai)• Melakukan uji cobaprogramKandungan kurikulum• Fokus pada tujuan-tujuan yangjelas (misalnya pencegahan IMSdan/atau kehamilan)• Memberikan pesan yang jelasterhadap perilaku yang mengarahpada tujuan-tujuan ini (misalnyatidak melakukan hubungan seks,menggunakan kondom dan/ataukontrasepsi lain)• Menangani faktor-faktor risikodan proteksi yang mempengaruhiperilaku seksual.• Menggunakan metodepengajaran yang kuat danmencakup berbagai kegiatanyang sesuai dengan budaya,usia dan pengalaman seksual)yang secara aktif melibatkanpeserta dan membantu merekamempersonalisasi informasi.• Mencakup topik-topik yangdisajikan dalam urutan yang logisImplementatsiKurikulum• Melatih pendidik yangdapat menjangkau remaja• Memastikan dukungandari pihak berwenangseperti kementeriankesehatan, dinaspendidikan atau organisasimasyarakat• Menciptakan lingkunganyang aman agar remajabisa berpartisipasi• Merekrut remajadan mengatasihambatan-hambatanterhadap keterlibatanremaja (misalnyamempublikasikanprogram, menawarkanmakanan, memperolehpersetujuan orang tua)• Mengajarkan kurikulumsecara penuh.* Diadaptasi dari Kirby, D dkk. Impact of Sex and HIV Education Programmes on SexualBehaviors of Youth in Developing and Developed Countries. Youth Net, Youth ResearchWorking Paper No. 2, 2005.
106tengah mengalami menstruasi. Selain itu,fasilitas kamar mandi yang digunakan bersamabaik oleh pria dan wanita seringkali disebutsebagai lokasi kekerasan berbasis gender disekolah. Kurangnya fasilitas kebersihan/toiletyang terpisah untuk jenis kelamin berbedaserta kurangnya produk pembersih/hygieneuntuk wanita akan membuat remaja putri tidakingin datang ke sekolah. Untuk meminimalkanjumlah hari remaja putri tidak sekolah danpelecehan seksual serta kekerasan seksual disekolah serta untuk mendorong lingkunganbelajar yang lebih aman:• Pastikan adanya fasilitas kebersihan/toiletyang aman dan terpisah untuk laki-laki danperempuan di sekolah.• Sediakan kain atau bahan lain yang sesuaibudaya setempat untuk digunakan padasaa menstruasi bagi remaja putri.Pendidikan keterampilan hidup berbasiskurikulumProgram pendidikan mengenai seksualitas danHIV yang didasarkan pada suatu kurikulumtertulis dan diimplementasikan di kelompokremaja merupakan suatu intervensi yangmenjanjikan untuk mengurangi perilakurisiko seksual remaja. Manajer programseringkali membuat kurikulum yang cocokdengan konteks lokal. Karakteristik kurikulumketerampilan hidup yang memiliki dampakterhadap perilaku remaja dipaparkan dalamTabel 10.Petugas kesehatan reproduksi dan manajerprogram dapat menyediakan bantuan tekniskepada para guru dan pendidik masyarakatuntuk memastikan bahwa mereka merasanyaman dalam membahas masalah ini danmemilih pelajaran yang sesuai untuk kurikulumketerampilan hidup (lihat Kotak 20).Kotak 20: Keterampilan Perencanaan HidupPendidikan keterampilan perencanaan hidup mencakup:• Perubahan-perubahan fisik dan emosi yang diharapkan terjadi selama pubertas• Keluarga berencana• <strong>Kesehatan</strong> mental• Keterampilan hidup yang sesuai dengan usia untuk remaja yang lebih muda sepertimengidentifikasi nilai, memahami konsekuensi dari suatu perilaku• Keterampilan hidup terkait kesehatan reproduksi seperti rasa percaya diri bahwa ia mampumemakai kondom, menegosiasikan seks aman, menolak hubungan seks yang tidakdiinginkan• Seksualitas dan gender (termasuk norma gender yang dibentuk secara sosial)• Pemahaman terhadap kesehatan dan kesadaran akan fertilitas• Pencegahan HIV/AIDS• Pencegahan kekerasan berbasis gender• Jejaring ke fasilitas kesehatan, mendorong remaja untuk mencari pertolongan di fasilitas ini• Keterampilan hidup lain seperti membuat keputusan, pemikiran kritis, kreatifitas, memegangnilai, komunikasi, mengatasi emosi dan stress
Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja1073.5 Berkoordinasi dan membuatjejaring dengan program-programuntuk remajaBerjejaring dan berkoordinasi antar programuntuk remaja akan memungkinkan penyediaanlayanan yang lebih komprensif.• Menghubungkan layanan kesehatanreproduksi dengan layanan masyarakatuntuk remaja: Remaja seringkali mencariorang dewasa yang mereka percayai ditempat-tempat aman yang bisa merekagunakan sebagai tempat yang dirasakanaman untuk berbagi informasi. Seringkali,orang-orang tsb bekerja di tingkatmasyarakat. Kembangkan sistem rujukanuntuk memastikan bahwa remaja menerimaperlakuan yang sesuai untuk masalah yangmungkin terungkap di luar klinik (misalnyakekerasan seksual, kehamilan yang tidakdiinginkan atau aborsi yang tidak aman).• Memastikan penyusunan program multisektor: Para praktisi kesehatan reproduksimungkin tidak mampu, atau memilikiketerampilan, untuk memasukkankomponen keterampilan livelihood/matapencaharian dalam program mereka.Dengan berkoordinasi dengan kluster/sektorkesehatan, bermitralah dengan manajemenkamp dan kelompok koordinator cluster lainuntuk membentuk jejaring antara programremaja, kesehatan dan perlindungan,layanan psikososial, pendidikan danlivelihood. Dukung implementasi pelatihanketerampilan dan pengembangkanketerampilan untuk remaja karenaimplementasi tersebut akan meningkatkanrasa mampu mengendalikan dan optimismeterhadap masa depan serta merupakankomponen penting untuk merekonstruksidan merehabilitasi jejaring sosial danmasyarakat, baik selama dan setelah krisiskemanusiaan terjadi. Bekerjasamalahdengan program pengembanganketerampilan remaja sebagai sumberrujukan dan untuk mengintegrasikaninformasi kesehatan reproduksi ke dalamprogram terkait mata pencaharian/livelihood.• Melibatkan pria dan remaja putra sebagaiagen perubahan sosial: Norma sosial yangkaku telah dikaitkan dengan peningkatanpengambilan risiko seksual yang dapatmengarah ke angka penularan IMS danHIV yang lebih tinggi serta peningkatanpenggunaan narkoba dan kekerasanberbasis gender. Kondisi-kondisi di lokasibencana dapat bersifat menantang bagipria yang mungkin merasa tertekan untukmelaksanakan peran tradisional merekasebagai pencari nafkah dan pelindungkarena mereka menjadi tergantung padabantuan luar. Rasa frustasi dan malu yangterjadi dapat mengarah ke peningkatnaperilaku berisiko dan kekerasan dalamrumah tangga. Remaja putra memerlukanlingkungan yang aman tempat norma priaalternatif dapat menjadi model sementaradekonstruksi norma sosial tradisionaldilakukan. Carilah dukungan dari pria dananak laki-laki: berikan kesempatan bagimereka untuk memenuhi kebutuhan merekadan secara aktif terlibat dalam kesehatanreproduksi sehingga akan menguntungkanbagi remaja putri dan remaja putra.• Pemberdayaan dan sosialisasi remaja putri:Bekerja dengan kelompok-kelompok yanghanya terdiri dari remaja putri merupakancara ideal untuk mengatasi norma sosialyang diterapkan pada wanita dalambentuk sikap yang pasif, tunduk danlebih rendah daripada pria. Dorong pararemaja putri untuk bersuara dan kuatkankeyakinan dan nilai-nilai yang merekapegang sehingga akan meningkatkanpotensi mereka untuk berkontribusisecara setara dalam masyarakat. Situasibencana seringkali membuat masyarakatmenjadi protektif terhadap peran tradisionalwanita. Rancanglah program denganmemperhatikan pemberdayaan wanita.
1083.6 AdvokasiSensitisasi dan orientasi orang-orang yangberpengaruh dan yang merupakan bagian darikomunitas pemberi bantuan kemanusiaan sertakomunitas yang dilayani untuk kerentanankesehatan reproduksi, kebutuhan spesifik danhak-hak remaja.Petugas kesehatan reproduksi, manajerkesehatan reproduksi dan pemberi layanankesehatan reproduksi harus merupakan agenagenperubahan dan:• Lakukan advokasi untuk informasi danlayanan untuk remaja untuk memastikanbahwa layanan yang tersedia bersifat ramahremaja;• Terlibat dalam kegiatan peningkatankesadaran di dalam masyarakat, seperti“open day”kegiatan terbuka dan dialog• Soroti kebutuhan remaja dengan petugasdan pembuat kebijakan.4. Pertimbangan-pertimbangan hakasasi manusia dan hukum4.1 Standard-standard hak asasimanusiaKategori remaja (10-19 tahun) mencakupanak-anak yang didefinisikan oleh KonvensiHak-Hak Anak (KHA) sebagai “semua manusiayang berada di bawah usia delapan belastahun kecuali jika undang-undang yangberlaku pada anak mayoritas usia dewasadicapai lebih dini”. KHA mengeluarkan daftarproteksi khusus yang menjadi hak anak-anakyang melekat pada status mereka sebagaianak-anak. Konvensi ini juga mengenali“kapasitas yang berkembang pada anak”. Iniberarti bahwa “pada saat anak meningkatkankompetensi yang mereka memiliki, sejalandengan itu maka kebutuhan untuk arahan akanberkurang dan kapasitas yang lebih besaruntuk bertanggung jawab terhadap keputusankeputusanyang mempengaruhi kehidupanmereka akan muncul”. Anak-anak memiliki hakuntuk mengekspresikan pandangan merekadalam semua hal yang mempengaruhi merekadan beban yang melekat pada pandanganpandanganini harus disesuaikan dengan usiadan kematangan jiwa anak.Dalam mempertimbangkan isu-isu kesehatandan perkembangan remaja, Komite Hak anakmengeluarkan suatu komentar umum yangmenginterpretasi bahwa KHA mengharuskannegara untuk memberikan akses terhadapinformasi dan layanan seksual dan reproduksi.Komentar ini didasarkan pada serangkaian hakyang tercakup dalam KHA termasuk hak untuktidak didiskriminasi, hak untuk sehat, hak untukmemperoleh informasi, hak untuk memperolehprivasi, hak untuk mengungkapkan pendapatdan hak untuk memperoleh perlindungandari semua bentuk kekerasan, pengabaian,kekerasan dan eksploitasi termasuk praktekpraktektradisional yang berbahaya. Hak-hakini juga tercakup dalam instrumen hak asasimanusia internasional. Hak-hak ini berlaku pulapada remaja non anak dan mungkin dilanggarketika:• Remaja tidak memiliki akses terhadaplayanan dan informasi kesehatan reproduksikarena usianya;• Informasi dan layanan kesehatan reproduksitidak tersedia untuk remaja putri yangbelum menikah karena status mereka yangbelum menikah;• Remaja yang hidup dengan HIV menjaditidak diuntungkan dalam kondisi pendidikanformal dan non formal serta lingkungansosial;• Remaja putri terkena dampak daripraktek-praktek tradisional berbahayaseperti mutilasi genital perempuan/ sunatperempuan, pernikahan dini, pernikahanpaksa dan pemeriksaan keperawanan;• Persetujuan orang tua (atau wali) menjadisyarat untuk memberikan layanankesehatan reproduksi kepada remaja;• Petugas kesehatan membuka statusremaja dengan HIV ke pihak ketiga tanpa
Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja109memperoleh persetujuan resmi dari remajauntuk mengungkap informasi tersebut;• Petugas kesehatan mengungkapkan faktabahwa remaja putri melakukan aborsi ataumencari perawatan pasca aborsi kepadapihak ketiga tanpa memperoleh persetujuanresmi dari remaja untuk mengungkapinformasi tersebut;4.2 Tantangan dan kesempatanDalam sejumlah kasus, manajer programkesehatan reproduksi dan pemberi layanankesehatan reproduksi mungkin menghadapikeputusan yang sulit atau dilema. Mungkinmereka akan menemukan bahwa kemampuanmereka untuk memastikan bahwa hak-hakasasi remaja dilindungi menjadi dibatasioleh perundangan nasional, norma sosialatau budaya atau kesalahpahaman konsepmedis. Praktek dan hukum semacam itudapat bertentangan dengan prinsip-prinsiphak asasi manusia yang telah diterima secarainternasional seperti:• Penyedia layanan kesehatan reproduksimungkin diminta oleh keluarga seorangremaja untuk melakukan pemeriksaankeperawanan (selaput dara) untukmengetahui apakah ia sudah pernahmelakukan hubungan seksual atau pernahdiperkosa. Pemeriksaan semacam ini tidakmemiliki validitas medis dan merupakanpelanggaran terhadap hak-hak remaja jikadilakukan tanpa persetujuan tindakan yangberdasarkan informasi dari remaja tersebut.• Manajer dan pemberi layanan dapatpatah semangat saat akan mengawalisuatu program pemberian informasi ataulayanan kepada remaja akibat keyakinanyang umum tetapi salah yaitu bahwaakses terhadap informasi mengenaikesehatan reproduksi dan seksualitas dapatmendorong remaja untuk terlibat dalamkegiatan seksual. Bahkan informasi yangakurat dan mudah diakses akan mendukungkemampuan remaja untuk membuatkeputusan yang sehat dan penolakan untukmemberikan informasi ini kepada remajamerupakan suatu pelanggaran hak mereka.Sebagai manajer atau pemberi layanankesehatan reproduksi, mungkin saja andaakan menghadapi masalah-masalah yangsulit seputar pemberian informasi dan layanankesehatan reproduksi kepada anak-anak danremaja. Anda harus menyadari posisi badan/organisasi anda dalam masalah-masalahkesehatan reproduksi ini dan memasukkkannyasebagai bagian dari analisis anda terhadapsituasi dan kemungkinan langkah selanjutnya.Jika anda menemukan diri anda menghadapisituasi seperti yang dipaparkan di atas,prioritas utama anda haruslah berada padakepentingan terbaik klien dengan berfokuspada keselamatan dan kesehatannya.Keselamatan anda dan rekan kerja anda jugasangat penting untuk dipertimbangkan.Berdasarkan penilaian anda terhadap situasiyang ada, anda mungkin ingin:• Berbicara dengan supervisor anda;• Mendiskusikan pilihan-pilihan yangmemungkinkan untuk diambil oleh klienanda termasuk informasi mengenaiorganisasi hak-hak anak dan hak-hakperempuan setempat yang mungkin bisamembantu klien;• Mengeksplorasi cara untuk memobilisasidukungan masyarakat untuk layanankesehatan reproduksi ramah remaja;• Mempertimbangkan bagaimana anda dapatmendukung upaya advokasi jika badan ataulembaga tempat anda bekerja terlibat dalamadvokasi masalah ini:• Dengan tetap melindungi kerahasiaanklien anda, identifikasi bagaimana caramenghadapi/menangani situasi semacamitu di masa depan bersama rekan sejawatanda;• Ungkapkan kekhawatiran-kekhawatirananda dalam rapat koordinasi kesehatan.
1105. MonitoringUntuk memastikan bahwa remajamenggunakan layanan kesehatan reproduksiyang tersedia dan menerima informasikesehatan reproduksi, indikator-indikatorkesehatan reproduksi harus dipisahkanberdasarkan usia dan jenis kelamin. LihatBab 4 untuk indikator-indikator yang bersifatspesifik untuk remaja. Lihat di bawah ini untukindikator-indikator kunci kesehatan reproduksi.Indikator-Indikator Kunci kesehatan reproduksiremaja:• Proporsi IMS di kalangan remaja di bawahusia 18 tahun.• Proporsi melahirkan di kalangan remaja dibawah usia 18 tahun• Penggunaan kondom yang dicatat secaraterpisah berdasarkan jenis kelamin dan usiaInter-Agency Working Group (<strong>IAWG</strong>) on theRole of Community Involvement in AdolescentSexual and Reproductive Health, December2007. http://www.unfpa.org/upload/lib_pub_file/781_filename_iawg_ci.pdfAdolescent Friendly Health Services: Agendafor Change. WHO,WHO/FCH/CAH/02.14.http://whqlibdoc.who.int/hq/2003/WHO_FCH_CAH_02.14.pdfSenderowitz J, Solter C and Hainsworth G.Clinic Assessment of Youth Friendly Services: Atool for Assessing and Improving ReproductiveHealth Services for Youth. PathfinderInternational, 2002. http://www.pathfind.org/site/DocServer/mergedYFStool.pdf?docID=521Adolescent Reproductive and Sexual HealthToolkit for Humanitarian Settings. UNFPAand Save the Children, 2009. http://www.savethechildren.org/programs/health/publications.html6. Bacaan LanjutanCommunity Pathways to Improved AdolescentSexual and Reproductive Health: A conceptualframework and suggested outcome indicators.
Bab 5: Keluarga Berencana111Daftar Isi1. Pendahuluan 1112. Tujuan 1123. Penyusunan program 1123.1 Needs assessment/penilaian kebutuhan 1133.2 Layanan keluarga berencana berkualitas tinggi 1153.3 Logistik kontrasepsi 1153.4 Kesempatan untuk layanan KB 1163.5 Sumber daya manusia 1173.6 Komunikasi, informasi dan edukasi 1173.7 Pelatihan penyedia layanan KB 1173.8 Penyediaan layanan keluarga berencana 1193.9 Metode keluarga berencana 1213.10 Keluarga berencana pasca melahirkan 1333.11 Keluarga berencana untuk ODHA 1343.12 Infertilitas 1343.13 Keterlibatan laki-laki dalam program keluarga berencana 1353.14 Advokasi 1354. Pertimbangan Hak Asasi Manusia dan Hukum 1364.1 Standar hak asasi manusia 1364.2 Tantangan dan Kesempatan 1365. Monitoring 1376. Bacaan Lanjutan 1385BABLIMAKeluargaBerencanaSemua orang memiliki hak untuk layanandan informasi Keluarga Berencana1 PendahuluanKeluarga Berencana (KB) memungkinkan individu dan pasangan-pasangan untukmengantisipasi dan memperoleh jumlah anak yang mereka inginkan dan mengatur waktukelahiran anak. Ini dapat dicapai dengan penggunaaan metode kontrasepsi dan pengobataninfertilitas secara sukarela. Kemampuan perempuan untuk menentukan jarak dan membatasikehamilannya akan memberikan dampak langsung terhadap kesehatan dan kesejahteraannyasekaligus terhadap hasil akhir dari setiap kehamilan.Pemakaian metode KB berpotensi untuk menghindari 32% dari semua kematian ibu danhampir 10% kematian anak, sekaligus menurunkan angka kemiskinan dan kelaparan.
112KeluargaBerencanaSelain itu, penggunaan metode KB berperanterhadap pemberdayaan perempuan,pendidikan dan stabilitas ekonomi. Terkaitdengan risiko kesehatan yang berhubungandengan kehamilan, infeksi menular seksual(IMS) termasuk human immunodeficiencyvirus (HIV), dan aborsi tak aman, seks tanpapelindung dan seks tidak aman merupakanfaktor risiko kedua untuk kecacatan dankematian di masyarakat-masyarakattermiskin di dunia. Metode KB merupakancara yang aman, efektif dan murah untukdisediakan.2. TujuanTujuan bab ini adalah untuk:• Memberikan petunjuk untuk paramanajer program kesehatan reproduksidan penyedia layanan kesehatanreproduksi terkait dengan kebutuhan,metode, efektivitas dan kesesuaianlayanan KB di situasi darurat;• Menggambarkan faktor-faktor yangdiperlukan dalam menyediakan layananKB, termasuk needs assessment,koordinasi, perencanaan, pelaksanaan,monitoring dan pengkajian.3. Penyusunan programPopulasi yang terdampak, baik laki-lakimaupun perempuan, harus terlibat dalamsemua aspek penyusunan program KB,termasuk kesukarelaan dan pilihan. Parapemimpin agama dan tokoh masyarakatjuga harus dilibatkan untuk memastikanbahwa layanan yang diberikan sesuaidengan budaya setempat. Situasi didaerah yang terkena dampak bencana atausituasi negara asalnya merupakan faktor yangpenting dan akan mempengaruhi harapan,persepsi kebutuhan dan permintaan akanlayanan keluarga berencana. Undang-undang,infrastruktur, nilai-nilai agama dan etika,latar belakang budaya dan kompetensi sertaketerampilan penyedia layanan kesehatan darinegara yang saat ini ditempati juga mempunyaipengaruh penting terhadap layanan yang dapatditawarkan.Pada permulaan respon bencana, beberapaperempuan mungkin akan berusaha untukmelanjutkan metode kontrasepsi yang biasamereka gunakan sebelum krisis atau bencanaterjadi. Meskipun program KB komprehensifbukan merupakan bagian dari Paket PelayananAwal Minimum (PPAM), sangatlah pentinguntuk membuat metode kontrasepsi dasartersedia guna memenuhi permintaan paraperempuan untuk melanjutkan KB mereka.Kondom harus tersedia sejak awal responbencana untuk mencegah penularan IMS,termasuk HIV, dan kehamilan yang tidakdiinginkan (lihat Bab 2: Paket Pelayanan AwalMinimum (PPAM)).Segera setelah situasi stabil, perempuan (danpasangan mereka) mungkin ingin memulai,mengganti atau menghentikan suatu metodekontrasepsi. Konseling KB harus dilakukansebelum suatu metode KB diberikankepada mereka dan harus secara realistismencerminkan metode yang ada karenalayanan KB lengkap mungkin belum tersediahingga tahap selanjutnya dari program.Setiap klien KB memiliki hak atas kerahasiaandan privasi serta untuk secara sukarelamemilih suatu metode KB. Metode kontrasepsiumumnya digunakan oleh perempuan tetapilaki-laki seringkali merupakan pengambilkeputusan dalam keluarga. Oleh karena
Bab 5: Keluarga Berencana113itu, para laki-laki tersebut harus menerimainformasi yang tepat dan didorong untukmengambil peran aktif dalam prosespengambilan keputusan KB. Keterlibatan aktifini akan memastikan bahwa tanggung jawabbersama melekat pada pengambilan keputusanber-KB dan akan memaksimalkan penerimaanprogram di masyarakat. Pengecualian tentunyaakan diterapkan jika keterlibatan laki-laki malahakan membahayakan keamanan pasanganperempuannya.Protokol yang akan digunakan untukmenangani layanan KB di daerah ataunegara asal mungkin berbeda dengan yangdigunakan di negara yang saat ini ditempatipopulasi terdampak tersebut. Protokol yangditerapkan di daerah yang ditempati harusdiikuti, meskipun sejumlah negosiasi, denganmempertimbangkan standar internasional,mungkin perlu dilakukan jika terdapatperbedaan-perbedaan.3.1 Needs Assessment/penilaiankebutuhanDengan berkoordinasi dengan pelakukesehatan lain melalui mekanisme clusterkesehatan, mengumpulkan informasi latarbelakang tentang kesehatan reproduksi daripopulasi yang terkena dampak. Sumbersumberuntuk informasi ini mencakupKementrian <strong>Kesehatan</strong> (Kemenkes), UNAIDS,UNFPA, WHO, pemuka agama dan tokohmasyarakat dan lembaga-lembaga pemerintahdan non pemerintah yang bekerja di bidangkesehatan reproduksi dan KB. Kantor pusatatau kantor regional lembaga-lembaga tersebutdapat membantu anda untuk memperolehinformasi ini.Lakukan suatu kajian terhadap lembagalembagadan/atau program-program KBnasional, multilateral atau bilateral yangsudah ada sebelum terjadi krisis atau dinegara asal untuk kasus pengungsian, untukmencari kesempatan kerjasama dan untukmengidentifikasi perbedaan protokol yang perludipecahkan. Setiap layanan yang disediakanharus tersedia baik untuk populasi pengungsimaupun masyarakat ditempati/tuan rumah.Untuk memahami kebutuhan dan permintaanKB di kalangan populasi terdampak, andaharus:• Menyelidiki kepercayaan serta kebudayaanmasyarakat mereka dan sikap merekaterhadap kontrasepsi• Menilai kompetensi penyedia layananpotensial untuk menyediakan kontrasepsi,termasuk metode-metode tradisional• Mengumpulkan informasi mengenaiprevalensi kontrasepsi berdasarkan metode• Melakukan verifikasi ketersediaan supplydan kesinambungan suply• Menentukan ketersediaan dan fungsi darifasilitas yang adaLarangan, keyakinan agama atau penolakanuntuk mengakui hak reproduksi perempuanmungkin akan memicu pertentangan terhadapkeluarga berencana. Carilah dukungan darimasyarakat dan tokoh masyarakat sertapemimpin agama untuk kampanye Komunikasi,Informasi dan Edukasi yang menekankanpada penjarangan kelahiran, kehamilandan persalinan yang aman serta kesehatanperempuan. Libatkan juga anggota masyarakat(pria, wanita dan remaja) dan tokoh masyarakatdalam menyusun layanan KB. Tanpa dukunganmereka, program layanan KB akan menghadapirisiko kecaman dari masyarakat.Lakukan diskusi dengan kaum laki-laki,perempuan (termasuk para tokoh, penyediapengobatan tradisional, dukun bayi),remaja dan organisasi setempat untukmemperoleh saran mengenai lokasi tempatpenyelenggaraan layanan, waktu layanan difasilitas kesehatan dan tingkat privasi dankerahasiaan yang diperlukan untuk memastikanpenggunaan layanan secara maksimal dandapat diterima. Diskusi dapat dilakukan untuklaki-laki secara terpisah dari para perempuan,tergantung pada budaya dan norma-normalokal (yaitu kelompok fokus yang terdiri dari
114Pil Kontrasepsi Darurat merupakan suatumetode back-up untuk kontrasepsidarurat yang dapat digunakan olehperempuan dalam waktu lima hari pertamasetelah hubungan seks tanpa pelindunguntuk mencegah kehamilan yang tidakdiinginkan. Penyedia layanan KB harusmengetahui bahwa kontrasepsi darurat tidakmenyebabkan aborsi. Kontrasepsi daruratmencegah ovulasi dan tidak efektif jikaproses pembuahan telah terjadi. Kontrasepsidarurat tidak mempengaruhi kehamilan yangsudah ada.* (Lihat juga paragraf 3.9.5 dibawah dan Bab 2, paragraf 3.2.3.)* Emergency Contraception, Fact sheet No244, WHO, Direvisi bulan Oktober 2005.kelompok perempuan lokal).Manajer program dan penyedia layanankesehatan reproduksi juga harus mengenalperaturan perundang-undangan nasionalserta kebijakan-kebijakan di negara tempatmereka bekerja terkait dengan isu-isu keluargaberencana di bawah ini:• Bagaimana undang-undang dankebijakan mengenai akses ke informasikeluarga berencana dan layanan keluargaberencana?• Apakah terdapat undang-undang ataukebijakan terkait akses universal keinformasi dan layanan KB?• Apakah terdapat undang-undang ataukebijakan yang membatasi akses untukorang-orang tertentu (remaja, perempuanyang belum menikah, dll.) terhadapinformasi atau layanan KB?• Apakah terdapat undang-undang ataukebijakan terkait penyediaan pil kontrasepsidarurat? Bagaimana kontrasepsi daruratdisediakan bagi perempuan?• Apakah terdapat persyaratan terkaitpernikahan, persetujuan orang tua, atauwali untuk pemberian informasi dan layananKB untuk remaja? Apakah kapasitasdan kepentingan terbaik para remajaKotak 21: Keluarga Berencana Berkualitas TinggiKB dengan kualitas tinggi berarti bahwa:• Layanan bersifat nyaman, mudah diakses dan dapat diterima oleh klien• Kerahasiaan informasi dan privasi fisik dipastikan terjaga.• Penyedia layanan adalah staf terlatih dan kompeten untuk memberikan konseling yang sesuaikepada klien dan menyediakan waktu yang cukup untuk konseling.• Penyedia layanan memiliki keterampilan teknis yang diperlukan dan memiliki akses kepanduan dan protokol pemberian layanan serta suply komoditi KB yang berkesinambungan.• Serangkaian metode KB tersedia.• Kebutuhan klien dinilai.• Pilihan berdasarkan informasi dipastikan: informasi lengkap dan akurat mengenai metodeyang tersedia ditawarkan.• Konseling spesifik untuk setiap metode dilakukan.• Standar yang disarankan dalam protokol nasional atau internasional selalu dipatuhi.• Klien diberi persediaan lanjutan untuk pilihan metode mereka tepat waktu, penanganankomplikasi terjamin dan ketika klien ingin mengganti metodenya, pilihan-pilihan alternatifditawarkan.• Suatu sistem logistik diterapkan untuk memastikan persediaan komoditi KB yangberkesinambungan
Bab 5: Keluarga Berencana115dipertimbangkan dalam undang-undangatau kebijakan yang mengatur akses remajake informasi dan layanan KB?• Apakah terdapat persyaratan untukmemperoleh persetujuan pasangan ataupersyaratan status lain (usia, jumlah anak)untuk perempuan yang akan menjalanisterilisasi atau mengakses jenis layanan KBlain?membuat keputusan berdasarkan informasi,menyediakan serangkaian metode yang bisadipilih, prosedur yang aman dan layanan yangberkesinambungan. Penyedia layanan harusmemberikan informasi yang akurat dan lengkapkepada klien sehingga baik perempuanmaupun laki-laki yang datang padanya dapatdengan sukarela memilih metode yang cocokdengan kebutuhan mereka.3.2 Layanan Keluarga BerencanaBerkualitas TinggiLayanan KB berkualitas tinggi dapatmemenuhi kebutuhan perorangan danpasangan-pasangan pada setiap tahapankehidupan reproduksi mereka denganmemberi kesempatan pada mereka untuk3.3 Logistik KontrasepsiPada awal diberikannya bantuan kemanusiaan,pastikan bahwa penyedia layanan dapatmemenuhi permintaan akan kelanjutankontrasepsi. Metode-metode kontrasepsi dasartermasuk di dalam RH kit antar lembagaKotak 22: Langkah-Langkah Dasar Penanganan Stok Kontrasepsi• Pilih metode kontrasepsi. Dasar pemilihan metode-metode yang akan disediakan adalah:pemakaian kontrasepsi di masa lalu pada komunitas sasaran dan pengguna yang masihmemakai metode tersebut, keterampilan penyedia layanan, praktik lokal, hukum dan budayasetempat serta kesempatan untuk menawarkan pilihan kepada klien.• Hitung jumlah yang harus dibeli. Estimasi awal biasanya didasarkan pada data Kemenkesdan selanjutnya didasarkan pada data yang diperoleh dari populasi pengungsi. Kaji ulangprogram dan rencana pengadaan barang secara teratur sehingga jumlahnya dapat disesuaikanuntuk mencerminkan kebutuhan populasi yang mungkin berubah cepat dalam hal ukuran dankomposisinya.• Buat sistem pencatatan. Buat sebuah sistem yang mengumpulkan data logistik dari tempattempatpenyediaan layanan dan buatlah laporan bulanan atau triwulanan ke lembaga yangbertanggung jawab untuk supply ulang. Data yang dikumpulkan dan dilaporkan harusmencakup: Stok yang ada saat ini di fasilitas KB Produk yang hilang, rusak atau kadaluarsa Konsumsi (angka konsumsi untuk setiap produk)• Buat prosedur manajemen logistik. Buat prosedur-prosedur untuk mengatur pengadaandan kontrol inventaris kontrasepsi secara efisien (penyimpanan, transportasi dan distribusi).Pelaporan yang teratur dan jadwal distribusi merupakan komponen penting dalam prosedurprosedurtersebut. Tanpa informasi yang tepat waktu mengenai jumlah persediaan danjumlah konsumsi, pendistribusian jumlah kontrasepsi yang memadai ke penyedia layanan KBmenjadi agak sulit. Hindari adanya persediaan yang berlebihan atau kekurangan stok denganpengaturan logistik yang seksama. Tunjuk seorang supervisor (dengan satu ‘orang kedua’)yang bertugas untuk melaksanakan tugas-tugas spesifik di atas.Contoh formulir pencatatan dan pelaporan dapat ditemukan dalam buku-buku rujukan di bagianBacaan Lebih Lanjut.
116(lihat Bab 2: PPAM, paragraf 3.5, hal. 46).Segera setelah PPAM dilaksanakan, klienharus memiliki akses ke konseling dan layananKB dan diberikan metode kontrasepsi yangtelah dipilihnya. Stok kontrasepsi tambahandan kisaran metode yang lebih luas untukprogram KB komprehensif harus dipesan.Sesegera mungkin, beralihlah dari memesanRH kit ke suatu sistem logistik terpadu, yangdidasarkan pada permintaan klien, untukmemastikan ketersediaan berkelanjutan dariberbagai metode dan menghindari terbuangnyakontrasepsi. Latih atau rekrutlah staf denganketerampilan mengelola rantai suply untukmemastikan pengiriman pesanan yang tepatwaktu dan menghindari kekosongan stok.Teliti jalur supply lokal dan jika jalur tersebuttidak memadai, supply harus diperoleh melaluipemasok resmi atau dengan dukungan dariUNFPA, UNHCR atau WHO. Lembagalembagaini dapat memfasilitasi pembeliankontrasepsi berkualitas baik dalam kuantitasbesar dengan harga murah untuk menghindarikehabisan stok. Tempatkan supply sedekatmungkin dengan populasi terdampak.3.4 Kesempatan untuk Layanan KBRancanglah layanan KB sehingga mudahdiakses dan nyaman. Lakukan layananKB di pusat kesehatan masyarakat, poskesehatan dan melalui jalur distribusi berbasismasyarakat. Beberapa kelompok sepertiremaja (lihat Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong>Remaja, paragraf 3.3) dan perempuanyang belum menikah mungkin memerlukanpertimbangan khusus agar mereka merasanyaman menggunakan layanan dan terhindardari risiko stigmatisasi oleh masyarakat.Ketersediaan kontrasepsi di tempat-tempatkonsultasi merupakan hal yang sangat penting:jangan membuat layanan yang mengharuskanklien untuk memperoleh metode KB tertentudi apotik atau lokasi lain. Perkecualian adalahuntuk metode-metode yang memerlukanprosedur pembedahan yang tidak tersedia ditempat layanan konsultasi (misalnya sterilisasisukarela). Terapkan suatu sistem rujukan untukklien-klien yang memilih KB yang memerlukanprosedur pembedahan.Integrasikan konseling dan metode KBke dalam perawatan aborsi aman (SAC/Safe Abortion Care), perawatan pascaaborsi (PAC/Post Abortion Care), IMS, HIV,perawatan antenatal dan layanan masa nifasuntuk memberikan kesempatan pada klienyang mungkin tidak terjangkau jika layananlayanantersebut tidak digabungkan.Untuk memastikan adanya integrasi KBke dalam layanan-layanan yang lebihkomprehensif, para petugas kesehatanreproduksi, manajer program dan penyedialayanan KB harus menerapkan petunjuk berikutini:• Pastikan bahwa informasi KB diberikanselama konseling layanan aborsi aman ataulayanan pasca aborsi sebelum prosedurapapun dilakukan dan jika klien tertarik,pilihan metode KBnya harus tersedia dalamkonseling pasca prosedur.• Ketika seorang perempuan, laki-laki atauremaja datang untuk mendapat perawatandan pengobatan IMS, termasuk HIV,tanyakan apakah ia menggunakan KB atautidak, berikan konseling mengenai metodemetodespesifik dan sediakan metodeyang dipilihnya. Layanan kontrasepsi untuklaki-laki masih terbatas pada kondom dansterilisasi sukarela, tetapi mereka juga dapatterlibat dalam pemilihan metode KB lainbersama pasangan mereka.• Ketika seorang perempuan atau remajaputri datang untuk memeriksa kehamilan,tanya apakah ia menggunakan metodeKB sebelum hamil dan apakah ia inginmelanjutkan metode tersebut atau memulaimetode KB baru setelah melahirkan.• Ketika seorang perempuan datang untukmendapatkan layanan nifas, tanyakanapakah ia menggunakan metode KB atautidak, lalu lakukan konseling berdasarkankebutuhannya.
Bab 5: Keluarga Berencana1173.5 Sumber Daya Manusia• Aturlah suatu sistem supervisi layanan KBdengan seorang perawat, bidan atau dokteryang memiliki pengalaman manajemen.• Identifikasikan dan rekrut anggotamasyarakat yang terdampak atau staf lokaldari masyarakat setempat yang memilikiketerampilan dan pengalaman untukmemberikan layanan KB berkualitas.• Pastikan adanya supervisi dan pelatihanpetugas lapangan untuk melaksanakanpendistribusian berbasis masyarakat.Masukkan hal-hal berikut ke dalampelatihan petugas lapangan: cara mengenalimasalah-masalah medis yang harus dirujuk,keterampilan untuk menindaklanjuti klien,dan bagaimana cara menangani sikapdan keyakinan terhadap KB. Ciptakankesadaran di kalangan masyarakat bahwapara petugas lapangan ini berada dibawah supervisi perawat atau dokter danklien dapat menemui perawat atau doktertersebut jika membutuhkan layanan klinisatau konseling.Seperti halnya semua layanan kesehatanreproduksi, semua orang yang terlibatdalam pemberian layanan KB harusmenghormati pendapat dan pilihan klien.Untuk memastikan penggunaan kontrasepsiyang berkesinambungan dan meningkatkanpenerimaan layanan KB, penyedia layananharus berjenis kelamin sama dengan klien danmemiliki latar belakang budaya yang samadengan klien, serta memiliki keterampilanberkomunikasi yang kuat. Untuk memastikanadanya dukungan administratif, teknis danrujukan, harus ada koordinasi dan kerjasamadi dalam mekanisme koordinasi clusterkesehatan, program KB nasional dan denganLSM-LSM serta lembaga-lembaga PBB yangterlibat dalam keluarga berencana. Kerjasamasemacam ini juga akan meningkatkankesinambungan program KB tersebut.3.6 Komunikasi, Informasi danEdukasi (KIE)Konseling klien merupakan bagian takterpisahkan dari layanan KB. Bahan-bahaninformasi, edukasi dan komunikasi yangsesuai dan dapat diterima secara budayaakan membantu orang-perseorangan danpara pasangan dalam membuat pilihankontrasepsi. Informasi tersebut harusmencakup keuntungan dan keterbatasan darimetode-metode KB, penjelasan mengenaipemakaian yang benar dan metode daruratseandainya terjadi kegagalan. Selain itu,bahan-bahan bacaan dengan gambar dancontoh-contoh kontrasepsi untuk diperlihatkanpada klien juga sangat membantu, khususnyadi tempat-tempat dimana tingkat melekhuruf masih rendah. Pada saat program KBmeluas, pastikan bahwa materi KIE diadaptasiuntuk meningkatkan kualitas layanan yangdisediakan. Contoh-contoh materi KIEdiberikan dalam CD-ROM yang menyertaipedoman ini. Buatlah versi KIE dalam bahasasetempat atau buatlah materi dan modelsendiri sesuai dengan situasi setempat.3.7 Pelatihan Penyedia Layanan KBSemua staf yang memberikan layanan KBharus menerima pelatihan yang memadaitentang metode-metode kontrasepsi dankonseling seperti yang tercantum dalamdaftar di bawah ini. Pelatihan harus ditambahdengan penyegaran secara berkala. Pada saatprogram KB meluas, pelatihan magang danpraktik di bawah supervisi merupakan bagianpenting untuk memastikan adanya kinerjayang berkualitas tinggi. Alat bantu dan sumberdaya untuk melatih penyedia layanan diberikandalam CD-ROM.Unsur-unsur dari program pelatihan penyedialayanan KB terdiri dari:1. Kompetensi teknik (3.7.1)2. Keterampilan komunikasi dan konseling(3.7.2).
1183. Keterampilan administratif (3.7.3)3.7.1 Kompetensi TeknikPetugas penyedia layanan harus memilikipengetahuan mengenai hal-hal berikut:• Gambaran metode-metode, termasukcara penggunaan metode secara benar,keuntungan dan kerugian metode,serta efektivitas metode (lihat Tabel 11:Membandingkan Metode Hormonal Oraldan Aplikasi Lokal, Hal. 123)• Cara kerja, efek samping dan penangananefek samping, komplikasi, tanda-tandabahaya.• Instruksi untuk penggunaan atau carapemakaian• Persyaratan medis dan interaksi obat.• Keterampilan teknis terkait denganpemberian setiap metode KB, misalnyapencegahan infeksi, pemasangan danpelepasan alat KB dalam rahim (IUD) ataususuk hormonal.• Follow up dan persyaratan supply ulangtermasuk memesan supply• Dokumentasi dan pencatatan• Rujukan berdasarkan pengambilankeputusan klinisUntuk metode-metode yang memerlukanketerampilan teknis khusus seperti kontrasepsisuntik, susuk, IUD, sterilisasi sukarela lakilakidan perempuan, dan pemasangandiafragma, penyedia layanan perlu mengikutipraktik langsung pemberian metode di bawahsupervisi ketat dan mempunyai pengalamankonseling untuk metode-metode semacam itu.3.7.2 Keterampilan Komunikasi danKonselingDalam komponen pelatihan ini, penyedialayanan KB akan memperoleh keterampilanketerampilanberikut ini:• Sikap tidak menghakimi terhadap pemakaikontrasepsi dan non-pemakai kontrasepsidengan menghormati pilihan mereka danmenjaga martabat, privasi dan kerahasiaanklien.• Menanggapi rumor dan kesalahpahamandengan bijaksana dan berdasarkan buktibukti• Kepekaan terhadap kebutuhan kelompokkelompokkhusus (misalnya remaja, orangorangcacat, ODHA)• Teknik-teknik yang sensitif terhadapbudaya, tanpa prasangka;Kotak 23: Daftar Periksa untuk Menyelenggarakan Layanan KB * Penilaian sikap dari berbagai kelompok telah dilakukan Prevalensi kontrasepsi negara asal (atau negara yang bersangkutan) Kontrasepsi disediakan dan sistem logistik berjalan Sistem pencatatan KB berjalan Keterlibatan aktif pengguna layanan KB Keterlibatan laki-laki, perempuan dan tokoh masyarakat setempat Lokasi layanan KB dibangun dengan partisipasi dari populasi terdampak Penyedia layanan KB dilatih untuk memberikan layanan KB sesuai dengan yang didefinisikanoleh otoritas nasional*Beberapa di antara tugas-tugas ini harus dilakukan secara bersamaan.
Bab 5: Keluarga Berencana119• Teknik-teknik komunikasi seperti dialoginteraktif terbuka dengan klien, mendorongklien untuk berbicara, mendengarkan secaraaktif, mengklarifikasi, meminta klien untukmengungkapkan kembali pemahamanmereka, memahami perasaan klien,merangkum diskusi.• Mendokumentasikan metode yang dipilihMelatih penyedia layanan untukmengembangkan keterampilan komunikasidalam melakukan konseling dalam jangkawaktu terbatas. Penyedia layanan harus dilatihatau mendapatkan informasi terbaru untukpenggunaan bahan edukasi dan mempelajaricara mengidentifikasi klien dengan kebutuhankhusus seperti remaja, mereka yang berisikotinggi terkena IMS, termasuk HIV, perempuanyang tengah menyusui, dll. Permainan peranakan meningkatkan kompetensi penyedialayanan kesehatan untuk menghadapi kasuskasusyang berbeda.3.7.3 Keterampilan AdministratifKeterampilan administratif mencakuppenyimpanan catatan, pengendalian inventaris,dan pengawasan distributor berbasismasyarakat. Tekankan pada keterampilanketerampilanyang diperlukan untuk melakukantugas-tugas ini, mengapa keterampilan inipenting, dan bagaimana serta kapan tugastugastersebut harus dikerjakan.3.8 Penyediaan Layanan KeluargaBerencanaKonsultasi Keluarga BerencanaKontak pertama pertama antara penyedia danklien melibatkan:• Pendaftaran dan pencatatan riwayatkesehatan reproduksi dan riwayat medis• Pemeriksaan fisik (jika diindikasikandari riwayat) yang mungkin mencakuppemeriksaan panggul (misalnya untukmemeriksa perdarahan dari vagina yangtidak jelas penyebabnya)• Konseling mengenai metode kontrasepsiyang tersedia dan pilihan klien denganmempertimbangkan risiko IMS/HIV danriwayat medis• Menyediakan metode kontrasepsipilihan dan penjelasan mengenai carapenggunaannya:• Lakukan konseling mengenai pemakaiankontrasepsi yang benar kepada klien,termasuk cara penggunaannya dan apayang harus dilakukan apabila lupa minumdan tempat untuk mengakses kontrasepsidarurat jika diperlukan. Selain itu, jelaskankemungkinan efek samping dan yakinkankembali klien bahwa ia dapat kembalike fasilitas kesehatan kapan saja untukPerlindungan GandaBanyak orang yang aktif secara seksualmembutuhkan perlindungan ganda:perlindungan terhadap kehamilan yangtidak diinginkan dan terhadap IMS termasukHIV. Kontrasepsi yang dapat memberikanpencegahan kehamilan terbaik tidak dapatmelindungi terhadap IMS. Oleh karena itu,pemakaian kondom secara bersamaandengan alat kontrasepsi lain untukpencegahan penyakit direkomendasikan.Kondom yang digunakan tersendiri jugadapat melindungi terhadap IMS dankehamilan jika digunakan secara benar dankonsisten tetapi mempunyai risiko kehamilanyang lebih tinggi dibandingkan denganpenggunaan kondom bersama-sama denganmetode kontrasepsi lain.penanganan efek samping atau untukmengganti metode KB.• Menjadwalkan kunjungan lanjutan ataukunjungan oleh petugas lapangan:• Berikan tanggal kunjungan ulang kepadapengguna KB baru. Kunjungan lanjutansemacam ini akan memberikan kesempatankepada klien untuk bertanya mengenaipenggunaan kontrasepsi dan efeksamping yang mungkin telah dialaminya.
120Pada beberapa metode KB seperti pil,kondom dan suntik, klien harus memilikikontak berulang dengan penyedia layanandistribusi berbasis masyarakat atauperawat untuk memperoleh kontrasepsi.Ketika pengguna telah terbiasa dengansuatu metode, kunjungan lanjutan dapatditentukan sendiri oleh pengguna. Seseringapapun frekuensi kunjungan lanjutan, klienharus diyakinkan mengenai akses segerajika ia mengalami kesulitan. Ketika mengaturkunjungan lanjutan, penyedia layanan KBharus peka terhadap kemampuan membacaklien dan menggunakan alat bantu yangsesuai untuk memastikan bahwa informasiyang disampaikan dipahami oleh klien.• Mendokumentasi kunjungan denganmenggunakan materi pengumpulan datastandar dan catatan pasien.Mungkin protokol nasional, alat bantu bekerjaatau check list/daftar tilik mungkin tersedia.Pastikan kebenaran teknis dan kesesuaiandengan standard internasional.Diagnosa kehamilanDiagnosa kehamilan sangat penting karenaseorang penyedia layanan KB tidak bolehmemberikan metode KB kepada klien yangsedang hamil. Kemampuan untuk mendiagnosakehamilan fase awal akan bervariasi tergantungGambar 4: Daftar Periksa untuk Menyisihkan Kemungkinan Kehamilan DiniTanyakan pertanyaan 1-6 kepada klien. Ketika klien menjawab ya untuk pertanyaan manapun,berhenti dan ikuti instruksi.TIDAKTIDAK1. Apakah anda pernah melahirkan kurang dari 6 bulan yang lalu,apakah anda memberi ASI secara eksklusif atau hampir eksklusif,dan apakah anda belum mengalami menstruasi sejak melahirkan?2. Apakah anda tidak melakukan hubungan seksual sejakmenstruasi terakhir anda atau sejak melahirkan?TIDAK 3. Apakah anda melahirkan dalam waktu 4 minggu terakhir? YAYAYATIDAKTIDAKTIDAK4. Apakah menstruasi terakhir anda dimulai dalam waktu 7 hariterakhir (atau dalam 12 hari terakhir jika anda berencana untukmemakai IUD)?5. Apakah anda pernah keguguran atau abortus dalam 7 hariterakhir (atau dalam 12 hari terakhir jika anda berencana untukmemakai IUD)?6. Apakah anda sedang menggunakan suatu metode kontrasepsiyang bisa diandalkan secara konsisten dan benar?YAYAYAJika klien menjawab tidak untuk semuapertanyaan, kehamilan tidak dapatdisingkirkan. Gunakan tes kehamilan untukmenyingkirkan kemungkinan hamil atauklien harus menunggu sampai mengalamimenstruasi sebelum mulai metode KBpilihannyaJika klien menjawab ya pada setidaknyasatu pertanyaan dan ia bebas dari tandadan gejala kehamilan, berikan metode KByang diinginkan kepada klien.
Bab 5: Keluarga Berencana121Kotak 24: Pertimbangan Kontrasepsi untuk Remaja• Meskipun perempuan muda seringkali kurang toleran terhadap efek samping, konselingakan membantu para remaja untuk mengetahui apa yang mungkin akan dihadapi dan akanmengurangi kemungkinan mereka menghentikan metode KB yang digunakannya.• Remaja yang belum menikah mungkin memiliki risiko tertular IMS dan HIV yang lebihtinggi. Beri mereka konseling mengenai strategi perlindungan ganda untuk mengurangirisiko infeksi IMS.• Remaja perempuan mungkin kurang memiliki kendali dibandingkan dengan perempuanyang lebih tua dalam hal berhubungan seks dan pemakaian kontrasepsi. Kondisi ini bisameningkatkan kebutuhan mereka akan kontrasepsi darurat. Lakukan konseling kepadasemua remaja yang mencari kontrasepsi darurat dalam metode KB dan berikan pilihankepada mereka untuk membawa kontrasepsi darurat cadangan ke rumah.• Perempuan yang usianya masih muda lebih menyukai metode yang dapat mereka gunakantanpa diketahui orang lain (seperti kontrasepsi suntik).• Karena terdapat banyak hambatan bagi remaja untuk mengakses layanan di fasilitaskesehatan, distribusi berbasis masyarakat juga harus menargetkan remaja.Untuk informasi lebih lanjut, lihat Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja.pada sumber daya dan kondisi. Tes kehamilanyang dapat diandalkan akan sangat bergunatetapi mungkin tidak tersedia. Pemeriksaanpanggul, jika dilakukan oleh penyedia layananyang terampil, akan memberikan hasil yangdapat diandalkan dalam rentang waktu 8-10minggu sejak hari pertama periode menstruasiterakhir. Jika tak satupun dari kedua pilihantersebut dapat dilakukan, daftar periksa dihalaman berikut ini dapat digunakan olehpenyedia layanan untuk meyakinkan bahwaklien tidak sedang hamil.3.9 Metode Keluarga BerencanaPenyedia layanan KB harus mampumenjelaskan karakteristik setiap metodeKB, bagaimana cara penggunaannya,efektivitasnya, keamanan dan efeksampingnya. Mereka harus tahu bagaimanametode tersebut mempengaruhi penularanIMS dan HIV, kecocokannya untuk klien yangmemiliki kebutuhan khusus (seperti remaja,klien dengan AIDS dan ibu menyusui) sertalamanya waktu antara penghentian metode KBdan kembalinya kesuburan normal. Pastikanbahwa penyedia memiliki akses ke informasiini untuk semua metode KB yang tersediadi tempatnya dan mampu menggunakaninformasi itu sesuai dengan tujuan reproduksidari setiap klien.3.9.1 Metode KesuburanPemakaian metode kesuburan yang efektifmengharuskan perempuan mengetahuicara mengidentifikasi kapan masa suburdalam siklus menstruasinya dimulai danberakhir. Metode ini mencakup metode yangbergantung pada gejala-gejala kesuburan,seperti mengikuti suhu tubuh basal atausekresi serviks harian (Metode dua hari) ataumetode yang didasarkan pada kalender yangbergantung pada pencatatan hari-hari dalamsiklus menstruasi (Metode Hari Standar).Pemakaian metode ini mengharuskan adanyakerjasama dari pasangan. Metode kesuburancocok, khususnya, untuk orang-orang yangtidak ingin menggunakan metode-metode lainkarena alasan medis atau alasan keagamaanatau keyakinan pribadi. Penyedia layanan harusmemberitahukan kepada pasangan bahwametode ini tidak melindungi mereka dari IMS,termasuk infeksi HIV, dan karena efektivitasnya
122yang rendah maka metode ini mungkin tidakcocok jika kehamilan akan merupakan suaturisiko yang tak bisa diterima untuk kesehatanibu.3.9.2 Kontrasepsi HormonalKontrasepsi hormonal mengandungprogestogen saja atau dikombinasikan denganestrogen untuk mencegah seorang perempuanberovulasi. Kontrasepsi ini mudah diperoleh,sangat efektif dan mudah digunakan. Terdapatbeberapa cara pemberian (dengan ditelan,disuntikkan, susuk, skin patch/ditempelpada kulit, dll.) yang dibahas dalam Tabel11 sampai 13. Ketika seorang perempuanmemilih metode hormonal, ia harus mendapatkonseling mengenai pemakaian kontrasepsiyang benar, apa yang perlu dilakukan jikaada dosis yang terlewat dan efek sampingyang mungkin ditemui seperti perubahandalam pola perdarahan menstruasi. Konselingyang suportif dan bersifat menenangkan danmeyakinkan selama kunjungan lanjutan akanmembantu klien untuk menggunakan metodeini dengan benar dan mentoleransi efeksamping yang sering terjadi.Tabel 11. Membandingkan Metode Hormonal yang DiberikanSecara Oral dan Diaplikasikan Secara LokalKarakteristikKontrasepsioral kombinasi(COC, “pil”)Pil dikonsumsisecara oralKontrasepsiProgestogen saja(POP, “mini pill)Pil dikonsumsisecara oral. Amanuntuk ibu menyusuidan bayinya.Patch kombinasiRing vaginakombinasiMetodepenggunaanPatch digunakan dilengan bagian luaratas, di punggung,perut atau bokong– tidak di payudaraRing dimasukkanke dalam vaginaMengandungDosis rendah2 hormon –progestogen danestrogenDosis progestogenyang sangat rendahMelepas 2hormon secaraterus menerus –progestogen danestrogenTerus menerusmelepas 2 hormon– progestogen danestrogenFrekuensipemakaianSetiap hariselama 21 hari,diikuti oleh masaistirahat atau piltanpa hormonselama 7 hariSetiap hari, tidakada masa istirahatantara paketMingguan: patchdiganti setiapminggu selama3 minggu. Tidakmemakai patch diminggu keempatBulanan: ringdibiarkan selama3 minggu dandilepas selamaminggu keempat
Bab 5: Keluarga Berencana123Tabel 11. Membandingkan Metode Hormonal yang DiberikanSecara Oral dan Diaplikasikan Secara LokalKarakteristikEfektivitas(angkakehamilanketikadigunakansecara umum)PolamenstruasiRata-ratawaktu tungguhingga hamilsetelahmenghentikanpenggunaanmetodeKontrasepsioral kombinasi(COC, “pil”)Bergantungpadakemampuanklien untukmeminum satupil setiap hari.Denganpenggunaansecara umum,sekitar 8kehamilan per100 perempuanselama tahunpertamaBiasanyamenstruasitidak teraturuntuk beberapabulan pertamadan kemudianlebih ringan danmenstruasi lebihteraturKontrasepsiProgestogen saja(POP, “mini pill)Bergantung padakemampuan klienuntuk meminumsatu pil setiap haripada waktu yangsama.Menyusui: Sekitar 1kehamilan per 100ibu selama tahunpertama.Tidak menyusui:sekitar 3 sampai 10kehamilan per 100perempuan selamatahun pertamaBiasanya, pada ibumenyusui, pil akanmemperpanjangmasa tidakmenstruasi.Untuk yang tidakmenyusui, kliensering mengalamimenstruasi ataumenstruasi tidakteratur.Patch kombinasiMemerlukanperhatian kliensekali setiapminggu, Angkaefektivitasnyasedang diteliti.Mungkin lebihefektif dari pil.Serupa dengan pil,tetapi menstruasitak teratur lebihsering ditemuipada beberapasiklus pertamadibandingkandengan pil.Ring vaginakombinasiBergantung padakemampuanklien untukmempertahankanring tetap ditempatnyasepanjanghari, tidakmengeluarkannyalebih dari 3jam setiap kalidikeluarkan.Angka efektivitasmasih diteliti.Mungkin lebihefektif daripadapil.Serupa denganpil, tetapimenstruasi takteratur lebihjarang ditemuidibandingkan pil.Tidak ada Tidak ada Tidak ada Tidak adaPrivasiTidak adatanda fisik daripemakaiantetapi oranglain mungkinmenemukanpilnyaTidak ada tandafisik dari pemakaiantetapi oranglain mungkinmenemukan pilnyaPatch mungkinterlihat olehpasangan atauorang lainBeberapapasangan bisamerasakankeberadaan ring
124KarakteristikPertimbanganlainTabel 11. Membandingkan Metode Hormonal yang DiberikanSecara Oral dan Diaplikasikan Secara LokalKontrasepsioral kombinasi(COC, “pil”)Persetujuanlisan ditambahkonseling KBmengenaipenjelasan caramenggunakan pilKontrasepsiProgestogen saja(POP, “mini pill)Persetujuan lisanplus konselingKB mengenaibagaimana caramenggunakan pilPatch kombinasiPersetujuan lisanplus konselingKB mengenaibagaimana caramenggunakanpatch danrotasinya.Ring vaginakombinasiPersetujuan lisanplus konselingKB mengenaibagaimanacara dan kapanmemasang danmelepas ringKeterampilan Terlatih untuk konseling KBpenyedialayananDiadaptasi dari: Family Planning A Global Handbook for Providers. USAID, John’s HopkinsBloomberg School of Public Health, WHO, 2007.Tabel 12: Membandingkan Metode KB SuntikKarakteristik DMPA NET-EN Suntik BulananMetodePenggunaanSuntikan intramuskular (IM)atau subkutan (SK) setiap 3bulanSuntikan IM setiap 2bulanSuntikan IM setiap 1tahunMengandungProgestogen – depotmedroksiprogesteronacetateProgestogen –noretisteron eranthateDua hormon:progestogen danestrogenBatas waktuuntuk mengulangsuntikan agarefektif jika kliendatang terlaluawal atauterlambatSampai 2 minggu terlalucepat atau 4 mingguterlambatSampai 2 mingguterlalu cepat atau 2minggu terlambatSampai 7 hari terlalucepat atau 7 hariterlambatTeknikPenyuntikanSuntikan intramusukular(IM) yang dalam di pinggul,lengan atas atau bokong.Suntikan subkutan (SK)DMPA tersedia dalam spuituniject.Suntikan IM dan SK harusdiberikan sebagaimanadimaksud: jika tidak makatidak akan sepenuhnyaefektifSuntikan IM yangdalam di pinggul,lengan atas ataubokong.Mungkin sedikit lebihnyeri dibandingkanDMPASuntikan IM yangdalam di pinggul,lengan atas, bokongatau paha luar.
Bab 5: Keluarga Berencana125Tabel 12: Membandingkan Metode KB SuntikKarakteristik DMPA NET-EN Suntik BulananPola perdarahanPenambahanberat badan ratarataEfektivitas(angkakehamilan ketikadigunakansecara umum)Rentang waktusampai hamilsetelah berhentisuntikanPertimbanganpertimbanganlainKeterampilanpenyedialayananMenstruasi tidak teraturdan lama pada awalnya,lalu tidak ada menstruasiatau menstruasi jarang.Sekitar 40% penggunatidak mengalami menstruasibulanan setelah 1 tahun.Menstruasi tidak teraturatau lama dalam 6bulan pertama tetapimenstruasi lebihpendek daripadadengan penggunaanDMPA.Setelah 6 bulan, polamenstruasi serupadengan yang ditemuipada kasus DMPA.30% pengguna tidakmengalami perdarahanbulanan setelah 1tahun.Menstruasi tak teratur,sering atau memanjangdalam 3 bulanpertama. Sebagianbesar mengalami polamenstruasi teratursetelah 1 tahun.Sekitar 2 persendari pengguna tidakmengalami perdarahanbulanan setelah 1tahun.1-2 kg per tahun 1-2 kg per tahun 1 kg per tahunSekitar 3 kehamilan per 100klien dalam tahun pertamaRata-rata 10 bulansetelah suntikan terakhirKonseling KB ditambahpersetujuan lisanditambah kartu pengingatuntuk kunjungan suntikanulang dalam 12 mingguSama dengan DMPARata-rata 6 bulansetelah suntikanterakhirKonseling KBditambah persetujuanlisan plus kartupengingat untuksuntikan ulang dalam8 mingguTerlatih dalam konseling KB dan administrasi suntikanDiadaptasi dari: Family Planning A Global Handbook for Providers. USAIDRata-rata 5 bulansetelah suntikanterakhirPersetujuan lisanditambah konselingKB ditambah kartupengingat untukinjeksi ulang dalam 4minggu
126Tabel 13: Membandingkan Susuk KB (Implan)KarakteristikNorplantNorplant Jadelle/Sino-Implant (III)ImplanonMetodePenggunaan6 kapsul disisipkan di bawahkulit2 batang disisipkan dibawah kulit1 batang disisipkan dibawah kulitMengandungProgestogenLevonorgestrel Levonorgestrel EtonogestrelEfektivitas(angkakehamilan dalamtahun pertamapenggunaan)Pola MenstruasiWaktu tunggurata-rata hinggahamil setelahmenghentikanpenggunaanmetodeKehamilan akan terjadihanya pada 5 dari 10.000klien perempuan yangmemakai susukPada klien perempuanberbobot 70-79 kg, metodeini menjadi kurang efektifsetelah 5 tahun pemakaian.Pada perempuan denganbobot > 80 kg, metodemenjadi kurang efektifsetelah 4 tahun pemakaianKehamilan akanterjadi hanya pada5 per 10.000 klienperempuan yangmenggunakan susukPada klien perempuan>80 kg, metodeini menjadi kurangefektif setelah 4 tahunpemakaianDalam beberapa bulan pertama menstruasi lebihringan dan lebih pendek atau menstruasi menjaditidak teratur dan berlangsung lebih dari 8 hari ataumenstruasi jarang atau tidak ada.Setelah sekitar satu tahun menstruasi lebih ringandan lebih pendek, menstruasi tidak teratur dan jarangKehamilan akanterjadi pada hanya5 per 10.000 klienperempuan yangmenggunakan susukBerat badan tidakdiketahui memilikidampak terhadapefektivitas.Tidak ada Tidak ada Tidak adaPengguna implanonlebih mungkinmengalami menstruasiyang jarang atautidak ada menstruasibulanan.KetersediaanSedang dalam masapenarikan. Norplant tidaklagi disisipkan/dipakaiDiharapkan untukmenggantikan Norplantpada tahun 2011Terutama tersedia diEropa dan Asia.Juga telah disetujuipemakaiannya diAmerika Serikat.
Bab 5: Keluarga Berencana127Tabel 13: Membandingkan Susuk KB (Implan)KarakteristikNorplantNorplant Jadelle/Sino-Implant (III)ImplanonPertimbanganlainPengangkatan saja dankonseling tentang metodelain.Persetujuan lisan jikamemberikan metode laindan persetujuan tertulis jikamemberikan susuk lain.Konseling KB,persetujuan lisan dantertulis serta kartupengingat untukkunjungan selanjutnyadalam jangka waktusatu minggu untukmengecek lokasi susukdan membuka perban.Menyediakan kartuefektivitas untuk saatkadaluarsa Jadelledalam 5 tahun atauSino-Implant dalamwaktu 4 tahunKonseling KB,persetujuan lisandan tertulis dan kartupengingat untukkunjungan selanjutnyadalam waktu satuminggu untukmengecek lokasi susukdan membuka perban.Memberikan kartuefektivitas untuk saatkadaluarsa Implanondalam 3 tahunKeterampilanpenyedialayananTerlatih dalam konseling KB dan pemasangan serta pelepasan susuk
1283.9.3 Metode dengan PenghalangMetode kontrasepsi dengan penghalangmencegah kehamilan dengan cara mencegahsperma secara fisik agar tidak memasukiuterus. Metode penghalang yang palingsering digunakan adalah kondom laki-laki danperempuan (lihat tabel 14). Kondom merupakanmetode KB satu-satunya yang melindungiterhadap kehamilan dan IMS. (untuk informasilebih lanjut mengenai kondom, lihat Bab 9:Infeksi Menular Seksual, hal. 169).Metode penghalang lain seperti spermisidadan diafragma mungkin diminta oleh klienyang sudah biasa dengan metode ini. Jikadiminta, setiap upaya harus dilakukanuntuk menyediakan metode ini. Spermisidamerupakan salah satu dari kontrasepsiyang paling tidak efektif ketika digunakansecara tersendiri. Pemakaian spermisidadalam frekuensi tinggi dapat meningkatkankemungkinan tertular HIV pada klien-klienberisiko tinggi seperti pekerja seks komersial.Tabel 14. Membandingkan kondom laki-laki dan kondom perempuanKarakteristik Kondom laki-laki Kondom perempuanCara PemakaianKapandigunakannyaBahanSensasi selamahubungan seksSuara saathubungan seksPelicinRobek atau lepasKondom dipasangkan pada penislaki-laki yang ereksiUkuran pas pada penisSegera sebelum hubungan seksUmumnya terbuat dari lateks(kadang-kadang terbuat dari bahansintetik atau membran hewan*)*Kondom yang dibuat darimembran hewan tidak melindungiterhadap HIVHubungan seks mungkin terasakurang sensitif.Mungkin akan menimbulkan bunyigesekan saat berhubungan seksKlien dapat menambah pelicin:• Hanya yang berbahan dasar airatau silikon• Diberikan di bagian luarkondomCenderung untuk lebih seringrobek dibandingkan dengankondom perempuanDimasukkan ke dalam vaginaperempuanMelapisi vagina secara longgarsehingga tidak menghambat penis.Sampai 8 jam sebelum berhubunganseksSebagian besar terbuat dari lapisansintetik yang tipis (poliuretan atau nitril)Sejumlah model terbuat dari lateks.Kondom yang terbuat dari lapisansintetik akan menghantarkan panassehingga hubungan seks dapat terasasangat sensitif dan alami.Mungkin akan menimbulkan suaragemerisik saat hubungan seks.Klien dapat menambahkan pelicin:• Berbahan dasar air, silikon atauminyak.• Sebelum dimasukkan, beri pelicin dibagian luar kondom• Sebelum dimasukkan, beri pelicin didalam kondom atau pada penisCenderung lebih sering lepasdibandingkan kondom laki-laki
Bab 5: Keluarga Berencana129Tabel 14. Membandingkan kondom laki-laki dan kondom perempuanKarakteristik Kondom laki-laki Kondom perempuanWaktu melepasDaerah yangtertutup kondomPenis harus dikeluarkan darivagina sebelum ereksi melemasMelindungi hampir seluruh penisdan genitalia internal perempuanPenis dapat tetap berada di dalamvagina setelah ereksi melemasLepaskan kondom perempuan sebelumklien perempuan berdiriMelindungi genitalia dalam dan luarperempuan dan dasar penis.Efektivitas (Angkakehamilan padapemakaian yangumum)Perlindunganterhadap HIVCara menyimpanSekitar 15 kehamilan per 100perempuan yang pasangannyamenggunakan kondom lakilakiselama tahun pertama (jikadigunakan dengan benar disemua hubungan seks, sekitar 2kehamilan per 100 perempuan)Ketika digunakan secara konsistendan benar, pemakaian kondommencegah 80% hingga 95%penularan HIV yang akan terjadijika kondom tidak digunakan.Simpan di tempat yang sejuk,teduh dan keringSekitar 21 kehamilan per 100perempuan yang menggunakankondom perempuan selama tahunpertama (jika digunakan dengan benaruntuk setiap hubungan seksual, sekitar5 kehamilan per 100 perempuan).Ketika digunakan secara konsisten danbenar, pemakaian kondom perempuanmencegah penularan HIV.Kondom plastik tidak rusak oleh panas,cahaya atau kelembabanPemakaian ulang Kondom tidak dapat dipakai ulang Pemakaian ulang tidakdirekomendasikanBiaya danketersediaanUmumnya biaya rendah dankondom tersedia secara luas.Biasanya lebih mahal dan kurangtersedia dibandingkan kondom laki-lakiPertimbanganpertimbanganlainKeterampilanPenyedia layananLakukan konseling dan perlihatkancara dan kapan kondom harusdipasang dan dilepas (idealnyadengan menggunakan modelpenis)Lakukan konseling dan perlihatkancara dan kapan kondom harusdipasang dan dilepas (idealnya denganmenggunakan model vagina)Terlatih dalam konseling KB, demonstrasi dan demonstrasi ulang.3.9.4 Intrauterine devices (IUD)Intrauterine devices (IUD) merupakansebuah alat plastik berukuran kecil danfleksibel yang mengandung tembaga atauprogestogen. Seorang penyedia layanankesehatan terlatih akan memasukkan IUD kedalam uterus perempuan melalui vagina danserviksnya dengan menggunakan prosedurpencegahan infeksi yang benar (termasukteknik pemasangan “tanpa sentuhan”). IUDmerupakan salah satu dari metode yang efektifuntuk mencegah kehamilan.IUD dan IMS. IUD sendiri tidak menyebabkanpenyakit radang panggul (PRD). Pemasangan
130Tabel 15. Membandingkan IUDKarakteristik IUD dengan tembaga IUD LevonorgestrelEfektivitas (angkakehamilan dalamtahun pertamapenggunaan)Masa pakaiPola perdarahanAnemiaAlasanutama untukmenghentikanpemakaian IUDWaktu tunggurata-rata hinggahamil setelahmenghentikanpenggunaanmetodeKeuntungan nonkontraseptifPemakaian pascapersalinanPemakaiansebagaikontrasepsidaruratKehamilan akan terjadi pada 6hingga 8 per 1000 perempuanselama tahun pertamaDisetujui untuk digunakan selama10 tahunMenstruasi bulanan yang lebihlama dan banyak, menstruasi takteratur dan kram atau nyeri yanglebih parah selama menstruasibulananMungkin ikut menyebabkananemia defisiensi zat besi jikaklien sudah memiliki kadar zat besidalam darah yang rendah sebelumpemasangan IUD.Peningkatan menstruasi dan rasanyeriTidak adaDapat membantu melindungiterhadap kanker endometriumDapat dipasang hingga 48 jamsetelah persalinan.Dapat digunakan dalam waktu 5hari setelah hubungan seks tanpapelindungKehamilan akan terjadi pada 2 per1000 perempuan selama tahunpertamaDisetujui untuk digunakan selama 5tahunMenstruasi lebih tidak teratur danterdapat vlek-vlek pada beberapabulan pertama.Setelah satu tahun, sering tidakterjadi menstruasi bulanan.Menyebabkan lebih sedikitmenstruasi dibandingkan IUD dengantembaga sejalan dengan waktuMungkin membantu mencegahanemia karena defisiensi zat besi.Tidak ada menstruasi bulanan danefek samping hormonalTidak adaTerapi yang efektif untuk menstruasibulanan yang panjang dan banyak(alternatif terhadap histerektomi).Mungkin membantu mengobatimenstruasi bulanan yang sakitDapat digunakan sebagaiprogestogen dalam terapi penggantihormonDapat dipasang 4 minggu setelahpersalinanTidak direkomendasikan
Bab 5: Keluarga Berencana131Tabel 15. Membandingkan IUDKarakteristik IUD dengan tembaga IUD LevonorgestrelPemasanganMemerlukan pelatihan spesifiktetapi lebih mudah untukmemasang IUD ini dibandingkandengan IUD levonorgestrelMemerlukan pelatihan spesifik danunik, teknik pemasangan lebih sulit.Klien mungkin mengalami lebihbanyak rasa tak enak, nyeri dan mualatau muntah pada saat pemasangandibandingkan dengan IUD dengantembaga.Biaya Lebih murah Lebih mahalPertimbangan lain Konseling KB, persetujuan lisan dan tertulis. Menyediakan penjelasanmengenai bagaimana mengecek benang kepada klien yang inginmelakukannyaKeterampilanPenyedia layananTerlatih dalam konseling KB danpemasangan serta pelepasan IUDtembagaTerlatih dalam konseling KB danpemasangan serta pelepasan IUDLNGIUD kepada perempuan yang menderitagonorea atau klamidia kadang-kadang dapatmengarah ke PRD sehingga harus dihindari.Jika keadaan klien membuatnya berisikotinggi terkena infeksi, biasanya tidak bolehmenggunakan IUD. Jika skrining laboratoriumuntuk gonorea dan klamidia tidak tersedia (lihatBab 9: IMS), maka penyedia layanan harusmeminta klien mempertimbangkan risikonyasendiri dan memikirkan apakah ia mungkinmenderita IMS. Jika klien menganggap dirinyaberisiko untuk tertular IMS, ia harus dikonselinguntuk metode KB lain sebagai alternatif. Dalamkondisi-kondisi khusus, jika metode lain yanglebih cocok tidak tersedia atau tidak dapatdiberikan, maka penyedia layanan harusmempertimbangkan pengobatan klien secarapresumptif (berdasarkan dugaan) dengandosis kuratif antibiotik penuh yang akan efektifuntuk mengobati gonorea dan klamidia, lalumemasang IUD setelah klien menyelesaikanpengobatannya.Jika seorang perempuan mengalami IMSbaru setelah pemasangan IUD, ia tidak secarakhusus berisiko terkena PRD akibat IUD. Iabisa terus menggunakan IUD ketika ia sedangdiobati untuk IMS. Pengangkatan IUD tidakada manfaatnya dan dapat membuat klienmenanggung risiko kehamilan yang tidakdiinginkan. Klien harus dikonseling mengenaipemakaian kondom dan strategi lain untukmenghindari tertular IMS.3.9.5 Kontrasepsi Darurat(Untuk informasi lebih lanjut mengenaikontrasepsi darurat dapat dilihat di Bab 2:PPAM, hal. 21).Dua metode kontrasepsi darurat yangdigunakan adalah:• Pil kontrasepsi darurat• IUD tembagaPil kontrasepsi darurat dapat mencegahkehamilan yang tidak diinginkan jika digunakandalam jangka waktu lima hari (120 jam) setelahseks tanpa pelindung. Kontrasepsi daruratharus digunakan sesegera mungkin setelahhubungan seksual tanpa pelindung dilakukan.Kontrasepsi darurat paling efektif ketikalangsung digunakan tetapi masih bisa efektifketika digunakan lima hari setelah seks tanpapelindung.
132Dua sediaan yang ada (lihat Kotak 25).Kontrasepsi darurat dapat digunakan denganaman oleh perempuan manapun, bahkanoleh mereka yang tidak dapat menggunakanmetode hormonal secara terus menerus,oleh karena dosis hormonnya relatif kecildan pil hanya digunakan untuk jangka waktupendek. Kontrasepsi darurat tidak bolehKotak 25: Sediaan Pil KontrasepsiDaruratPil yang hanya mengandunglevonorgestrel: levonorgestrel 1.5 mgdalam dosis tunggal (ini adalah aturanminum yang direkomendasikan karenalebih efektif dan memiliki lebih sedikit efeksamping). Pil-pil ini dibuat khusus untukkontrasepsi darurat.Kombinasi pil estrogen-progestogen(Yuzpe): dosis 100 mikrogram etinilestradiol ditambah 0.5 mg levonogestrel,digunakan sesegera mungkin, dan diikutidengan dosis yang sama 12 jam kemudian.Pil ini ada yang dibuat khusus untukkontrasepsi darurat atau dapat diambil daripaket pil kontrasepsi oral kombinasi.Pil levonorgestrel saja (LNG) telah terbuktilebih efektif dibandingkan dengan pilkombinasi untuk kontrasepsi darurat danmemiliki lebih sedikit efek samping. Aturanminum levonorgestrel saja dimasukkan kedalam model daftar obat penting WHO.diberikan jika kehamilan telah dikonfirmasi.kontrasepsi darurat dapat diberikan ketikastatus kehamilan tidak jelas dan tes kehamilantidak tersedia karena tidak ada bukti bahwakontrasepsi darurat akan membahayakan ibuatau kehamilan yang sudah ada. Gunakandaftar periksa kehamilan untuk menyingkirkankemungkinan hamil sebelum memberikanKontrasepsi darurat (lihat Gambar 4: DaftarPeriksa untuk Menyingkirkan KemungkinanKehamilan Dini).Pemakaian kontrasepsi darurat secaraperiodik mungkin dilakukan tetapi tidakdirekomendasikan sebagai metode keluargaberencana. Meskipun demikian, permintaankontrasepsi darurat merupakan pintu masukuntuk membahas keluarga berencana danmelakukan konseling kepada klien mengenaipemakaian kontrasepsi secara terus menerus.Gunakan kesempatan tersebut!Sebuah IUD yang mengandung tembaga dapatdipasang dalam jangka waktu hingga limahari setelah melakukan hubungan seks tanpapelindung, sebagai kontrasepsi darurat. Jikawaktu ovulasi dapat diperkirakan, IUD yangmengandung tembaga dapat dipasang lebihdari lima hari setelah hubungan seks tanpapelindung dilakukan, selama pemasangantidak terjadi lebih dari lima hari setelah ovulasi.Pilihan ini mungkin baik bagi para perempuanyang ingin menggunakan IUD untukkontrasepsi selanjutnya. Metode ini lebih efektifuntuk mencegah kehamilan dibandingkandengan kontrasepsi darurat. Pastikan bahwaklien memenuhi syarat untuk pemasanganIUD. Jika IUD dipasang sebagai kontrasepsidarurat setelah pemerkosaan, pastikan bahwapengobatan IMS presumtif (berdasarkandugaan) penuh juga diberikan (lihat Bab 2:PPAM).3.9.6 Operasi Sterilisasi Sukareladengan Pembedahan SukarelaSterilisasi untuk laki-laki (vasektomi) danperempuan (ligasi tuba) merupakan metodekontrasepsi yang diinginkan beberapa klienyang telah memutuskan untuk tidak lagimempunyai anak.Kontrasepsi dengan pembedahan hanyaboleh dilakukan dalam kondisi amandengan persetujuan berdasarkan informasidari pengguna, dilakukan oleh staf terlatihdan dengan menggunakan peralatan yangdiperlukan. Sterilisasi harus tersedia untukklien, terutama jika mereka sudah mengenalmetode ini di daerah atau negara asalnya danjika metode ini diperbolehkan di negara tuan
Bab 5: Keluarga Berencana133rumah. Metode ini tidak melindungi terhadapIMS termasuk HIV.3.10 Keluarga berencana pascamelahirkanSeorang perempuan terlindung dari kehamilanselama periode nifas jika:1) Ia menyusui secara penuh (bayi hanyamenerima ASI atau, sesekali, sejumlahvitamin tambahan, air, jus atau nutrien lain)atau hampir secara penuh (lebih dari tigaperempat konsumsi bayi adalah ASI); dan2) Belum mengalami menstruasi lagi; dan3) Masa nifas belum enam bulan setelahpersalinanMetode ini disebut metode amenore laktasi.Efektivitasnya, sebagai metode yang seringdipakai, adalah dua kehamilan per 100perempuan pada enam bulan pertamasetelah persalinan. Lakukan konseling kepadaperempuan yang menggunakan metode iniuntuk juga menggunakan metode KB lainketika mereka mendekati bulan keenam masanifas atau ketika salah satu dari kriteria di atasberubah. Klien dapat memulai metode-metodeKB berikut ini dengan aman:• Metode dengan penghalang: kondomdapat digunakan segera setelah nifas• Pemasangan IUD: IUD dapat dipasangselama 48 jam pertama setelah persalinanTabel 16: Efektivitas KontrasepsiGrafik di bawah ini menunjukkan seberapa efektif metode KB sesuai dengan pemakaianbiasa. Empat metode teratas merupakan yang paling efektif. Klien tidak perlu melakukanapapun setelah prosedur pemasangan selesai. Efektivitas dari setiap metode bergantungpada perilaku klien. Metode hanya efektif ketika digunakan dengan benar.Perbandingan Metoda berdasarkan KeefektifanPaling efektifSecara umum2 atau kurangdari 2 per 100kehamilanpadaperempuansetahunImplanVasektomiSuntikSterilisasiperempuanIUDBagaimana membuat metodayang paling efektifProsedur hanya sekali. Tidak adayang dilakukan atau diingatHarus disuntik berulang setiap 1sampai 3 bulanPilHarus minum pil setiap hariSekitar 15kehamilanper 100perempuandalam satutahunSekitar 30kehamilanper 100perempuandalam satutahunkurang efektifLAMKondom laki-lakiDiafragmaKondom perempuanKesadaran tentangkesuburan: Metoda dasarSpermisidaHarus mengikuti intruksi LAMHarus digunakan setiap kaliberhubungan sex. Dibutuhkankerjasama dari pasanganHarus digunakan setiap kaliberhubungan sexHarus digunakan setiap kaliberhubungan sex. Dibutuhkankerjasama dari pasanganHarus digunakan setiap kaliberhubungan sexDiadaptasi dari: Decision-making tool for family planning clients and providers. WHO. 2005.www.who.int/reproductivehealth/publications/family_planning/9241593229/en/index.html
134melalui vagina atau persalinan bedah caesaroleh penyedia layanan yang terlatih secarakhusus. Pemasangan IUD dalam periodeantara 48 jam sampai empat minggusetelah persalinan tidak direkomendasikan.Kemungkinan IUD lepas dan dikeluarkandari tubuh paling rendah ketika IUDdipasang empat minggu atau lebih setelahpersalinan atau pada suatu waktu yangtidak berhubungan dengan kehamilan.• Sterilisasi: Dapat dilakukan selama tujuhhari pertama atau enam minggu setelahpersalinan.• Metode progestogen saja (pil, suntikan,susuk): Dapat dimulai enam minggu setelahpersalinan untuk ibu menyusui dan segerasetelah melahirkan untuk ibu yang tidakmenyusui.• Metode kombinasi (pil dan suntikan): dapatdimulai enam bulan setelah persalinan untukibu menyusui dan enam minggu setelahmelahirkan untuk ibu tidak menyusui.• Metode alami (Metode Hari Standar): dapatdimulai ketika klien telah mengalami siklusmenstruasi teratur kembali.3.11 Keluarga Berencana untukODHADorong pemakaian kondom untuk semua orangHIV positif dalam upaya melindungi merekadari IMS dan untuk mencegah penularanHIV kepada pasangan seksualnya. Jikaseorang perempuan HIV positif memerlukanperlindungan terhadap kehamilan yang lebihefektif, ia mungkin ingin menggunakan metodekontrasepsi lain selain kondom.Perempuan dengan HIV dapat menggunakansebagian besar metode kontrasepsi, denganpertimbangan-pertimbangan berikut ini:• IUD tidak boleh dipasang pada klienperempuan yang mengalami infeksigonorhea atau klamidia atau jika ia memilikirisiko sangat tinggi tertular infeksi-infeksiini. Klien perempuan HIV positif yang secaraklinis dalam keadaan sehat (baik yangsedang menjalani terapi antiretroviral (ART)atau tidak) dapat menggunakan IUD.• Jika seorang perempuan sedangmengkonsumsi rifampicin untuk pengobatantuberkulosis, ia tidak boleh menggunakanpil KB, patch kombinasi, ring kombinasiatau susuk karena efektivitas kontrasepsimungkin akan berkurang.• Spermisida, baik secara tersendiri maupundalam kombinasi, tidak boleh digunakanuntuk perempuan yang tertular HIV ataumenderita AIDS.• Klien perempuan yang sedang menjalaniARV dan menggunakan metode hormonaldisarankan untuk menggunakan kondomjuga karena sejumlah obat antiretroviral(ARV) mengurangi efektivitas metodehormonal.Lihat Bab 10: HIV untuk informasi lebih lanjut.3.12 Kemandulan atau InfertilitasKemandulan merupakan kegagalan untuk hamilatau melahirkan setelah 12 bulan atau lebihberhubungan seks tanpa pelindung secarateratur. Jika seorang perempuan belum pernahhamil sebelumnya, penyakit ini dinamakaninfertilitas primer. Jika pasangan sebelumnyabisa memiliki anak tetapi saat ini memenuhidefinisi infertilitas, kondisi ini dinamakaninfertilitas sekunder. Infertilitas memiliki banyakpenyebab yang bisa bersifat medis sepertiinfeksi nifas, infeksi pasca aborsi, infertilitasiatrogenik (yang didapat akibat tindakantertentu), endometriosis, IMS dan penyakitmenular lain yang menyebabkan kerusakantuba falopi, vas deferens atau epididimal ataupenyebab non medis. Dalam situasi daruratbencana infertilitas sekunder dan bahkanprimer dapat merupakan akibat dari stress danperubahan besar dalam gaya hidup.Di seluruh dunia, pasangan dengan infertilitasdipandang sebagai tragedi yang membawakonsekuensi sosial, ekonomi dan psikologis.Infertilitas merupakan satu kebutuhan dalamlayanan KB yang belum terpenuhi dan satu
Bab 5: Keluarga Berencana135dari empat perempuan berusia subur danpernah menikah di sebagian besar negaraberkembang menderita infertilitas primer dan,lebih signifikan lagi, infertilitas sekunder.Konseling untuk pasangan sangat penting.Terangkan secara jelas bahwa infertilitasbukan merupakan masalah perempuan sajakarena antara 25% sampai 50% dari infertilitasdisebabkan oleh pasangan prianya. Periksalahorgan-organ reproduksi atau genitalia klienlaki-laki dan perempuan untuk melihat adanyaabnormalitas struktural. Bila memungkinkan,analisis air mani merupakan tes laboratoriumyang sangat penting untuk setiap pasanganyang mengalami infertilitas. Suhu tubuh basaldapat menjadi alat yang sangat membantusebagai evaluasi awal ovulasi. Paling sedikit,selidiki dan, bila perlu, obati kedua pasanganuntuk penyebab-penyebab medis (terutamaIMS) atau masalah psikologis dan emosional.Pertimbangkan dan tangani masalah-masalahyang berhubungan dengan indeks massa tubuh(IMT), diet, penghentian merokok, pemakaianobat-obat tertentu dan kondisi-kondisi medisyang ada sebelumnya seperti diabetes,penyakit jantung atau penyakit psikiatrik.Lakukan konseling pada pasangan mengenaimengenali masa subur, keteraturan menstruasi,waktu dan teknik hubungan seksual sertapencegahan IMS.Jika layanan-layanan ini tersedia,rujuklah pasangan untuk evaluasi medistingkat lanjut (seperti USG transvaginal,evaluasi mukus serviks, tes pasca koitus,histerosalpingography, pemeriksaan hormondan prosedur-prosedur yang relevan sepertiinseminasi intra-uterin (IUI), intervensipembedahan dan reproduksi dengan alatbantu.3.13 Keterlibatan laki-laki dalamprogram keluarga berencanaLibatkan laki-laki dalam program KB untukmeningkatkan penerimaan program di dalammasyarakat dan meningkatkan pengakuanterhadap isu-isu kesehatan reproduksi lainseperti pencegahan dan pengobatan IMS danHIV. Mempertimbangkan sudut pandang lakilakidan motivasinya merupakan bagian pentingdari kegiatan program. Kontrasepsi yangdigunakan oleh laki-laki memungkinkan merekauntuk berbagi tanggung jawab keluargaberencana dengan pasangan perempuannya.Layanan KB mungkin perlu disesuaikan secaraspesifik untuk memenuhi kebutuhan klienlaki-laki. Aktivitas-aktivitas untuk mendorongketerlibatan laki-laki mencakup konselingpasangan, promosi kondom, waktu khususuntuk laki-laki di fasilitas kesehatan, sesikelompok sebaya dan informasi kesehatanreproduksi di kelompok sosial laki-laki.3.14 AdvokasiPetugas dan manajer program kesehatanreproduksi harus melakukan advokasipenyediaan layanan keluarga berencanajika memungkinkan. Mengetahui pemakaiankontrasepsi dasar dari penduduk tuan rumahserta populasi pengungsi merupakan informasilatar belakang yang penting.Pertemuan dengan pejabat-pejabat kantorwilayah Kementrian <strong>Kesehatan</strong>, donorpribadi dan lembaga-lembaga lain untukmempresentasikan data mengenai kebutuhanyang tidak terpenuhi dan potensi penghematanbiaya serta manfaat kesehatan dari programKB adalah alat advokasi yang sangat efektif.
1364. Hak Asasi Manusia danPertimbangan Hukum4.1 Standar hak asasi manusiaDalam hukum internasional, akses universalterhadap KB adalah hak asasi manusia: setiaporang dan pasangan memiliki “hak untukmemutuskan jumlah, jarak dan waktu untukmemiliki anak”.* Pada tahun 1994, KonferensiInternasional Mengenai Kependudukan danPembangunan dan pemerintah dari berbagainegara sepakat untuk membuat layanankesehatan reproduksi tersedia untuk semua,termasuk serangkaian layanan KB lengkap.Hak untuk mencapai standar kesehatan yangsetinggi mungkin mencakup “hak untuk diberiinformasi dan memiliki akses ke metodemetodeKB yang aman, efektif, terjangkau dandapat diterima”. **Hak untuk ber-KB berhubungan erat denganhak asasi manusia lain:• Akses ke kontrasepsi akan mengurangikehamilan yang tidak diinginkan danakan membantu memastikan bahwa hakperempuan atas kesehatan dan hak untukhidup terpenuhi.• Semua orang memiliki hak atas privasi danhak atas kesetaraan dan non diskriminasi.Hak-hak ini seringkali diabaikan dalamkonteks keluarga berencana ketika,misalnya, seseorang ditolak untukmengakses kontrasepsi karena ia belummenikah.• Setiap orang memiliki hak untukmengkomunikasikan dan menerimainformasi mengenai Keluarga Berencana.Hak ini mencakup kesehatan reproduksidan pendidikan mengenai seksualitasuntuk remaja. Remaja memiliki hak untukmengakses layanan KB dan informasiKB. Menolak untuk memberikan informasimengenai KB atau kontrasepsi kepadaremaja dengan alasan usia, statuspernikahan atau harus ada persetujuanorang tua atau wali dapat merupakanpelanggaran terhadap hak remajaatas kesehatan dan hak untuk tidakdidiskriminasi.• Semua orang memiliki hak untuk menikmatimanfaat dari kemajuan ilmiah danpenerapannya. Ini berarti bahwa setiaporang berhak untuk memperoleh manfaatdari pengembangan teknologi kontrasepsi,seperti kontrasepsi darurat.• Memaksa orang untuk menggunakankontrasepsi bukanlah keluarga berencanadan merupakan pelanggaran terhadap hakasasi manusia. Sebagai contoh, sterilisasiyang dipaksakan tanpa persetujuanklien melanggar hak untuk memberikanpersetujuan berdasarkan informasi(informed concent), hak untuk sehat, hakatas keamanan dan kebebasan seseorang,dan hak untuk secara bebas menentukanjumlah dan jarak anak yang diinginkannya.4.2 Tantangan dan KesempatanDalam sejumlah kasus, penyedia layanandapat menghadapi keputusan yang sulit ataudilema. Mereka mungkin akan merasa bahwakemampuan mereka untuk memberikaninformasi dan layanan KB dibatasi olehperaturan-peraturan nasional, norma-normasosial atau budaya atau kesalahpahamanmedis. Misalnya, hal-hal berikut ini mungkinterjadi:• Klien perempuan tidak diberi layanan KBtanpa persetujuan suaminya.• Klien perempuan tidak diijinkan untukmemilih sterilisasi tanpa persetujuansuaminya atau ia harus memenuhipersyaratan-persyaratan lain sebelum iadapat disterilisasi, seperti sudah memilikisejumlah anak atau sudah mencapai usiatertentu.* Convention on the Elimination of All Forms of Discrimination Against Women (CEDAW), art. 16(1).** Committee on Economic, Social and Cultural Rights, General Comment No. 14, para. 12.
Bab 5: Keluarga Berencana137• Klien perempuan menolak untuk mengakseskontrasepsi tanpa persetujuan suaminya.• Klien perempuan menolak mengakseskontrasepsi karena ia belum menikah.• Remaja ditolak untuk menggunakan IUDberdasarkan klaim medis yang tidak benarbahwa IUD akan menyebabkan infertilitaskecuali jika klien dapat memperlihatkanbahwa ia sudah punya setidaknya satu anakatau sedang hamil.• Klien perempuan dihalangi untukmengakses kontrasepsi darurat karenakontrasepsi ini secara salah diyakini sebagaisalah satu bentuk aborsi yang berlawanandengan norma agama dan sosial setempat.Norma, peraturan dan praktik semacam itumungkin berlawanan dengan prinsip-prinsiphak asasi manusia yang diterima secarainternasional. Seorang manajer kesehatanreproduksi atau penyedia layanan mungkinsekali mengalami dilema semacam itu. Andaharus menyadari posisi lembaga/organisasianda dalam isu-isu kesehatan reproduksiini dan memasukkannya sebagai bagiandari analisis anda terhadap situasi dankemungkinan langkah yang akan diambil dimasa datang. Ketika dihadapkan dengansituasi yang sulit, anda harus pertama-tamamemprioritaskan keselamatan dan kesehatanklien dan keselamatan diri anda serta rekanrekansejawat anda. Kemudian, anda mungkiningin:• Membicarakannya dengan supervisor anda• Mendiskusikan pilihan-pilihan dengan klienanda: Misalnya jika anda tidak dapatmemberikan metode kontrasepsi moderntertentu kepada seorang klien perempuan,anda dapat memberinya konselingmengenai metode keluarga berencanaalami seperti metode kesuburan danMetode Laktasi Amenore (MLA).• Cari tahu apakah lembaga anda terlibatdalam advokasi isu tersebut dan bagaimanaanda dapat berkontribusi• Eksplorasi kaitan dengan dan rujukankepada organisasi-organisasi lokal yangmungkin dapat membantu klien anda lebihlanjut• Dengan tetap menghormati kerahasiaanklien anda, berkonsultasi dengan rekansejawat dan penyedia layanan kesehatanreproduksi lain bagaimana menghindari/menangani situasi semacam itu di masadatang.• Ungkapkan kekhawatiran anda tersebutdalam rapat koordinasi kesehatan5. MonitoringMengadakan register/catatan aktivitas hariandan formulir-formulir klien untuk mencatatinformasi dan menawarkan tindak-lanjut yangefektif. Pada populasi yang berpindah-pindah,klien mungkin ingin menyimpan salinan daricatatan mereka. Informasi berikut ini harusdicatat dalam formulir klien:• Tanggal• Nama pengguna – atau, jika diperlukanuntuk menjaga kerahasiaan, kode nomor• Informasi pengguna (usia, alamat, paritas)• Jenis pengguna (baru, lama, dll.)• Metode yang dipilih (dan nama mereknya)• Efek samping yang dialami• Tanggal kunjungan selanjutnya (untuk tindaklanjut)• Tanggal dan alasan berhenti ber-KBFormulir pencatatan harus sederhana dansesuai untuk data yang dikumpulkan sertatingkat kemampuan membaca staf. Gunakanformat nasional atau lokal yang telah dikenaloleh staf lokal dan populasi terdampak. Formatini dapat diterjemahkan untuk staf asing jikamereka yang pada awalnya memberi layanan.Latih semua staf untuk membuat catatan yangtepat dan tentang bagaimana informasi yangdikumpulkan digunakan dalam program KBmereka.Indikator-indikator yang harus dikumpulkan –lihat Assessment, Monitoring, dan Pengkajianuntuk petunjuk indikator:
• Indikator yang harus dikumpulkan di tingkatfasilitas kesehatan: Persentase klien yang ditawari konselingKB sebagai tambahan dari metodemetode kontrasepsi. Contraceptive Prevalence Rate (CPR).CPR adalah persentase klien perempuan(atau pasangannya) yang menggunakansuatu metode kontrasepsi di suatu titikwaktu tertentu.• Indikator yang harus dikumpulkan di tingkatprogram: Jumlah titik layanan KB yang memilikiminimal persediaan Pil KB, suntik KB, IUDatau susuk untuk 3 bulan Jumlah dan persentase penyedia layananyang secara benar menerapkan standarlayanan keluarga berencana.INFO Project, Johns Hopkins BloombergSchool of Public Health. Family Planning,a Global Handbook for Providers. USAID,WHO, 2007. http://www.infoforhealth.org/globalhandbook/index.shtml#contentsThe Logistics Handbook: A Practical GuideforSupply Chain Managers in Family PlanningandHealth Programs. John Snow Inc./DELIVER, forthe U.S. Agency for InternationalDevelopment (USAID), Arlington, VA, 2004.http://deliver.jsi.com/dlvr_content/resources/allpubs/guidelines/LogiHand.pdfThe INFO Project, USAID’s Maximizing Accessand Quality Initiative IUD Toolkit. http://www.maqweb.org/iudtoolkit/index.shtml.Training and Reference Guides for FamilyPlanning Screening Checklists. Family HealthInternational, 2008. http//www.fhi.org/en/RH/Pubs/servdelivery/checklists/Guides.htm6. Bacaan LanjutanFact sheet on the safety of levonorgestrelaloneemergency contraceptive pills (LNGKONTRASEPSI DARURATs).WHO. 2010.http://whqlibdoc.who.int/hq/2010/WHO_RHR_HRP_10.06_eng.pdf
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal139DAFTAR ISI1. Pendahuluan 1392. Tujuan 1413. Penyusunan Program <strong>Kesehatan</strong> Maternal danNeonatal Komprehensif 1413.1 Need assessment (Penilaian Kebutuhan) 1433.2 Mengurangi hambatan-hambatan terkait penggunaan layanan<strong>Kesehatan</strong> maternal dan neonatal 1443.3 Ante Natal Care (ANC) 1453.4 Perawatan persalinan 1493.5 Post Natal Care (PNC) dan perawatan bayi baru lahir 1513.6 Masalah-masalah khusus 1524. Pertimbangan hak asasi manusia dan perundangan 1534.1 Tantangan dan kesempatan 1545. Monitoring 1556. Bacaan Lanjutan 1556BABENAM<strong>Kesehatan</strong>Maternal danNeonatal1. PendahuluanDi seluruh dunia, satu dari tujuh perempuan akan mengalami komplikasi selama kehamilanatau persalinan. Terdapat lebih dari 500.000 kematian ibu setiap tahun dengan 99%-nyaterjadi di negara-negara berkembang. Dari sekitar 130 juta bayi yang lahir setiap tahun, sekitar4 juta di antaranya meninggal dunia dalam empat minggu pertama kehidupannya (periodeneonatal). Sekitar 4 juta bayi juga meninggal saat lahir, meninggal di dalam rahim selama tigabulan terakhir kehamilan.*Angka statistik untuk kematian ibu dan bayi baru lahir di seluruh dunia ini digunakan karena relatifkurangnya data untuk kondisi bencana. Meskipun demikian, telah diketahui bahwa negara-negarayang tengah mengalami konflik atau bentuk ketidakstabilan lain memiliki angka kematian ibu danbayi baru lahir tertinggi. Misalnya, Sierra Leone merupakan negara dengan angka kematian ibu(AKI) tertinggi di dunia yaitu 2100 kematian ibu per 100.000 kelahiran hidup. Afganistan, yang telahberupaya bertahan dalam konflik selama lebih dari 20 tahun, memiliki AKI setinggi 1800. Risikokematian ibu sepanjang hidup di kedua negara tersebut adalah 1 banding 8. Bandingkan dengan 1banding 8200 di Inggris atau 1 banding 11.000 di Kanada.**Sebagian besar kematian ibu dan bayi baru lahir terjadi pada saat persalinan, kelahiran danmasa nifas segera setelah melahirkan. Penyebab utama dari kematian maternal dan neonataldiperlihatkan dalam Gambar 5 dan 6.Banyak dari penyebab-penyebab ini dapat dicegah atau ditangani oleh petugas terampildengan sumber daya yang memadai di tingkat fasilitas kesehatan.* Lawn, Joy E, et. al. “4 million neonatal deaths: When? Where? Why?” The Lancet. March 2005.www.who.int/child_adolescent_health/documents/pdfs/lancet_neonatal_survival_paper1.pdf.** Countdown to 2015 Tracking Progress in Maternal, Newborn, and Child Survival. The 2008 Report.www.countdown2015mnch.org/reports-publications/2008report.
140<strong>Kesehatan</strong> Maternaldan NeonatalPelayanan Kegawatdaruratan Kebidanan (Emergency Obstetric Care/EmoC)dan Pelayanan Kegawadaruratan Kebidanan dan Neonatal (EmergencyObstetric and Neonatal Care/EmONC)Dalam manual ini, kami menggunakan Singkatan EmOC (Emergency Obstetric Care)Alasannya karena berisi “fungsi-fungsi sinyal” yang digunakan untuk memonitor layanankegawatdaruratan kebidanan (intervensi penyelamatan nyawa yang dilakukan oleh tenagakesehatan terampil untuk menangani komplikasi maternal utama dalam periode kehamilan,persalinan dan post partum) hanya mencakup satu fungsi sinyal yang terkait dengan layananneonatal seperti: resusitasi bayi baru lahir dasar dengan menggunakan kantung dan maskeruntuk menangani asfiksia. WHO, UNFPA, UNICEF dan AMDD menamakan paket ini EmOC.Meskipun demikian, sangatlah penting untuk memastikan bahwa bidan tidak hanya mampumelakukan “fungsi kegawatdaruratan kebidanan” tetapi juga mampu melakukan sejumlahintervensi perawatan bayi baru lahir esensial seperti resusitasi, perlindungan suhu tubuh,mendorong pemberian ASI secara dini dan eksklusif, pengobatan sepsis neonatus, danperawatan untuk bayi prematur dan bayi dengan berat badan lahir rendah.Oleh karena itu, sejumlah organisasi menggunakan akronim EmONC (Emergency Obstetric andNeonatal Care/Pelayanan Kegawatdaruratan Kebidanan dan Neonatal) ketika mengadvokasipentingnya menghubungkan intervensi-intervensi kesehatan maternal dengan intervensiintervensikesehatan neonatal sebagai bagian dari implementasi suatu kesinambunganlayanan komprehensif untuk kesehatan ibu dan anak di kondisi darurat bencana.Gambar 5: Penyebab Kematian Ibu*Penyebab tidak langsung 20%Perdarahan 24%Penyebab langsung lainnya 8%Aborsi tidak aman13%Infeksi 15%Persalinan macet 8%* World Health Report 2005. WHO. p. 62. http://www.who.int/whr/2005/en/index.html.
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal141Gambar 6: Penyebab Kematian Bayi Baru Lahir*Penyakit diare 3%Tetanus neonatorum3%Lainnya 1%Penyebab infeksi perinatal lainnya 6%Anomali kongenital 7%Prematur & BBLR 31%Asfiksia dan trauma lahir 23%Infeksi neonatus26%2 TujuanTujuan dari bab ini adalah untuk membantupara petugas, manajer dan pemberi layanankesehatan reproduksi untuk:• Merencanakan dan menerapkan layanankesehatan maternal dan neonatalkomprehensif di kondisi bencana.• Memahami hambatan-hambatan kunciberdampak pada kematian maternal danneonatal• Mempertimbangkan intervensi-intervensiberdasarkan bukti ilmiah untuk intervensiintervensiyang tercakup dalam layananberkesinambungan untuk kesehatanmaternal dan neonatal3 Penyusunan Program<strong>Kesehatan</strong> Maternal dan NeonatalKomprehensifKarena sebagian besar kematian maternal danneonatal terjadi di sekitar waktu persalinan,kelahiran dan masa nifas segera setelahmelahirkan, komponen-komponen PaketPelayanan Awal Minimal (PPAM) terkait dengan<strong>Kesehatan</strong> Maternal dan Neonatal (lihat Bab 2)bertujuan untuk mengurangi kesakitan dan* http://www.who.int/child_adolescent_health/media/causes_death_u5_neonates_2004.pdf.kematian terkait dengan komplikasi-komplikasiini dengan memastikan bahwa:• Layanan kegawatdaruratan kebidanan danneonatal tersedia termasuk: Perawat dan bidan yang menolongpersalinan di Pusat <strong>Kesehatan</strong> memilikisemua suplai yang diperlukan untukmenolong persalinan normal danmenangani komplikasi kebidanan danneonatal (PONED :Pelayanan Obstetrik Neonatal EmergencyDasar) Staf medis yang terampil dan suplai yangdibutuhkan tersedia di rumah sakit rujukanuntuk menangani semua komplikasikebidanan dan neonatal (PONEK/Pelayanan Obstetrik Neonatal EmergencyKomprehensif)• Suatu sistem rujukan diterapkan untukmemfasilitasi transport dan komunikasidari tingkat masyarakat ke tingkat pusatkesehatan masyarakat dan rumah sakituntuk ibu yang mengalami komplikasikebidanan;• Suplai persalinan yang bersih disediakanuntuk ibu hamil yang terlihat yangmungkin tidak akan dapat menjangkaupusat kesehatan masyarakat ketika akanmelahirkan.
142Bab ini menggambarkan pendekatanpendekatanuntuk petugas, manajer danpemberi layanan kesehatan reproduksi untukmengembangkan program layanan kesehatanmaternal dan neonatal komprehensif segerasetelah situasi memungkinkan denganmembangun berdasarkan intervensi-intervensiPPAM. Pengembangan program kesehatanmaternal dan neonatal komprehensif memilikitiga prioritas strategis:• Memahami dan menghilangkan hambatanterhadap layanan kesehatan maternal danneonatal• Meningkatkan ketersediaan layanankesehatan maternal dan neonatal yangdidasarkan pada bukti ilmiah• Meningkatkan penggunaan dan permintaanakan layanan kesehatan maternal danneonatalSebagian besar kematian ibu dan perinataldisebabkan oleh kegagalan memperolehbantuan tenaga kesehatan tepat waktu untukmenangani komplikasi kehamilan dan persalinan.Bahkan dengan antenatal care danpertolongan kelahiran terbaik sekalipun, semuapersalinan dapat mengalami komplikasidan membutuhkan intervensi gawat darurat.Oleh karena itu, kehadiran tenagakesehatan terampil selama persalinan yangdilengkapi akses ke Pelayanan ObstetrikNeonatal Emergency Dasar (PONED) danPelayanan Obstetrik Neonatal EmergencyKomprehensif (PONEK) adalah sangat pentinguntuk menyelamatkan nyawa perempuandan bayi baru lahir dan mencegah kecacadan.Meskipun bab ini memberikan panduanmengenai pendekatan-pendekatanpengembangan program serta komponenkomponenpelayanan kesehatan maternaldan neonatal, bab ini tidak dimaksudkanuntuk memberikan panduan tata laksanakomprehensif klinis yang rinci. Bacaan lanjutanmemberikan lebih banyak informasi mengenaihal ini.Program-program kesehatan maternal danneonatal komprehensif memiliki tiga komponenlayanan:1. Ante Natal Care atau perawatankehamilan2. Perawatan persalinan (persalinan,kelahiran dan post partum segera setelahmelahirkan)3. Post Natal care untuk ibu dan bayi barulahirLayanan berkualitas menggarisbawahi semuakomponen dari layanan kesehatan maternaldan neonatal komprehensif (lihat Bab 1 Prinsip-Prinsip Dasar). Unsur-unsur kualitas layanankesehatan maternal dan neonatal mencakup:• Ketersediaan layanankegawatdaruratan kebidanan dan bayibaru lahir: Harus terdapat setidaknya 5fasilitas PONED dan (termasuk setidaknyasatu fasilitas PONEK) untuk setiap500.000 orang. Fasilitas-fasilitas ini harusbuka 24 jam per hari, 7 hari per minggukarena persalinan dan komplikasi dapatterjadi kapan saja.• Aksesibilitas geografis: layanan-layanantersebut dapat dijangkau melalui jalandarat atau air dan alat transportasi yangharganya terjangkau dapat ditemukan.• Tersedianya intervensi-intervensi yangdidasarkan pada bukti ilmiah untukmeningkatkan kesehatan maternal danneonatal serta bertahan hidupnya ibu danbayi selama kehamilan, kelahiran danperawatan masa nifas (lihat Lampiran 1untuk informasi yang rinci).• Penerimaan layanan: layanan perlubersifat:uTerjangkau dari segi biaya –upaya-upaya harus dilakukan untukmenawarkan layanan dengan hargayang lebih murah atau malah gratis.uSesuai dengan budaya setempat –pertimbangkan bahasa dan budaya daripopulasi target seperti kecenderunganuntuk memilih petugas perempuan.
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal143Meskipun demikian, kurangnya petugasperempuan tidak boleh menjadihambatan dalam pemberian layanan.uMenghormati setiap perempuandan memperhatikan kekhawatirankekhawatirannya.3.1 Needs assessment/PenilaianKebutuhanSetelah PPAM diterapkan, integrasikanpertimbangan-pertimbangan kesehatanmaternal dan neonatal ke dalam penilaiankebutuhan untuk perencanaan kesehatanreproduksi komprehensif dalam rangkamerancang program kesehatan maternaldan neonatal yang sesuai dan komprehensif.Dengan menggunakan kombinasi alat bantuyang ada, petugas kesehatan reproduksi perlumengumpulkan atau mengestimasi informasiberikut ini dengan berkoordinasi dengan aktoraktorsektor/kluster kesehatan lain:Karakteristik populasi• Jumlah populasi yang terkena dampak sertadistribusi geografisnya.• Indikator-indikator demografis terkait statuskesehatan maternal dan neonatal daripopulasi yang terkena dampak sebelumkrisis terjadi seperti angka kematian ibu(AKI), angka kelahiran kasar (CBR/CrudeBirth Rate), angka fertilitas umum (GFR/Growth Fertility Rate atau total (TFR/TotalFertility Rate), prevalensi kontrasepsi (CP/contraceptive prevalence), persentasipersalinan ditolong tenaga kesehatan (%petugas ksehatan), dll.• Jumlah wanita usia subur, ibu hamil danbayi baru lahir.• Jumlah persalinan per bulan• Keyakinan, pengetahuan, sikap dan praktekpopulasi terkait kehamilan dan persalinan• Kesadaraan masyarakat terhadapketersediaan layanan kesehatan maternaldan neonatal dan kepuasan merekaterhadap layanan tersebut.Karakteristik pelayanan kesehatan dan staffpemberi layananPetakan titik-titik layanan kesehatan yangsudah ada berdasarkan lokasi geografis, jenisdan lembaga yang mendukung/mengaturnya.Setiap fasilitas yang ada perlu dievaluasi terkaitkapasitasnya untuk memberikan layanankesehatan maternal dan neonatal berkualitastermasuk layanan kegawatdaruratan kebidanandan layanan bayi baru lahir, ketersediaan stafkesehatan terampil dan suplai medis dan/atau kemungkinan untuk merujuk ke layanandi tingkat lebih tinggi. Contoh informasi yangperlu dikumpulkan adalah sebagai berikut:• Jumlah, lokasi dan tipe pusat kesehatandan rumah sakit• Fasilitas yang mana yang menyediakanlayanan kesehatan maternal dan neonataltermasuk PONED dan PONEK• Ketersediaan alat yang berfungsi, suplaidan obat-obatan untuk pemberian layanankesehatan maternal dan neonatal• Supply untuk kewaspadaaan standardtermasuk fasilitas penanganan limbah medisdan pembuangan plasenta• Jumlah, tipe dan tingkat keterampilanpetugas kesehatan (lihat juga Kotak 26:Petugas kesehatan terampil versus dukunbayi tradisional).• Ketersediaan protokol dan panduankesehatan maternal dan neonatal terkaitmekanisme rujukan:uJarak dari masyarakat ke fasilitas PONEDuJarak dari fasilitas PONED ke fasilitasPONEKuPilihan transportasi yang dapat digunakanuSarana komunikasiuProtokol untuk menangani dan merujukkomplikasi• Ketersediaan air bersih, listrik, lemaripendingin dan sanitasi (fasilitas mandi dantoilet) pada titik pemberian layanan• Ketersediaan nutrisi yang memadai untukibu hamil dan menyusui• Komunikasi, Informasi dan Edukasi (KIE)mengenai ketersediaan layanan
144Kotak 26: Petugas <strong>Kesehatan</strong>Terampil versus Dukun Bayi“Petugas kesehatan terampil” didefinisikansebagai: “petugas kesehatan terakreditasi– seperti bidan, dokter atau perawat yangtelah dididik dan dilatih untuk menguasaiketerampilan-keterampilan yang diperlukanuntuk menangani kehamilan normal (tanpakomplikasi), persalinan dan periode segerasetelah persalinan serta mengidentifikasi,menangani dan merujuk kasus komplikasipada ibu dan bayi baru lahir”*Meskipun dukun bayi, baik yang telahdilatih atau belum pernah dilatih, tidakdapat dianggap sebagai tenaga kesehatanterampil, mereka seringkali memiliki tempatkhusus di masyarakat. Melatih dukun bayimenjadi tenaga penolong persalinan terampiltidak lagi direkomendasikan tetapi pentingsekali untuk mengintegrasikan dukun bayike dalam aspek-aspek pelayanan persalinanlain pada kesehatan maternal dan neonatal.Misalnya, dukun bayi dapat berperan dalammempromosikan kesehatan reproduksi,menangani hambatan terkait pelayanan,memfasilitasi rujukan ke fasilitas kesehatandan memberikan dukungan selamapersalinan kepada ibu. Kerjasama semacamini dapat mengoptimalkan penerimaanmasyarakat terhadap layanan kesehatanmaternal dan neonatal dan membantumembangun jejaring antara keluarga,masyarakat, pemerintah setempat danlayanan kesehatan reproduksi.* Dari: Making pregnancy safer: the criticalrole of the skilled attendant : pernyataanbersama WHO, ICM dan FIGO. WHO 2004.Perundangan dan kebijakan nasionalPetugas, manajer dan pemberi layanankesehatan reproduksi juga harus memahamiperundangan dan kebijakan nasional terkaitkesehatan maternal dan neonatal. Misalnya,apakah ada undang-undang, peraturan ataukebijakan terkait:• Menurunkan angka kematian ibu?• Akses terhadap layanan kesehatanmaternal dan neonatal serta penyediaanlayanan?Berikan perhatian khusus terhadappenyediaan: Audit dan pengkajian kematian ibu,perinatal, dan neonatal secara rutin Perijinan untuk penolong persalinanterampil Dukun bayi Penggunaan distribusi dan penyediaanobat-obatan esensial untuk kesehatanmaternal dan neonatal• Keharusan untuk mendaftarkan kelahiran?• Tes HIV pada ibu hamil dan pencegahanpenularan HIV dari ibu ke anak?• Perawatan, pengobatan dan dukunganuntuk ibu hamil HIV positif?• Diperlukan ijin pihak ketiga (misalnya suami)untuk mengakses layanan kesehatanmaternal?• Mutilasi genital perempuan (FGM/femaleGenital Mutilation) atau sunat perempuandan atau praktek berbahaya lain yangmemunculkan konsekuensi yang bersifatmerugikan kesehatan ibu?• Eliminasi pernikahan dini, nikah paksa, usiaminimal untuk menikah dan/atau kebebasandan persetujuan penuh untuk menikah?3.2 Mengurangi hambatan-hambatanterkait penggunaan layanankesehatan maternal dan neonatalUntuk memastikan bahwa layanan yangdiberikan sesuai, memiliki kualitas tinggidan digunakan secara penuh, petugas danmanajer program kesehatan reproduksi harusmemastikan bahwa:• Hambatan-hambatan terhadappenggunaan layanan berkurang• Komponen-komponen layanan kesehatanmaternal dan neonatal disediakan olehstaf terampil yang memiliki suplai yangmemadai dan sesuai kebutuhan serta
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal145telah menerima pelatihan penyegaran dansupervisi secara ketat• Pemberi layanan memahami danmendiskusikan keyakinan-keyakinandan praktek-praktek yang berkembangdi masyarakat serta kebiasaan mencaripertolongan kesehatan terkait dengankehamilan dan persalinan seperti gizi, posisilahir, kehadiran anggota keluarga untukmemberikan dukungan dan praktek-praktektradisional baik yang positif (menyusui)maupun negatif (sunat perempuan)• Semua ibu dan keluarga merekamengetahui tempat untuk melakukanpemeriksaan kehamilan dan bantuanuntuk melahirkan serta cara mengenalitanda-tanda komplikasi.Kotak 27: Meningkatkan akses keFasilitas <strong>Kesehatan</strong>: Rumah TungguIbu BersalinRumah tunggu ibu bersalin adalah fasilitasmenginap yang berada di dekat fasilitas medisyang memenuhi kualifikasi. Ibu yang telahdinyatakan “berisiko tinggi” dapat menunggupersalinanmereka di tempat tersebut dan dipindahkanke fasilitas medis yang berada di dekatnyasaat menjelang persalinan, atau lebih dini jikaterjadi komplikasi. Banyak pihak menganggapbahwa rumah tunggu ibu bersalin merupakanunsur kunci dari strategi untuk “menjembatanikesenjangan geografis” dalam layanan kebidananantara daerah pedesaan yang sulitmendapatkan aksesfasilitas kesehatan dengan daerah perkotaanyang memiliki layanan lengkap tersebut. Sebagaisalah satu komponen dari paket layanankebidanan komprehensif, rumah tunggu ibubersalin dapat menawarkan cara murah untukmembawa ibu lebih dekat ke layanan kebidananyang diperlukan.Dari: Maternity waiting homes: a review of experiences,WHO, 1996. www.who.int/reproductivehealth/publications/maternal_perinatal_health/MSM_96_21/en/index.htmlKarena sebagian besar kematian ibu danperinatal terjadi akibat kegagalan untukmemperoleh pertolongan tepat pada waktunyaketika terjadi komplikasi persalinan (lihat Kotak28) maka sangatlah penting untuk memilikisuatu sistem yang terkoordinasi dengan baikuntuk mengidentifikasi komplikasi kebidanandan memastikan bahwa penanganan segeradan/atau rujukan ke rumah sakit denganfasilitas pembedahan dilakukan denganbenar. Biasanya, petugas kesehatan harusmemahami bahwa semakin jauh lokasi fasilitasrujukan maka semakin dini mereka harusmembuat keputusan untuk merujuk ibu dengankomplikasi persalinan.Petugas dan manajer program kesehatanreproduksi dapat menggunakan model TigaTerlambat untuk mengidentifikasi intervensiintervensirelevan untuk mengurangihambatan terhadap penggunaan layanan ditempat mereka (lihat Gambar 7). Intervensiintervensiini mungkin mencakup, misalnya,memastikan adanya sistem rujukan yangsesuai dan membangun sistem komunikasiseperti radio dan telepon seluler. Suatusistem rujukan memerlukan protokol yangmenyebutkan kapan dan kemana harusmerujuk dan catatan yang memadai untukkasus-kasus yang dirujuk. Intervensiini mengimplikasikan koordinasi dankomunikasi yang efektif serta kepercayaandan pengertian antara masyarakat, pemberilayanan, pusat kesehatan dan rumah sakit.3.3 Ante Natal Care (ANC)Paket Ante Natal Care (ANC) yang idealterdiri dari empat kunjungan antenatal untukkehamilan tanpa komplikasi dengan kunjunganpertama di awal kehamilan, kunjungan keduadi usia kandungan 24-28 minggu, kunjunganketiga pada usia kandungan 32 minggu dankunjungan keempat pada usia kandungansekitar 36 minggu. Jumlah kunjungan yangdirekomendasikan mungkin bervariasi sesuaidengan kebijakan nasional negara terkait.
146Kotak 28: Model Tiga Terlambat: Mengidentifikasi Hambatan terhadapPenggunaan LayananMeskipun ketersediaan layanan kegawatdaruratan kebidanan diperlukan untuk mengurangi kematianibu tetapi ketersediaan layanan saja tidak memadai. Setiap tempat memiliki kondisi yangmungkin menghambat masyarakat untuk menggunakan suatu fasilitas kesehatan. Bahkan ketikalayanan berfungsi baik, ibu dengan komplikasi kebidanan menghadapi berbagai hambatanuntuk menggunakan layanan tersebut. Beberapa dari layanan tersebut terkait dengan kondisiekonomi, misalnya tidak memiliki uang untuk transportasi atau membayar layanan, beberapahambatan bersifat kultural misalnya nilai nyawa perempuan yang rendah, beberapa bersifatgeografis seperti jarak yang jauh dan jalan yang buruk. Apapun yang menyebabkan keterlambatanpenanganan dapat menyebabkan ibu kehilangan nyawa.Meskipun terdapat banyak faktor yang dapat menyebabkan keterlambatan tersebut, faktorfaktorini dapat dikelompokkan ke dalam suatu model sederhana yang disebut Tiga Terlambat.Model ini menunjukkan tiga jenis keterlambatan yang berperan terhadap kemungkinan terjadinyakematian ibu:1. Terlambat di tingkat masyarakat dalam mengidentifikasi komplikasi dan memutuskanuntuk mencari perawatan.2. Terlambat mencapai fasilitas kesehatan (tidak dapat memperoleh transportasi, kondisijalan yang buruk, kondisi yang tidak aman, adanya titik pemeriksaan/check point, adanyajam malam, dll.)3. Keterlambatan menerima perawatan yang memadai di fasilitas kesehatan (petugaskesehatan tidak di tempat, tidak adanya obat atau bahan habis pakai lain, biayapengobatan yang mahal, adanya keharusan membayar uang muka sebelum menerimatindakan medis, dll.)Diadaptasi dari: The Design and Evaluation of Maternal Mortality Programs, Center for Populationand Family Health, School of Public Health, Columbia University. 1997.Gambar 7: Menangani Tiga TerlambatApa yang dapat dilakukan petugas KesproMenangani faktor budaya/ekonomi di tingkat masyarakatFase keterlambatanMengidentifikasi komplikasi danmemutuskan mencari pertolonganMeningkatkan aksesibilitasfasilitasMencapai fasilitas kesehatanMeningkatkan kualitaspelayananMenerima perawatan yangmemadai di fasilitas kesehatanDiadaptasi dari: The Design and Evaluation of Maternal Mortality Programs, Center for Population andFamily Health, School of Public Health, Columbia University, 1997
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal147Tujuan utama Ante Natal Care adalah untuk:• Memberikan penyuluhan dan tindakanpencegahan penyakit dan promosikesehatan• Mengidentifikasi dan menangani masalahkesehatan yang ada serta komplikasi yangterjadi selama kehamilan• Menangani ibu yang memerlukanperawatan khusus selama persalinanseperti ibu yang sebelumnya mengalamibedah sesar atau FGM/sunat perempuan(liat sub bab 3.6 Masalah Khusus).Untuk gambaran umum mengenai intervensiperawatan antenatal, lihat tabel di Lampiran 1.Pencegahan dan pengobatan malariaMalaria merupakan penyebab dari 2-15%anemia pada ibu hamil di Afrika yangmenyebabkan peningkatan risiko kesakitan dankematian maternal. Malaria juga mening katkanrisiko aborsi spontan, lahir mati, lahir prematurdan bayi dengan berat badan lahir rendah.Sekitar 3-8% dari semua kematian bayi dapatdilihat hubungannya dengan infeksi malariapada ibu.* Untuk mencegah malaria selamakehamilan:• Berikan dorongan kepada semua ibu hamiluntuk tidur di bawah kelambu yang sudahdiberi insektisida (Insecticide-treated bednets/ITN) sedini mungkin pada kehamilandan terus menggunakannya selama masanifas bersama dengan bayinya. Kelambuharus digunakan sepanjang malam, setiapmalam dan menutupi seluruh tempat tidur.• Memberikan terapi pencegahan intermitendi daerah-daerah dengan penularan malariafalsiparum stabil. Berikan seidaknya duadosis sulfadoksin-pirimetamin kepadasemua ibu hamil segera setelah adanyagerakan fetus pertama. Berikan dosisdengan interval setidaknya satu bulan.• Berikan saran pada ibu untuk menutup* Malaria prevention and treatment, Integrated managementof pregnancy and childbirth (IMPAC). Standards forMaternal and Neonatal Care 1.7. WHO 2006.www.who.int/making_pregnancy_safer/publications/Standards1.7N.pdf.pintu dan jendela untuk mencegah nyamukmasuk ke dalam rumah, menghindari keluarsetelah hari gelap atau sebelum matahariterbit dan untuk menggunakan obat nyamukuntuk membunuh atau mengusir nyamuk.Nilai ibu hamil untuk anemia dan/ataudemam yang telah terpapar malaria dan obatimalarianya sesuai dengan pedoman yangberlaku di negara terkait.Skrining untuk sifilisSemua ibu hamil harus diskrining untuk melihatapakah ia menderita sifilis atau tidak padakunjungan antenatal pertama. Sifilis memilikikontribusi terhadap kesakitan maternal danhasil akhir kehamilan yang negatif. Setiaptahun, sifilis dalam kehamilan menyebabkansetengah juta bayi lahir mati dan keguguranserta bertanggung jawab untuk setidaknyasetengah juta bayi lahir dengan sifilis bawaan.Sebelumnya, tes standard untuk sifilis sulitdilakukan dan tidak bisa dilakukan di layanankesehatan dasar. tes skrining sifilis yangsederhana dan efektif sekarang tersediadengan hasil yang segera diperoleh sehinggaibu yang menerima hasil tes positif dapatdiobati tanpa penundaan di titik tempat iamenerima layanan.Skrining HIV dan pencegahan penularan dariibu ke anak (PMTCT/Prevention of Mother toChild Transmission)*Sekitar 430.000 anak menjadi terkena infeksibaru HIV di tahun 2008 dengan lebih dari 90%di antaranya tertular melalui penularan ibu keanak. Tanpa pengobatan, sekitar setengah darianak-anak yang terinfeksi ini akan meninggaldunia sebelum ulang tahun mereka yangkedua.* Dari: PMTCT strategic vision 2010–2015:preventing mother-to-child transmission of HIV to reach theUNGASS and Millennium Development Goals. WHO 2010.www.who.int/hiv/pub/mtct/strategic_vision.pdf.
148Kotak 29: Tes SifilisDi hampir semua negara, tes rapid plasmareagin/Reagen plasma cepat (RPR) digunakanuntuk skrining sifilis. RPR sulit dilakukandi situasi bencana karena memerlukanpenyimpanan dalam lemari pendingin, listrikserta staf laboratorium yang terampil. Rapiddiagnostic test (RDT)/Tes Diagnosa Cepatuntuk sifilis telah tersedia secara komersialdalam waktu beberapa tahun terakhir. Darisudut pandang pentingnya pengobatandini dalam mencegah sifilis neonatal, RDTmemberikan kesempatan yang sangat baikuntuk implementasi skrining sifilis rutin dilayanan perawatan antenatal di situasi bencanatempat uji RPR tidak tersedia atau tidakdapat dilakukan. Untuk informasi lebih lanjutmengenai RDT, lihat Bab 9: Infeksi MenularSeksual.Tanpa intervensi, risiko penularan dari ibuke anak berkisar antara 20% sampai 45%.Dengan intervensi spesifik, risiko penularan dariibu ke anak dapat dikurangi hingga kurang dari2% pada ibu yang tidak menyusui dan hingga5% atau kurang pada ibu yang menyusui.Rekomendasi kunci dan prinsip PMTCT:1. Tawarkan konseling dan tes HIV sukarela(VCT/Voluntary Counseling and Testing)kepada semua ibu hamil2. Mulailah terapi ARV (ART) seumur hidupuntuk semua ibu dengan HIV positif yangmemperlihatkan penyakit yang parahsecara klinis atau dengan jumlah CD4 350sel/mm3 atau di bawah itu meskipun tidakterdapat gejala.uIbu hamil yang memerlukan ARTuntuk kesehatan dirinya pribadi harusmenerima ARTuPemeriksaan CD4 sangat pentinguntuk menentukan apakah ibu harusmenerima ART atau tidak dan harustersedia secara luas3. Untuk ibu yang tidak memenuhi syaratuntuk ART, berikan kombinasi profilaksisARV (dengan AZT atau profilaksistriple ARV) mulai trimester kedua dandihubungkan dengan profilaksis setelahpersalinan.4. Di tempat-tempat dimana menyusuimerupakan pilihan pemberian asupanpada bayi yang lebih disukai, berikanprofilaksi pada ibu atau bayi selamamenyusui (lihat 3.4).Untuk informasi lebih lanjut, lihat Bab 10:HIVPencegahan penyakit dan promosi kesehatanSelain dari yang telah disebutkan di atas,tindakan-tindakan preventif juga mencakupimunisasi tetanus dan pengobatan presumptifuntuk cacing tambang.Penyuluhan dan promosi kesehatan bertujuanuntuk:• Meningkatkan upaya merawat diri secarasehat termasuk gizi yang memadai,menghindari zat-zat yang memiliki potensibahaya, kebersihan untuk mencegahinfeksi, istirahat dan aktifitas yangmemadai, pencegahan IMS/HIV, malariadan anemia• Mempromosikan menyusui dan persiapanuntuk menyusui• Mendukung perilaku mencari layanankesehatan, termasuk mengenali tandabahaya dan harus pergi kemana untukmencari pertolongan• Mempromosikan keluarga berencanapost partum atau jarak antara kehamilanserta perawatan bayi baru lahir (termasuknutrisi, perawatan tali pusat, danimunisasi).Kebutuhan nutrisi untuk ibu hamil danmenyusuiSelama kehamilan dan menyusui, kebutuhangizi ibu akan energi, protein dan mikronutrienmeningkat secara siginfikan, Ibu hamilmemerlukan tambahan 285 kkal/hari dan ibumenyusui membutuhkan tambahan 500 kkal/hari. Asupan zat besi, asam folat, vitamin Adan yodium yang memadai menjadi penting
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal149secara khusus untuk kesehatan ibu danbayinya. Peningkatan kebutuhan mikronutrienuntuk ibu hamil dan menyusui biasanya tidakdipenuhi melalui porsi makanan dasar. Olehkarena itu, ibu hamil dan menyusui harusmenerima suplemen makanan yang difortifikasidan mengandung 500 sampai 700 kkal untukdimakan di tempat dan 1000 hingga 1200 kkaljika diberikan sebagai ransum makanan yangdibawa pulang. Ibu hamil harus menerimasuplemen zat besi setiap hari (60 mg/hari)serta asam folat (400 μg/hari). Ibu menyusuiharus menerima suplemen vitamin A (400 000IU dalam 2 dosis masing-masing 200 000IU dengan interval setidaknya 24 jam dalamjangka waktu enam minggu setelah persalinan).Dukung pemberian asi eksklusif selamaenam bulan pertama dan dilanjutkan denganmenyusui hingga dua tahun atau lebih (lihat3.4).Persiapan persalinanAnte Natal Care memberikan kesempatankepada ibu dan petugas kesehatan yangmenanganinya untuk membuat suatu rencanapersalinan dan kedaruratan berdasarkankebutuhan, sumber daya dan situasi unik ibu.Rencana persalinan normal dan persalinandarurat mengidentifikasi yang diinginkanibu untuk tempat dan dengan siapa ia inginmelahirkan serta tindakan yang perlu dilakukanjika terjadi komplikasi (transportasi, tempatrujukan, dana darurat). Karena sebagian besarkomplikasi selama persalinan dan melahirkantidak dapat diprediksi, pertolongan persalinanoleh tenaga kesehatan terampil di fasilitaskesehatan dengan peralatan lengkap yangmampu menangani kemungkinan komplikasisangat direkomendasikan dan harus didukung.Mencatat semua data klinisSemua temuan dan pengobatan klinis yangdiberikan selama masa antenatal care harusdicatat dan catatan tersebut harus dipegangoleh ibu. Pencatatan yang baik sangat pentinguntuk memfasilitas pengambilan keputusandan intervensi yang sesuai.3.4 Layanan PersalinanMenit-menit pertama setelah kelahiranmerupakan masa-masa kritis bagi ibu danbayi baru lahir.Proses melahirkan terdiri dari persalinan,kelahiran dan periode segera setelah kelahiran.Proses ini harus terjadi di fasilitas kesehatanyang memastikan adanya privasi, aman,khusus dan dilengkapi dengan suplai, alatserta staf yang diperlukan dan transportasiserta komunikasi ke rumah sakit rujukanuntuk kegawatdarurat kebidanan danneonatal. Petugas kesehatan reproduksiharus memastikan bahwa semua fasilitaslayanan memiliki protokol klinis sertatindakan kewaspadaan standard terkaitdengan penanganan limbah untuk cairanketuban, darah dan plasenta. Mencuci tangandan kewaspadaan standard lainnya harusdilakukan.PartografPartograf harus digunakan untuk setiapkelahiran untuk memantau kemajuanpersalinan, kondisi ibu dan fetus secara ketatsertasebagai alat bantu pembuatan keputusanuntuk penanganan lebih lanjut dari rujukan(lihat lampiran 2).Pencegahan perdarahan pasca melahirkanSalah satu penyebab utama kematian ibuadalah perdarahan pasca melahirkan.Manajemen aktif kala tiga akan mengurangirisiko plasenta tertahan dan perdarahan pascamelahirkan. Petugas kesehatan terampil harusmenawarkan manajemen aktif kala tiga kesemua ibu. Tata laksana ini mencakup:1. Pemberian obat uterotonika, lebih disukaioksitosin, kepada ibu dalam waktu satumenit setelah kelahiran bayi,2. Penarikan tali pusat terkontrol3. Pemijatan uterus dari luar setelah plasentadilahirkanOksitosin merupakan uterotonika yang
150direkomendasikan untuk pencegahan danperawatatan perdarahan pasca persalinanatonik. Meskipun demikian, di beberapatempat, mungkin pemberian intervensimanajemen aktif kala tiga secara penuh tidakmemungkinkan karena tidak adanya stafterampil, kesulitan untuk memastikan praktekpenyuntikan aman dan/atau tidak adanyalemari pendingin, sehingga penggunaanoksitosin tidak memungkinkan. Dalamkondisi seperti ini, penggunaan misoprostoldirekomendasikan. Petugas kesehatan yangmemberikan misoprostol harus dilatih untukmenghindari pemberian misoprostol sebelumkelahiran, penggunaan yang benar (misoprostol600 mikrogram per oral segera setelah bayilahir) dan mengidentifikasi serta menanganiefek samping. Dalam kasus semacam itu, tidakada intervensi aktif untuk melahirkan plasentayang boleh dilakukan.*Pelayanan kegawatdaruratan kebidanan danneonatalSelain perawatan esensial selama persalinandan kelahiran, layanan PONED harus dilakukandi tingkat pusat kesehatan masyarakat untukmenangani komplikasi utama selama kelahirantermasuk masalah-masalah bayi baru lahir,atau menstabilkan ibu sebelum dirujuk kerumah sakit. Pastikan provider kesehatantelah terampil tentang prosedur penanganankegawatdaruratan kebidanan dan neonatalInformasikan protokol secara luas dan buatobat-obatan, peralatan dan suplai tersediadi semua pusat kesehatan. Seperti halnyakedaruratan maternal, kedaruratan neonataltidak selalu dapat diprediksi. Misalnya,mungkin saja bayi tidak bernafas sehinggastaf harus siap untuk melakukan resusitasineonatal di setiap persalinan. Lebih jauh lagi,komplikasi ibu dapat menyebabkan bayi barulahir terganggu secara bermakna sehingga stafharus siap sebelum kelahiran terjadi.“Fungsi sinyal” adalah intervensi medis kunciyang digunakan untuk menangani komplikasikebidanan langsung yang merupakanpenyebab utama kematian maternal di seluruhdunia. Tabel 17 menggambarkan fungsifungsisinyal terkait dengan layanan PONEDdan PONEK. Sejumlah layanan penting tidakdisebutkan tetapi dimasukkan ke dalam fungsifungsisinyal ini. Misalnya, saat melakukanbedah sesar berarti tindakan anestesi/pembiusan harus diberikan.Perawatan awal neonatalKematian neonatal terjadi tujuh kali lebihsering dibandingkan dengan kematian ibu.Ketiga penyebab utama kematian bayi barulahir adalah asfiksia pada saat lahir, infeksidan komplikasi prematuritas dan berat badanlahir rendah (BBLR). Kondisi-kondisi ini dapatdicegah dan dapat ditangani jika ibu memilikiakses terhadap layanan kegawatdaruratankebidanan dan neonatal. Staf harus dilatihuntuk mengenali kedaruratan dan merujuk ketingkat layanan lebih tinggi jika diperlukan.Perawatan awal bayi normal mencakup:• Menjaga bayi tetap kering dan hangatserta memastikan kontak kulit ke kulitdengan ibu.• Mendorong ibu untuk menyusui bayinyadalam rentang waktu satu jam setelahmelahirkan jika bayi dan ibu telah siap• Memantau perdarahan tali pusar,kesulitan bernafas, pucat dan sianosissecara ketat• Berikan perawatan mata untuk mencegahoptalmia neonatorum• Berikan imunisasi (Hepatitis B dan/atauBCG sesuai dengan protokol nasional)Pencegahan dan tata laksana penyebab utamakematian neonatal mencakup:* WHO Statement regarding the use of misoprostol for postpartum haemorrhage preventionand treatment.WHO. 2009.www.who.int/reproductivehealth/publications/maternal_perinatal_health/misoprostol/en/.
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal151Tabel 17: Tindakan (“fungsi sinyal” ) untuk Pelayanan KegawatdaruratanKebidanan dan NeonatalPelayanan Obstetrik Neonatal EmergencyDasar (PONED)Pelayanan Obstetrik Neonatal EmergencyKomprehensif (PONEK)1. Memberikan antibiotik parenteral Melakukan tindakan 1-7 ditambah:2. Memberikan obat-obat uterotonika (yaituoksitosin parenteral)3. Memberikan antikonvulsan parenteraluntuk pre-eklamsia dan eklamsia (yaitumagnesium sulfat)4. Mengeluarkan plasenta secara manual8. Melakukan pembedahan (misalnya bedahsesar)9. Melakukan transfusi darah5. Mengeluarkan sisa-sisa jaringan yangtertinggal (misalnya, ekstraksi vakummanual, dilatasi dan kuretase)6. Melakukan persalinan per vagina denganbantuan (misalnya ekstraksi vakum,kelahiran dengan forseps)7. Melakukan resusitasi bayi baru lahir dasar(misalnya dengankantung dan masker/bagand mask)Suatu fasilitas PONED adalah fasilitas yang memiliki fungsi 1-7.Suatu fasilitas PONEK adalah fasilitas yang dapat melakukan semua fungsi dari 1-9.Dari: Monitoring emergency obstetric care, a handbook. WHO/UNFPA/UNICEF/AMDD. WHO. 2009.• Asfiksia saat lahir: 5-10% dari semuabayi baru lahir memerlukan suatu jenisresusitasi pada saat lahir. Resusitasibayi baru lahir terdiri dari serangkaianintervensi dari mulai yang sederhanaseperti menjaga bayi tetap kering danhangat, stimulasi, posisi dan pembersihansaluran pernafasan (suction), hingga yanglebih rumit seperti ventilasi (resusitasidengan bag-and-mask). Semua bayi barulahir harus dipantau dengan ketat setelahtindakan resusitasi.• Infeksi: terutama sepsis, pneumonia,tetanus dan diare. Tindakan-tindakanpreventif mencakup penerapan praktekpencegahan infeksi selama kelahiran,imunisasi tetanus toxoid selama hamil,perawatan tali pusat yang baik, menjagabayi tetap hangat dan pemberian ASIeksklusif secara dini.• Kelahiran prematur/BBLR: Komplikasiyang terkait dengan kelahiran prematur/BBLR adalah hipoglikemia, hipotermia,kesulitan minum, ikterus dan peningkatanrisiko infeksi. Perawatan bayi prematur/BBLR mencakup perawatan kangguruatau kontak kulit ke kulit, menjaga bayitetap hangat, pemberian ASI segerasecara eksklusif, bantuan menyusui,pencegahan infeksi dan identifikasi awalserta perawatan infeksi dan komplikasi.3.5 Post Natal Care (PNC) danperawatan bayi baru lahirPeriode setelah kelahiran adalah saat terjadiperubahan-perubahan fisiologis secara cepatpada ibu dan bayi dengan 24 – 48 jam pertamasebagai masa paling kritis. Enam puluhpersen kematian maternal dan 40% kematian
152neonatal terjadi dalam 24 jam pertamasetelah kelahiran. Setelah persalinan tanpakomplikasi dengan bayi cukup bulan yangsehat, direkomendasikan untuk menahan ibudan bayi di fasilitas kesehatan untuk observasi.Jika ibu dibolehkan pulang sebelum 48 jamsetelah melahirkan, petugas yang kompetenharus menilai kondisi ibu dan bayi dalamwaktu 24-48 jam setelah ibu pulang. Pastikanpetugas kesehatan terampil dalam mengenalikomplikasi pasca persalinan dan merujuk ibudan bayi baru lahir yang mungkin memerlukanobservasi atau perawatan lebih lanjut. Beritahukeluarga mengenai tanda bahaya pascapersalinan pada ibu dan bayi baru lahir untukdapat mencari pertolongan secara dini jikadiperlukan.Kunjungan pasca persalinan merupakan saatuntuk menilai dan mendiskusikan kebersihandiri, menyusui, dan metode yang tepat danwaktu yang tepat untuk keluarga berencana(lihat Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja).Pastikan adanya dukungan petugas kesehatansecara dini dan pemberian ASI eksklusifserta diskusikan gizi yang sesuai untuk ibu.Tablet zat besi dan folat harus dilanjutkan danvitamin A serta minyak atau garam beryodiumdiberikan jika perlu. Kunjungan pascapersalinan juga memberikan kesempatanuntuk menimbang bayi dan mendiskusikanperawatan bayi.Bayi baru lahir harus dirujuk ke klinik Balitauntuk memperoleh imunisasi, pemantauanpertumbuhan dan layanan-layanankesejahteraan anak lain.Menyusui secara khusus merupakan halpenting dalam situasi bencana. Risiko terkaitdengan pemberian susu botol atau penggantiASI sangat meningkat ketika kebersihansangat buruk, terlalu banyak orang dalam satutempat dan akses terbatas terhadap air danbahan bakar. Dalam situasi semacam ini, ASImungkin merupakan satu-satunya sumbermakanan yang aman dan berkesinambunganuntuk bayi. Kehangatan dan perawatan yangdiberikan selama menyusi juga merupakan halpenting bagi ibu dan bayi. Karena menyusuijuga merupakan aktifitas tradisional untukibu, menyusui dapat membuat ibu percayadiri. Oleh karena itu, penting sekali untukmengawali pemberian ASI dalam waktu satujam setelah kelahiran, mendorong pemberianASI eksklusif, mendorong menyusui secarasering dan sesuai kebutuhan bayi (termasuk dimalam hari) dengan tidak membatasi periodedan frekuensi menyusui. Pemberian ASI setiapkali bayi menginginkan selama enam bulanpertama juga merupakan salah satu cara ber-KB selama menstruasi belum kembali dan tidakada makanan lain diberikan kepada bayi (lihatBab 5: Keluarga Berencana).Dukung ibu dengan HIV positif untuk membuatkeputusan berdasarkan informasi mengenaicara pemberian asupan pada bayinya.Pastikan bahwa ibu positif telah dikonselingdan memiliki akses terhadap terapi AIDS atauprofilaksis ART (PMTCT) dan bayi dirawatsetelah kelahiran (lihat 3.4). Di tempat-tempatketika pemberian asupan pengganti (dengansusu formula) memunculkan risiko tinggi untukpenyakit, malnutrisi dan kematian, hasil akhirkesehatan bayi akan lebih baik jika ibu denganHIV menyusui bayinya.Ibu yang telah diketahui terinfeksi HIV (danyang bayinya tidak terinfeksi HIV atau belumdiketahui status HIV-nya) harus menyusuibayinya secara eksklusif selama enam bulanpertama, memperkenalkan makanan tambahansetelah masa tersebut dan melanjutkanmenyusui selama 12 bulan awal kehidupan.Menyusui hanya bisa dihentikan setelahterdapat makanan yang dengan gizi memadaidan aman tanpa ASI* (lihat Bab 10: HIV untukinformasi lebih lanjut).3.6 Masalah-masalah khususAborsi aman dan perawatan pasca aborsiUntuk informasi mengenai aborsi aman* Infant feeding in the context of HIV. Key Messages. WHO.2009. www.who.int/hiv/pub/paediatric/advice/en/.
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal153dan perawatan pasca aborsi, lihat Bab 7:Perawatan Aborsi Komprehensif.Fistula obstetrik/fistula kebidananDiperkirakan bahwa lebih dari 2 juta ibumenderita fistula obstetrik yang tidak diobatidan setidaknya 50.000 sampai 100.000 ibumengalami ini setiap tahun.** Mayoritaskasus fistula disebabkan oleh persalinan yangpanjang atau partus macet (salah satu daripenyebab utama kesakitan dan kematianmaternal).Petugas kesehatan reproduksi harusmemastikan bahwa program fistula nasionalmenjangkau pengungsi internal dan eksternal.Strategi pemberantasan fistula mencakuppencegahan primer, pencegahan sekunder,pengobatan dan re-integrasi. Pencegahanprimer dan sekunder mencakup penundaanpernikahan dini dan persalinan dini,meningkatkan gizi untuk anak perempuan danremaja, penyuluhan untuk melawan praktektradisional berbahaya, peningkatan pendidikanbagi ibu dan anak perempuan dan akses lebihbaik terhadap layanan kegawatdaruratankebidanan, terutama bedah sesar. Semuakomponen harus dipadukan dalam kampanyedan program fistula.Mutilasi genital perempuan (FGM)/sunatperempuanKomplikasi terkait FGM/sunat perempuanselama masa kehamilan dapat diidentifikasimelalui anamnesis dan pemeriksaan panggulselama ante natal care. Di tempat-tempatdimana FGM tipe III*** sering dilakukan,daerah vulva harus diperiksa secara rutin padakunjungan ANC pertama. Pembukaan infibulasidilakukan selama trimester kedua setelahkonseling pada ibu dan pasangannya denganhati-hati. Setelah infibulasi dibuka, episiotomihanya dilakukan jika perlu selama prosespersalinan.Ketika ibu dengan FGM tipe III melahirkan,pembentukan jaringan parut kaku disekitar lubang vagina akan menyebabkanketerlambatan dalam kala dua persalinan yangdapat membahayakan ibu dan bayi. Episiotomianterior dengan menggunting parut infibulasiyang mungkin diperluas ke episiotomi lateralmungkin diperlukan untuk persalinan aman.Alternatif lain, bayi mungkin perlu dilahirkanmelalui sesar. Petugas kesehatan harus dilatihuntuk tidak menjahit kembali labia setelahpersalinan tetapi menjahit tepi-tepinya secaraterpisah di setiap sisi untuk menghindariinfibulasi. Kedua pasangan harus dikonselingsecara sensitif agar memahami dan menerimaperubahan setelah de-infibulasi. Untukinformasi lebih lanjut mengenai FGM, lihat Bab8 mengenai Kekerasan berbasis Gender.4. Pertimbangan hak asasi manusiadan hukumHak untuk kehamilan yang aman danuntuk selamat selama masa kehamilan dankelahiran tercakup dalam hak asasi manusiainternasional yaitu hak untuk hidup, untuksehat dan untuk bebas dari diskriminasi danpentingnya hak tersebut telah diakui dalamMillennium Development Goals (MDGs)/TujuanPembangunan Milenium. Pemenuhan hak-hakmanusia lain seperti hak untuk memperolehmakanan yang memadai, tempat berteduh,air bersih, privasi, informasi dan edukasijuga merupakan kunci untuk memastikankeselamatan dan kesehatan ibu dan anak.Perlindungan dan pemenuhan hak asasimanusia terkait dengan kesehatan maternalmeliputi• Melakukan semua tindakan yangdiperlukan untuk mengurangi kematian** Obstetric Fistula: Guiding principles for clinicalmanagement and programme development. WHO, 2005.www.who.int/reproductivehealth/publications/maternal_perinatal_health/9241593679/en/.*** Type III FGM: Membuang sebagian atau seluruh bagiangenital luar dan mempersempit lubang vagina (infibulasi).Diperkirakan 15% dari perempuan dan gadis mengalamiFGM tipe III
154ibu pada semua ibu termasuk ibu remaja• Memastikan akses terhadap ante natalcare, persalinan dan post natal care,termasuk layanan kegawatdaruratankebidanan dan neonatal untuk semua ibutermasuk remaja, ibu dari keluarga miskindan ibu yang tinggal di daerah terpencil• Mengurangi penularan HIV dari ibu keanak melalui penyediaan layanan antenatal dan perinatal yang sesuai, termasukakses terhadap obat-obatan ARV• Mendaftarkan bayi baru lahir segerasetelah lahir• Menghilangkan praktek-praktektradisional yang membahayakan untukibu dan bayi baru lahir seperti FGM/sunat perempuan, pembatasan makananbagi ibu hamil, jenis asupan makananyang lebih disukai, dan/atau perawatananak laki-laki dan pernikahan dini danpernikahan paksa serta kehamilan dini.Pernikahan dini dapat memunculkanpengaruh negatif terhadap kesakitan dankematian maternal, termasuk peningkatanrisiko fistula obstetric/kebidanan.Pencegahan pernikahan dini mencakupmemastikan pendaftaran anak perempuandi sekolah dasar dan memastikan bahwaanak yang hamil atau menikah tidakdipaksa untuk berhenti sekolah.• Menghilangkan diskriminatif terkaitkehamilan di tempat kerja. Misalnyamengharuskan dilakukan uji kehamilansebelum merekrut pekerja merupakanpelanggaran terhadap hak akan privasi.Perlindungan khusus di tempat kerjaharus diberikan pada ibu selama sebelumdan sesudah persalinan dan ibu bekerjaharus diberi cuti dengan gaji yang sesuaidan/atau keuntungan jaminan sosial.4.1 Tantangan dan kesempatanKadang-kadang, petugas kesehatanmungkin menghadapi situasi ketika ia harusmengambil keputusan yang sulit atau dilemaketika memberikan informasi dan layanankesehatan maternal dan neonatal. Pemberianlayanan yang sesuai mungkin dibatasi olehperundangan nasional, norma sosial ataubudaya atau kesalahpahaman konsep medis.Misalnya:• Norma sosial mungkin mencegahibu meninggalkan rumah untuk pergike fasilitas kesehatan untuk layanankesehatan maternal dan neonatal,termasuk persalinan aman.• Hukum mengenai usia pernikahanmungkin berbeda untuk anak laki-lakidan anak perempuan sehingga anakperempuan mungkin tidak terlindungisecara memadai dari pernikahan dini dan/atau paksa.• Kelompok-kelompok orang tertentu didaerah bencana (misalnya pengungsieksternal dan internal) mungkintidak mampu mengakses pelayanankegawatdaruratan kebidanan danneonatal melalui program yang disponsoripemerintah.Norma, perundangan dan praktek dapatbertentangan dengan prinsip-prinsip hak asasimanusia yang diakui secara internasional.Sebagai manajer atau petugas kesehatanreproduksi, anda mungkin menghadapidilema semacam ini. Anda harus menyadariposisi lembaga/organisasi anda dalammasalah kesehatan reproduksi ini danmempertimbangkannya sebagai bagian darianalisis situasi Anda serta kemungkinanlangkah berikutnya. Ketika berhadapan dengansituasi sulit, Anda harus terlebih dahulumenempatkan prioritas pada keselamatan dankesehatan klien serta keselamatan Anda danrekan-rekan Anda. Lalu, anda mungkin ingin:• Berbicara dengan supervisor Anda,• Mendiskusikan pilihan dengan klien Anda,• Mencari tahu apakah lembaga Andaterlibat dalam advokasi untuk masalahtersebut dan bagaimana Anda dapatberkontribusi,• Mengeksplorasi hubungan dengan danmerujuk ke organisasi lokal yang mungkindapat membantu klien Anda lebih lanjut;• Dengan tetap menghormati kerahasiaan
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal155klien, identifikasi rekan kerja dan petugaskesehatan reproduksi lainnya mengenaicara menghindari situasi semacam itu/menangani situasi tersebut di masadatang.• Mengungkapkan kekhawatirankekhawatiranyang ada di pertemuanpertemuankoordinasi.5. MonitoringMenyelidiki setiap kematian maternaldan perinatalPengkajian kasus kematian dan nyaris matipada ibu melahirkan merupakan komponenpenting dari program kesehatan maternaluntuk pembelajaran kedepannya, mendorongdan memonitor perubahan praktek yang adadan mengadvokasi tindakan-tindakan untukmenghindari komplikasi yang tak diinginkandan kematian. Terdapat beberapa pendekatanyang direkomendasikan untuk melakukankajian terhadap kematian maternal dan kasusnyaris mati pada ibu melahirkan sepertiotopsi verbal dan survey terhadap kesakitanyang parah. Dengan dimulainya penilaianyang bersifat anonim/tidak menghakimiterhadap faktor-faktor yang dapat dicegahterkait kematian maternal, lahir mati dankematian neonatal di fasilitas kesehatan makainformasi mengenai bagaimana programdapat ditingkatkan akan terkumpul (untukcontoh Formulir Pengkajian Kematian Ibu, lihatLampiran 4 di Bab 3: Assessemnt, Monitoringdan Evaluasi).Indikator-indikator berikut dapat digunakanuntuk memonitor program kesehatan maternaldan neonatal:1. Persentase ibu hamil yang melakukansetidaknya empat kali kunjungan selamakehamilan2. Ketersediaan fasilitas PONED dan PONEK3. Proporsi semua persalinan di fasilitaspelayanan kegawatdaruratan kebidanan4. Memenuhi kebutuhan layanankegawatdaruratan kebidanan: proporsi ibudengan komplikasi kebidanan langsungyang parah dan dirawat di fasilitastersebut5. Bedah sesar sebagai proporsi dari semuapersalinan6. Angka fatalistik kasus kebidanan langsung(direct obstetric care fatality rate)Untuk informasi lanjut mengenai pemantauan,lihat Bab 3: Assessment, monitoring danEvaluasi6. Bacaan Lanjutan• Integrated Management of Pregnancy andChildbirth (IMPAC): Pregnancy, Childbirth,Post partum and Newborn Care: A guidefor essential practice. WHO. 2006.www.who.int/making_pregnancy_safer/documents/924159084x/en/index.html.• Integrated Management of Pregnancyand Childbirth (IMPAC): ManagingComplications inbPregnancy andChildbirth: A guide for midwivesbanddoctors. WHO. 2005.www.who.int/making_pregnancy_safer/documents/9241545879/en/index.html• Integrated Management of Pregnancy andChildbirth (IMPAC): Managing NewbornProblems: A guide for doctors, nurses andmidwives. WHO. 2003.www.who.int/making_pregnancy_safer/documents/9241546220/en/index.html.• Monitoring emergency obstetric care, ahandbook. WHO/UNFPA/UNICEF/AMDD.WHO. 2009.www.who.int/reproductivehealth/publications/monitoring/9789241547734/en/index.html.• Cochrane reviews. www.cochrane.org/reviews.LampiranLampiran 1: Intervensi yang DirekomendasikanWHO untuk Meningkatkan <strong>Kesehatan</strong> maternaldan neonatalLampiran 2: Partograf
156Lampiran 1: Intervensi yang Direkomendasikan oleh WHO untukMeningkatkan <strong>Kesehatan</strong> Maternal dan NeonatalTabel 18: Perawatan pada Kehamilan, Persalinan dan Periode Nifas untukIbu dan Bayi Baru lahirPerawatanKehamilan, 4KunjunganEsensialPerawatan Rutin(diberikan padasemua ibu dan bayi)• Konfirmasikehamilan• Pemantauankemajuankehamilan danpenilaian kondisiibu dan janin• Deteksi masalahyang menjadikomplikasipada kehamilan(misalnyaanemia, kelainanhipertensif,perdarahan,malpresentasi,kehamilan ganda)• Meresponkeluhan lain yangdilaporkan• Imunisasi tetanus,pencegahan danpengendaliananemia (suplemenzat besi dan asamfolat)• Informasi dankonselingmengenaiperawatan dirumah, nutrisi, seksaman, menyusui,KB, gaya hidupsehat.Perawatan tambahan(diberikan pada ibudan bayi denganpenyakit dankomplikasi sedang)• Terapi untukkomplikasikehamilan ringanhingga sedanguAnemia ringanhingga sedanguInfeksi salurankencinguInfeksi vagina• Perawatan pascaaborsi dan KB• Perawatan prarujukanuPre-eklamsia/eklamsiauPerdarahanuInfeksiuAborsi dengankomplikasi• Dukungan untukibu dengankebutuhankhusus (misalnyaremaja, wanitayang mengalamikekerasan)• Terapi sifilis (ibudan pasangannya)Perawatan obstetrikdan neonatalspesialis (untuk ibudan bayi denganpenyakit dankomplikasi berat)• Perawatankomplikasikomplikasikehamilan beratuAnemiauPre-eklamsia/eklamsia beratuPerdarahanuInfeksiuKomplikasimedis lain• Perawatankomplikasi aborsi
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal157Tabel 18: Perawatan pada Kehamilan, Persalinan dan Periode Nifas untukIbu dan Bayi Baru lahir• Rencanapersalinan dankedaruratan,saran mengenaitanda bahaya dankesiapan terhadapkegawatdaruratan• Pencatatan danpelaporan• Tes sifilisSituasionalPerawatan saatmelahirkan(persalinan, kelahirandan segera setelahmelahirkan)Esensial• Tes dan konselingHIV• Terapi preventifintermiten antimalaria (IPT) danpromosi kelambuyang diberiinsektisida (ITN)• Pengobatankecacingan• Assesment FGM• Perawatan selamapersalinan dankelahiranuDiagnosispersalinanuMemantaukemajuanpersalinan, kondisiibu dan janindengan partografuMemberikanperawatandukungan danmenghilangkannyeri• Pencegahanpenularan HIVdari ibu ke bayi(PMTCT):uTerapiantiretroviral(ART)uKonselingpemberianasupan padabayiuSaran caramelahirkan• Terapi infeksioportunistik ringanhingga sedang• Terapi malariatanpa komplikasiPerawatan untukabnormalitasdan komplikasi(misalnya persalinanmemanjang, ekstraksivakum, presentasisungsang, episiotomi,perbaikan robekangenital, pengeluaranplasenta secaramanual).• Terapi infeksi HIVparah• Terapi malariadengan komplikasi• Perawatankomplikasikomplikasiberatdalam persalinandan masa segerasetelah persalinan,termasuk bedahsesar, transfusidarah danhisterektomi:uPartus macetuMalpresentasiuEklamsiauInfeksi beratuPerdarahan
158Tabel 18: Perawatan pada Kehamilan, Persalinan dan Periode Nifas untukIbu dan Bayi Baru lahiruDeteksi masalahdan komplikasi(misalnyamalpresentasi,persalinanmemanjang dan/atau partusmacet, hipertensi,perdarahan daninfeksi)uKelahiran danperawatan bayibaru lahir segera,inisiasi menyusuiuResusitasi BayiBaru LahiruManajemen aktifkala tiga dalampersalinanuPerawatan pascapersalinan segerauntuk ibuuPemantauandan penilaiankondisi ibu,pencegahan dandeteksi komplikasi(misalnyahipertensi, infeksi,perdarahan,anemia).uPengobatan anemiapasca perdarahansedanguInformasi dankonseling mengenaiperawatan dirumah, nutrisi, seksaman, perawatanpayudara dan KBuSaran terkait tandabahaya, kesiapankedaruratan danfollow up• Pencatatan danpelaporan• Tata laksanapra-rujukan untukkomplikasi serius(misalnya partusmacet, gawatjanin, persalinanprematur,perdarahan peridan postpartumparah).• Tata laksanakomplikasikegawatdaruratanjika persalinantidak bisa ditunda• Pemberiandukungan kepadakeluarga jika terjadikematian ibu• Induksi danaugmentasipersalinan
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal159Tabel 18: Perawatan pada Kehamilan, Persalinan dan Periode Nifas untukIbu dan Bayi Baru lahirSituasional • Pemberian vitamin A • PMTCT sesuaicara melahirkan,panduan dandukungan untukcara pemberianasupan pada bayiyang dipilih.• Tata laksanakomplikasi terkaitFGM/sunatperempuanPerawatan ibu nifas(hingga 6 minggu)Esensial• Penilaian kondisi ibu• Pencegahan dandeteksi komplikasi(misalnya infeksi,perdarahan, anemia)• Pencegahan danpengendaliananemia (suplemenzat besi dan asamfolat)• Informasi dankonseling mengenainutrisi, seks aman,KB dan pemberiansejumlah metodekontrasepsi• Memberi saranterkait tandabahaya, kesiapanterhadapkedaruratan danfollow up• Pengobatansejumlah masalah(misalnya anemiaringan hinggasedang, depresipasca melahirkanringan)• Perawatan semuakomplikasiuAnemia beratuPerdarahan pascapersalinan yangberatuInfeksi pascapersalinan beratuDepresi pascapersalinan berat• Sterilisasiperempuan• Pemberian metodekontrasepsi• Promosipenggunaan ITN
160Tabel 18: Perawatan pada Kehamilan, Persalinan dan Periode Nifas untukIbu dan Bayi Baru lahirSituasional• Promosipenggunaan ITN• Pengobatanmalaria tanpakomplikasi• Pengobatanmalaria dengankomplikasiPerawatan Bayi BaruLahir (kelahiran dansegera setelah lahir)Esensial• Promosi,perlindungan dandukungan untukmenyusui• Pemantauan danpenilaian kesehatan,deteksi komplikasi(pernafasan, infeksi,prematuritas, BBLR,cedera, malformasi)• Pencegahan danpengendalianinfeksi, rawatgabung• Perawatan mata• Informasi dankonseling mengenaiperawatan dirumah, menyusui,kebersihan• Saran mengenaitanda bahaya,kesiapankegawatdaruratandan follow up• Imunisasi sesuaidengan panduannasional (BCG,HepB, OPV-0/vaksinpolio oral)• Perawatan jikaprematur sedang,BBLR ataukembar, dukunganuntuk menyusui,kehangatan,penilaian kondisidengan frekuensisering dan deteksikomplikasi sepertikesulitan minum,ikterus, masalahperinatal lain.• Follow upperawatan metodekangguru• Terapi kasus ringanhingga sedang:uInfeksi lokal(tali pusat, kulit,mata, putih padalidah)uCedera lahir• Tata laksana prarujukanuntuk bayidengan masalahyang berat:uBayi sangatprematur dan/atau dengan beratbadan lahir sangatrendahuKomplikasi parahuMalformasi• Memberi dukunganpada ibu jika terjadikematian perinatal• Tata laksanamasalah beratpada bayi barulahir – perawatanumum untuk bayibaru lahir sakitdan tata laksanamasalah spesifik:uKelahiranprematuruKesulitanpernafasanuSepsisuTrauma lahir danasfiksia beratuIkterus beratuPerawatanmetode kangguru• Tata laksanamalformasi yangdapat dikoreksi
Bab 6: <strong>Kesehatan</strong> Maternal dan Neonatal161Tabel 18: Perawatan pada Kehamilan, Persalinan dan Periode Nifas untukIbu dan Bayi Baru lahirSituasional• Mempromosikanpenggunaan ITNketika tidur• Terapi presumptifsifilis kongenital• Pencegahanpenularan HIV dariibu ke bayi melaluiART• Mendukungpemberian asupanbayi sesuai denganpilihan ibu• Terapi:uSifilis kongenitaluTetanus neonatalPerawatan BayiBaru Lahir setelahkelahiran (kunjungandari/di rumah)Esensial• Penilaian kesehatanbayi dan menyusui• Deteksi komplikasidan meresponkekhawatiran ibu• Informasi dankonseling mengenairawatan di rumah• Kunjungan lanjutantambahan untukbayi dengan risikotinggi (misalnyaprematur, setelahmengalami masalahyang parah, yangdiberi asupanpengganti)• Tatalaksana:uMasalah minorhingga sedanguKesulitan menyusui• Tata laksana prarujukan untukmasalah yangparah:uKejanguKetidakmampuanmenyusui• Mendukungkeluarga jika terjadikematian perinatal• Tata laksanamasalah beratpada bayi barulahir:uSepsisuInfeksi lainuIkterusuKegagalan untuktumbuh
162Lampiran 2: Partograf
Bab 7: Perawatan Aborsi Komprehensif163Daftar Isi1 PENDAHULUAN 1632 TUJUAN 1653 PENYUSUNAN PROGRAM 1653.1 Need assessment/penilaian kebutuhan 1653.2 Konseling dan informed consent 1663.3 Penilaian klinis 1673.4 Pencegahan infeksi 1683.5 Mengatasi rasa nyeri 1683.6 Pengosongan rahim 1683.7 Mencegah tetanus 1703.8 Mengatasi komplikasi 1703.9 Konseling setelah prosedur aborsi dan tindak lanjut 1713.10 Integrasi layanan 1714 HAK ASASI MANUSIA DAN MASALAH HUKUM 1714.1 Tantangan dan kesempatan 1725 MONITORING 1736 BACAAN LANJUTAN 1737BABTUJUHPerawatanAborsiKomprehensif1 PendahuluanWorld Health Organization (WHO) memperkirakan bahwa 42 juta kehamilan per tahun berujungpada aborsi yang diinduksi, 20 juta diantaranya diperkirakan tidak aman karena dilakukanoleh orang yang tidak memiliki keterampilan atau dilakukan dalam lingkungan yang tidakmemenuhi standar medis minimum, atau keduanya. Kematian dan cedera akibat aborsi yangtidak aman terus menjadi masalah kesehatan serius yang mempengaruhi keluarga dan seluruhmasyarakat. Secara global, aborsi yang tidak aman bertanggung jawab atas 13% kematian ibuhamil, 99% diantaranya terjadi pada negara berkembang. Membuat kehamilan menjadi lebihaman mencakup penyediaan layanan aborsi yang aman atau rujukan ke layanan aborsi yangaman sejauh diijinkan oleh hukum yang berlaku serta penanganan yang sesuai dan tepat waktuterhadap aborsi yang tidak aman dan spontan bagi kaum perempuan.Perempuan dan anak perempuan dalam situasi darurat bencana mungkin lebih berisikomengalami kehamilan yang tidak diinginkan dan aborsi yang tidak aman, dan memerlukanakses ke layanan aborsi yang aman dan legal:• Perempuan dan remaja mungkin tidak dapat meneruskan metode kontrasepsi merekakarena hilang saat pengungsian.• Keluarga mungkin ingin menunda rencana mempunyai anak sampai keamanan dan matapencaharian mereka terjamin, tetapi tidak memiliki akses ke alat kontrasepsi karena layanankesehatan telah terganggu.• Perkosaan dan bentuk kekerasaan seksual mengalami peningkatan di daerah konflik.
164Perawatan Aborsiyang KomprehensifUntuk membantu pemerintah, parapembuat perencanaan dan penyedialayanan mewujudkan komitmen merekaterhadap hak dan kesehatan perempuan,WHO mengeluarkan petunjuk teknis padatahun 2003 untuk mendukung kapasitassistem kesehatan agar dapat memberikanperawatan aborsi yang aman dan perawatanpasca-aborsi (Post-Abortion Care atau PAC)Perawatan pasca aborsi merupakan strategiglobal untuk mengurangi tingkat kematiandan penderitaan dari komplikasi aborsi yangtidak aman dan spontan dan terdiri dari limaunsur :• Pengobatan aborsi yang tidak lengkapdan tidak aman serta komplikasi yangdapat mengancam jiwa.• Konseling untuk mengidentifikasidan merespon kebutuhan emosionalserta kesehatan fisik perempuan danmasalah lainnya.• Layanan kontrasepsi dan keluargaberencana guna membantuperempuan dalam mencegahkehamilan yang tidak diinginkan ataumenentukan jarak kelahiran• Layanan kesehatan reproduksi dankesehatan lainnya yang diutamakanuntuk disediakan di lokasi atau melaluirujukan ke fasilitas lain dalam jaringanpenyedia layanan.• Kerjasama masyarakat dengan penyedialayanan untuk pencegahan (kehamilanyang tidak diinginkan dan aborsi yangtidak aman), mobilisasi sumberdaya(untuk membantu perempuan menerimaperawatan yang sesuai dan tepat waktuuntuk komplikasi aborsi) dan memastikanbahwa layanan kesehatan mencerminkandan memenuhi harapan dan kebutuhanmasyarakat.Perawatan Aborsi komprehensif mencakupsemua unsur perawatan pasca aborsi dan jugainduksi aborsi yang aman untuk semua indikasiyang legal (yaitu yang sesuai dengan hukumnasional). Semua unsur ini berperan dalammenurunkan tingkat kematian maternal.Ada beberapa pilihan teknologi untukmembantu perempuan mencegah ataumengatasi kehamilan yang tidak diinginkan,termasuk kontrasepsi darurat, aspirasi vakumdan aborsi dengan menggunakan obatobatan(medical abortion). Selain itu, semakinbanyak negara telah memperbaharui undangundangaborsi mereka dengan memperluasindikasi-indikasi hukum untuk aborsi, termasukpemerkosaan dan incest (hubungan seksualdengan anggota keluarga sendiri).
Bab 7: Perawatan Aborsi Komprehensif1652 TUJUANPenyebab aborsi yang diijinkan – persentase negara-negara (n=195)Atas permintaanAlasan ekonomi atau sosialCacat pada janinKehamilan karena pemerkosaan atau incestUntuk menjaga kesehatan mentalUntuk menjaga kesehatan fisikUntuk menyelamatkan jiwaperempuan yang bersangkutanN=195: 195 negara dilibatkan dalam penelitianDari: World Abortion Policies. New York, UNDP. 2007.www.un.org/esa /population/publications/2007_Abortion_Policies_Chart/2007_WallChart.pdfTujuan dari bab ini adalah untuk membekalipetugas kesehatan reproduksi, manajerprogram dan penyedia layanan dengan:• Informasi mengenai penyusunan programlayanan aborsi yang legal dan aman sertarujukan ke layanan serupa hingga batasyang diijinkan oleh hukum;• Informasi dasar klinik untuk memandupenyelenggaraan layanan;• Kerangka kerja untuk mendapatkaninformasi akurat dan memahami batasanbatasanadministratif dan peraturanperaturanyang berkaitan dengan aborsi dinegara dimana mereka bekerja;• Pemahaman norma sosial, budaya, danagama mengenai layanan aborsi;• Alat bantu untuk mendidik masyarakatmengenai hak-hak mereka.3 PENYUSUNAN PROGRAMBagian-bagian berikut akan menguraikanpanduan dasar untuk memastikan/menjaminpenyediaan layanan aborsi yang komprehensifdan berkualitas tinggi.Penambahan layanan induksi aborsi yangaman untuk semua indikasi legal pada unsurunsurPerawatan Pasca Aborsi menghasilkansuatu pendekatan menyeluruh yangmendukung perempuan dalam menggunakanhak reproduksi dan hak seksual mereka.Secara ideal, layanan ini disediakan sebagaipaket terpadu dan komprehensifKebutuhan layanan perawatan aborsi yangkomprehensif tidak perlu bergantung padaketersediaan ginekolog/dokter kandungan atauahli bedah. Dengan pelatihan dan dukunganyang memadai, perawat, bidan dan petugaskesehatan tingkat menengah lain dapatmemberikan layanan aborsi yang aman di linidepan dan perawatan pasca aborsi, bahkanuntuk pasien rawat jalan. (Lihat Tabel 19)3.1 Needs Assessment/penilaiankebutuhanSaat merencanakan layanan aborsi, kumpulkaninformasi dan pertimbangkan kebutuhankebutuhandan persepsi masyarakat, termasukpreferensi kaum perempuan terhadap jenis
166penyedia layanan dan jenis kelamin penyedialayanan serta lokasi layanannya.Tingkat aborsi tidak aman yang tinggi seringmerupakan akibat dari dibatasinya akseske layanan aborsi oleh hukum. Meskipundemikian, bahkan bila aborsi legal, perempuansering tidak dapat mengakses layanan aborsiyang aman dan legal. Kondisi dimana aborsidilegalkan berbeda di berbagai negara. Dibeberapa negara, akses sangat dibatasi,sedangkan di negara lainnya, layanan aborsitersedia atas permintaan dan untuk alasanalasanmedis dan sosial. Pada hakikatnya,setiap negara di dunia mengijinkan aborsi yangaman dan legal dalam kondisi-kondisi tertentu.Petugas kesehatan reproduksi, manajerprogram dan penyedia layanan harusmengetahui kebijakan dan peraturan nasionalyang berkaitan dengan aborsi yang aman dinegara tempat mereka bekerja:• Apakah terdapat undang-undang/peaturan/kebijakan mengenai aborsi/ketersediaan dan askes ke layananaborsi? Berikan perhatian khusus pada:uAlasan mengapa aborsi diijinkan(misalnya alasan terapi, cacat padajanin, pemerkosaan, incest, kesehatanmental, atau alasan pribadi);uBatas waktu dimana aborsi dapatdilakukan dan apakah terdapat situasidimana batas waktu tersebut dapatdiabaikan;uKetersediaan metode aborsi yangberbeda (misalnya dengan tindakan,seperti aspirasi vakum elektrik ataumanual; dengan obat-obatan/medis,seperti mifepristone dan misoprostol)dan distribusi serta pemberian obatuntuk aborsi dan perawatan setelahaborsi;uPersyaratan untuk konseling;uKeadaan dimana aborsi dapatdilakukan dan/atau tingkatan penyedialayanan yang dapat melakukan aborsiatau memberikan metode aborsi;uKetentuan mengenai biaya aborsi;uAturan atau harapan yangmengharuskan orang lain (suami, orangtua, wali) untuk memberi ijin melakukanaborsi (ijin pihak ketiga)uPersyaratan tentang pelaporan yangwajib dilakukanuKeharusan bagi penyedia layanan yangmenolak melakukan aborsi (keberatanberdasarkan hati nurani) untuk merujukpasien ke tempat yang bersediamemberi layanan aborsi;• Apakah ada undang-undang yangmelarang/mengkriminalisasi aborsi?uApakah ada undang-undang atauperaturan mengenai perawatan pascaaborsi, termasuk perawatan setelahaborsi yang tidak aman? Berikanperhatian khusus pada syarat perujukandan pelaporan.• Apakah terdapat undang-undang/peraturan/kebijakan yang menyatakanbahwa minimal harus disampaikaninformasi mengenai layanan aborsi yangaman/tidak aman serta perawatan setelahaborsi?Selain konteks sosial dan hukum, harus jugadiperhatikan:• Konteks epidemiologi• Pelatihan kualifikasi dan kapasitas daristaff• Supply dan peralatan• Kondisi fasilitas kesehatan• Sistem transport darurat• Kapasitas fasilitas rujukan3.2 Konseling dan persetujuansukarela / voluntary informedconsentPenyedia layanan harus menyadari bahwaperempuan yang mencari layanan aborsimungkin mengalami stress emosional yangberat atau ketidaknyamanan fisik. Mereka harusmemastikan privasi, kerahasiaan dan adanyaijin untuk perawatan. Konseling yang baikmemberikan perempuan tersebut dukungan
Bab 7: Perawatan Aborsi Komprehensif167Tabel 19: Perawatan Aborsi KomprehensifTingkatMasyarakatTingkatlayanan dasarTingkatRumah SakitPendidikan dan informasi mengenai pencegahan 4 4 4dan konsekuensiPengenalan komplikasi aborsi 4 4 4Transportasi ke layanan aborsi yang aman dan 4 4 4untuk penanganan komplikasi akibat aborsi yangtidak amanRujukan untuk kehamilan, layanan aborsi yang 4 4 4aman dan legal atau perawatan pasca aborsiRujukan korban pemerkosaan atau incest ke4 4 4layanan kesehatan dan/atau sosialAspirasi vakum atau pengobatan untuk aborsi4 4tidak lengkap atau aborsi yang aman hingga 12minggu kehamilanMetode kontrasepsi, termasuk kontrasepsi4 4darurat dan kontrasepsi setelah aborsiPerawatan darurat, seperti penggantian cairan4 4IV, oksitosin, tes hematokrit/ hemoglobin danantibiotik 24 jam/hariRujukan dan transportasi bagi perempuan4 4dengan komplikasi aborsi yang paling parah(septisemia, peritonitis, gagal ginjal)Aborsi trimester kedua, laparatomi, transfusi4darah yang aman, sterilisasi sukarela, skrininguntuk hepatitis, sifilis dan HIVMenangani komplikasi aborsi yang berat 4emosional dan meningkatkan keefektifanprosedur. Konseling yang efektif dibangunsepenuhnya berdasarkan kebutuhan dankepentingan perempuan tersebut serta dilakukansebelum, selama dan setelah prosedur.Informed consent/keputusan yang dibuatberdasarkan informasi yang diberikansecara sukarela, baik yang didapatsecara lisan atau tertulis, memastikanbahwa perempuan tersebut memahami,dan menyetujui rencana perawatan yangdiajukan, termasuk manfaatnya, risiko danalternatifnya. Persetujuan ini berarti bahwaperempuan tersebut telah mengambilkeputusan secara bebas, tanpa tekanan ataupaksaan apapun. Penyedia layanan dapatmendokumentasikannya dengan memintatanda tangan pada formulir persetujuan.Pada beberapa kondisi, lebih tepat untukmemastikan persetujuan secara lisan.3.3 Penilaian klinisPenyedia layanan harus melakukan penilaianklinis yang menyeluruh, meliputi:• Riwayat kesehatan reproduksi yang teliti(termasuk riwayat kekerasan seksual);• Pemeriksaan fisik dan pemeriksaanpanggul yang teliti (ultrasonografi) dan teskehamilan bukan merupakan prasyaratatau syarat minimum untuk menawarkan
168layanan aborsi. Kehamilan sudah dapatdideteksi saat pemeriksaan panggulbimanual pada 6-8 minggu);• Penilaian psikososial.Untuk perempuan yang datang untukperawatan aborsi yang tidak lengkap ataukomplikasi aborsi (perawatan pasca aborsi)harus dilakukan penilaian dengan hati-hatisekali, karena mereka mungkin mengalamikomplikasi yang mengancam keselamatan jiwa.Pengosongan uterus seringkali merupakankomponen penting dalam penanganan kasusdan bila kondisi pasien sudah stabil, makaprosedur ini tidak boleh ditunda.Pemindahan segera ke rumah sakit rujukanmungkin diperlukan jika perempuan tersebutmembutuhkan perawatan yang melebihikemampuan puskesmas dimana ia berada.Kondisinya harus distabilkan sebelum iadipindahkan.Kehamilan ektopikAdalah penting untuk mempertimbangkankondisi-kondisi lain yang dapatmembahayakan keselamatan jiwadan mengakibatkan shock, termasukkehamilan ektopik (kehamilan pada tuba).Kehamilan ektopik dapat membahayakanjiwa perempuan tersebut; rawatlah dankirim pasien ke rumah sakit rujukansesegera mungkin dimana diagnosa dapatdipastikan dan layanan yang tepat dapatdiberikan.3.4 Pencegahan infeksiSebagaimana prosedur invasif apapun,selalu terdapat risiko infeksi terhadap pasien,penyedia layanan, dan staf pendukung melaluikontak dengan kontaminan/penyebab infeksi.Untuk meminimalkan risiko tersebut, tindakanpencegahan standar harus diperhatikan setiapsaat. Tindakan ini meliputi penggunaan penghalangyang memadai (seperti sarung tangan dan masker),penanganan limbah dengan hati-hati sertamencegah terjadinya cedera (lihat Bab 2: PPAMparagraf 3.3.2, hal 38). Infeksi iatrogenik/yangdidapat bisa dicegah dengan mengikuti tindakanpencegahan standar, dengan menggunakan teknikaseptik dan mengesampingkan atau mengobatiinfeksi servikal sebelum melakukan prosedurtranservikal.Semua perempuan yang melakukanpengosongan uterus melalui aspirasi vakumharus diberikan dosis profilaksis antibiotikuntuk mengurangi risiko infeksi. Namundemikian, tidak adanya antibiotik profilaksistidak menghalangi kinerja dari aspirasi vakum.Pemberian antibiotik secara rutin tidakdiperlukan dan tidak direkomendasikan untukperempuan yang menjalani pengosonganuterus melalui penggunaan obat-obatan. Dalamhal ini, antibiotik harus dicadangkan untukkasus-kasus dimana pasien menunjukkantanda-tanda dan gejala infeksi.3.5 Mengatasi rasa nyeriPengobatan harus selalu ditawarkan untukmengatasi rasa nyeri. Tujuan dari rencanamengatasi nyeri adalah membantu pasien untukmerasa senyaman mungkin. Aspirasi vakumharus dilakukan dengan bius lokal atau analgesiaoral (seperti ibuprofen). Bius total jarang sekalidiperlukan dan justru menempatkan pasien padarisiko yang lebih besar.3.6 Pengosongan uterusAborsi induksiPada trimester pertama, metode pengosonganuterus yang dianjurkan untuk aborsi induksiadalah:• Aspirasi vakum elektrik (AVE) atau aspirasivakum manual (AVM) sampai 12 minggupenuh masa kehamilan (12 minggu sejakpasien mengalami menstruasi terakhir (LMP)
Bab 7: Perawatan Aborsi Komprehensif169uMemeriksa hasil pembuahansetelah menjalankan prosedur untukmenghilangkan kemungkinan kehamilanektopik atau kehamilan molar atauaborsi yang tidak tuntas.• Metode medis sampai sembilan minggupenuh masa kehamilanuKombinasi mifepristone yang diikutioleh prostaglandin seperti misoprostoladalah cara yang dianjurkan. Jikamifepristone tidak ada, penggunaanhanya misoprostol dapat dilakukan,walaupun kurang efektif dibandingpenggunaan bersama mifepristone,dan kurang efektif dari aspirasi vakum.Tidak terdapat cukup bukti untukmerekomendasikan aturan minum iniuntuk aborsi diatas sembilan minggu.Perempuan pada trimester ketiga atau akhirtrimester kedua akhir seharusnya dirujuk kerumah sakit dengan fasilitas operasi untukperawatannya.Metode obat-obatan/medis untukinduksi aborsi hingga 9 minggusejak menstruasi terakhirMifepristone dan Misoprostol200 mg mifepristone secara oral, yangdiikuti dengan 800 μg misoprostol setelah36-48 jam melalui vagina atau di bawahlidah / sublingualHanya misoprostolDapat menimbulkan aborsi pada awalkehamilan tetapi dibutuhkan dosis yangberulang, seperti 800 μg misoprostolmelalui vagina atau di bawah lidahyang diulang setiap 12 jam hingga tigadosis. Meskipun demikian, penggunaanmisoprostol saja kurang efektifdibandingkan jika dikombinasikan danbiasanya menimbulkan efek samping.Perawatan Pasca AborsiBaik aspirasi vakum maupun pemberian obatmisoprostol keduanya merupakan metodeyang aman, efektif, dan dapat diterima untukmengosongkan uterus dalam perawatansetelah aborsi.Misoprostol mengurangi biaya perawatan pascaaborsi karena tidak membutuhkan ketersediaanperalatan yang disterilisasi, ruang operasi ataupetugas yang melakukan operasi. Misoprostoluntuk perawatan aborsi yang tidak tuntas adalahpilihan penting dalam situasi darurat bencanadimana sulit untuk menjaga peralatan MVAdan melatih penyedia layanan dengan layak,dan apabila rujukan untuk melakukan operasipengosongan uterus tertunda.Dilatasi dan Kuret (D&K)Juga dikenal sebagai “kuret tajam” denganperalatan dari logam, D&K tidak lagidirekomendasikan kecuali dalam kasus dimanametode aspirasi vakum atau metode medistidak ada. Di tempat-tempat dimana D&K masihdipraktikkan, semua upaya harus dilakukanuntuk menggantinya dengan aspirasi vakumatau metode-metode medis guna meningkatkankeselamatan dan kualitas perawatanPengunaan misoprostol untuk indikasi kebidanansangat cepat berkembang. Manajer programkesehatan reproduksi dan penyedia layanan harusterus mengikuti perkembangan literatur klinik danliteratur teknik (lihat Bacaan Lebih Lanjut.)Misoprostol untuk aborsi yang tidaklengkap hingga 12 minggu sejakmenstruasi terakhir600 mikrogram misoprostol secara oral (satudosis) cukup efektif dan aman.Belum ada penelitian yang menyelidikipenggunaan misoprostol untuk merawatpasien dengan aborsi septik.
170Penggunaan mifepristone dan/atau misoprostoluntuk aborsi yang aman dan perawatan pascaaborsi membutuhkan dukungan dari layananaspirasi vakum baik di fasilitas atau melaluirujukan, untuk mengantisipasi kegagalan ataupengosongan uterus yang tidak sempurna.3.7 Mencegah tetanusPerempuan yang menjalani aborsi tidak amandengan alat yang tidak steril berisiko terkenatetanus. Berikan atau rujuk pasien ke rumahsakit untuk pengobatan profilaksis tetanusjika diketahui atau diduga ia menderitanya,terutama dalam komunitas dimana terdapatcatatan kasus tetanus setelah aborsi. Suntikanbooster tetanus toksoid (TT) harus diberikankepada pasien yang sebelumnya pernahdivaksinasi. Tetanus immunoglobulin (TIG)dan TT harus diberikan kepada pasien yangsebelumnya belum diimunisasi atau yang dosisterakhir diberikan lebih dari lima tahun yanglalu. Jika terdapat keraguan mengenai riwayatvaksinasi pasien, maka baik TIG dan TT harusdiberikan. Jika vaksin dan immunoglobulindiberikan pada waktu yang sama, gunakanjarum dan alat suntik yang berbeda serta lokasipenyuntikan yang berbeda pula. Pasien harusdisarankan untuk mendapat jadwal vaksinasiyang lengkap (dosis TT kedua pada empatbulan, dosis TT ketiga pada enam bulan hinggasatu tahun).3.8 Mengatasi komplikasiWalaupun jarang terjadi, komplikasi dapatterjadi dalam prosedur pengosongan uterusdan harus ditangani secepatnya oleh petugasyang mempunyai keterampilan. Komplikasiyang serius sangatlah jarang, tetapi pentingTabel 20: Waktu Kehamilan dan Pilihan Pengosongan UterusMinggu sejak periode menstruasi terakhir5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22Metode yang dianjurkan untuk aborsi induksiAspirasivakumMifepristonedanmisoprostol4 4 4 4 4 4 4 4 Rujuk perempuan/pasien dalam masapertengahan dan akhir trimester 2 ke rumah sakitdengan fasilitas bedah dan gawat darurat yang4 4 4 4 4 Dalam lengkap untuk perawatanpenyelidikanMisoprostolsaja4 4 4 4 4 DalampenyelidikanMetode yang dianjurkan untuk perawatan pasca aborsi (PAC)AspirasivakumMisoprostolsaja4444444444444444Rujuk perempuan/pasien dengan aborsi yangtidak lengkap dalam masa pertengahan danakhir trisemester 2 ke rumah sakit denganfasilitas operasi dan gawat darurat yang lengkapuntuk perawatanDiadaptasi dari: Safe abortion: technical and policy guidance for health systems, WHO, Geneva2003
Bab 7: Perawatan Aborsi Komprehensif171untuk terus mengikuti perkembanganpasien, karena ada risiko kecil terjadi infeksiatau pendarahan. Pastikan pasien tersebutmempunyai akses ke fasilitas gawat daruratselama perawatan mereka. Jika pasienmembutuhkan perawatan yang melebihikemampuan fasilitas dimana ia dirawat, makastabilkan kondisinya sebelum ia dipindahkan kelayanan rujukan yang lebih tinggi.3.9 Konseling setelah proseduraborsi dan tindak lanjutPasien harus diberikan petunjuk mengenaibagaimana merawat diri mereka sendirisetelah aborsi. Penyedia layanan harusmenjelaskan tanda-tanda pemulihan yangnormal dan serta gejala komplikasi yangmungkin terjadi dan memerlukan perhatianlangsung. Mereka juga harus memberikaninformasi yang lengkap mengenai kontrasepsisetelah aborsi dan perlindungan dari IMS.Kunjungan ulang harus dijadwalkan untuk 10hingga 14 hari kemudian.aborsi, sehingga dapat mengakibatkankehamilan bahkan sebelum mens kembali;• Kontrasepsi, termasuk IUD atau metodehormonal, dapat segera dimulai setelahpengosongan uterus;• Hubungan seksual harus dihindari selamabeberapa hari setelah pendarahanberhenti untuk menghindari risiko infeksi.(Lihat Bab 5: Keluarga Berencana untukpembahasan yang lebih rinci mengenai layanankeluarga berencana.)3.10 Integrasi layananPenyedia layanan harus mengidentifikasikebutuhan-kebutuhan kesehatan reproduksilain setiap perempuan dan merujuknya ataumemberikannya informasi mengenai layananyang relevan, seperti penanganan infeksisaluran reproduksi (lihat Bab 9: Infeksi MenularSeksual) atau perawatan pasca-perkosaan(lihat Bab 2: PPAM dan Bab 8: KekerasaanBerbasis-Gender)Kontrasepsi setelah aborsiKurangnya akses ke layanan keluargaberencana yang memadai merupakan faktorutama dalam persoalan aborsi yang tidakaman. Sebaliknya, kehamilan yang tidakdiinginkan dan, dalam banyak kasus, aborsiyang tidak aman merupakan indikator utamadari tidak dipenuhinya kebutuhan akanlayanan keluarga berencana yang efektifdan aman. Tingkat penggunaan kontrasepsidan kesinambungan adalah cukup tinggiketika layanan KB ditawarkan di tempatperawatan awal. Pastikan bahwa semua stafyang memberikan perawatan pasca aborsimemahami bagaimana memberi konsultasi danmetode-metode KB.Paling sedikit, semua perempuan yangmenerima perawatan aborsi harus memahamibahwa:• Ovulasi dapat terjadi 10 hari setelah4 HAK ASASI MANUSIA DAN ISUHUKUMKurangnya akses ke perawatan aborsi yangkomprehensif bagi orang-orang terkenadampak krisis adalah pelanggaran hakatas kesetaraan dan perlindungan mereka,sebagaimana dicantumkan dalam undangundanghak asasi manusia internasional.Pernyataan berikut dari Konferensi InternationalMengenai Kependudukan dan Pembangunan(ICPD) mendasari panduan dalam bab ini:“Semua pemerintahan dan organisasiorganisasiantar-pemerintah dan nonpemerintahdihimbau untuk memperkuatkomitmen mereka terhadap kesehatanperempuan, untuk mengatasi dampakkesehatan dari aborsi yang tidak aman sebagaimasalah kesehatan masyarakat yang besarserta mengurangi kebutuhan aborsi melaluilayanan KB yang ditingkatkan dan diperluas
172jangkauannya. Pencegahan kehamilan yangtidak diinginkan harus selalu menjadi prioritasutama dan setiap upaya harus dilakukanuntuk menghilangkan kebutuhan akan aborsi.Perempuan yang mengalami kehamilan yangtidak diinginkan harus mempunyai akses keinformasi yang terpercaya dan konseling yangberpihak padanya… Dimana aborsi tidakmelanggar hukum, maka aborsi tersebut harusaman. Bagaimanapun, dalam semua kasus,perempuan harus memiliki akses ke layananyang berkualitas untuk mengatasi komplikasiyang timbul akibat aborsi.”Program Aksi ICPD, paragraf 8.25, Kairo, 1994,Menghormati, melindungi dan memenuhi hakasasi manusia yang berkaitan dengan aborsimeliputi:• Mengambil langkah positif untukmengurangi kematian maternal, yangmungkin disebabkan aborsi yang tidakaman;• Memastikan bahwa negara memberikaninformasi untuk membantu kaumperempuan mencegah kehamilan yangtidak diinginkan;• Menyediakan layanan aborsi yang aman(dalam situasi dimana aborsi legal);• Menghapus hukuman bagi perempuanyang melakukan aborsi, karenakriminalisasi aborsi membuat perempuanmencari prosedur yang tidak amandengan risiko yang dapat mengancamjiwa dan kesehatan mereka.Berikut adalah kondisi dimana pelanggaran hakasasi manusia terjadi:• Memaksa perempuan untuk menjalanikehamilan yang tidak diinginkan atauyang tidak wajar sehingga membuatnyamenderita secara mental (terutama dalamkasus pemerkosaan dan incest).• Menolak memberi perawatan mediskepada perempuan yang mengalamikomplikasi dari aborsi yang tidak amankecuali kalau ia memberi informasitentang orang yang telah melakukanaborsi tidak aman tersebut.• Undang-undang yang mengharuskanpenyedia layanan melaporkan perempuanyang telah melakukan aborsi ataumembutuhkan perawatan karena aborsiyang tidak aman adalah pelanggaranterhadap hak privasi perempuan tersebut.• Kurangnya kerahasiaan dalam sistemkesehatan atau keharusan adanyapersetujuan pihak ketiga terhadapprosedur aborsi dapat menghalangikaum perempuan dalam mencari layanankesehatan.• Memaksa perempuan (dari etnis minoritasatau perempuan cacat) untuk menjalankanaborsi adalah tindakan diskriminasi.• Kehamilan yang dipaksakan merupakanpelanggaran hak asasi manusia. Dan padasituasi tertentu merupakan kejahatanperang.4.1 Tantangan dan kesempatanManager program kesehatan reproduksidan penyedia layanan dapat menghadapikeputusan sulit atau dilema mengenai aborsi.Mereka menyadari bahwa kemampuan merekauntuk memberikan perawatan aborsi yangkomprehensif dibatasi oleh peraturan nasional,norma sosial dan budaya atau pemahamanmedis yang salah.Sebagai contoh, bahkan di tempat dimanaaborsi dilegalkan, aborsi yang aman mungkinsulit untuk diakses karena terdapat syarattambahan berkenaan dengan persetujuandan konseling, dan biasanya negara memberibatasan mengenai waktu diperbolehkanmelakukan aborsi. Tantangan lain adalahperilaku yang menghakimi atau sikap yangmengecilkan hati dari penyedia layanan,kurangnya kapasitas layanan untuk memenuhikebutuhan atau layanan yang tidak merata atauberkualitas buruk. Selain itu, kaum perempuansendiri mungkin tidak menyadari tersedianyalayanan aborsi atau hak mereka untukmengaksesnya dalam kerangka hukum.
Bab 7: Perawatan Aborsi Komprehensif173Sebagai manajer program kesehatan reproduksiatau penyedia layanan, anda kemungkinan besarakan dihadapkan pada tantangan-tantanganseperti ini. Anda harus menyadari posisiorganisasi/lembaga anda dalam masalah ini sertamelibatkannya sebagai bagian dari analisis situasidan langkah kedepan Anda.Latih dan lengkapi semua penyedia layanankesehatan reproduksi agar dapat memberikaninformasi dan layanan aborsi komprehensif ataurujukan ke layanan aborsi yang legal dan amandalam kerangka hukum. Penting bagi petugaskesehatan reproduksi, manajer program danpenyedia layanan untuk memahami denganjelas apa yang diperbolehkan oleh hukum dinegara tempat mereka bekerja. Upaya olehpara pembuat kebijakan harus diarahkan untukmengatasi hambatan administratif dari peraturanperaturanyang membatasi aborsi yang amandan perawatan pasca aborsi.Ketika menghadapi situasi yang sulit, prioritaspertama anda adalah apa yang terbaikbuat klien, utamakan keselamatan dankesehatannya. Tentunya penting juga untukmempertimbangkan keselamatan anda danrekan kerja anda. Kemudian, anda dapat:• Membahas pilihan-pilihan yang adadengan klien anda (misalnya, jika andatidak dapat memberikan metode aborsitertentu, anda dapat menginformasikandimana ia bisa mendapatkannya);• Menggali kaitan dan rujukan ke organisasilokal yang mungkin dapat membantu klienanda ;• Dengan menghargai kerahasiaan klienanda, lakukan identifikasi dengan rekankerja dan penyedia layanan kesehatanreproduksi lainnya mengenai bagaimanamenghindari dan mengatasi masalahseperti ini di masa datang;• Membahas masalah ini dalam rapatkoordinasi kesehatan;• Diskusikan dengan supervisor anda.5 MONITORINGTerus lakukan monitoring dan evaluasiterhadap layanan aborsi yang aman danperawatan pasca aborsi. Lakukan penilaianterhadap tingkat penggunaan layanan inidan peninjauan terhadap catatan klien,ketersediaan dan penggunaan peralatandan supply yang sesuai serta indikatorindikatorkhusus tentang kualitas perawatan.Identifikasi perubahan atau persoalan yangterjadi, dan berikan umpan balik kepada stafdan ikut mengoreksi masalah apapun yangteridentifikasi.Untuk informasi lebih lanjut mengenaipemantauan lihat Bab 3: Assessment,Pemantauan dan Evaluasi.6 BACAAN LANJUTANBacaan pentingSafe abortion: technical and policy guidancefor health systems. WHO, Geneva, 2003. http://www.who.int/reproductive-health/publications/safe_abortion/safe_abortion.pdfManaging complications in pregnancy andchildbirth:a guide for midwives and doctors. WHO,Geneva, 2003. http://www.who.int/reproductivehealth/impac/index.html
174Tabel 21: Indikator untuk Memantau Ketersediaan dan Keefektifan Aborsiyang Aman serta Perawatan Pasca AborsiNama Definisi Rumusan Jenis Sumber data KomentarNumeratordanDenominatorProses, hasilatau dampakLayananaborsi*dilakukandenganteknologiyang tepatPersentaselayananaborsi* yangdilakukandenganteknologitepat (aspirasivakum ataumetodedengan obatobatan/medis)Jumlahlayananaborsi* yangdilakukandenganteknologitepat /totaljumlah aborsi× 100HasilCatatanfasilitas“Layananaborsi”*mencakupperawatankomplikasiaborsi (akibataborsispontan atauaborsi induksi/tidak aman)maupunpemberianproseduraborsi induksiPerempuanyangmengakseslayananaborsi* danmenerimakontrasepsisebelumkeluar darifasilitasPersentaseperempuanyangmengakseslayananaborsi* danmenerimakontrasepsisebelumkeluar darifasilitasJumlahperempuanyangmenerimalayanankontrasepsisebelumkeluar darifasilitas/jumlahperempuanyang dirawatuntuk aborsi× 100HasilCatatanfasilitasRekomendasi:setidaknya60% darisemuaperempuanyangmenerimalayananaborsi* akanmenerimakontrasepsipilihan merekasebelumkeluar darifasilitasLingkuplayananaborsiinduksiPersentaseperempuanyangmenerimalayananaborsi* danmenerimaprosedurinduksiJumlahperempuanyangmenerimaproseduraborsi induksidi fasilitaspada periodetertentu/jumlah semuaperempuanyangmenerimalayanan aborsidi fasilitaspada periodewaktu yangsama × 100HasilCatatanlayanankesehatan– tetapi adamasalahkurangnyapelaporan(yaitu tidakmelaporkankasus yangtidak terdaftardi fasilitas)dan salahklasifikasiSeiringwaktu, adapeningkatanpersentaseperempuanyangmenjalaniaborsi induksisebagaibagiandari semualayananaborsi* difasilitasRekomendasi:mendekati100%
Bab 7: Perawatan Aborsi Komprehensif175Bacaan tambahanHerrick J dkk. Woman-centered postabortioncare (trainer’s and reference manuals). Ipas,Chapel Hill, NC, 2004.http://www.ipas.org/Publications/Woman-centered_postabortion_care_Trainers_manual.aspxMisoprostol in Obstetrics and Gynecology.www.misoprostol.orgFrequently asked clinical questions aboutmedical abortion.World Health Organization, 2006http://www.who.int/reproductivehealth/publications/en/Hyman A et al. Woman-centered abortion care(trainer’s Manual).Ipas. Chapel Hill, NC, 2005.http://www.ipas.org/Publications/Womancentered_abortion_care_Trainers_manual.aspx
Bab 8: Kekerasan Berbasis Gender177Daftar Isi1 Pendahuluan 1772 Tujuan 1793 Penyusunan program 1793.1 Koordinasi 1793.2. Need assessment/penilaian kebutuhan 1803.3 Pelayanan kesehatan reproduksi untuk korban/penyintaskekerasan berbasis gender 1813.4 Dukungan Psikologis 1874 Pertimbangan Hak Asasi dan Hukum 1884.1 Tantangan dan Peluang 1895 Monitoring 1896 Bacaan lanjutan 1908BABDELAPANKekerasanBerbasisGender1 PendahuluanKekerasan berbasis gender (gender-based violence) adalah istilah yang digunakan untukmerujuk pada suatu tindakan kekerasan yang terjadi pada seseorang berdasarkan perbedaanstatus sosial yang berlaku (gender) antara pria dan wanita.Tindakan kekerasan berbasis gender merupakan pelanggaran terhadap hak-hak asasi manusiauniversal yang dilindungi oleh instrumen-instrumen dan konvensi-konvensi internasional.Banyak aksi kekerasan berbasis gender dapat digolongkan sebagai aksi melanggar hukum dankriminal dalam kebijakan dan undang-undang nasional. Kekerasan berbasis gender di seluruhdunia paling banyak menimpa kaum perempuan dan anak-anak perempuan.Istilah ‘kekerasan berbasis gender’ kerap digunakan secara bergantian dengan istilah‘kekerasan terhadap perempuan’ dan ‘kekerasan berbasis gender dan seksual’. Istilah‘kekerasan berbasis gender; menyoroti dimensi gender dari kekerasan tersebut; dengan katalain, hubungan antara status perempuan yang lebih rendah dalam suatu masyarakat danmakin besarnya kemungkinan terjadi kekerasan terhadap mereka. Namun, penting untukdiingat bahwa pria dan anak laki-laki juga bisa menjadi korban/penyintas kekerasan berbasisgender, termasuk kekerasan seksual, terutama ketika mereka mengalami penyiksaan dan/ataupenahanan.Kekerasan berbasis gender termasuk:• Kekerasan seksual, di antaranya perkosaan, pelecehan seksual, ekspolitasi seksual danprostitusi• Kekerasan rumah tangga• Kawin paksa dan kawin muda• Praktek-praktek tradisional yang membahayakan seperti mutilasi alat genital perempuan/sunat perempuan, kejahatan atas nama harga diri, warisan janda• Perdagangan
178Kekerasan BerbasisGenderKotak 30: Kekerasan berbasis berbasis gender dalam situasi bencana*• Sekurang-kurangnya 50.000 sampai 64.000 perempuan pengungsi internal di SierraLeone mengalami kekerasan seksual yang dilakukan oleh para gerilyawan bersenjata. Disamping itu, separuh perempuan pengungsi internal yang telah kontak langsung denganpara gerilyawan dilaporkan mengalami kekerasan seksual.• 25 % perempuan Azerbaijan yang telah di survey di tahun 2000 oleh PusatPengendalian dan Pencegahan penyakit Amerika Serikat diketahui telah dipaksaberhubungan seks; di antara mereka yang paling rawan mengalami pemaksaanhubungan seks adalah para pengungsi perempuan .• Menurut survei pemerintah pada 1999, 37% pekerja seks di Sierra Leone yang berusiadi bawah 15 tahun, 80% dari jumlah tersebut tidak memiliki keluarga atau merupakananak-anak yang menjadi pengungsi akibat perang.• Mayoritas perempuan Tutsi dalam peristiwa genosida di Rwanda pada 1994 mengalamikekerasan berbasis berbasis gender dalam berbagai bentuk; dengan sekitar 250.000sampai 500.000 di antaranya mengalami kekerasan seksual.• Sekitar 20.000 sampai 50.000 perempuan diperkirakan telah diperkosa selama perangdi Bosnia-Herzegovina pada awal 1990-an.• Laporan-laporan lapangan tentang dampak sosial pasca bencana alam menyebutkantelah terjadi banyak pelecehan, seperti dalam laporan tentang banjir di Australia berikutini: “Hubungan antar manusia telah terungkap dan kekuatan serta kelemahan hubunganterlihat jelas. Akibatnya, perempuan yang terisolasi semakin tersisih, kekerasan dalamrumah tangga meningkat dan hubungan utama dengan keluarga, teman dan pasanganmakin terancam. Meningkatnya kekerasan terhadap perempuan juga dilaporkan terjadidi Filipina pasca letusan Gunung Piatobo, di Amerika Tengah dan Utara pasca BadaiMitch; dan di sejumlah negara pasca tsunami 2004Dari: Guidelines for Gender-based Violence Interventions in Humanitarian Settings: Focusing on Prevention of andResponse to Sexual Violence in Emergencies. Inter-agency Standing Committee (IASC), 2005.Kekerasan berbasis gender terjadi dalamberbagai bentuk dan cakupan di berbagaibudaya, negara dan wilayah. Kekerasanberbasis gender yang terjadi dalam situasidarurat kemanusiaan umumnya jarangdilaporkan, akan tetapi kekerasan ini telahbanyak didokumentasikan selama terjadinyakrisis kemanusiaan (lihat Kotak 30).Konsekuensi kekerasan berbasis berbasisgender bisa terjadi sebagai akibat langsungdari tindakan kekerasan atau bisa juga sebagaiakibat dari efek jangka panjang:• Konsekuensi fisik ada beragam mulaidari luka ringan sampai luka beratyang menimbulkan kematian atau
Bab 8: Kekerasan Berbasis Gender179cacat permanen; kehamilan yang tidakdiinginkan, aborsi tidak aman dankomplikasi; hasil kehamilan yang tidakbaik, termasuk keguguran, berat badanlahir rendah dan kematian janin; infeksipenularan seksual, termasuk HIV; penyakitradang panggul, ketidaksuburan, sindromnyeri kronis; infeksi saluran kemih.• Konsekuensi psikologis termasuk:gelisah, gangguan stres pasca trauma(PTSD/Post Trauma Stress Disorder);depresi; perasaan rendah diri; tidakmampu mempercayai orang lain, takut,peningkatan penyalahgunaan danpenggunaan obat-obatan; gangguantidur; sulit makan; disfungsi seksual; danbunuh diri.• Kekerasan berbasis gender juga sangatbesar dampaknya pada kesehatansosial individu dan komunitas dalam halstigma, isolasi dan penolakan (termasukoleh suami dan keluarga); kehilanganpotensi pendapatan bagi perempuan;gangguan pendidikan pada remaja; danpembunuhan (misalnya pembunuhankarena harga diri atau pembunuhan bayiperempuan).2 TujuanBab ini secara khusus membahas tanggungjawab petugas, staf program dan penyedialayanan kesehatan reproduksi dalammencegah dan merespons konsekuensikesehatan dari kekerasan berbasis gender.Tujuan dari bab ini adalah membantu merekadalam:• Mengetahui jenis-jenis kekerasan berbasisgender;• Memahami pendekatan multisektor dalampencegahan dan merespon kekerasanberbasis gender;• Mendukung integrasi elemen-elemenpencegahan dan respon terhadapkekerasan berbasis berbasis gender kedalam sektor/kluster kesehatan.3 Penyusunan ProgramPencegahan kekerasan berbasis gender danpenyediaan pelayanan klinis rahasia untukkorban/penyintas perkosaan merupakanbagian dari Paket Pelayanan Awal Minimumkesehatan reproduksi dalam situasi daruratbencana (PPAM) (lihat Bab 2: PPAM). BegituPPAM diberlakukan, para petugas dan manajerprogram kesehatan reproduksi, bekerja samadengan sektor/cluster yang terkait untukmemperluas pelayanan klinis dan psikologisserta dukungan sosial bagi para korban/penyintas perkosaan dan kekerasan berbasisberbasis gender lainnya, serta memberikandukungan inisiatif pencegahan kekerasanberbasis gender.3.1 KoordinasiSaat ini, penyusunan program denganpendekatan multisektor merupakan“contoh yang terbaik” dalam mencegah danmerespon kekerasan berbasis gender dalamsituasi kemanusiaan. Karakteristik utamamodel multisektor adalah melibatkan seluruhkomunitas yang terkena dampak, kerjasamadan kolaborasi antar disiplin dan antarorganisasi, serta koordinasi di antara parapemberi layanan kesehatan, psikologis, hukumdan keamanan dalam merespon kebutuhankebutuhanpara korban/penyintas kekerasanberbasis gender.Prinsip utama pendekatan ini adalahmenghargai hak dan kebutuhan-kebutuhanutama para korban/penyintas kekerasanberbasis berbasis gender dalam halakses mendapatkan layanan dukungandan menghormati, jaminan kerahasiaandan keamanan, serta kemampuan dalammenentukan tindakan untuk menangani insidenkekerasan berbasis berbasis gender.Karena kolaborasi multisektor sangatpenting dalam program kekerasan berbasisgender, para petugas dan program manajerkesehatan reproduksi harus aktif terlibat
180dalam proses menjelaskan peran dantanggung jawab serta kolaborasi di dalamdan di antara sektor dalam mencegah danmerespon kekerasan berbasis gender. Hasildari proses ini kadangkala disebut sebagaiStandard Operating Procedures/SOP untukkekerasan berbasis gender. PenyusunanSOP yang disepakati harus merupakan suatuproses kolaborasi yang terjadi melaluisejumlah konsultasi dengan para pemangkukepentingan dan aktor dalam situasi tersebut(lihat Bacaan Lanjutan).Semua sektor/cluster memiliki peran dalammencegah dan merespon kekerasan berbasisgender. Namun, proses ini setidaknya harusmenyertakan perwakilan dari sektor kesehatan,psikologis, keselamatan/keamanan dan legal/kehakiman/perlindungan (badan-badan PBB,LSM nasional dan internasional, organisasiorganisasiberbasis komunitas , serta badanbadanpemerintah jika perlu).Perwakilan dari sektor/cluster lain (termasukpendidikan, pangan dan gizi, manajemenkamp/shelter/perecanaan dan air/sanitasi) jugaharus terlibat dalam penyusunan SOP.Dalam pendekatan multisektor, tanggungjawab sektor/cluster kesehatan termasuk:menyediakan pelayanan kebutuhan kesehatandan psikologis bagi korban/penyintasperkosaan, sunat perempuan (FGM) ataubentuk-bentuk kekerasan berbasis genderlainnya; mengumpulkan bukti-bukti forensikyang diperlukan; merujuk korban/penyintasuntuk mendapatkan dukungan psikologis dankesehatan lanjutan; memberikan kesaksianjika korban memilih jalur hukum; danmeningkatkan kesadaran tentang kekerasanberbasis gender.3.2 Needs Assessment/penilaiankebutuhanIntegrasikan pertimbangan-pertimbangankekerasan berbasis gender ke dalam needassessment bagi perencanaan layanankesehatan reproduksi secara komprehensif.Dalam kerangka kerja multisektor, parapetugas dan manajer program kesehatanreproduksi merupakan bagian dari sektor/cluster kesehatan dan harus berkolaborasidengan aktor-aktor sektor/cluster lainnya yangterlibat dalam program kekerasan berbasisgender untuk mengumpulkan informasi berikut:Di level komunitas:• Tingkat pemahaman tentang konsekuensikesehatan dari kekerasan berbasis genderserta waktu dan tempat untuk mengakseslayanan yang relevan.Di level program:• Aktor-aktor internasional dan lokal yangbekerja pada kekerasan berbasis gender;• Keberadaan prosedur, protokol, praktekdan bentuk laporan; pelaksanaan nasional,multisektor dan antar lembaga,• Lokasi dan tipe layanan yang menyediakanpelayanan bagi para korban/penyintaskekerasan berbasis gender (kesehatan,dukungan komunitas, sosial, psikologis,legal);• kepatuhan kepada standar etika dankeselamatan dalam layanan kesehatan(keselamatan, privasi, kerahasiaan,menghargai);• Kebutuhan pelatihan bagi penyediapelayanan kesehatan dan staf programkesehatan reproduksi;• Tipe-tipe dan jumlah kasus kekerasanberbasis gender yang dilaporkan kepadalayanan kesehatan.Secara umum diakui bahwa kekerasanberbasis gender, terutama kekerasan seksual,di semua tempat di seluruh dunia jarangdilaporkan. Para korban/penyintas kekerasanberbasis gender sangat takut akan konsekuensisosial, fisik, psikologis atau legal yang bakalterjadi jika mereka mengungkapkan kekerasantersebut. Dalam situasi yang ditandai denganketidakstabilan, ketidakamanan, kehilangan,kekacauan hukum dan tata tertib serta
Bab 8: Kekerasan Berbasis Gender181kekacauan sistem pendukung keluarga dankomunitas yang meluas, kekerasan berbasisgender lebih jarang lagi diungkap. Datadatayang tersedia tentang laporan berbagaikekerasan berbasis gender dalam suatusituasi dari kepolisian, hukum, kesehatan atausumber-sumber lain hanya bagian kecil darijumlah insiden kekerasan berbasis gender yangsebenarnya terjadi.Penyelidikan tentang kekerasan seksual danbentuk-bentuk kekerasan berbasis genderlainnya harus dirancang dan dilakukan dengandisertai pemahaman terhadap situasi sertapertimbangan-pertimbangan tentang langkahlangkahpenggunaan informasi, pihak yangakan melihatnya, langkah-langkah pelaporaninformasi, penerima informasi dan tujuaninformasi serta pihak yang akan mendapatmanfaat dari informasi tersebut. Pertimbangkanselalu persoalan etika dan keselamatan ketikamengumpulkan, menganalisa dan melaporkaninformasi tentang kekerasan berbasis gender(lihat Kotak 31).Di level nasional:• protokol-protokol nasional yang berkaitandengan pelayanan medis dan rujukankekerasan berbasis gender;• undang-undang nasional yang berkaitandengan kekerasan berbasis gender: Tipetipekekerasan berbasis gender yangdisebutkan (misalnya sunat perempuan,kawin paksa, kejahatan harga diri, seranganseksual, pelecehan seksual pada anakanak,dan prostitusi);• definisi legal tentang perkosaan. Usia sahuntuk diperbolehkan melakukan aktivitasseksual. Apakah ada perbedaan antaraanak perempuan dan laki-laki?• undang-undang nasional tentang terminasikehamilan akibat kekerasan seksual;• undang-undang pelaporan wajib untukkasus-kasus pelecehan seksual dankekerasan seksual;• kader-kader penyedia layanan kesehatanyang berwenang untuk mengumpulkanbukti-bukti forensik dan ragam bukti-buktiforensik yang diperbolehkan di pengadilan;• rencana/kebijakan nasional penghapusankekerasan berbasis gender. Jenis kekerasanberbasis gender mana yang menjadi targetrencana?3.3 Pelayanan kesehatan reproduksiuntuk korban/penyintas kekerasanberbasis genderPara petugas dan manajer program kesehatanreproduksi harus memastikan penyedia layananterlatih untuk memberikan pelayanan klinisyang kompeten, rahasia dan simpatik bagi parakorban/penyintas kekerasan berbasis genderdan mereka memiliki suplai untuk melakukanhal tersebut.Kotak 31: Rekomendasi-rekomendasi Keselamatan, Etika dan Metodologi untukMendokumentasikan dan Berbagi Informasi tentang Kasus-kasus KekerasanBerbasis Gender yang Dilaporkan kepada Layanan <strong>Kesehatan</strong> <strong>Reproduksi</strong>Ketika mendokumentasikan informasi:• Pelayanan dasar dan dukungan bagi para korban/penyintas harus diberikan sebelum korbandilibatkan dalam suatu aktifitas yang akan mengungkapkan informasi tentang pengalamanmereka dalam kekerasan berbasis gender.• Keselamatan dan keamanan penyedia layanan yang terlibat dalam pengumpulan informasitentang kekerasan berbasis gender harus menjadi perhatian utama dan terutama dalamsituasi darurat bencana harus terus dimonitor.• Kerahasiaan individu penyedia informasi tentang kekerasan berbasis gender harus selaludilindungi dan dokumentasi informasi harus mendapat ijin tertulis dari mereka.
182• Penyedia layanan kesehatan reproduksi yang akan merawat korban/penyintas kekerasanberbasis gender harus diseleksi dengan teliti dan mendapat pelatihan khusus yang relevandan cukup dan dukungan berkelanjutan.• Perlindungan-perlindungan tambahan harus diberikan jika melibatkan anak-anak (merekayang berusia di bawah 18 tahun).Ketika berbagi data:• Selalu diingat penerima informasi dan kemungkinan penggunaan data serta menawarkanpanduan tentang interpretasi data.• Menyediakan konteks bagi semua data yang dilaporkan. Jika diketahui, dan amanmelakukannya, berikan informasi tentang kamp/klinik,distrik asal kasus dilaporkan.Sebutkan secara khusus, misalnya “kasus-kasus yang dilaporkan dari jumlah x fasilitaskesehatan ”.• Hanya memberikan deskripsi menyeluruh tentang insiden jika informasi ini tidak bisadikaitkan kembali ke korban/penyintas individu (tanggal dan lokasi yang tepat, informasitentang korban/penyintas, etnik, usia, seks, temuan-temuan medis, hanya boleh disertakanjika aman melakukannya).• Memberikan informasi tambahan yang bisa berkontribusi terhadap perubahan-perubahanjumlah kasus yang dilaporkan dari periode pelaporan terdahulu. Misalnya, penyediaanlayanan yang lebih banyak, kampanye-kampanye informasi publik, peningkatan seranganserangankekerasan. Jika bisa, informasi tentang waktu terjadinya insiden harusdikumpulkan dan informasi dilaporkan bersama dengan jumlah rata-rata .• Memberi label semua tabel dan laporan dengan sesuai supaya informasi tidak keluar darikonteks.Diadaptasi dari: Rekomendasi etika dan keselamatan WHO untuk penelitian, dokumentasi dan monitoring kekerasanseksual dalam situasi darurat dan Stop Rape Now. UN Action against Sexual Violence in Conflict. Reporting andInterpreting Data on Sexual Violence from Conflict-Affected Countries, “Do’s and Don’t’s”.Kekerasan seksualKotak 32: Kekerasan berbasis gender: Beberapa DefinisiKetika mendokumentasikan informasi:Setiap tindakan seksual, upaya untuk mendapatkan tindakan seksual, komentar-komentar ataudorongan-dorongan seksual yang tidak diinginkan, atau tindakan-tindakan memperdagangkanseksualitas seseorang, dengan menggunakan pemaksaan, ancaman gangguan atau kekuatanfisik, oleh seseorang apapun hubungannya dengan korban dalam suatu situasi termasuk dirumah, tempat kerja dan lainnya.Kekerasan seksual termasuk:Perkosaan/upaya perkosaanPerkosaan merupakan tindakan hubungan seksual tanpa persetujuan. Ini bisa termasukpenyerangan pada suatu bagian tubuh dengan organ seksual dan/atau penyerangan terhadap
Bab 8: Kekerasan Berbasis Gender183saluran genital atau anal dengan suatu benda atau bagian tubuh. Perkosaan dan upayaperkosaan melibatkan penggunaan kekuatan, ancaman kekuatan dan/atau paksaan. Upayaupayauntuk memerkosa seseorang yang tidak sampai terjadinya penetrasi dianggap sebagaiupaya perkosaan.Pelecehan SeksualAncaman fisik bersifat seksual, baik dengan kekuatan atau kondisi yang tidak setara ataupaksaan. (Lihat juga “Eksploitasi seksual”).Eksploitasi seksualSetiap upaya menyalahgunakan terhadap seseorang yang posisinya rentan, berbedakekuasaan atau kepercayaan, untuk tujuan seksual, tetapi tidak terbatas pada upaya untukmenghasilkan keuntungan secara keuangan, sosial atau politik dari eksploitasi seksual oranglain. (Lihat juga “pelecehan seksual)Kekerasan dalam rumah tangga (disebut juga sebagai kekerasan pasangan intim)Kekerasan dalam rumah tangga terjadi di antara mitra intim (pasangan, kekasih) serta di antaraanggota keluarga (misalnya ibu mertua dan menantu perempuan). Kekerasan dalam rumahtangga bisa termasuk pelecehan seksual, fisik dan psikologis. Istilah-istilah lain yang digunakanuntuk merujuk kekerasan dalam rumah tangga yang dilakukan oleh pasangan intim termasuk“pelecehan pasangan” dan “pemukulan istri”.Mutilasi alat genital perempuan/Sunat perempuanMutilasi alat genital perempuan/Sunat perempuan adalah semua prosedur pemotongansebagian atau seluruhnya dari bagian luar genital perempuan atau bentuk pelukaan lainterhadap organ kelamin perempuan untuk alasan-alasan non-medis.”.Kawin muda paksaIni terjadi ketika orang tua atau yang lainnya mengatur dan memaksa anak di bawah umurkawin dengan seseorang. Pemaksaan terjadi dengan menekan atau memerintahkan anakdi bawah umur untuk kawin, untuk mendapatkan mahar atau alasan-alasan lainnya. Kawinpaksa merupakan suatu bentuk kekerasan berbasis gender karena anak di bawah umur tidakdiperbolehkan untuk, atau belum cukup umur, untuk membuat pilihan penting.Sumber: Guidelines for GBV Interventions in humanitarian settings: Focusing on Prevention of and Response to SexualViolence in Emergencies, Inter-agency Standing Committee (IASC), 2005 and GBV Tools Manual for AssessmentandProgramme Design, Monitoring and Evaluation in conflict-affected settings, RHRC Consortium, 2004Untuk definisi-definisi berbagai jenis kekerasanberbasis gender lihat Kotak 32.PerkosaanPerkosaan seringkali tidak dilaporkanseluruhnya atau tidak dilaporkan sama sekali,termasuk dalam situasi bencana. Namun,penyedia layanan kesehatan reproduksi disemua situasi harus siap untuk memberikanpelayanan bagi para korban perkosaan darisejak awal respon bencana. Pencegahaandan respon terhadap kekerasan seksualmerupakan komponen PPAM. Untuk informasi
184lebih lengkap tentang manajemen klinis korbanperkosaan, lihat Bab 2: PPAM, paragraf 3.2.3,hal. 26.Kekerasan pasangan intim/kekerasan dalamrumah tanggaPenelitian WHO mengenai kesehatanperempuan dan kekerasan dalam rumahtangga mengungkapkan bahwa 15% dan 71%perempuan melaporkan kekerasan fisik atauseksual oleh suami atau pasangan; antara 4%dan 12% melaporkan mengalami pelecehanfisik selama kehamilan; perdaganganperempuan dan remaja putri untuk kerjapaksa dan seks menyebar luas dan kerapmengenai mereka yang paling rentan; danhingga satu dari lima perempuan dan satu diantara sepuluh laki-laki melaporkan mengalamipelecehan seksual saat anak-anak.*Pemberi pelayanan kesehatan reproduksimemiliki peran penting dalam mendeteksi,merujuk dan merawat perempuan yangmengalami kekerasan. Perempuan yangmengalami kekerasan kerap mencaripelayanan kesehatan sekalipun mereka tidakmengungkapkan peristiwa tersebut. Maka,intervensi oleh penyedia layanan kesehatanreproduksi bisa mengurangi dampakkesehatan jangka pendek dan panjangdari kekerasan berbasis gender terhadapperempuan dan keluarga mereka. Melalui kerjasama dengan para koordinator kesehatan,pastikan:• Semua staff klinis dan resepsionismengetahui persoalan-persoalan kekerasanberbasis gender;• Semua staf memahami dan menerapkankeempat pedoman prinsip tentangkeselamatan, menghargai, kerahasiaan, dannon-diskriminatif;• Poster dan selebaran yang mengecamkekerasan dan informasi tentang kelompokkelompokpendukung ditampilkan.Melatih semua penyedia layanan kesehatanreproduksi untuk mengenali tanda-tandakekerasan dalam rumah tangga dan langkahlangkahmerespon dugaan atau laporantindakan pelecehan, termasuk:• Jika diduga telah terjadi kekerasan (jikapenyedia layanan melihat memar-memarmencurigakan atau cedera lainnya),penyedia layanan bisa melakukanpenyelidikan sendiri untuk mendapatinformasi lebih banyak, melakukanpelayanan dan tidak menunjukkan sikapmenghakimi, misalnya : “Apakah mitra andaatau orang lain yang penting bagi andatelah melukai atau mengganggu fisik andadengan cara (seperti memukul, menendang,atau membakar anda)?” atau “Apakah andatakut pada pasangan anda?”• Menjaga kerahasiaan karena bisamembahayakan korban/penyintas dankerabat lainnya. Memastikan korban/penyintas mendapat tempat yang aman.Jika dia harus kembali kepada pelakukekerasan, pembalasan bisa terjadi,khususnya jika pelaku mengetahuimasalahnya telah dilaporkan. Membantukorban/penyintas untuk menilai situasinya:“Apakah anda dan anak-anak andaterancam?” “Apakah anda aman jikapulang?” “Apakah anda membutuhkanbantuan dengan kondisi di rumah?”• Menawarkan informasi dan rujukan untuklayanan hukum, sosial, atau layananlainnya. Membantu korban/penyintasmengidentifikasi sumber dukungan sepertikeluarga dan teman, kelompok perempuansetempat, tempat perlindungan dan layananhukum. Menjelaskan kepada korban bahwadia tidak sendirian.• Merujuk korban/penyintas ke layanan pascaperkosaan atau pelayanan medis lainnyajika dibutuhkan.* Lembar fakta N°239, Violence against women. WHO,November 2008. www.who.int/mediacentre/fact-sheets/fs239/en/print.html.
Bab 8: Kekerasan Berbasis Gender185Mutilasi alat genital perempuan/sunatperempuanDiperkirakan 100 sampai 140 juta remaja putridan perempuan telah mengalami mutilasi alatgenital perempuan (FGM) dan 2 juta anakperempuan terancam mengalami praktek inisetiap tahun. Sebagian besar anak perempuandan perempuan yang mengalami FGM initinggal di sub-Sahara Afrika. Sebagian lainnyaberada di Timur Tengah, Asia dan wilayahwilayahlain. Petugas dan manajer programkesehatan reproduksi harus mengetahui bahwaFGM dan konsekuensi kesehatan yang terkaitdengan FGM umum terjadi pada penduduk diwilayah tempat kerja mereka.FGM digolongkan sebagai berikut:Tipe I: Pemotongan kulup klitoris dengan atautanpa pemotongan sebagian atau seluruhklitoris.Tipe II: Pemotongan klitoris denganpemotongan sebagian atau seluruh labiaminora.Tipe III: Pemotongan sebagian atau seluruhkelamin luar dan penjahitan/penyempitanlubang vagina (infibulation). Sekitar 15%dari perempuan dan anak perempuan yangmengalami FGM menjalani tipe ini.Tipe IV: Tidak digolongkan. Tipe ini termasukmelubangi, menusuk atau mengiris klitorisdan/atau labia, membakar klitoris, mengikislubang vagina atau memotong vagina danprosedur lain yang dilakukan terhadap kelaminperempuan untuk sebab yang tidak adahubungannya dengan medis.Konsekuensi kesehatanAnak perempuan dan perempuan yangmenjalani bentuk FGM yang lebih kejam sangatmungkin akan mengalami komplikasi seriusdan jangka panjang. Beberapa berdampaksegera; yang lainnya baru terjadi beberapatahun kemudian. Dokumentasi dan penelitiantentang bentuk komplikasi fisik tersedia, akantetapi penelitian tentang efek seksual ataupsikologis FGM atau frekuensi terjadinyakomplikasi masih sangat sedikit. Tingkatkematian anak perempuan dan perempuanyang mengalami FGM tidak diketahui.Komplikasi langsung termasuk pendarahan(salah satu komplikasi yang paling umum):syok, infeksi – termasuk tetanus dan HIV;retensi urine; cedera pada organ sekitar,seperti saluran kencing (urethra), vagina ataurektum; fistulae.Komplikasi jangka panjang termasuk:pendarahan setelah deinfibulation (membukakembali lubang vagina untuk hubungan seksualdan proses persalinan); kesulitan menstruasi;kesulitan mengeluarkan urine; infeksi salurankemih berulang; tidak bisa menahan kencing,infeksi pelviks kronis yang menyebabkan aborsiatau ketidaksuburan; bengkak bernanah dandermoid cysts; peningkatan resiko penularanHIV dan infeksi menular seksual lainnya ;pengurangan sensitifitas seksual; dan nyerisaat senggama. Masalah-masalah yang terjadiselama kehamilan dan persalinan umum terjadipada perempuan yang telah menjalani FGMTipe III, karena jaringan yang terluka menjadikaku dan terjadi sumbatan. Persalinan sulitdan atau sangat lama, sesak napas pada bayi,luka gores pada ibu, pendarahan, fistulae daninfeksi bisa terjadi.Trauma psikologis pada prosedur tersebutbisa meninggalkan luka emosional selamalamanyadan mengurangi kepercayaan padapara pemberi pelayanan. Dampak fisik danpsikologis FGM juga bisa memicu timbulnyamasalah dalam hubungan seksual.Yang penting untuk diingat adalah tidaksemua perempuan yang menjalani FGM akanmengalami masalah kesehatan . Sebaliknya,banyak perempuan tidak menyadari masalahkesehatan yang mereka alami merupakanakibat dari FGM.
186Pelayanan KlinisPenyedia layanan kesehatan reproduksi jugaharus mampu mewawancarai dan melakukanpemeriksaan fisik pada perempuan yangtelah mengalami FGM, mengenali danmenyediakan informasi yang sesuai, konseling,dukungan, pelayanan dan/atau rujukan untukmendapatkan penanganan lanjutan bagikomplikasi FGM secara rahasia, pribadi dantidak menghakimi.Dalam suatu tempat yang umum terjadi FGMTipe III, para manajer program kesehatanreproduksi harus memastikan para penyedialayanan kesehatan reproduksi telah dilatih dalammembuka infibulasi ketika ada indikasi, atau tahukapan dan ke mana harus merujuk prosedur ini.Medikalisasi FGM — perusakan dengansengaja organ-organ yang sehat olehprofesional kesehatan di luar alasanterapi — merupakan tindakan keliru dantidak etis yang tidak dapat mengatasiketidakadilan dasar dari FGM.Keluarga Berencana cocok untuk remaja danperempuan dengan FGM seperti juga untukklien lainnya (lihat Bab 5: Keluarga Berencana).Perempuan yang telah mengalami infibulasimengalami kesulitan dalam menggunakanmetode yang harus dimasukkan ke dalamvagina, seperti intrauterine device (IUD),kondom perempuan atau cincin vagina.Karena perempuan dengan FGM sangatrentan mengalami infeksi pada saluran genital,IUD hanya bisa dimasukkan setelah melaluipertimbangan yang matang.Memastikan para penyedia layanan kesehatanreproduksi yang memiliki tugas-tugaskebidanan telah mendapat pelatihan untukmenilai dan menangani perempuan dengankomplikasi akibat FGM selama kehamilan,persalinan dan kelahiran dan periode pascamelahirkan. (Untuk informasi lebih lengkaplihat Bab 6: <strong>Kesehatan</strong> maternal dan neonatalPencegahanDi suatu tempat yang menjalankan praktekFGM secara luas, FGM akan didukung olehlaki-laki dan perempuan dan bisa dipahamisebagai ikatan sosial serta diberi penghargaandan hukuman. Praktek ini kerap diperkuatdengan kepercayaan agama, kedewasaandan moralitas seksual perempuan, dandianggap perlu untuk kemampuan perkawinan.Karena itu para manajer program kesehatanreproduksi harus bekerja sama erat denganpara pemangku kepentingan setempat,terutama LSM-LSM perempuan, sertaorganisasi-organisasi profesional, dengantujuan mencapai keputusan bersama olehkomunitas untuk meninggalkan praktektersebut. Mengorganisir diskusi dan pertukaraninformasi di dalam komunitas dengan tujuanuntuk pemberdayaan, penghormatan terhadapanak perempuan dan perempuan danpenyelesaian masalah, menyediakan informasitentang fungsi-fungsi tubuh perempuan,konsekuensi buruk dari praktek tersebut danmanfaat meninggalkannya. Pelayanan bagipara perempuan dengan FGM harus disertakandi dalam program tersebut.Kawin muda paksaKetika kawin muda umum terjadi, parapenyedia kesehatan reproduksi harusdipastikan mengetahui resiko-resikokesehatan reproduksi bagi remaja, termasukkomplikasi-komplikasi yang terkait dengankehamilan seperti kesulitan persalinandan infeksi menular seksual, termasuk HIV.Para penyedia kesehatan reproduksi harusmendapat pelatihan yang sesuai tentangremaja dan memahami bahwa kawin mudabisa mengganggu mobilitas anak perempuandan kelanjutan sekolah mereka. Informasiyang diberikan pada saat kontak pertamadengan anak perempuan yang menikah mudasangat penting karena ia mungkin tidak bisamengakses layanan kesehatan reproduksidengan sering. Untuk informasi lebih lengkaplihat Bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong> Remaja.
Bab 8: Kekerasan Berbasis Gender1873.4 Dukungan PsikologisCatatan: Bagian ini diadaptasi dari BukuPedoman intervensi kekerasan berbasis genderdalam situasi bencana (Guidelines for GenderbasedViolence Interventions in HumanitarianSetting)s, Action sheet 8.3. Inter-AgencyStanding Committee (IASC), 2005.Korban/Penyintas kekerasan berbasis genderbisa mengalami sejumlah konsekuensipsikologis seperti kesedihan dan depresi;menyalahkan diri sendiri; gangguan somatis(keluhan fisik akibat gangguan kejiwaan);masalah-masalah seksual; semangat berubahubah/gangguanmood, marah dan masalahmasalahterkait kecemasan (tidak bisa tidur,takut, stress, dan takut “menjadi gila”). Bagisebagian besar korban/penyintas, masalahmasalahini merupakan respon emosionalnormal terhadap trauma. Terutama dalam haldukungan sosial dan emosi, banyak korban/penyintas belajar mengatasi dan keluhan terusberkurang dengan berjalannya waktu.Selain itu, ada konsekuensi-konsekuensisosial. Sebagian besar masyarakat cenderungmenyalahkan korban/penyintas kekerasanseksual. Stigma sosial, isolasi dan penolakan– termasuk oleh suami dan keluarga –merupakan konsekuensi serius, sehinggakerap membuat pemulihan emosional sangatsulit akibat korban/penyintas menarik diri daripergaulan sehari-hari dan dari dukungan sosial.Pastikan terjalin koordinasi yang erat di antaralayanan-layanan pendukung psikososial danklinis. Dukungan psikososial harus dimulaidari pertemuan pertama dengan korban/penyintas. Para penyedia di semua layanankomunitas dan kesehatan harus dilatih untukmendengarkan dan menyediakan dukunganemosional ketika seorang korban/penyintasmengungkapkan atau mengisyaratkan telahmengalami kekerasan seksual, memberikaninformasi dan rujukan yang dibutuhkan dandisetujui oleh korban/penyintas.Dukungan dari keluarga dan teman seringkalibisa menjadi faktor dalam mengatasi traumakekerasan. Para penyedia harus memfasilitasipartisipasi dan integrasi korban/penyintas kedalam komunitas. Aktifitas-aktifitas berbasiskomunitas yang sesuai bagi para korban/penyintas kekerasan seksual adalah :• Mengidentifikasi dan melatih sumbersumberyang ada dan sesuai di dalamkomunitas, seperti dukun bayi, bidan,kelompok-kelompok perempuan, parapemimpin agama dan program-programlayanan komunitas agar mengetahuibagaimana mendukung para korban.• Mengembangkan kelompok-kelompokpendukung perempuan. (Dalam beberapakonteks mungkin perlu adanya kelompokkelompokpendukung yang dirancangkhusus bagi para korban/penyintaskekerasan seksual dan keluarga mereka;namun, hati-hati jangan sampai menambahstigma sosial dengan menyisihkan satukelompok tertentu saja).• Mendirikan tempat/rumah singgah khususbagi para korban/penyintas sehinggamereka bisa menerima pelayanan rahasiadan penuh perhatian• Menyediakan dukungan material yangdibutuhkan melalui layanan-layanankesehatan dan komunitas lainnya.• Mendorong penggunaan sumbersumbertradisional yang sesuai. Jikamemungkinkan, berkolaborasi dengan paradukun tradisional atau pemuka agama yangmasing-masing bisa mengadakan upayapembersihan atau doa untuk para korban/penyintas kekerasan seksual. Prakteksemacam ini bisa sangat menguntungkan;namun, pastikan mereka tidak kemudianmenyalahkan para korban/penyintas ataujuga semakin memperbesar tekanan padakorban/penyintas.Aktifitas-aktifitas ini harus sesuai denganbudaya dan harus dikembangkan setelahkonsultasi (dan jika mungkin kerjasama)dengan anggota-anggota komunitas. Merekaakan membutuhkan dukungan finansial dan
188logistik yang berjalan dan apabila sesuaidukungan pelatihan dan supervisi.Dukungan-dukungan psikososial jugadibutuhkan untuk para korban FGM danperempuan yang dipaksa kawin muda.Organisasi dan pemberian nama dukungansemacam itu bisa diadaptasi karena FGM dankawin muda merupakan sanksi sosial danorang-orang tidak melihat diri mereka sendirisebagai korban/penyintas.4 Pertimbangan Hak Asasi DanHukumKekerasan berbasis gender sangatbertentangan dengan hak-hak asasi manusiadan merupakan halangan besar terwujudnyahak-hak asasi manusia dan kebebasandasar. Banyak prinsip hak asasi manusiayang dimuat di dalam instrumen hak asasimanusia internasional menjadi pedoman bagiperlindungan dari kekerasan berbasis gender.Prinsip-prinsip ini termasuk hak-hak bagi:• Kehidupan, kemerdekaan dan keamananmanusia — hak ini terancam ketikaseseorang diperkosa atau mengalamimutasi alat genital perempuan/sunatperempuan (FGM);• Standar kesehatan fisik dan mentaltertinggi yang dapat dicapai— hak initerhambat jika seseorang ditolak aksesnyauntuk mendapatkan pelayanan medis yangsemestinya setelah mengalami perkosaan;• bebas dari penyiksaan atau kekejaman,serta hukuman atau perlakuan yang tidakmanusiawi atau merendahkan — FGM/sunat perempuan, perkosaan, kekerasandalam rumah tangga yang sangat buruk,sterilisasi paksa dan aborsi paksa, sertapenolakan akses layanan aborsi yangaman bagi perempuan yang hamil karenaperkosaan dan perdagangan manusia ,merupakan suatu bentuk penyiksaan atauhukuman yang kejam, tidak manusiawi danmerendahkan;• Bebas dari semua bentuk diskriminasi— hak ini akan terhalang jika undangundanggagal melindungi perempuan dananak perempuan dari kekerasan berbasisgender dan/atau jika mereka harus ditemanioleh suami atau ayah untuk mendapatkanpelayanan medis akibat perkosaan. Semuabentuk kekerasan terhadap perempuanmerupakan diskriminasi terhadap mereka;• Memasuki perkawinan denganpersetujuan penuh dan bebas sertapemberian hak-hak yang setara dalamperkawinan, selama perkawinan dan saatperceraian — kawin paksa merupakanpelanggaran hak ini;• Kebebasan bergerak, berpendapat,berekspresi dan berkumpul — kebebasanini akan terampas jika seseorangdiperdagangkan, dikurung paksa ataudilarang oleh suami atau orang tuamengakses kesehatan atau layananlainnya.Anak perempuan sangat beresiko mengalamikekerasan berbasis gender karena jeniskelamin mereka serta usia yang muda.Konvensi Hak-hak Anak-anak menyatakanbahwa anak-anak berhak mendapatperlindungan dari semua bentuk kekerasanfisik atau mental, termasuk pelecehanseksual, yang terjadi di lingkungan keluargaatau di dalam lembaga, serta dari pelecehanseksual terorganisasir. Anak-anak juga berhakdilindungi dari praktek-praktek kekerasan,seperti FGM/sunat perempuan.Korban/penyintas kekerasan berbasis genderberhak mencari pelayanan medis tanpaharus melalui persyaratan prosedural yangrumit. Karena itu, mencegah korban/penyintaskekerasan berbasis gender untuk mengaksesdan mendapatkan pelayanan medis denganmewajibkan mereka menunjukkan surat nikah,mendapat ijin dari suami atau mengajukanlaporan polisi merupakan suatu bentukpelanggaran hak tersebut. Jika yang menjadikorban/penyintas adalah anak remaja, negaraharus menjamin adanya provisi hukum yangmemberi peluang pelayanan medis bagi remajatanpa harus mendapat ijin dari orang tua.
Bab 8: Kekerasan Berbasis Gender189Semua badan harus mengadvokasi penguatandan/atau penegakan undang-undangnasional terhadap kekerasan berbasisgender sesuai dengan kewajiban hukuminternasional, termasuk hukuman bagipara pelaku pelanggaran dan implementasilangkah-langkah legal untuk melindungi danmendukung korban/penyintas kekerasanberbasis gender.4.1 Tantangan dan PeluangTerkadang, para manajer program danpenyedia layanan kesehatan reproduksi danpenyedia layanan menghadapi keputusansulit ketika memberikan perawatan padakorban/penyintas kekerasan berbasis gender.Kemampuan mereka untuk memberikanlayanan terkendala oleh undang-undangnasional atau norma-norma sosial dan budaya.Misalnya:• Di banyak masyarakat, adalah umumterjadi bahwa keluarga dan/atau otoritasmendorong perempuan atau anakperempuan kawin dengan pelaku kekerasanseksual .• Di masyarakat yang masih menjunjungtinggi keperawanan dalam perkawinan,keluarga korban/penyintas akan memintapenyedia layanan untuk melakukan “teskeperawanan”.• Jika kerahasiaan pasien terungkap,layanan yang diberikan kepada korban/penyintas akan menempatkannya ke resikopembalasan dan kekerasan berlanjut• Penyedia layanan mungkin mengetahuiatau mencurigai pelaku kekerasan adalahseseorang yang punya hubungan ataudekat dengan korban dan bisa merasakeselamatan korban terancam.Pedoman PrinsipPara penyedia atau manajer kesehatanreproduksi yang menghadapi dilema serupaharus memprioritaskan keselamatan klien, dirimereka sendiri serta kolega mereka. Prinsipprinsiplain yang harus dipastikan adalahmenghormati keinginan klien, memastikan tidakterjadi diskriminasi dan menjamin kerahasiaan.Pedoman prinsip ini juga harus dipertimbangkanketika membantu kelompok minoritas.Selanjutnya, penyedia atau manajer kesehatanreproduksi bisa:• berbicara dengan supervisor mereka;• mendiskusikan pilihan-pilihan dengan klien;• mendiskusikan strategi-strategi dan pilihanpilihanadvokasi di dalam struktur klinisatau organisasi mereka;• menggali hubungan dengan dan rujukanke organisasi-organisasi yang mampumembantu klien;• dengan tetap menghormati kerahasiaanklien mereka, berdiskusi dengan kolegamereka mengenai langkah-langkahutuk menghindari situasi tersebut/penanganannya nanti ;• angkat masalah ini dalam pertemuanpertemuankoordinasi kesehatan.5 MonitoringMonitoring dan pelaporan kasus-kasuskekerasan berbasis gender, pertukaraninformasi; dokumentasi insiden dan analisisdata harus disepakati sebagai bagian dariStandar Operasional Prosedur. Mengumpulkandan menganalisa informasi tentang kekerasanberbasis gender bisa memberikan informasiberharga jika kekerasan telah terjadi dandiungkapkan dengan semestinya (lihat jugaKotak 31, hal. 181).Indikator-indikator yang harus dikumpulkandi level fasilitas kesehatan:• Jumlah kasus kekerasan seksual yangdilaporkan ke layanan kesehatan (perbulan).• Waktu pemberian kontrasepsi darurat(persentase korban/penyintas perkosaan
190yang mendatangi layanan kesehatandalam waktu 120 jam yang menerima pilkontrasepsi darurat).• Waktu pemberian PEP (persentase korban/penyintas perkosaan yang mendatangilayanan kesehatan dalam waktu 72 jam danmenerima PEP).Indikator-indikator yang harus diukur setiaptahun:• Jumlah petugas kesehatan yang terlatihdalam manajemen klinis korban/penyintasperkosaan.6 Bacaan LanjutanUtamaGuidelines for Gender-based ViolenceInterven¬tions in Humanitarian Settings:Focusing on Prevention of and Responseto Sexual Violence in Emergencies. InteragencyStanding Commit¬tee (IASC),2005. http://www.humanitarianinfo. org/iasc/content/subsidi/tf gender/default.asp?bodyID=1&publish=0GBV Resource Tool: Establishing GBVStandard Operating Procedures (SOPGuide). IASC Sub-Working Group onGender & Humanitarian Ac¬tion, Mei 2008.http://clinicalcare.rhrc.org/docs/ gbv sop guidefinal may 2008.pdfManagement of Rape Survivors,Developing protocols for use withrefugees and internally dis¬placedpersons. Edisi revisi. UNHCR/WHO, 2004.http://www.who.int/reproductive-health/publications/clinicalmngtsurvivorsofrape/complica tions into the curricula of nursing andmidwifery, a teacher’s guide. Geneva, WorldHealth Orga¬nization, 2001. WHO/RHR/01.16.http://www. who.int/reproductivehealth/publications/fgm/ RHR 01 16/en/index.htmlTambahanEthical and safety recommendations forresearching, documenting and monitor¬ingsexual violence in emergencies. http://www.who.int/gender/documents/OMSEthics&Safety10Aug07.pdfGuidelines on Mental Health andPsychologi¬cal Support in EmergencySettings. IASC, 2007. http://www.who.int/hac/network/interagency/ news/mentalhealthguidelineschecklist/en/ index.htmlGender-based Violence Tools Manual forAssess-ment & Programme Design, Monitoring& Evalu¬ation in conflict-affected settings.RHRC Consortium. 2004. http://www.rhrc.org/resources/gbv/ gbvtools/manualtoc.htmlMulti-country study on domestic violence.http:// www.who.int/gender/violence/whomulticoun¬trystudy/en/index.htmlReporting and Interpreting Data on SexualViolence from Conflict-Affected Countries:Dos and Don’ts (UN Action GuidanceNote). www. stoprapenow.org/pdf/UN%20ACTIONDosand¬Donts.pdfFemale genital mutilation: integrating thepreven¬tion and the management of the health
Bab 9: Infeksi Menular Seksual191Daftar Isi1 Pendahuluan 1912 Tujuan 1923 Penyusunan program 1923.1 Paket kesehatan masyarakat untuk IMS 1923.2. Need assessment/penilaian kebutuhan 1933.3 Intervensi masyarakat 1943.4 Manejemen kasus IMS /ISR 1963.5 Integrasi layanan 2044 Hak Asasi Manusia dan Hukum 2054.1 Tantangan dan peluang 2065 Monitoring 2076 Bacaan lanjutan 2079BABSEMBILANInfeksiMenularSeksual1 PendahuluanKotak 33: Terminologi: IMS versus ISRTidak semua infeksi menular seksual (IMS) merupakan infeksi saluran reproduksi (ISR);dan tidak semua penyakit saluran reproduksi ditularkan secara seksual:• IMS mengacu pada cara penularannyaSedangkan• ISR mengacu pada tempat terjadi infeksiInfeksi saluran <strong>Reproduksi</strong> adalah terminologi luas yang mencakup infeksi menularseksual dan juga infeksi lain dari saluran reproduksi yang tidak ditularkan melaluihubungan seksual. Karena hampir semua kasus IMS memiliki konsekuensi kesehatanmelebihi dari ISR, terminologi IMS/ISR yang digunakan dalam dokumen ini menekankanpentingnya IMS dalam ISR. Ketika informasi yang diberikan pada dokumen iniberhubungan hanya dengan IMS, maka terminologi IMS digunakan secara tersendiri.
192Infeksi MenularSeksualInfeksi menular seksual (IMS) merupakanmasalah kesehatan yang cukup besar diseluruh dunia. WHO memperkirakan lebih dari340 juta kasus baru dari dari empat IMS yangdapat disembuhkan (gonorhoe, chlamydia,syphilis dan trichomoniasis) terjadi pada 1999.Jika IMS viral (tidak dapat disembuhkan),seperti human papillo-mavirus (HPV), herpessimplex virus (HSV), hepatitis B dan infeksiHIV disertakan, jumlah kasus baru bisa tigakali lipat lebih tinggi. Bagi perempuan, infeksisaluran reproduksi yang ditularkan bukanmelalui hubungan seksual (ISR) seperti infeksijamur atau bacterial vaginosis, bahkan lebihumum terjadi.IMS/ISR ditemukan di seluruh dunia. Namun,penyebaran dan prevalensi (umum tidaknyapenyakit itu) dipengaruhi oleh faktor-faktor sosialdan ekonomi, biologi serta perilaku. Karenaitu beban IMS/ISR sangat beragam antarawilayah yang satu dengan lainnya dan di antarakomunitas satu dengan lainnya. Contoh :• IMS seperti sifilis, gonorhoe dan chancroidbisa menyebar dengan sangat cepat dilingkungan komunitas yang tidak teratur,lingkungan buruh migran dan di lingkunganjaringan seks komersial• Infeksi latrogenik (yang disebabkan olehprosedur atau pemeriksaan medis) akanjauh lebih banyak terjadi di lingkungan yangterdapat banyak IMS sementara penyedialayanan tidak mendapat pelatihan atausuplai untuk melakukan prosedur denganaman. Infeksi pasca persalinan atau pascaaborsi akan lebih sering terjadi di lingkunganyang tidak tersedia layanan dan layanantindak lanjut yang aman.• Infeksi endogen, seperti infeksi jamur danbakterial vaginosis, umum terjadi di seluruhdunia dan dipengaruhi oleh faktorlingkungan, higienis, hormon dan faktorfaktorlainnya.Kemunculan HIV membuat perhatianpada pengendalian IMS semakinbesar. Penyebaran IMS dan HIV sangatterkait. Kemunculan IMS lainnya telahmemperbesar resiko penularan seksual HIV.Dalam situasi bencana, resiko penularanIMS (termasuk HIV) bisa sangat tinggi akibatmeningkatnya kekerasan seksual, kehadiranpekerja dalam pekerjaan-pekerjan denganmobilitas tinggi (sopir truk, penjagaperdamaian), transaksi seks, pemakaianalkohol dan obat-obatan, ketiadaaninformasi dan akses kondom dan kondisisangat padat di kamp-kamp.2 TujuanTujuan dari bab ini adalah membantupetugas kesehatan reproduksi staf programdan penyedia layanan dalam situasibencana untuk:• Memenuhi kebutuhan-kebutuhanindividu yang terinfeksi ISR/IMS atauorang-orang yang beresiko ISR/ IMS;• Mendukung implementasi pendekatankesehatan masyarakat yang efektif untukmengurangi penularan IMS.3 Penyusunan Program3.1 Paket kesehatan masyarakatuntuk IMSInfeksi menular seksual merupakan masalahkesehatan masyarakat yang sangat penting
Bab 9: Infeksi Menular Seksual193di sebagian besar belahan dunia. Kegagalanmendiagnosa dan merawat IMS di tahap-tahappermulaan bisa menimbulkan konsekuensisangat buruk dan mengancam jiwa, termasukketidaksuburan, keguguran, kelahiran sebelumwaktunya, kelahiran mati, kehamilan ektopik,kanker ano-genital dan kematian dini sertainfeksi bayi dan neonatus.Ada banyak tantangan dalam menyediakanlayanan IMS/ISR yang efektif pada orangorangyang membutuhkannya. Gambar8 menunjukkan tantangan-tantangan ini:banyak orang tidak merasakan gejala atautidak menyadari bahwa mereka mengidapIMS (misalnya IMS seringkali tanpa gejalapada perempuan) dan karena itu tidakmengupayakan untuk mendapatkanpengobatan. Mereka yang merasakan gejalamemilih untuk merawatnya sendiri atau mencaripengobatan di toko-toko obat atau dari tabibtabibtradisional. Mereka yang datang ke kliniktidak mendapatkan diagnosa dan pengobatanyang semestinya. Pada akhirnya, hanyasebagian kecil orang yang mengidap IMS bisadiobati dan terhindar dari infeksi kembali.Gambar 8:IMS: Masalah <strong>Kesehatan</strong> MasyarakatSemua orang yang terinfeksi IMSMenyadari adanya gejala-gejala atautelah kontakmengupayakan pengobatandiagnosa yang benarpengobatan yangbenarSembuhPasangansembuhTujuan dari program IMS adalah mengurangiprevalensi IMS dengan menghambatpenyebarannya, mengurangi lama infeksi danmencegah timbulnya komplikasi pada merekayang terinfeksi.Mengendalikan penyebaran IMS adalah sangatmenantang. Program-program kesehatanmasyarakat tidak hanya memastikan layananberkualitas baik yang bisa diakses dan yangmemberikan layanan manajemen IMS yangkomprehensif, tapi juga menangani faktorbiologis, prilaku dan sosial yang mempengaruhipenyebaran IMSPaket kesehatan masyarakat yang lengkaptermasuk:Di level komunitas• Mempromosikan seks aman (lihat 3.3.1)• Program-program kondom (lihat 3.3.2)• Kesadaran masyarakat akan IMS danpromosi penggunaan klinik lebih dini (lihat3.3.3)Di level layanan kesehatan• Manajemen kasus IMS komprehensif padakontak pertama (lihat 3.4)• Layanan-layanan khusus untuk pendudukyang beresiko, termasuk para pekerja seks,remaja, militer dan tahanan (lihat 3.4.6)Integrasi penanganan IMS• Mengintegrasikan pencegahan pemeriksaandan pengobatan IMS, ke dalam layananlainnya (lihat 3.5).3.2 Need AssessmentMeskipun program IMS bukan merupakanbagian dari Paket Pelayanan Awal Minimal(PPAM), penyediaan layanan bagi pasien yangmenunjukkan gejala-gejala IMS/ISR sebagaibagian dari layanan klinis rutin di permulaanrespons bencana adalah sangat penting.Setelah PPAM diterapkan, integrasikan
194pertimbangan-pertimbangan IMS ke dalamNeed Assessment perencanaan layanankesehatan reproduksi yang komprehensif untukmendisain program pencegahan, layanan dankontrol IMS yang komprehensif dan tepat.Petugas-petugas kesehatan reproduksi harusmengumpulkan informasi berikut ini, denganberkoordinasi dengan pelaku sektor/klusterkesehatan lainnya :• Prevalensi dan tipe IMS di negara, wilayahatau tempat pengungsian dan negara asal.Informasi ini bisa diperoleh dari programprogramnasional IMS dan WHO.• Kehadiran kelompok-kelompok beresikodan lokasinya di dalam komunitasterkena dampak, di mana intervensiharus ditargetkan sebagai suatu prioritas(misalnya, di lokasi yang terdapat pekerjaseks, bar). Informasi ini bisa diperolehmelalui interview dengan informan-informankunci dari komunitas tersebut.• dan praktek-praktek yang terkait denganseksualitas, kesehatan reproduksi dan IMS/ISR. Informasi ini bisa diperoleh melaluiriset kualitatif dengan menggunakan diskusikelompok , interview, dan jika mungkin,melalui survei KAP/Knowledge AttitudePractice (pengetahuan, sikap, dan praktek)• Keberadaan rantai suppy medis yanghandal dan berkesinambungan yang bisamendukung implementasi layanan IMS/ISR.Petugas-petugas kesehatan reproduksi harusmengenal undang-undang dan kebijakankebijakannasional yang terkait dengan IMS:• Apakah terdapat pedoman-pedoman atauprotokol nasional mengenai manajemenIMS? Jika ada, apakah ada ketidaksesuaianantara kebijakan nasional dengan pedomanWHO?• Apakah semua obat untuk penanganan IMSyang sesuai disertakan di dalam pedomanpengobatan nasional? Apakah pedomanpedomannasional mencakup obat-obatanyang tidak lagi efektif melawan infeksitertentu?• Apakah ada kebijakan-kebijakan yangmenghambat penyediaan layanan IMS?• Apakah ada undang-undang atau kebijakannasional mengenai pemberitahuan kepadapasangan?• Apakah ada kebijakan-kebijakan nasionalyang berkaitan dengan program-programpengendalian IMS?Petugas-petugas kesehatan reproduksi jugaharus:• Berhubungan dengan otoritasnasional untuk mengidentifikasi ataumengembangkan protokol manajemensindrom untuk IMS;• Mengidentifikasi rantai suplai komoditasmedis yang handal untuk memastikan suplaiberkesinambungan obat-obatan IMS yangefektif;• Mengidentifikasi orang-orang di masyarakatyang terkena dampak yang telah dilatihdalam pencegahan dan pengendalian IMSserta kebutuhan-kebutuhan pelatihan bagistaf;• Mengidentifikasi tempat-tempat yangtepat untuk memberikan layananpenanganan IMS serta layanan-layanankesehatan reproduksi lainnya yang harusdiintegrasikan.3.3 Intervensi nasyarakatPendekatan di tingkat masyarakat tuntukpencegahan dan pengendalian IMS/ISRtermasuk:• Mengkampanyekan seks aman— termasukpenggunaan kondom secara konsisten,pengurangan pasangan seks danpenundaan permulaan aktifitas seksual;• Program kondom;• Kesadaran masyarakat tentang IMS danpromosi penggunaan layanan klinis lebihawal.
Bab 9: Infeksi Menular Seksual1953.3.1 Mengkampanyekan seks amanPendekatan paling baik untuk mencegah IMSadalah menghindari paparan yang bisa dicapaidengan:• Menggunakan kondom dengan benar dankonsisten;• Mengurangi jumlah pasangan seks;• Memberikan dukungan bagi kaum mudadalam memutuskan untuk menunda aktifitasseksual.Kondom merupakan metode paling handalyang tersedia bagi orang-orang untukmelindungi diri mereka sendiri atau pasanganmereka dari resiko IMS. Jika digunakan denganbenar dan konsisten di setiap aktivitas seksual,kondom bisa mengurangi resiko kehamilandan IMS (termasuk infeksi HIV) secarasignifikan. IMS masih dapat terjadi meskipunmenggunakan kondom. Borok kelamin (genitalulcer) atau wart/kutil bisa ditularkan melaluikontak dengan bagian tubuh yang tidaktertutup oleh kondom.Banyak orang terinfeksi IMS karena merekakeliru dalam menggunakan kondom atau tidakkonsisten menggunakannya. Ketika ditanganiatau disimpan dengan tidak semestinya,misalnya di dompet atau di tempat yangpanas, atau jika digunakan bersama denganlubrikan berbahan minyak, kondom pria bisarusak. Kerusakan kondom biasanya akibatpenggunaan yang tidak benar, bukan karenakerusakan pada kondom itu sendiri.Kondom Pria umumnya terbuat dari lateksdan banyak tersedia, murah dan sangat efektif.Karena mudah dibawa, perlindungan bisatersedia setiap saat.Kondom perempuan terbuat dari bahanpolyurethane atau nitrile plastic yang lebih kuatdibanding lateks, dan makin banyak tersediadengan harga lebih murah dibanding pertamakali diperkenalkan. Kondom perempuan lebihmenguntungkan bagi perempuan karenamereka bisa mengontrol penggunaannya.Membatasi jumlah pasangan seks bisamembantu mengurangi paparan IMS. Orangorangyang sama-sama memiliki hubunganmonogami (pasangan sama-sama tidakmemiliki pasangan seks lain) tidak beresikotertular IMS jika keduanya bebas dari infeksi.Tidak melakukan hubungan seksual merupakancara lain untuk mengurangi resiko IMS(meskipun ISR lainnya masih bisa terjadi).Banyak orang membutuhkan strategipencegahan daripada monogami atau tidakmelakukan hubungan seksual . Hubunganmonogami tidak memberikan perlindungandari IMS ketika hubungan itu dilanjutkandengan hubungan lain dengan cepat(monogami serial). Pasangan yang salingberpisah dalam periode waktu tertentujuga membutuhkan strategi lain. Pria danwanita yang pekerjaannya banyak melakukanperjalanan (misalnya pekerja migran,pedagang, sopir truk, tentara) lebih besarkemungkinannya memiliki banyak pasangandan kembali ke rumah dengan membawaIMS. Dalam situasi apapun, pria dan wanitayang memiliki banyak pasangan (atau yangpasangannya memiliki banyak pasangan)membutuhkan perlindungan yang handal dariIMS.Menunda aktifitas seksual. Kaum mudaterutama remaja, bisa menghindari IMS dankehamilan di usia mereka yang sangat rentandengan menunda aktifitas seksual sampaimereka lebih dewasa. Kaum muda harusmengetahui bahwa mereka bisa mendapatdukungan dan informasi rahasia mengenaimetode pencegahan kehamilan dan IMStermasuk dengan menggunakan kondomketika mereka memutuskan untuk aktif dalamhubungan seksual.Dukungan untuk menunda aktifitas seksualsangat penting bagi para remaja putri karenamereka menghadapi konsekuensi kesehatandan sosial yang lebih buruk jika hamil atautertular IMS. Remaja putri sangat rentan tertularinfeksi serviks yang bisa menimbulkan penyakitperadangan panggul (pelvic inflammatory
196disease/PID), ketidaksuburan, kehamilanektopik, dan konsekuensi jangka panjang,kanker serviks.3.3.2 Program KondomKondom berkualitas baik sangat penting untukmelindungi konsumen dan kredibilitas programkesehatan reproduksi itu sendiri. Ada banyakmerek kondom yang beredar di pasaran.Beberapa lembaga memfasilitasi pembeliankondom berkualitas baik dalam jumlah besardengan harga murah.Untuk menjamin akses pada kondom, sistempengadaan dan distribusi harus berjalanbaik. Kondom dan tata cara penggunaannyaharus tersedia sesuai permintaan di fasilitasfasilitaskesehatan, pusat-pusat distribusi (areadistribusi makanan dan non makanan), pusatpusatmasyarakat, toko-toko, bar, kelompokkelompokkaum muda dan perempuan, dll.Diskusikan dengan otoritas dan mitra untukmemastikan apakah akan terus melanjutkanprogram penyediaan kondom gratis setelahrespon bencana pertama (lihat Bab 2:PPAM.Mengenalkan beberapa bentuk pembiayaanrecovery sebagian (pemasaran sosial) bisadipertimbangkan di situasi-situasi yang sesuaidan memungkinkan. Strategi pemasaransosial bisa dicoba dengan mitra yang sesuai(misalnya Population Services International -PSI).Para pekerja kesehatan masyarakat danpendidik sebaya harus dilatih dalam promosi,distribusi dan penggunaan kondom.Kampanye-kampanye promosi bisa dilancarkandi event-event umum, pertandingan sepakbola,pengerahan massa, pesta-pesta dansa,teater dan diskusi-diskusi kelompok. Jalinlahhubungan dengan kelompok-kelompokpencegahan AIDS dan kegiatan-kegiatankeluarga berencana di area tersebut.3.3.3 Kesadaran Masyarakat tentangIMSPendidikan dan penjangkauan masyarakatdibutuhkan untuk mempromosikanpenggunaan layanan kesehatan lebih awaldan pengobatan IMS/ISR dan pencegahankomplikasi.Buatlah pesan-pesan untuk mengajarkankepada masyarakat untuk mengenaligejala-gejala serta waktu dan tempat untukmendapatkan layanan. Sebarkan pesantersebut melalui iklan, radio, surat kabar, sesipengajaran di klinik-klinik, dll.3.4 Manejemen kasus IMS /ISRManajemen IMS yang efektif dan cepatmerupakan salah satu dari titik awalpengendalian IMS, karena bisa mencegahpengembangan komplikasi pada individu,mengurangi penyebaran IMS di dalammasyarakat dan memberi peluang untukpendidikan pencegahan IMS pada kelompoktarget. Semakin cepat IMS disembuhkan,semakin kecil kemungkinan IMS ditularkan keorang lain. Pengobatan IMS yang tepat padakontak pertama antara pasien dan petugaskesehatan adalah merupakan pesan kesehatanmasyarakat yang penting. Untuk kasus padakaum muda (lihat bab 4: <strong>Kesehatan</strong> <strong>Reproduksi</strong>Remaja), ada potensi untuk mempengaruhiprilaku seksual di masa datang dan praktekmencari pengobatan.Penanganan IMS tidak hanya sekedarmelibatkan diagnosa dan pengobatan. Bahkankegagalan pengobatan atau infeksi ulangdapat terjadi meskipun infeksi telah diobatidengan benar. Banyak pasien berhenti minumobat begitu mereka merasa lebih baik, gagalmengajak pasangan mereka untuk diobati,tidak menggunakan kondom atau tidakmelakukan aktivitas seks selama pengobatan.Resistensi obat juga bisa menjadi pemicukegagalan pengobatan. Karena itu, manajemenkasus yang komprehensif harus dilakukan padakontak pertama dan termasuk:• diagnosa• pengobatan yang cepat dan efektif sesuaiprotokol
Bab 9: Infeksi Menular Seksual197• pendidikan dan konseling pasien, termasukpenyediaan kondom• pemberitahuan dan pengobatan pasangan• tindak lanjut yang semestinya• kualitas layanan.3.4.1 DiagnosaMendiagnosa IMS merupakan tantangan sebabtidak tersedia perangkat sederhana yangdapat memberikan diagnosa yang benar dalamwaktu singkat dan harus melalui pengujianlaboratorium yang mahal. Diagnosa IMS bisadilakukan dengan tiga cara:Diagnosa klinisPenyedia layanan akan menentukan penyebabdasar dari infeksi berdasarkan padapemeriksaan klinis dan pengalaman pribadi.Pendekatan ini tidak dapat diandalkan, karenapetugas kesehatan yang berpengalamansekalipun tidak bisa membuat diagnosa yangbenar berdasarkan penilaian klinis saja. Lebihjauh lagi, infeksi campuran tidak terdeteksi.Diagnosa laboratoriumPendekatan ini menggunakan pengujianlaboratorium untuk menentukan penyebabIMS/ISR. Namun, pendekatan ini bermasalahdi banyak tempat karena tidak tersedianya tesyang murah, sederhana dan dapat dipercaya.Sebagian besar tes tidak memberikan hasilsegera, sehingga bisa menunda pengobatanatau tidak ada pengobatan jika pasien tidakkembali. Di samping itu, sensitifitas danspesifikasi tes yang tersedia secara komersialsangat banyak dan hasil negatif umum terjadi.Sekalipun tersedia fasilitas laboratorium, fasilitasitu harus dilengkapi dengan staf yang sesuaidan kompeten. Ini dapat merupakan kendaladalam hal waktu dan sumber daya layanankesehatan, menambah biaya dan mengurangiakses pada pengobatan.Pengecualiannya adalah untuk tes laboratoriumHIV (lihat Bab 10:HIV) dan tes syphilis (RapidPlasma Reagin (RPR) atau Rapid DiagnosticTest (RDT)). Tes ini bisa dilakukan oleh staflayanan kesehatan dengan pelatihan sederhanadan memberi hasil dalam waktu singkat.Mereka bisa digunakan untuk pemeriksaan(lihat 3.5, integrasi layanan).Pendekatan sindromBanyak IMS/ISR bisa diidentifikasi dan diobatiberdasarkan pada tanda-tanda dan gejalagejalakarakteristik yang bisa dikelompokkanbersama ke dalam sindrom (lihat Tabel 22:Sindrom IMS).Seringkali sulit untuk mengetahui denganpasti organisme penyebab gejala tsb danpengobatan harus mencakup beberapapenyebab yang mungkin untuk penyebabinfeksi itu. Karena itu, pendekatan sindromharus didasarkan pada:- Identifikasi kelompok gejala-gejala yangkonsisten dan tanda-tanda yang mudahdikenali- Penyediaan pengobatan yang akan terkaitdengan sebagian besar organisme yangbertanggungjawab menyebabkan gejalakhusus.
198Tabel 22: Sindrom IMSSindromUlcus genital (pada laki-laki dan perempuan)Duh uretra (pada laki-laki)Duh vaginaNyeri perut bawah (pada perempuan)Bubo Inguinal (pada laki-laki dan perempuan)IMS/ISR• Sifilis• Herpes• Chancroid• Granuloma inguinale• Lymphogranuloma venereum• Gonorhoea• Chlamydia• Bacterial vaginosis• Infeksi jamur• Trichomoniasis• Gonorrhoea• Chlamydia• Gonorrhoea• Chlamydia• Anaerobic infections• Chancroid• Lymphogranuloma venereum• (Granuloma inguinale atau Donovanosis yangumum)Penyebab umum IMS/ISR termasuk kutil anal-genital (ano-genital wart) dan kutu, seperti kutudan scabies pada area pubis. Pembengkakan scrotum pada laki-laki usia di bawah 35 umumnyamerupakan komplikasi IMS dan bisa diobati dengan cara yang sama seperti pengobatan duhurethra. Namun pembengkakan scrotum ini bisa juga dipicu oleh sebab lain dan dapat menjadikasus darurat. Jika pasien melaporkan riwayat trauma baru-baru ini, atau jika testis tampakterangkat atau berputar atau anda mencurigai testis melilit (testicular torsion) segera perintahkanevaluasi pembedahan.
Bab 9: Infeksi Menular Seksual199Alat bantu yang disederhanakan (diagramalur) memandu para tenaga kesehatan dalamimplementasi manajemen sindrom IMS (lihatGambar 9 sebagai contoh).Kerugian pendekatan sindrom:• Diagnosa dan pengobatan berlebihan bisamemperbesar biaya layanan (namun ini akanGambar 9: Diagram untuk duh uretra pada priaPasien mengeluh duh/cairan uretra dan nyeri saatkencingPasien mengeluh duh/cairanuretra dan nyeri saat kencingYAAdanya duh/cairan?TIDAKPENGOBATAN GONORHOEA DANCHLAMYDIA TRACHOMATIS• Edukasi dan konseling• Promosi dan sediakan kondom• Menawarkan konseling dan tesHIV jika tersedia• Penanganan pasangan• Meminta pasien kembali dalam 7hari jika gejala terus berlanjutApakah ada penyakitkelamin lainnya?YAGunakan diagramyang sesuaiTIDAK• Edukasi dan konselingtentang penguranganresiko• Mempromosikan dansediakan kondom• Menawarkan konselingdan tes HIV jikatersedia• Meminta pasienkembali dalam 7hari jika gejala terusberlanjutKeuntungan pendekatan sindrom:• Pasien diberi pengobatan pada kontakpertama dengan sistem layanan kesehatan,sehingga akan mengurangi komplikasi padaindividu dan akhirnya mengurangi penularanIMS.• Pendekatan hemat biaya (tanpa teslaboratorium mahal).• Pengobatan cepat akan meningkatkankepuasan pasien.• Memonitor layanan yang menggunakanpendekatan sindrom akan lebih mudahkarena pelatihan staf, diagnosa, pengobatandan manajemen suplai sudah standar.diimbangi oleh efektifitas penghematanbiaya secara total dari pendekatan sindrom).• Pemberian banyak antimikroba bisamemperbesar resiko efek samping.• Pendekatan sindrom tidak bisa digunakanuntuk skrining karena infeksi tanpa gejalatidak bisa dideteksi.• Jika pasien tidak diberi konseling denganbenar, resiko kekerasan rumah tangga bisameningkat (lihat Kotak 35: IMS/ISR danStigma).
200Kotak 34: Kasus duh vaginaPendekatan sindrom bekerja dengan baik pada IMS dengan gejala duh uretra dan ulcus,namun tidak efektif untuk duh vagina. Sebagian besar duh vagina merupakan akibat dari ISR,seperti infeksi jamur dan bakterial vaginosis. Organisme ini menyebabkan infeksi vagina dantidak ditularkan secara seksual. Sangat jarang, duh vagina sebagai akibat dari peradanganserviks (cervicitis) yang disebabkan karena gonorrhea atau chlamydia. Organisme ini ditularkansecara seksual. Algoritma duh vagina tidak didisain untuk mendeteksi infeksi serviks yanglebih serius dan kerap tanpa gejala. Saat ini, deteksi cervicitis gonococcal dan chlamydialyang akurat harus dilakukan melalui tes laboratorium yang mahal (reaksi rantai polimer – PCR/Polymerase chain reaction), yang tidak tersedia di banyak tempat. Alat bantu penyaringan/skrining lainnya termasuk pemeriksaan speculum (yang bisa mendeteksi banyak infeksiserviks, namun tidak seluruhnya) dan kultur/pembiakan gonorrhoea (yang akurat dan tidakmahal atau secara teknis sulit, akan tetapi harus disediakan di laboratorium yang lengkap).Dalam situasi bencana, penyedia layanan harus melakukan pendekatan tanpa terlewati . Iniartinya mereka mencari faktor-faktor resiko dalam riwayat pasien (misalnya apakah pasanganmemiliki gejala-gejala? Apakah klien seorang pekerja seks?) dan mencari tanda-tanda padapemeriksaan (Apakah terdapat pengeluaran cairan mucopurulent? Apakah serviks mudahberdarah saat disentuh?). Skrining bisa dilakukan selama kehamilan atau setiap pemeriksaanspeculum dilakukan karena alasan lain. Penyedia layanan harus menawarkan skrining rutinpada orang-orang yang sering terpapar IMS, seperti pekerja seks (lihat Tabel 23).Tabel 23: Beberapa contoh Strategi Deteksi dan Pengobatan IMS/ISRMetodePengambilan riwayatSkrining/Penyaringan klinisPemeriksaan laboratoriumPengobatan presumtif berdasarkan kriteriaresikoStrategi-strategi kombinasiContoh - tidak ada peluang yang terlewatkanMenanyakan tentang gejala-gejala IMS/ISR ataukekhawatiran di setiap kunjungan kesehatanreproduksiPemeriksaan speculum dan bimanual untukmenemukan tanda-tanda IMS/ISR yang tidakdisampaikan oleh pasienPemeriksaan serological untuk sifilisPap smear untuk deteksi lebih awal kanker serviksKonseling dan tes HIV sukarelaPengobatan pasangan pada pasien IMS, pekerjaseks yang tidak terlindung paparan, dll.Korban/penyintas kekerasan seksualPengobatan perempuan dengan prosedurtranscervicalLayanan presumtif pada pekerja seks di kunjunganpertama diikuti dengan kunjungan rutin untukpemeriksaan speculum/bimanual examination danGram stain pada hapusan serviks (cervical smear)
Bab 9: Infeksi Menular Seksual2013.4.2 PengobatanGejala-gejala dan tanda-tanda IMS/ISRdiobati berdasarkan pada organisme yangmengakibatkan sindrom. Resistansi antibiotikpada beberapa patogen yang ditularkansecara seksual akan meningkat, sehingga bisamenyebabkan banyak obat antibiotik yangmurah dan tersedia luas tidak efektif.Karena itu, algoritme pengobatan harusdiadaptasi dengan berdasarkan pada:• Epidemiologi lokal (prevalensi IMS/ISRdan patogen yang memicu sindrom padamasyarakat);• Pola sensitifitas antimikroba (misalnya,antibiotik mana yang efektif melawanNeisseria gonorrhoeae dan Haemophilusducreyi);• Praktek-praktek budaya dan perilaku.Di masa-masa awal respons bencana perludigunakan pedoman pengobatan standar WHOdengan antimikroba yang telah diketahui efektifdi seluruh dunia (lihat 6: Bacaan lanjutan).Beberapa antimikroba yang direkomendasikandari pedoman ini disertakan dalam InteragencyRH Kit/RH kit antar lembaga 5(lihat Bab 2: PPAM). Di banyak negaraKementerian <strong>Kesehatan</strong> telah menyusunprotokol IMS nasional standar. Karena itudoronglah penggunaan protokol yang sesuaidi tempat kerja anda secepat mungkin.Pedoman pengobatan standar tersebut akanmemfasilitasi pelatihan staf dan perolehansuplai program-program IMS dan ini akanmembantu memastikan semua pasien akanmenerima pengobatan yang adekuatOleh sebab itu, petugas-petugas kesehatanreproduksi harus mengimplementasikanprotokol-protokol IMS nasional yang tersedia.Jika tidak ada, doronglah diskusi-diskusiantara Kementerian <strong>Kesehatan</strong> dan WHOuntuk mengembangkan protokol nasional atauregional yang telah diadaptasi.3.4.3 Pendidikan dan konselingpasienPendidikan pasien serta konseling rahasia danpenuh perhatian merupakan komponen pentingdalam manajemen IMS/ISR dan termasuk:• Menjelaskan sifat infeksi, kemungkinankomplikasi (seperti ketidaksuburan);obatyang harus diminum dan pentingnyakepatuhan pada pengobatan• Mempromosikan perilaku seksual yanglebih aman. Orang-orang bisa mengadopsiperilaku seksual yang aman setelahpengobatan IMS. Karena itu, setiapkunjungan klinik merupakan peluang untukmempromosikan pencegahan lebih lanjut;• Mempromosikan, mendemonstrasikandan menyediakan kondom, sertamenegosiasikan penggunaan kondomdengan pasangan;• Mendiskusikan resiko infeksi HIV danmenawarkan pengujian HIV secara sukarela(VCT);• Menginformasikan dan mengkomunikasikandengan pasangan seks tentang pilihanpilihanuntuk penelusuran pasangan danresiko kekerasan atau stigma (lihat Kotak 35).Kotak 35: IMS/ISR dan StigmaCatat bahwa tidak semua ISR ditularkansecara seksual. Karena itu, penyedialayanan harus hati-hati jangan sampaimelabeli atau memberikan stigmaseseorang sebagai pengidap IMSketika hasil diagnosa menunjukkanISR atau tidak jelas. Misalnya, duhvagina biasanya terkait dengan infeksiendogenous vaginal dan bukan suatuIMS. Mencoba memberitahukan danmerawat pasangan seksual dalam situasiini tidak perlu dilakukan karena pasangantidak membutuhkan pengobatan,dan memberitahunya bisa merusakhubungan mereka. Kekerasan, kehilangankepercayaan dan perceraian bisa terjadiakibat pemberitahuan tersebut jika tidakdilakukan dengan hati-hati.
2023.4.4 Penanganan pasanganPrinsip-prinsipKetika menangani pasangan seksual, penyedialayanan harus sensitif dan menghormati,memastikan kerahasiaan danmenawarkan pendekatan sukarelatanpa paksaan. Seorang pasienyang berhasil diobati dari IMS akanmengalami pengurangan gejala, tapiakan muncul lagi belakangan denganinfeksi ulang jika pasangannya tidakdiobati.Pasangan seksual bisa menunjukkangejala atau tidak dan jika dibiarkantidak dirawat bisa menyebarkaninfeksi tersebut kepada orang laindi dalam komunitas tersebut. Dalampengendalian IMS, sangat pentinguntuk membantu pasien memberitahu pasangan seksual merekadan mengatur untuk pengobatan.Catat, bahwa pasangan yang dimaksudbukan pasangan saat itu saja akan tetapisemua pasangan dalam dua hingga tiga bulanterakhir. Manajemen pasangan termasukpemberitahuan, rujukan dan pengobatan.menunjukkan sindrom yang didiagnosapada pasien indeks (pasien asli yangmemiliki gejala). Jika kerahasiaan terjamin,sertakan nomor catatan pasien indeks padaslip rujukan untuk membantu memonitortingkat rujukan pasangan (lihat Gambar 10).Gambar 10: Contoh Slip rujukan PasanganHarap datang ke:Townville Clinic, New TownTel: 456 834Jam bukaSenin 9:00 am – 3:00 pmSelasa 9:00 am – 3:00 pmRabu 9:00 am – 3:00 pmJumat 9:00 am – 1:30 pmTanggal: hari/bulan/tahunKode: ABCD2) Rujukan penyedia. Penyedia layananyang telah mendapat pelatihan teknikteknikmenelusuri kontak memberitahukanpasangan dan mengatur pengobatan yangdibutuhkan.Pemberitahuan dan rujukanBanyak pasangan seksual enggan menungguatau membayar layanan, terutama ketikamereka tidak menunjukkan gejala atau merasasehat. Atur pelayanan sehingga pasanganseksual mudah mengakses layanan (hindariwaktu tunggu yang lama, hilangkan biayaklinik, dll.)Pasangan bisa diberitahukan dengan beberapacara:1) Rujukan pasien: Pasien didorong untukmenghubungi sendiri pasangan seksualmereka. Mereka bisa diberikan slip rujukanbagi pasangan mereka. Slip rujukanini menjelaskan pengaturan kunjunganklinik dan harus menyertakan kode untuk3) Kombinasi 1) dan 2) bisa digunakan jikapasien terlebih dahulu diminta menghubungipasangan mereka (rujukan pasien). Jikatidak berhasil setelah satu atau dua pekan,penyedia layanan terlatih akan mencobamenelusuri kontak untuk pengobatan(rujukan penyedia).Karena biaya rujukan penyediaan dan ancamanterhadap kerahasiaan pasien, pilihan yanglebih praktis dan bisa dijalankan adalah rujukanpasien (Pilihan 1).Pengobatan pasangan seksualTujuan utamanya adalah agar pasangandapat bertemu penyedia layanan skrining,pengobatan dan edukasi. Namun, ini tidakmungkin dilakukan dalam situasi bencana,
Bab 9: Infeksi Menular Seksual203dan tiga strategi yang bisa diterapkanuntuk memastikan pasangan mendapatkanpengobatan:1. Pengobatan segera ketika pasanganmendatangi penyedia layanan (berdasarkanpada diagnosa pada pasien indeks, apakahpasangan memiliki gejala atau tanda-tandainfeksi atau tidak).2. Pengobatan segera dan pengambilanspesimen untuk pengujian laboratoriumWHO merekomendasikan pengobatan segeradengan menggunakan sediaan antibiotik yangsama seperti untuk pasien indeks.3.4.5 Layanan lanjutanDalam situasi bencana, kunjungan lanjutanrutin bisa membuat pasien merasa tidaknyaman dan menjadi beban bagi staf klinik.Penanganan sindrom biasanya menyediakanlayanan yang efektif bagi IMS/ISR yang palingumum dan banyak pasien akan membaikdengan cepat. Pasien sebaiknya disarankanuntuk kembali jika gejala semakin memburukatau tidak membaik setelah sepekan menjalanipengobatan (dua atau tiga hari untuk penyakitperadangan panggul/pelvic inflammatorydisease). Pasien penderita ulcus genital haruskembali setelah tujuh hari jika tidak membaik.Pengobatan harus diperpanjang lebih dari tujuhhari jika di atas ulcus tidak muncul lapisan kulityang baru.Ketika pasien tidak membaik, pertanyaanpertanyaanberikut akan membantu penyedialayanan memutuskan apakah telah terjadikegagalan pengobatan atau terinfeksi kembali:Kegagalan pengobatan: Apakah pasienmeminum semua obat sesuai petunjuk?Apakah pasien berhenti meminum obat setelahmerasa lebih baik? Apakah pengobatanberdasarkan pedoman pengobatan nasional?(Pertimbangkan kemungkinan resistensi obatjika penyebabnya bukan semua pertanyaan diatas).Terinfeksi kembali: Apakah pasanganmenerima pengobatan? Apakah pasienmenggunakan kondom atau tidak melakukanhubungan seks setelah memulai pengobatan?Kekambuhan juga umum terjadi pada infeksiendogenous vaginal, terutama ketika alasanalasanpemicunya tidak diatasi dalam edukasikepada pasien (misalnya penyemprot vaginaatau bahan pengering). Rujuk pasien ketingkat yang lebih tinggi jika kasusnya sangatkompleks hingga melewati kapasitas pusatkesehatan anda.3.4.6 Kualitas PelayananUntuk menjamin kualitas program-programIMS, layanan harus tersedia, dapat diakses,terjangkau dan sesuai. Petugas-petugas danprogram manajer kesehatan reproduksi bisamencapainya dengan mengurangi hambatanlayanan (misalnya waktu buka pelayananyang sesuai; layanan yang privat/pribadi,rahasia, menghormati dan layanan teknis yangberkualitas baik, dll.) dan menjangkau orangorangyang biasanya tidak menggunakanlayanan IMS: para pekerja seks dan klien-klienmereka, militer, tahanan dan remaja yangberesiko tinggi tertular IMS. Ajak para pria untukberpartisipasi dalam pencegahan IMS/ISR.Kualitas pelayanan serta keterampilan danmotivasi staf akan meningkat jika petugas danmanajer program kesehatan reproduksi:• Memasang protokol penangananIMS standar nasional di ruang-ruangpemeriksaan;• Memberlakukan sistem penelusuranpasangan sukarela dan rahasia;• Mengatur pelatihan bagi penyedia layananagar lebih ahli dalam keterampilan teknisdan konseling;• Berkolaborasi dengan koordinatorkesehatan untuk mengintegrasikan suplaiobat-obatan IMS yang berkesinambunganke dalam jalur supply komoditas medis• Melakukan kunjungan pengawasan rutindan pelatihan layanan.
2043.5 Integrasi layananPetugas-petugas kesehatan reproduksiharus mengarahkan integrasi layanan IMS/ISR ke dalam pelayanan kesehatan dasardan program-program kesehatan reproduksilainnya, termasuk:• Penilaian IMS dalam layanan keluargaberencana, dengan memastikan penyedialayanan: mendiskusikan IMS/ISR dengan semuaklien di setiap kunjungan mereka(termasuk menanyakan gejala-gejala padapasangan);melakukan screening IMS jika perlu; mendorong perlindungan ganda (terhadapkehamilan dan IMS).• Pengobatan presumtif IMS/pengobatandalam layanan layanan pasca pemerkosaan(lihat Bab 2: PPAM)• Program IMS/ISR pada layanan kesehatanremaja Penilaian resiko IMS/ISR bagi semuaclient saat ante natal care, termasukskrining syphilis dan VCT (lihat kotak36: Tes diagnosa cepat untuk skriningsyphilis) Vesikel atau ulcus yang diduga herpeskelamin dan terjadi menjelang prosespersalinan menjadi indikasi untuk merujukbedah cesar, karena kelahiran melaluiliang vagina membawa resiko penyebaranherpes pada bayi yang baru lahir danberesiko tinggi kematian bayi; Prophylaxis untuk ophthalmia neonatorumdiberikan rutin ke semua bayi yang barulahir.• pencegahan aktivitas kanker serviks dalamlayanan kesehatan reproduksi komprehensif(lihat Kotak 37).Kotak 36: Tes Diagnosa Cepat untuk Pengobatan SyphilisDi sebagian besar negara, tes rapid plasma reagen (RPR) digunakan untuk skrining syphilis. RPRadalah tes antibodi non-treponemal, yang berarti hasil positif merupakan dugaan infeksi aktif. Testakan menjadi negatif ketika penyakit telah dirawat lebih awal dan sembuh. RPR sulit digunakan dibanyak situasi bencana karena membutuhkan refrigerator dan staf laboratorium terlatih.Banyak tes diagnosa cepat (RDT/Rapi Diagnostic Test) untuk syphilis telah tersedia di pasarandalam beberapa tahun terakhir. RDT menyediakan deteksi antibodi yang akurat dan berkualitasbagi Treponema pallidum dan infeksi bisa dideteksi segera setelah tertular, serta di tahap-tahapselanjutnya.Keunggulan RDT adalah RDT tidak membutuhkan refrigerator dan memiliki masa pakai yangpanjang sehingga bisa menjadi opsi yang bagus pada situasi bencana. Hasil bisa diketahui 10sampai 30 menit dan tidak membutuhkan laboratorium atau instrumen lain. Penyedia layanan bisamenerjemahkan hasil secara visual. Volume darah yang dibutuhkan untuk pengujian sangat sedikitsehingga sampel darah bisa diambil lewat tusukan di ujung jari bukan di aliran pembuluh darahvena.Mengingat pentingnya pengobatan dini dalam pencegahan syphilis neonatal, RDT bisa menjadisistem yang sangat baik bagi screening rutin syphilis di layanan-layanan antenatal pada situasibencana, ketika pengujian RPR tidak tersedia atau tidak bisa dilakukan. Kelemahan RDT adalahkarena merupakan tes antibodi treponemal, RDT tidak bisa membedakan antara penyakit aktif dantelah sembuh. Namun, pada antenatal care, semua pasien yang telah positif RDT harus diobati(lagi) sekalipun tes mereka positif pada kehamilan terdahulu. Sekalipun mereka telah diobati padakehamilan terdahulu, pasien mungkin saja terinfeksi kembali yang bisa menimbulkan akibat sangatburuk pada ibu dan bayi jika dibiarkan tanpa pengobatan. Manfaat dari layanan presumtif tersebutbisa mengimbangi resiko akibat tidak dirawat (lihat Bab 6: <strong>Kesehatan</strong> maternal dan neonatal).RDT tidak direkomendasikan untuk pengambilan darah bagi transfusi, karena bisa menimbulkanterlalu banyak hasil positif yang keliru. Tes seperti rapid non-treponemal antibody (RPR) untuksyphilis akan tersedia dalam waktu dekat. Lihat berita terbaru di www.iawg.net.
Bab 9: Infeksi Menular Seksual205Kotak 37: HPV dan Kanker ServiksHuman papillomavirus (HPV) merupakan infeksi yang sangat umum dan lebih dari tigaperempat perempuan yang aktif seksual diperkirakan pernah terinfeksi sedikitnya sekali dalamhidup mereka. Resiko terinfeksi HPV sangat tinggi begitu aktifitas seksual dimulai. Sebagianbesar infeksi ini bisa sembuh sendiri dan tidak terlalu berbahaya, akan tetapi infeksi terusmenerus bisa memicu kanker serviks pada perempuan. HPV juga menyebabkan kanker anogenitallainnya (misalnya vagina, vulva dan penis), kanker kepala dan leher dan kutil kelaminpada laki-laki dan perempuan.Pengobatan kanker serviksSkrining dan pengobatan di tahap-tahap awal kanker serviks (cervical dysplasia atauprecancer) sangat efektif dalam mengurangi kesakitan dan kematian akibat kanker serviks.Indikasi untuk skrining tergantung pada sumber daya lokal. Jika sitologi tersedia dan telahberjalan dengan baik, semua perempuan di usia di atas 35 tahun harus diskrining setiap limasampai sepuluh tahun. Jika layanan sitologi terbatas, seperti dalam situasi bencana, penyedialayanan harus memastikan semua perempuan diskrining sekali di kisaran usia 40. Tes sitologiPapanicolaou (Pap) smear saat ini direkomendasikan. Namun cara ini butuh banyak sumberdaya karena harus ada staf yang bisa melakukan pemeriksaan speculum dan terlatih dalamteknik pengambilan sediaan, serta ketersediaan layanan sitologi untuk membaca hasil tes.Teknik-teknik terbaru seperti Pemeriksaan Visual dengan menggunakan Asam Asetat (cuka)/Visual Inspection using Acetic Acid (VIA) atau Pemeriksaan Visual dengan menggunakanLugol’s Iodine (VILI/Visual Inspection using Lugol Iodine) baru-baru ini terbuktif efektif darisisi biaya dalam dalam kondisi sumber daya yang terbatas. Ketika diikuti dengan cryotherapyuntuk pengobatan dysplasia, baik melalui rujukan atau pengobatan segera (“pendekatankunjungan tunggal”), pemeriksana visual terlihat aman, bisa diterima, layak, dan efektif dalammengurangi insiden kanker serviks dan kematian akibat kanker tersebut.Vaksinasi HPVDampak paling besar dari vaksin HPV terkini adalah pada anak perempuan yang menjadi kebalsebelum terpapar oleh HPV, yaitu sebelum mereka aktif secara seksual. Vaksinasi penuh terdiridari tiga dosis dan menghasilkan respons immun yang sangat tinggi yang bertahan setidaknyahingga lima tahun. Dampak menyeluruh dari vaksin HPV akan tergantung pada pengirimannyake populasi yang paling membutuhkan. Di negara-negara dengan sumber daya yang terbatas,dimana program skrining tidak ada atau dengan kondisi yang buruk dan insiden kanker serviksdan kematian yang tertinggi, perempuan-perempuan tsb memiliki kebutuhan yang sangattinggi akan pencegahan primer melalui vaksin HPV. Sekarang ini biaya tinggi dari vaksin HPVmenjadi hambatan penting untuk menyebarluaskan akses dan biaya dan maupun keuntungandari vaksin tersebut harus dipertimbangkan dalam alokasi dana kesehatan secara keseluruhan.4 Masalah Hak Asasi Manusia danHukumHak untuk mendapatkan pencegahan,pengobatan dan layanan IMS dengan aman,rahasia dan tepat dilindungi sebagai suatu hakasasi manusia dalam “hak setiap orang untukmenikmati standar tertinggi dalam kesehatanfisik dan mental.” Hak ini termasuk hakpencegahan, layanan dan kontrol penyakit.Penghormatan terhadap hak-hak asasimanusia harus menginformasikan semuaaspek perencanaan untuk program IMS selamarespon bencana, ketika kekerasan seksual,kekacauan norma-norma dan praktek-praktek
206seksual serta akses untuk memperolehpengobatan memperburuk hambatanhambatanyang sudah ada.Hak untuk mendapatkan layanan terkait PMSmerupakan hak asasi:• Akses untuk memperoleh diagnosa IMS,pengobatan dan layanan merupakankomponen penghormatan terhadap hakseseorang untuk memperoleh kesehatandan hak hidup. Hak kesehatan termasuk pencegahan,pengobatan dan pengendalian epidemik,endemik, penyakit terkait pekerjaan danpenyakit lainnya dan “membutuhkanpenyusunan program pencegahan danpendidikan untuk masalah-masalahkesehatan yang terkait perilaku sepertipenyakit menular seksual”.Penanganan IMS pada layanan antenatalcare sangat penting untuk melindungihak-hak ibu dan bayinya.• Hak ini juga berlaku pada anak-anak danremaja. Penyedia layanan yang menolakakses layanan IMS berdasarkan usia,status perkawinan atau izin orang tua atauwali tanpa mempertimbangkan tingkatperkembangan anak merupakan tindakantidak menghormati hak anak tersebut.• Hak privasi mengharuskan pekerjakesehatan membuat pasien merasa amandan terlindungi ketika menerima diagnosa,layanan atau konseling IMS.• Menyediakan akses ke layanan IMS bagiseluruh penduduk, termasuk remaja,pekerja seks, dan para pelaku hubunganseks sesama pria, tanpa memandang statushukum prostitusi dan homoseksualitas disuatu negara, melindungi hak kesetaraandan non diskriminasi.• Semua orang berhak untuk menyampaikandan menerima informasi tentang IMS. Hakini juga termasuk menyertakan remaja disemua pendidikan IMS, pembangunankesadaran dan aktivitas penjangkauanlapangan• Hak untuk menikmati manfaat kemajuanilmiah dan aplikasinya bisa terhambat ketikaklien ditolak mengakses teknologi layanandan pencegahan IMS yang baru (sepertiVIA, cryotherapy dan vaksin HPV).4.1 Tantangan dan PeluangKadangkala, menyediakan akses layanandan pengobatan IMS bisa menempatkanpenyedia layanan di situasi yang tidak nyaman.Stigma, kebijakan nasional yang menghambatdan norma-norma sosial dan budaya bisamenghambat pemberian pelayanan dan hakpasien untuk mengakses layanan. Misalnya,• Pusat-pusat kesehatan yang tidakmenawarkan layanan kepada pekerja seksdi negara-negara yang melarang prostitusiatau praktek-praktek diskriminasi terhadaporang-orang yang melakukan pekerjaanseks.• Penyedia layanan tidak bersedia menilaiklien karena keyakinan bahwa orang-orangyang belum menikah tidak boleh terlibatdalam hubungan seksual.• Klien enggan mencari layanan karenakebijakan yang mewajibkan laporan IMStertentu dan penelusuran pasangan yangtidak bersifat rahasia.Yang wajib diingat adalah banyak hambatandalam akses layanan dan pengobatan IMSbertentangan dengan prinsip-prinsip hak asasimanusia yang diterima secara internasional.Hati-hatilah dengan posisi lembaga andamengenai persoalan ini dan sertakan hal inisebagai bagian dari analisis anda mengenaisituasi dan langkah berikutnya.Manajer-manajer program dan penyedialayanan kesehatan reproduksi yangmenghadapi dilema serupa harusmemprioritaskan keselamatan dan kesehatanpasien mereka serta keselamatan diri merekadan kolega mereka. Selanjutnya, mereka bisa:• Berbicara kepada supervisor mereka;• Mendiskusikan pilihan-pilihan dengan klien;
Bab 9: Infeksi Menular Seksual207• Mendiskusikan pilihan-pilihan dan strategiprogram di dalam struktur organisasi atauklinis mereka: Misalnya, jika klien menjadi gugup dantidak nyaman ketika ditanyakan tentangIMS atau menolak membicarakanhal tersebut, evaluasi tingkat privasiyang tersedia di klinik anda. Usulkanperubahan-perubahan fisik sehinggadapat membuat pasien merasa terlindungdan dorong diskusi.• Gali informasi tentang hubungan danrujukan ke organisasi-organisasi lokal yangbisa membantu klien;• Cari tahu apakah lembaga terlibat dalamadvokasi mengenai persoalan ini danbagaimana kontribusinya;• Dengan tetap menghormati kerahasiaanklien, identifikasi bersama kolega langkahlangkahuntuk menghindari atau menanganisituasi mereka nanti;• Sampaikan persoalan-persoalan inidalam pertemuan-pertemuan koordinasikesehatan.essential practice. World Health Organization(WHO), 2005. whqlib-doc.who.int/publications/2005/9241592656.pdfGuidelines for the management of sexuallytransmitted infections. WHO, 2003. http://www.who. int/reproductive-health/publications/mngtstis/ index.htmlTraining modules for the syndromicmanagement of sexually transmitted infections(edisi ke-2). WHO, 2007. http://www.who.int/reproductive-health/publications/rtis/9789241593407/en/ index.htmlBacaan tambahanComprehensive cervical cancer control,A guide to essential practice. WHO, 2006http://www. who.int/reproductive-health/publications/cervi-calcancergep/index.htmUntuk informasi lebih lengkap mengenaipencegahan sifilis bawaan: www.who.int/reproductivehealth/topics/ rtis/syphilis/en/5 MonitoringIndikator-indikator untuk memonitor programprogramIMS termasuk• Proporsi penyedia layanan yang menerimapelatihan penanganan kasus IMS/ISRsesuai dengan protokol yang berlaku.• Proporsi klien IMS/ISR yang telah dinilai,diobati dan mendapat konseling sesuaidengan protokol (dipisahkan menurut usiadan jenis kelamin).Untuk informasi lebih lengkap tentangmonitoring dan evaluasi lihat Bab 3.6 Bacaan LanjutanBacaan pentingIntegrating STI/RTI Care for ReproductiveHealth. Sexually Transmitted and OtherReproductive Tract Infections, a guide to
Bab 10: HIV209Daftar Isi1 Pendahuluan 2092 Tujuan 2103 Penyusunan program 2103.1 Need assessment/penilaian kebutuhan 2113.2. Kesadaran tentang HIV 2113.3 Pencegahan HIV 2133.4 Konseling dan test HIV sukarela 2163.5 Intervensi ARV dan ART 2173.6. Perawatan komprehensif ODHA 2223.7 Perawatan untuk anak dengan HIV 2234 Hak Asasi Manusia dan Hukum 2234.1 Tantangan dan Peluang 2245 Monitoring 2256 Bacaan lanjutan 22510BABSEPULUHHIV1 PendahuluanSejak 1980-an, human immunodeficiency virus (HIV) telah menjadi salah satu penyebab utamapandemik yang mengkhawatirkan dan menjadi sebuah isu yang besar dalam sejarah. Selainmenjadi masalah kesehatan yang besar, HIV telah mengancam tatanan ekonomi dan sosial dibanyak komunitas.Di masa lalu, program-program kemanusiaan sedikit memberi perhatian pada pencegahan,perawatan dan pengobatan HIV karena HIV dinilai tidak mengancam langsung kehidupandan karena itu bukan persoalan yang mendesak. Namun, karakteristik bencana yang dapatmemicu situasi darurat kompleks, seperti konflik, ketidakstabilan sosial, kemiskinan, kerusakanlingkungan dan ketidakberdayaan dapat meningkatkan kerentanan dan risiko penduduk yangterkena dampak terhadap HIV dengan cara:• Berkurangnya akses layanan pencegahan HIV; rusaknya infrastruktur kesehatan ;• Terganggunya jaringan dukungan sosial; meningkatnya paparan terhadap kekerasanseksual (perkosaan) dan pelecehan seksual (menukar seks dengan imbalan makanan atautempat perlindungan);• Perpindahan penduduk ke area dengan prevalensi HIV yang lebih tinggi.*Penelitian menunjukkan bahwa faktor-faktor yang mempengaruhi penyebaran HIV dalamsituasi darurat kemanusiaan sangatlah kompleks dan tergantung banyak faktor yang dinamisdan saling berinteraksi, termasuk prevalensi HIV di wilayah asalnya dan tempat penampungan,tingkat interaksi antara pengungsi dan masyarakat sekitarnya, lamanya pengungsian sertalokasi dan level isolasi terhadap pengungsi (pengungsi yang tinggal di perkotaan denganpengungsi yang tinggal di tenda pengungsian).* UNAIDS and UNHCR. Strategies to support the HIV related needs of refugees and host populations.Geneva, 2005. http://data.unaids.org/publications/IRC-pub06/jc1157-refugees_en.pdf.
210HIVKetika merencanakan program HIV dalamsituasi bencana, petugas kesehatanreproduksi dan manajer program harusmempertimbangkan:• Dampak kombinasi bencana dan HIV,termasuk faktor-faktor yang dapatmeningkatkan kerentanan terhadap HIV;• Kebijakan yang ada dan praktek yangberlaku dalam respon darurat bencana yangbertujuan untuk mencegah penyebaran HIVdan mengurangi dampaknya;• Ketersediaan dan akses kepadapencegahan, perawatan dan pengobatanlayanan bagi orang hidup dengan HIV(ODHA), termasuk putus obat, memulaikembali atau kelanjutan pengobatanantiretroviral;• stigma dan diskriminasi terhadap orangorangyang terinfeksi dan terkena dampakHIV.2 TujuanTujuan dari bab ini adalah membantu petugaskesehatan reproduksi, manajer program danpenyedia layanan untuk merencanakan danmengimplementasikan layanan pencegahan,perawatan dan pengobatan HIV yangkomprehensif sebagai bagian dari responkemanusiaan.• menetapkan kerangka kerja yang memandupelaksanaan penyusunan programkesehatan reproduksi dalam situasi daruratbencana;• menjelaskan alasan mengapa harusmenyediakan layanan kesehatan reproduksidan menekankan prinsip-prinsip yangmelandasi masuknya pelayanan kesehatanreproduksi dalam upaya-upaya bantuan;• memandu para petugas kesehatanreproduksi, manajer program kesehatanreproduksi, dan penyedia layanan tentangbagaimana memastikan bahwa layanankesehatan reproduksi diselenggarakansecara efektif, efisien, dan adil.3 Penyusunan ProgramPrioritas intervensi HIV dalam responbencana adalah pencegah penularan HIVdan termasuk di dalam PPAM (lihat Bab 2:PPAM), Yaitu:• Memfasilitasi dan menekankanpenerapan pencegahan standar• Menyediakan pencegahan pascapaparan (post exposure prophylaxis)untuk mencegah penularan HIV (sebagaibagian dari perawatan klinis untukkorban perkosaan dan paparan kerja).• Memastikan praktek transfusi darahyang aman.• Menjaga ketersediaan kondom gratis.Juga memastikan ketersediaanantiretrovirals (ARV) untuk melanjutkanpengobatan pada orang-orang yang sudahmenjalani ARV sebelum bencana, termasukpencegahan penularan dari ibu ke anak(PMTCT) (Lihat halaman 217, ART).Ketika merencanakan layanan pencegahan,perawatan dan pengobatan HIV, ikutikomponen program berikut ini:• Need assessment/penilaian kebutuhan• Peningkatan kesadaran tentang HIV• Pencegahan HIV• Konseling dan test HIV• Pencegahan penularan dari ibu ke anak(PMTCT)• Penggunaan antiretroviral (ARV) untukpencegahan dan pengobatan• Perawatan untuk orang yang hidupdengan HIV-AIDS (ODHA)
Bab 10: HIV211• Perawatan untuk anak-anak yang hidupdengan HIV• Penanganan infeksi oportunistik, infeksimenular seksual, dan TBC.3.1 Needs Assessment (PenilaianKebutuhan)Petugas kesehatan reproduksi dan manajerprogram harus mengumpulkan dan menilaiinformasi berikut ini untuk situasi tempatmereka bekerja melalui kerjasama denganaktor-aktor sektor/cluster kesehatan lainnya:Karakteristik penduduk• Prevalensi HIV (untuk pengungsi danmasyarakat lokal). Ini dapat diperoleh diwebsite UNAIDS, dengan UN Joint Teamsetempat serta program pencegahan AIDSnasional.• Jumlah ODHA dari populasi yang terkenadampak dimana pelayanan pengobatan HIVnya terganggu (misalnya program PMTCTdan terapi antiretroviral (ART)) dan populasiyang membutuhkan kelanjutan pengobatanARV.• Faktor perilaku dan lingkungan yang dapatmembuat kelompok-kelompok rentansemakin beresiko tertular HIV.Karakteristik layanan kesehatan• Staf fasilitas kesehatan dengan pengalamandalam pencegahan, pengobatan danperawatan HIV serta pelatihan yangdibutuhkan oleh staf.• Protokol nasional ARV untuk pencegahan(PEP, PMTCT) dan pengobatan (ART) sertaARV yang tersedia.• Ketersediaan layanan laboratorium.• Keberadaan rantai suplai yang memadaiyang dapat mendukung akses berkelanjutanpada komoditas-komoditas HIV.Undang-undang dan Kebijakan NasionalPara manajer program dan penyedia layanankesehatan reproduksi juga harus memahamiundang-undang dan kebijakan nasionalyang terkait dengan HIV, menilai bagaimanapengungsi termasuk di dalamnya dan jika adabatasan terkait faktor gender, umur dan statuslainnya, dengan contoh sebagai berikut:• Undang-undang dan/atau kebijakan tesHIV, termasuk konseling pra dan pascates. Apakah ada undang-undang yangmewajibkan tes?• Undang-undang dan/atau kebijakan yangterkait dengan distribusi kondom, penggunanarkoba suntik (Injecting Drug User/IDU)dan pengurangan dampak buruk dalamkonteks pengguna narkoba suntik.• Undang-undang dan/atau kebijakan yangberkaitan dengan penularan HIV.• Undang-undang dan/atau kebijakan yangberkaitan dengan pengungkapan status HIVoleh penyedia layanan kesehatan.• Undang-undang dan/atau kebijakan yangmengatur syarat dan akses pada ART.Karakteristik epidemi HIVUntuk bisa memberikan dampak padaprevalensi HIV, upaya program harusditargetkan secara tepat. Sebagai pedomanprogram, WHO dan UN-AIDS telah menyusunkategori epidemi HIV di beberapa negarasebagai berikut: epidemik rendah, terkonsentrasidan populasi umum (lihat Tabel 24).3.2 Kesadaran tentang HIVMenggabungkan upaya pencegahan HIV dalamsituasi bencana ke dalam strategi kampanyekomunikasi yang berhubungan denganpopulasi dan situasi. Upaya komunikasi padarespon awal difokuskan pada pemberitahuankepada penduduk tentang tempat-tempatpelayanan dasar yang dapat diakses. Sesegeramungkin, pertimbangkan karakteristik populasiagar sesuai dengan kebutuhan masyarakatterkait komunikasi HIV. Misalnya:• Sampai di mana level pengetahuanpenduduk tentang HIV dan kekeliruan
212pemahaman tentang HIV secara umum?• Praktek umum apa saja yang biasadilakukan yang dapat membuat pendudukberesiko tertular HIV?• Elemen-elemen apa pada situasi sekarangyang dapat menciptakan resiko penularanHIV?• Apakah sikap dan keyakinan umumterhadap orang yang terinfeksi HIV?Kampanye komunikasi yang sesuai dengankebutuhan masyarakat untuk menciptakankesadaran tentang HIV dan acquired immunedeficiency syndrome (AIDS). Selain itu, rancangkampanye komunikasi khusus untuk:• Menargetkan pada orang yang rentanterhadap praktek-praktek yang dapatmemperbesar resiko penularan HIV.Pengungsi menghadapi resiko karenaTabel 24: Skenario Epidemi HIVLevel RendahSkenario Epidemi(Prevalensi HIV < 1%: Prevalensi HIVbelum mencapai level signifikan disuatu sub-populasi (ini menunjukkanjaringan resiko tersebar atau bahwavirus ditularkan belum lama ini)Mengetahui Epidemi AndaPengetahuan tentang perilakuberesiko, jaringan dan faktor-faktorlain yang menunjukkan potensipenyebaran HIV sangat pentingdalam perencanaan pencegahan.reproduksiTerkonsentrasi Prevalensi HIV cukup tinggi (5%atau lebih) di satu atau beberapasub-populasi, seperti homoseksual,pengguna narkoba suntik, ataupekerja seks dan klien mereka, untukmempertahankan epidemi tersebut disub-populasi mereka. Namun, virustidak menyebar di populasi umum yangprevalensinya tetap
Bab 10: HIV213sistem perlindungan masyarakat terganggu,berubahnya jaringan seksual danseringkali remaja memulai aktivitas seksualpertamanya lebih awal• Mengurangi perilaku diskriminatif danmenjamin perawatan dan dukungan untukODHA.Kelompok-kelompok masyarakat seperti klubkesehatan di sekolah, klub post-test (termasuksiapa saja yang telah dites HIV dengan tidakmemperdulikan status serumnya) dan asosiasiStop-AIDS di kepolisian dan militer dapatdengan efektif memotivasi agar anggota merekamempraktekkan perilaku seks yang aman.Asosiasi-asosiasi ODHA bisa menjadikatalis yang kuat untuk mengubah perilakuperorangan dan masyarakat luasUntuk perubahan perilaku individu dankelompok secara luas.Pesan-pesan penting termasuk:• HIV, virus penyebab AIDS, menyebarmelalui:hubungan seksual yang tidakterlindungi (hubungan seksual tanpamenggunakan kondom) dengan orang yangterinfeksi HIV; transfusi dengan darah yangterinfeksi HIV; penggunaan berulang jarumdan alat suntik yang terinfeksi HIV; dandari perempuan yang terinfeksi HIV kepadaanaknya selama kehamilan, persalinan ataumenyusui.• Semua orang harus mengetahui HIV danAIDS dan cara pencegahannya karena AIDStidak dapat diobati, hanya dapat dicegah.• Pengobatan yang efektif bagi HIV danAIDS sudah tersedia, meskipun tidak dapatmenyembuhkan tetapi bisa memperpanjanghidup jika terus digunakan.• Mengidap infeksi menular seksual (IMS)(misalnya gonorrhoea atau syphilis)memperbesar resiko seseorang tertular ataumendapat HIV.• Resiko infeksi melalui hubungan seksualdapat dikurangi dengan: menggunakankondom dengan benar setiap saat;mempertahankan hubungan monogamibersama dengan pasangan yang tidakterinfeksi; atau tidak melakukan hubunganseksual.• Semua orang yang telah terpapar HIV harusberkonsultasi dengan pekerja kesehatanyang berkualifikasi untuk mendapatkaninformasi tentang test dan konselingsukarela agar melindungi kesehatanmereka.• Perempuan hamil harus mengakseskonseling dan pengetesan sukarelaHIV (VCT). Jika terinfeksi, mereka akanditawarkan pengobatan yang sesuai untukmengurangi penularan infeksi pada saatmelahirkan atau menyusui bayi mereka.• Stigma, diskriminasi, informasi yangsalah dan sikap negatif terhadap ODHAmeningkatkan potensi penderitaan danpenyebaran epidemi HIV. Diskriminasiterhadap ODHA merupakan pelanggaranterhadap hak asasi manusia.Untuk informasi lebih lengkap tentangkampanye komunikasi, lihat Bab 1: PrinsipprinsipDasar.3.3 Pencegahan HIVSangat penting bagi para petugas dan manajerprogram kesehatan reproduksi memahamikarakteristik tempat mereka bekerja sertapengetahuan dan perilaku populasi untukmenyesuaikan program HIV dengan faktorfaktortersebut. Dalam situasi daruratkemanusiaan, orang-orang bisa terlibatdalam perilaku yang menimbulkan resikotinggi terpapar HIV, sekalipun mereka tidakmengenali diri mereka termasuk kelompokyang beresiko.Bagian ini membahas tiga kelompok yangsangat rentan: pengguna narkoba suntik (IDU),lelaki yang melakukan hubungan seksualdengan lelaki/men who have sex with men(MSM), dan pekerja seks. Masing-masingkelompok ini memiliki karakteristik unik danakan dibahas secara tersendiri, meskipun
214elemen-elemen berikut ini konsisten dengansemua program yang menargetkan kelompokkelompokrentan:• Melibatkan kelompok rentan sejakawal disain program, implementasi danpemantauan.• Melokasikan kegiatan-kegiatan programdi tempat-tempat yang kerap dikunjungikelompok minat (klub, permukiman, dll.).• Menciptakan ruang-ruang maya yang aman(sambungan telepon langsung) atau fisik(pusat-pusat singgah) yang disesuaikandengan masing-masing kelompok agarmereka bisa dengan nyaman mencariinformasi dan rujukan tentang perawatandan dukungan.• Mempromosikan pemakaian kondomlaki-laki dan perempuan dengan konsistendan benar dan memastikan kondom selalutersedia, terjangkau dan supply yang dapatdiandalkan• Melatih pekerja kesehatan dan pekerjasosial untuk menyediakan layanan terkaitHIV yang berkualitas tinggi, ramah terhadapklien, layanan HIV terkait bagi ODHA ,pasangan dan keluarga mereka sertakeluarga mereka, termasuk pengobataninfeksi menular seksual, VCT, PMTCT,keluarga berencana dan pengobatantuberkulosis (TB) dan AIDS.• Mengatasi hambatan-hambatan struktural,termasuk kebijakan, legislasi dan praktekpraktekadat yang mendiskriminasikankelompok dan mencegah akses sertapenggunaan layanan pencegahan,pengobatan dan perawatan HIV yang sesuaiPengguna Narkoba Suntik/Injecting DrugUser (IDU)Selain pemakaian bersama alat suntik danalat-alat lain untuk narkoba suntik yang telahdikenal sebagai rute penularan HIV, pemakaiannarkoba suntik juga ikut berkontribusi dalampenyebaran epidemi HIV di lingkungan parapengguna jarum suntik. Pasangan seksual IDUberesiko tertular melalui hubungan seksual.Bayi yang lahir dari seorang ibu yang tertularHIV melalui pemakaian jarum suntik bersamaatau melakukan hubungan seksual denganseorang IDU juga bisa terinfeksi.HIV bisa menyebar secara cepat denganpemakaian bersama jarum yang telahterkontaminasi di antara para IDU (prevalensimeluas dari 5% hingga 50% dalam satutahun). IDU juga bisa menularkan HIV dengancara lain seperti pekerja seks dan penjara.Mengkriminalkan pengguna obat bius bisamenimbulkan marjinalisasi dan membatasiakses untuk mendapatkan pelayanan. Inisemua semakin mempercepat epidemi.Tindakan-tindakan pengurangan bahayaseperti akses untuk mendapatkan alat injeksisteril, pengobatan ketergantungan obatbius, penjangkauan berbasis komunitasdan penyediaan informasi pencegahan HIV,termasuk tindakan-tindakan paling efektifuntuk mencegah penyebaran HIV. Programprogramyang bertujuan mengurangi penularanHIV terkait IDU harus menyediakan peralatansuntik yang steril dengan jumlah yangmencukupi (termasuk di penjara), berkualitasbaik, pengobatan tanpa paksaan bagi orangyang ketergantungan obat layanan kesehatanreproduksi dan PMTCT yang ramah bagiperempuan-perempuan IDU dan untukpasangan seksualnya serta pelatihan penyedialayanan mengenai layanan terkait HIV bagi IDU.Program jangkauan untuk pencegahankesehatan masyarakat yang dipimpin kawansebaya telah terbukti berjalan dengan baik.Pesan-pesan utama termasuk:• Jika anda menyuntikan obat, anda sangatberesiko HIV. Mintalah bantuan dariprofesional terlatih untuk mengurangiresiko. Program dan konseling pengobatanpengguna narkoba merupakan langkahpertama menuju pencegahan, perawatandan pengobatan HIV .• Jika anda sedang menjalani pengobatanHIV, saat“fly” akan memperbesarkemungkinan anda lupa meminum obat
Bab 10: HIV215anda. Mintalah bantuan teman anda untukmengingatkan anda meminum obat-obatanHIV sesuai jadwal.Laki-laki yang melakukan hubungan seksdengan laki-laki (MSM)MSM merujuk pada laki-laki yang melakukanhubungan seksual dengan laki-laki laintanpa membedakan bagaimana merekamenyebut diri mereka (gay, biseksual, atauheteroseksual). Praktek-praktek MSM adabermacam-macam di seluruh dunia. Untukmerancang program yang sesuai bagi MSM dikalangan pengungsi, penting untuk memahamijaringan-jaringan sosial lokal dan praktekpraktekumum. Diperkirakan tidak sampai satudari 20 pelaku MSM di seluruh dunia memilikiakses layanan pencegahan, pengobatan danperawatan HIV. Stigmatisasi, kriminalisasi dandiskriminasi serta tidak adanya pemahamantentang perilaku dan sikap merupakanhambatan utama dalam mengimplementasikanprogram-program yang efektif.Jika sikap sosial, budaya dan agama memberistigma pada pelaku MSM, program-programyang dibuat untuk memenuhi kebutuhanmereka bisa menimbulkan kritik dari parapemuka dan anggota masyarakat. Namun,dengan pendanaan dan dukungan, parapetugas dan manajer program kesehatanreproduksi bisa merancang program yangmencegah penyebaran HIV di kalangan MSM.Misalnya:• Mengetahui jumlah dan karakteristikkomunitas MSM di masyarakat yang terkenabencana dan melibatkan mereka dalammerancang serta mengimplementasikankegiatan yang direncanakan.• Menawarkan informasi khusus mengenaistrategi pencegahan dan penguranganresiko dalam kampanye komunikasi,seperti pemakaian kondom dengankonsisten dan benar. Memastikan aksesuntuk mendapatkan kondom dan lubrikanberbahan dasar air.• Menawarkan akses bantuan medis danhukum bagi remaja laki-laki serta laki-lakiyang mengalami pemaksaan atau kekerasanseksual. Perawatan klinis untuk korbanpemerkosaan laki-laki dan perempuanmerupakan bagian dari PPAM (lihat Bab 2:PPAM).• Mempromosikan integrasi komunitasseksual alternatif dalam kampanyekampanyepenyadaran untuk mengurangihomofobia.Pekerja SeksPertukaran seks dengan uang atau barangbarangterjadi di semua komunitas, termasukdi kalangan pengungsi. Praktek ini melibatkananak-anak dan perempuan yang menganggapdiri mereka bukan pekerja seks namunmelakukannya untuk bertahan hidup. Karenaitu, keamanan, perlindungan dan aksesmakanan dan dukungan bagi orang-orangrentan, seperti yatim piatu dan perempuansebagai kepala keluarga, sangat penting.Melindungi pekerja seks dari infeksi HIVakan memberi keuntungan bagi mereka danmasyarakat umum. Program yang berhasilmampu menempatkan kegiatan program ditempat yang dapat dijangkau pekerja seks.Pertimbangan-pertimbangan program adalah:• Memastikan kondom laki-laki danperempuan berkualitas terus tersedia.Pengurangan penularan HIV melaluipekerja seks yang efektif membutuhkan90% penggunaan kondom yang benar dikalangan pekerja seks dan pasangan sekstidak tetap mereka.• Mengintegrasikan strategi pengurangankekerasan dalam situasi pekerja seks.Program harus bekerja sama denganpenegakan hukum untuk menjamin parapekerja seks mampu melindungi diri merekasendiri dan memastikan praktek seks yanglebih aman oleh klien mereka.• Melibatkan masyarakat dan pekerja seksdalam menerapkan kebijakan dan regulasiperlindungan anak.
216• Menghubungkan pekerja seks dengankeluarga mereka dengan mekanismedukungan, menyediakan bantuan daninsentif untuk perempuan yang bersediameninggalkan pekerjaannya sebagai pekerjaseks melalui layanan hukum, ekonomi dansosial.• Memperhatikan sisi “permintaan/kebutuhan” pekerja seks – bekerja untukmengubah perilaku klien dan pekerja seks.Staf kemanusiaan, penjaga perdamaian,polisi, dan anggota masyarakat umummerupakan klien pekerja seks dalam situasibencana.3.4 Konseling dan Test HIV SukarelaKonseling dan test sukarela HIV (VCT) tidakmenjadi intervensi prioritas di awal respondarurat karena bukan merupakan intervensipenyelamatan jiwa langsung. Namun, ketikasituasi telah stabil, VCT harus ditawarkankepada orang-orang yang ingin mengetahuiserostatus mereka. Layanan VCT merupakanpraktek standar untuk meningkatkan kesehatandan kesejahteraan seseorang dan merupakangerbang untuk memperoleh layanan perawatandan pengobatan yang layak. Berikan konselinguntuk menyiapkan diri klien mengetahuihasil tes mereka dan mendorong perubahanperilaku, bagaimanapun hasil tes tersebut.Jangan pernah mendukung test HIVyang diwajibkanIni merupakan pelanggaran hak asasimanusiaKonseling dan Test HIV Sukarela – inisiatifdari penyedia layananPada situasi epidemik populasi umum dimanasituasi lingkungan yang memungkinkan,sumber daya yang mencukupi tersedia(termasuk standar pencegahan, perawatandan pengobatan HIV yang direkomendasikan),layanan VCT harus ditawarkan oleh petugas<strong>Kesehatan</strong> sebagai standar dari layananklinis. Jika ada hambatan sumber daya dankapasitas, pelaksanaan test dan konselingyang prakarsai oleh penyedia sangatdibutuhkan. Berikut ini adalah daftar prioritasuntuk pelaksanaan tersebut:1. Klinik TB2. Layanan IMS3. Antenatal Care, persalinan dan post natalcare4. Fasilitas medis pasien rawat inap danberobat jalanDalam epidemi terkonsentrasi dan levelrendah, penyedia layanan kesehatan tidakboleh memulai VCT pada setiap pasienyang mendatangi fasilitas kesehatan, karenasebagian besar pasien beresiko rendah.Fasilitas VCT harus tersedia dalam situasi yanglebih stabil, melalui layanan-layanan yang telahtersedia ataupun klinik keliling.Beberapa perilaku yang membuatseseorang beresiko tinggi terpapar HIVseperti pekerja seks atau penggunanarkoba suntik, juga membuat mereka lebihrentan terhadap pemaksaan, diskriminasi,kekerasan, pengabaian, pengurungan ataudampak-dampak negatif lainnya setelahmengungkapkan hasil tes HIV yang positif.Para penyedia layanan kesehatan harusmendapat pelatihan dan supervisi khususuntuk menjalankan prinsip/standar informedconsent dan kerahasiaan untuk kelompok ini.VCT HIV untuk kelompok ini harus disertaidengan pelaksanaan kelompok dukungansosial, kebijakan dan legal yang pendukung.Layanan VCT BerkualitasApakah pelayanan itu diprakarsai oleh klienatau penyedia layanan, komponen-komponenprogram berikut ini akan menentukan kualitaslayanan VCT yang berkualitas :• Persetujuan, privasi dan kerahasiaan sangatpenting. Test HIV hanya bisa dilakukan
Bab 10: HIV217secara sukarela. Dapatkan selalu informedconsent/persetujuan sebelum seseorangmenjalani test HIV. VCT tidak bolehdipaksakan pada seseorang pada situasiapapun.• Menyediakan layanan secara gratis.• Memastikan pra dan pasca konselingmerupakan bagian dari keseluruhan layananVCT.• Layanan pendukung pasca test harustersedia, termasuk jaringan rujukan danakses terhadap test tambahan (sepertipenghitungan CD4 ) untuk menilai kelayakanpasien mendapatkan program perawatandan pengobatan.• VCT hanya boleh dilakukan di fasilitasyang dilengkapi standar tes yang layak.Ikuti proses algoritma testing HIV yangsudah divalidasi secara nasional, saatmempertimbangkan issue hak asasimanusia spesifik untuk memasuki programperawatan dan pengobatan. Gunakanteknologi test yang sesuai untuk situasitsb, seperti tes cepat dengan spesimendarah dari tusuk jari. Hasil tes dengan tesHIV cepat dapat diperoleh dalam waktutidak sampai 20 menit dan biasanyamemiliki tingkat keberhasilan lanjutan dankonseling pasca tes yang lebih tinggi.Ini akan mendukung desentralisasi VCT.Pertimbangkan kondisi penyimpanan lokaldan jika perlu pesan tes cepat/rapid testyang tidak membutuhkan pendinginan.3.5 Intervensi ARV dan ARTSangat penting untuk penyediaan programobat-obatan antiretroviral (ARV) dan terapiantiretroviral (ART) dasar. Pemberian layananterkait HIV pada masyarakat dalam situasibencana merupakan upaya yang sulit namunsangat penting, mengingat ini tercantumdalam undang-undang hak asasi internasional.Seperti halnya dengan semua program dankebijakan dan program HIV dan AIDS, ARTharus dikaitkan dengan program pencegahan,perawatan dan dukungan. ART tidak bolehdilaksanakan sebagai intervensi paralel, akantetapi harus sebagai bagian dari programterintegrasi dengan layanan-layanan lain(seperti layanan kesehatan, nutrisi, edukasi,sosial serta air dan sanitasi).Jika ART tersedia, sangat penting bahwakonseling harus mencakup efek sampingdan manfaat ART serta pentingnya mematuhijadwal pengobatan.Intervensi penting yang menggunakan ARVadalah:• Post exposure prophylaxis (PEP)• Pencegahan penularan dari ibu ke anak(PMTCT)• ARTPEPPara manajer program kesehatan reproduksiharus memastikan pemberian PEP dapatdilakukan dengan segera (dalam waktu 72 jam)untuk mengurangi kemungkinan tertular HIVdimasukan ke dalam protokol bagi dua situasiberikut ini:• Layanan untuk korban perkosaan: untukmencegah dan menangani dampakpemerkosaan terhadap kesehatankorban/penyintas harus memiliki aksesmendapatkan perawatan klinis, termasukkonseling pendukung. Perawatan inimencakup penyediaan PEP.• Paparan kerja: meskipun tindakanpencegahan standar telah diberlakukandan dipatuhi dalam kondisi pelayanankesehatan, kecelakaan kerja denganpaparan darah dan cairan tubuh yangberpotensi terinfeksi HIV sangat mungkinterjadi. Misalnya melalui cedera akibatjarum suntik. Pastikan PEP tersedia dalamsituasi ini sebagai bagian standar tindakanpencegahan komprehensif yang bisamengurangi kemungkinan paparan tersebut.Perawatan PEP yang direkomendasikanadalah terapi kombinasi 28 hari dengan dua
218nucleoside-analogue reverse-transcriptaseinhibitor (NRTI), biasanya zidovudine danlamivudine. Untuk informasi lebih lengkapmengenai PEP, lihat Bab 2: PPAM, hal. 21.WHO mempromosikan pendekatan strategiskomprehensif untuk pencegahan infeksi HIVpada bayi dan anak-anak, yang terdiri dari:• Pencegahan infeksi HIV utama (lihat Bab9: Infeksi Menular Seksual, bagian 3.3,pencegahan IMS);• Pencegahan kehamilan tidak diinginkanpada perempuan dengan HIV (lihat Bab5: Keluarga Berencana, bagian 3.11, KBuntuk orang dengan HIV);• Pencegahan penularan HIV dari ibudengan HIV ke bayi mereka;• Perawatan, pengobatan dan dukunganuntuk ibu dengan HIV, anak dan keluargamereka.Dalam program-program kesehatanreproduksi komprehensif, keempatkomponen harus diimplementasikan untukmencapai seluruh tujuan peningkatankesehatan ibu dan anak (KIA) dalam konteksHIV.PMTCTBab ini harus dibaca bersama dengan Bab 6:<strong>Kesehatan</strong> Maternal dan Neonatal.Tanpa prophylaxis, kemungkinan bayi yangdilahirkan oleh ibu yang positif HIV menjaditerinfeksi adalah antara 20% sampai 45% diantara ibu yang menyusui. Pemberian obatantiretroviral dosis tunggal akan mengurangiangka ini sekitar dua pertiga, sementarapenggunaan sediaan kompleks terapi triple-ARV dan/atau operasi bedah sesar yangdirencanakan (elective caesarean section) dantidak menyusui bayinya dapat mengurangikemungkinan hingga kurang dari 2%.Jika seorang perempuan yang diketahui hidupdengan HIV mendatangi perawatan antenatal,persalinan atau nifas, manfaatkan peluangtersebut untuk mencegah penularan HIVpada bayinya. Untuk implementasi programpenularan ibu ke anak, hal-hal berikut harustersedia:• Layanan antenatal care• Perawatan kesehatan ibu dan anak,termasuk perawatan persalinan yang aman• Tes dan konseling HIV yang diprakarsaipenyedia layanan, dengan menggunakanpendekatan opt-out (option-out), yakniindividu harus secara khusus membatalkantes HIV setelah menerima informasi pratesjika mereka tidak ingin mengikuti testersebut• Konseling tentang pemberian makan bayi• Ketersediaan ARV dan protokol PMTCT(lihat Tabel 25).Pemberian makan bayi*Resiko bayi tertular HIV melalui menyusuiharus dibandingkan dengan resiko kematianyang lebih tinggi oleh sebab-sebab lain sepertikekurangan gizi, diare, dan pneumonia padabayi yang disusui. Bukti-bukti penularanHIV menunjukkan pemberian ASI eksklusifsampai enam bulan dapat menurunkanresiko penularan HIV tiga sampai empat kalidibandingkan dengan pemberian ASI tidakeksklusif.Para petugas kesehatan reproduksi harusmembahas di dalam sektor/kluster kesehatandan dengan otoritas kesehatan nasionaltentang promosi praktek tunggal menyusuibayi di dalam komunitas sebagai perawatanstandar. Perempuan yang positif HIV harusdiberikan konseling dan didukung untuk:• Menyusui dan menerima pelayanan ARVatau• Jika pemberian makan pengganti diterima* Bagian ini dikutip dari: Infant feeding in the contextof HIV. Key Messages, WHO 2009. www.who.int/hiv/pub/paediatric/advice/en/.
Bab 10: HIV219(acceptable), layak (feasible), terjangkau(affordable), berkesinambungan(sustainable) dan aman (safe), hindarimenyusui supaya bayi punya peluang untukterbebas dari HIV.Pemberian ARV pada perempuan denganHIV yang hamil dan menyusui dan bayi yangmenyusu sangat dianjurkan dan sektor/kluster kesehatan harus berjuang keras untukmemperkenalkan ARV (lihat oral antiretroviralprophylaxis di bawah ini). Namun ketiadaanARV tidak mengubah rekomendasi mengenaimenyusui:• Pemberian ASI eksklusif pada enam bulanpertama sejak kelahiran direkomendasikanbagi ibu yang terinfeksi HIV (denganbayi yang tidak terinfeksi HIV atau tidakdiketahui status HIV-nya) kecuali terdapatmakanan pengganti yang dapat diterima,layak, terjangkau, berkesinambungan danaman. Pada usia enam bulan, perkenalkanbayi dengan makanan pelengkap yangsesuai dan lanjutkan menyusui hingga usia12 bulan. Semua proses menyusui harusdihentikan jika makanan yang aman dancukup gizi tanpa ASI telah tersedia.• Jika bayi dan anak-anak ternyata sudahterinfeksi HIV, ibu sangat dianjurkan untukmemberikan ASI eksklusif pada enam bulanpertama dan melanjutkan menyusui sesuaidengan praktek yang berlaku di masyarakatyaitu hingga bayi berusia dua tahun ataulebih.• Layanan kesehatan harus dilanjutkan padasemua bayi yang terpapar HIV, tanpamemandang pemberian makan yangdipilih, termasuk dengan terus memberikankonseling dan dukungan pemberian makanbayi, terutama sekali ketika keputusanpemberian makan bisa dipertimbangkankembali, seperti ketika diagnosa awal bayidan pada usia enam bulan.Untuk informasi lebih lengkap tentangmenyusui lihat Bab 6: <strong>Kesehatan</strong> maternal danneonatalOral antiretroviral profilaksisIbu yang terinfeksi HIV harus diberikan ARTselama masa hidupnya atau antiretroviral(ARV) profilaksis selama masa kehamilan danmenyusui.Sediaan ARV profilaksis harus dimulai sejakusia kandungan 14 minggu atau secepatnyaketika mengalami keterlambatan kehamilan,menjelang bersalin, atau pada persalinan.• Ibu minimal harus menerima dosis tunggalNeviraprine (Sd-NVP) 200 mg di permulaanpersalinan dan bayi harus menerima Sd-NVP 2 mg per kg bobot tubuh secara oralsecepatnya, akan tetapi tidak sampai lewat72 jam sejak dilahirkan. Metode ini dinilaibukan sediaan pencegahan yang optimal,sekalipun begitu kesederhanaannyamembuat metode ini sangat cocok dalamsituasi bencana. Program-program yangmenggunakan Sd-NVP merupakan tindakansementara jangka pendek dan sejumlahtindakan harus dilakukan agar sediaan yanglebih efektif bisa dikirimkan secepatnya.• Jika seorang perempuan mendatangiperawatan antenatal dan dia tidakmembutuhkan ART untuk kesehatannyasendiri atau jika obat-obatan triple ARVtidak tersedia, ARV prophylaxis harustersedia di 14 minggu kehamilan atausesegera mungkin setelahnya, dan berlanjutsetelah persalinan dan menyusui dansetelah melahirkan bayi.Tabel 25 menyediakan pilihan ARV profilaksisyang direkomendasikan untuk perempuanterinfeksi HIV yang tidak membutuhkanpengobatan bagi kesehatannya sendiri.Tindak lanjut anak yang lahir dari ibudengan HIV: mula-mula untuk profilaksispascapersalinan dan kemudian menilai statusHIV dan menawarkan antiretroviral terapi jikadiperlukan.Melibatkan pasangan dalam programprogramPMTCT. Ini merupakan kunci untuk
220Tabel 25: Pilihan-pilihan ARV Profilaksis yang Direkomendasikan untukPerempuan Hamil namun tidak Membutuhkan Perawatan bagi <strong>Kesehatan</strong>Mereka Sendiri *Opsi A: Maternal AZTIbu• Antepartum harian AZT (kandungan >14minggu)• sd-NVP di awal persalinan*• AZT + 3TC selama persalinan dan kelahiranbayi*• AZT + 3TC selama 7 hari pasca melahirkan**sd-NVP dan AZT+3TC saat-melahirkan dan pascamelahirkan bisa dihilangkan jika ibu menerima AZTlebih dari 4 minggu selama kehamilan .BayiBayi DisusuiNVP harian sejak lahir sampai satu minggu setelahsemua paparan pada ASI berakhirBayi Tidak DisusuiAZT atau NVP harian sejak lahir sampai 6 mingguOpsi B: Maternal triple ARV prophylaxisIbuObat-obatan triple ARV mulai darikehamilan > 14 pekan sampai satu minggusetelah menyusui benar-benar dihentikan.pengobatan yang direkomendasikantermasuk:• AZT + 3TC + LPV/r• AZT + 3TC + ABC• AZT + 3TC + EFV• TDF + (3TC or FTC) + EFVBayiBayi DisusuiNVP harian sejak lahir sampai enam mingguBayi Tidak DisusuiAZT atau NVP harian sejak lahir sampai 6mingguAZT: Azidothymidine, zidovudine; 3T: Lamivudine; Sd-NVP: Single-dose nevirapine; LPV/r: Lopinavir/ritonovir;ABC: Abacavir, EFV: Efavirenz.Semua pengobatan diberikan melalui mulut. Formula paediatric tersedia untuk AZT, 3TC dan NVP.* Dari Rapid advice: gunakan obat-obatan antiretroviral untuk merawat perempuan hamil danmencegah infeksi HIV pada bayi. WHO. 2009. www.who.int/hiv/pub/mtct/advice/en/index.htmlmendapatkan dukungan dari anggota keluarga.Jika memungkinkan, pastikan ibu dengan HIVmemiliki akses ke ART (lihat di bawah ini). Jikaseorang perempuan hamil memenuhi kriteriaini, FN mulailah ART secepatnya. Jika terapiantiretroviral tidak bisa dimulai ketika seorangibu telah terkena AIDS, Sd-NVP TIDAK bolehdiberikan kepada ibu tersebut untuk menjalaniPMTCT. Tujuannya adalah mencegah virusmengalami resistensi terhadap NVP.Jika suplai obat-obatan ARV tidak cukupuntuk memulai terapi antiretroviral bagi ibu,profilaksis untuk bayi masih bisa ditawarkan.ARTSejak awal respon darurat kemanusiaan,pastikan obat-obatan ARV terus diberikanpada orang-orang yang sudah didaftardalam program ART sebelum terjadinyabencana. Bagi pasien yang sedang menjalanipengobatan ART atau sudah mendapat ARTnamun tidak lagi memiliki akses pengobatan,FNMulailah pemberian ART kepada semuaperempuan hamil yang positif HIV disertai penyakitklinis yang parah dan serius (WHO tahap klinis 3atau 4), atau dengan CD4 di atau di bawah 350cells/mm3, berapapun usia kandungan
Bab 10: HIV221kelanjutan ART menjadi prioritas untukmemastikan pengobatan tersebut efektif danmencegah berkembangnya resistensi virus.Berikut ini direkomendasikan:• Tes HIV— atau dokumen — untukmemastikan status HIV dan kartu pasienyang menunjukkan pengobatan ARTsedang/sudah diikuti.• Jika seseorang sedang menjalani ART,lanjutkan pengobatan tanpa berhenti. Jikaberhenti, analisa alasannya dan mulaikembali pengobatan secepatnya.• Jika obat-obatan ARV yang sama denganpengobatan pertama yang sudah diikutitidak tersedia dan jika tidak ada riwayatkegagalan pengobatan atau efek sampingyang serius pada ARV alternatif yangdiusulkan, ganti pengobatan pertamasegera berdasarkan pada protokol nasional.• Pasien yang sudah meminum proteaseinhibitors yang tidak tersedia didalam situasi bencana bisa diresepkanpengobatan lini pertama sampaipengobatan lini kedua tersedia. Namunorang-orang yang menjalani proteaseinhibitor karena reaksi buruk daripengobatan lini pertama harus terusdipantau jika mereka memulai kembalipengobatan lini pertama. Jika keracunanterjadi kembali dan pengobatan lini keduatidak tersedia, ART tidak boleh dilanjutkan.Lanjutkan pencegahan infeksi oportunistik(lihat 3.6).• Berikan konseling dan dukungan dalammenghadapi kondisi yang baru.Ketika pengungsi dan pengungsi yang kembalisedang menjalani pengobatan ARV dandikembalikan ke daerah asal mereka, pastikanmereka bisa melanjutkan pengobatan ARVtanpa henti. Koordinasikan dengan otoritasotoritaskesehatan di daerah asal mereka.Rencanakan tes dan konseling HIVkomprehensif dan program-program ARTsecepatnya. Sebelum memulai layanan ART,pertimbangkan pertanyaan-pertanyaan berikutini:• Berapa banyak penyediaan ARV minimalyang dapat disediakan?• Untuk berapa lama dana tersedia? Danayang tersedia minimal harus satu tahun.• Dapatkah populasi yang terdampakdidaftarkan dalam program-program ARTnasional?• Apakah hambatan-hambatan yang mungkindalam pengadaan dan manajemen obat?• Bagaimana mobilitas populasi? Bagaimanasituasi keamanan dan kemungkinan terjadipengungsian yang bisa menghentikanpengobatan?• Seberapa besar kapasitas laboratorium (dipusat kesehatan dan/atau tingkat rujukan)?Memulai paket minimal layanan ARTmembutuhkan persiapan. Pastikan hal-halberikut ini telah tersedia:• Kebijakan, prosedur operasi standardan protokol pengobatan standar. Jikaada, protokol nasional harus diikuti. Jikaprotokol nasional tidak tersedia, pedomanWHO harus diikuti.• Pekerja komunitas dan klinis yang terlatihserta memiliki kompetensi dalam protokolpengobatan, konseling pasien danmobilisasi masyarakat• Suplai pengobatan awal enam bulan,termasuk pengobatan ARV, co-trimoxazole,TB dan pengobatan untuk infeksioportunistik dan infeksi lainnya (lihat 3.6);dan sistem pengadaan untuk memastikansuplai obat-obatan yang dibutuhkan tidakterganggu.• Suplai diagnostik dan kapasitaslaboratorium, termasuk setidaknya diagnosaHIV, determinasi haemoglobin atauhaematocrit, hitungan sel CD4, diagnosatuberkulosis (TB), malaria dan pengetesansipilis.• Sistem monitoring pasien (termasuk kartupengobatan pasien untuk pemberianART sehingga pasien dapat melanjutkanperawatan di fasilitas kesehatan lain) sertarujukan dan jaringan komunikasi.
222• Paket informasi untuk konseling, pendidikandan mobilisasi masyarakat.3.6 Perawatan ODHA yangkomprehensifPerawatan ODHA yang komprehensifmerupakan komponen pelayanan kesehatandasar yang harus tersedia di situasi daruratbencana manapun. Ini sangat penting dalamsituasi dengan epidemik umum. Elemenelemenperawatan komprehensif termasuk:• Dukungan bagi ODHA• Informasi dan edukasi pasien• Pengobatan TB dan profilaksis bagi infeksioportunistik• Keluarga berencana• Perawatan berbasis rumah/komunitas• Perawatan paliatifDukungan bagi ODHASusun program-yang menjaga kerahasiaanuntuk memberikan dukungan psikososial bagiODHA. Termasuk di antaranya konseling dandukungan, kelompok-kelompok pendukungatau teman-teman ODHA dan keluarga yangtelah mengetahui status HIV pasien.Pastikan ODHA tidak mendapat diskriminasidalam akses konseling nutrisi dan suplemenmakanan yang dibutuhkan melalui programbantuan makanan. Mendaftarkan semua orangyang memenuhi syarat tanpa mengungkapkanalasan menyertakan mereka pada daftarpemberian makanan tambahan akanmembantu menghindari diskriminasi.Dalam situasi bencana, ODHA harus mendapatkepastian suplai air minum yang aman danmencukupi karena mereka lebih rentanterinfeksi dan lebih lama pulih dari sakit akibatpenyakit yang ditularkan melalui air. Karenaalasan yang sama, ODHA harus disediakankelambu untuk mengurangi resiko terkenamalaria di area-area endemi.Informasi dan pendidikan pasienLembaran informasi standar bagi pasien harusdibuat, dengan mempertimbangkan hal-halberikut:• Situasi khusus, termasuk informasi sesuaiusia, bahasa, literasi (kemampuan bacatulis) dan level pendidikan.• Informasi mengenai hidup dengan HIV, sertatindakan-tindakan pencegahan.Pengobatan TB dan profilaksis untuk infeksioportunisDi banyak belahan dunia, TB merupakanpenyebab utama kesakitan dan kematianterkait HIV. Kolaborasikan dengan programprogrampengendalian TB untuk memastikanODHA mendapat akses pengobatan TB.Isoniazid merupakan antibiotik yang efektif,murah dan dapat ditoleransi untuk terapipencegahan TB dan harus disediakan bagisemua orang yang positif HIV jika penyakit TBaktif telah disingkirkan.Untuk mencegah ODHA terinfeksi oportunistik,cotrimoxazole bisa menjadi antibiotikyang efektif, murah dan dapat ditoleransiuntuk digunakan mencegah pneumocystispneumonia (PCP) dan toxoplasmosis padaanak-anak dan orang dewasa dengan HIV.Antibiotik ini juga efektif untuk mengobatipenyakit infeksi dan parasit lainnya dan telahterbukti sangat bermanfaat di wilayah-wilayahyang terjangkit malaria. Lebih jauh lagi, semuaanak yang terpapar HIV dan lahir dari ibudengan HIV harus menerima cotrimoxazoleprofilaksis. Pemberian ini dimulai sejakusia empat sampai enam minggu dan terusberlanjut sampai infeksi HIV bisa dihilangkan.Ikuti selalu pedoman nasional.Sejak awal respon darurat, pastikan kelanjutanprofilaksis dan rujuk pasien secepatnya kelayanan yang menyediakan profilaksis
Bab 10: HIV223Keluarga BerencanaODHA harus memiliki akses ke metode dankonseling keluarga berencana. Tawarkankonseling berkualitas mengenai berbagai isuisuseperti metode kontrasepsi ketika hidupdengan HIV, perlindungan ganda dengankondom dan metode lain, kontrasepsi darurat,penghentian kehamilan dan ketersediaandukungan kehamilan. Untuk informasi lebihlengkap lihat Bab 5: Keluarga Berencana.Perawatan berbasis Komunitas/RumahSistem perawatan berbasis komunitas ataurumah harus dibentuk untuk rujukan bagiorang-orang dengan infeksi HIV lanjutanketika telah keluar dari rumah sakit. Penyediaanperawatan seperti ini yang terbaik dilakukansegera setelah situasi darurat mulai stabil.Dukungan klinis dan sosial untuk ODHA harusdilakukan secara bersama-samaPerawatan PaliatifPerawatan paliatif harus mencakuppenanganan gejala-gejala akut dan kronis sertaperawatan terminal. Elemen-elemen pentingadalah mengendalikan nyeri, perawatanterminal, perawatan, dukungan bagi perawatanberbasis komunitas /rumah yang diberikan,informasi dan pendidikan.3.7 Perawatan untuk anak denganHIVTindakan ini direkomendasikan untuk merawatanak dengan HIV:• Melakukan perawatan anak denganmengikuti panduan nasional.• Menggunakan pedoman WHO untukdiagnosa HIV klinis jika fasilitas diagnosadan monitoring tidak tersedia.• Ketika memesan formula sirup, bersiaplahuntuk menyediakan ruang penyimpananberpendingin yang sesuai dan rantai dinginyang berfungsi karena formula itu datangdalam jumlah besar.• Dalam situasi dimana diagnosa HIV padabayi yang dilahirkan oleh ibu yang positifHIV mungkin tertunda karena kurangnyakapasitas laboratorium, berikan anak inicotrimoxazole pada usia sekitar empatsampai enam minggu atau pada kontakpertama dengan layanan kesehatan.• Dimana pemantauan reaksi rantai polimer(PCR) tidak tersedia, dan pada anak dibawah usia 18 bulan yang didiagnosasecara klinis, konsultasikan dengan orangtuanya untuk mengupayakan tes konfirmasisetelah usia 18 bulan dengan menggunakantes antibodi konvensional.• Bayi yang sendirian dan anak-anak yangkehilangan orang tua membutuhkanperhatian khusus dan harus melalui proseslegal khusus atau pengaturan perwalian/perawat yang telah disepakati.• Kepentingan terbaik bagi anak-anak harusmenjadi penggerak semua keputusan.4 Pertimbangan Hak Asasi danHukumMemastikan hak asasi manusia dihormati dandilindungi sangat penting untuk mengurangipaparan terhadap HIV serta dampak buruknyapada individu dan komunitas. Undang-undanghak asasi internasional memuat sejumlah poinyang memiliki keterkaitan langsung denganorang-orang dengan HIV atau terdampak olehHIV. Ketentuan hak-hak mempromosikanintervensi HIV sangat penting dalam programdarurat bencana karena pada kondisi inikekerasan seksual, dan berkurangnya aksesuntuk mendapatkan layanan pencegahan,perawatan dan pengobatan HIV akanmemperbesar resiko penularan HIV. Persoalanpersoalanhak yang penting adalah:• Hak mengakses perawatan kesehatanHIV dan AIDS: Hak untuk mencapaistandar kesehatan mental dan fisik tertinggitermasuk hak untuk mendapatkan fasilitaskesehatan, bahan-bahan dan layanan yangberkualitas, tersedia dan diterima. Akseske program-program HIV paling tidak harus
224setara dengan akses yang tersedia bagimasyarakat setempat di sekitarnya. Lebihjauh lagi, hak terhadap kesehatan hanyabisa diwujudkan melalui kerjasama denganhak terhadap makanan, air, perumahan dankebebasan dari diskriminasi dan kekerasan,di antara hak-hak lainnya• Hak mengakses informasi dan edukasiHIV: Hak kesehatan termasuk hak untukmemperoleh informasi kesehatan pentingdan edukasi tentang HIV serta kesehatanseksual dan reproduksi.• Hak bebas dari diskriminasi: Semua orangmenikmati hak bebas dari diskriminasiberbasis gender, seksualitas dan status HIVdan dijamin aksesnya untuk memperolehlayanan pencegahan, pengobatan danperawatan HIV.• Hak intervensi kesehatan sukarela:Semua orang harus memiliki hak untukinformed consent dan bebas dari tesHIV wajib. Hak integritas fisik menjaminsemua orang memiliki cara untuk membuatkeputusan secara sukarela dan informeddecision (keputusan berdasarkan informasi)tentang perawatan kesehatan mereka,termasuk mempelajari status HIV mereka,serta hak untuk memberikan izin informasidan bebas dari test HIV wajib.• Hak privasi dan kerahasiaan dalampelayanan berkaitan dengan HIV: Jaminanprivasi dan kerahasiaan informasi kesehatansangat penting untuk memastikansemua orang, termasuk perempuantanpa memandang status mereka bisamemperoleh layanan kesehatan tanpa rasatakut status HIV mereka terungkap.Banyak negara mengakui pentingnyakesetaraan gender, serta pemberdayaandan partisipasi perempuan dan remaja putridi semua aspek pencegahan dan responHIV.* Terutama sekali, perlindungan khususgender harus dipenuhi dengan semestinyadan kebutuhan kesehatan perempuan danremaja putri harus mendapat perhatian khusus,termasuk dengan memastikan akses layanandan perawatan kesehatan reproduksi sertakonseling dan pengobatan yang sesuai disemua kasus kekerasan seksual dan berbasisgender.Anak-anak berhak mendapat perlindungankhusus menurut undang-undang, sesuai yangditekankan oleh Komisi PBB untuk hak-hakAnak. Konvensi tentang hak-hak Anak secarakhusus harus memandu respon di semuakasus yang melibatkan anak, termasuk: tidakdiskriminatif; kepentingan terbaik anak; hakhidup; bertahan hidup dan pembangunan; danpartisipasi anak.4.1 Tantangan dan PeluangPetugas, manajer program dan penyedialayanan kesehatan reproduksi harusmengetahui undang-undang, kebijakan danpedoman nasional mengenai pencegahan,pengobatan dan perawatan HIV di negaratersebut. Di banyak contoh, hak asasi telahdikompromikan oleh undang-undang ataukebijakan nasional atau bahkan kekeliruankonsepsi sosial dan budaya. Diskusikan dilemayang bisa dihadapi bersama tim dan supervisordan putuskan tipe keterlibatan organisasi anda.Langkah penting segera yang bisa dilakukanpenyedia kesehatan adalah memastikanmereka menginformasikan pasien secaralangsung tentang kemungkinan konsekuensinegatif undang-undang tersebut. Eksplorasilebih jauh lagi, kemungkinan-kemungkinanrujukan bagi klien ke badan atau organisasilain yang bisa memberikan dukungan danasistensi legal. Organisasi bisa memutuskanuntuk mengadvokasi persoalan tersebut danmendukung upaya-upaya advokasi bersama.Deklarasi komitmen tentang HIV/AIDS (ResolusiMajelis Umum A/RES/S-26/2 dari 2 Agustus2001). Paragraf 14,37,58-62* Deklarasi komitmen tentang HIV/AIDS (ResolusiMajelis Umum A/RES/S-26/2 dari 2 Agustus 2001).Paragraf 14,37,58-62
Bab 10: HIV2255 MonitoringIndikator-indikator berikut ini bisa digunakanuntuk memonitor program-program HIV secaramenyeluruh:• Kualitas skrining darah donor. Proporsiunit darah donor yang diskrining untuk HIVdengan cara yang dijamin kualitasnya.• Tingkat penggunaan kondom: proporsiorang aktif secara seksual yang melapormenggunakan kondom dalam hubunganseksual terakhir.• Konseling pasca VCT dan hasil: proporsiklien VCT yang dites HIV, dan telahmenerima hasil pascates dan konseling.• Cakupan PMTCT: Proporsi kunjungan ANCpertama klien yang telah diberikan konselingsebelum tes .• Cakupan ARV dalam program-programPMTCT: Rasio pasangan ibu-bayi yangmeminum ARV tepat waktu .Untuk informasi lebih lengkap tentangmonitoring dan evaluasi lihat Bab 3.Engender Health. HIV Prevention in MaternalHealth Services; Programming Guide. UnitedNations Population Fund, 2004. http://www.engen-derhealth.org/pubs/hiv-aids-sti/hivprevention-in-maternal-health.phpClinical Guidelines for antiretroviral therapymanagement for displaced populations.Southern Africa. Southern African HIVClinicians Society/ UNHCR, 2007. http://www.unhcr.org/4683b0522. htmlUNHCR and Infant Feeding in Emergencies.Guidance on infant feeding and HIV inemergen¬cies for refugees and displacedpopulations. UNHCR, Jenewa, 2008.http://www.ennonline. net/ifeGuidelines for addressing HIV in HumanitarianSettings, Interagency Standing Committee.2009. http://www.aidsandemergencies.org/cms/documents/IASC HIV Guidelines 2009En.pdf6 Bacaan LanjutanBacaan pentingPriority interventions: HIV/AIDS prevention,treatment and care in the health sector. WorldHealth Organization (WHO), Jenewa, 2008.http://www. who.int/pmnch/topics/hiv aids/priorityinterven¬tions/en/Rapid advice documents: Antiretroviral therapyfor adults and adolescents; use of antiretroviraldrugs for treating pregnant women andpreventing HIV infection in infants, Infantfeeding in the context of HIV. www.who.int/hiv/pub/mtct/ad-vice/en/index.htmlAntiretroviral drugs for treating pregnantwomen and preventing HIV infection in infants:towards universal access: recommendationsfor a public health approach. WHO, Jenewa,2006. http://www.who.int/hiv/pub/guidelines/pmtctguide lines3.pdf
Lampiran 1: Glosarium227Fase akutFase dalam suatu situasi darurat ketika angka kematian tinggi danprioritas respon bencana terkait dengan bertahan hidup.Remaja Orang yang berusia 10-19.Populasi terdampakAsosiasi kesehatanAmenorrheaPopulasi yang memprihatinkan, termasuk namun tidak terbataspada masyarakat setempat, pengungsi internal, dan pengungsieksternal.Profesi pelayanan kesehatan klinis yang bukan obat-obatan,kedokteran gigi dan keperawatan.Tidak berdarah sedikitpun pada saat mestinya terjadi pendarahan.a1Lampiran 1GlosariumProses proposalTerkonsolidasi /Consolidated AppealProcess(CAP)Rencana AksiKemanusiaanBersama/CommonHumanitarian ActionPlan(CHAP)Dana Respon DaruratTerpusat/CentralEmergency ResponseFund (CERF)Suatu alat bantu yang digunakan oleh organisasi-organisasikemanusiaan untuk merencanakan, mengoordinasikan, mendanai,mengimplementasikan dan memonitor kegiatan mereka. Sebagaisuatu mekanisme koordinasi, CAP mendorong kerjasama lebih eratantara pemerintah setempat, donor, badan-badan kemanusiaan,dan khususnya antara LSM, gerakan Palang Merah, IOM danbadan-badan PBB. Bekerja sama di wilayah-wilayah krisis di dunia,mereka menyusun Rencana Aksi Kemanusiaan Bersama (CHAP/Common Humanitarian Action Plan).Suatu rencana strategis untuk respon kemanusiaan di suatuwilayah atau negara tertentu:• Suatu analisis umum tentang konteks dimana terjadinyabencana;• Suatu penilaian kebutuhan;• Skenario terbaik, terburuk dan paling mungkin;• Identifikasi peran dan tanggung jawab, misalnya siapamelakukan apa dan di mana;• Pernyataan jelas tentang tujuan dan sasaran jangka panjang;• Suatu kerangka untuk memonitor strategi dan merevisinya jikaperlu.CHAP merupakan fondasi untuk menyusun proposal Terkonsolidasi(Consolidated Appeal), dan merupakan bagian dari ProsesProposal Terkoordinasi (Coordinated Appeals Process/CAP).Suatu alat pendanaan multilateral yang dibuat oleh PBB , danayang tersedia aksi kemanusiaan. CERF besarnya mencapai US$500 juta, termasuk fasilitas hibah hingga US $450 dan fasilitaspinjaman hingga US $50 juta. Komponen hibah CERF memiliki duajendela; satu untuk respon cepat dan satu untuk kondisi daruratyang kekurangan dana. CERF didanai oleh kontribusi-kontribusisukarela dari anggota-anggota PBB, perusahaan swasta, yayasandan individu, dan dikelola oleh Emergency Relief Coordinator(ERC), kepala Kantor Koordinasi Urusan Kemanusiaan (Office forthe Coordination of Humanitarian Affairs/OCHA).
228Distribusi berbasismasyarakatStaf <strong>Kesehatan</strong>MasyarakatMetode kontrasepsiPrevalensiKontrasepsi (CP)Pelindung gandaKonseling keluargaberencanaSunat perempuanFocal pointKekerasan berbasisgenderCluster kesehatanPenyediaan metode kontrasepsi oleh anggota-anggota masyarakatterlatih. Para pekerja membawa layanan keluarga berencana kepadawanita dan keluarga, dengan menjangkau mereka yang tidak dapatmengakses fasilitas-fasilitas kesehatan.Orang biasa atau relawan yang bekerja dalam bidang kesehatannamun bukan seorang klinisi.Termasuk metode klinis dan supply (modern) dan metode non-supply(tradisional). Metode klinis dan supply termasuk sterilisasi pria danwanita, Alat Kontrasepsi Dalam Rahim (AKDR/IUD), metode hormonal(pil minum, implant pelepas hormon dan injeksi, skin patch dan cincinvagina), kondom dan metode penghalang vagina (diafragma, cervicalcap dan spermicidal foam, jelli, krim, dan sepon). Metode-metodetradisional termasuk ritme, penarikan, tidak melakukan hubunganseksual dan lactational amenorrhoea. Sterilisasi pembedahanbiasanya baru dianggap sebagai kontrasepsi jika operasi dilakukansetidaknya sebagian untuk menghindari lebih banyak anak (sterilisasijuga dilakukan hanya untuk alasan kesehatan).Proporsi wanita usia reproduktif/subur yang menggunakan (atau yangpasangannya menggunakan) metode kontrasepsi di suatu periodeyang ditentukan.Perlindungan terhadap kehamilan tidak diinginkan dan IMS, termasukHIV.Diskusi dengan klien yang mendatangi fasilitas kesehatan karenasuatu alasan, keuntungan mengatur jarak atau membatasi kehamilan,metode yang tersedia untuk melakukannya dan menyediakan bantuanuntuk memilih dan menggunakan dengan benar metode kontrasepsiyang sesuai.Prosedur yang melibatkan pembuangan alat kelamin eksternal wanitasebagian atau seluruhnya atau pencederaan alat kelamin wanita untukalasan-alasan yang tidak terkait dengan medis.Orang yang bertanggung jawab untuk kesehatan reproduksi.Kekerasan berbasis gender merupakan istilah payung untuk suatutindakan berbahaya yang dilakukan pada seseorang di luar keinginanorang tersebut dan dilandaskan pada perbedaan sosial yang berlaku(gender) antara pria dan wanita.Global Health Cluster, di bawah kepemimpinan Organisasi <strong>Kesehatan</strong>Dunia (WHO), terdiri dari lebih 30 organisasi kesehatan kemanusiaaninternasional. Cluster diaktifkan selama keadaan darurat, denganpenunjukkan seorang koordinator kesehatan reproduksi dan/atau petugas kesehatan reproduksi oleh badan pemimpin cluster<strong>Kesehatan</strong> di negara tersebut, biasanya WHO.
Lampiran 2: Akronim dan Singkatan229Sektor kesehatanKrisis kemanusiaanKondisi/situasiDarurat kemanusiaanInfertilitasInformed Consent/persetujuanberdasarkaninformasiPengungsi internal/IDPBagian dari ilmu ekonomi yang terkait dengan persoalan-persoalankesehatan di dalam suatu masyarakat.Suatu peristiwa atau rangkaian peristiwa yang menghadirkan ancamanmembahayakan terhadap kesehatan, keselamatan, keamanan ataukesejahteraan suatu komunitas atau kelompok besar orang lainnya,biasanya di suatu area yang luas. Konflik bersenjata, epidemi,kelaparan, bencana alam dan situasi darurat besar lainnya bisamelibatkan atau menimbulkan krisis kemanusiaan .Suatu situasi yang membuat mekanisme penanganan normal tidakberfungsi untuk menghadapi agen penekan dari luar.Ketidakmampuan suatu pasangan untuk menghasilkan anak.Suatu kondisi legal saat seseorang dinyatakan telah memberikanizin berdasarkan apresiasi dan pemahaman yang jelas terhadapfakta-fakta, implikasi dan konsekuensi yang bakal terjadi padasuatu tindakan. Untuk memberikan informed consent, individuterkait harus memiliki alasan yang rasional dan mengetahui semuafakta relevan pada saat izin diberikan. Kelemahan dalam membuatpertimbangan dan keputusan sehingga membuat seseorang tidakmampu untuk memberikan Informed Consent termasuk di antaranyaketerbelakangan mental yang parah, keracunan, kekurangan tidurparah, penyakit Alzheimer atau dalam kondisi komaOrang atau kelompok orang yang dipaksa atau harus melarikan diriatau meninggalkan rumah atau habitat mereka, sebagai akibat atauuntuk menghindari dampak dari konflik bersenjata, situasi kekerasanumum, kekerasan terhadap kemanusiaan, bencana alam atau buatanmanusia, namun belum melewati batas negara yang diakui secarainternasional.Dari: Deng, Francis. “The guiding principles on internal displacement”. E/CN.4/1998/53/ Add.l, 11 February, 1998. New York, NY: PBB.Penyedia levelmenengahSiklus menstrusasiTenaga kesehatan bukan dokter – bidan, praktisi perawat, petugaskesehatan, asisten dokter, dan lain-lain – yang pelatihan dantanggungjawabnya berlainan antar negara akan tetapi terlatih untukmemberikan prosedur klinis dan dasar yang terkait dengan kesehatanreproduksi. Prosedur ini termasuk pemeriksaan bimanual pelvicuntuk memverifikasi adanya kehamilan dan mengetahui posisi rahim;USG rahim; prosedur transservikal; dan pelaksanaan aborsi di masamasaawal kehamilan. [Definisi ini disepakati oleh para peserta WHOTechnical Consultation pada bulan September 2000.]Rangkaian perubahan berulang pada ovarium dan endometrium yangtermasuk ovulasi dan pendarahan bulanan. Sebagian besar wanitamemiliki siklus yang masing-masing berakhir antara 24 dan 35 hari.
230Pemimpin opiniPerawatanpascaaborsiNifasProgestogen(Progestin)Manajer programStaf programPemerkosaan/upayapemerkosaanPenggungsi eksternal/refugee<strong>Kesehatan</strong> reproduksiLembaga koordinatorkesehatan reproduksiInfeksi saluranreproduksi (ISR)Para informan kunci, yang bisa termasuk para tokoh masyarakat,kepala suku, dll.Perawatan pascaaborsi (Post Abortion Care/PAC) merupakan strategiglobal untuk mengurangi kematian dan penderitaan akibat komplikasiaborsi spontan dan tidak aman.Enam minggu pertama pasca melahirkanSuatu kelompok besar obat-obatan sintetis yang memiliki efek samadengan progesterone. Beberapa digunakan dalam kontrasepsihormonal.Pekerja di level lapangan yang bertanggung jawab atas penyusunanprogram kesehatan reproduksi suatu lembagaSiapa saja dalam suatu lembaga yang terlibat dalam penyusunanprogram klinis atau non klinis, manajemen, keuangan serta monitoringdan evaluasi klinis dan non-klinis.Pemerkosaan merupakan suatu tindakan hubungan seksual tanpapersetujuan. Termasuk di dalamnya penyerangan pada suatu bagiantubuh dengan menggunakan organ seksual dan/atau penyeranganterhadap lubang kelamin atau lubang anus dengan suatu benda ataubagian tubuh. Pemerkosaan dan upaya pemerkosaan melibatkanpenggunaan kekuatan, ancaman kekuatan dan/atau paksaan. Upayaupayauntuk memperkosa seseorang yang tidak sampai terjadinyapenetrasi dianggap sebagai upaya pemerkosaan.Seseorang yang melarikan diri menuju suatu negara atau kekuatanasing untuk menghindari bahaya atau penyiksaan karena alasan ras,agama, kewarganegaraan, keanggotaan pada suatu kelompok sosialatau opini politik tertentu, berada di luar negaranya, dan tidak bisa,atau karena sangat takut, tidak bersedia menyerahkan dirinya kedalam perlindungan negara tersebut.1951 Convention Relating to the Status of Refugees.<strong>Kesehatan</strong> reproduksi adalah keadaan sejahtera fisik, mental dansosial yang lengkap, bukan semata-mata terbebas dari penyakit dankecacatan, dalam segala hal yang berkaitan dengan sistem reproduksidan terhadap fungsi dan prosesnya.Lembaga yang diidentifikasi oleh cluster atau sektor kesehatansebagai organisasi yang memiliki kapasitas paling besar untukmenyediakan dukungan operasional dan teknis pada mitra/partnerkesehatan untuk memastikan kesehatan reproduksi mendapatprioritas.Infeksi saluran reproduksi adalah istilah luas yang mencakup infeksimenular seksual serta infeksi-infeksi saluran reproduksi lainnya yangbukan ditularkan melalui hubungan seksual.
Lampiran 2: Akronim dan Singkatan231Penyedia layananSeks, hubunganseksualInfeksi menularseksual (IMS)SpottingDukun bayi(Traditional BirthAttendant/TBA)Pendarahan VaginaSuatu lembaga atau orang yang menyediakan layanan, termasukperawatan klinis dan konseling.Aktifitas seksual dengan penis dimasukkan ke dalam suatu ronggatubuh:• Hubungan anal yang melalui anus• Hubungan oral yang melalui mulut• Hubungan vaginal yang melalui vaginaSalah satu kelompok infeksi bakteri dan virus serta parasit yangditularkan melalui aktifitas seksual.Pengeluaran darah dari vagina di luar jadwal pendarahan yang biasa.Penyedia layanan berbasis masyarakat selama kehamilan dankelahiran bayi. Dukun bayi tidak terlatih dalam keahlian yangdibutuhkan untuk menangani atau merujuk komplikasi kebidananSuatu pengeluaran darah dari vagina (merah muda, merah atau coklat)yang menuntut pemakaian proteksi saniter (pembalut, kain, atautampon). Pola pendarahan vagina berlainan termasuk:• Breakthrough bleeding: Suatu pendarahan di luar perkiraanjadwal pendarahaan (misalnya bukan pendarahaan bulanan) yangmengharuskan pemakaian pembalut.• Pendarahan berat (menorrhagia): Pendarahan yang besarnya duakali dari pendarahan menstruasi biasa.• Pendarahan jarang: Kurang dari dua episode pendarahan dalamwaktu tiga bulan.• Pendarahan tidak teratur: Spotting dan/atau breakthrough bleedingyang terjadi di luar perkiraan jadwal pendarahan ( misalnya di luarwaktu pendarahan bulanan).• Pendarahan menstruasi yang rata-rata berlangsung selama tigasampai tujuh hari sekitar setiap 28 hari.• Pendarahan berkepanjangan: pendarahan yang berlangsung lebihdari delapan hari.Pemuda Orang dengan usia di antara 10-24.
Bab 9: Infeksi Menular Seksual233ARVARTAVEAVMCHAPCAP: Anti Retro Viral (s): Anti Retroviral Therapy/terapi anti retroviral: Aspirasi Vakum Elektrik: Aspirasi Vakum Manual: Common Humanitarian Action Plan (CHAP): Consolidated Appeals ProcessCERF : Central Emergency Response FundCoC : Code of Conduct/pedoman prilakuDBM : Distributor Berbasis MasyarakatDHS : Demographic Health Survey/Survey Demografi <strong>Kesehatan</strong>DTT : Desinfeksi Tingkat TinggiEmOC : Emergency Obstetric Care/Layanan kegawatdaruratan kebidananFGM : Female Genital Mutilation/Mutilasi Genital PerempuanGBV : Gender Based Violence/Kekerasan berbasis genderHIV/AIDS : Human Immunodeficiency Virus/Acquired Imuno Deficiency SyndromeHPV : Human Pappiloma VirusHRB : Humanitarian Response Branch<strong>IAWG</strong> : Inter Agency Working Group/Kelompok kerja antar lembagaIASC : Inter Agency Standing CommitteeICPD : International Conference on Population and Development/KonferensiInternasional tentang Kependudukan dan PembangunanIFRC : International Federation of the Red Cross/Federasi Palang Merah InternasionalIIU : Inseminasi Intra UterinIMS : Infeksi Menular SeksualIMT : Indeks Masa TubuhISR : Infeksi Saluran <strong>Reproduksi</strong>IUD : Intra Uterine Device/Alat Kontrasepsi Dalam RahimKHA : Konvensi Hak Anak/CRC: convention on the right of the childLMP : Late Menstrual Period/Periode Menstruasi terakhirLSM : Lembaga Swadaya MasyarakatIEHK : Inter agency Emergency Health kit/kit emergency antar lembagaKAP : Knowledge Attitude Practice/Pengetahuan Sikap dan PraktekKIE : Komunikasi Informasi dan EdukasiODHA : Orang hidup Dengan HIV AIDSPBB : Perserikatan Bangsa BangsaPEP : Post Exposure ProphylaxisPID : Pelvic Inflammatory DiseasePMTCT : Prevention of Mother to child transmissionPONED : Pelayanan Obstetrik dan Neonatal Emergency DasarPONEK : Pelayanan Obstetrik dan Neonatal Emergency KomprehensifPPAM : Paket Pelayanan Awal MinimumPSB : Procurement Service BranchPSI : Population Service InternationalPTSD : Post Trauma Stress DisorderRDT : Rapid Diagnose Testa2Lampiran 2Akronim danSingkatan
234SEA : Sexual Exploitation and Abuse/Kekerasan dan penyalahgunaan seksualSIK : Sistem Informasi <strong>Kesehatan</strong>SOP : Standard Operasional ProsedurTIG : Tetanus Imuno GlobulinTT : Tetanus ToxoidTTI : Transfusion-Transmissible Infection/infeksi yang ditularkan melalui transfusiUNAIDS : Joint United Nations Programme on HIV/AIDSUNDAF : United Nations Development Assistance FrameworkUNHCR : Office of the United Nations High Commissioner for RefugeeUNICEF : United Nations Children’s FundUNFPA : United Nations Population FundUSG : Ultra Sono GrafiVCT : Voluntary Counseling and TestingWHO : World Health Organization
Lampiran 2: Akronim dan Singkatan235Contoh pedoman prilakuSesuai dengan misi dan praktek [ORGANISASI] dan prinsip-prinsip undang-undang danpedoman prilaku internasional, semua staf [ORGANISASI], termasuk staf penuh atau paruhwaktu reguler, nasional dan internasional, dokter rumah sakit, kontraktor dan relawan,bertanggung jawab untuk mempromosikan penghormatan hak-hak asasi manusia dasar,keadilan sosial, martabat manusia dan menghormati kesetaraan hak pria, wanita dan anakanak.Dengan tetap menghormati martabat dan harga diri individu, pekerja [ORGANISASI] akanmemperlakukan semua orang secara setara tanpa membedakan ras, gender, agama, warnakulit, kewarganegaraan atau etnik asli, bahasa, status perkawinan, orientasi seksual, usia,status sosial ekonomi, kecacatan, pilihan politik atau fitur-fitur pembeda lainnya.Pekerja [ORGANISASI] mengakui bahwa standar perilaku internasional tertentu harusditerapkan dan standar tersebut didahulukan atas praktek budaya lokal dan nasional. Dengantetap menghormati dan mematuhi kerangka perilaku yang lebih luas ini, [ORGANISASI] secarakhusus mengharuskan pekerja [ORGANISASI] mematuhi pedoman prilaku berikut ini.a3Lampiran 3ContohpedomanprilakuKomitmen terhadap pedoman prilaku [ORGANISASI] :(1) Pekerja [ORGANISASI] akan selalu memperlakukan semua orang dengan hormat danramah sesuai dengan konvensi dan standar perilaku internasional dan nasional yangberlaku.(2) Pekerja [ORGANISASI] tidak akan melakukan tindakan yang bisa menimbulkan gangguanfisik, seksual, atau psikologis pada penerima layanan.(3) Pekerja [ORGANISASI] tidak akan memaafkan atau berpartisipasi dalam aktifitas korupsiatau aktifitas ilegal.(4) [ORGANISASI] dan pekerja [ORGANISASI] mengakui dinamika kekuasaan tidak setara yangmelekat dan mengakibatkan potensi eksploitasi dalam tugas bantuan kemanusiaan, danmengakui bahwa eksploitasi tersebut akan melemahkan kredibilitas bantuan kemanusiaandan sangat menghancurkan korban-korban tindakan eksploitasi ini berikut keluarga dankomunitas mereka. Karena itu, pekerja [ORGANISASI] dilarang terlibat dalam hubunganseksual dengan penerima layanan.* Aktifitas seksual dengan anak-anak (orang usia dibawah 18 tahun) sangat dilarang.(5) Seorang pekerja [ORGANISASI] tidak boleh menyalahgunakan kekuasaan atau posisinyadalam pemberian bantuan kemanusiaan, dengan tidak menahan bantuan atau juga tidakmemberikan perawatan pilih kasih, termasuk permintaan akan tindakan atau kenikmatanseksual.(6) Seluruh pekerja [ORGANISASI] diharapkan menerapkan standar etika integritas,akuntabilitas dan transparansi yang tertinggi dalam pemberian barang-barang dan layanansaat melaksanakan tanggungjawab posisi mereka.(7) Seorang pekerja [ORGANISASI] bertanggung jawab melaporkan kasus dugaan kekeliruanperilaku terhadap penerima bantuan yang diketahui atau dicurigainya kepada manajemensenior (yang ditunjukkan dalam jalur pelaporan) secepatnya. Kerahasiaan tinggi harus dijagauntuk melindungi semua individu yang terlibat.
236Saya yang bertanda tangan di bawah ini menyatakan telah membaca dan memahami pedomanprilaku. Saya bersedia melaksanakan tugas-tugas saya sebagai seorang pekerja Programkekerasan berbasis gender sesuai dengan pedoman prilaku. Saya paham bahwa jika tidakmematuhi pedoman prilaku, saya siap menerima sanksi disiplin.Nama karyawan, jabatan dan tanda tangan, tanggalNama manajer dan tanda tangan, tanggalDiadaptasi dari: Gender-based Violence Tools Manual for Assessment and Programme Design, Monitoringand Evaluation. RHRC Consortium, 2004
238