ATYPICAL GANGLION CYSTS LES KYSTES MUCOIDES ... - rbrs
ATYPICAL GANGLION CYSTS LES KYSTES MUCOIDES ... - rbrs
ATYPICAL GANGLION CYSTS LES KYSTES MUCOIDES ... - rbrs
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
JBR–BTR, 2002, 85: 34-42.<br />
<strong>ATYPICAL</strong> <strong>GANGLION</strong> <strong>CYSTS</strong><br />
J. Malghem, B. Vande Berg, F. Lecouvet, Ch. Lebon, B. Maldague 1<br />
Intra- or para-articular ganglion cysts are frequent and can develop at some distance from the joints. The authors<br />
describe examples of typical and atypical ganglion cysts, namely meniscal cyst, intra-articular cyst, intraosseous<br />
cyst, intraneural cyst of tibial nerve, adventitial cyst of poplietal artery, and para-articular cyst of the hip, filled with<br />
gas of presumed articular origin.<br />
The diagnosis of a ganglion cyst can be difficult when there is no evident articular communication. If demonstration<br />
of communication is necessary (in case of uncertain diagnosis or for preoperative assessment), the best procedure<br />
is arthrography followed by a CT scan 1 – 2 hours after the injection.<br />
<strong>LES</strong> <strong>KYSTES</strong> <strong>MUCOIDES</strong> ATYPIQUES<br />
Les kystes mucoïdes, improprement<br />
appelés kystes synoviaux,<br />
constituent une entité polymorphe<br />
particulièrement fréquente. Dans<br />
certaines localisations superficielles,<br />
le dos du poignet par<br />
exemple, le diagnostic clinique est<br />
généralement tellement évident<br />
qu’il ne nécessite aucune mise au<br />
point d’imagerie, tout au plus une<br />
échographie en cas douteux. En<br />
A<br />
revanche, lorsqu’ils sont de localisation<br />
profonde, leur diagnostic peut<br />
être difficile et leur présentation clinique<br />
peut être très variée, car ils<br />
peuvent retentir sur des structures<br />
avoisinantes. Ceux développés au<br />
voisinage du genou sont particulièrement<br />
exemplatifs et nous en illustrerons<br />
les différentes variétés, dont<br />
la plupart des aspects peuvent être<br />
appliqués aux autres localisations.<br />
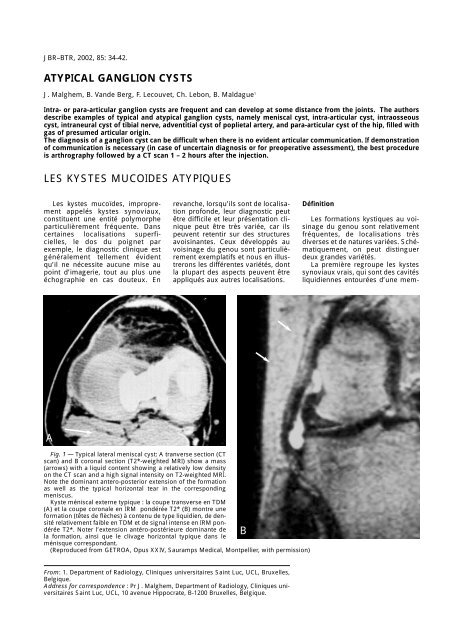
Fig. 1 — Typical lateral meniscal cyst: A tranverse section (CT<br />
scan) and B coronal section (T2*-weighted MRI) show a mass<br />
(arrows) with a liquid content showing a relatively low density<br />
on the CT scan and a high signal intensity on T2-weighted MRI.<br />
Note the dominant antero-posterior extension of the formation<br />
as well as the typical horizontal tear in the corresponding<br />
meniscus.<br />
Kyste méniscal externe typique : la coupe transverse en TDM<br />
(A) et la coupe coronale en IRM pondérée T2* (B) montre une<br />
formation (têtes de flèches) à contenu de type liquidien, de densité<br />
relativement faible en TDM et de signal intense en IRM pondérée<br />
T2*. Noter l’extension antéro-postérieure dominante de B<br />
la formation, ainsi que le clivage horizontal typique dans le<br />
ménisque correspondant.<br />
(Reproduced from GETROA, Opus XXIV, Sauramps Medical, Montpellier, with permission)<br />
From: 1. Department of Radiology, Cliniques universitaires Saint Luc, UCL, Bruxelles,<br />
Belgique.<br />
Address for correspondence : Pr J. Malghem, Department of Radiology, Cliniques universitaires<br />
Saint Luc, UCL, 10 avenue Hippocrate, B-1200 Bruxelles, Belgique.<br />
Définition<br />
Les formations kystiques au voisinage<br />
du genou sont relativement<br />
fréquentes, de localisations très<br />
diverses et de natures variées. Schématiquement,<br />
on peut distinguer<br />
deux grandes variétés.<br />
La première regroupe les kystes<br />
synoviaux vrais, qui sont des cavités<br />
liquidiennes entourées d’une mem-
ane synoviale, résultant généralement<br />
de la dilatation de l’une ou<br />
l’autre des nombreuses bourses<br />
synoviales qui entourent le genou et<br />
réduisent la friction entre les structures<br />
en mouvement (bourses prérotuliennes,<br />
de la patte d’oie, sous la<br />
bandelette ilio-tibiale, ...). L’une des<br />
plus fréquemment dilatées est la<br />
bourse commune du jumeau interne<br />
et du semi-membraneux, qui<br />
forme le classique kyste de Baker, et<br />
dont la dilatation, parfois très<br />
importante, est liée à une communication<br />
avec la cavité articulaire.<br />
La seconde variété comprend les<br />
kystes mucoïdes (kystes dits «synoviaux»<br />
ou «ganglion cysts» des<br />
anglo-saxons, qui sont constitués<br />
d’une ou plusieurs cavités entourées<br />
d’une paroi fibreuse formée de<br />
tissu conjonctif paucicellulaire, pouvant<br />
inconstamment comporter un<br />
revêtement interne de cellules aplaties<br />
«endothéliformes» (1,2), mais<br />
sans véritable recouvrement de type<br />
synovial (3,4). Parfois même, la<br />
paroi est discontinue et, dans ce cas,<br />
le terme de «pseudokyste» mucoïde<br />
serait le plus approprié (3). Le contenu<br />
de ces kystes mucoïdes est constitué<br />
de liquide incolore ou discrètement<br />
xanthochromique, épais et<br />
filant, très visqueux, souvent comparé<br />
à de la gelée de pommes (2,3).<br />
Ce matériel mucineux est formé de<br />
mucopolysaccharides concentrés, à<br />
base d’acide hyaluronique (3,5). En<br />
quelque sorte, le contenu présente<br />
la même composition que le liquide<br />
synovial, mais en concentration<br />
beaucoup plus élevée (6).<br />
Localisations<br />
Fig. 2 — Intra-articular ganglion cyst: sagittal section (T2weighted<br />
MRI) showing a multi-locular mass with a high fluidlike<br />
signal. Note the fine posterior prolongation heading<br />
towards the central compartment of the knee.<br />
Kyste mucoïde intra-articulaire: coupe sagittale en IRM pondérée<br />
T2 montrant une formation multi-loculaire, en signal<br />
intense de type liquidien. Noter le fin prolongement postérieur<br />
(flèche), qui se dirige vers le compartiment central du genou.<br />
(Reproduced from GETROA, Opus XXIV, Medical, Montpellier,<br />
with permission)<br />
<strong>ATYPICAL</strong> <strong>GANGLION</strong> CYST - MALGHEM et al. 35<br />
Les kystes mucoïdes peuvent se<br />
développer dans les localisations<br />
les plus diverses, dont certaines en<br />
font des entités particulières.<br />
Kystes méniscaux<br />
Il s’agit de formations kystiques<br />
développées à la périphérie de<br />
ménisques (atteinte de ménisques<br />
externes trois fois plus fréquente<br />
que d’internes) (7). Ils sont invariablement<br />
associés à une lésion du<br />
ménisque correspondant, de type<br />
clivage horizontal (8). Ils sont loin<br />
d’être exceptionnels, leur incidence<br />
est, par exemple, de l’ordre de 2 %<br />
dans une série arthrographique ou<br />
de 7 % dans une série de résection<br />
méniscale (6). L’expansion de ces<br />
kystes méniscaux varie selon le<br />
compartiment: les kystes les plus<br />
volumineux sont de topographie<br />
postéro-interne et s’expansent audelà<br />
de la capsule articulaire, tandis<br />
que les kystes du ménisque externe<br />
sont généralement contenus par la<br />
capsule articulaire (situés entre le<br />
ménisque et la bandelette iliotibiale).<br />
Habituellement, les kystes du<br />
ménisque externe ont une forme<br />
allongée, accolée à la périphérie du<br />
ménisque (dimensions sagittales<br />
supérieures aux dimensions transversale<br />
et longitudinale) tandis que<br />
les kystes méniscaux internes sont<br />
davantage d’aspect lenticulaire<br />
(dimensions sagittale et longitudinale<br />
supérieures à la dimension<br />
transversale) (9) (Fig. 1).<br />
Kystes intra-articulaires<br />
Ils peuvent se développer dans<br />
ou le long des ligaments croisés<br />
mais également dans le paquet adipeux<br />
de Hoffa (10) (Fig. 2). Considérés<br />
jusqu’il y a peu comme<br />
exceptionnels (moins de 10 cas relevés<br />
dans la littérature en 1991) (11)<br />
ils sont devenus presque banals<br />
suite au développement de l’IRM:<br />
leur prévalence dans certaines<br />
séries est de l’ordre de 0,44 à 1,3 %<br />
(10). Les kystes associés aux ligaments<br />
croisés postérieurs sont<br />
généralement d’aspect multiloculaire,<br />
tandis que ceux qui sont associés<br />
aux ligaments croisés antérieurs<br />
sont fusiformes ou entremêlés avec<br />
les fibres du ligament (10).<br />
Kystes para-articulaires<br />
Ils peuvent être observés n’importe<br />
où au voisinage de l’articulation,<br />
par exemple dans le tissu cellulo-graisseux<br />
juxta-articulaire, dans<br />
les muscles ou même dans le territoire<br />
sous-périosté (12). Certains<br />
sites sont relativement plus fréquents:<br />
le versant postérieur du<br />
genou, à proximité de l’insertion<br />
capsulaire sur la métaphyse fémorale<br />
inférieure (Fig. 3 et 4), et le voisinage<br />
de l’articulation tibio-péronière,<br />
avec en particulier extension<br />
intramusculaire dans la loge antéroexterne<br />
de la jambe (résultant d’une<br />
disposition anatomique des plans<br />
musculo-aponévrotiques (13).
36 JBR–BTR, 2002, 85 (1)<br />
A B<br />
Fig.3 — Ganglion cyst formed above the lateral femoral<br />
condyle: A T2-weighted MRI reveals a high signal intensity<br />
mass with a very low signal intensity thin wall (large arrow) and<br />
shows a very thin prolongation towards the site of capsular<br />
insertion (arrow); B arthrography initially shows a little common<br />
popliteal cyst, but does not opacify the upper cystic formation<br />
(20 minutes after injection); C this opacification (arrow)<br />
is however obtained much later (1 hour after injection); D the<br />
CT scan performed later shows that the diffusion of the contrast<br />
C<br />
medium is still very incomplete in the cystic formation<br />
(arrows).<br />
Kyste mucoïde développé au-dessus du condyle fémoral externe. L’IRM en pondération T2 (A) objective une formation présentant<br />
un hypersignal intense, bordée par une fine paroi de très bas signal (flèche) et présentant un très fin prolongement vers le site<br />
d’insertion capsulaire (fine flèche); l’arthrographie (B), initialement, n’opacifie pas la formation kystique supérieure (20 minutes<br />
après l’injection). Cette opacification (C, flèche) est cependant obtenue très tardivement (1 heure après l’injection). La TDM (D) réalisée<br />
tardivement montre que la diffusion du contraste est très incomplète dans la formation kystique (flèches). (Reproduced from<br />
AJR, 1998, 170: 1579, with permission)<br />
D
A<br />
C<br />
Fig. 4 — Giant intramuscular ganglion cyst, which became symptomatic after excessive sport activity: A the T2-weighted MR<br />
image shows a very large mass with an high signal intensity in and on the superior aspect of the lateral head gastrocnemius; B later<br />
images after arthrography reveal the contrast medium (arrow) passing into the territory of the cyst, starting from the superior capsular<br />
insertion; C, D Four years later and without any particular treatment, a T2-weighted MR image shows considerable decrease<br />
in the volume of the polylobular cystic mass.<br />
Kyste mucoïde intra-musculaire géant, devenu symptomatique après un surmenage sportif . La coupe en IRM pondérée T2 (A)<br />
objective une volumineuse masse en signal intense développée dans et au versant supérieur du jumeau externe. Des clichés tardifs<br />
après arthrographie (B) objectivent le passage de produit de contraste (flèche) dans le territoire du kyste à partir de l’insertion<br />
capsulaire supérieure. C, D : 4 ans plus tard, et sans traitement particulier, un contrôle en IRM pondérée T2 montre une considérable<br />
diminution du volume de la formation kystique polylobulée.<br />
(Reproduced from GETROA, Opus XXIV, with permission)<br />
Kystes intraneuraux<br />
La localisation de loin la plus rapportée<br />
est celle du sciatique poplité<br />
externe (60 SPE relevé dans la littérature<br />
pour cinq nerfs cubitaux, un<br />
médian, un radial et deux tibiaux<br />
(1)) (Fig. 5). Il s’agit le plus souvent<br />
de sujets d’âge moyen et de sexe<br />
masculin. Le symptôme initial est<br />
une douleur (4) qui peut être suivie<br />
d’un déficit neurologique parfois<br />
sévère, surtout de type moteur (1),<br />
et qui peut s’accentuer brutalement<br />
suite à un surmenage articulaire. Le<br />
diagnostic peut être envisagé quand<br />
est palpée une masse tumorale sur<br />
le trajet du nerf, ce qui est très<br />
inconstant ou quand est objectivée<br />
par l’imagerie une formation de<br />
type kystique dans le trajet du nerf.<br />
Les symptômes peuvent résulter<br />
soit d’une compression extrinsèque<br />
<strong>ATYPICAL</strong> <strong>GANGLION</strong> CYST - MALGHEM et al. 37<br />
B<br />
D<br />
du nerf par la formation kystique<br />
soit du développement kystique<br />
dans la paroi même du nerf. La communication<br />
entre le kyste neural et<br />
l’articulation (tibio-péronière pour<br />
l’atteinte du SPE) se produit via un<br />
rameau nerveux articulaire. Cette<br />
communication par un fin pédicule<br />
n’est reconnue que dans 40 % des<br />
cas à l’intervention chirurgicale (2).<br />
La ligature systématique du rameau<br />
articulaire est à la base du traitement<br />
chirurgical, afin d’éviter les<br />
récidives, en association avec une<br />
chirurgie de résection du kyste intraneural,<br />
qui ne doit pas être<br />
«héroïque» mais doit veiller à préserver<br />
au maximum les fascicules<br />
nerveux dissociés (1,2,4). Les<br />
chances de récupération sont relativement<br />
bonnes quand la paralysie a<br />
été de courte durée (14).<br />
Kystes intra-artériels<br />
Probablement plus fréquents<br />
encore que les localisations intraneurales,<br />
ils portent essentiellement<br />
sur l’artère poplitée (200 cas rapportés<br />
actuellement surtout chez des<br />
sujets masculins d’âge moyen (15),<br />
essentiellement dans la littérature<br />
chirurgicale). La symptomatologie<br />
est de type claudication intermittente<br />
et ce type de kyste adventiciel<br />
peut être soupçonné par la démonstration<br />
artériographique d’une<br />
compression focale de type extrinsèque.<br />
Le raccord de ce type de<br />
kyste adventiciel avec la capsule<br />
articulaire est difficile à mettre en<br />
évidence mais il est important qu’à<br />
l’intervention chirurgicale, ce pédicule<br />
soit soigneusement recherché<br />
et réséqué, pour éviter les récidives.
38 JBR–BTR, 2002, 85 (1)<br />
A<br />
Fig. 5 — Ganglion cyst of the tibial nerve: A, B T2-weighted<br />
MRI: a sagittal section (A) and a transverse section (B) reveal an<br />
elongated mass with a fluid-like high signal intensity (black<br />
arrows) arising along or within the sheath of the tibial nerve<br />
(white arrows); C a CT scan section performed late after arthrography<br />
of the knee shows diffusion of the contrast medium from<br />
the lateral supracondylar region into the posterior locular mass.<br />
Kyste mucoïde du sciatique poplité interne. IRM en pondération<br />
T2 : une coupe sagittale (A) et une coupe transverse (B)<br />
objectivent une formation allongée en hypersignal de type<br />
liquidien (flèches noires) développée le long ou dans la gaine<br />
du nerf sciatique poplité interne (flèches blanches). Une coupe<br />
TDM (C) réalisée tardivement après arthrographie du genou<br />
démontre la diffusion de produit de contraste articulaire depuis<br />
la région supra-condylienne externe jusqu’aux formations<br />
loculaires postérieures.<br />
(Reproduced from AJR, 1998, 170: 1579, with permission)<br />
Localisations intra-osseuses<br />
Des formations kystiques peuvent<br />
se développer sous les surfaces<br />
articulaires, étant dans ce cas<br />
peu différenciables de géodes d’origine<br />
arthrosique. Des lacunes intraosseuses,<br />
correspondant vraisemblablement<br />
à des équivalents de<br />
kystes mucoïdes, peuvent également<br />
être observées dans des territoires<br />
osseux non recouverts de cartilage<br />
(par exemple au versant postérieur<br />
de la métaphyse fémorale, à<br />
proximité de l’insertion capsulaire<br />
ou, plus fréquemment, dans la portion<br />
centrale du tibia, en-dessous<br />
des ligaments croisés (7) (Fig. 6).<br />
B<br />
C<br />
Ces petites cavités liquidiennes,<br />
facilement reconnues par IRM, sont<br />
loin d’être exceptionnelles (1 % de<br />
genoux examinés en IRM) et sont<br />
occasionnellement entourées d’une<br />
plage d’oedème médullaire (16).<br />
Localisations combinées<br />
Les localisations citées ci-dessus<br />
peuvent être associées: par exem-<br />
ple, extension extra-capsulaire de<br />
kystes du ligament croisé postérieur,<br />
association entre kyste du SPE<br />
et lacunes osseuses au voisinage de<br />
l’articulation tibio-péronière (5),<br />
association entre des kystes du LCA<br />
et des lacunes osseuses dans l’épiphyse<br />
tibiale supérieure (16). Ces<br />
associations peuvent aider au diagnostic<br />
différentiel des lésions et
A<br />
C<br />
B<br />
apportent des arguments en faveur<br />
d’une unicité pathogénique.<br />
Par ailleurs, des modifications<br />
osseuses peuvent résulter d’arthropathies<br />
de type arthrosiques, qui<br />
peuvent elles-mêmes être génératrices<br />
de kystes mucoïdes para-articulaires<br />
par le biais d’une hyperpression<br />
intra-articulaire récidivante<br />
ou de micro-fissurations capsulaires.<br />
Une variété particulière de<br />
ces kystes mucoïdes associés à une<br />
lésion arthrosique est celle des<br />
kystes para-cotyloïdiens qui peuvent<br />
se développer à travers une<br />
fissuration du bourrelet fibro-cartilagineux<br />
ou même à travers un réseau<br />
de géodes intra-osseuses perforant<br />
la corticale latérale du toit cotyloïdien.<br />
Dans cette localisation, il n’est<br />
pas rare que quelques bulles de gaz<br />
soit présentes au sein du kyste<br />
mucoïde, probablement suite à l’expulsion<br />
de gaz formé dans l’articulation<br />
par phénomène du vide (Fig.7).<br />
<strong>ATYPICAL</strong> <strong>GANGLION</strong> CYST - MALGHEM et al. 39<br />
Pathogénie<br />
B<br />
Elle est sujette à de grandes<br />
controverses. Les principales théories<br />
qui ont été proposées sont les<br />
suivantes:<br />
Théorie métaplasique<br />
D’après la théorie métaplasique,<br />
la formation kystique serait la<br />
conséquence d’une métaplasie des<br />
tissus péri-articulaires, soit résultant<br />
de la présence de résidus synoviaux<br />
embryonnaires, soit consécutive à<br />
des lésions dégénératives d’ordre<br />
micro-traumatique (14,3,12,17). Les<br />
tenants de cette théorie tirent argument<br />
du caractèr0e très inconstant<br />
de la mise en évidence chirurgicale<br />
d’une communication avec la cavité<br />
articulaire adjacente. Cependant,<br />
cette communication est fréquemment<br />
très grêle, ce qui peut expliquer<br />
qu’elle puisse échapper à l’exploration<br />
opératoire.<br />
Fig. 6 — Intraosseous ganglion cysts: coronal T1-weighted<br />
(A) and sagittal T2-weighted MR images (B, C) reveal a group of<br />
multilocular formations, with a low signal intensity on T1weighted<br />
image and an high signal intensity on T2-weighted<br />
images; one of the sections reveals a thin communication between<br />
the intraosseous cystic network and the posterior intercondylar<br />
fossa of the tibia (arrow in C).<br />
Kystes mucoïdes intra-osseux : des coupes IRM, coronale en<br />
pondération T1 (A) et sagittales en pondération T2 (B, C), objectivent<br />
un chapelet de formations multiloculaires, de signal<br />
faible en T1 et intense en T2; une des coupes objective une fine<br />
communication entre le réseau kystique intra-osseux et la partie<br />
postérieure de l’échancrure intercondylienne (flèche en C).<br />
(Reproduced from GETROA, Opus XXIV, with permission)<br />
Théorie tumorale<br />
Elle est envisagée essentiellement<br />
pour les kystes intraneuraux,<br />
en raison de la description sporadique<br />
de transformation kystique de<br />
schwannome (1).<br />
Théorie synoviale<br />
La théorie dite synoviale (à ne<br />
pas prendre dans le sens strict d’une<br />
expansion synoviale): le contenu du<br />
kyste proviendrait de la cavité articulaire,<br />
dont le liquide synovial<br />
s’échapperait à travers un fin pertuis<br />
capsulaire, et migrerait dans le kyste<br />
pour s’y concentrer. Cette théorie<br />
rendrait bien compte du type de<br />
contenu du kyste, du caractère mal<br />
différencié de sa paroi fibreuse, de<br />
la visualisation dans bon nombre de<br />
cas opérés d’un pédicule communicant<br />
avec l’articulation, du risque de<br />
récidive post-chirurgicale si le pédicule<br />
n’est pas réséqué ainsi que du<br />
caractère spontanément fluctuant
40 JBR–BTR, 2002, 85 (1)<br />
A<br />
de ces formations (accroissement<br />
après augmentation de l’activité<br />
articulaire) (1,2,4,5).<br />
La discussion pathogénique varie<br />
pour les différents types de kystes.<br />
Pour les kystes méniscaux, l’hypothèse<br />
de la métaplasie dégénérative<br />
était précédemment communément<br />
admise par les chirurgiens qui,<br />
par arthrotomie, visualisaient très<br />
inconstamment la fine fissuration<br />
méniscale. Actuellement cependant,<br />
l’association avec un clivage méniscal<br />
horizontal est considérée<br />
comme constante (6,8) et la théorie<br />
communément admise est que de<br />
petites quantités de liquide articulaire<br />
pénètrent dans la fente méniscale<br />
pour être expulsées vers le kyste<br />
périphérique suite à un mécanisme<br />
de compression répétitive lors des<br />
mouvements du genou. Dans cette<br />
«théorie synoviale», l’expulsion<br />
répétitive de liquide articulaire<br />
serait associée à un phénomène de<br />
clapet à sens unique, entre la cavité<br />
B<br />
articulaire et le kyste. Ce phénomène<br />
de clapet pourrait être d’ordre<br />
mécanique ou conçu comme résultant<br />
simplement de la différence de<br />
consistance physique entre le liquide<br />
synovial et le matériel intrakystique:<br />
en effet, en cas d’orifice de<br />
communication très petit, du liquide<br />
synovial très fluide pourrait passer à<br />
travers cet orifice et diffuser dans le<br />
matériel gélatineux du kyste, mais<br />
non l’inverse.<br />
Pour les kystes mucoïdes extraarticulaires,<br />
dont les kystes intraneuraux<br />
ou adventiciels, l’étiopathogénie<br />
demeure très controversée<br />
(10). Les partisans de la théorie<br />
dégénérative se basent sur la visualisation<br />
très inconstante du pédicule<br />
de communication articulaire (12,17)<br />
mais la théorie d’une communication<br />
avec la capsule articulaire le<br />
long d’un rameau nerveux est de<br />
plus en plus admise (18).<br />
Quant aux kystes intra-articulaires<br />
et intra-osseux, ils sont consi-<br />
Fig 7 — Para-articular ganglion cyst containing gas: CT scan<br />
sections after intravenous perfusion of contrast medium: in the<br />
lateral para-articular region of a hip, there is the presence of a<br />
relatively low density formation surrounded by a thin vascularised<br />
wall (arrow in B). One section shows that the extension of<br />
this cystic formation has a very low gas-like density area in the<br />
central part (arrow in A). Note that the gas bubbles remain in<br />
the central part of the cystic formation without floating, which<br />
is a consequence of the gelatinous consistence of the cystic<br />
content.<br />
Kyste mucoïde para-cotyloïdien contenant du gaz : coupes<br />
TDM après perfusion de contraste : présence, dans la région<br />
para-cotyloïdienne latérale, d’une formation de densité relativement<br />
faible bordée par une fine paroi de type vascularisé<br />
(flèche en B). Une coupe montre que l’extension de cette formation<br />
kystique comporte, en son centre, une plage très hypodense<br />
(densité de type gazeux) (flèche en A), à noter que les<br />
bulles de gaz restent au centre de la formation kystique sans<br />
“flotter”, ce qui résulte de la consistance gélatineuse du contenu<br />
kystique.<br />
(Reproduced from GETROA Opus XXIV and XX, Sauramps<br />
Medical, Montpellier, with permission)<br />
dérés comme résultant de modifications<br />
d’ordre dégénératif, plus ou<br />
moins associées à des stress anormaux<br />
(7). Pour les kystes intraosseux,<br />
l’hypothèse d’une extension<br />
d’un kyste mucoïde extra-osseux est<br />
également envisagée, en raison de<br />
l’association non exceptionnelle<br />
entre kyste extra- et intra-osseux<br />
(16).<br />
En fait, il est vraisemblable que le<br />
faible crédit de l’hypothèse synoviale<br />
dans certaines formes de kystes<br />
mucoïdes résulte de la difficulté à<br />
objectiver la communication grêle<br />
entre ces kystes et la cavité synoviale<br />
(cf., plus loin la discussion sur l’intérêt<br />
de l’arthrographie).<br />
Imagerie<br />
Le but de l’imagerie est d’objectiver<br />
la formation kystique et d’en établir<br />
le diagnostic positif et différentiel.<br />
Par ordre croissant de précision<br />
pour objectiver le kyste, sa paroi et,
s’il y a lieu, son pédicule, on peut<br />
utiliser l’échographie, la tomodensitométrie,<br />
l’IRM (méthode la plus<br />
sensible) et l’arthroscanner (méthode<br />
très spécifique). Quant à la radiographie<br />
standard, elle peut être citée<br />
presque pour mémoire, mis à part<br />
les cas occasionnels où un kyste<br />
méniscal chronique s’accompagne<br />
d’une érosion dans le plateau tibial<br />
adjacent ou les cas exceptionnels de<br />
kystes de localisation sous-périostée<br />
(12, 19). De façon indirecte, la<br />
radiologie standard peut cependant<br />
aider au diagnostic dans des cas<br />
d’associations de kystes intraosseux<br />
et dans les parties molles<br />
(voisinage des articulations tibiopéronières<br />
en particulier).<br />
Echographie<br />
Les kystes apparaissent comme<br />
des formations anéchogènes ou<br />
quasi anéchogènes, parfois cloisonnées<br />
ou multiloculaires, avec renforcement<br />
postérieur des échos.<br />
L’échographie permet de réaliser<br />
des ponctions guidées à visée cytologique.<br />
Cependant, elle ne donne<br />
qu’une définition relativement<br />
médiocre des relations du kyste<br />
avec les structures avoisinantes (17)<br />
et est incapable de reconnaître valablement<br />
le pédicule du kyste quand<br />
il est long et non distendu.<br />
Tomodensitométrie<br />
La TDM permet d’objectiver le<br />
contenu du kyste, de densité relativement<br />
faible, et son caractère bien<br />
délimité, parfois d’aspect polylobulé<br />
ou multiloculaire. La paroi du kyste<br />
et son aspect habituellement fin et<br />
régulier peuvent être visualisés<br />
sous contraste iodé intra-veineux<br />
(17) (Fig. 7). L’éventuel pédicule<br />
n’est que médiocrement visualisé.<br />
IRM<br />
C’est de loin la méthode la plus<br />
sensible pour objectiver le contenu<br />
liquidien des kystes, qui est de<br />
signal iso- ou hypo-intense par rapport<br />
aux muscles en pondération T1<br />
et de signal intense en pondération<br />
T2 (Fig.2) (8,13,17,18), avec ses<br />
contours bien délimités et parfois<br />
multiloculaires (17) et dont seule la<br />
paroi fine se rehausse précocément<br />
sous Gadolinium intra-veineux (18).<br />
La visualisation du pédicule est souvent<br />
difficile, dépendant de son<br />
contenu liquidien inconstant (Fig. 3).<br />
Le diagnostic différentiel, pour<br />
ces trois méthodes, se pose avec<br />
diverses formations qui peuvent se<br />
développer dans les parties molles<br />
au voisinage du genou: hématomes,<br />
anévrysmes de l’artère poplitée,<br />
<strong>ATYPICAL</strong> <strong>GANGLION</strong> CYST - MALGHEM et al. 41<br />
myxomes intra-musculaires ou<br />
juxta-articulaires et même tumeurs<br />
malignes à contenu myxoïde (certains<br />
liposarcomes, chondrosarcomes,<br />
fibro-histiocytomes malins)<br />
(20). Les éléments plaidant en<br />
faveur du diagnostic de kyste<br />
mucoïde sont le contenu typiquement<br />
“liquidien” et homogène de la<br />
formation, sa forme multiloculaire<br />
éventuelle, l’aspect régulier et<br />
mince de la paroi vascularisée et<br />
surtout, quand il est peut être reconnu,<br />
le pédicule reliant le kyste à l’articulation.<br />
Arthrographie<br />
Curieusement, l’arthrographie<br />
n’est que rarement évoquée comme<br />
méthode de choix pour le diagnostic<br />
des kystes mucoïdes atypiques (5).<br />
Ces kystes sont généralement cités<br />
comme pouvant, à l’arthrographie,<br />
indifféremment communiquer ou ne<br />
pas communiquer avec l’articulation<br />
(8). Il faut dire que les conditions de<br />
réalisation des arthrographies, dans<br />
les cas de la littérature, ne sont pas<br />
précisées ou ne sont manifestement<br />
pas optimales (arthrographies en<br />
double contraste par exemple).<br />
L’intérêt de l’arthrographie est pourtant<br />
particulier. Elle n’est certes pas<br />
la méthode la plus adéquate pour<br />
objectiver la formation kystique des<br />
parties molles, mais elle peut être<br />
très efficace pour démontrer le pédicule<br />
communiquant avec l’articulation.<br />
Cette démonstration est d’un<br />
intérêt double: d’une part, elle établit<br />
formellement le diagnostic positif<br />
pour les cas qui sont douteux,<br />
d’autre part, elle précise le site de ce<br />
pédicule dont la résection est nécessaire<br />
pour éviter les récidives.<br />
Pour visualiser la communication,<br />
l’arthrographie doit comporter<br />
des clichés tardifs, si possible complétés<br />
par des coupes TDM plus tardives<br />
encore (jusqu’à plusieurs<br />
heures après l’injection intra-articulaire<br />
du contraste), parce que la diffusion<br />
dans le matériel kystique<br />
gélatineux est très lente (Fig.3).<br />
L’apport de la TDM est particulièrement<br />
précieux pour les cas à diffusion<br />
très lente parce que le produit<br />
de contraste peut, en TDM, parfaitement<br />
être reconnu de nombreuses<br />
heures après l’arthrographie.<br />
Pour notre part, nous avons pu<br />
objectiver par arthrographie une<br />
communication articulaire dans 20<br />
kystes mucoïdes atypiques (19)<br />
(sans compter les kystes méniscaux,<br />
pour lesquels cette communication<br />
est maintenant communément<br />
admise). Les kystes étaient de locali-<br />
sation para-articulaire aspécifique<br />
dans 14 cas (intra-musculaires ou<br />
dans la graisse péri-osseuse), intraneurale<br />
dans 1 cas (sciatique poplité<br />
interne), intra-artérielle dans un cas,<br />
intra-articulaire dans 3 cas (1 fois<br />
dans le paquet adipeux de Hoffa et 1<br />
kyste du LCA) et sous-périosté dans<br />
un cas. Un passage de contraste<br />
vers la formation kystique n’était<br />
clairement visualisé en fin d’arthrographie<br />
(20 min après l’injection)<br />
que dans 2 cas, mais pouvait être<br />
affirmé après plus d’une 1 heure<br />
dans les autres cas, sur les clichés<br />
ou mieux sur les coupes TDM (avec<br />
passage du contraste intrakystique<br />
encore parfaitement reconnaissable<br />
dans cinq cas sur huit où la TDM a<br />
été réalisée plus de 3-7 heures après<br />
l’arthrographie). Cette série montre<br />
que la communication est, sinon la<br />
règle, du moins loin d’être exceptionnelle<br />
et, qu’en cas de doute sur<br />
le diagnostic, l’arthrographie peut<br />
être utilisée à condition de faire<br />
preuve de suffisamment de patience<br />
et d’insistance (Fig. 3, 4, 5).<br />
Conclusion<br />
Les kystes mucoïdes sont des formations<br />
d’étiologie encore débattue<br />
et de topographies très variée.<br />
L’imagerie permet d’en poser le<br />
diagnostic de présomption par<br />
échographie, TDM et surtout IRM.<br />
Le diagnostic de certitude le plus<br />
absolu est acquis par la visualisation<br />
d’un pédicule de communication<br />
articulaire. En cas de doute par<br />
les autres méthodes, cette communication<br />
peut être au mieux objectivée<br />
par arthrographie, avec clichés<br />
(et coupes TDM) très tardifs.<br />
References<br />
1. Nucci F, Artico M, Santoro A,<br />
Bardella L, Delfini R, Bosco S, Palma<br />
L. Intraneural synovial cyst of the<br />
peroneal nerve: report of two cases<br />
and review of the literature.<br />
Neurosurgery, 1990, 26: 339-344.<br />
2. Robert R, Resche F, Lajat Y,<br />
Thoulouzan E, de Kersaint Gilly A,<br />
Descuns P. Kyste synovial intraneural<br />
du sciatique poplite externe. A<br />
propos d’un cas. Neurochirurgie,<br />
1980, 26: 135-143.<br />
3. Faivre J, Chatel M, Le Beguec P,<br />
Sabouraud O, Jan M, Ramee MP. Les<br />
pseudo-kystes mucoïdes de la gaine<br />
du nerf sciatique poplite externe. A<br />
propos de deux observations. Rev<br />
Neurol Paris, 1975, 131: 709-720.<br />
4. Parkes A. Intraneural ganglion of the<br />
lateral popliteal nerve. J Bone Jt<br />
Surg, 1961, 43 B: 784-790.<br />
5. Barrie HJ, Barrington TW, Colwill JC,<br />
Simmons EH. Ganglion migrans of
42 JBR–BTR, 2002, 85 (1)<br />
the proximal tibiofibular joint causing<br />
lesions in the subcutaneous tissue,<br />
muscle, bone, or peroneal<br />
nerve: report of three cases and<br />
review of the literature. Clin Orthop,<br />
1980, 149: 211-215.<br />
6. Barrie HJ. The pathogenesis and<br />
significance of menisceal cysts. J<br />
Bone Joint Surg Br, 1979, 1: 184-189.<br />
7. Janzen DL, Peterfy CG, Forbes JR,<br />
Tirman PF, Genant HK. Cystic lesions<br />
around the knee joint: MR imaging<br />
findings. AJR, 1994, 163: 155-161.<br />
8. Steiner E, Steinbach LS, Schnarkowski<br />
P, Tirman PF, Genant HK.<br />
Ganglia and cysts around joints.<br />
Radiol Clin North Am, 1996, 34: 395-<br />
425, xi-xii.<br />
9. de Bergeyck C, Malghem J, Maldague<br />
B. Imagerie des kystes méniscaux<br />
du genou. [Abstract] JBR-BTR,<br />
1989, 72: 213<br />
10. Bui-Mansfield LT, Youngberg RA.<br />
Intraarticular ganglion of the knee:<br />
prevalence, presentation, etiologie,<br />
and managment. AJR, 1997, 168:<br />
123-127.<br />
CLASSIFIED SERVICES<br />
11. Garcia A, Hodler J, Vaughn L,<br />
Haghighi P, Resnick D. Case report<br />
677. Intraarticular ganglion arising<br />
from the posterior cruciate-ligament.<br />
Skeletal Radiol, 1991, 20: 373-375.<br />
12. Kobayashi H, Kotoura Y, Hosono M,<br />
Tsuboyama T, Sakahara H, Konishi J.<br />
Periosteal ganglion of the tibia.<br />
Skeletal Radiol, 1996, 25: 381-383.<br />
13. Ward WG, Eckardt JJ. Ganglion cyst<br />
of the proximal tibiofibular joint causing<br />
anterior compartment syndrome.<br />
A case report and anatomical<br />
study. J Bone Joint Surg Am, 1994,<br />
76: 1561-1564.<br />
14. Clark K. Ganglion of the lateral popliteal<br />
nerve. J Bone Jt Surg, 1961, 43:<br />
778-783.<br />
15. Ishibashi S, Namiki K, Abe M,<br />
Shirahata Y, Ohnishi K, Toyoda T,<br />
Ohuchi K. Cystic adventitial disease<br />
of the popliteal artery - a case of<br />
young boy. Tohoku J Exp Med,<br />
1995, 176: 173-180.<br />
16. McLaren DB, Buckwalter KA, Vahey<br />
TN. The prevalence and significance<br />
of cyst-like changes at the cruciate<br />
Le groupe clinique du MAIL à Grenoble (France, Région Rhône Alpes)<br />
activité multisite (cliniques médico-chirurgicales et cabinets)<br />
pratiquant la radiologie, la TDM, l’IRM et la médecine nucléaire<br />
recherche (cause départ)<br />
un médecin radiologue<br />
en vue association (activité libérale)<br />
ligament attachments in the knee.<br />
Skeletal Radiol, 1992, 21: 365-369.<br />
17. Masciocchi C, Innacoli M, Cisternino<br />
S, Barile A, Rossi F, Passariello R.<br />
Myxoid intraneural cysts of external<br />
popliteal ischiadic nerve. Report of 2<br />
cases studied with ultrasound, computed<br />
tomography and magnetic<br />
resonance imaging. Eur J Radiol,<br />
1992, 14: 52-55.<br />
18. Spillane RM, Whitman GJ, Chew FS.<br />
Peroneal nerve ganglion cyst. AJR,<br />
1996, 166: 682<br />
19. Malghem J, Vande Berg BC, Lebon C,<br />
Lecouvet FE, Maldague BE. Ganglion<br />
cysts of the knee: articular communication<br />
revealed by delayed radiography<br />
and CT after arthrography. AJR,<br />
1998, 170: 1579-1583.<br />
20. Peterson KK, Renfrew DL, Feddersen<br />
RM, Buckwalter JA, el Khoury GY.<br />
Magnetic resonance imaging of<br />
myxoid containing tumors. Skeletal<br />
Radiol, 1991, 20: 245-250.<br />
Renseignements: Dr B. SALICRU, Groupe clinique du Mail, 43 avenue Marie Reynoard, B.P. 2436, F-38034<br />
Grenoble Cedex 2<br />
Tél: 04 76 33 55 55 Fax: 04 76 40 54 79