LA THYROÏDE - Europa Ziekenhuizen
LA THYROÏDE - Europa Ziekenhuizen LA THYROÏDE - Europa Ziekenhuizen
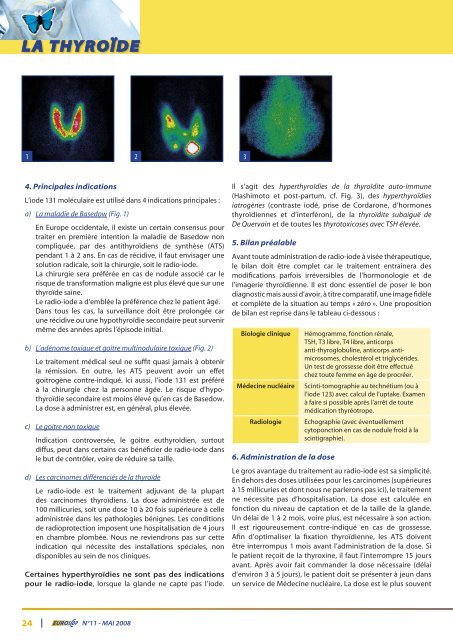
LA THYROÏDE 1 2 3 4. Principales indications L’iode 131 moléculaire est utilisé dans 4 indications principales : a) La maladie de Basedow (Fig. 1) En Europe occidentale, il existe un certain consensus pour traiter en première intention la maladie de Basedow non compliquée, par des antithyroïdiens de synthèse (ATS) pendant 1 à 2 ans. En cas de récidive, il faut envisager une solution radicale, soit la chirurgie, soit le radio-iode. La chirurgie sera préférée en cas de nodule associé car le risque de transformation maligne est plus élevé que sur une thyroïde saine. Le radio-iode a d’emblée la préférence chez le patient âgé. Dans tous les cas, la surveillance doit être prolongée car une récidive ou une hypothyroïdie secondaire peut survenir même des années après l’épisode initial. b) L’adénome toxique et goitre multinodulaire toxique (Fig. 2) Le traitement médical seul ne suffit quasi jamais à obtenir la rémission. En outre, les ATS peuvent avoir un effet goitrogène contre-indiqué. Ici aussi, l’iode 131 est préféré à la chirurgie chez la personne âgée. Le risque d’hypothyroïdie secondaire est moins élevé qu’en cas de Basedow. La dose à administrer est, en général, plus élevée. c) Le goitre non toxique Indication controversée, le goitre euthyroïdien, surtout diffus, peut dans certains cas bénéficier de radio-iode dans le but de contrôler, voire de réduire sa taille. d) Les carcinomes différenciés de la thyroïde Le radio-iode est le traitement adjuvant de la plupart des carcinomes thyroïdiens. La dose administrée est de 100 millicuries, soit une dose 10 à 20 fois supérieure à celle administrée dans les pathologies bénignes. Les conditions de radioprotection imposent une hospitalisation de 4 jours en chambre plombée. Nous ne reviendrons pas sur cette indication qui nécessite des installations spéciales, non disponibles au sein de nos cliniques. Certaines hyperthyroïdies ne sont pas des indications pour le radio-iode, lorsque la glande ne capte pas l’iode. 24 | N°11 - MAI 2008 Il s’agit des hyperthyroïdies de la thyroïdite auto-immune (Hashimoto et post-partum, cf. Fig. 3), des hyperthyroïdies iatrogènes (contraste iodé, prise de Cordarone, d’hormones thyroïdiennes et d’interféron), de la thyroïdite subaiguë de De Quervain et de toutes les thyrotoxicoses avec TSH élevée. 5. Bilan préalable Avant toute administration de radio-iode à visée thérapeutique, le bilan doit être complet car le traitement entraînera des modifications parfois irréversibles de l’hormonologie et de l’imagerie thyroïdienne. Il est donc essentiel de poser le bon diagnostic mais aussi d’avoir, à titre comparatif, une image fidèle et complète de la situation au temps « zéro ». Une proposition de bilan est reprise dans le tableau ci-dessous : Biologie clinique Hémogramme, fonction rénale, TSH, T3 libre, T4 libre, anticorps anti-thyroglobuline, anticorps antimicrosomes, cholestérol et triglycérides. Un test de grossesse doit être effectué chez toute femme en âge de procréer. Médecine nucléaire Scinti-tomographie au technétium (ou à l’iode 123) avec calcul de l’uptake. Examen à faire si possible après l’arrêt de toute médication thyréotrope. Radiologie Echographie (avec éventuellement cytoponction en cas de nodule froid à la scintigraphie). 6. Administration de la dose Le gros avantage du traitement au radio-iode est sa simplicité. En dehors des doses utilisées pour les carcinomes (supérieures à 15 millicuries et dont nous ne parlerons pas ici), le traitement ne nécessite pas d’hospitalisation. La dose est calculée en fonction du niveau de captation et de la taille de la glande. Un délai de 1 à 2 mois, voire plus, est nécessaire à son action. Il est rigoureusement contre-indiqué en cas de grossesse. Afin d’optimaliser la fixation thyroïdienne, les ATS doivent être interrompus 1 mois avant l’administration de la dose. Si le patient reçoit de la thyroxine, il faut l’interrompre 15 jours avant. Après avoir fait commander la dose nécessaire (délai d’environ 3 à 5 jours), le patient doit se présenter à jeun dans un service de Médecine nucléaire. La dose est le plus souvent
administrée sous forme de gélule. Il est recommandé de rester à jeun 2 heures après l’administration afin de garantir la meilleure biodisponibilité. 7. Radioprotection Après l’administration de radio-iode, le patient doit suivre certaines règles de radioprotection afin de réduire l’irradiation inutile d’organes autres que l’organe cible. Une hydratation abondante est préconisée pendant une semaine. En outre, il est évidemment recommandé d’éviter l’irradiation de l’entourage, en particulier des femmes enceintes et des jeunes enfants. La durée de ces recommandations dépend surtout de la dose administrée. Le tableau ci-dessous en résume les principaux aspects : Recommandations 5 mCi 10 mCi 15 mCi Eviter la contamination par la salive 7 jours 15 jours 21 jours Eviter la contamination par les urines 7 jours 15 jours 21 jours Douches fréquentes 7 jours 15 jours 21 jours Abstinence sexuelle Eviter les contacts 2 jours 5 jours 10 jours rapprochés et prolongés avec les enfants (
- Page 1 and 2: LE MAGAZINE DES CLINIQUES DE L’EU
- Page 3 and 4: SOMMAIRE ÉDITO 04 E. NEWS - Nouvea
- Page 5 and 6: E. NEWS Les nouveaux collaborateurs
- Page 7 and 8: dermatologie Médiation intercultur
- Page 9 and 10: des chutes Plan d’intervention É
- Page 11 and 12: Apport du Xolair® dans le traiteme
- Page 13 and 14: La STONE CLINIC des sites Ste-Elisa
- Page 15 and 16: - hypoavidité dans les cas de surc
- Page 17 and 18: d’un goitre La fonction est euthy
- Page 19 and 20: Dans le cadre d’une hypothyroïdi
- Page 21 and 22: 1 - la présence de calcifications
- Page 23: Le radio-iode dans le traitement de
- Page 27 and 28: Clair de clown A l’étage, chez n
- Page 29 and 30: 1. La caméra hybride SIEMENS SYMBI
- Page 31 and 32: de vie gestion des complications SE
- Page 33 and 34: L’association d’un goitre et d
- Page 35 and 36: LE MAGAZINE DES CLINIQUES DE L’EU
<strong>LA</strong> <strong>THYROÏDE</strong><br />
1 2 3<br />
4. Principales indications<br />
L’iode 131 moléculaire est utilisé dans 4 indications principales :<br />
a) La maladie de Basedow (Fig. 1)<br />
En Europe occidentale, il existe un certain consensus pour<br />
traiter en première intention la maladie de Basedow non<br />
compliquée, par des antithyroïdiens de synthèse (ATS)<br />
pendant 1 à 2 ans. En cas de récidive, il faut envisager une<br />
solution radicale, soit la chirurgie, soit le radio-iode.<br />
La chirurgie sera préférée en cas de nodule associé car le<br />
risque de transformation maligne est plus élevé que sur une<br />
thyroïde saine.<br />
Le radio-iode a d’emblée la préférence chez le patient âgé.<br />
Dans tous les cas, la surveillance doit être prolongée car<br />
une récidive ou une hypothyroïdie secondaire peut survenir<br />
même des années après l’épisode initial.<br />
b) L’adénome toxique et goitre multinodulaire toxique (Fig. 2)<br />
Le traitement médical seul ne suffit quasi jamais à obtenir<br />
la rémission. En outre, les ATS peuvent avoir un effet<br />
goitrogène contre-indiqué. Ici aussi, l’iode 131 est préféré<br />
à la chirurgie chez la personne âgée. Le risque d’hypothyroïdie<br />
secondaire est moins élevé qu’en cas de Basedow.<br />
La dose à administrer est, en général, plus élevée.<br />
c) Le goitre non toxique<br />
Indication controversée, le goitre euthyroïdien, surtout<br />
diffus, peut dans certains cas bénéficier de radio-iode dans<br />
le but de contrôler, voire de réduire sa taille.<br />
d) Les carcinomes différenciés de la thyroïde<br />
Le radio-iode est le traitement adjuvant de la plupart<br />
des carcinomes thyroïdiens. La dose administrée est de<br />
100 millicuries, soit une dose 10 à 20 fois supérieure à celle<br />
administrée dans les pathologies bénignes. Les conditions<br />
de radioprotection imposent une hospitalisation de 4 jours<br />
en chambre plombée. Nous ne reviendrons pas sur cette<br />
indication qui nécessite des installations spéciales, non<br />
disponibles au sein de nos cliniques.<br />
Certaines hyperthyroïdies ne sont pas des indications<br />
pour le radio-iode, lorsque la glande ne capte pas l’iode.<br />
24 | N°11 - MAI 2008<br />
Il s’agit des hyperthyroïdies de la thyroïdite auto-immune<br />
(Hashimoto et post-partum, cf. Fig. 3), des hyperthyroïdies<br />
iatrogènes (contraste iodé, prise de Cordarone, d’hormones<br />
thyroïdiennes et d’interféron), de la thyroïdite subaiguë de<br />
De Quervain et de toutes les thyrotoxicoses avec TSH élevée.<br />
5. Bilan préalable<br />
Avant toute administration de radio-iode à visée thérapeutique,<br />
le bilan doit être complet car le traitement entraînera des<br />
modifications parfois irréversibles de l’hormonologie et de<br />
l’imagerie thyroïdienne. Il est donc essentiel de poser le bon<br />
diagnostic mais aussi d’avoir, à titre comparatif, une image fidèle<br />
et complète de la situation au temps « zéro ». Une proposition<br />
de bilan est reprise dans le tableau ci-dessous :<br />
Biologie clinique Hémogramme, fonction rénale,<br />
TSH, T3 libre, T4 libre, anticorps<br />
anti-thyroglobuline, anticorps antimicrosomes,<br />
cholestérol et triglycérides.<br />
Un test de grossesse doit être effectué<br />
chez toute femme en âge de procréer.<br />
Médecine nucléaire Scinti-tomographie au technétium (ou à<br />
l’iode 123) avec calcul de l’uptake. Examen<br />
à faire si possible après l’arrêt de toute<br />
médication thyréotrope.<br />
Radiologie Echographie (avec éventuellement<br />
cytoponction en cas de nodule froid à la<br />
scintigraphie).<br />
6. Administration de la dose<br />
Le gros avantage du traitement au radio-iode est sa simplicité.<br />
En dehors des doses utilisées pour les carcinomes (supérieures<br />
à 15 millicuries et dont nous ne parlerons pas ici), le traitement<br />
ne nécessite pas d’hospitalisation. La dose est calculée en<br />
fonction du niveau de captation et de la taille de la glande.<br />
Un délai de 1 à 2 mois, voire plus, est nécessaire à son action.<br />
Il est rigoureusement contre-indiqué en cas de grossesse.<br />
Afin d’optimaliser la fixation thyroïdienne, les ATS doivent<br />
être interrompus 1 mois avant l’administration de la dose. Si<br />
le patient reçoit de la thyroxine, il faut l’interrompre 15 jours<br />
avant. Après avoir fait commander la dose nécessaire (délai<br />
d’environ 3 à 5 jours), le patient doit se présenter à jeun dans<br />
un service de Médecine nucléaire. La dose est le plus souvent