LES LYMPHOMES NON HODGKINIENS
LES LYMPHOMES NON HODGKINIENS
LES LYMPHOMES NON HODGKINIENS
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
<strong>LES</strong> <strong>LYMPHOMES</strong> <strong>NON</strong><br />
<strong>HODGKINIENS</strong><br />
P DUTHILLEUL : 2009
Définitions<br />
GENERALITES<br />
Proliférations malignes des tissus lymphoides<br />
OL I<br />
OL II<br />
Dissémination myélo-sanguin variable selon les types :<br />
LNH B : 85%<br />
LNH T : 15%<br />
Critères<br />
Cytologiques<br />
Anatomo-Pathologiques et Immuno-Histochimiques<br />
Moléculaires<br />
Cliniques
EPIDEMIOLOGIE (I)<br />
5ème type de cancer en terme de fréquence<br />
10% des cancers de l’enfant<br />
Augmentation +++ avec l’âge<br />
LNH agressifs de l’adulte jeune<br />
LNH indolents et agressifs du sujet > 50 ans<br />
Prédominance<br />
Femmes > Hommes (Sratio : 2)<br />
Noirs > Blancs<br />
Japon : ↑ LNH T<br />
Infection à VIH<br />
Facteurs de prédisposition génétiques<br />
Cas familiaux<br />
Facteurs environnementaux<br />
Facteurs de risque<br />
Immunodéficience<br />
MAI : Syndrome de Sjogren..
Facteurs viraux<br />
EPIDEMIOLOGIE (II)<br />
EBV et Lymphome de Burkitt (Afrique)<br />
HHV-8 et LNH des cavités (péritoine, plèvre)<br />
HTLV1 et LNH T<br />
Hépatite C<br />
Facteurs bactériens<br />
Hélicobacter pylori et LNH du MALT<br />
Borrelia burgdoferri et LNH cutanés<br />
Toxiques<br />
Peu connu
Adénopathies superficielles<br />
SIGNES CLINIQUES<br />
Volume variable, non douloureux, non inflammatoire<br />
Asymétrique (élément du diagnostic)<br />
Cervical antérieure (+++)<br />
Sus-claviculaire (+++)<br />
Axillaire (++)<br />
Splénomégalie ou hépatosplénomégalie<br />
Poly adénopathies profondes (Scanner…)<br />
Localisations extra ganglionnaires<br />
Sphère ORL…<br />
Tube digestif, peau (LNH T), SNC..<br />
Signes généraux<br />
Amaigrissement<br />
Fièvre<br />
Sueurs nocturnes profuses
Lymphomes de faible malignité<br />
Sujets âgés +++<br />
Évolution lente : 4-10 ans<br />
Peu chimiosensibles<br />
Lymphomes à petites cellules<br />
LNH lymphocytique, folliculaire<br />
Risque de transformation en lymphome de haute malignité<br />
Lymphomes à haut risque<br />
Lymphomes B à grandes cellules ++<br />
Présentation extraganglionnaire possible (digestive, ORL..)<br />
Chimiosensibles<br />
Guérison : 40-50% des cas<br />
Lymphomes de risque intermédiaire
<strong>LES</strong> <strong>LYMPHOMES</strong> <strong>NON</strong><br />
<strong>HODGKINIENS</strong> B
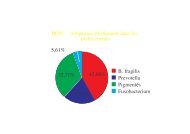
Distribution des lymphomes non hodgkiniens (adultes)<br />
Lymphome folliculaire<br />
L diffus à grandes cellules B<br />
Lymphome Lymphocytique
LLC/ L Lymphocytique<br />
L du Manteau<br />
PHYSIOPATHOLOGIE<br />
L Folliculaire<br />
L du MALT
ONCOGENESE PAR SURXPRESSION D’ONCOGENE<br />
TRANSLOCATION<br />
T(14;18)<br />
T(11;14)<br />
3q26<br />
T(8;14)<br />
T(9;14)<br />
T(1;14)<br />
Bcl-2<br />
Bcl-6<br />
ONCOGENE<br />
Cycline D1<br />
C-Myc<br />
PAX-5<br />
Bcl-10<br />
FONCTION<br />
Anti apoptose<br />
Prolifération<br />
Différenciation<br />
Prolifération<br />
Transcription<br />
Anti apoptose<br />
Folliculaire<br />
Manteau<br />
Burkitt<br />
Grandes cellules<br />
Lymphoplasmocy<br />
taire<br />
MALT<br />
LNH
ONCOGENESE PAR PRODUCTION DE PROTEINES<br />
CHIMERIQUES<br />
• T(11;18)<br />
• Oncogène : API2/MALT-1<br />
• Fonction anti apoptotique<br />
• LNH du MALT<br />
• T(2;5)<br />
• Oncogène : NPM/ALK<br />
• Fonction Tyrosine kinase<br />
• LNH anaplasiques à grandes cellules
Prélèvements<br />
STRATEGIE DIAGNOSTIQUE DES LNH(I)<br />
Anatomopathologie<br />
Biopsie ganglionnaire ou tissulaire<br />
Biopsie osteomédullaire<br />
Liquide d’épanchements (pleuraux…)<br />
2 Objectifs : Diagnostic + Typage (classification)<br />
Architecture ganglionnaire : Envahissement nodulaire ou diffus<br />
Type cellulaire<br />
Immunomarquages<br />
Congélation dans tumorothèque<br />
Rendus des résultats « différé » (8 jours en moyenne)
NFS<br />
STRATEGIE DIAGNOSTIQUE DES LNH(I)<br />
Biologie médicale<br />
MO, Immunophénotypage<br />
EPS<br />
LNH faible malignité avec gammapathie monoclonale<br />
β 2 microglobuline, LDH<br />
Reflet de la prolifération : valeur pronostique indépendante<br />
Bilan hépatique ( ASAT, ALAT, Bilirubine) et rénal (Urée,<br />
créatinine)<br />
Bilan inflammatoire: CRP , Fibrinogène<br />
Uricémie ( dans formes à prolifération rapide)<br />
Calcémie ( localisation osseuse)<br />
Sérologies virales: HIV, VHC, EBV, HTLV (T)
Bilan des localisations<br />
BILAN D’EXTENSION<br />
Radiographie thoracique ± scanner<br />
Atteinte sous diaphragmatique (écho abdo;..)<br />
Tomodensitométrie thoracique et abdominale<br />
Tomographie d’émission de positons (PET) ( Imagerie fonctionnelle<br />
: protocole)<br />
Bilan d’extension (Classification d’ Ann Arbor )<br />
Stade I : 1 seul groupe ganglionnaire<br />
Stade II : plusieurs mme coté du diaphragme<br />
Stade III : plusieurs groupes des 2 cotés du diaphragme<br />
Stade IV : Atteinte viscérale<br />
Recherche de signes généraux<br />
Stade A : sans symptômes généraux<br />
Stade B : avec symptômes tels que fièvre, perte de poids, sudations<br />
nocturnes
LYMPHOME FOLLICULAIRE
LYMPHOME FOLLICULAIRE<br />
Tout âge (55 –60 ans) sauf enfant , H > F<br />
40-50 % des LNH<br />
ADP isolées ou multiples<br />
Splénomégalies ou localisation viscérale diverse<br />
Stade IV +++<br />
Signes généraux possibles<br />
Forme extranodale rare<br />
« LNH indolents » : Médiane de survie 9-10 ans
LYMPHOME FOLLICULAIRE<br />
Biopsie ganglionnaire (Classification OMS)<br />
Grade I: Prédominance petites cellules clivées = centrocytes (50%)<br />
Grade II : grandes +petites cellules clivées<br />
Grade III (10%): Prédominance grandes cellules = centroblastes<br />
Hémogramme:<br />
Normal +++<br />
Anémie ( inflammatoire possible )<br />
Thrombopénie modérée<br />
Pancytopénie possible<br />
GB : N , ou <br />
Lymphocytose modérée ( 5%) ou pas :<br />
Cellules tumorales à N/C élevé , chromatine plutôt dense<br />
Aspect grains de café , encoches nucléaires
LYMPHOME FOLLICULAIRE<br />
Cytogénétique + FISH<br />
t(14;18)( q32 ; q21) : 80-90 %<br />
t(2;18) t( 18;22) exceptionnelles<br />
Hyperexpression bcl2 (90% )<br />
Biologie Moléculaire:<br />
•<br />
Réarrangement bcl2 JH
<strong>LYMPHOMES</strong> DIFFUS A<br />
GRANDES CELLU<strong>LES</strong><br />
P DUTHILLEUL 2009
<strong>LYMPHOMES</strong> DIFFUS A GRANDES CELLU<strong>LES</strong><br />
Le plus fréquent des lymphomes : 40%<br />
Age moyen 55 ans (25% plus de 65 ans)<br />
Primitif (+++) ou secondaire (autre lymphome)<br />
Hétérogénéité biologique<br />
Hétérogénéité pronostique en fonction de l’IPI (index pronostic<br />
international)<br />
Survie globale à 5 ans : 45%<br />
Faible risque : 73%<br />
Risque élevé : 26%
<strong>LYMPHOMES</strong> DIFFUS A GRANDES CELLU<strong>LES</strong><br />
Infiltration diffuse<br />
Grandes cellules<br />
Peu nombreuses (
<strong>LYMPHOMES</strong> DIFFUS A GRANDES CELLU<strong>LES</strong><br />
Anomalies cytogénétiques :<br />
T(14;18) : 30% : Surexpression de Bcl-2<br />
Translocation en 3q27 : (36%) : Bcl-6<br />
Répresseur transcriptionnel<br />
Nécessaire à la formation du centre germinatif<br />
Anti-oncogène p53
LYMPHOME DU MANTEAU
LYMPHOME DU MANTEAU<br />
5 à 10% des LNH<br />
LNH de l’adulte (x : 50 ans)<br />
Atteintes sanguine, médullaire et digestive fréquente<br />
Atteinte initiale : Zone du manteau<br />
Couronne de Ly en périphérie du centre folliculaire<br />
Mauvais pronostic : 3 à 5 ans<br />
Signes cliniques<br />
Poly ADP, AEG (50%)<br />
Splénomégalie ( 50%)<br />
Localisations hépatiques, gastro intestinales<br />
Gammapathie monoclonale (Ig M :1/3 des cas)<br />
Forme dissiminée fréquente au diagnostic
LYMPHOME DU MANTEAU<br />
Biopsie ganglionnaire<br />
Architecture diffus possible<br />
Forme blastique<br />
Hémogramme :<br />
Anémie Thrombopénie possible / AHAI plus rare<br />
Leucocytes :<br />
Lymphocytose fréquente (modérée)<br />
Lymphocytes contours irréguliers<br />
Rapport N/C élevé<br />
Chromatine intermédiaire<br />
Nucléole +/-, basophilie modéré<br />
Myélogramme et ou Biopsie ostéomédullaire<br />
60 à 90%
LYMPHOME DU MANTEAU<br />
(Aspects cytologiques)<br />
Forme typique<br />
Forme cérébriforme<br />
Forme blastoide
LYMPHOME DU MANTEAU<br />
Immunophénotypage:<br />
CD5 -/CD19 +<br />
CD23 nég ( faiblement + : 20%)<br />
CD22+ CD79a+ CD20+ CD43+<br />
Ig S +++<br />
CD10 nég BCL6 neg<br />
Cycline D1 (peu sensible)<br />
Cytogénétique: t( 11;14) (q13;q32)<br />
60% des cas : Cytogénétique conventionnelle<br />
85% par FISH<br />
Anomalies additionnelles<br />
Biologie moléculaire<br />
Réarrangement Bcl 1- JH<br />
Protéine nucléaire Cycline D1 : régulateur du cycle cellulaire
LYMPHOME DU MANTEAU : TRAITEMENTS<br />
Polychimiothérapies<br />
Immunothérapie (anti CD20 : Rituximab) + Chimiothérapie<br />
Inhibiteurs de l’activation de NF-κB<br />
Bortezomib<br />
Thalidomid<br />
Mini allogreffes<br />
Effet anti-GvL
<strong>LYMPHOMES</strong> DE LA ZONE<br />
MARGINALE
<strong>LYMPHOMES</strong> DE LA ZONE MARGINALE<br />
5 % des LNH B de l’adulte<br />
Zone marginale des organes lymphoïdes, situées autour du follicule<br />
et du manteau périfolliculaire<br />
Aspect cellulaire hétérogène<br />
Centrocytes avec cytoplasme étendu<br />
Cellules B monocytoïdes<br />
Petits plasmocytes<br />
3 Entités définies par le site initial d’envahissement<br />
Lymphome monocytoïde ganglionnaire ( 10%)<br />
Lymphome du MALT ( 50 à 70%)<br />
Lymphome de la zone marginale splénique ( 20%)<br />
villeux (cytoplasme irrégulier) ou non
Clinique:<br />
<strong>LYMPHOMES</strong> DE LA ZONE MARGINALE<br />
LYMPHOCYTES VILLEUX<br />
Age moyen : 65- 70 ans<br />
1-2 % des LNH<br />
Splénomégalie+++ Hépatomégalie parfois<br />
ADP plus rares<br />
Manifestations autoimmunes (10%)<br />
Ig Monoclonale modeste ( Ig M ) possible<br />
Hémogramme:<br />
Anémie Thrombopénie possible ( splénomégalie)<br />
Lymphocytose modérée ( rarement > 30 Giga/L)<br />
Myélogramme : Infiltrat d’importance variable ( 90%)
Cytologie<br />
<strong>LYMPHOMES</strong> DE LA ZONE MARGINALE<br />
LYMPHOCYTES VILLEUX<br />
Taille intermédiaire, N arrondi, chromatine dense,<br />
Villosités cytoplasmiques polaires<br />
Basophilie modérée<br />
Immunophénotypage: Score de Matutes 0 à 2<br />
CD19+ CD5 neg ( 20%+)<br />
CD20, CD22++, CD79b +<br />
IgS modérée à forte ( Ig M , Ig D)<br />
FMC7 +<br />
CD43+/- , 50% des cas CD11c+<br />
CD10-<br />
Ki67 neg<br />
Bcl2 +<br />
Cytogénétique + FISH : t(11;14)
<strong>LYMPHOMES</strong> DU MALT<br />
Indolent sans signes généraux ( 8% LNH B)<br />
Bon pronostic : 85% de survie à 5 ans<br />
Localisation digestives extraganglionnaires (estomac)<br />
Poumon, glandes salivaires, thyroide<br />
Rôle d’une stimulation antigénique chronique<br />
Hélicobacter pylori ( +++) : 90% MALT estomac<br />
Maladie autoimmune ( Thyroidite, Gougerot Sjogren) (F>H)<br />
Hémogramme:<br />
Envahissement sanguin rare<br />
Lymphocytose très modérée<br />
Immunophénotypage:<br />
CD19+ CD5- CD23- CD10-<br />
Ig M+
LNH associés au VIH
LNH associés au VIH<br />
Histologie :<br />
70% : LNH<br />
Hodgkin : 30%<br />
Immunophénotype B+ Haute malignité<br />
LNH diffus à grandes cellules : 30 à 40%<br />
LNH Burkitt :40%<br />
x 100 risque<br />
Localisation extra gg : cérébrales et digestives<br />
LNH des séreuses<br />
Incidence avec âge et stade tardif<br />
Mauvais pronostic<br />
Incidence depuis 10 ans