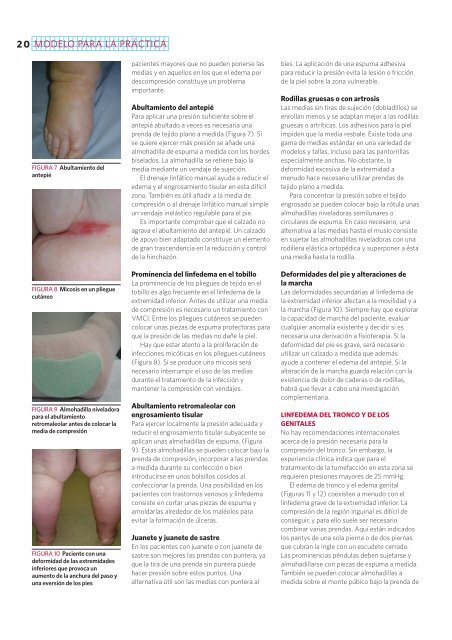
20 MODELO PARA LA PRÁCTICAFIGURA 7 Abultamiento delantepiéFIGURA 8 Micosis en un plieguecutáneoFIGURA 9 Almohadilla niveladorapara el abultamientoretromaleolar antes de colocar lamedia de compresiónFIGURA 10 Paciente con unadeformidad de las extremidadesinferiores que provoca unaumento de la anchura del paso yuna eversión de los piespacientes mayores que no pueden ponerse lasmedias y en aquellos en los que el edema pordescompresión constituye un problemaimportante.Abultamiento del antepiéPara aplicar una presión suficiente sobre elantepié abultado a veces es necesaria unaprenda de tejido plano a medida (Figura 7). Sise quiere ejercer más presión se añade unaalmohadilla de espuma a medida con los bordesbiselados. La almohadilla se retiene bajo lamedia mediante un vendaje de sujeción.El drenaje linfático manual ayuda a reducir eledema y el engrosamiento tisular en esta difícilzona. También es útil añadir a la media decompresión o al drenaje linfático manual simpleun vendaje inelástico regulable para el pie.Es importante comprobar que el calzado noagrava el abultamiento del antepié. Un calzadode apoyo bien adaptado constituye un elementode gran trascendencia en la reducción y controlde la hinchazón.Prominencia del linfedema en el tobilloLa prominencia de los pliegues de tejido en eltobillo es algo frecuente en el linfedema de laextremidad inferior. Antes de utilizar una mediade compresión es necesario un tratamiento conVMCI. Entre los pliegues cutáneos se puedencolocar unas piezas de espuma protectoras paraque la presión de las medias no dañe la piel.Hay que estar atento a la proliferación deinfecciones micóticas en los pliegues cutáneos(Figura 8). Si se produce una micosis seránecesario interrumpir el uso de las mediasdurante el tratamiento de la infección ymantener la compresión con vendajes.Abultamiento retromaleolar conengrosamiento tisularPara ejercer localmente la presión adecuada yreducir el engrosamiento tisular subyacente seaplican unas almohadillas de espuma. (Figura9). Estas almohadillas se pueden colocar bajo laprenda de compresión, incorporar a las prendasa medida durante su confección o bienintroducirse en unos bolsillos cosidos alconfeccionar la prenda. Una posibilidad en lospacientes con trastornos venosos y linfedemaconsiste en cortar unas piezas de espuma yamoldarlas alrededor de los maléolos paraevitar la formación de úlceras.Juanete y juanete de sastreEn los pacientes con juanete o con juanete desastre son mejores las prendas con puntera, yaque la tira de una prenda sin puntera puedehacer presión sobre estos puntos. Unaalternativa útil son las medias con puntera albies. La aplicación de una espuma adhesivapara reducir la presión evita la lesión o fricciónde la piel sobre la zona vulnerable.Rodillas gruesas o con artrosisLas medias sin tiras de sujeción (dobladillos) seenrollan menos y se adaptan mejor a las rodillasgruesas o artríticas. Los adhesivos para la pielimpiden que la media resbale. Existe toda unagama de medias estándar en una variedad demodelos y tallas, incluso para las pantorrillasespecialmente anchas. No obstante, ladeformidad excesiva de la extremidad amenudo hace necesario utilizar prendas detejido plano a medida.Para concentrar la presión sobre el tejidoengrosado se pueden colocar bajo la rótula unasalmohadillas niveladoras semilunares ocirculares de espuma. En caso necesario, unaalternativa a las medias hasta el muslo consisteen sujetar las almohadillas niveladoras con unarodillera elástica ortopédica y superponer a éstauna media hasta la rodilla.Deformidades del pie y alteraciones dela marchaLas deformidades secundarias al linfedema dela extremidad inferior afectan a la movilidad y ala marcha (Figura 10). Siempre hay que explorarla capacidad de marcha del paciente, evaluarcualquier anomalía existente y decidir si esnecesaria una derivación a fisioterapia. Si ladeformidad del pie es grave, será necesarioutilizar un calzado a medida que ademásayude a contener el edema del antepié. Si laalteración de la marcha guarda relación con laexistencia de dolor de caderas o de rodillas,habrá que llevar a cabo una investigacióncomplementaria.LINFEDEMA DEL TRONCO Y DE LOSGENITALESNo hay recomendaciones internacionalesacerca de la presión necesaria para lacompresión del tronco. Sin embargo, laexperiencia clínica indica que para eltratamiento de la tumefacción en esta zona serequieren presiones mayores de 25 mmHg.El edema de tronco y el edema genital(Figuras 11 y 12) coexisten a menudo con ellinfedema grave de la extremidad inferior. Lacompresión de la región inguinal es difícil deconseguir, y para ello suele ser necesariocombinar varias prendas. Aquí están indicadoslos pantys de una sola pierna o de dos piernasque cubran la ingle con un escudete cerrado.Las prominencias péndulas deben sujetarse yalmohadillarse con piezas de espuma a medida.También se pueden colocar almohadillas amedida sobre el monte púbico bajo la prenda de
FIGURA 11 Linfedema genitalposquirúrgico en una mujer© Földiklinik, Alemania.Reproducido con autorización.FIGURA 12 Varón con linfedemagenital y linfedema unilateral deextremidad inferior Para lahinchazón escrotal es adecuadoun suspensorio.© Földiklinik, Alemania.Reproducido con autorización.compresión. Entre las prendas de compresiónindicadas para los varones con edema deescroto se encuentran los suspensoriosescrotales. Una alternativa útil cuando no setolera una presión elevada son las mallas cortasde ciclismo.Existe un surtido cada vez mayor de prendasde compresión especiales para los pacientescon linfedema del tronco o de los genitales, o deambos.CONCLUSIÓNLas medias de compresión siguen cumpliendouna función importante en el tratamiento dellinfedema de la extremidad inferior. La toma demedidas para las medias debe llevarse a cabocuando el edema depresible es mínimo o nulo.La elección final de la prenda debe tener encuenta la amplia gama de factores del pacientey del linfedema que se han comentado en esteartículo.Se necesitan nuevos estudios que valoren laeficacia clínica y la rentabilidad económica delas prendas de compresión en diferentes gruposde pacientes. De este modo, lasrecomendaciones futuras se basarán eninvestigaciones empíricas y los médicosadquirirán unos conocimientos importantes.BIBLIOGRAFÍA1. Badger C, Seers K, Preston N, Mortimer P. Antibiotics/antiinflammatoriesfor reducing acute inflammatory episodes inlymphoedema of the limbs. Cochrane Database Syst Rev2004; 2: CD003143.2. Badger C, Preston N, Seers K, Mortimer P. Benzo-pyronesfor reducing and controlling lymphoedema of the limbs.Cochrane Database Syst Rev 2004; 2: CD003140.3. Badger C, Preston N, Seers K, Mortimer P. Physical therapiesfor reducing and controlling lymphoedema of the limbs.Cochrane Database Syst Rev 2004; 4: CD003141.4. Murphy MK, Black NA, Lamping DL, et al. Consensusdevelopment methods, and their use in clinical guidelinedevelopment. Health Technol Assess 1998; 2(3): i-iv, 1-88.5. <strong>International</strong> Society of Lymphology. The diagnosis andtreatment of peripheral lymphedema. Consensusdocument of the <strong>International</strong> Society of Lymphology.Lymphology 2003; 36(2): 84-91.6. Moffatt CJ, Morgan P, Doherty D. The LymphoedemaFramework: a consensus on lymphoedema bandaging. In:MODELO PARA LA PRÁCTICA 21European Wound Management Association (EWMA).Focus Document: Lymphoedema bandaging in practice.London: MEP Ltd, 2005: 5-9.7. Twycross R, Jenns K, Todd J (eds). Lymphoedema. Oxford:Radcliffe Medical Press, 2000.8. Royal College of Nursing. Clinical Practice Guidelines: themanagement of patients with venous leg ulcers. London:RCN Institute, 1998.9. British Lymphology Society. Chronic oedema population andneeds. Sevenoaks, Kent: BLS, 1999.10. Morgan PA, Moody M, Franks PJ, et al. Assessingcommunity nurses' level of knowledge of lymphoedema. Br JNurs 2005; 14(1): 8-13.11. Partsch H, Rabe E, Stemmer R. Compression Therapy of theExtremities. Paris: Editions Phlébologiques Francaises, 1999.12. Cameron J. Skin care for patients with chronic leg ulcers. JWound Care 1998; 7(9): 459-62.13. Barlow JH, Wright C, Sheasby J, et al. Self-managementapproaches for people with chronic conditions: a review.Patient Educ Couns 2002; 48(2): 177-87.14. Rockson SG. Lymphoedema after surgery for cancer: therole of patient support groups in patient therapy. HealthOutcomes 2002; 10(6): 345-47.15. Mortimer PS, Levick JR. Chronic peripheral oedema: thecritical role of the lymphatic system. Clin Med 2004; 4(5):448-53.16. Partsch H. Understanding the pathophysiological effects ofcompression. In: European Wound ManagementAssociation (EWMA). Position Document: Understandingcompression therapy. London: MEP Ltd, 2003: 2-4.17. Moffatt CJ, O'Hare L. Ankle pulses are not sufficient todetect impaired arterial circulation in patients with legulcers. J Wound Care 1995; 4(3): 134-38.18. Vowden P, Vowden K. Doppler assessment and ABPI:interpretation in the management of leg ulceration, 2001.www.worldwidewounds.com (accessed March 2006).19. Burns P, Gough S, Bradbury AW. Management of peripheralarterial disease in primary care. BMJ 2003; 326: 584-88.20. Marston W, Vowden K. Compression therapy: a guide tosafe practice. In: European Wound ManagementAssociation (EWMA). Position Document: Understandingcompression therapy. London: MEP Ltd, 2003: 11-17.21. Petrek JA, Lerner R. Lymphedema. In: Harris JR, LippmanME, Morrow M, Hellman S (eds). Diseases of the Breast.Philadelphia: Lippincott-Raven, 1996: 896-903.22. Deutsches Institut für Gütesicherung und KennzeichnungMedizinische Kompressionsstrümpfe RAL-GZ 387. Berlin:Beuth 2000. Available from: www.beuth.de.23. British Standards Institution. Specification for graduatedcompression hosiery. BS 6612:1985. London: BSI, 1985.Available from: www.cenorm.be/catweb.24. Földi M, Földi E, Kubik S (eds). Textbook of Lymphology forPhysicians and Lymphedema Therapists. San Francisco: Urbanand Fischer, 2003.25. Hulpmiddelenkompas. Therapeutische Elastische Kousen.Netherlands, Amstelveen: College voor Zorgverzekeringen,2002. Available at: www.lymfoedeem.nl (accessed March2006).26. Cullum NA, Nelson EA, Fletcher AW, Sheldon TA.Compression for venous leg ulcers. Cochrane Database SystRev 2001; 2: CD000265.OTRAS LECTURASBonham PA. Photo guide: determining the toe brachial pressure index. Nursing 2003; 33(9): 54-55.European Wound Management Association (EWMA). Position Document: Understanding compressiontherapy. London: MEP Ltd, 2003: 11-17.Földi M, Földi E, Kubik S (eds). Textbook of Lymphology for Physicians and Lymphedema Therapists. SanFrancisco: Urban and Fischer, 2003.Gardon-Mollard C, Ramelet A-A. Compression Therapy. Paris, France: Masson SA, 1999.Twycross R, Jenns K, Todd J (eds). Lymphoedema. Oxford: Radcliffe Medical Press, 2000.Vowden K, Vowden P. Doppler and ABPI or LOI in screening for arterial disease. <strong>Wounds</strong> UK 2006; 2(1): 13-16.Vowden P, Vowden K. Doppler assessment and ABPI: interpretation in the management of leg ulceration,2001. Available at: www.worldwidewounds.com (accessed March 2006).