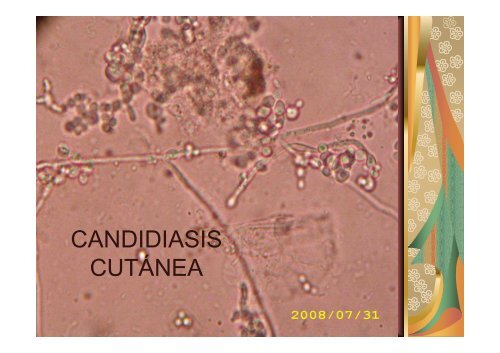
CANDIDIASIS CUTÃNEA
CANDIDIASIS CUTÃNEA
CANDIDIASIS CUTÃNEA
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
<strong>CANDIDIASIS</strong><br />
CUTÁNEA
DEFINICIÓN<br />
Es la infección causada por levaduras del género<br />
Candida, en especial Candida albicans, que afecta la<br />
piel, uñas, mucosas y el tracto gastrointestinal,<br />
raramente manifiesta una diseminación sistémica.<br />
NOMENCLATURA<br />
*Candidosis<br />
*Moniliasis (estadio imperfecto de ascomicetos, sin relación con el género Candida).
ETIOLOGÍA<br />
El género Candida es un grupo heterogéneo de levaduras, por carecer<br />
de reproducción sexuada se incluyen dentro de los hongos imperfectos,<br />
clase forma Blastomycetes; por lo tanto no producen ascosporas<br />
(esporas sexuadas), ni teliosporas (esporas de reposo que al germinar<br />
originan las ascosporas).<br />
La mayoría de especies de Candida son dimórficas, presentando<br />
blastosporas y seudomicelio o micelio verdadero.<br />
Cuando el hongo se comporta como patógeno lo más frecuente es que<br />
exista seudomicelio o, micelio verdadero y blastosporas. Si se trata de<br />
un saprobio, sólo hay blastosporas.
No existen levaduras patógenas por naturaleza. Las<br />
que están relacionadas con enfermedad en el hombre<br />
son incapaces de producir infección en individuos<br />
sanos, normales. Están en él como comensales.<br />
En ciertas circunstancias como inmunodepresión,<br />
catéteres permanentes, consumo de drogas endovenosas,<br />
etc., especies del género Candida pueden<br />
provocar enfermedades sistémicas o localizadas.<br />
Candida albicans es el agente causal responsable del<br />
85-90% de las infecciones superficiales o sistémicas<br />
por levaduras.<br />
En modo decreciente de patogenicidad se ordenan<br />
otras especies:<br />
C. albians, stellatoidea, tropicalis, parapsilosis, kefyr,<br />
guilliermondii y krusei.
PATOGENIA<br />
Candida albicans es un germen saprofito y existe en todas las especies<br />
de primates en las que se ha investigado, también se la encontró en<br />
animales domésticos, en la mayoría de los mamíferos salvajes<br />
(excluyendo el elefante, la jirafa, el hipopótamo y el visón), en los pájaros;<br />
está ausente en los anfibios.<br />
Se lo aísla en el 40% en la orofaringe de individuos normales, y en el<br />
70% en el colon. La existencia de C. albicans en el tubo digestivo<br />
posiblemente esté relacionada con la alimentación, siendo las frutas<br />
frescas, dulces y alimentos fermentados los que favorecen su presencia.<br />
El desarrollo de la enfermedad por Candida depende de la interacción de<br />
ciertos factores:<br />
*Factores predisponentes para la infección.<br />
*Patogenicidad intrínseca del microorganismo.<br />
*Mecanismos de defensa del huesped.
FACTORES PREDISPONENTES PARA LAS<br />
INFECCIONES CANDIDIÁSICAS:<br />
FACTORES MECÁNICOS: quemaduras, abrasiones,<br />
oclusión local, humedad y maceración, uso de<br />
prótesis dentales, vestimentas ajustadas de material<br />
sintético, obesidad.<br />
FACTORES NUTRICIONALES: hipovitaminosis (B1-<br />
B2 y A), deficiencia de hierro, desnutrición.<br />
ALTERACIONES FISIOLÓFICAS: edades extremas,<br />
embarazo, menstruación.<br />
ENFERMEDADES SISTÉMICAS: S°de Down,<br />
Acrodermatitis enteropática, Diabetes mellitus, otras<br />
endocrinopatías, uremia, cáncer, inmunodeficiencias<br />
intrínsecas, SIDA.<br />
IATROGENIAS: catéteres, consumo de drogas e.v.,<br />
radioterapia, quimioterapia, glucocorticoides, Atb de<br />
amplio espectro, anticonceptivos, colchicina y<br />
fenilbutazona.
PATOGENICIDAD INTRÍNSECA DEL<br />
MICROORGANISMO:<br />
La inoculación experimental de las distintas especies<br />
de Candida ha mostrado diferencias en la virulencia<br />
entre estos microorganismos, en su capacidad de<br />
invadir el estrato córneo y producir inflamación.<br />
Los factores implicados incluyen la adherencia y<br />
ulterior invasión a los queratinocitos, mediante la<br />
elaboración de enzimas queratolíticas, proteolíticas y<br />
fosfolipasas, específicas de cada cepa.<br />
Entre los factores de virulencia cabe destacar las<br />
enzimas hidrolíticas aspartil proteinasas segregadas<br />
(sap); las isoenzimas Sap 1-3 son cruciales para la<br />
infección superficial, las Sap 4-6 serían importantes<br />
en la candidiasis invasiva.
MECANISMOS DE DEFENSA DEL<br />
HUESPED<br />
A- No inmunes:<br />
1- La interacción con otros miembros de la flora microbiana.<br />
2- La integridad funcional del estrato córneo.<br />
3- El proceso de descamación debido a la proliferación<br />
epidérmica inducida por la inflamación.<br />
4- Opsonización y fagocitosis.<br />
5- Otros factores séricos.<br />
B- Inmunes:<br />
1- Inmunidad mediada por células.<br />
2- Inmunidad humoral.
MANIFESTACIONES CLÍNICAS<br />
<strong>CANDIDIASIS</strong> ORAL<br />
La candidiasis oral es un cuadro producido por un<br />
comensal oral común, que se convierte en patógeno<br />
cuando se alteran las defensas del huésped. Los<br />
factores que alteran la ecología local, favorecen el<br />
sobrecrecimiento de las levaduras.<br />
En individuos normales el estado de portador llega<br />
hasta el 40%, con una prevalencia levemente mayor<br />
en las mujeres y en los fumadores.<br />
Se describen diversas formas clínicas de candidiasis<br />
oral, las que pueden ser sintomáticas o no; los<br />
pacientes con compromiso amplio suelen sufrir dolor,<br />
hipersensibilidad que se agrava con alimentos<br />
condimentados y calientes y disfagia cuando hay<br />
compromiso de la faringe.
FORMAS CLÍNICAS DE <strong>CANDIDIASIS</strong> ORAL:<br />
A-Candidiasis seudomembranosa aguda o “muguet”
:<br />
B-Candidiasis eritematosa
C- Candidiasis atrófica crónica:<br />
(estomatitis por prótesis dental)
D- Queilitis angular (pérleche),<br />
Queilosis por Candida:
E-Candidiasis hiperplásica crónica o leucoplasia<br />
candidiásica:
E.Glositis mediana romboidal.
F. Lengua negra pilosa:
Candidiasis oral y SIDA<br />
La candidiasis oral es la infección micótica más observada en<br />
pacientes HIV +.<br />
La enfermedad se presenta en el 50% de los pacientes HIV + y<br />
en el 90% de los pacientes con SIDA.<br />
Candida albicans es la especie más frecuentemente aislada; las<br />
especies no albicans se encuentran en pacientes con SIDA y<br />
recuentos CD4 muy bajos ( inferiores a 100/uL).<br />
La candidiasis esofágica es una enfermedad determinante de<br />
SIDA, se produce cuando los LT CD4 tienen valores inferiores a<br />
100/uL.<br />
En el compromiso de las defensas en estos pacientes participa,<br />
además, la disminución de la Ig A secretoria de la saliva, que<br />
normalmente previene la adherencia de los uo. a los tejidos.<br />
La candidiasis bucofaríngea con frecuencia es asintomática.<br />
Los pacientes pueden quejarse de dolor o ardor bucal,<br />
hiperensibilidad con condimentos de alimentos, alteraciones del<br />
gusto. También odinofagia y ardor retroesternal.<br />
Se manifiesta en 4 formas clínicas: eritematosa,<br />
seudomembranosa, hiperplásica y queilitis angular.
TRATAMIENTO<br />
Se deben tener en cuenta, en primer lugar, los factores<br />
predisponentes para el desarrollo de la micosis.<br />
<strong>CANDIDIASIS</strong> ORAL<br />
A- NO COMPLICADA<br />
ANTIMICÓTICOS TÓPICOS:<br />
NISTATINA en suspensión 400000–600000 UI, 4v/d<br />
durante 7 a 10 días. En comprimidos<br />
orales de 500000 UI, 1 comp 4v/d.<br />
Lactantes 2ml 4v/d, prematuros y RN<br />
1ml 4v/d.<br />
MICONAZOL en gel, uso oral 4v/d.<br />
VIOLETA DE GENCIANA 0,1al 0,5% diluido en<br />
agua. Tiene el inconveniente de la coloración.<br />
CLORHEXIDINA solución, para enjuagues bucales.<br />
DESINFECCIÓN DE PRÓTESIS
B- RECIDIVAS:<br />
Se utilizan medicamentos por vía sistémica.<br />
KETOCONAZOL: 200 mg/d x 1 – 2 semanas.<br />
En inmunocomprometidos 400 mg/d x 1-2 sem.<br />
Cuando no responde, se considera la posibilidad<br />
de que la levadura sea C. tropicalis o parapsilosis,<br />
ambas resistentes a este fármaco.<br />
El ketoconazol es hepatotóxico.<br />
FLUCONAZOL: 50-100 mg/d x 1 semana.<br />
150 mg/semana x 3 semanas.<br />
En inmunocomprometidos con candidiasis oral<br />
recidivante, asociado a esofagitis, es el fármaco de<br />
elección; dosis de ataque 150mg/día y 50mg/día<br />
dosis de mantenimiento.<br />
ITRACONAZOL: 100 mg/d x 3 semanas.<br />
200 mg/día x 3 semanas en SIDA<br />
ANFOTERICINA B comp de 10 mg. En casos de resistencia<br />
al fluconazol y al itraconazol.
C- TRATAMIENTO PROFILÁCTICO:<br />
En inmunocomprometidos.<br />
KETOCONAZOL o FLUCONAZOL 2 veces/sem.<br />
No se recomienda la profilaxis sistémica diaria<br />
para prevenir resistencia a medicamentos o<br />
interacción potencial con otros fármacos.
El uso de imidazólicos orales requiere análisis de<br />
laboratorio previos al inicio del tratamiento:<br />
hemograma completo, hepatograma, lipidograma, ya<br />
que estas drogas se metabolizan en el hígado.<br />
Se deben realizar controles durante el tratamiento.
Enseguida regreso!!
HALLAZGOS DE LABORATORIO:<br />
El diagnóstico clínico de candidiasis debe confirmarse<br />
mediante pruebas de laboratorio para identificar la<br />
especie de levadura involucrada.<br />
Para probar en forma definitiva la infección se<br />
necesita:<br />
1- Evaluación clínica del paciente.<br />
2- Examen microscópico directo (en fresco).<br />
3- Cultivo en agar Sabouraud.
4- Suspensión de las levaduras en suero humano,<br />
incubándolo a 37°C y observándolo al microscopio<br />
óptico, cada media hora:<br />
a- Si aparece “filamentación” es decir la formación de<br />
“tubos germinativos”, es diagnóstico de Candida<br />
albicans.<br />
b- Si no se forma el tubo germinativo se informa: “Se<br />
aisla una levadura diferente de Candida albicans”.
5- Pruebas bioquímicas para identificar la especie:<br />
a- Existen medios cromogénicos comerciales de<br />
“aproximación cualitativa”.<br />
b- Existen medios comerciales que certifican el<br />
aislamiento de una determinada especie de Candida,<br />
se denominan “API”.<br />
c- Existen pruebas bioquímicas “no comerciales” que<br />
prepara el micólogo, que estudian fermentación,<br />
asimilación de azúcares; los resultados se comparan<br />
con tablas estándar.
LA TOMA DEL MATERIAL PARA ESTUDIO EN EL<br />
LABORATORIO:<br />
La técnica para la toma del material del paciente varía<br />
según la forma clínica:<br />
En las candidiasis cutaneomucosas se utiliza un<br />
hisopo estéril, frotando con él la superficie de la<br />
lesión; si se trata de una vaginitis, introduciéndolo<br />
hasta llegar al cuello uterino.<br />
El hisopo debe llevarse al laboratorio lo antes posible<br />
para evitar su desecación, aunque la C. albicans es<br />
viable por lo menos 24 hs en un hisopo estéril.<br />
Si la muestra no se toma en el laboratorio es<br />
aconsejable utiliar hisopos que lleven en el envase un<br />
medio gelatinoso o líquido.<br />
Es preferible utilizar dos hisopos, uno para el cultivo y<br />
el otro para hacer frotis y tinciones.
En las lesiones cutáneas que muestran un borde<br />
escamoso desprendido, se puede realizar la toma del<br />
material raspando con un portaobjetos o bisturí<br />
estéril, de manera que las escamas caigan sobre otro<br />
porta, situado debajo; también se recomienda el uso<br />
de cintas adhesivas.<br />
En las lesiones ungueales se raspa con la punta de<br />
un bisturí en la profundidad del surco periungueal, en<br />
los casos de paroniquia, o debajo de la lámina<br />
ungueal en la onicolisis; en las distrofias totales se<br />
realiza en la superficie de la uña.<br />
En candidiasis sistémicas con lesiones dérmicas, el<br />
diagnóstico se etablece mediante el examen<br />
histopatológico y el cultivo de muestras de biopsias.<br />
Los cultivos de sangre suelen ser negativos. Los<br />
líquidos orgánicos (orina y LCR) deben ser<br />
centrifugados previamente para obtener el sedimento.
Los raspados, el sedimento de líquidos orgánicos, los<br />
tejidos de biopsia, deben ser rápidamente sembrados<br />
en agar dextrosa Sabouraud, con antibióticos<br />
antibacterianos (cloranfenicol, gentamicina,<br />
estreptomicina), para evitar el crecimiento de bacterias.<br />
Los cultivos se incuban a temperatura ambiente (25-<br />
27°C) y se examinan con periodicidad en busca de<br />
levaduras.<br />
Los cultivos se descartan después de 4 semanas.<br />
Todas las colonias deben ser subcultivadas para<br />
identificar la cepa pura, con caracteres morfológicos y<br />
bioquímicos que permitan su especificación.
DIAGNÓSTICO DIFERENCIAL:<br />
*Intertrigo candidiásico: tiñas, eczemas, dermatitis seborreica,<br />
intertrigo psoriático, eritrasma, intertrigo bacteriano,<br />
glucagonoma, Enf de Darier flexural.<br />
*Paroniquia candidiásica: paroniquia bacteriana, S°de Reiter,<br />
acrodermatitis enteropática, acroqueratosis paraneoplásica de<br />
Bazex, tratamiento con retinoides.<br />
*Candidiasis oral: mucositis por quimioterápicos, infecciones<br />
herpéticas, eritema multiforme, pénfigo, liquen plano,<br />
leucoplasia, sífilis secundaria, etc.<br />
*Candidiasis mucocutánea crónica: tiñas, piodermitis<br />
bacteriana, acrodermatitis enteropática, halogenodermias,<br />
estados de nmunodeficiencia.<br />
*Candidiasis sistémicas (lesiones cutáneas): foliculitis por<br />
pityrosporum, sepsis bacteriana a G-, Sf, meningococo,<br />
infecciones fúngicas diseminadas (mucormicosis, aspergilosis).<br />
Las lesiones cutáneas necróticas diferenciarlas de ectima por<br />
pseudomonas, criptococosis, esporotricosis.
Muchas gracias!!