Neurociencia. Telencefalo.pdf - VeoApuntes.com
Neurociencia. Telencefalo.pdf - VeoApuntes.com
Neurociencia. Telencefalo.pdf - VeoApuntes.com
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
Alberto Gómez Esteban<br />
<strong>Neurociencia</strong><br />
Telencéfalo<br />
Alberto Gómez Esteban<br />
Universidad CEU San Pablo<br />
1
Alberto Gómez Esteban<br />
TELENCÉFALO<br />
2
Alberto Gómez Esteban<br />
Neuroanatomía<br />
Índice de contenidos<br />
Tema 14. Introducción al telencéfalo______________________________4<br />
Tema 15. Anatomía de la somestesia____________________________23<br />
Tema 16. Anatomía del sistema visual___________________________55<br />
Tema 17. Anatomía del sistema auditivo__________________________74<br />
Tema 18. Sentidos químicos. Rinencéfalo________________________96<br />
Tema 19. Sistemas motores corticales__________________________109<br />
Tema 20. Núcleos basales___________________________________131<br />
Tema 21. Cortezas asociativas. Anatomía del lenguaje_____________148<br />
Tema 22. Anatomía de la memoria_____________________________170<br />
Tema 23. Anatomía del sueño_________________________________183<br />
3
Alberto Gómez Esteban<br />
Tema 14. Introducción al telencéfalo<br />
Introducción<br />
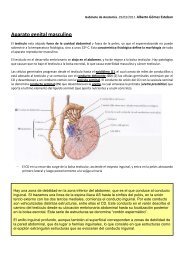
El telencéfalo o CEREBRO es la parte más extensa del encéfalo humano, constituyendo el<br />
85% de su peso aproximadamente.<br />
Es el culmen de la evolución y del sistema nervioso y en él quedan representadas<br />
todas las funciones del organismo.<br />
Los diversos impulsos sensitivos se limitan a ciertas áreas cerebrales, mientras que las<br />
funciones motoras quedan relegadas a otras regiones, y se ven moduladas por los<br />
ganglios basales.<br />
El telencéfalo contiene circuitos que interrelacionan regiones específicas (p.e. función<br />
motora o visual) con otras regiones que llamamos ÁREAS ASOCIATIVAS, lo que permite<br />
que todas las funciones cerebrales queden mutuamente relacionadas.<br />
Anatomía regional<br />
El telencéfalo consta de dos grandes HEMISFERIOS CEREBRALES separados entre sí<br />
por una profunda fisura longitudinal cerebral (interhemisférica).<br />
Cada hemisferio tiene una superficie externa que denominamos CORTEZA CEREBRAL,<br />
<strong>com</strong>puesta por varias capas celulares.<br />
En esta corteza se forman unas elevaciones que llamamos CIRCUNVOLUCIONES o<br />
GIROS, que quedan separadas entre sí por SURCOS.<br />
Bajo la corteza tenemos una gran cantidad de SUSTANCIA BLANCA SUBCORTICAL.<br />
Además de la sustancia blanca hay agregados de materia gris que forman dos estructuras<br />
importantes del cerebro:<br />
GANGLIOS BASALES<br />
AMÍGDALA CEREBRAL<br />
Aunque no forman parte estructuralmente del mismo, hay dos núcleos que ya hemos<br />
estudiado que se relacionan de forma muy importante con el telencéfalo:<br />
NÚCLEO SUBTALÁMICO (diencéfalo)<br />
SUBSTANCIA NEGRA (mesencéfalo)<br />
Estos núcleos se conectan de forma importante para relacionarse con los ganglios<br />
basales.<br />
4
Alberto Gómez Esteban<br />
La información que entra o sale de la corteza cerebral debe atravesar la sustancia blanca<br />
subcortical. Las fibras se disponen en dos tipos de estructura:<br />
• HACES DE ASOCIACION, los cuales conectan circunvoluciones del MISMO<br />
HEMISFERIO.<br />
• HACES COMISURALES, que unen ambos hemisferios entre sí.<br />
El haz <strong>com</strong>isural más importante es el CUERPO CALLOSO.<br />
• CAPSULA INTERNA, que contiene axones que entran o salen de los hemisferios<br />
cerebrales.<br />
Lóbulos de la corteza cerebral<br />
El cerebro tiene 6 lóbulos, delimitados cada uno de ellos por los principales surcos,<br />
aunque no todos serán visibles superficialmente:<br />
Superficie lateral<br />
• LÓBULO FRONTAL<br />
Se separa del lóbulo parietal gracias al SURCO CENTRAL (de Rolando)<br />
• LÓBULO PARIETAL<br />
Se separa del lóbulo temporal gracias al SURCO LATERAL (de Silvio)<br />
• LÓBULO TEMPORAL<br />
• LÓBULO OCCIPITAL<br />
Se separa de los otros dos lóbulos gracias al SURCO PARIETOOCIPITAL.<br />
La separación del lóbulo occipital en la cara lateral no es tan clara <strong>com</strong>o las otras, y se<br />
realiza trazando una línea imaginaria siguiendo la terminación del surco parietoccipital<br />
con la incisura preoccipital.<br />
Profundamente al SURCO LATERAL existe una región plegada de la corteza que se<br />
denomina ÍNSULA, que no es visible superficialmente.<br />
5
Alberto Gómez Esteban<br />
Superficie medial<br />
En la superficie medial del hemisferio observaremos de nuevo los 4 lóbulos que veíamos<br />
lateralmente y otro más, que será el LÓBULO LÍMBICO.<br />
El LÓBULO LÍMBICO está separado de los demás por una serie de surcos:<br />
SURCO CINGULAR<br />
SURCO COLATERAL<br />
SURCO PARIETOOCIPITAL<br />
6
Alberto Gómez Esteban<br />
Lóbulos cerebrales<br />
Visión lateral<br />
Visión medial<br />
7
Alberto Gómez Esteban<br />
Estructura histológica<br />
La corteza cerebral forma la superficie externa del hemisferio, y consta de una capa de<br />
varios milímetros de espesor <strong>com</strong>puesta por somas, arborizaciones dendríticas y sinapsis.<br />
El anatomista sueco Brodmann realizó a principios del siglo XX un mapa<br />
citoarquitectónico de la corteza basándose en sus características regionales.<br />
Aunque muchas áreas de Brodmann fueron funcionalmente reemplazadas, se vio que en<br />
muchas otras existía una clara correspondencia entre la citoarquitectura y la función, por lo<br />
que aun conservan su denominación original.<br />
Las partes filogenéticamente más antiguas de la corteza son conocidas de dos formas:<br />
• PALEOCORTEX<br />
• ARQUICORTEX<br />
Estas áreas presentan una citoarquitectura primitiva con 3 capas (arquicorteza).<br />
La mayoría de la corteza es mucho más reciente evolutivamente y se la conoce <strong>com</strong>o<br />
NEORCÓRTEX, el cual generalmente está formado por 6 capas:<br />
1. Capa molecular (I). Contiene fundamentalmente axones paralelos a la corteza.<br />
2. Capa granular externa (II). Contiene fundamentalmente dos tipos celulares<br />
Células granulares, pequeñas<br />
Células piramidales, algo más grandes<br />
3. Capa piramidal externa (III). Contiene sobre todo neuronas piramidales de<br />
tamaño pequeño a medio<br />
4. Capa granular interna (IV). Contiene neuronas de los siguientes tipos:<br />
Neuronas estrelladas<br />
Neuronas lisas (sin espinas)<br />
Neuronas estrelladas espinosas (neuronas granulares)<br />
5. Capa piramidal interna (V). Está formada por neuronas piramidales de tamaño<br />
medio o grande.<br />
6. Capa multiforme (VI). Contiene neuronas de todo tipo, entre ellas:<br />
Neuronas piramidales<br />
Neuronas fusiformes<br />
8
Alberto Gómez Esteban<br />
Además de estas capas hay plexos de recorrido horizontal en las capas IV y V:<br />
• BANDA DE BAILLANGER EXTERNA. Correspondiente a la capa IV<br />
• BANDA DE BAILLANGER INTERNA. Correspondiente a la capa V<br />
Imágenes de la histología cortical<br />
9
Alberto Gómez Esteban<br />
Sustancia blanca cerebral<br />
Toda la información que entra o sale de la corteza, o que conecta una corteza con otra,<br />
debe atravesar la sustancia blanca subcortical.<br />
El grueso de la sustancia blanca está formado por estos tipos de fibras:<br />
Fibras de asociación<br />
Fibras <strong>com</strong>isurales<br />
Fibras de proyección<br />
1. Fibras de asociación<br />
Las FIBRAS DE ASOCIACIÓN conectan diferentes áreas corticales del mismo<br />
hemisferio.<br />
Pueden ser de dos tipos:<br />
• FIBRAS DE ASOCIACIÓN CORTAS, que ponen en contacto cortezas de<br />
circunvoluciones adyacentes<br />
• FIBRAS DE ASOCIACIÓN LARGAS, que se extienden entre áreas corticales<br />
alejadas.<br />
Hay varios ejemplos de estas fibras largas:<br />
CÍNGULO, que se localiza profundo a la circunvolución cingular<br />
Se proyecta hacia la circunvolución parahipocámpica.<br />
FASCÍCULO LONGITUDINAL INFERIOR, son conexiones entre el lóbulo<br />
temporal y el lóbulo occipital<br />
FASCÍCULO UNCINADO, que consiste en conexiones entre el lóbulo frontal y el<br />
temporal.<br />
FASCÍCULO LONGITUDINAL SUPERIOR, que consiste en conexiones entre la<br />
corteza frontal, parietal y occipital<br />
FASCÍCULO ARQUEADO, que une los lóbulos frontal y temporal<br />
FASCÍCULO FRONTOOCIPITAL INFERIOR, que une los lóbulos frontal y<br />
occipital<br />
CLAUSTRO, es una fina capa de somas que queda emparedada entre dos<br />
haces de asociación:<br />
CÁPSULA EXTERNA. Entre claustro y putamen<br />
CÁPSULA INTERNA. Entre claustro e ínsula<br />
10
Alberto Gómez Esteban<br />
Imágenes de las fibras de asociación<br />
11
Alberto Gómez Esteban<br />
2. Fibras <strong>com</strong>isurales<br />
Generalmente las fibras <strong>com</strong>isurales interconectan estructuras homólogas a ambos<br />
lados del neuroeje.<br />
El mayor elemento formado por estas fibras es el CUERPO CALLOSO.<br />
Este enorme haz se localiza posterior al diencéfalo y forma gran parte del techo de los<br />
ventrículos laterales.<br />
Desde su zona más anterior a la más posterior consta de tres partes:<br />
• PICO<br />
• RODILLA<br />
• CUERPO (TRONCO)<br />
• ESPLENIO<br />
El cuerpo calloso a su vez será el lugar de cruce de multitud de fascículos:<br />
FÓRCEPS MENOR (FRONTAL). Son fibras que atraviesan la rodilla para conectar<br />
ambos lóbulos frontales.<br />
FÓRCEPS MAYOR (OCCIPITAL). Está formado por fibras desde el esplenio que<br />
conectan ambos lóbulos occipitales<br />
TAPETUM, que también son fibras que cruzan el esplenio<br />
Hay otros haces <strong>com</strong>isurales que son más pequeños:<br />
COMISURA ANTERIOR, que conecta varias regiones de los lóbulos frontales y<br />
temporales. Cruza inferior al pico del cuerpo calloso.<br />
COMISURA HIPOCAMPAL, que se origina en el hipocampo y cruza el cuerpo<br />
calloso anterior al esplenio.<br />
Hay otros dos <strong>com</strong>ponentes que son caudales del diencéfalo:<br />
COMISURA POSTERIOR<br />
COMISURA HABENULAR<br />
12
Alberto Gómez Esteban<br />
Imágenes de las fibras <strong>com</strong>isurales<br />
13
Alberto Gómez Esteban<br />
3. Fibras de proyección<br />
Dentro de las fibras de proyección de los hemisferios o CÁPSULA INTERNA se incluyen<br />
dos tipos de axones:<br />
Axones que se originan fuera del telencéfalo y proyectan hacia la corteza (fibras<br />
corticales aferentes)<br />
Axones que se originan en la corteza y proyectan hacia fuera del telencéfalo (fibras<br />
corticales eferentes)<br />
Las fibras de proyección se agrupan en un haz grande y <strong>com</strong>pacto denominado<br />
CÁPSULA INTERNA que posee gran relación estructural con el diencéfalo y ganglios<br />
basales.<br />
Se divide en tres partes:<br />
• BRAZO ANTERIOR, se insinúa entre la cabeza del núcleo caudado y el núcleo<br />
lenticular (ambos pertenecientes a los ganglios basales).<br />
Contiene las RADIACIONES TALÁMICAS ANTERIORES que son de dos tipos:<br />
Fibras talamocorticales<br />
Fibras corticotalámicas<br />
También atraviesan esta estructura las FIBRAS FRONTOPONTINAS<br />
• BRAZO POSTERIOR, que se encuentra entre el tálamo (diencéfalo) y el núcleo<br />
lenticular (ganglios basales).<br />
Es más grande y <strong>com</strong>plejo y se divide en varias porciones:<br />
PORCIÓN TALAMOLENTICULAR (entre tálamo y núcleo lenticular).<br />
Contiene varios tipos de fibras:<br />
FIBRAS CORTICOESPINALES<br />
RADIACIONES TALÁMICAS CENTRALES (talamocorticales y<br />
corticotalámicas)<br />
PORCIÓN SUBLENTICULAR (fibras anteriores al núcleo lenticular).<br />
A través de esta porción viajan las RADIACIONES AUDITIVAS<br />
(geniculotemporales)<br />
14
Alberto Gómez Esteban<br />
PORCIÓN RETROLENTICULAR (fibras posteriores al núcleo lenticular)<br />
Contiene las RADIACIONES ÓPTICAS (geniculocalcarinas)<br />
En ocasiones estas tres porciones se consideran, no <strong>com</strong>o formando parte del brazo<br />
posterior, sino <strong>com</strong>o estructuras equivalentes de la cápsula interna.<br />
• RODILLA, que se sitúa en la intersección entre los dos brazos a nivel del agujero<br />
interventricular.<br />
Está integrada por las FIBRAS CORTICONUCLEARES que se originan en la<br />
corteza motora primaria y <strong>com</strong>o recordamos proporcionan fibras a varios núcleos<br />
motores voluntarios del tronco del encéfalo.<br />
Las fibras de la cápsula interna cuando rebasan el núcleo caudado y el putamen se<br />
abren en abanico en la sustancia blanca de los hemisferios formando la CORONA<br />
RADIADA.<br />
15
Alberto Gómez Esteban<br />
Ganglios basales<br />
Los ganglios basales son núcleos del sistema nervioso central que se relacionan<br />
fundamentalmente con el movimiento.<br />
Su clasificación se centra en sus aspectos funcionales y es la siguiente:<br />
• NÚCLEOS BASALES DORSALES. Son dos<br />
Núcleo caudado<br />
Núcleo lenticular<br />
• NÚCLEO ESTRIADO VENTRAL, formado por:<br />
Núcleo accumbens<br />
Tubérculo olfatorio adyacente<br />
• NÚCLEO PÁLIDO VENTRAL, formado por SUSTANCIA INNOMINADA (núcleo<br />
basal de Meynert).<br />
16
Alberto Gómez Esteban<br />
Hay dos núcleos que aunque no son <strong>com</strong>ponentes de los ganglios basales si se<br />
relacionan de forma muy importante con ellos:<br />
NÚCLEO SUBTALÁMICO<br />
SUSTANCIA NEGRA<br />
Estos núcleos se relacionan funcionalmente con el movimiento, y su lesión conlleva<br />
efectos motores <strong>com</strong>o movimientos involuntarios característicos.<br />
Existe un tema específico más adelante relacionado con los ganglios basales, así que no<br />
nos detendremos más en estas estructuras.<br />
17
Alberto Gómez Esteban<br />
Imágenes generales del telencéfalo<br />
Visión general de los hemisferios medial y lateralmente<br />
18
Alberto Gómez Esteban<br />
19
Alberto Gómez Esteban<br />
Cortes de hemisferios a distintos niveles<br />
Localización de la ínsula<br />
20
Alberto Gómez Esteban<br />
Divisiones funcionales de la corteza<br />
Estas divisiones las veremos en temas siguientes de forma detallada<br />
21
Alberto Gómez Esteban<br />
22
Alberto Gómez Esteban<br />
Tema 15. Anatomía de la somestesia<br />
Introducción<br />
El sistema somatosensorial transmite o analiza la información táctil que proviene tanto<br />
del interior <strong>com</strong>o del exterior de la cabeza y el cuerpo.<br />
El resultado de estos procesos permite apreciar la SENSIBILIDAD EXTEROCEPTIVA<br />
(somática general) que puede clasificarse en una serie de submodalidades:<br />
• Tacto discriminatorio (epicrítico)<br />
• Vibración<br />
• Propiocepción (sensibilidad postural)<br />
• Tacto grosero (protopático)<br />
• Sensibilidad térmica<br />
Frío<br />
Calor<br />
• Nocicepción (dolor)<br />
Estos estímulos además cuentan con atributos <strong>com</strong>o la localización, duración, o<br />
intensidad del estímulo.<br />
La SENSIBILIDAD INTEROCEPTIVA en cambio procede de los órganos internos.<br />
Sensibilidad exteroceptiva<br />
Estos temas de introducción vienen mucho más detallados en la unidad 3.<br />
Como hemos dicho tiene una serie de submodalidades:<br />
‣ Sensibilidad táctil. Tacto, presión y vibración (palestesia)<br />
‣ Sensibilidad propioceptiva. Posición y movimiento (cinestesia)<br />
‣ Sensibilidad térmica. Frío o calor<br />
23
Alberto Gómez Esteban<br />
Sistema de la columna posterior-lemnisco medial<br />
Esta vía participa en la percepción y asociación de los estímulos mecánicos, lo que permite<br />
distinguir varias modalidades de tacto:<br />
Detalles de la forma de un objeto<br />
Texturas<br />
Reconocer figuras tridimensionales (estereognosia)<br />
Detectar el movimiento<br />
Esta vía también contiene axones que transportan información no táctil:<br />
Propiocepción consciente<br />
Movimiento de los miembros en el espacio (cinestesia)<br />
Las fibras de este sistema tienen alta velocidad de conducción y pocos relevos<br />
sinápticos para procesar la señal.<br />
Además esta vía sigue una SOMATOTOPÍA precisa (es decir, las fibras están ordenadas<br />
según su procedencia).<br />
Este sistema sigue procesos de INHIBICIÓN LATERAL, es decir, una neurona activada<br />
inhibe las neuronas a su alrededor. Esto resulta esencial para discriminar táctilmente<br />
entre dos puntos.<br />
Receptores periféricos<br />
Los mecanorreceptores de este sistema son los siguientes:<br />
24
Alberto Gómez Esteban<br />
Los propioceptores los encontramos en músculos, tendones y cápsulas articulares, y son<br />
los siguientes:<br />
El mayor detalle lo encontraremos en la unidad 3.<br />
La precisión con la que se percibe un estimulo táctil depende de estos factores:<br />
‣ Densidad de receptores (↑ densidad = ↑ precisión)<br />
‣ Tamaño de sus campos receptores (↑ pequeño = ↑ precisión)<br />
Hay zonas <strong>com</strong>o la piel de la palma de las manos y en la región peribucal con una<br />
sensibilidad muy fina y precisa debido a que en estas zonas los campos receptores<br />
además son muy pequeños, por lo que cada receptor inerva una zona extremadamente<br />
pequeña.<br />
Hay otras zonas <strong>com</strong>o la espalda que tienen una densidad mucho menor, lo que permite<br />
una localización del estimulo táctil mucho más imprecisa.<br />
Los campos receptores son mucho más grandes, permitiendo una discriminación muy<br />
limitada.<br />
Las fibras sensitivas primarias se dividen en dos grupos:<br />
• Fibras grandes<br />
Entran mediales a la médula (por la raíz posterior)<br />
Conducen el impulso de forma rápida<br />
Son de los siguientes tipos: Ia, Ib y II<br />
Conducen los siguientes tipos de sensibilidad:<br />
‣ Tacto discriminatorio<br />
‣ Propiocepción<br />
‣ Vibración<br />
25
Alberto Gómez Esteban<br />
Las fibras pequeñas las trataremos a continuación, debido a que este sistema solo viene<br />
mediado por fibras gruesas.<br />
Columnas posteriores en la médula espinal<br />
Cuando estas fibras que hemos detallado penetran en la médula pueden ocurrir dos cosas:<br />
Hay un grupo que termina en las neuronas de segundo orden de la sustancia<br />
gris a ese nivel de entrada, así <strong>com</strong>o en los niveles inmediatamente superiores e<br />
inferiores.<br />
Estas ramas participan en diferentes reflejos medulares y en proyecciones<br />
ascendentes <strong>com</strong>o las FIBRAS POSTSINÁPTICAS DE LAS COLUMNAS<br />
POSTERIORES.<br />
El grupo más grande forma las COLUMNAS POSTERIORES, que se sitúan<br />
dorsales en la médula espinal y están <strong>com</strong>puestas por dos fascículos:<br />
• FASCÍCULO GRÁCIL (de GOLL), más medial<br />
• FASCÍCULO CUNEIFORME (de BURDACH), más lateral<br />
Dentro de las COLUMNAS POSTERIORES las fibras de los distintos dermatomas siguen<br />
una organización topográfica.<br />
‣ Las fibras de los niveles sacros son más mediales<br />
‣ Las fibras de los niveles ascendentes (HASTA T6) son más laterales<br />
Estas fibras forman el FASCÍCULO GRÁCIL o de GOLL<br />
Las fibras torácicas por encima de T6 y las cervicales forman el FASCÍCULO<br />
CUNEIFORME o de BURDACH. Se ordenan de un modo muy similar.<br />
‣ El FASCÍCULO GRÁCIL es más medial<br />
‣ El FASCÍCULO CUNEIFORME es más lateral<br />
*Clínica*<br />
La lesión de las columnas posteriores (por ejemplo en el SÍNDROME DE BROWN-<br />
SÉQUARD) causa una reducción o pérdida de la sensibilidad homolateral del nivel<br />
de la lesión hacia abajo.<br />
La sensibilidad perdida es táctil fina, vibratoria y propioceptiva consciente.<br />
26
Alberto Gómez Esteban<br />
Núcleos de las columnas posteriores<br />
Los núcleos de las columnas posteriores son dos y se localizan en el tronco del encéfalo:<br />
• NÚCLEO GRACIL<br />
• NÚCLEO CUNEIFORME<br />
Los encontramos en el bulbo raquídeo, en el extremo rostral de los fascículos<br />
correspondientes:<br />
NÚCLEO GRÁCIL → Parte más anterior del FASCÍCULO GRÁCIL<br />
NÚCLEO CUNEIFORME → Parte más anterior del FASCÍCULO CUNEIFORME<br />
Se encuentran irrigados por la arteria espinal posterior.<br />
Estos somas constituyen la segunda neurona de este sistema. La primera neurona la<br />
encontraríamos en los somas en los ganglios raquídeos homolaterales.<br />
Estos núcleos reciben impulsos de las siguientes localizaciones topográficas:<br />
• NÚCLEO GRÁCIL. Recibe información del fascículo grácil, de más medial a más<br />
lateral:<br />
Regiones sacras<br />
Regiones lumbares<br />
Regiones torácicas inferiores (T6 ↓)<br />
• NÚCLEO CUNEIFORME. Recibe información del fascículo cuneiforme, de más<br />
medial a más lateral:<br />
Regiones torácicas superiores (T6 ↑)<br />
Regiones cervicales<br />
Además de esta ORGANIZACIÓN SOMATOTÓPICA (ordenación de las fibras según su<br />
procedencia dentro del cuerpo) existe una organización por submodalidades dentro de<br />
estos núcleos.<br />
‣ Las señales de adaptación rápida terminan en la zona central e inferior de los<br />
núcleos.<br />
‣ Las señales de adaptación lenta y los impulsos de husos neuromusculares y<br />
articulaciones llegan al polo superior de los núcleos cuneiforme y grácil.<br />
27
Alberto Gómez Esteban<br />
Estas señales también llegan al NÚCLEO Z por encima de estos núcleos.<br />
Los núcleos de la columna dorsal también reciben conexiones aferentes desde dos<br />
lugares:<br />
• CORTEZA SOMATOSENSORIAL PRIMARIA contralateral<br />
• FORMACIÓN RETICULAR BULBAR (núcleo gigantocelular)<br />
Estos núcleos no solo relevan la información periférica, sino que también la procesan,<br />
siguiendo una retroalimentación inhibitoria.<br />
Estas neuronas mandarán sus axones al TÁLAMO contralateral mediante el sistema del<br />
LEMNISCO MEDIAL.<br />
Resumen de la vía de las columnas dorsales-lemnisco medial<br />
28
Alberto Gómez Esteban<br />
Lemnisco medial<br />
Los axones de los núcleos de las columnas posteriores se denominan en bulbo FIBRAS<br />
ARQUEADAS INTERNAS.<br />
Estos axones forman una curva en sentido anteromedial para formar el LEMNISCO<br />
MEDIAL.<br />
‣ Las fibras procedentes del NÚCLEO CUNEIFORME se localizan posteriores.<br />
‣ Las fibras procedentes del NÚCLEO GRÁCIL se localizan anteriores<br />
Cuando estas fibras avanzan hacia niveles más superiores sufren una rotación, de modo<br />
que la somatotopía queda del siguiente modo:<br />
Miembro superior → Medial<br />
Miembro inferior → Lateral<br />
Esta ORGANIZACIÓN SOMATOTÓPICA se mantiene a medida que el lemnisco medial<br />
asciende por el tronco del encéfalo.<br />
Las fibras de este tracto terminan en el NÚCLEO VENTRAL POSTEROLATERAL (NVPl)<br />
del tálamo.<br />
Tálamo<br />
El núcleo ventral posterolateral (NVPl) a veces también llamado COMPLEJO<br />
VENTROBASAL tiene forma de cuña y se sitúa en la zona más inferior del tálamo.<br />
El COMPLEJO VENTRAL POSTERIOR <strong>com</strong>o estudiábamos en tálamo está formado por<br />
dos núcleos:<br />
• NÚCLEO VENTRAL POSTEROLATERAL (NVPl)<br />
• NÚCLEO VENTRAL POSTEROMEDIAL (NVPm)<br />
Ambos núcleos están separados por fibras de la lámina arqueada.<br />
El NÚCLEO VENTRAL POSTEROLATERAL (NVPl) recibe impulsos desde el sistema del<br />
lemnisco medial.<br />
El NÚCLEO VENTRAL POSTEROMEDIAL (NVPm) recibe impulsos desde los fascículos<br />
trigeminotalámicos (¿núcleo principal del trigémino?), lo que estudiaremos a continuación<br />
en esta misma unidad.<br />
29
Alberto Gómez Esteban<br />
Dentro del núcleo ventral posterolateral observamos una distribución de fibras:<br />
‣ Las fibras desde el NÚCLEO CUNEIFORME contralateral se colocan mediales<br />
‣ Las fibras del NÚCLEO GRÁCIL contralateral se colocan laterales.<br />
Observamos entonces una distribución de la sensibilidad del organismo, donde los<br />
niveles más inferiores (pie y pierna) son más laterales y los niveles más superiores (cuello)<br />
más mediales dentro del NVPl (imagen)<br />
Hay otros núcleos talámicos que también reciben sensibilidad desde el lemnisco:<br />
NÚCLEO VENTRAL POSTEROINFERIOR<br />
PULVINAR<br />
GRUPO LATERAL POSTERIOR<br />
Observamos además una distribución preferente de fibras según sus propiedades<br />
funcionales, <strong>com</strong>o ya veníamos observando hasta ahora.<br />
El COMPLEJO VENTRAL POSTERIOR contiene dos poblaciones de neuronas que<br />
intervienen en esta vía:<br />
• Neuronas multipolares. Envían conexiones excitatorias a las cortezas somestésicas.<br />
Son las neuronas de tercer orden de este sistema. Son neuronas talamocorticales.<br />
• Interneuronas. Son de axón mucho más corto y reciben conexiones desde la corteza.<br />
Estas neuronas son inhibitorias y regulan a las células talamocorticales, que envían<br />
conexiones a la corteza somestésica.<br />
30
Alberto Gómez Esteban<br />
Corteza somatosensorial primaria<br />
Los axones de las neuronas talámicas de tercer orden terminan en la CORTEZA<br />
SOMATOSENSORIAL PRIMARIA (SI).<br />
También es conocida <strong>com</strong>o áreas 3, 1 y 2.<br />
Esta corteza tiene una distribución somatotópica de sensibilidades, en forma de<br />
“homúnculo” (hombre pequeño):<br />
Las regiones corporales con muy alta densidad de receptores (p.e. yema de los dedos,<br />
labios…) tienen una cantidad desproporcionadamente grande de tejido cortical para<br />
su representación central, <strong>com</strong>o vemos en la imagen.<br />
Esta región se encuentra en el LÓBULO PARIETAL y tiene dos límites:<br />
Límite anterior: SURCO CENTRAL (delante de este surco estaría la corteza<br />
motora primaria)<br />
Límite posterior: SURCO POSCENTRAL<br />
Comprende dos zonas:<br />
• CIRCUNVOLUCIÓN POSCENTRAL<br />
• CIRCUNVOLUCIÓN PARACENTRAL POSTERIOR<br />
31
Alberto Gómez Esteban<br />
La CORTEZA SOMATOSENSORIAL PRIMARIA se divide en 4 áreas diferentes, que<br />
son, de adelante hacia atrás:<br />
• ÁREA 3a. Se localiza en la profundidad del surco central, contigua al área 4<br />
(corteza motora primaria)<br />
• ÁREA 3b<br />
• ÁREA 1<br />
Estas dos áreas se extienden hacia los lados del surco, hasta el hombro de la<br />
circunvolución poscentral.<br />
• ÁREA 2. Se ubica en la superficie de la circunvolución, al lado del área 5 (corteza<br />
somatosensorial asociativa).<br />
Cada una de estas áreas citoarquitectónicas recibe impulsos específicos de una<br />
submodalidad:<br />
• ÁREAS 3a y 2. Reciben impulsos de la región “periférica” del núcleo ventral<br />
posterolateral (NVPl).<br />
La información que reciben procede de los siguientes lugares:<br />
ÁREA 3a. Husos neuromusculares<br />
ÁREA 2. Órganos de Golgi y fibras articulares.<br />
• ÁREAS 3b y 1. Constituyen el destino principal de las neuronas de la región<br />
central del núcleo ventral posterolateral (NVPl)<br />
32
Alberto Gómez Esteban<br />
Clínica<br />
La lesión de distintas áreas de la corteza somatosensorial produce defectos<br />
característicos de la sensibilidad:<br />
• ÁREA 1. Su lesión produce incapacidad para detectar texturas.<br />
• ÁREA 2. Se pierde la discriminación de tamaño y forma (astereognosia)<br />
• ÁREA 3b. Sus efectos son más profundos que la afectación aislada de las dos<br />
áreas anteriores.<br />
Su lesión produce un deterioro tanto de la discriminación de la textura, <strong>com</strong>o de<br />
la forma o el tamaño.<br />
Esto nos indica que hay una jerarquía en la corteza donde el área 3b efectúa la<br />
primera elaboración de la información y la distribuye a las áreas 1 y 2.<br />
Otras cortezas somatosensoriales<br />
La CORTEZA SOMATOSENSORIAL SECUNDARIA (SII) se encuentra en la profundidad<br />
de la cara interna del borde superior del surco lateral.<br />
También contiene una organización somatotópica.<br />
Recibe impulsos principalmente de dos lugares:<br />
CORTEZA SOMESTÉSICA PRIMARIA homolateral<br />
NÚCLEO VENTRAL POSTEROINFERIOR (NVPi) del tálamo<br />
¿NÚCLEO TRIANGULAR? del tálamo<br />
Los impulsos táctiles llegan también a otras áreas de la corteza parietal, posteriores al área<br />
2:<br />
ÁREA 5<br />
ÁREA 7 (porción lateral 7b)<br />
El PULVINAR ANTERIOR, y el GRUPO LATERAL POSTERIOR del tálamo ambos,<br />
reciben estímulos del lemnisco medial y envían fibras a estas áreas.<br />
También reciben información de la CORTEZA SOMESTÉSICA PRIMARIA (SI)<br />
La lesión de estas áreas produce agnosia en la que las porciones contralaterales<br />
desaparecen del “mapa corporal” de una persona. La sensibilidad no se altera del todo,<br />
pero esos miembros dejan de considerarse propios.<br />
33
Alberto Gómez Esteban<br />
Imágenes del sistema columnas dorsales-lemnisco medial<br />
Resumen general de la vía<br />
34
Alberto Gómez Esteban<br />
Fascículos trigeminotalámicos<br />
Receptores periféricos<br />
Las sensaciones táctiles que se originan en la cabeza se traducen a impulsos nerviosos<br />
mediante los mismos tipos de receptores que hay en cualquier parte del cuerpo, aunque<br />
hay excepciones.<br />
Hay receptores del ligamento periodontal (tejido que rodea cada diente) que son muy<br />
sensibles a los desplazamientos y fuerza de la mordedura.<br />
Hay una gran cantidad de receptores encapsulados (sobre todo MEISSNER) que se<br />
encuentran bajo la superficie de labios y piel peribucal.<br />
La discriminación táctil entre dos puntos de los labios es muy precisa, similar a la que<br />
encontramos en la yema de los dedos.<br />
Tronco del encéfalo<br />
El NÚCLEO SENSITIVO PRINCIPAL del trigémino se encuentra en la zona media de la<br />
protuberancia, en el extremo superior del núcleo espinal para el mismo nervio.<br />
En este núcleo distinguimos 2 zonas:<br />
• ZONA DORSOMEDIAL, recoge aferencias primarias de la cavidad bucal<br />
• ZONA DORSOLATERAL, recibe aferencias de los tres <strong>com</strong>ponentes del trigémino:<br />
V 1 . Anterior<br />
V 3 . Posterior<br />
V 2 . Entre ambas<br />
Los campos receptores de estas neuronas son muy pequeños, y además también<br />
están modulados para inhibir a las neuronas laterales, de forma muy similar a <strong>com</strong>o<br />
ocurría en las columnas posteriores.<br />
Estas neuronas de segundo orden se encargan de transmitir la información táctil fina y<br />
propioceptiva consciente de la cabeza y proceden de dos subdivisiones del núcleo:<br />
• Núcleo principal del trigémino ventrolateral. Se dirigen al NÚCLEO VENTRAL<br />
POSTEROMEDIAL (NVPm) del tálamo.<br />
Los axones llegan al tálamo contralateral mediante el LEMNISCO TRIGEMINAL,<br />
también llamado FASCICULO TRIGEMINOTALÁMICO ANTERIOR muy próximo al<br />
lemnisco medial.<br />
35
Alberto Gómez Esteban<br />
• Núcleo principal del trigémino dorsomedial. Se dirigen al NÚCLEO VENTRAL<br />
POSTEROMEDIAL (NVPm) del tálamo también.<br />
Los axones van en el FASCÍCULO TRIGEMINOTALÁMICO POSTERIOR.<br />
Tálamo y corteza<br />
Las fibras aferentes de ambos tractos siguen una somatotopía en el NVPm de modo que<br />
la cavidad bucal queda representada de forma medial, y la cabeza lateral es también<br />
lateral dentro del núcleo.<br />
Las neuronas TALAMOCORTICALES desde el NVPm envían sus axones por la cápsula<br />
interna hasta el área de la cara de la CORTEZA SOMATOSENSORIAL PRIMARIA (SI)<br />
Esta área está situada lateral en la circunvolución poscentral.<br />
Las regiones peribucales tienen más inervación periférica y por tanto están muy<br />
representadas en la corteza somatosensorial primaria.<br />
Otros<br />
Las terminaciones propioceptivas (músculos mandibulares) y algunos receptores de los<br />
ligamentos periodontales están inervadas por aferencias del NÚCLEO<br />
MESENCEFÁLICO DEL TRIGÉMINO.<br />
Las neuronas de este núcleo se extienden hacia la zona superior de la protuberancia<br />
hasta niveles superiores del mesencéfalo donde forman una fina banda de neuronas<br />
lateral a la sustancia gris periacueductal.<br />
Las prolongaciones de este núcleo forman el FASCÍCULO MESENCEFÁLICO DEL<br />
TRIGÉMINO que también se extiende hacia niveles superiores donde limita con la<br />
sustancia gris periacueductal del mesencéfalo.<br />
Las neuronas mesencefálicas del trigémino generalmente se ramifican en el área posterior<br />
al NÚCLEO MOTOR DEL TRIGÉMINO para sinaptar con él, de modo que de esta forma<br />
participan en el reflejo miotático de la masticación (unidad 4 de NEUROFISIOLOGÍA).<br />
Además hay fibras descendentes del núcleo mesencefálico del trigémino que forman el<br />
FASCÍCULO DE PROBST que sinapta con tres puntos:<br />
FORMACIÓN RETICULAR<br />
NÚCLEO ESPINAL DEL TRIGÉMINO<br />
CEREBELO<br />
Estas fibras participan en la coordinación de movimientos bucales, <strong>com</strong>o la<br />
masticación, deglución o el habla.<br />
36
Alberto Gómez Esteban<br />
Imágenes del sistema trigeminal<br />
Resumen general de la vía<br />
37
Alberto Gómez Esteban<br />
Comparación de la vía trigeminal y el lemnisco medial<br />
38
Alberto Gómez Esteban<br />
Sistema anterolateral<br />
El SISTEMA ANTEROLATERAL (SAL), o TRACTO ESPINOTALÁMICO LATERAL es<br />
una vía que conduce información relacionada con agresiones que pueden dañar tejidos.<br />
Se encarga de conducir las siguientes modalidades de sensibilidad:<br />
Tacto grosero (protopático no discriminatorio)<br />
Sensibilidad térmica<br />
Sensibilidad dolorosa (mecánica, química y térmica)<br />
Es un haz mixto que contiene varios tipos de fibras:<br />
• ESPINOTALÁMICAS. Proyectan directamente a los siguientes núcleos del tálamo:<br />
<br />
Núcleo ventral posterolateral<br />
(NVPl)<br />
• ESPINOMESENCEFÁLICAS. Inervan las siguientes estructuras<br />
Grupo nuclear posterior<br />
Núcleos intralaminares<br />
Sustancia gris<br />
periacueductal<br />
Techo del mesencéfalo<br />
(fibras espinotectales)<br />
• ESPINORRETICULARES. Llegan a varios destinos:<br />
Formación reticular, que es el destino principal<br />
Tálamo (pequeñas vías colaterales)<br />
• ESPINOBULBARES. Se dirigen a destinos del bulbo raquídeo, <strong>com</strong>o por ejemplo<br />
la oliva.<br />
• ESPINOHIPOTALÁMICAS. Terminan en áreas y núcleos hipotalámicos, algunos<br />
de los cuales envían conexiones recíprocas a la médula (vías hipotálamoespinales).<br />
Se considera que el sistema anterolateral tiene dos rutas:<br />
‣ Ruta directa → VÍA NEOESPINOTALÁMICA<br />
Médula espinal → Tálamo<br />
‣ Ruta polisináptica → VÍA PALEOESPINOTALÁMICA<br />
Médula espinal → Formación reticular → Tálamo<br />
Ambas vías forman el SISTEMA ANTEROLATERAL.<br />
39
Alberto Gómez Esteban<br />
Receptores periféricos<br />
Los receptores para el tacto protopático y la termoalgesia se distribuyen por la piel y los<br />
tejidos profundos (músculos y articulaciones).<br />
Morfológicamente son TERMINACIONES NERVIOSAS LIBRES que carecen de células<br />
receptoras especializadas y de cápsulas, por lo que no está muy claro el porqué de la<br />
especialidad en submodalidades.<br />
La densidad de receptores sigue el mismo esquema que las vías que hemos estudiado<br />
anteriormente, siendo mayor en palma de la mano y zona peribucal.<br />
• Fibras pequeñas<br />
Entran laterales a la médula (por la raíz posterior)<br />
Conducen el impulso de forma lenta<br />
Son de los siguientes tipos: III finomielínicas (Aδ) y IV amielínicas (C)<br />
Conducen los siguientes tipos de sensibilidad:<br />
‣ Tacto grosero<br />
‣ Temperatura<br />
Los receptores son los siguientes:<br />
‣ Dolor<br />
40
Alberto Gómez Esteban<br />
• Nociceptores: Se hallan tanto en estructuras superficiales <strong>com</strong>o profundas, y los<br />
hay de dos tipos:<br />
Nociceptores mecánicos (Aδ). Responden a la lesión mecánica a<strong>com</strong>pañada<br />
de daño tisular.<br />
Nociceptores polimodales (C). Responden a estímulos mecánicos, térmicos<br />
y químicos.<br />
• Tacto protopático. Resulta por la estimulación de terminaciones libres que actúan<br />
<strong>com</strong>o mecanorreceptores de alto umbral no dolorosos que responden a estímulos<br />
poco precisos.<br />
Sus fibras no suelen tener actividad basal y solo descargan cuando son estimuladas.<br />
• Termorreceptores. Son de dos tipos:<br />
Calor (35-45º C) Frío (17-35º C)<br />
Cuando se superan las temperaturas máximas o mínimas se desencadena una<br />
descarga nociceptiva de alta frecuencia.<br />
Los receptores para el dolor, a diferencia de otros receptores tienen SENSIBILIZACIÓN, lo<br />
que quiere decir que disminuyen su umbral para el dolor y efectúan respuestas mayores<br />
cuando son sensibilizados ante los estímulos dolorosos de su campo receptor.<br />
Médula espinal<br />
Las fibras de este sistema penetran en la médula a través de la división lateral de entrada<br />
de la raíz posterior.<br />
Las fibras se incorporan al FASCÍCULO POSTEROLATERAL o HAZ DE LISSAUER y se<br />
dividen en ramas ascendentes y descendentes.<br />
Hay ramas colaterales que terminan en las interneuronas de la sustancia gris e<br />
intervienen en reflejos medulares (p.e. reflejo flexor, unidad 1 de neurofisiología).<br />
Las neuronas del asta posterior reflejan el tipo de estimulo recibido por la aferencia<br />
primaria:<br />
NEURONAS DE BAJO UMBRAL (no dolorosas)<br />
NEURONAS NOCISENSIBLES ESPECÍFICAS (dolorosas)<br />
NEURONAS DE RANGO DINÁMICO AMPLIO (mixtas)<br />
NEURONAS PROFUNDAS<br />
41
Alberto Gómez Esteban<br />
Las fibras aferentes primarias sinaptan sobre todo con estas láminas:<br />
• Fibras tipo Aδ (III). Sobre todo con neuronas de las láminas I y IV<br />
La lámina I (NÚCLEO POSTEROMARGINAL) proyecta a los siguientes destinos:<br />
Otras láminas<br />
FORMACIÓN RETICULAR<br />
TÁLAMO<br />
• Fibras tipo C (IV). Proyecta sobre todo a la lámina II<br />
La lámina II (SUSTANCIA GELATINOSA DE ROLANDO) contiene interneuronas<br />
que inervan otras láminas, y además proyecta al tálamo.<br />
Las neuronas de las láminas III y IV (NÚCLEO PROPIO) reciben estímulos no<br />
dolorosos desde la periferia.<br />
Las neuronas de la lámina V reciben estímulos dolorosos y no dolorosos y los proyectan a<br />
la FORMACIÓN RETICULAR al TÁLAMO y al HIPOTÁLAMO.<br />
La vía directa (NEOESPINOTALÁMICA), cuando sus fibras entran en la médula,<br />
ascienden 3-5 niveles para sinaptar con la lámina I que a su vez envía sus axones hacia el<br />
tálamo.<br />
42
Alberto Gómez Esteban<br />
Casi todas las fibras de esta vía ascienden oblicuamente hasta el SISTEMA<br />
ANTEROLATERAL contralateral.<br />
Hay una pequeña cantidad de fibras que ascienden por el SISTEMA ANTEROLATERAL<br />
homolateral.<br />
Este haz será por tanto bilateral con predominio contralateral.<br />
Un buen resumen de la VÍA NEOESPINOTALÁMICA (directa) sería:<br />
1. Neurona de primer orden: Neurona del ganglio raquídeo<br />
2. Neurona de segundo orden: Lámina I de Rexed (NÚCLEO POSTEROMARGINAL)<br />
3. Neurona de tercer orden: Tálamo (NÚCLEO VENTRAL POSTEROLATERAL)<br />
La VÍA PALEOESPINOTALÁMICA (polisináptica) releva la información térmica y<br />
mecánica (dolorosa o no) hacia la FORMACIÓN RETICULAR del tronco del encéfalo.<br />
Estas vías <strong>com</strong>ienzan frecuentemente con fibras C que ascienden y descienden 1-2<br />
niveles hasta sinaptar con dos láminas:<br />
Lámina II<br />
Lámina III<br />
Estas láminas contienen interneuronas que influyen sobre las láminas V-VIII<br />
Los axones de este conjunto de láminas cruzan oblicuamente la médula espinal para<br />
incorporarse al SISTEMA ANTEROLATERAL contralateral.<br />
Estas FIBRAS ESPINORRETICULARES terminan en la formación reticular que a su vez<br />
envía conexiones al tálamo.<br />
Las fibras del SISTEMA ANTEROLATERAL tienen una organización somatotópica:<br />
‣ Los niveles inferiores (sacro y coccígeo) son posterolaterales<br />
‣ Los niveles superiores se ordenan de forma anteromedial.<br />
Tronco del encéfalo<br />
En el bulbo raquídeo las fibras del SAL mantienen una posición cerca de la superficie<br />
anterolateral.<br />
Se encuentran delante del núcleo espinal del trigémino y posterolaterales a la oliva inferior.<br />
43
Alberto Gómez Esteban<br />
Están separadas del sistema columnas posteriores-lemnisco medial, pero a partir de la<br />
UNIÓN MESENCÉFALO-PROTUBERANCIAL las vías del sistema lemnisco medial<br />
avanzan junto a las del sistema anterolateral hasta llegar al tálamo.<br />
Las vías del lemnisco medial avanzan junto a las del sistema anterolateral a<br />
partir de la unión mesencéfalo-protuberancial<br />
Al ascender por el bulbo el sistema anterolateral disminuye de grosor debido a que<br />
proporciona conexiones a la formación reticular (AXONES ESPINORRETICULARES),<br />
desde las láminas V-VIII.<br />
Hay otras vías que terminan en el tronco del encéfalo:<br />
• VÍA ESPINOMESENCEFÁLICAS. Terminan en los dos siguientes lugares:<br />
Sustancia gris periacueductal<br />
Colículo superior y área pretectal anterior<br />
La formación reticular emite AXONES RETICULOTALÁMICOS hacia los núcleos<br />
intralaminares y el grupo posterior del TÁLAMO.<br />
Los NÚCLEOS INTRALAMINARES conectan con los siguientes destinos:<br />
• NÚCLEO ESTRIADO (ganglios basales)<br />
• CORTEZA CEREBRAL (amplias áreas)<br />
Lo que contribuye a la alerta que produce el dolor.<br />
Los NÚCLEOS POSTERIORES en cambio mandan conexiones a los siguientes lugares:<br />
• CORTEZA SOMATOSENSORIAL SECUNDARIA (SII)<br />
• CORTEZA RETROINSULAR<br />
Esta vía participa de las sensaciones dolorosas vagas poco localizadas pero<br />
persistentes.<br />
La información somatosensorial incluidos los estímulos dolorosos de las células del asta<br />
posterior asciende al hipotálamo por la vía ESPINOHIPOTALÁMICA que pertenece al<br />
SAL.<br />
La información se transmite de este modo a centros cerebrales <strong>com</strong>o el del sistema<br />
límbico que es responsable de las respuestas emocionales al dolor.<br />
44
Alberto Gómez Esteban<br />
Tálamo<br />
La entrada de los axones al NÚCLEO VENTRAL POSTEROLATERAL (NVPl) sigue una<br />
organización somatotópica, idéntica a la que veíamos en el sistema del lemnisco medial:<br />
Las fibras del SISTEMA ANTEROLATERAL terminan en agrupaciones periféricas<br />
dentro del núcleo NVPl, que son células diferentes que las que respondían a estímulos<br />
desde el lemnisco medial.<br />
Hay CÉLULAS MULTIMODALES que responden a estímulos tanto del SAL <strong>com</strong>o del<br />
lemnisco medial.<br />
Los axones talamocorticales que conducen señales del SAL llegan a la CORTEZA<br />
SOMATOSENSORIAL pasando por el brazo posterior de la cápsula interna<br />
La mayor parte de axones terminan en las áreas 3, 1 y 2.<br />
Los axones procedentes del NÚCLEO POSTERIOR llegan a la corteza somestésica<br />
secundaria (SII).<br />
La somatotopía que observábamos en el tálamo se reproduce en la corteza:<br />
45
Alberto Gómez Esteban<br />
Las fibras talamocorticales procedentes del SAL terminan fundamentalmente en el límite<br />
entre 3b y 1, en un grupo de neuronas específicas:<br />
NEURONAS NO NOCISENSIBLES DE BAJO UMBRAL<br />
NEURONAS NOCISENSIBLES ESPECÍFICAS<br />
NEURONAS DE RANGO DINÁMICO AMPLIO<br />
Vía espinocervicotalámica<br />
No toda la información dolorosa llega al tálamo a través del SAL, sino que existe la VÍA<br />
ESPINOCERVICOTALÁMICA que es multimodal <strong>com</strong>plementaria y conduce tacto<br />
discriminativo y señales dolorosas.<br />
Se inicia con aferencias sensoriales que terminan en neuronas de las láminas III y IV.<br />
Sus axones viajan por el CORDÓN LATERAL homolateral hasta C1-C2<br />
En C1-C2 encontramos el NÚCLEO CERVICAL LATERAL, donde sinaptan, y después a<br />
nivel de la unión bulbomedular se decusan.<br />
Una vez se decusan ascienden por el LEMNISCO MEDIAL y acaban también en el<br />
tálamo, en el NÚCLEO VENTRAL POSTEROLATERAL (NVPl).<br />
Estas fibras son poco importantes.<br />
46
Alberto Gómez Esteban<br />
Imágenes del sistema anterolateral<br />
47
Alberto Gómez Esteban<br />
Vía espinal del trigémino<br />
Primera neurona<br />
Los receptores cutáneos de cara, boca y dorso de la cabeza provienen de los siguientes<br />
pares:<br />
Trigémino (V par)<br />
Facial (VII par)<br />
Glosofaríngeo (IX par)<br />
Vago (X par)<br />
Las fibras sensitivas primarias de estos nervios tienen sus somas en los siguientes<br />
ganglios:<br />
• GANGLIO DEL TRIGÉMINO (GASSER?)<br />
• GANGLIO GENICULADO (nervio facial)<br />
• GANGLIOS SUPERIORES (pares IX y X)<br />
Las prolongaciones de las células del ganglio del trigémino forman parte de la RAÍZ<br />
SENSITIVA DEL TRIGÉMINO que llega a la protuberancia.<br />
Las ramas sensitivas llegan al NÚCLEO SENSITIVO PRINCIPAL que a su vez envía<br />
fibras de pequeño diámetro que corresponde al FASCÍCULO ESPINAL DEL TRIGÉMINO.<br />
En la parte inferior del bulbo el fascículo espinal del trigémino forma un pequeño saliente<br />
conocido <strong>com</strong>o TUBÉRCULO DEL TRIGÉMINO (tuber cinereum) cuya sección<br />
proporciona un importante alivio del dolor homolateral provocado por la neuralgia del<br />
trigémino.<br />
Vías centrales<br />
El NÚCLEO ESPINAL DEL TRIGÉMINO es medial al fascículo espinal del trigémino y es<br />
donde terminan las fibras de este fascículo.<br />
Se divide en tres partes:<br />
PORCIÓN CAUDAL<br />
PORCIÓN INTERPOLAR<br />
PORCIÓN ORAL<br />
48
Alberto Gómez Esteban<br />
Los axones de las neuronas trigeminotalámicas de segundo orden en el núcleo espinal se<br />
decusan para formar el FASCÍCULO TRIGEMINOTALÁMICO ANTERIOR para ascender<br />
a través del tronco y por detrás del lemnisco medial.<br />
Terminan en los siguientes núcleos del tálamo:<br />
NÚCLEO VENTRAL POSTEROMEDIAL (NVPm)<br />
NÚCLEO POSTERIOR<br />
NÚCLEOS INTRALAMINARES<br />
Estas vías también llevan fibras cruzadas desde el núcleo principal del trigémino:<br />
‣ Las fibras del NÚCLEO PRINCIPAL terminan en el centro del NVPm<br />
‣ Las fibras del NÚCLEO ESPINAL terminan en la periferia del NVPm<br />
Algunos axones del fascículo trigeminotalámico anterior terminan en el COMPLEJO<br />
NUCLEAR PARABRAQUIAL.<br />
Este <strong>com</strong>plejo se halla junto al pedúnculo cerebeloso superior (brachium<br />
conjunctivum) y son un relevo de fibras medulares y trigeminales para el dolor.<br />
49
Alberto Gómez Esteban<br />
Imágenes de las vías trigeminales<br />
50
Alberto Gómez Esteban<br />
Imágenes sobre la somestesia<br />
Receptores periféricos<br />
Vías ascendentes en la médula<br />
51
Alberto Gómez Esteban<br />
Vías ascendentes en el tronco del encéfalo<br />
Vías superiores<br />
52
Alberto Gómez Esteban<br />
Vías talámicas aferentes<br />
53
Alberto Gómez Esteban<br />
54
Alberto Gómez Esteban<br />
Tema 16. Anatomía del sistema visual<br />
Introducción<br />
La visión es la más desarrollada y versátil de todas las modalidades sensoriales, y<br />
podríamos decir que es de la que más depende el ser humano.<br />
El nervio óptico y la retina se desarrollan a partir del PROSENCÉFALO y por tanto se<br />
consideran <strong>com</strong>o un crecimiento externo del propio encéfalo.<br />
La visión se inicia con la formación de una imagen sobre la retina fotorreceptora, que<br />
codifica la imagen mediante la emisión de neuronas que se proyectan en el encéfalo<br />
mediante el NERVIO ÓPTICO.<br />
Las fibras del nervio óptico experimentan una hemidecusación a nivel del QUIASMA<br />
ÓPTICO.<br />
Desde el quiasma óptico se proyectan hacia el NÚCLEO DORSAL del CUERPO<br />
GENICULADO LATERAL, que se encuentra en el tálamo.<br />
Las neuronas talamocorticales se proyectan desde el tálamo hasta la CORTEZA VISUAL<br />
PRIMARIA, que se sitúa en el lóbulo occipital.<br />
55
Alberto Gómez Esteban<br />
Ojo<br />
El GLOBO OCULAR u ojo es un órgano aproximadamente esférico.<br />
Cerca de su polo posterior emerge el NERVIO ÓPTICO que conduce información desde<br />
la retina.<br />
Tiene tres capas de tejido concéntricas:<br />
• ESCLERA. Es la capa más externa, fibrosa y protectora, formando una cubierta<br />
blanca opaca sobre la que se insertan los músculos extrínsecos del ojo.<br />
Sobre el polo anterior del ojo forma la CÓRNEA transparente, que permite la<br />
entrada de luz dentro del globo ocular.<br />
Cerca del borde anterior de la esclera, hay dos anillos de músculo liso hacia el<br />
interior del globo ocular:<br />
IRIS, que tiene una abertura central, o PUPILA, mediante la cual pasa la luz al<br />
ojo.<br />
Algunas fibras del iris se encuentran orientadas de forma radial y otras de forma<br />
circular concéntrica, lo que define las dos actividades del iris:<br />
IRIDOCONSTRICCIÓN (miosis). Contracción de las fibras circulares.<br />
Este proceso está producido por neuronas parasimpáticas.<br />
IRIDODILATACIÓN (midriasis). Contracción de las fibras radiales.<br />
Este proceso está producido por neuronas simpáticas.<br />
CUERPO CILIAR. Se encuentra por detrás del iris.<br />
Contiene al MÚSCULO CILIAR que es inervado por el sistema nervioso<br />
parasimpático.<br />
La abertura central del interior del anillo del cuerpo ciliar está ocupada por la<br />
lente, o CRISTALINO, que es biconvexo y transparente y permite la<br />
a<strong>com</strong>odación del ojo.<br />
La lente se mantiene en su posición mediante un ligamento suspensorio que<br />
se denomina ZÓNULA CILIAR, que se une al borde periférico de la lente y al<br />
cuerpo ciliar al mismo tiempo.<br />
La actuación del músculo ciliar, conectado al cristalino mediante la zónula ciliar,<br />
permite la deformación del cristalino y por tanto el poder de enfoque<br />
(ACOMODACIÓN) de la lente.<br />
56
Alberto Gómez Esteban<br />
El cristalino divide el globo ocular en una zona anterior y una posterior.<br />
PORCIÓN ANTERIOR, que queda por delante de la lente y está rellena<br />
de humor acuoso que secreta el cuerpo ciliar, que también lo reabsorbe.<br />
PORCIÓN POSTERIOR, que queda por detrás de la lente y está rellena<br />
por un material gelatinoso que denominamos humor vítreo.<br />
• COROIDES. Es la segunda capa y queda por detrás del cuerpo ciliar y es una<br />
capa cuyas células contienen un pigmento oscuro que reduce los reflejos dentro del<br />
ojo.<br />
Recubriendo la superficie interna de la coroides encontramos la RETINA que sería la<br />
tercera capa.<br />
La luz se transfiere desde el campo visual pasando por el orificio de la pupila hasta formar<br />
una imagen sobre la retina.<br />
Un objeto en el campo visual sobre el que se enfoca con atención forma una imagen<br />
cercana al polo posterior del ojo a lo largo de la línea del eje visual.<br />
Éste punto se conoce <strong>com</strong>o FÓVEA CENTRAL.<br />
La imagen que se forma en la retina queda invertida (boca abajo) pero es reconvertida por<br />
mecanismos desconocidos.<br />
57
Alberto Gómez Esteban<br />
Los objetos que se sitúan a la izquierda en el CAMPO VISUAL formarán una imagen en<br />
los siguientes puntos:<br />
‣ Mitad derecha (nasal) de la retina izquierda<br />
‣ Mitad izquierda (temporal) de la retina derecha<br />
Esto se produce por la propia naturaleza de la luz y permite una óptima apreciación<br />
sensorial de los objetos presentes en el campo visual.<br />
*Concepto*<br />
La MITAD NASAL de la retina será la más medial (más pegada a la nariz) y recibirá<br />
información del campo visual homolateral.<br />
La MITAD TEMPORAL de la retina es la más lateral (más pegada a las sienes) y recibirá<br />
información del campo visual contralateral.<br />
58
Alberto Gómez Esteban<br />
Vía óptica<br />
Los axones de las células ganglionares de la retina se agrupan en el DISCO ÓPTICO o<br />
PAPILA DEL NERVIO ÓPTICO y desde allí pasan a considerarse <strong>com</strong>o NERVIO ÓPTICO<br />
que entra en la cavidad craneal mediante el conducto óptico.<br />
Los dos nervios ópticos convergen para formar el QUIASMA ÓPTICO en la base del<br />
encéfalo, superior al hipotálamo y entre las terminaciones de las carótidas internas.<br />
En el quiasma los axones derivados de las PORCIONES NASALES de la retina se<br />
decusan.<br />
La retina nasal es contralateral<br />
Los axones derivados de las PORCIONES TEMPORALES siguen su trayecto normal.<br />
La retina temporal es homolateral<br />
Tras la hemidecusación del quiasma óptico pasaremos a tener un TRACTO o CINTILLA<br />
ÓPTICA formada por:<br />
‣ Retina nasal CONTRALATERAL<br />
‣ Retina temporal HOMOLATERAL<br />
Estas terminaciones divergen alejándose del quiasma óptico y rodean al pedúnculo<br />
cerebral, donde sinaptan con el NÚCLEO DORSAL del CUERPO GENICULADO<br />
SUPERIOR.<br />
Un número relativamente pequeño de fibras abandona el tracto óptico antes de sinaptar<br />
con el cuerpo geniculado, y desde ahí se dirigen a dos zonas:<br />
• ÁREA PRETECTAL, del mesencéfalo<br />
• COLÍCULO SUPERIOR, permite los movimientos sacádicos.<br />
*Concepto*<br />
Los MOVIMIENTOS SACÁDICOS son movimientos de barrido que realiza el ojo y<br />
proporcionan información detallada acerca del mundo visual.<br />
Los movimientos se denominan sacádicos, y los puntos en los que tiene lugar una<br />
inspección visual detallada se denominan puntos de fijación.<br />
59
Alberto Gómez Esteban<br />
Ambas estructuras están localizadas en el MESENCÉFALO y están relacionadas con la<br />
mediación del reflejo pupilar.<br />
Desde el NÚCLEO DORSAL del CUERPO GENICULADO LATERAL, neuronas de tercer<br />
orden talamocorticales se proyectan a través de la porción retrolentiforme de la CÁPSULA<br />
INTERNA.<br />
Las neuronas que se proyectan desde el cuerpo geniculado forman en su conjunto la<br />
RADIACIÓN ÓPTICA.<br />
Este conjunto de axones termina en la CORTEZA VISUAL PRIMARIA (V1) o área 17, que<br />
encontramos en el lóbulo occipital.<br />
60
Alberto Gómez Esteban<br />
La CORTEZA VISUAL PRIMARIA se localiza eminentemente en la cara medial del<br />
hemisferio cerebral en la región por encima y por debajo del surco calcarino.<br />
Rodeando esta área encontramos la CORTEZA DE ASOCIACIÓN VISUAL (áreas 18 y<br />
19), relacionada con:<br />
Interpretación de las imágenes visuales<br />
Reconocimiento<br />
Percepción de la profundidad<br />
Visión en color<br />
Hay una relación muy precisa, punto por punto entre la retina y la corteza visual. Esto<br />
se denomina MAPA RETINOTÓPICO.<br />
Debido a la importancia de la MÁCULA en la visión, está representada por volúmenes<br />
desproporcionadamente grandes (en relación a su tamaño) del cuerpo geniculado y la<br />
corteza visual.<br />
Como ya hemos dicho antes, los objetos en una mitad del campo visual producen una<br />
imagen sobre:<br />
‣ RETINA NASAL homolateral<br />
‣ RETINA TEMPORAL contralateral<br />
Cada NERVIO ÓPTICO transportará por lo tanto información concerniente a ambas<br />
mitades del campo visual.<br />
Debido a la hemidecusación del QUIASMA ÓPTICO, todas las estructuras a partir de<br />
este punto solo reciben información procedente del lado contralateral del CAMPO<br />
VISUAL (ver imágenes anteriores).<br />
Esta <strong>com</strong>binación de la visión de ambos ojos es necesaria para la visión<br />
estereoscópica (percepción de la profundidad).<br />
Recordemos además que la mitad superior del campo visual formaba su imagen sobre la<br />
retina inferior y viceversa (VISIÓN INVERTIDA)<br />
Cuando las fibras talamocorticales abandonan el cuerpo geniculado lateral pasan alrededor<br />
del ventrículo lateral:<br />
61
Alberto Gómez Esteban<br />
‣ Las que representan la PARTE INFERIOR del campo visual pasan superiores y<br />
terminan por encima del surco calcarino.<br />
‣ Las que representan la PARTE SUPERIOR del campo visual pasan rápidamente hacia<br />
el lóbulo temporal (asa de Meyer) antes de terminar por debajo del surco calcarino.<br />
Campo visual<br />
El campo visual es la parte del mundo vista por un individuo con los dos ojos abiertos y<br />
mirando hacia delante. Consta de dos zonas:<br />
ZONA BINOCULAR. Consiste en una amplia región central vista por ambos ojos<br />
ZONAS MONOCULARES (2). Consiste en las semilunas que son vistas por un ojo<br />
individual pero no por los dos a la vez.<br />
Cada campo visual se divide en un campo nasal y un campo temporal, que a su vez se<br />
dividen en parte superior e inferior. Como resultado cada campo visual está formado por:<br />
Cuadrante izquierdo<br />
Cuadrante derecho<br />
Cuadrante superior<br />
Cuadrante inferior<br />
Cada cuadrante se proyecta en la corteza visual primaria según lo que acabamos de ver:<br />
• CAMPO VISUAL INFERIOR → Corteza superior (por encima del surco calcarino)<br />
• CAMPO VISUAL DERECHO → Corteza izquierda (hemisferio izquierdo)<br />
62
Alberto Gómez Esteban<br />
Imágenes sobre la vía visual<br />
63
Alberto Gómez Esteban<br />
Núcleo geniculado lateral<br />
Se encuentra en el CUERPO GENICULADO LATERAL del tálamo.<br />
‣ La base anterior está formada por fibras de la cintilla óptica<br />
‣ El borde posterior está formado por fibras de salida de radiaciones ópticas<br />
Consta de 6 capas celulares con láminas de fibras entre ellas, y se numeran del 1 al 6 de<br />
más anterior a más posterior:<br />
• Capa 1 • Capa 2<br />
Son capas formadas por somas grandes y se llaman CAPAS MAGNOCELULARES.<br />
Las capas magnocelulares reciben axones fundamentalmente de las células<br />
ganglionares tipo Y que hay en la retina.<br />
Estas células Y conducen información sobre todo de los bastones y tienen campos<br />
receptores grandes y sus axones son gruesos de conducción rápida.<br />
• Capa 3<br />
• Capa 4<br />
• Capa 5<br />
• Capa 6<br />
Son capas con células pequeñas y por tanto se llaman CAPAS PARVOCELULARES.<br />
Reciben axones fundamentalmente de las células ganglionares X, procedentes de los<br />
conos con campos receptores pequeños y axones más lentos.<br />
Estas células X son responsables fundamentalmente de la gran agudeza en la visión de<br />
los colores.<br />
Además estos núcleos sufren una distribución preferente homolateral o contralateral:<br />
• HEMIRETINAS NASALES. Terminan en el núcleo geniculado contralateral, en<br />
sus siguientes capas:<br />
Capa 1 Capa 4 Capa 6<br />
• HEMIRETINAS TEMPORALES. Terminan en el núcleo geniculado homolateral,<br />
en sus siguientes capas:<br />
Capa 2 Capa 3 Capa 5<br />
64
Alberto Gómez Esteban<br />
Dada esta distribución podemos observar que cada nivel del espacio visual queda<br />
representado 6 veces; una en cada capa del núcleo geniculado lateral, ¿y en el mismo<br />
punto mediolateral de cada capa?<br />
La representación de la PAPILA DEL NERVIO ÓPTICO (punto ciego) aparece <strong>com</strong>o una<br />
columna en blanco que se extiende a lo largo de las 6 capas.<br />
Corteza visual primaria<br />
La corteza visual primaria recibe la mayor parte de axones del núcleo geniculado lateral.<br />
Se encuentra a ambos labios del surco calcarino del lóbulo occipital, y también se<br />
conoce <strong>com</strong>o ÁREA 17 o CORTEZA ESTRIADA (V1).<br />
Cada labio del surco calcarino tiene un nombre:<br />
• CUÑA, es el labio superior, y recibe la información de la parte inferior de los<br />
hemicampos visuales contralaterales.<br />
• CIRCUNVOLUCIÓN LINGUAL, es el labio inferior y recibe información de la parte<br />
superior de los hemicampos visuales contralaterales.<br />
La más cercana al polo occipital recibe la información correspondiente a la parte central<br />
del campo visual (mácula y fóvea).<br />
65
Alberto Gómez Esteban<br />
La neocorteza de 6 capas del área 17 se caracteriza por una ancha capa IV.<br />
Esta capa contiene una banda adicional de fibras mielínicas que denominamos ESTRIA<br />
DE GENNARI que explica su denominación de corteza estriada y revela la gran proyección<br />
geniculocalcarina.<br />
La capa VI de esta zona también destaca mucho y es fuente de una retroalimentación<br />
cortical dirigida al NÚCLEO GENICULADO LATERAL.<br />
La corteza visual está organizada en un <strong>com</strong>plejo conjunto de COLUMNAS CORTICALES<br />
que se extienden desde la superficie de la piamadre hasta la sustancia blanca.<br />
*Clínica*<br />
Una gran lesión en un lado de la corteza visual produciría HEMIANOPSIA<br />
CONTRALATERAL.<br />
La mácula puede quedar respetada debido a que las partes caudales de la corteza<br />
visual también reciben irrigación por ramas colaterales de la arteria cerebral media.<br />
Columnas corticales<br />
La capa IV <strong>com</strong>o ya decíamos recibe proyecciones desde el núcleo geniculado lateral.<br />
Esta capa IV contiene células que representan mejor a las barras o bordes de la luz, que<br />
a puntos o anillos. Estas son las CÉLULAS SIMPLES.<br />
A medida que se avanza a niveles corticales más superficiales (desde la sustancia<br />
blanca a la piamadre) o al contrario, más profundos, las propiedades del campo receptor<br />
se vuelven cada vez más <strong>com</strong>plejas.<br />
Algunas células muy superficiales o muy profundas se denominan CÉLULAS<br />
COMPLEJAS y responden a barras con orientación particular. La ubicación de estas<br />
células dentro del campo receptor es irrelevante.<br />
Las células en la corteza visual directamente encima o debajo (misma columna) tienden<br />
a responder a estímulos luminosos en el mismo punto del espacio visual, y por tanto se<br />
conserva el ÓRDEN RETINOTÓPICO que vemos en todos los niveles del sistema visual.<br />
Las células simples que responden mejor a la información procedente de un ojo<br />
derecho o izquierdo forman bandas estrechas paralelas que llamamos COLUMNAS DE<br />
DOMINANCIA OCULAR.<br />
66
Alberto Gómez Esteban<br />
Las bandas llamadas COLUMNAS DE ORIENTACIÓN cruzan la corteza perpendiculares a<br />
las columnas de dominancia ocular. Contienen células que responden mejor a barras o<br />
bordes de luz con una orientación particular.<br />
La imagen E corresponde a un caso de AMBLIOPÍA, que corresponde a un desarrollo<br />
anómalo de la corteza visual.<br />
Durante el desarrollo del sistema visual, las células <strong>com</strong>piten por el espacio sináptico,<br />
pudiéndose observar dos resultados:<br />
Si ambos ojos reciben la misma información visual simultáneamente esta<br />
<strong>com</strong>petencia da <strong>com</strong>o resultado a un número de células muy similar en la capa IV<br />
dedicadas a uno u otro ojo.<br />
Si se perturba la <strong>com</strong>petencia por el territorio cortical observamos dos problemas:<br />
‣ La percepción de la profundidad depende de la <strong>com</strong>paración entre la<br />
información que procede de ambos ojos.<br />
Si solo queda un ojo para estimular a la corteza visual, se pierde casi toda la<br />
percepción de la profundidad.<br />
67
Alberto Gómez Esteban<br />
‣ Existe un periodo crítico para el desarrollo de una <strong>com</strong>petencia eficaz, así que<br />
si durante la fase de desarrollo del sistema visual hay más información de uno<br />
ojo que del otro la proporción de células se altera.<br />
Llegado determinado punto la <strong>com</strong>petición se cierra y se declara un “vencedor”<br />
irreversible, produciéndose ceguera funcional en el ojo no dominante.<br />
Esta afección es bastante frecuente y se denomina AMBLIOPÍA y se caracteriza<br />
por la pérdida en la visión binocular.<br />
Se desconoce la duración del periodo crítico del desarrollo en el sistema visual<br />
humano, pero probablemente no dure más allá de los 5-6 años.<br />
Cortezas visuales asociativas<br />
Se sabe que una parte importante del cerebro está dedicada al procesamiento y<br />
percepción del espacio visual.<br />
Las áreas 18 y 19 rodean a la CORTEZA VISUAL PRIMARIA (área 17) y siguen el<br />
modelo general de organización de la corteza visual.<br />
Reciben conexiones de las siguientes zonas:<br />
• CORTEZA VISUAL PRIMARIA<br />
• PULVINAR, del tálamo<br />
Recordemos que las capas magnocelular (M) y parvocelular (P) del núcleo geniculado<br />
lateral, que se organizaban desde las células ganglionares de la retina sinaptan en<br />
distintas áreas del núcleo geniculado lateral.<br />
Las células ganglionares que originaban estas vías eran las siguientes:<br />
• CAPA P. Corresponde a células de tipo X.<br />
Reciben estímulos sobre todo desde los CONOS:<br />
Campos receptores pequeños<br />
Responden a la visión de colores<br />
• Capa M. Corresponde a células de tipo Y.<br />
Reciben estímulos sobre todo de los BASTONES:<br />
Campos receptores grandes<br />
Responden a la posición del estimulo y a su movimiento<br />
68
Alberto Gómez Esteban<br />
Hasta un determinado momento las capas M y P coexisten en la misma región general,<br />
aunque conduzcan información distinta.<br />
Esta disposición persiste en la REGIÓN V2 del área 18<br />
Desde la región V2 existe una bifurcación:<br />
• Flujo M, que sigue el siguiente camino:<br />
1. REGIÓN V3<br />
2. ÁREA TEMPORAL MEDIAL (V5)<br />
3. ÁREA PARIETAL POSTERIOR (ÁREA 7a)<br />
Este flujo conduce información desde los bastones y sus campos receptores son<br />
grandes.<br />
Las señales procedentes de estas células se utilizan para conocer la posición del<br />
estimulo visual y si está en movimiento.<br />
• Flujo P, que sigue también una ruta desde V2<br />
1. ÁREA 19 de Brodmann (subregión V4)<br />
2. CORTEZA TEMPORAL INFERIOR (área 37)<br />
Esta vía se origina en los conos de la retina y codifica para la forma y el color de<br />
los objetos.<br />
69
Alberto Gómez Esteban<br />
Imagen de las cortezas visuales secundarias<br />
70
Alberto Gómez Esteban<br />
Reflejos oculares<br />
Movimientos oculocinéticos<br />
Cuando nos desplazamos la escena visual se mueve a través de la retina<br />
(DESLIZAMIENTO RETINIANO), y los ojos se mueven automáticamente de forma<br />
<strong>com</strong>pensadora para mantener la imagen fija en la retina.<br />
Estos movimientos generalmente son lentos y equivalen a la velocidad del<br />
desplazamiento.<br />
Cuando los ojos se aproximan a su límite de rotación hay un movimiento rápido que los<br />
devuelve a su posición original y luego otra fase de seguimiento lento del objeto que<br />
mirábamos. Esto se denomina NISTAGMO OCULOCINÉTICO.<br />
Para que se inicie se deben estimular las células ganglionares retinianas de campo<br />
extenso, sensibles a los movimientos lentos. Los axones terminan en pequeños núcleos<br />
en el recorrido de la cintilla óptica que se denominan SISTEMA ÓPTICO ACCESORIO.<br />
El sistema óptico accesorio se <strong>com</strong>pone de una serie de núcleos:<br />
• NÚCLEO DE LA CINTILLA ÓPTICA<br />
• NÚCLEOS ÓPTICOS ACCESORIOS<br />
MEDIAL<br />
DORSAL<br />
LATERAL<br />
Los núcleos del sistema óptico accesorio se proyectan hacia dos zonas:<br />
‣ NÚCLEO RETICULOTEGMENTARIO de la protuberancia<br />
‣ OLIVA INFERIOR del bulbo<br />
Inervan vestibulocerebelo y hacia los núcleos vestibulares.<br />
Estas neuronas eferentes son las que producen el movimiento oculomotor.<br />
Reflejo fotomotor pupilar<br />
La pupila también responde a la cantidad de luz ambiental, contrayéndose o dilatándose<br />
el iris según ésta.<br />
La respuesta es CONSENSUAL, de modo que la luz dirigida a un iris, también produce<br />
iridoconstricción en el otro:<br />
71
Alberto Gómez Esteban<br />
‣ Respuesta directa → Ojo iluminado<br />
‣ Respuesta cruzada → Ojo opuesto<br />
Se trata de un arco formado por 4 neuronas:<br />
1. Células ganglionares de la retina (M). Sus axones se hemidecusan, lo cual<br />
produce que la respuesta sea cruzada.<br />
2. NÚCLEO PRETECTAL OLIVAR<br />
3. NÚCLEO DE EDINGER-WESTPHAL<br />
4. Neuronas del GANGLIO CILIAR<br />
La iridoconstricción es una respuesta PARASIMPÁTICA<br />
La iridodilatación es una respuesta SIMPÁTICA cuya respuesta viaja por el hipotálamo<br />
posterior hasta niveles medulares C8-T1<br />
Desde la médula se proyecta al GANGLIO CERVICAL SUPERIOR desde donde la<br />
neurona postganglionar se encarga de inervar al músculo iridodilatador.<br />
72
Alberto Gómez Esteban<br />
Clínica<br />
Corteza cerebral<br />
Lesiones de la región inferotemporal en las áreas 18, 20 y 21 producen distintos síntomas<br />
según sea el hemisferio cerebral dañado:<br />
HEMISFERIO IZQUIERDO (dominante). Producen agnosia de objetos, en la cual el<br />
paciente es incapaz de describir objetos reales aunque los perciba.<br />
HEMISFERIO DERECHO (no dominante). Producen agnosia para dibujar el objeto<br />
Alteraciones bilaterales pequeñas en estas zonas producen prosopagnosia en la cual el<br />
paciente es incapaz de reconocer caras.<br />
Vía óptica<br />
En estas imágenes detallaremos los defectos en el campo visual en relación a los distintos<br />
puntos en los que podemos localizar la lesión:<br />
73
Alberto Gómez Esteban<br />
74
Alberto Gómez Esteban<br />
Tema 17. Anatomía del sistema auditivo<br />
Introducción<br />
El oído es uno de los sentidos más importantes que, junto con la vista y la capacidad de<br />
hablar, contribuye de un modo significativo a la calidad de vida.<br />
En el transcurso de nuestra vida cotidiana separamos inconscientemente los sonidos<br />
relevantes, diferenciándolos del ruido de fondo, y además localizamos las fuentes del<br />
sonido y reaccionamos (a veces de forma refleja) a los ruidos inesperados.<br />
El oído está adaptado para recibir ondas sonoras en la membrana timpánica y transmitir<br />
las señales auditivas al sistema nervioso central.<br />
Oído<br />
Oído externo<br />
Las ondas sonoras son captadas por el PABELLÓN AURICULAR que las encauza a<br />
través del CONDUCTO AUDITIVO EXTERNO.<br />
Desde el conducto auditivo las ondas sonoras llegan a la MEMBRANA TIMPÁNICA.<br />
El oído externo es una cavidad de resonancia que resalta algunas frecuencias más que<br />
otras, las cuales dependen de la dirección con la que llegue el sonido:<br />
‣ Los sonidos detrás de la cabeza llegan amortiguados<br />
‣ Los sonidos laterales son resaltados<br />
Los indicios de este tipo determinan la LOCALIZACIÓN MONOAURICULAR de las<br />
fuentes de sonido, es decir, la que realizamos con un solo oído.<br />
Oído medio<br />
El oído medio o CAVIDAD TIMPÁNICA es un espacio del hueso temporal lleno de aire,<br />
interpuesto entre el tímpano y el oído interno.<br />
Los sonidos se transmiten hacia el oído interno, que está lleno de líquido, por la CADENA<br />
DE HUESECILLOS, de más externo a más interno:<br />
MARTILLO, que está fijado al tímpano mediante su MANUBRIO<br />
YUNQUE<br />
ESTRIBO, cuya base encaja en la membrana oval, a modo de pistón.<br />
75
Alberto Gómez Esteban<br />
Los huesecillos realizan dos funciones:<br />
Amortiguan el movimiento del tímpano<br />
Amplifican la fuerza aplicada a la membrana oval<br />
Su rigidez permite <strong>com</strong>pensar la diferencia de impedancia entre los medios aéreo (de<br />
donde proviene el sonido) y líquido (oído interno)<br />
La rigidez puede ser modificada por dos músculos:<br />
Músculo tensor del tímpano<br />
Músculo del estribo<br />
Oído interno<br />
La forma de la CÓCLEA es espiral y recuerda a un caracol. Tiene dos partes:<br />
• COCLEA MEMBRANOSA<br />
• CÓCLEA ÓSEA<br />
La cóclea membranosa se encuentra dentro de la ósea y se <strong>com</strong>unica con el sistema<br />
vestibular mediante el conducto reuniens.<br />
Consta de tres <strong>com</strong>partimentos espirales:<br />
RAMPA MEDIA o CONDUCTO COCLEAR<br />
RAMPA VESTIBULAR<br />
RAMPA TIMPÁNICA, que termina en la VENTANA REDONDA que separa el oído<br />
interno del medio.<br />
La rampa vestibular se continúa con la rampa timpánica por una abertura en el vértice<br />
de la cóclea llamada HELICOTREMA.<br />
La rampa media está limitada por dos membranas:<br />
MEMBRANA BASILAR, por abajo, limitando con la rampa timpánica<br />
MEMBRANA VESTIBULAR de REISSNER, por arriba, limitando con la rampa<br />
vestibular<br />
El MODIOLO es el eje central óseo de la cóclea y tiene forma de tornillo.<br />
Las rampas vestibular y timpánica están rellenas de PERILINFA<br />
76
Alberto Gómez Esteban<br />
La rampa media está rellena de ENDOLINFA<br />
El ÓRGANO DE CORTI es el epitelio sensorial especializado que descansa sobre la<br />
membrana basilar. Tiene dos tipos de células:<br />
Células ciliadas internas. Forman una hilera que recorre la cóclea de la base al<br />
vértice.<br />
Células ciliadas externas. Forman tres hileras paralelas que siguen el mismo<br />
recorrido.<br />
Cada célula ciliada posee un haz de cilios que posee entre 50-150 estereocilios<br />
dispuestos en hileras curvas, y aquellos más largos están en el borde externo de la<br />
célula.<br />
La MEMBRANA TECTORIA que también se encuentra en el órgano de Corti es un brazo<br />
gelatinoso que cubre el epitelio sensorial.<br />
Los estereocilios más altos están en contacto con esta membrana tectoria o insertados en<br />
ella, de modo que los movimientos de la membrana basilar y del órgano de Corti<br />
doblan los estereocilios contra la membrana, produciendo una despolarización de las<br />
células sensoriales.<br />
El modiolo óseo contiene el GANGLIO ESPIRAL.<br />
Las prolongaciones de las células de este ganglio forman la PORCIÓN COCLEAR del<br />
nervio vestibulococlear (VIII par craneal).<br />
77
Alberto Gómez Esteban<br />
Vías auditivas centrales<br />
Generalmente en las vías auditivas ascendentes de la cóclea a la corteza se mantiene una<br />
ÓRGANIZACIÓN TONOTÓPICA muy rigurosa, es decir, las neuronas que llevan<br />
información sonora de frecuencia característica llegan a zonas específicas de la corteza.<br />
Todas las fibras del nervio coclear sinaptan en los NÚCLEOS COCLEARES<br />
Mientras la información asciende hacia la corteza auditiva, se distribuye por multitud de<br />
vías paralelas, las cuales convergen en el COLÍCULO INFERIOR.<br />
La información de esta vía sigue el siguiente camino:<br />
NÚCLEOS COCLEARES → Complejo olivar superior → Cuerpo trapezoide →<br />
Lemnisco lateral → COLÍCULO INFERIOR<br />
En el mesencéfalo, la información es transmitida por el COLÍCULO INFERIOR, mediante<br />
su brazo hasta el CUERPO GENICULADO MEDIAL.<br />
El CUERPO GENICULADO MEDIAL envía su información mediante el brazo<br />
sublenticular de la cápsula interna a la CORTEZA AUDITIVA.<br />
Las fibras que transportan información auditiva se decusan a varios niveles, y dicha<br />
información puede ser procesada de dos formas<br />
1. INFORMACIÓN MONOAURICULAR, que viene desde un solo oído, y se dirige al<br />
lado contralateral<br />
2. INFORMACIÓN BIAURICULAR, que resulta de las diferencias entre los sonidos<br />
que reciben ambos oídos, y es procesada por vías centrales.<br />
Las decusaciones del sistema auditivo, sobre todo la del cuerpo trapezoide son<br />
similares funcionalmente a las que veíamos en el sistema óptico, y por ello se les llama en<br />
conjunto QUIASMA AUDITIVO FUNCIONAL.<br />
Núcleos cocleares<br />
Hay dos:<br />
NÚCLEO COCLEAR DORSAL<br />
NÚCLEO COCLEAR VENTRAL<br />
Se encuentran por fuera y por detrás del cuerpo restiforme, en la unión entre bulbo<br />
raquídeo y protuberancia.<br />
78
Alberto Gómez Esteban<br />
Todas las fibras cocleares terminan en los núcleos cocleares homolaterales. Las fibras<br />
cocleares se dividen en dos ramas:<br />
• RAMA ASCENDENTE. Sus fibras sinaptan con la parte anterior del núcleo<br />
coclear ventral.<br />
• RAMA DESCENDENTE. Sus fibras sinaptan con dos zonas:<br />
Núcleo coclear ventral en su parte posterior<br />
Núcleo coclear dorsal<br />
En estos núcleos las fibras sinaptan con varios tipos de neuronas diferentes ordenados en<br />
hileras de modo que obtenemos un MAPA TONOTÓPICO preciso<br />
Las neuronas de los núcleos cocleares dan origen a vías ascendentes paralelas pero<br />
bien separadas y delimitadas dentro del sistema auditivo.<br />
Estas vías analizan y codifican diferentes características sonoras al mismo tiempo que<br />
preservan la información sobre su frecuencia.<br />
Estas proyecciones se subdividen en dos vías:<br />
‣ Vías que transmiten información monoauricular al COLÍCULO INFERIOR<br />
‣ Vías que procesan información biauricular al COMPLEJO OLIVAR SUPERIOR<br />
79
Alberto Gómez Esteban<br />
La mayoría de las fibras del NÚCLEO COCLEAR VENTRAL viajan por delante del cuerpo<br />
restiforme para formar el CUERPO TRAPEZOIDE.<br />
Las proyecciones del NÚCLEO COCLEAR DORSAL y algunas del NÚCLEO COCLEAR<br />
VENTRAL se dirigen hacia atrás para pasar sobre el cuerpo restiforme formando un<br />
fascículo llamado ESTRÍA ACÚSTICA DORSAL.<br />
Las fibras de la ESTRÍA ACÚSTICA DORSAL se decusan antes de unirse al LEMNISCO<br />
LATERAL.<br />
Hay células del NÚCLEO COCLEAR DORSAL que forman circuitos locales, <strong>com</strong>o por<br />
ejemplo proyecciones directas en dirección al COLÍCULO INFERIOR contralateral que<br />
constituyen la principal vía de salida de este núcleo.<br />
Complejo olivar superior<br />
La oliva superior se encuentra en la protuberancia caudal, cercana al núcleo motor del<br />
nervio facial.<br />
Es el primer lugar del tronco del encéfalo donde converge la información de ambos<br />
oídos, lo que permite la localización precisa del sonido y la formación de un mapa<br />
neural del hemicampo auditivo contralateral.<br />
La OLIVA SUPERIOR MEDIAL (OSM) es el principal núcleo del <strong>com</strong>plejo olivar superior<br />
en humanos.<br />
El CUERPO TRAPEZOIDE es un haz de fibras mielínicas que pasa por delante de este<br />
<strong>com</strong>plejo y se entrecruza con fibras del lemnisco medial al atravesar la línea media.<br />
Las fibras del cuerpo trapezoide que se decusan terminan en el COMPLEJO OLIVAR<br />
SUPERIOR contralateral o bien ascienden por el LEMNISCO LATERAL contralateral.<br />
Este núcleo sigue una organización tonográfica característica, que veíamos en<br />
anteriores segmentos.<br />
Las vías nerviosas aferentes a la OLIVA SUPERIOR MEDIAL (OSM) son dos:<br />
Oído contralateral<br />
Oído homolateral<br />
Ambas conexiones llegan aproximadamente al mismo tiempo, y por tanto no existe<br />
retraso con respecto a uno-otro oído, lo que permite que la única diferencia de tiempos<br />
de llegada sea establecida por la localización del sonido:<br />
Si el sonido proviene del lado izquierdo, llegará al núcleo OSM antes desde el oído<br />
izquierdo.<br />
80
Alberto Gómez Esteban<br />
Este proceso permite que se analice la procedencia del sonido.<br />
Las proyecciones de la OLIVA SUPERIOR MEDIAL viajan por el LEMNISCO LATERAL<br />
homolateral.<br />
Desde el lemnisco lateral estas fibras inervan al núcleo central del COLÍCULO<br />
INFERIOR.<br />
Hay otro núcleo olivar de escasa importancia que es la OLIVA SUPERIOR LATERAL que<br />
envía conexiones de escasa importancia al COLÍCULO INFERIOR contralateral, lo que<br />
supone una vía biauricular indirecta.<br />
81
Alberto Gómez Esteban<br />
Lemnisco lateral<br />
El lemnisco lateral contiene axones muy heterogéneos:<br />
Neuronas de segundo orden de los NÚCLEOS COCLEARES<br />
Neuronas de tercer orden de la OLIVA SUPERIOR<br />
Neuronas de cuarto orden de somas del propio LEMNISCO LATERAL<br />
El NÚCLEO VENTRAL del LEMNISCO LATERAL contiene células entre las fibras<br />
ascendentes del lemnisco lateral.<br />
Se extiende entre el borde anterior del COMPLEJO OLIVAR SUPERIOR y el borde<br />
inferior del núcleo dorsal del lemnisco lateral.<br />
Envía fibras en dirección al COLÍCULO INFERIOR <strong>com</strong>pletando una vía monoauricular<br />
indirecta.<br />
El NÚCLEO DORSAL del LEMNISCO LATERAL recibe información del <strong>com</strong>plejo olivar<br />
superior y envía proyecciones que se decusan.<br />
Estas fibras terminan en el COLÍCULO INFERIOR contralateral transmitiendo información<br />
biauricular e inhibe la actividad del hemicampo auditivo opuesto.<br />
Colículo inferior<br />
El colículo inferior o TUBÉRCULO CUADRIGÉMINO INFERIOR es el fin de casi todas las<br />
vías auditivas ascendentes. Tiene varios núcleos:<br />
• NÚCLEO CENTRAL, es muy grande y de forma ovoidea.<br />
Recibe aferencias sobre todo del LEMNISCO LATERAL.<br />
Las aferencias que recibe caminan paralelas formando láminas fibrodendríticas.<br />
Estas proyecciones ascendentes convergen y divergen de modo que cada aferencia<br />
inerva varias neuronas dispuestas en un mismo plano, de modo que a cada punto de la<br />
cóclea corresponde una LÁMINA DE ISOFRECUENCIA.<br />
Este núcleo integra múltiples fuentes auditivas del tronco del encéfalo e inerva la<br />
división anterior del CUERPO GENICULAOD MEDIAL.<br />
• NÚCLEO PERICENTRAL, es posterior y está atravesado por fibras de otros núcleos<br />
tectales.<br />
• NÚCLEO LATERAL, es lateral y queda atravesado por fibras que forman el brazo del<br />
colículo inferior.<br />
82
Alberto Gómez Esteban<br />
Muchas células del colículo inferior responden a señales de ambos oídos:<br />
Células con frecuencia característica baja. Reciben aferencias desde células de<br />
la cóclea que detectan bajas frecuencias.<br />
Son sensibles a las diferencias interauriculares de TIEMPO<br />
Células con frecuencia característica alta. Reciben conexiones desde células<br />
cocleares que detectan altas frecuencias.<br />
Son sensibles a las diferencias interauriculares de INTENSIDAD.<br />
Estas respuestas biauriculares son similares a las del <strong>com</strong>plejo olivar superior, y<br />
probablemente son modificadas por información biauricular procedente del núcleo dorsal<br />
del lemnisco lateral.<br />
Hay células de las láminas fibrodendríticas que son monoauriculares excitadas por el<br />
oído contralateral.<br />
Las células de los NÚCLEOS PARACENTRALES tienen poca frecuencia específica y se<br />
habitúan rápidamente a los estímulos repetidos.<br />
Reciben dos tipos de información:<br />
• Información auditiva:<br />
NÚCLEO CENTRAL del colículo inferior<br />
CORTEZA CEREBRAL<br />
• Información no auditiva:<br />
MÉDULA ESPINAL<br />
NÚCLEOS DE LA COLUMNA DORSAL (¿lemnisco medial?)<br />
COLÍCULO SUPERIOR<br />
Envían su información a los siguientes destinos EFERENTES:<br />
CUERPO GENICULADO MEDIAL<br />
COLÍCULO SUPERIOR<br />
FORMACIÓN RETICULAR<br />
NÚCLEOS PRECEREBELOSOS<br />
83
Alberto Gómez Esteban<br />
Estos núcleos se relacionan con la atención, integración multisensorial y reflejos motores<br />
ante estímulos sonoros.<br />
Cuerpo geniculado medial<br />
Se trata de una protuberancia pequeña en la superficie de la parte inferior del TÁLAMO<br />
CAUDAL, entre el cuerpo geniculado lateral y el pulvinar.<br />
Tiene dos divisiones:<br />
• DIVISIÓN ANTERIOR, recibe aferencias del NÚCLEO CENTRAL del colículo<br />
inferior<br />
Envía conexiones a la CORTEZA AUDITIVA PRIMARIA (AI)<br />
Tiene contornos de isofrecuencia en los cuales:<br />
Altas frecuencias. Quedan mediales<br />
Bajas frecuencias. Quedan laterales<br />
• DIVISIÓN POSTERIOR, recibe información del NÚCLEO PERICENTRAL del<br />
colículo inferior.<br />
Inerva la CORTEZA AUDITIVA SECUNDARIA (AII)<br />
Contiene neuronas poco especializadas que responden a estímulos acústicos y<br />
no acústicos y es más sensible a la habituación.<br />
• DIVISIÓN MEDIAL (magnocelular), recibe información de la CORTEZA EXTERNA<br />
del colículo inferior.<br />
Inerva CORTEZAS AUDITIVAS ASOCIATIVAS.<br />
Contiene neuronas pobremente especializadas sensibles a estímulos acústicos y<br />
de otros tipos sensoriales (vestibulares y somatosensoriales).<br />
84
Alberto Gómez Esteban<br />
Corteza auditiva y áreas asociativas<br />
Corteza auditiva primaria<br />
La corteza auditiva primaria (AI), o área 41 de Brodmann, se encuentra entre las dos<br />
circunvoluciones temporales transversas.<br />
Están ocultas en el SURCO LATERAL y son adyacentes a la circunvolución temporal<br />
superior.<br />
Se encuentra en la CIRCUNVOLUCIÓN TEMPORAL TRANSVERSA ANTERIOR aunque<br />
a veces se extiende hasta la posterior.<br />
Histológicamente es una corteza con dos particularidades:<br />
CAPA GRANULAR INTERNA (IV) bien desarrollada<br />
CAPA MULTIFORME (VI) con gran cantidad de pirámides pequeñas.<br />
Corteza auditiva secundaria<br />
La corteza auditiva secundaria (AII), o área 42, se encuentra junto a la auditiva primaria<br />
en la segunda circunvolución transversa.<br />
La CORTEZA AUDITIVA PRIMARIA (AI) está recíprocamente conectada con la DIVISIÓN<br />
ANTERIOR del cuerpo geniculado medial<br />
La CORTEZA AUDITIVA SECUNDARIA (AII) está recíprocamente conectada con la<br />
DIVISIÓN POSTERIOR del cuerpo geniculado medial.<br />
Cada área cortical auditiva envía conexiones <strong>com</strong>isurales (entre ambos hemisferios)<br />
mediante el CUERPO CALLOSO a áreas auditivas homólogas.<br />
Las células de estas áreas se ordenan en columnas de isofrecuencia que recorren la<br />
corteza auditiva primaria <strong>com</strong>o largas bandas.<br />
‣ Las frecuencias altas son mediales<br />
‣ Las frecuencias bajas son laterales<br />
Cada una de estas bandas posee una organización interna específica en las que se<br />
alternan dos tipos de grupos:<br />
Células estimuladas por ambos oídos (EE)<br />
Células estimuladas por el oído contralateral e inhibidas por el homolateral (EI)<br />
85
Alberto Gómez Esteban<br />
Cortezas auditivas de asociación<br />
La corteza auditiva de asociación rodea al ÁREA AUDITIVA PRIMARIA y se sitúa en la<br />
porción posterior de la circunvolución temporal posterior.<br />
Está conectada a la corteza auditiva primaria mediante el FASCÍCULO ARQUEADO.<br />
• ÁREA DE WERNICKE (área 22). Recibe conexiones de la corteza auditiva<br />
primaria.<br />
También recibe información somatosensorial y visual<br />
Interviene en la PERCEPCIÓN del LENGUAJE HABLADO.<br />
Es hasta 7 veces más grande en el hemisferio izquierdo que en el derecho.<br />
Hay más áreas que encontramos en este caso en el lobulillo parietal inferior:<br />
• CIRCUNVOLUCIÓN ANGULAR (área 39)<br />
• CIRCUNVOLUCIÓN SUPRAMARGINAL (área 40)<br />
Estas dos áreas son importantes también para el lenguaje, interviniendo en aspectos <strong>com</strong>o<br />
la LECTURA y la ESCRITURA.<br />
A veces a estas áreas también se las considera <strong>com</strong>o ÁREA DE WERNICKE.<br />
• ÁREA DE BROCA (áreas 44 y 45). Son muy importantes para la EXPRESIÓN del<br />
lenguaje hablado.<br />
Está conectada con las cortezas auditivas primaria y de asociación gracias al<br />
FASCÍCULO ARQUEADO.<br />
*Clínica de las áreas del lenguaje*<br />
El ÁREA DE WERNICKE (áreas 22 ¿39 y 40?) interviene en la COMPRENSIÓN del<br />
lenguaje.<br />
Una lesión en el área de Wernicke provoca AFASIA DE WERNICKE en la cual está<br />
dificultada la <strong>com</strong>prensión del lenguaje y el habla, aunque es fluida, está<br />
<strong>com</strong>pletamente desprovista de sentido (JERGAFASIA).<br />
El ÁREA DE BROCA (áreas 44 y 45) interviene en la EXPRESIÓN del lenguaje.<br />
Su lesión provoca AFASIA DE BROCA en la cual aunque el paciente no tiene ningún<br />
problema en la <strong>com</strong>prensión, el habla no es fluida y observamos frases telegráficas.<br />
86
Alberto Gómez Esteban<br />
Imágenes de las vías auditivas ascendentes<br />
Vías monoauriculares (ROJO)<br />
Vías biauriculares (AZUL)<br />
87
Alberto Gómez Esteban<br />
Posición de los núcleos cocleares en el tronco del encéfalo<br />
Cortezas auditivas<br />
88
Alberto Gómez Esteban<br />
Vías auditivas descendentes<br />
Las proyecciones descendentes consisten en conexiones recíprocas a lo largo de toda la<br />
vía auditiva.<br />
Se forman circuitos de retroalimentación que modulan el procesamiento de la<br />
información desde que es recogida periféricamente hasta que finaliza en la corteza<br />
cerebral.<br />
Haz olivococlear<br />
Surge de grupos de células de los NÚCLEOS PERIOLIVARES del COMPLEJO OLIVAR<br />
SUPERIOR.<br />
Estos núcleos forman el haz olivococlear que viaja junto a la porción vestibular del nervio<br />
vestibulococlear.<br />
Se divide en dos fascículos<br />
Fibras olivococleares laterales. Alcanzan la región de células ciliadas internas<br />
de la cóclea homolateral.<br />
Fibras olivococleares mediales. Tienen proyecciones bilaterales que alcanzan las<br />
células ciliadas externas.<br />
Ejercen retroalimentación directa que influye en la mecánica coclear y la sensibilidad de<br />
la cóclea para discriminar frecuencias.<br />
La inervación olivococlear influye en la altura de las células y en la rigidez de los cilios.<br />
Reflejo del oído medio<br />
Los pequeños músculos estriados que encontramos en el oído medio modifican la<br />
impedancia mecánica de la cadena de huesecillos, y son activados por el REFLEJO<br />
DEL OÍDO MEDIO.<br />
El MÚSCULO DEL ESTRIBO está inervado por el nervio facial (VII par craneal).<br />
Estas neuronas están estrechamente relacionadas con el EXTREMO POSTERIOR del<br />
<strong>com</strong>plejo olivar superior<br />
El MÚSCULO TENSOR DEL TÍMPANO está inervado por el nervio trigémino (V par<br />
craneal).<br />
Estas neuronas se relacionan con el EXTREMO ANTERIOR del <strong>com</strong>plejo olivar superior<br />
89
Alberto Gómez Esteban<br />
Estas vías sensitivas son bilaterales y afectan a ambos oídos, es decir, si estimulamos<br />
uno, en el otro también se modifica la impedancia por estas vías.<br />
Reflejo de aprestamiento<br />
Las respuestas al sonido reflejas y adquiridas integran los sistemas sensitivos y motores.<br />
Hay interconexiones corticocorticales para la difusión de la información auditiva,<br />
pero esta información también se integra en el tronco del encéfalo.<br />
Las capas profundas del COLÍCULO SUPERIOR reciben información auditiva de dos<br />
zonas:<br />
• COLÍCULO INFERIOR<br />
• ÁREAS CORTICALES<br />
AUDITIVAS<br />
Estas capas profundas del colículo superior integran tres tipos de información:<br />
Auditiva<br />
Visual<br />
Somatosensorial<br />
Inervan a núcleos del tronco del encéfalo y de la médula cervical mediante las FIBRAS<br />
TECTOBULBOESPINALES.<br />
La estimulación de estas fibras provoca la orientación de cabeza, ojos y cuello hacia el<br />
estímulo auditivo o visual.<br />
Como hemos <strong>com</strong>entado en esta RESPUESTA DE APRESTAMIENTO también interviene<br />
la vía visual mediante el COLÍCULO SUPERIOR.<br />
90
Alberto Gómez Esteban<br />
Imágenes del sistema auditivo<br />
Resumen de las vías auditivas<br />
91
Alberto Gómez Esteban<br />
Fibras eferentes auditivas<br />
92
Alberto Gómez Esteban<br />
Esquema general de todas las vías del sistema auditivo<br />
Arco del reflejo del oído medio<br />
93
Alberto Gómez Esteban<br />
Arco del reflejo de aprestamiento<br />
94
Alberto Gómez Esteban<br />
95
Alberto Gómez Esteban<br />
Tema 18. Sentidos químicos. Rinencéfalo<br />
Introducción<br />
Los sistemas olfatorio y gustativo exploran el medio químico que nos rodea.<br />
La información que nos ofrecen estos sistemas sea asocia íntimamente por el gusto y la<br />
deleitación que existen por las <strong>com</strong>idas y las bebidas sabrosas.<br />
Cuando hablamos del gusto que nos provoca una <strong>com</strong>ida, nos estamos refiriendo a una<br />
<strong>com</strong>pleja experiencia sensitiva, plagada de matices, que denominamos sabor.<br />
La percepción global del sabor es una <strong>com</strong>binación de datos olfativos, gustativos y<br />
somatosensoriales que encontramos en los alimentos y la bebida.<br />
‣ El sentido del olfato detecta las fragancias <strong>com</strong>o el resultado de la percepción de<br />
sustancias olorosas presentes en el ambiente en forma de aerosol.<br />
‣ El sentido del gusto es la sensación suscitada por la estimulación química de<br />
receptores gustativos que encontramos en la cavidad orofaríngea<br />
‣ El sistema somatosensorial se encarga de detectar <strong>com</strong>ponentes irritantes de<br />
los alimentos (<strong>com</strong>o el picante).<br />
Sentido del olfato<br />
Receptores<br />
Los receptores responsables de este sentido se localizan en la MUCOSA OLFATORIA<br />
que se encuentra en el techo de las fosas nasales, sobre la lámina cribosa del hueso<br />
etmoides.<br />
Está formada por una capa acelular de moco que recubre una capa celular de EPITELIO<br />
OLFATORIO y una lámina basal subyacente.<br />
El epitelio se <strong>com</strong>pone de tres tipos de neuronas:<br />
Neuronas receptoras olfatorias<br />
Células sustentaculares, que secretan sustancias mucosas.<br />
Células basales, que se encargan de renovar el epitelio<br />
96
Alberto Gómez Esteban<br />
Las neuronas receptoras olfatorias son bipolares y cada una tiene dos partes:<br />
Dendrita apical, que se extiende hacia la superficie del epitelio donde forma una<br />
vesícula olfatoria con forma de botón, de la que nacen cilios inmóviles con<br />
receptores para moléculas olorosas.<br />
Axón basal, que es amielínico y tremendamente fino.<br />
Todos los axones cruzan la lámina propia y se reúnen en filetes olfatorios que se<br />
encargan de formar el NERVIO OLFATORIO (I par craneal).<br />
Los filetes olfatorios atraviesan la lámina cribosa para terminar en el BULBO<br />
OLFATORIO.<br />
La lámina propia contiene haces de axones olfatorios y además una particularidad, que son<br />
las GLÁNDULAS DE BOWMAN, que realizan una secreción serosa, que, <strong>com</strong>binadas<br />
con las secreciones de las células de sostén, permiten atrapar mejor las sustancias<br />
odoríferas.<br />
Vías centrales. Bulbo olfatorio<br />
El bulbo olfatorio se localiza en el surco olfatorio sobre la cara anterior de la CINTILLA<br />
OLFATORIA, mediante la cual se une al resto del encéfalo.<br />
Contiene varios tipos de fibras:<br />
Fibras de la CINTILLA OLFATORIA LATERAL<br />
Neuronas del NÚCLEO OLFATORIO ANTERIOR<br />
Fibras del BRAZO ANTERIOR DE LA COMISURA ANTERIOR<br />
97
Alberto Gómez Esteban<br />
Las proyecciones aferentes desde el NERVIO OLFATORIO forman la capa del nervio<br />
olfatorio, cuyos axones llegan únicamente a unas estructuras llamadas glomérulos<br />
olfatorios.<br />
Los glomérulos son el rasgo más sobresaliente de esta estructura, y su centro está<br />
formado por axones de las células receptoras olfatorias.<br />
Los axones de las células olfatorias se ramifican para sinaptar con las dendritas primarias<br />
(apicales) de otros tipos de neuronas, que son eferentes al bulbo olfatorio.<br />
Los axones de estas células emergen de la porción posterior del bulbo olfatorio para<br />
configurar la CINTILLA OLFATORIA LATERAL.<br />
Estas fibras siguen un trayecto en dirección posterior para finalizar en zonas de la cara<br />
anterior del telencéfalo, que llamamos CORTEZA OLFATORIA.<br />
Corteza olfatoria<br />
Las principales áreas que forman la CORTEZA OLFATORIA son:<br />
• NÚCLEO OLFATORIO<br />
ANTERIOR<br />
• TUBÉRCULO OLFATORIO<br />
• NÚCLEO CORTICAL ANTERIOR<br />
DE LA AMÍGDALA<br />
• CORTEZA PERIAMIGDALINA<br />
• CORTEZA PIRIFORME<br />
• CORTEZA ENTORRINAL<br />
LATERAL<br />
Son un ejemplo de PALEOCORTEZA con tres capas celulares, que además reciben<br />
proyecciones directas desde sus receptores, en vez de relevarse en núcleos relé del<br />
tálamo.<br />
Los axones de la cintilla olfatoria envían colaterales al núcleo olfatorio anterior, otras<br />
áreas corticales y estructuras límbicas subcorticales.<br />
Los principales destinos del NÚCLEO OLFATORIO ANTERIOR son:<br />
BULBOS OLFATORIOS bilaterales<br />
NÚCLEO OLFATORIO ANTERIOR contralateral<br />
Esta cantidad de procesamiento interhemisférico nos informa de que el procesamiento<br />
por parte de ambos hemisferios es importante para la información olfatoria.<br />
98
Alberto Gómez Esteban<br />
Los axones de la CINTILLA OLFATORIA LATERAL siguen un recorrido en sentido<br />
posterior para dar lugar a la ESTRÍA OLFATORIA LATERAL.<br />
La ESTRÍA OLFATORIA LATERAL finaliza en dos zonas fundamentalmente:<br />
• TUBÉRCULO OLFATORIO<br />
• CORTEZA PIRIFORME, que es un <strong>com</strong>ponente fundamental de la corteza<br />
olfatoria.<br />
Estas fibras también continúan un trayecto posterior sinaptando con tres lugares:<br />
• NÚCLEO CORTICAL ANTERIOR DE LA AMÍGDALA<br />
• CORTEZA PERIAMIGDALINA (que forma parte de la corteza piriforme)<br />
• CORTEZA ENTORRINAL LATERAL<br />
No parece que haya una proyección topográfica desde el bulbo olfatorio, al contrario de<br />
cómo ocurría en todas las sensibilidades que hemos visto anteriormente.<br />
En la imagen está representada en azul.<br />
99
Alberto Gómez Esteban<br />
Proyecciones de la corteza olfatoria<br />
Las células de la corteza olfatoria emiten dos tipos de conexiones:<br />
• CONEXIONES INTRÍNSECAS, de asociación entre zonas que pertenecen a la<br />
propia corteza olfatoria.<br />
La mayoría de estas conexiones nacen en estos núcleos:<br />
NÚCLEO OLFATORIO ANTERIOR<br />
CORTEZA PIRIFORME<br />
CORTEZA ENTORRINAL LATERAL<br />
Estas fibras de asociación se distribuyen en conjunto por toda la corteza olfatoria.<br />
• CONEXIONES EXTRÍNSECAS, de zonas diferentes a la corteza olfatoria.<br />
Incluyen amplias conexiones de regreso al bulbo olfatorio, y se originan en<br />
todas las áreas de la corteza olfatoria a excepción del tubérculo olfatorio.<br />
Esta información también se releva hacia la neocorteza, concretamente mediante dos<br />
vías:<br />
VÍAS CORTICOCORTICALES:<br />
CORTEZA ORBITOFRONTAL<br />
CORTEZA INSULAR AGRANULAR VENTRAL<br />
Es importante resaltar que además de olfatoria, estas dos cortezas reciben información<br />
gustativa, lo que integra ambas sensaciones para dar lugar a la experiencia del sabor.<br />
• VÍAS DE RELEVO EN EL TÁLAMO, concretamente las proyecciones se realizan<br />
hacia el núcleo dorsomedial del tálamo (¿en dirección a las dos cortezas<br />
anteriormente nombradas?).<br />
Además de estas vías la corteza olfatoria envía conexiones a dos zonas:<br />
• HIPOTÁLAMO LATERAL<br />
• HIPOCAMPO<br />
Estas conexiones probablemente intervengan en la modulación de los <strong>com</strong>portamientos<br />
relacionados con la alimentación.<br />
100
Alberto Gómez Esteban<br />
Clínica<br />
Los trastornos de la olfacción suelen darse fisiológicamente con la edad avanzada,<br />
ocurriendo disminución de la sensación olorosa, lo que modifica la conducta alimentaria.<br />
Además los trastornos del olfato también se pueden asociar a la epilepsia y a algunos<br />
trastornos depresivos y psiquiátricos <strong>com</strong>o la esquizofrenia.<br />
Los pacientes pueden sufrir parosmia (DISOSMIA), es decir, una distorsión de la<br />
experiencia olfatoria o bien la percepción de un olor que no se encuentra presente.<br />
*Recordatorio*<br />
La CORTEZA OLFATORIA envía conexiones de regreso al bulbo olfatorio y a otros<br />
núcleos y se originan en todas las zonas de la corteza a excepción del tubérculo olfatorio.<br />
Fibras eferentes de la corteza olfatoria<br />
101
Alberto Gómez Esteban<br />
Imágenes del sentido del olfato<br />
102
Alberto Gómez Esteban<br />
Sentido del gusto<br />
Receptores<br />
Las experiencias gustativas dependen de la recepción de los siguientes sabores<br />
primarios:<br />
Dulce<br />
Salado<br />
Amargo<br />
“Umami”<br />
Ácido<br />
Estas sensaciones dependen de la interacción entre los estímulos gustativos y las células<br />
receptoras situadas en los órganos sensitivos, denominadas BOTONES GUSTATIVOS.<br />
Estos receptores se encuentran presentes en toda la cavidad orofaríngea, aunque se<br />
hacen evidentes sobre la superficie de la lengua.<br />
Cada botón gustativo se <strong>com</strong>pone de 40-60 células gustativas cuyos extremos apicales<br />
están cubiertos por microvellosidades que se extienden en el interior de un poro<br />
gustativo.<br />
El poro es una cavidad que permite el contacto de las sustancias gustativas con las<br />
microvellosidades de las células receptoras.<br />
Las fibras aferentes penetran por la membrana basal y a continuación se ramifican en la<br />
base del botón gustativo.<br />
Cada botón recibe normalmente la inervación de más de una fibra aferente, y cada fibra<br />
aferente llega a múltiples botones gustativos, con los que establecen sinapsis químicas.<br />
103
Alberto Gómez Esteban<br />
Vías gustativas periféricas<br />
Las fibras aferentes de las neuronas gustativas de primer orden son SENSITIVAS<br />
VISCERALES ESPECIALES (SVE).<br />
Viajan por los siguientes nervios craneales:<br />
• NERVIO FACIAL (VII par), mediante estas ramas:<br />
Nervio cuerda del tímpano<br />
Nervio petroso mayor<br />
Los somas de estos nervios se encuentran en el GANGLIO GENICULADO.<br />
• NERVIO GLOSOFARÍNGEO (IX par), mediante esta rama:<br />
Ramo linguotonsilar<br />
• NERVIO VAGO (X par), mediante esta rama:<br />
Nervio laríngeo superior<br />
Su ganglio es el GANGLIO PETROSO<br />
Su ganglio es el GANGLIO NODOSO<br />
Todos estos nervios al final acaban incorporándose al NÚCLEO DEL TRACTO<br />
SOLITARIO mediante el fascículo solitario.<br />
Vías gustativas centrales<br />
El NÚCLEO DEL TRACTO SOLITARIO (NTS) es el principal núcleo sensitivo visceral<br />
del tronco del encéfalo, y se divide en dos subgrupos:<br />
NÚCLEO ROSTRAL (gustativo)<br />
NÚCLEO CAUDAL (visceral o cardiorrespiratorio)<br />
Las fibras que viajan por el fascículo solitario pertenecen a los siguientes pares, <strong>com</strong>o ya<br />
hemos visto:<br />
Nervio facial (VII par)<br />
Nervio glosofaríngeo (IX par)<br />
Nervio vago (X par)<br />
104
Alberto Gómez Esteban<br />
Terminarán sobre todo en la PORCIÓN ROSTRAL del NTS, que hemos visto que se<br />
dedicaba a la recepción de estímulos gustativos.<br />
Las neuronas gustativas de segundo orden emiten axones asociados al haz<br />
centrotegmental o central de la calota.<br />
Estas fibras terminan en la PORCIÓN PARVOCELULAR del NÚCLEO VENTRAL<br />
POSTEROMEDIAL (NVPm pc ) del tálamo.<br />
La información gustativa llega medial a la información que procede de la cabeza.<br />
*Recordatorio general*<br />
Recordemos que el NÚCLEO VENTRAL POSTEROMEDIAL era un núcleo que recogía<br />
somestesia de dos tipos desde el trigémino (V par):<br />
Tacto fino y propiocepción consciente (lemnisco trigeminal)<br />
Tacto grosero y termoalgesia (fascículo trigeminotalámico)<br />
Ahora vemos también que recoge información gustativa desde los pares VII, IX y X.<br />
Este núcleo recibirá por tanto aferencias de estos tipos:<br />
• Somestesia general: Trigémino (V par craneal)<br />
• Sensibilidad visceral especial:<br />
Facial (VII par craneal)<br />
Glosofaríngeo (IX par craneal)<br />
Vago (X par craneal)<br />
Corteza gustativa<br />
Los axones de las neuronas del NVPm pc viajan a través del brazo posterior de la cápsula<br />
interna homolateral para finalizar en tres zonas:<br />
• OPÉRCULO FRONTAL<br />
• CORTEZA INSULAR ANTERIOR<br />
• ÁREA 3b DE BRODMANN (CORTEZA SOMESTÉSICA PRIMARIA)<br />
105
Alberto Gómez Esteban<br />
Esta vía general es responsable de la discriminación del gusto, y es exclusivamente<br />
homolateral.<br />
Estudios afirman que la CORTEZA ORBITOFRONTAL POSTEROLATERAL también<br />
elabora información gustativa primaria, e integra tres tipos de señales:<br />
Señales gustativas<br />
Señales olfatorias<br />
Señales visuales asociadas a la <strong>com</strong>ida<br />
También se han descubierto células que reaccionan al gusto en la AMÍGDALA y en el<br />
HIPOTÁLAMO aunque apenas conocemos las implicaciones de estas vías.<br />
Clínica<br />
Pocas veces vemos pérdida <strong>com</strong>pleta del gusto (AGÉUSIA), aunque si podemos ver<br />
trastornos relacionados con la recepción del gusto:<br />
‣ Reducción de la sensibilidad gustativa (HIPOGEUSIA)<br />
‣ Distorsión en la percepción de un sabor (PARAGEUSIA/DISGEUSIA)<br />
Estos trastornos se asocian a varias lesiones:<br />
Traumatismo craneal<br />
Infección vírica<br />
Trastornos psiquiátricos<br />
Iatrogénicas (radioterapia y<br />
quimioterapia)<br />
106
Alberto Gómez Esteban<br />
Imágenes del sentido del gusto<br />
Vías periféricas<br />
Resumen general de las vías gustativas<br />
107
Alberto Gómez Esteban<br />
108
Alberto Gómez Esteban<br />
Tema 19. Sistema motor y cortezas motoras. Vía<br />
piramidal<br />
Introducción<br />
Existen múltiples acciones cotidianas que implican movimiento, cuyo principio parece muy<br />
sencillo, pero consta de fundamentos nerviosos muy <strong>com</strong>plejos.<br />
Los movimientos de los músculos de un brazo se realizan en estrecha coordinación con los<br />
de la postura mientras que hay recepción de propiosensibilidad procedente de antebrazo y<br />
mano que informan sobre la tensión de los músculos.<br />
También participan aunque de forma menos evidente conexiones del sistema visual y<br />
memoria acumulada.<br />
El control de este movimiento voluntario es <strong>com</strong>plejo y en él intervienen múltiples<br />
facetas, sobre todo las que proceden de la corteza cerebral.<br />
Hay tres cortezas motoras en el LÓBULO FRONTAL:<br />
• CORTEZA MOTORA PRIMARIA (MI) o área 4 de Brodmann<br />
• CORTEZA PREMOTORA o área 6 de Brodmann<br />
• CORTEZA MOTORA SUPLEMENTARIA o área 6 de Brodmann<br />
• CORTEZA MOTORA SECUNDARIA o área 8 de Brodmann<br />
Además también intervienen varias cortezas asociativas del LÓBULO PARIETAL.<br />
Estas vías funcionan en conjunto gracias a la corteza motora primaria que envía los<br />
sistemas que llevamos viendo durante toda la asignatura:<br />
• VÍA CORTICONUCLEAR o CORTICOBULBAR<br />
• VÍA CORTICOESPINAL<br />
En conjunto estos dos haces de denominan VÍA PIRAMIDAL, que influye sobre las<br />
motoneuronas inferiores (vía terminal <strong>com</strong>ún) para producir el movimiento<br />
consciente.<br />
109
Alberto Gómez Esteban<br />
Vía corticoespinal<br />
El grueso de fibras que forman la vía corticoespinal atraviesan la línea media a nivel de la<br />
DECUSACIÓN PIRAMIDAL que marca el límite entre bulbo raquídeo y médula espinal.<br />
Esta decusación da lugar a importantes consecuencias funcionales<br />
‣ Los axones de la corteza motora izquierda actúan sobre la musculatura de la<br />
mitad derecha del cuerpo<br />
‣ Los axones de la corteza motora derecha actúan sobre la musculatura de la<br />
mitad izquierda del cuerpo<br />
Esto tiene estas consecuencias clínicas:<br />
La lesión de las fibras corticoespinales superiores a la decusación originan<br />
hemiplejia contralateral<br />
La lesión de las fibras corticoespinales medulares originan hemiplejia<br />
homolateral.<br />
Corteza motora<br />
Las neuronas que dan lugar a los axones corticoespinales se localizan en las porciones<br />
profundas de la CAPA PIRAMIDAL INTERNA (V) de la corteza cerebral.<br />
Algunas de estas neuronas son pirámides grandes que se llaman NEURONAS DE BETZ y<br />
aportan una escasa cantidad de fibras a la vía.<br />
Las neuronas corticoespinales se encuentran fundamentalmente en 6 regiones de la<br />
corteza cerebral:<br />
• CORTEZA MOTORA PRIMARIA (MI). También llamada área 4 de Brodmann.<br />
Se localiza en la parte posterior de la CIRCUNVOLUCIÓN PRECENTRAL, por<br />
delante del surco central de Rolando.<br />
• CORTEZA PREMOTORA<br />
• CORTEZA MOTORA SUPLEMENTARIA<br />
Son dos, que ocupan ambas el área 6 de Brodmann y ambas se localizan en la<br />
CIRCUNVOLUCIÓN PARACENTRAL ANTERIOR.<br />
• CORTEZA MOTORA SECUNDARIA. También llamada área 8 de Brodmann<br />
Aproximadamente 2/3 del total de axones de esta vía proceden del LÓBULO FRONTAL.<br />
110
Alberto Gómez Esteban<br />
El resto de axones de esta vía se encuentran en el LÓBULO PARIETAL y en alguna otra<br />
región:<br />
• CORTEZA SOMESTÉSICA PRIMARIA (SI). También conocida <strong>com</strong>o áreas 3, 1 y 2<br />
de Brodmann.<br />
Se encuentra en la CIRCUNVOLUCIÓN POSCENTRAL detrás del surco central de<br />
Rolando.<br />
• LOBULILLO PARIETAL SUPERIOR. También conocido <strong>com</strong>o áreas 5 y 7 de<br />
Brodmann<br />
• CIRCUNVOLUCIÓN CINGULAR<br />
111
Alberto Gómez Esteban<br />
Dentro de la CORTEZA MOTORA PRIMARIA (MI) las fibras corticoespinales siguen una<br />
ORGANIZACIÓN SOMATOTÓPICA según patrones que revelan su influencia sobre<br />
músculos específicos.<br />
La figura creada de este modo se llama HOMÚNCULO MOTOR:<br />
La musculatura de la cara, la cabeza y la cavidad bucal se encuentran bajo la influencia<br />
de neuronas situadas en la parte anterolateral de la CIRCUNVOLUCIÓN PRECENTRAL.<br />
Estas áreas contribuyen a formar el FASCÍCULO CORTICONUCLEAR o<br />
CORTICOBULBAR que influye sobre los núcleos de los pares craneales que<br />
encontramos en el tronco del encéfalo.<br />
La desproporción entre tamaños de diversas partes del cuerpo que encontramos en el<br />
homúnculo refleja la densidad y distribución de neuronas encargadas de controlar la<br />
musculatura de cada región concreta.<br />
Esto define la precisión y la fineza de la UNIDAD MOTORA (visto en la unidad 1)<br />
En otras zonas de la corteza motora también se pueden observar representaciones<br />
<strong>com</strong>pletas del cuerpo, pero menos precisas.<br />
Esto nos informa de que cualquier musculo puede verse influido por varias zonas de la<br />
corteza cerebral.<br />
112
Alberto Gómez Esteban<br />
Trayecto descendente<br />
Los axones del trayecto corticoespinal son muy variables, tanto gruesos mielínicos <strong>com</strong>o<br />
delgados y amielínicos.<br />
Las fibras corticoespinales atraviesan la corona radiada y convergen para entrar en el<br />
BRAZO POSTERIOR de la CÁPSULA INTERNA.<br />
Estos axones siguen una somatotopía de modo que los axones que se dirigen a niveles<br />
medulares más altos se colocan superiores a los que van a niveles más bajos.<br />
Las fibras corticoespinales una vez rebasan la cápsula interna atraviesan las diversas<br />
divisiones del tronco del encéfalo:<br />
• MESENCÉFALO. Se reúnen para formar el tercio medio del pie peduncular.<br />
Dentro de esta zona aún existe una somatotopía, de modo que las fibras<br />
correspondientes al antebrazo y la mano son mediales a las encargadas de<br />
representar a la pierna y el pie.<br />
• PROTUBERANCIA. Los axones siguen su camino entre las masas neuronales<br />
formadas por los núcleos pontinos, a los que aportan colaterales para sinaptar<br />
con ellos.<br />
• BULBO. Los axones de esta vía se acumulan en la cara ventral (anterior) del bulbo<br />
para formar las PIRÁMIDES BULBARES.<br />
Estos axones inervarán los siguientes núcleos:<br />
COMPLEJO OLIVAR INFERIOR<br />
NÚCLEOS DE LAS COLUMNAS POSTERIORES<br />
NÚCLEOS RETICULARES BULBARES<br />
113
Alberto Gómez Esteban<br />
Dentro de las pirámides, a nivel de la transición bulbomedular aproximadamente el 80% de<br />
las fibras de la vía piramidal se decusan en lo que llamamos DECUSACIÓN PIRAMIDAL<br />
(motora).<br />
Existirán por tanto dos fascículos a partir de la decusación piramidal:<br />
• HAZ CORTICOESPINAL LATERAL (CEL). Formado por las fibras que se<br />
DECUSAN y por tanto es contralateral a la corteza de origen.<br />
Es el grueso de la vía piramidal con un 80% de las fibras procedentes de las<br />
cortezas motoras.<br />
• HAZ CORTICOESPINAL ANTERIOR (CEA). Formado por las fibras que continúan<br />
su trayecto de forma homolateral a la corteza de origen.<br />
Es de escasa relevancia clínica debido a que su lesión apenas tiene<br />
consecuencias e influye sobre todo sobre la musculatura proximal.<br />
Terminación de las vías<br />
Las fibras del HAZ CORTICOESPINAL LATERAL (CEL) siguen una organización<br />
topográfica:<br />
‣ Los axones que terminan a nivel cervical son más mediales<br />
‣ Los axones que terminan a niveles lumbosacros son más laterales<br />
Cuando las fibras correspondientes a niveles superiores penetran en la sustancia gris para<br />
inervar motoneuronas, los fascículos más laterales se van medializando para hacer lo<br />
propio en niveles inferiores.<br />
Las fibras corticoespinales que nacen en el LÓBULO FRONTAL sinaptan en las<br />
láminas VII a IX (zona intermedia y asta anterior).<br />
Las fibras que nacen en el LÓBULO PARIETAL sinaptan en la base del asta posterior<br />
(láminas IV a VI).<br />
La mayor parte de los axones finalizan en las intumiscencias:<br />
INTUMISCENCIA CERVICAL → 55% de las fibras<br />
INTUMISCENCIA LUMBOSACRA → 25% de las fibras<br />
NIVELES TORÁCICOS → 20% de las fibras<br />
114
Alberto Gómez Esteban<br />
En su terminación sobre todo sobre las intumiscencias medulares, las fibras<br />
corticoespinales sinaptan con las siguientes láminas:<br />
Lámina V<br />
Lámina VII<br />
Lámina VI<br />
Los humanos, capaces de realizar MOVIMIENTOS FINOS con los dedos, hay parte de las<br />
fibras que sinaptan directamente con cúmulos de motoneuronas α de la LÁMINA IX.<br />
115
Alberto Gómez Esteban<br />
Imágenes sobre la vía corticoespinal<br />
116
Alberto Gómez Esteban<br />
Vía corticonuclear<br />
La VÍA CORTICONUCLEAR o corticobulbar tiene una organización paralela a la de la vía<br />
corticoespinal.<br />
Se encarga de inervar núcleos motores que influyen sobre musculatura estriada voluntaria:<br />
• Núcleo motor del trigémino (V par) → NÚCLEO MASTICADOR<br />
• Núcleo motor del facial (VII par) → NÚCLEO FACIAL<br />
• Núcleo motor del hipogloso (XII par) → NÚCLEO HIPOGLOSO<br />
• Núcleo del glosofaríngeo y el vago (IX y X pares) → NÚCLEO AMBIGUO<br />
• Núcleo del nervio espinal (XI par) → NÚCLEO ESPINAL o ACCESORIO<br />
Algunos de estos axones terminan directamente sobre las motoneuronas de los pares<br />
craneales, pero la mayoría terminan en interneuronas de la FORMACIÓN RETICULAR<br />
adyacentes de forma inmediata a dichos núcleos.<br />
La mayoría de musculatura inervada por los pares craneales se localiza en la región facial,<br />
de modo que el área de la corteza MI de la que surge esta vía se denomina CORTEZA<br />
MOTORA FACIAL.<br />
Los núcleos de los siguientes nervios NO reciben proyecciones desde la CORTEZA<br />
MOTORA PRIMARIA:<br />
Núcleo del oculomotor (III par)<br />
Núcleo del troclear (IV par)<br />
Núcleo del abducens (VI par)<br />
Estos núcleos reciben estímulos de las siguientes áreas motoras:<br />
• CORTEZA MOTORA OCULAR FRONTAL (área 8 de Brodmann)<br />
• CORTEZA OCULAR PARIETAL (área 7 de Brodmann)<br />
Estas cortezas envían conexiones encargadas de controlar el movimiento de los ojos a los<br />
núcleos de la FORMACIÓN RETICULAR MESENCEFÁLICA y PARAMEDIANA de la<br />
protuberancia.<br />
117
Alberto Gómez Esteban<br />
La corteza de cada hemisferio influye de forma bilateral sobre estos núcleos.<br />
Los movimientos oculares son conjugados y se dirigen al lado contralateral a la<br />
estimulación.<br />
Trayecto de las vías corticonucleares<br />
Los axones corticonucleares que se originan en la CAPA PIRAMIDAL INTERNA (V) de la<br />
corteza motora facial se introducen en la cápsula interna.<br />
Estas fibras se reúnen en la RODILLA DE LA CÁPSULA INTERNA mediales a las<br />
corticoespinales.<br />
Siguen su recorrido por el pie peduncular y siguen siendo mediales a las fibras<br />
corticoespinales cervicales.<br />
‣ Vemos que en este nivel se mantiene la organización más superior → más medial<br />
Los axones descienden hacia la protuberancia y el bulbo asociados a la vía corticoespinal.<br />
Cuando pasan por la protuberancia basilar sus ramos se dirigen a los siguientes lugares:<br />
• NÚCLEO MOTOR DEL TRIGÉMINO, finalizando en interneuronas adyacentes<br />
La inervación es bilateral y equilibrada (mismas fibras a un lado que al otro).<br />
• NÚCLEO DEL NERVIO FACIAL:<br />
Núcleo facial superior. El control es bilateral equilibrado<br />
Núcleo facial inferior. El control es bilateral con mucho predominio<br />
contralateral.<br />
118
Alberto Gómez Esteban<br />
A niveles bulbares medios las fibras se dirigen dorsalmente para alcanzar los siguientes<br />
núcleos:<br />
• NÚCLEO AMBIGUO, con proyecciones bilaterales.<br />
Las partes que inervan al paladar blando y a la úvula tienen un gran predominio<br />
contralateral.<br />
• NÚCLEO HIPOGLOSO, las fibras lo inervan bilateralmente con gran predominio<br />
contralateral.<br />
• NÚCLEO ESPINAL, estos axones siguen hacia la parte superior de la médula<br />
cervical junto con la vía corticoespinal para inervar el núcleo espinal del XI par<br />
craneal<br />
*Clínica*<br />
Los núcleos con predominio de un lado u otro son muy susceptibles a provocar problemas<br />
cuando se lesiona la VÍA CORTICONUCLEAR de uno de los hemisferios:<br />
• NÚCLEO FACIAL<br />
Núcleo superior. Es bilateral, por lo que no presenta incidencias<br />
Núcleo inferior. Tiene predominio contralateral así que observaremos<br />
una depresión de la musculatura facial contralateral al lado de la lesión.<br />
• NÚCLEO AMBIGUO. Recordemos que los músculos del paladar y la úvula tenían<br />
predominio contralateral, y la estimulación nerviosa llevaba la úvula al mismo<br />
lado.<br />
Una lesión de las vías corticonucleares para el núcleo ambiguo provocaría fallo en<br />
la elevación del paladar y además desviación de la úvula al lado de la lesión.<br />
• NÚCLEO HIPOGLOSO. Este núcleo también presenta predominio contralateral y<br />
la estimulación nerviosa lleva la lengua al lado contrario.<br />
Una lesión en las vías corticonucleares para el núcleo hipogloso provocaría un<br />
desplazamiento de la lengua hacia el lado opuesto de la lesión.<br />
• NÚCLEO ESPINAL. Este núcleo tiene predominio homolateral y por ello lesiones<br />
en la vía corticonuclear provocan parálisis en el mismo lado<br />
119
Alberto Gómez Esteban<br />
Imágenes de la vía corticonuclear<br />
120
Alberto Gómez Esteban<br />
Sistemas motores <strong>com</strong>plementarios<br />
Sistema corticorrúbrico<br />
Las proyecciones corticales hacia el NÚCLEO ROJO del mesencéfalo nacen<br />
fundamentalmente en las siguientes cortezas:<br />
• CORTEZA MOTORA PRIMARIA (área 4)<br />
• CORTEZAS PREMOTORA y MOTORA SUPLEMENTARIA (área 6)<br />
• LOBULILLO PARIETAL SUPERIOR (áreas 5 y 7)<br />
Tanto la división parvocelular <strong>com</strong>o la magnocelular de este núcleo reciben conexiones<br />
corticorrubricas homolaterales.<br />
Las neuronas de la vía piramidal también aportan algunas fibras, aunque la mayoría de<br />
estos axones no son colaterales suyos.<br />
La proyección corticorrúbrica-rubroespinal sigue una organización topográfica.<br />
Recordemos que la VÍA RUBROESPINAL es contralateral e influye básicamente sobre la<br />
musculatura flexora.<br />
Esta vía <strong>com</strong>plementa la acción del HAZ CORTICOESPINAL LATERAL, aunque tiene<br />
escasa relevancia sobre los movimientos finos y precisos de las manos.<br />
El NÚCLEO ROJO también recibe inervación de los NÚCLEOS INTERPÓSITOS<br />
contralaterales del cerebelo, que si recordamos, eran dos y pertenecían al<br />
espinocerebelo:<br />
NÚCLEO GLOBOSO<br />
NÚCLEO EMBOLIFORME<br />
Esta proyección podría formar parte de una vía especializada para el control rápido de<br />
los movimientos, o de su corrección gracias al cerebelo.<br />
121
Alberto Gómez Esteban<br />
Sistema corticorreticular<br />
Los núcleos protuberanciales y bulbares que dan origen a los FASCÍCULOS<br />
RETICULOESPINALES reciben impulsos de las siguientes cortezas:<br />
• CORTEZA PREMOTORA, mayoritariamente<br />
• CORTEZA MOTORA SUPLEMENTARIA, en menor medida<br />
Ambas cortezas forman el área 6 de Brodmann<br />
Recordemos que las VÍAS RETICULOESPINALES influyen sobre la musculatura<br />
extensora y es un medio para que la corteza actúe sobre la musculatura extensora<br />
paralela a la regulación flexora.<br />
Los núcleos cerebelosos también proyectan hacia estas zonas.<br />
Sistema corticopontino<br />
Casi todas las cortezas cerebrales envían axones a este sistema, de especial desarrollo en<br />
el cerebro humano.<br />
La mayoría de sus elementos se originan en cortezas motoras, pero también hay otros<br />
que se originan en cortezas asociativas temporales, parietales y occipitales.<br />
Los axones de esta vía bajan por la cápsula interna y establecen sinapsis con los<br />
NÚCLEOS DE LA PROTUBERANCIA BASILAR homolateral.<br />
La mayoría de núcleos del puente envían sus axones hacia el CEREBELO contralateral<br />
por el pedúnculo cerebeloso medio, pero aquí también hay una notable proyección<br />
homolateral.<br />
Se sabe poco sobre esta vía, aunque parece que desempeña funciones sobre el control<br />
motor.<br />
También parece que sirve para <strong>com</strong>unicar el cerebro con el cerebelo, ya que estas<br />
estructuras en general carecen de <strong>com</strong>unicaciones directas en el encéfalo adulto.<br />
122
Alberto Gómez Esteban<br />
Cortezas motoras<br />
Clásicamente se ha pensado que existía una jerarquía en las cortezas motoras en las que<br />
en el nivel superior se encontraba la CORTEZA MOTORA PRIMARIA (MI) que canalizaba<br />
impulsos de otras áreas corticales.<br />
Actualmente se cree que las áreas corticales que no pertenecen a MI llevan a cabo tareas<br />
de planificar y ejecutar un movimiento de forma paralela a la corteza motora primaria.<br />
Corteza motora primaria<br />
Recordemos que la CORTEZA MOTORA PRIMARIA (MI) o área 4 de Brodmann sigue<br />
una detallada somatotopía del cuerpo humano.<br />
Muchas fibras corticoespinales nacen en neuronas piramidales de la capa V de esta área<br />
cerebral.<br />
Esta corteza al igual que tantas otras se organiza en módulos o COLUMNAS<br />
VERTICALES.<br />
Las neuronas de una misma columna reciben retroalimentación somatosensorial desde<br />
el mismo lugar a donde mandan su impulso motor.<br />
Por ejemplo la columna que produce la flexión de los músculos de una mano recibirá<br />
aferencias sensoriales desde su palma para que cuando la mano quiere coger un objeto,<br />
sepa mediante los estímulos sensitivos cuando está en contacto con el objeto y cuando<br />
debe flexionarse.<br />
Estas conexiones forman parte de los REFLEJOS DE LARGA LATENCIA, en los cuales la<br />
información sensitiva llega a la corteza MI desde los sistemas sensitivos ascendentes,<br />
lógicamente tras sinaptar en la corteza SI.<br />
123
Alberto Gómez Esteban<br />
La actividad de las neuronas corticoespinales de la corteza MI también puede<br />
modificarse mientras se ejecuta un movimiento, y la activación de dichas neuronas<br />
determina entre otras cosas la FUERZA de la contracción muscular.<br />
Hay poblaciones de neuronas de la corteza MI que se encargan de codificar la<br />
DIRECCIÓN de un movimiento.<br />
Corteza motora suplementaria<br />
La CORTEZA MOTORA SUPLEMENTARIA ocupa la porción del área 6 que se<br />
encuentra superior a MI.<br />
Contiene un mapa <strong>com</strong>pleto de la musculatura corporal, aunque este mapa es menos<br />
preciso que el de la corteza MI<br />
Recibe señales del LÓBULO PARIETAL.<br />
Proyecta hacia tres destinos:<br />
• CORTEZA MOTORA PRIMARIA (MI)<br />
• FORMACIÓN RETICULAR<br />
• MEDULA ESPINAL<br />
La estimulación de la corteza suplementaria puede dar lugar a movimientos secuenciales<br />
de varios grupos musculares que orientan el cuerpo o los miembros en el espacio.<br />
Los estímulos necesarios son más potentes que los necesarios para MI y muchas veces<br />
los movimientos producidos son bilaterales.<br />
*Concepto*<br />
Los movimientos voluntarios según su naturaleza requieren la intervención de distintos<br />
tipos de corteza motora:<br />
Los movimientos aleatorios, sin planificación ni orden solo involucran a la CORTEZA<br />
MOTORA PRIMARIA (MI)<br />
Los movimientos secuenciales y planificados requieren tanto a la corteza motora<br />
primaria (MI) <strong>com</strong>o a la corteza suplementaria.<br />
Si el movimiento se planifica y ejecuta mentalmente sin llegar a ejecutarse físicamente<br />
únicamente se estimula la CORTEZA MOTORA SUPLEMENTARIA.<br />
124
Alberto Gómez Esteban<br />
Corteza premotora<br />
La CORTEZA PREMOTORA ocupa la porción del área 6 que se encuentra justo superior a<br />
la porción anterolateral de la corteza MI<br />
También contiene una somatotopía <strong>com</strong>pleta, pero al igual que la corteza suplementaria,<br />
esta es más imprecisa que la que encontramos en MI<br />
La corteza premotora recibe aferencias abundantes desde las áreas sensitivas de la<br />
CORTEZA PARIETAL<br />
Proyecta hacia los siguientes lugares:<br />
• CORTEZA MOTORA PRIMARIA<br />
• MÉDULA ESPINAL<br />
• FORMACIÓN RETICULAR<br />
Parece que esta área tiene relación con la dirección de los músculos proximales de las<br />
extremidades y en general para orientar al cuerpo para el movimiento.<br />
Corteza parietal posterior<br />
Las regiones motoras de la CORTEZA PARIETAL POSTERIOR corresponden a las áreas<br />
5 y 7 de Brodmann.<br />
Estas áreas llevan a cabo algunos “cálculos previos” necesarios para realizar los<br />
movimientos en el espacio, construyendo un “mapa espacial” del cuerpo para<br />
determinar la trayectoria que debe seguir una parte del cuerpo para alcanzar su objetivo.<br />
• ÁREA 5. Recibe amplias proyecciones desde la corteza somatosensorial y<br />
estímulos desde el sistema vestibular<br />
• ÁREA 7. Elabora información visual que se relaciona con la localización de los<br />
objetos en el espacio.<br />
Ambas cortezas proyectan a las CORTEZAS PREMOTORA y SUPLEMENTARIA (ÁREA<br />
6) y muy minoritariamente hacia tronco del encéfalo o médula.<br />
Estas áreas tienen relación con alcanzar un objeto de interés, por ejemplo cuando<br />
alargamos la mano para coger algo, pero no así cuando hacemos el mismo movimiento y<br />
ese algo no está presente.<br />
125
Alberto Gómez Esteban<br />
Corteza cingular<br />
Interviene en el movimiento de forma desconocida aunque debido a que forma parte del<br />
lóbulo límbico posiblemente tenga que ver con aspectos motivacionales o emocionales.<br />
Influencias cerebelosas y de los ganglios basales<br />
Estos núcleos proyectan fundamentalmente hacia regiones talámicas relé que dan lugar<br />
a conexiones hacia:<br />
• CORTEZA MOTORA PRIMARIA desde el CEREBELO<br />
• CORTEZA MOTORA SUPLEMENTARIA, desde el GLOBO PÁLIDO<br />
126
Alberto Gómez Esteban<br />
Imágenes del sistema motor<br />
127
Alberto Gómez Esteban<br />
128
Alberto Gómez Esteban<br />
129
Alberto Gómez Esteban<br />
130
Alberto Gómez Esteban<br />
Tema 20. Ganglios basales<br />
Introducción<br />
El movimiento voluntario es esencial para el bienestar de los animales vivos, y éste se<br />
lleva a cabo mediante señales que dirigen las acciones de cada músculo.<br />
Estas señales de movimiento voluntario se originan en la corteza cerebral, pero no son<br />
autónomas, sino que están moduladas por numerosas estructuras subcorticales.<br />
Las principales modulaciones son dos:<br />
Cerebelo, que modula la precisión del movimiento, <strong>com</strong>o ya hemos estudiado en<br />
las unidades correspondientes.<br />
GANGLIOS BASALES, que intervienen en la integración sensorimotora y en gran<br />
cantidad de conductas motoras y afectivas.<br />
En el interior de cada hemisferio cerebral encontramos varias masas nucleares,<br />
colectivamente descritas <strong>com</strong>o NÚCLEOS BASALES (ganglios basales).<br />
Los <strong>com</strong>ponentes principales de este grupo de núcleos son los siguientes:<br />
• NÚCLEO CAUDADO<br />
• GLOBO PÁLIDO, también llamado PALEOESTRIADO<br />
• PUTAMEN<br />
Desde el punto de vista anatómico y funcional estos núcleos están estrechamente<br />
relacionados entre sí, y se encuentran relacionados fundamentalmente con el control de<br />
la postura y el movimiento.<br />
También se denominan en ocasiones CUERPO ESTRIADO.<br />
131
Alberto Gómez Esteban<br />
Estos núcleos tienen importantes conexiones con otras regiones del encéfalo,<br />
especialmente las siguientes:<br />
CORTEZA CEREBRAL (áreas motoras y asociativas)<br />
TÁLAMO<br />
NÚCLEO SUBTALÁMICO del diencéfalo<br />
SUSTANCIA NEGRA del mesencéfalo<br />
Anatómicamente se considera que el putamen y el globo pálido forman una unidad<br />
funcional que denominamos NÚCLEO LENTICULAR.<br />
Los núcleos basales se dividen clásicamente en dos porciones:<br />
• PORCIÓN POSTERIOR<br />
NÚCLEO CAUDADO<br />
PUTAMEN<br />
GLOBO PÁLIDO<br />
• PORCIÓN ANTERIOR<br />
Cuerpo estriado<br />
SUSTANCIA INNOMINADA (Núcleo basal de Meynert)<br />
NÚCLEO ACCUMBENS<br />
TUBÉRCULO OLFATORIO<br />
El CUERPO ESTRIADO está formado por dos núcleos:<br />
• NÚCLEO CAUDADO<br />
• NÚCLEO LENTICULAR, a su vez con dos subdivisiones<br />
PUTAMEN<br />
GLOBO PÁLIDO<br />
El CUERPO ESTRIADO a su vez tiene dos subdivisiones funcionales:<br />
‣ NEOESTRIADO, que está formado por el núcleo caudado y el putamen.<br />
‣ PALEOESTRIADO, que corresponde al globo pálido.<br />
132
Alberto Gómez Esteban<br />
El NÚCLEO LENTICULAR se localiza en la base del hemisferio cerebral y está rodeado<br />
de sustancia blanca. Se divide en dos núcleos:<br />
• PUTAMEN, más lateral<br />
• GLOBO PÁLIDO, más medial, con dos porciones:<br />
Globo pálido medial<br />
Globo pálido lateral<br />
Núcleo accumbens y sustancia innominada<br />
El NÚCLEO ACCUMBENS tiene una localización superior y anterior en el hemisferio<br />
encontrándose concretamente en el lugar donde el núcleo caudado se continúa con la<br />
cabeza del putamen.<br />
133
Alberto Gómez Esteban<br />
La SUSTANCIA INNOMINADA o NÚCLEO BASAL DE MEYNERT se encuentra ventral a<br />
la <strong>com</strong>isura anterior, y contiene haces difusos de fibras.<br />
En la enfermedad de Alzheimer uno de los lugares más afectados es este núcleo<br />
colinérgico.<br />
Núcleo subtalámico y sustancia negra<br />
No forman parte del telencéfalo pero tienen una íntima vinculación con los núcleos basales.<br />
El NÚCLEO SUBTALÁMICO pertenece al diencéfalo y es un grupo aplanado con forma<br />
de lente que queda medial a la cápsula interna.<br />
La SUSTANCIA NEGRA es un elemento del mesencéfalo y es profunda al pie del<br />
pedúnculo cerebral e inmediatamente inferior al núcleo subtalámico.<br />
Está dividida en dos porciones:<br />
PORCIÓN RETICULAR<br />
PORCIÓN COMPACTA, que es de color oscuro debido a que sus somas contienen<br />
melanina.<br />
134
Alberto Gómez Esteban<br />
Anatomía descriptiva<br />
Neoestriado<br />
El estriado o NEOESTRIADO consta de dos fascículos:<br />
• NÚCLEO CAUDADO. Consta de dos partes:<br />
CABEZA, muy grande y protruye el asta frontal del ventrículo lateral<br />
COLA, muy delgada, sigue la curvatura del ventrículo lateral<br />
adelgazándose de forma gradual para descender por dentro del lóbulo<br />
temporal, situándose en el techo del asta temporal.<br />
La cabeza está separada del putamen gracias a la cápsula interna, aunque el<br />
extremo superior se continúa con el PUTAMEN a través y por debajo de la<br />
cápsula interna.<br />
• PUTAMEN. Es lateral a la cápsula interna y al globo pálido<br />
Está separado del globo pálido por una fina capa de fibras nerviosas, que forman<br />
la LÁMINA MEDULAR LATERAL.<br />
Lateral al putamen encontramos más sustancia blanca, dentro de la cual<br />
encontramos una fina lámina de sustancia gris conocida <strong>com</strong>o CLAUSTRO.<br />
A la porción más anterior del estriado, al nivel de unión de núcleo caudado y putamen<br />
se le conoce <strong>com</strong>o NÚCLEO ACCUMBENS (estriado ventral) que conecta con el sistema<br />
límbico<br />
El recorrido de la cápsula interna se muestra en rojo.<br />
La porción más anterior corresponde al NÚCLEO ACCUMBENS<br />
135
Alberto Gómez Esteban<br />
Globo pálido<br />
El globo pálido o PALEOESTRIADO se sitúa medial al PUTAMEN del cual se halla<br />
separado por la LÁMINA MEDULAR LATERAL.<br />
Medialmente encontramos la CÁPSULA INTERNA.<br />
El globo pálido consta de dos divisiones:<br />
GLOBO PÁLIDO LATERAL<br />
GLOBO PÁLIDO MEDIAL<br />
Ambos fascículos se encuentran separados por una finísima lámina de fibras llamada<br />
LÁMINA MEDULAR MEDIAL.<br />
El globo pálido medial tiene muchas conexiones con la SUSTANCIA NEGRA del<br />
mesencéfalo, con la que forma una unidad funcional <strong>com</strong>o ya veremos a continuación.<br />
Sustancia innominada<br />
La sustancia innominada o NÚCLEO BASAL DE MEYNERT se refiere a la porción más<br />
baja del prosencéfalo superior, justo por debajo del estriado.<br />
Se sitúa profunda al espacio perforado anterior en la zona anterior a la <strong>com</strong>isura<br />
anterior.<br />
Contiene agrupaciones de células grandes y pequeñas además de haces difusos de fibras.<br />
Sus neuronas son mayoritariamente colinérgicas.<br />
136
Alberto Gómez Esteban<br />
Conexiones de los núcleos basales<br />
Estriado<br />
El núcleo caudado y putamen se <strong>com</strong>portan <strong>com</strong>o una entidad única ya que<br />
<strong>com</strong>parten organización neuronal <strong>com</strong>ún, así <strong>com</strong>o neurotransmisores y conexiones.<br />
1. Conexiones aferentes<br />
Proceden de tres fuentes principales<br />
• CORTEZA CEREBRAL. Las fibras corticoestriadas se originan sobre todo en la<br />
corteza homolateral.<br />
Predominan las fibras procedentes de dos lugares:<br />
LÓBULO FRONTAL, sus regiones motoras (giro precentral) que proyectan<br />
principalmente al PUTAMEN, donde existe una somatotopía invertida.<br />
Las regiones anteriores del lóbulo frontal, y cortezas asociativas proyectan<br />
principalmente al NÚCLEO CAUDADO<br />
LÓBULO PARIETAL, proyecta al NÚCLEO CAUDADO<br />
Estas conexiones son excitadoras y glutamatérgicas.<br />
• TÁLAMO. Envía conexiones talamoestriadas homolaterales procedentes de los<br />
núcleos intralaminares<br />
• SUSTANCIA NEGRA del mesencéfalo. La proyección nigroestriada se origina<br />
en la PORCIÓN COMPACTA de la sustancia negra homolateral.<br />
El neurotransmisor de esta vía es la dopamina y derivados de su síntesis le dan un<br />
color oscuro a este núcleo en cortes sin tinción.<br />
• NÚCLEO ACCUMBENS (estriado ventral). Recibe proyecciones mediales a la<br />
sustancia negra desde la vía mesoestriada.<br />
• NÚCLEOS DEL RAFE. Envían proyecciones serotoninérgicas<br />
137
Alberto Gómez Esteban<br />
*Resumen*<br />
Las conexiones corticales del estriado proceden de varias zonas:<br />
• PUTAMEN. Recibe conexiones eminentemente motoras:<br />
‣ Corteza frontal (área motora)<br />
• NÚCLEO CAUDADO. Recibe conexiones sobre todo asociativas:<br />
‣ Corteza frontal (áreas anteriores)<br />
‣ Corteza parietal<br />
El PUTAMEN es la parte más motora del estriado<br />
El NÚCLEO CAUDADO es la parte más asociativa del estriado<br />
El NÚCLEO CAUDADO y el PUTAMEN (estriado) son las regiones de entrada de los<br />
núcleos basales.<br />
2. Conexiones eferentes<br />
Las proyecciones del estriado se dirigen sobre todo a dos lugares:<br />
• GLOBO PÁLIDO, en sus dos divisiones<br />
Fibras estriatopalidales<br />
• SUSTANCIA NEGRA, en su PORCIÓN RETICULAR<br />
Fibras estriatonigricas<br />
Estas proyecciones son GABAérgicas y por lo tanto inhibidoras.<br />
138
Alberto Gómez Esteban<br />
Imágenes de las conexiones del estriado<br />
139
Alberto Gómez Esteban<br />
Globo pálido<br />
Las dos divisiones del globo pálido presentan conexiones aferentes similares, pero se<br />
proyectan a lugares diferentes.<br />
El globo pálido medial es muy similar en estructura y función a la PORCIÓN RETICULAR<br />
de la SUSTANCIA NEGRA de la que está separado por la cápsula interna.<br />
Estos dos elementos son la porción de salida de los núcleos basales.<br />
1. Conexiones aferentes<br />
Las aferencias se originan principalmente en el ESTRIADO y el NÚCLEO<br />
SUBTALÁMICO.<br />
Las fibras estriadopalidales son GABAérgicas <strong>com</strong>o ya hemos dicho.<br />
La proyección subtalamopalidal se origina desde el NÚCLEO SUBTALÁMICO del<br />
diencéfalo que se encuentra junto a la cara medial de la cápsula interna.<br />
Las fibras de este fascículo pasan lateralmente a través de la cápsula constituyendo el<br />
FASCÍCULO SUBTALÁMICO que termina en ambas divisiones del globo pálido, sobre<br />
todo la división medial.<br />
Esta vía es excitatoria y glutamatérgica.<br />
El NÚCLEO SUBTALÁMICO también envía proyecciones hacia la porción reticular de la<br />
sustancia negra.<br />
2. Conexiones eferentes<br />
Las dos divisiones del globo pálido muestran distintas conexiones eferentes:<br />
• GLOBO PÁLIDO LATERAL. Se proyecta fundamentalmente hacia el NÚCLEO<br />
SUBTALÁMICO, en una proyección inhibidora GABAérgica.<br />
• GLOBO PÁLIDO MEDIAL. Se proyecta junto con la sustancia negra hacia los<br />
siguientes núcleos del tálamo:<br />
NÚCLEO VENTRAL LATERAL<br />
NÚCLEO VENTRAL ANTERIOR<br />
NÚCLEO CENTROMEDIANO<br />
Esta proyección es inhibidora y GABAérgica<br />
140
Alberto Gómez Esteban<br />
Las fibras palidotalámicas siguen una de las dos siguientes rutas para alcanzar su<br />
objetivo:<br />
a) Alrededor del borde anterior de la cápsula interna (asa lenticular)<br />
b) A través de la cápsula interna (fascículo lenticular)<br />
Ambas fibras convergen en el FASCÍCULO TALÁMICO para entrar por el tálamo ventral.<br />
Estas fibras palidotalámicas son la principal vía de salida de los núcleos basales.<br />
Los núcleos diana del tálamo proyectan fibras excitatorias hacia las regiones motoras del<br />
lóbulo frontal:<br />
CORTEZA MOTORA PRIMARIA (MI), o área 4<br />
CORTEZA MOTORA SUPLEMENTARIA, o área 6<br />
La porción reticular de la sustancia negra se considera <strong>com</strong>o homóloga al GLOBO<br />
PÁLIDO MEDIAL y ocupa un estatus similar <strong>com</strong>o porción de salida de los núcleos<br />
basales.<br />
La SUSTANCIA NEGRA RETICULAR recibe información desde los siguientes núcleos:<br />
ESTRIADO<br />
NÚCLEO SUBTALÁMICO<br />
*Distribución funcional*<br />
La proyección de neuronas motoras está organizada en una somatotopía tanto en el<br />
globo pálido <strong>com</strong>o la sustancia negra:<br />
NEURONAS DEL GLOBO PÁLIDO. Controlan fundamentalmente el movimiento<br />
de los miembros.<br />
NEURONAS NÍGRICAS. Controlan musculatura axial incluyendo músculos<br />
extrínsecos del ojo.<br />
141
Alberto Gómez Esteban<br />
Imágenes de las conexiones del globo pálido<br />
142
Alberto Gómez Esteban<br />
143
Alberto Gómez Esteban<br />
Imágenes de los ganglios basales<br />
144
Alberto Gómez Esteban<br />
145
Alberto Gómez Esteban<br />
146
Alberto Gómez Esteban<br />
147
Alberto Gómez Esteban<br />
Tema 21. Cortezas asociativas. Anatomía del lenguaje<br />
Introducción<br />
La corteza cerebral es el órgano del pensamiento, y constituye el asiento de las<br />
funciones intelectuales que nos dotan del carácter humano y hacen de cada uno de<br />
nosotros un individuo único.<br />
Estas funciones intelectuales <strong>com</strong>prenden la capacidad de usar el lenguaje, la lógica y la<br />
capacidad de ejercitar la imaginación, el entendimiento, y en definitiva, el pensamiento<br />
que nos caracteriza <strong>com</strong>o especie.<br />
La corteza cerebral se divide en diferentes regiones funcionales, que podríamos agrupar<br />
en la siguiente lista:<br />
Cortezas que elaboran la información sensitiva aferente<br />
Cortezas que organizan la actividad motora eferente<br />
Cortezas asociativas, sobre las que descansan las funciones intelectuales<br />
superiores<br />
Antes de introducirnos de lleno en el estudio de las cortezas asociativas, parece<br />
conveniente introducir un recordatorio acerca de la histología cortical, que está<br />
estrechamente relacionada con la función asociativa:<br />
Estructura histológica<br />
La corteza cerebral forma la superficie externa del hemisferio, y consta de una capa de<br />
varios milímetros de espesor <strong>com</strong>puesta por somas, arborizaciones dendríticas y sinapsis.<br />
El anatomista sueco Brodmann realizó a principios del siglo XX un mapa<br />
citoarquitectónico de la corteza basándose en sus características regionales.<br />
Aunque muchas áreas de Brodmann fueron funcionalmente reemplazadas, se vio que en<br />
muchas otras existía una clara correspondencia entre la citoarquitectura y la función, por lo<br />
que aun conservan su denominación original.<br />
Las partes filogenéticamente más antiguas de la corteza son conocidas de dos formas:<br />
• PALEOCORTEX<br />
• ARQUICORTEX<br />
Estas áreas presentan una citoarquitectura primitiva con 3 capas (arquicorteza).<br />
148
Alberto Gómez Esteban<br />
La mayoría de la corteza es mucho más reciente evolutivamente y se la conoce <strong>com</strong>o<br />
NEORCÓRTEX, el cual generalmente está formado por 6 capas:<br />
7. Capa molecular (I). Contiene fundamentalmente axones paralelos a la corteza.<br />
Es la zona de llegada de los NÚCLEOS PARALAMINARES del tálamo<br />
8. Capa granular externa (II). Contiene fundamentalmente dos tipos celulares<br />
Células granulares, pequeñas<br />
Células piramidales, algo más grandes<br />
Las neuronas granulares de esta capa son la zona de llegada de CONEXIONES<br />
ASOCIATIVAS que proceden de capas vecinas.<br />
9. Capa piramidal externa (III). Contiene sobre todo neuronas piramidales de<br />
tamaño pequeño a medio.<br />
Es una capa de proyección que origina fundamentalmente FIBRAS DE<br />
ASOCIACIÓN.<br />
10. Capa granular interna (IV). Contiene neuronas de los siguientes tipos:<br />
Neuronas estrelladas<br />
Neuronas lisas (sin espinas)<br />
Neuronas estrelladas espinosas (neuronas granulares)<br />
Es la capa de RECEPCIÓN DE IMPULSOS por excelencia y recibe proyecciones<br />
mayoritariamente desde el tálamo.<br />
11. Capa piramidal interna (V). Está formada por neuronas piramidales de tamaño<br />
medio o grande.<br />
Es la capa de PROYECCIÓN DE IMPULSOS por excelencia.<br />
12. Capa multiforme (VI). Contiene neuronas de todo tipo, entre ellas:<br />
Neuronas piramidales<br />
Neuronas fusiformes<br />
Es otra capa de PROYECCIÓN ¿y de RECEPCIÓN? ya que contiene muchos tipos<br />
de neuronas.<br />
149
Alberto Gómez Esteban<br />
Además de estas capas hay plexos de recorrido horizontal en las capas IV y V:<br />
• BANDA DE BAILLANGER EXTERNA. Correspondiente a la capa IV<br />
• BANDA DE BAILLANGER INTERNA. Correspondiente a la capa V<br />
*Recordatorio*<br />
Las principales CAPAS DE PROYECCIÓN son tres:<br />
• Capa piramidal externa (III) de pirámides pequeñas, que proyectan fibras<br />
asociativas.<br />
• Capa piramidal interna (V) de pirámides grandes que proyectan axones largos<br />
que pueden llegar a salir del encéfalo<br />
• Capa multiforme (VI), gracias a sus células piramidales<br />
Las principales CAPAS DE RECEPCIÓN son dos:<br />
• Capa granular externa (II), que recibe fibras asociativas.<br />
• Capa granular interna (IV), que recibe aferencias desde los núcleos del tálamo.<br />
Embriológicamente la primera capa en constituirse es la CAPA MOLECULAR (I), a<br />
continuación se generan las siguientes capas.<br />
La siguiente capa en constituirse es la CAPA MULTIFORME (VI) debido a que los<br />
neuroblastos migran desde los ventrículos cerebrales, y van trepando por los radios<br />
gliales hasta capas más superiores.<br />
El orden en el que se constituyen las capas es el siguiente:<br />
1. CAPA MOLECULAR (I)<br />
2. CAPA MULTIFORME (VI)<br />
3. CAPA PIRAMIDAL INTERNA (V)<br />
4. CAPA GRANULAR INTERNA (IV)<br />
5. CAPA PIRAMIDAL EXTERNA (III)<br />
6. CAPA GRANULAR EXTERNA (II)<br />
150
Alberto Gómez Esteban<br />
Organización laminar<br />
Se conoce con un cierto detalle la organización de ciertos circuitos internos de algunas<br />
regiones pequeñas de la corteza, aunque sólo sabemos detalles de estos circuitos que<br />
son tan enormemente <strong>com</strong>plejos que desafían la esquematización.<br />
Dentro de un pequeño volumen cortical podemos encontrar millones de neuronas y<br />
conexiones <strong>com</strong>plejísimas.<br />
La estructura básica de los axones cortos consta de los siguientes elementos:<br />
Fibras aferentes<br />
Circuitos locales de procesamiento<br />
Fibras eferentes<br />
Los axones TALAMOCORTICALES terminan fundamentalmente en las siguientes capas<br />
citoarquitectónicas:<br />
• CAPA GRANULAR INTERNA (IV), mayoritariamente.<br />
En esta capa finalizan sobre interneuronas excitadoras e inhibidoras, además de<br />
sobre dendritas de neuronas pertenecientes a otras capas.<br />
Los axones de las interneuronas también pueden finalizar sobre dendritas de<br />
células piramidales u otras interneuronas.<br />
• CAPA PIRAMIDAL EXTERNA (III)<br />
• CAPA MULTIFORME (VI)<br />
El procesamiento local de la información culmina en conexiones con CÉLULAS<br />
PIRAMIDALES las cuales transportan las señales hacia otras regiones corticales o<br />
subcorticales.<br />
Una copia de esta información procesada viaja también hacia neuronas próximas mediante<br />
colaterales axónicas.<br />
El patrón general de terminación de los axones CORTICOCORTICALES es muy<br />
diferente al de los talamocorticales.<br />
Los axones corticocorticales se ramifican repetidas veces y sinaptan sobre neuronas de<br />
TODAS las láminas de la corteza.<br />
151
Alberto Gómez Esteban<br />
La corteza cerebral recibe un tercer grupo de estímulos llamados PROYECCIÓN DIFUSA<br />
que consta de fibras muy ramificadas que terminan de forma difusa sobre extensas<br />
áreas de la corteza, sin respetar su citoarquitectura.<br />
Estas fibras proceden de varias fuentes:<br />
• NÚCLEOS INESPECÍFICOS DEL TÁLAMO<br />
Núcleo ventral anterior<br />
• LOCUS COERULEUS<br />
• NÚCLEO BASAL DE MEYNERT<br />
Estas fibras se encargan de regular los niveles de excitabilidad cortical, los cuales son<br />
muy importantes, pues funciones <strong>com</strong>o el CICLO VIGILIA-SUEÑO dependen de ellos.<br />
Citoarquitectura<br />
La citoarquitectura de la corteza difiere de un área a otra, y determina aspectos<br />
relacionados con la función.<br />
La CORTEZA SENSITIVA PRIMARIA (SI), tiene las siguientes particularidades<br />
citoarquitectónicas:<br />
CAPA GRANULAR INTERNA (IV), que es la principal capa cortical de llegada<br />
aferente, es especialmente gruesa.<br />
CAPA PIRAMIDAL INTERNA (V), que es la principal capa cortical de proyección, y<br />
en esta corteza es estrecha y mal delimitada.<br />
Esta corteza tiene una amplia zona de llegada pero una capa de proyección pequeña.<br />
Una corteza con este patrón se denomina CORTEZA GRANULAR<br />
HETEROTÍPICA.<br />
La CORTEZA MOTORA PRIMARIA (MI), tiene el patrón citoarquitectónico inverso:<br />
CAPA GRANULAR INTERNA (IV), para conexiones entrantes es casi invisible en<br />
esta corteza.<br />
CAPA PIRAMIDAL EXTERNA (V), para proyecciones eferentes es muy gruesa en<br />
esta corteza.<br />
La capa piramidal externa (V) da la impresión de fusionarse con la capa piramidal<br />
interna (III) en la corteza motora primaria.<br />
152
Alberto Gómez Esteban<br />
En esta corteza la capa de llegada es pequeña mientras que la capa de proyección queda<br />
destacada.<br />
El patrón de esta corteza sería de CORTEZA AGRANULAR HETEROTÍPICA.<br />
El resto de áreas de la neocorteza, incluidas cortezas asociativas, tienen las 6 capas<br />
claramente formadas y de un grosor semejante.<br />
Una corteza con todas las capas formadas y semejantes sería una CORTEZA<br />
HOMOTÍPICA.<br />
153
Alberto Gómez Esteban<br />
Según la clasificación de Von Ecónomo hay 5 tipos de corteza según lo que hemos<br />
explicado:<br />
• CORTEZAS AGRANULARES (1). Predominan las pirámides (CAPAS III y V) y son<br />
cortezas efectoras motoras<br />
• CORTEZAS INTERMEDIAS (2, 3 y 4). Son cortezas asociativas que integran<br />
distintas influencias desde motor y sensitivo.<br />
Podríamos decir que son una “mezcla” entre sensitivo y motor.<br />
• CORTEZAS GRANULARES (5). Predominan las células granulares (CAPAS II y<br />
IV) y suelen ser cortezas sensitivas.<br />
El investigador Brodmann dividió la corteza en áreas según sus diferencias<br />
citoarquitectónicas.<br />
Identificó 47 áreas distintas, y aunque su criterio clasificatorio fuera la citoarquitectura,<br />
gran parte de estas cortezas mostraban una clara relación citoarquitectura → función,<br />
tal y <strong>com</strong>o hemos visto para las cortezas motora y sensitiva primarias.<br />
Áreas de Brodmann<br />
154
Alberto Gómez Esteban<br />
Organización columnar<br />
Se trata de un segundo patrón de organización, en este caso vertical de las células de<br />
la corteza cerebral.<br />
Las neuronas a menudo se agrupan, de modo que sus somas, axones y dendritas<br />
forman conglomerados de orientación perpendicular (de la superficie a la profundidad)<br />
de la superficie cortical.<br />
En un área por ejemplo sensitiva, todas las neuronas de una sola columna tienen sus<br />
campos receptores en el mismo lugar, o adyacentes (lo que es la base del homúnculo)<br />
Además dentro de una misma columna todas las neuronas son sensibles a una única<br />
submodalidad sensitiva.<br />
El fundamento de esta organización es la llegada selectiva de fibras desde los<br />
NÚCLEOS RELÉ del tálamo, y además las fibras de una submodalidad concreta viajan<br />
claramente diferenciadas y agrupadas dentro de su fascículo correspondiente durante<br />
todo el recorrido de la vía.<br />
Las conexiones entre una región de la corteza a otra se realizan a través de sus<br />
FIBRAS DE ASOCIACIÓN o FIBRAS CALLOSAS las cuales también se pueden ordenar<br />
según un patrón columnar.<br />
Las columnas de las terminaciones de axones corticocorticales que se originan en distintas<br />
regiones funcionales pueden superponerse unas sobre otras o bien interdigitarse.<br />
155
Alberto Gómez Esteban<br />
Funciones corticales superiores. Cortezas asociativas<br />
Normalmente consideramos que la corteza cerebral es el asiento de las funciones<br />
intelectuales superiores, que han llegado a su apogeo en la especie humana.<br />
Hay estructuras del encéfalo <strong>com</strong>o el tálamo, ganglios basales, claustro o cerebelo que<br />
contribuyen a estas funciones, pero los mayores exponentes de ellas son las CORTEZAS<br />
ASOCIATIVAS.<br />
La corteza cerebral se puede dividir en 4 categorías funcionales generales:<br />
• CORTEZA SENSITIVA. Recibe conexiones talamocorticales desde núcleos relé<br />
relacionados con cada modalidad.<br />
Por ejemplo ya hemos visto que el núcleo ventral posterior del tálamo (NVP) se<br />
encarga de mandar conexiones a la corteza somatosensorial primaria (áreas 3, 1<br />
y 2).<br />
• CORTEZA MOTORA<br />
• CORTEZA ASOCIATIVA. Tiene dos subtipos:<br />
CORTEZA ASOCIATIVA UNIMODAL<br />
CORTEZA ASOCIATIVA MULTIMODAL (heteromodal)<br />
156
Alberto Gómez Esteban<br />
Cortezas asociativas unimodales<br />
Junto a cada área sensitiva primaria (p.e. corteza somatosensorial primaria) existe una<br />
región cortical encargada de un nivel superior de procesamiento de la información<br />
relacionada con dicha modalidad sensitiva.<br />
Estas áreas se denominan CORTEZAS ASOCIATIVAS UNIMODALES y están<br />
relacionadas con una modalidad sensorial concreta.<br />
Las áreas sensitivas primarias reciben conexiones mediante núcleos relé del tálamo y a<br />
su vez proyectan mediante fibras corticocorticales hacia sus cortezas asociativas<br />
correspondientes.<br />
Se sigue por lo tanto el esquema siguiente:<br />
Receptor periférico → NÚCLEO RELÉ (tálamo)<br />
SENSITIVA PRIMARIA<br />
CORTEZA<br />
CORTEZA ASOCIATIVA UNIMODAL<br />
Cortezas asociativas multimodales (heteromodales)<br />
Corresponden a aquellas áreas restantes de la corteza que no tienen carácter ni motor<br />
ni sensitivo, ni asociativo unimodal.<br />
Reciben información de varias modalidades sensitivas diferentes y las integran para<br />
proporcionarnos una experiencia <strong>com</strong>pleta de nuestro medio.<br />
Resultan decisivas para nuestra capacidad de <strong>com</strong>unicarnos con el lenguaje, usar la razón,<br />
trazar planes de futuro, etc…<br />
157
Alberto Gómez Esteban<br />
Lóbulo parietal<br />
El lóbulo parietal consta estructuralmente de las siguientes estructuras:<br />
• CIRCUNVOLUCIÓN POSCENTRAL. Se localiza entre los surcos central (de<br />
Rolando) y poscentral.<br />
Contiene la CORTEZA SOMESTÉSICA PRIMARIA (áreas 3, 1 y 2)<br />
Recibe aferencias del NÚCLEO VENTRAL POSTERIOR del tálamo.<br />
• LOBULILLO PARIETAL SUPERIOR. Se extiende hacia la superficie medial del<br />
hemisferio para formar la precuña.<br />
Consta de las áreas 5 y 7 de Brodmann.<br />
Desde la corteza somestésica primaria salen conexiones hacia las áreas 5 y 7 que<br />
además conectan mutuamente entre sí.<br />
Estas áreas proyectan sobre cortezas de asociación motora, y sobre áreas<br />
asociativas multimodales del lóbulo temporal.<br />
Área 5. Se trata de un ÁREA ASOCIATIVA SOMESTÉSICA que recibe<br />
conexiones casi exclusivamente desde la corteza somestésica primaria.<br />
Asoma en la cara medial del hemisferio cerebral y recibe aferencias<br />
somestésicas, táctiles y visuales, por lo que es multimodal.<br />
Tiene relación con la MANIPULACIÓN TACTIL de objetos.<br />
Área 7. Recibe conexiones de las siguientes áreas<br />
Área 5<br />
Área 19 (área asociativa visual)<br />
Tiene dos subdivisiones según el hemisferio en el que nos encontremos:<br />
‣ Área 7 derecha. Procesa el espacio exterior y el propio “espacio<br />
corporal” a base de los influjos que recibe, que son de tipo asociativo<br />
visual y táctil propioceptivo.<br />
Es un área polimodal, o heteromodal <strong>com</strong>pleja.<br />
‣ Área 7 izquierda. Tiene más que ver con el procesamiento del lenguaje<br />
y envía conexiones al área 39, que veremos a continuación.<br />
158
Alberto Gómez Esteban<br />
• LOBULILLO PARIETAL INFERIOR. Constituido por dos circunvoluciones:<br />
GIRO ANGULAR. También conocido <strong>com</strong>o área 39 de Brodmann que se<br />
encuentra alrededor del surco lateral (fisura de Silvio).<br />
GIRO SUPRAMARGINAL o CIRCUNFLEJO. También conocido <strong>com</strong>o área 40<br />
de Brodmann<br />
Ambos lobulillos parietales están separados gracias al surco intraparietal y forman<br />
en su conjunto el ÁREA DE WERNICKE, relacionada con el habla.<br />
Reciben y envían multitud de conexiones, siendo las más importantes las que<br />
establecen con el lóbulo frontal.<br />
Entre otras, reciben conexiones de tipo somatosensorial primario (áreas 3, 1 y 2) y<br />
además de otras áreas asociativas (áreas 5 y 7).<br />
Tras integrar esta información la proyecta a áreas asociativas motoras que<br />
encontramos en el lóbulo frontal.<br />
Conecta con el ÁREA DE BROCA (lóbulo frontal) mediante el fascículo arqueado.<br />
El área 43 de Brodmann se considera <strong>com</strong>o una continuación de la corteza<br />
somestésica primaria y es un área gustativa.<br />
Lóbulo temporal<br />
Estructuralmente sus circunvoluciones se encuentran en las caras lateral y anterior del<br />
hemisferio, entre el surco lateral (de Silvio) y el surco colateral.<br />
Es curioso resaltar que en individuos diestros la cisura de Silvio es mayor y más<br />
profunda en el lado izquierdo que en el derecho, y en zurdos al contrario.<br />
Si las enumeramos desde el surco de Silvio son:<br />
• CIRCUNVOLUCIONES TEMPORALES TRANSVERSAS (de Heschl). Estas<br />
estructuras forman la corteza auditiva primaria (área 41 de Brodmann).<br />
Como ya sabemos, esta corteza recibe proyecciones del CUERPO GENICULADO<br />
MEDIAL del tálamo.<br />
Proyecta sobre el área asociativa unimodal del giro temporal superior (área 22)<br />
• CIRCUNVOLUCIÓN TEMPORAL SUPERIOR. Se trata de una corteza asociativa<br />
auditiva unimodal (área 22).<br />
Recibe proyecciones desde la CORTEZA AUDITIVA PRIMARIA (área 41).<br />
159
Alberto Gómez Esteban<br />
Tras recibir conexiones del área 41 proyecta a los siguientes destinos:<br />
Areas límbicas<br />
Áreas asociativas heteromodales<br />
• CIRCUNVOLUCIÓN TEMPORAL MEDIA (área 20)<br />
• CIRCUNVOLUCION TEMPORAL INFERIOR (área 21)<br />
Estas dos circunvoluciones se consideran <strong>com</strong>o una unidad funcional y reciben impulsos<br />
desde las CORTEZAS VISUALES:<br />
Corteza visual primaria (estriada), o área 17 de Brodmann<br />
Cortezas visuales secundarias (paraestriadas), o áreas 18 y 19 de Brodmann<br />
Proyectan a su vez a otras áreas de asociación visual, áreas de asociación<br />
heteromodal, corteza temporal superior y áreas límbicas.<br />
Tienen gran importancia en el reconocimiento de objetos y caras, sobre todo el área 20,<br />
que se une con el área 37 (circunvolución occipitotemporal lateral) para permitir el<br />
reconocimiento facial.<br />
• CIRCUNVOLUCIONES OCCIPITOTEMPORALES<br />
Lóbulo occipital<br />
Forma la parte más posterior del hemisferio.<br />
• CIRCUNVOLUCIONES OCCIPITALES. Las encontramos sobre la superficie lateral y<br />
forman las áreas 18 y 19 de Brodmann<br />
Estas cortezas asociativas visuales intervienen en la COMPRENSIÓN de los objetos<br />
visuales.<br />
Proyectan hacia dos destinos principalmente:<br />
Área 7 (lóbulo parietal)<br />
Área 37 (lóbulo temporal)<br />
El SURCO CALCARINO se encuentra en la cara medial del lóbulo occipital y separa<br />
dos <strong>com</strong>ponentes importantes:<br />
• CUÑA<br />
• CIRCUNVOLUCIÓN LINGUAL<br />
160
Alberto Gómez Esteban<br />
Ambos <strong>com</strong>ponentes pertenecen a la CORTEZA VISUAL PRIMARIA (VI) ó área 17 de<br />
Brodmann.<br />
Esta área proyecta a las CORTEZAS VISUALES SECUNDARIAS (áreas 18 y 19) que<br />
ya hemos visto.<br />
Lóbulo frontal<br />
Encontramos muchas circunvoluciones en este lóbulo, que es anterior en el hemisferio, y<br />
de gran tamaño:<br />
• CIRCUNVOLUCIÓN PRECENTRAL. Está delante del surco central de Rolando.<br />
Corresponde a la CORTEZA MOTORA PRIMARIA (MI) o área 4 de Brodmann.<br />
De esta área salen los axones correspondientes al HAZ CORTICOESPINAL LATERAL.<br />
• CIRCUNVOLUCION FRONTAL INFERIOR. Se <strong>com</strong>pone de tres partes:<br />
PORCIÓN OPERCULAR (área 44)<br />
PORCIÓN TRIANGULAR (área 45)<br />
Ambas porciones constituyen el ÁREA DE BROCA relacionada con la<br />
articulación del habla, lo cual veremos a continuación.<br />
PORCIÓN ORBITARIA (área 47)<br />
• CIRCUNVOLUCIÓN FRONTAL MEDIA. Corresponde a las cortezas premotora y<br />
motora suplementaria (área 6).<br />
De esta área salen los axones del HAZ CORTICOESPINAL ANTERIOR.<br />
Esta área también envía proyecciones al NÚCLEO ROJO del mesencéfalo.<br />
• CIRCUNVOLUCIÓN FRONTAL SUPERIOR. Corresponde a la corteza motora<br />
secundaria (MII) que sirve para movimientos oculares.<br />
Se corresponde a las áreas 8, ¿9 y 10? de Brodmann<br />
En la zona más anterior de este hemisferio se denomina “polo frontal del cerebro” y en él<br />
encontramos las siguientes circunvoluciones:<br />
• CIRCUNVOLUCIÓN RECTA<br />
• CIRCUNVOLUCIONES ORBITARIAS<br />
Ambas corresponden a las áreas 11-15 de Brodmann<br />
161
Alberto Gómez Esteban<br />
Las ÁREAS MOTORAS (SM) en general corresponden a las áreas 4, 6 y 8.<br />
El ÁREA DE BROCA se corresponde a las áreas 44 y 45 que se encuentran en la<br />
circunvolución frontal inferior.<br />
Corteza prefrontal<br />
Se trata de la parte más anterior del lóbulo frontal que se ubica frente a las áreas<br />
motora y premotora.<br />
Se corresponde a las áreas de Brodmann 9 a 14.<br />
Es la última corteza en mielinizarse (termina de hacerlo alrededor de los 30 años) y<br />
forma el 30% de todo el peso de la neocorteza, lo que nos informa acerca de su gran<br />
importancia.<br />
TODAS las cortezas asociativas proyectan a ésta corteza que es el área asociativa por<br />
excelencia.<br />
Sirve entre otras cosas para planificar la conducta en el tiempo.<br />
• CORTEZA PREFRONTAL LATERAL. Es importante para la coordinación y la<br />
secuenciación temporal de la conducta.<br />
• ZONA ORBITARIA. Controla las interferencias, es decir, inhibe las conductas<br />
inadecuadas.<br />
El NÚCLEO DORSOMEDIAL del tálamo se relaciona mucho con esta corteza mediante<br />
sus dos porciones<br />
Porción lateral. Proyecta a la corteza prefrontal lateral<br />
Porción medial. Proyecta a la zona orbitaria<br />
162
Alberto Gómez Esteban<br />
La lesión de esta corteza da lugar al SÍNDROME FRONTAL que causa los siguientes<br />
síntomas:<br />
Irritabilidad<br />
Falta de moderación en el<br />
<strong>com</strong>portamiento<br />
Apatía<br />
Abulia<br />
Lóbulo límbico (corteza cingular)<br />
Comprende las siguientes áreas de Brodmann:<br />
Área 23<br />
Área 25<br />
Área 24<br />
Se relaciona con el SISTEMA LÍMBICO y por ello interviene en aspectos de la emoción y<br />
la memoria, sobre todo ésta última<br />
Es uno de los elementos que integran el CIRCUITO DE PAPEZ, que consta de los<br />
siguientes elementos:<br />
Hipocampo → Cuerpo mamilar medial → Núcleo anterior del tálamo → CORTEZA<br />
CINGULAR<br />
163
Alberto Gómez Esteban<br />
Imágenes de las cortezas asociativas<br />
Visión lateral<br />
Visión medial<br />
164
Alberto Gómez Esteban<br />
Visión inferior<br />
165
Alberto Gómez Esteban<br />
166
Alberto Gómez Esteban<br />
Anatomía del lenguaje<br />
El lenguaje es la capacidad de <strong>com</strong>unicarnos mediante símbolos organizados según<br />
un sistema gramatical para describir cosas y acontecimientos y expresar ideas.<br />
En la especie humana los sentidos de la visión y la audición se encuentran muy<br />
vinculados al lenguaje, aunque esta función lingüística transciende por <strong>com</strong>pleto a estos<br />
dos sentidos primarios.<br />
El lenguaje queda representado en ambos hemisferios, pero sólo uno de ellos controla<br />
el lenguaje y se denomina HEMISFERIO DOMINANTE.<br />
En la inmensa mayoría de personas el hemisferio dominante es el HEMISFERIO<br />
IZQUIERDO. Casi todas las personas diestras y la mitad de los zurdos presentan este<br />
predominio.<br />
El hemisferio cerebral derecho es el HEMISFERIO NO DOMINANTE.<br />
Hay dos lugares principales encargados del lenguaje:<br />
• ÁREA DE BROCA. Correspondiente a las áreas 44 y 45 de Brodmann localizadas<br />
en la circunvolución frontal inferior del lóbulo frontal izquierdo.<br />
Esta área interviene en la ELABORACIÓN del lenguaje, en la cual asocia las<br />
palabras <strong>com</strong>o tal, a la musculatura del aparato fonador, informándole de cómo<br />
debe articularlas.<br />
El área de Broca es fundamental para la ejecución de movimientos de los dedos.<br />
Su lesión produce AFASIA DE BROCA en la cual se pierde la capacidad de<br />
hablar con fluidez.<br />
Estos individuos en sus vertientes más graves pueden dejar de hablar (mutismo)<br />
aunque su aparato fonador está en buenas condiciones; el problema viene<br />
cuando tratan de convertir una idea o concepto en una secuencia de sonidos con<br />
sentido.<br />
Una afasia de Broca puede darse por oclusión de la arteria cerebral media, o bien<br />
por la existencia de tumores<br />
• ÁREA DE WERNICKE. Corresponde a las áreas 39 y 40 de Brodmann localizadas<br />
en las circunvoluciones supramarginal o circunfleja (39) y angular (40).<br />
Esta área interviene sobre todo en la COMPRENSIÓN del lenguaje, en la cual<br />
realiza una unión entre el “significado” de un concepto, y la palabra asociada a ese<br />
concepto.<br />
167
Alberto Gómez Esteban<br />
Su lesión produce AFASIA DE WERNICKE la cual tiene dos síntomas principales:<br />
El paciente es incapaz de <strong>com</strong>prender lo que se le dice.<br />
El paciente exhibe un habla fluida pero desprovista de sentido<br />
(jergafasia)<br />
Estos pacientes son mucho menos conscientes de su trastorno que los aquejados<br />
de una afasia de Broca.<br />
Una afasia de Wernicke puede verse desencadenada por la oclusión de las ramas<br />
temporales y parietales de la arteria cerebral media<br />
Otro tipo menos frecuente de afasia es la AFASIA DE CONDUCCIÓN en la que se<br />
interrumpen las conexiones que unen las áreas de Broca y Wernicke (FASCÍCULO<br />
ARQUEADO)<br />
En este trastorno el paciente puede <strong>com</strong>prender el lenguaje normalmente y además<br />
presenta habla fluida, pero es incapaz de dar una respuesta adecuada a una pregunta<br />
que se le haga (se interrumpe la secuencia “<strong>com</strong>prensión → articulación de la respuesta”)<br />
También puede darse AFASIA GLOBAL por oclusión de la arteria carótida interna<br />
izquierda o bien la porción más proximal de la arteria cerebral media.<br />
Estos pacientes tienen lesionadas tanto el área de Wernicke, <strong>com</strong>o el área de Broca y<br />
la pérdida del lenguaje es prácticamente <strong>com</strong>pleta.<br />
Además la lesión de los NÚCLEOS BASALES, sobre todo el núcleo caudado izquierdo,<br />
se ha asociado a trastornos semejantes a los que produce la afasia de Wernicke.<br />
Las lesiones de estas zonas también afectan al LENGUAJE NO VERBAL <strong>com</strong>o el<br />
lenguaje de signos, o bien la lectura (Wernicke) y la escritura (Broca).<br />
168
Alberto Gómez Esteban<br />
169
Alberto Gómez Esteban<br />
Tema 22. Anatomía de la memoria<br />
Introducción<br />
El aprendizaje supone adquisición de información, lo que a su vez implica a la<br />
MEMORIA.<br />
El proceso de memoria supone recuperar la información previamente aprendida.<br />
Hay dos tipos de memoria:<br />
• MEMORIA DECLARATIVA (explicita). Está disponible en la conciencia y se divide<br />
en dos:<br />
MEMORIA A CORTO PLAZO<br />
MEMORIA A LARGO PLAZO<br />
El proceso de POTENCIACIÓN A LARGO PLAZO implica que cuando se dispara una<br />
sinapsis una sola vez (memoria a corto plazo) cuantas más veces se dispare dicha<br />
sinapsis, más probable es que vuelva a producirse una descarga en dicha sinapsis.<br />
Esto es la base de la memoria a largo plazo.<br />
• MEMORIA DE PROCEDIMIENTO (implícita). Se refiere a habilidades motoras que<br />
se pueden volver a repetir una vez aprendidas, pero no es consciente.<br />
La memoria implícita participa de varias estructuras:<br />
CEREBELO<br />
TÁLAMO MOTOR<br />
GANGLIOS BASALES. El putamen y el núcleo caudado (NEOESTRIADO)<br />
reciben proyecciones de cortezas asociativas e influyen en las áreas frontales<br />
motoras.<br />
En la ENFERMEDAD DE HUNTINGTON los enfermos mantienen la memoria declarativa<br />
pero no pueden aprender nuevas habilidades motoras.<br />
170
Alberto Gómez Esteban<br />
Citoarquitectura de la corteza límbica<br />
La corteza cerebral <strong>com</strong>o hemos venido viendo se puede dividir en varias áreas según el<br />
número de capas celulares existentes.<br />
La mayor parte de la corteza (más del 90%) se denomina NEOCORTEZA (isocorteza) y<br />
consta de las 6 capas clásicas que ya hemos visto.<br />
Las regiones corticales con menos de 6 capas están relacionadas funcional y<br />
estructuralmente con el sistema límbico o con el olfato, y se las denomina<br />
ALOCORTEZA.<br />
• PALEOCORTEZA (perialocorteza). Son las estructuras corticales que tienen de 3<br />
a 5 capas y están representados por estas cortezas:<br />
‣ CIRCUNVOLUCIÓN PARAHIPOCÁMPICA (corteza entorrinal)<br />
‣ UNCUS (corteza piriforme)<br />
‣ CIRCUNVOLUCIÓN OLFATORIA LATERAL<br />
• ARQUICORTEZA (alocorteza). Son las estructuras corticales que tienen<br />
únicamente 3 capas de corteza, y son las siguientes:<br />
‣ CIRCUNVOLUCIÓN DENTADA<br />
‣ HIPOCAMPO<br />
La transición entre neocorteza y alocorteza nunca es brusca, sino que existen zonas de<br />
transformación gradual.<br />
Dichas zonas de transformación se corresponden a cortezas que asocian la información<br />
entre neocorteza y alocorteza.<br />
171
Alberto Gómez Esteban<br />
Memoria declarativa<br />
Sistema límbico<br />
Como dijimos en la unidad 13, el sistema límbico que está formado por numerosas<br />
estructuras corticales y subcorticales tiene que ver con lo emocional y con la MEMORIA.<br />
El sistema límbico está formado por:<br />
• NÚCLEO DORSOMEDIAL del tálamo<br />
• NÚCLEOS ANTERIORES del tálamo<br />
• NÚCLEOS SEPTALES<br />
• COMPLEJO AMIGDALINO<br />
• COMPLEJO HIPOCAMPAL<br />
• CORTEZA PREFRONTAL<br />
• NÚCLEO ACCUMBENS<br />
Hay distintos aspectos de la memoria que se relacionan con distintos núcleos de este<br />
sistema:<br />
La evocación del recuerdo está relacionada con la CORTEZA PREFRONTAL, y se ha<br />
demostrado que su estimulación permite recordar hechos del pasado.<br />
El interés que se le preste a algo se relaciona mucho con la fijación de ese algo en la<br />
memoria. En este proceso de atención interviene el COMPLEJO AMIGDALINO.<br />
La AMÍGDALA está muy relacionada con lo emotivo, y si asociado a un suceso hay un<br />
factor emocional, esto facilita la retención mnesica (memorística) del suceso.<br />
Las aferencias amigdalinas llegan a zonas de procesamiento superior; si al mismo<br />
tiempo llegan aferencias desde zonas de re<strong>com</strong>pensa <strong>com</strong>o el NÚCLEO ACCUMBENS,<br />
existe un refuerzo positivo.<br />
El COMPLEJO HIPOCAMPAL registra la información en circuitos reverberantes<br />
(laberínticos) desde donde se transfiere a sus lugares de almacenamiento en las<br />
cortezas asociativas.<br />
El HIPOCAMPO está relacionado por tanto con la memoria a corto plazo.<br />
Existe una salida desde el hipocampo mediante el FÓRNIX, lo que formará el CIRCUITO<br />
DE PAPEZ.<br />
172
Alberto Gómez Esteban<br />
Las CORTEZAS ASOCIATIVAS recogen información sensorial, asociando las distintas<br />
modalidades entre sí, y después enviándolas al hipocampo.<br />
Desde el HIPOCAMPO surgen de nuevo impulsos hacia las cortezas asociativas<br />
mediante el ÁLVEO, que se convierte en FIMBRIA que forma el FÓRNIX.<br />
Álveo → Fimbria del hipocampo → FÓRNIX<br />
Podríamos esquematizar de forma muy sencilla el proceso de memoria en el siguiente<br />
diagrama:<br />
CORTEZAS SENSITIVAS PRIMARIAS<br />
Cortezas asociativas<br />
Corteza entorrinal (área 28) → HIPOCAMPO<br />
HIPOCAMPO CORTEZA CINGULAR CORTEZA PREFRONTAL<br />
Formación hipocampal<br />
Como ya hemos dicho en temas anteriores el hipocampo está <strong>com</strong>puesto por los<br />
siguientes elementos:<br />
• SUBÍCULO<br />
• HIPOCAMPO (asta de Amón)<br />
• CIRCUNVOLUCIÓN DENTADA<br />
El SUBÍCULO es el área de transición entre el HIPOCAMPO (alocorteza) y la CORTEZA<br />
ENTORRINAL (perialocorteza) de la circunvolución parahipocámpica.<br />
La CIRCUNVOLUCIÓN DENTADA y el HIPOCAMPO están formados por tres capas:<br />
• CAPA MOLECULAR (I). Contiene axones aferentes y dendritas de las células<br />
propias de cada estructura<br />
• CAPA GRANULAR (Circunvolución dentada)<br />
• CAPA PIRAMIDAL (Hipocampo)<br />
La CAPA II es diferente en cada una de estas dos estructuras y contiene las<br />
estructuras intrínsecas de cada estructura.<br />
• CAPA MULTIFORME (III)<br />
173
Alberto Gómez Esteban<br />
La parte más interna del HIPOCAMPO bordea la pared del ventrículo lateral y es una<br />
capa de axones mielínicos que se denomina ÁLVEO y se continúa con la FIMBRIA DEL<br />
HIPOCAMPO que a su vez se convierte en el FÓRNIX.<br />
El HIPOCAMPO puede dividirse en 4 áreas según criterios citoarquitectónicos:<br />
• CA1. Región parvocelular de dos capas, que se localiza entre subículo e<br />
hipocampo, muy sensible a la isquemia.<br />
• CA2. Poco desarrollada en humanos<br />
• CA3. Región magnocelular<br />
• CA4. Se encuentra en la unión entre hipocampo y circunvolución dentada<br />
La principal proyección aferente al hipocampo procede de la CORTEZA ENTORRINAL<br />
que terminan en la CAPA MOLECULAR de la circunvolución dentada.<br />
Las células de la circunvolución dentada proyectan a CA3, las cuales conectan con<br />
CA1 que a su vez proyecta hacia el SUBÍCULO.<br />
CIRCUNVOLUCIÓN DENTADA → CA1 → CA3 → SUBÍCULO → Fórnix…<br />
El FÓRNIX es la principal vía eferente desde el hipocampo y surge de la FIMBRIA<br />
HIPOCAMPAL.<br />
Es una vía glutamatérgica que termina en tres lugares principalmente:<br />
• CUERPO MAMILAR MEDIAL<br />
• ¿NÚCLEO VENTROMEDIAL del hipotálamo?<br />
• NÚCLEOS ANTERIORES del tálamo<br />
174
Alberto Gómez Esteban<br />
Circuito de Papez<br />
El circuito de Papez es básicamente una proyección desde el COMPLEJO<br />
HIPOCAMPAL al CUERPO MAMILAR MEDIAL.<br />
El esquema es el siguiente:<br />
HIPOCAMPO Cuerpo mamilar medial Núcleo anterior del<br />
tálamo<br />
CORTEZA CINGULAR<br />
Desde la corteza cingular se proyecta a la CORTEZA ENTORRINAL.<br />
175
Alberto Gómez Esteban<br />
Imágenes del sistema hipocampal<br />
176
Alberto Gómez Esteban<br />
Memoria declarativa y corteza cerebral<br />
La corteza cerebral es fundamental en los procesos de memoria declarativa, ya que recibe<br />
varios tipos de impulsos relacionados y almacena la información que le llega.<br />
La acetilcolina es un neurotransmisor muy importante para la fijación de la memoria a<br />
largo plazo, lo que explica que durante la FASE DE SUEÑO PARADÓJICO (REM) la gran<br />
actividad colinérgica provoque fenómenos de fijación de memoria.<br />
Uno de los núcleos colinérgicos más importante es el NÚCLEO BASAL DE MEYNERT<br />
(sustancia innominada) que actúa sobre la corteza y el hipocampo proporcionándoles<br />
un tono basal.<br />
Este núcleo se ve muy afectado en la ENFERMEDAD DE ALZHEIMER, lo que explica que<br />
los enfermos sean incapaces de pasar de la memoria a corto plazo a memoria a largo<br />
plazo.<br />
Los depósitos de memoria están ampliamente repartidos en CORTEZAS ASOCIATIVAS,<br />
que almacenan la información procedente del hipocampo.<br />
Curioso es el hecho de que para las memorias que codifican para imágenes con<br />
sentido, las áreas asociativas serán de tipo UNIMODAL (visual).<br />
Las CORTEZAS ASOCIATIVAS están a su vez conectadas con el HIPOCAMPO de<br />
forma bidireccional.<br />
Las cortezas más importantes para este trasiego bidireccional de información son las<br />
siguientes:<br />
• CORTEZA CINGULAR, resaltándose su importancia en procesos que requieran<br />
atención.<br />
• CORTEZA PREFRONTAL DE LA CONVEXIDAD<br />
• CORTEZA PARIETAL POSTERIOR<br />
Estas tres zonas además están interconectadas.<br />
La corteza asociativa por excelencia es la CORTEZA PREFRONTAL desde donde surge<br />
la activación de estas redes neurales.<br />
Dentro de ésta corteza, la CORTEZA ORBITARIA MEDIAL se relaciona estrechamente<br />
con la parte superior del hipocampo.<br />
La corteza prefrontal también tiene una gran relación con el NÚCLEO DORSOMEDIAL del<br />
tálamo, en un circuito de ida y vuelta.<br />
177
Alberto Gómez Esteban<br />
Patología de la memoria<br />
Amnesia<br />
Las amnesias consisten en pérdidas de memoria, y pueden deberse a los siguientes<br />
factores:<br />
• Amnesias vasculares<br />
• Amnesias tumorales<br />
• Amnesias traumáticas<br />
• Amnesias por cirugía<br />
• Amnesias por infección<br />
• Amnesias por deficiencia de vitamina B 1 (SÍNDROME DE WERNICKE-<br />
KORSAKOFF)<br />
• Amnesia por electroconvulsión<br />
Síndrome de Wernicke-Korsakoff<br />
Se trata de una patología amnésica producida por el déficit de vitamina B 1 (tiamina) que<br />
se observa específicamente en alcohólicos crónicos.<br />
Se caracteriza por el déficit en el aprendizaje de nueva información, por lo que<br />
observamos AMNESIA RETRÓGRADA (tiene dificultad en recordar sucesos desde que<br />
<strong>com</strong>enzó el trastorno).<br />
Presenta un cuadro clínico con ataxia, confusión y psicosis.<br />
Es característica en estos enfermos la FABULACIÓN, es decir, cogen fragmentos<br />
dispersos de historias y los ensartan para construir recuerdos sintéticos que jamás han<br />
ocurrido.<br />
El paciente presenta cambios en la personalidad, apatía y aplanamiento afectivo.<br />
En esta enfermedad anatómicamente quedan implicadas estructuras del CIRCUITO DE<br />
PAPEZ, especialmente los cuerpos mamilares, que se destruyen.<br />
178
Alberto Gómez Esteban<br />
Enfermedad de Alzheimer<br />
Se trata de una enfermedad neurodegenerativa muy característica y con una cierta<br />
prevalencia. En esta enfermedad la corteza cerebral está muy retraída y los surcos se<br />
ven muy pronunciados.<br />
La enfermedad <strong>com</strong>ienza a manifestarse en la corteza vecina al hipocampo:<br />
• CORTEZA SUBICULAR<br />
• CORTEZA ENTORRINAL<br />
Como resultado el flujo de información a través de la FORMACIÓN HIPOCÁMPICA<br />
queda notablemente deteriorado y con ello se dificulta la consolidación memorística<br />
(mnesica).<br />
Una estructura que queda especialmente afectada es el NÚCLEO BASAL<br />
MAGNOCELULAR DE MEYNERT, que es una proyección colinérgica que ayuda a la<br />
fijación de la memoria a largo plazo.<br />
Las estructuras afectadas también participan en el <strong>com</strong>ponente emocional del sistema<br />
límbico por lo que también observamos frecuentes cambios de humor en los<br />
afectados.<br />
La enfermedad prosigue desde estas localizaciones hacia la neocorteza más superior, y<br />
las conexiones se van viendo progresivamente deterioradas.<br />
Observamos alteraciones en la fijación de la memoria, trastornos del sueño y<br />
alteraciones conductuales.<br />
El Alzheimer puede verse producido debido a fallos en la proteína priónica normal, con<br />
efectos antioxidantes.<br />
179
Alberto Gómez Esteban<br />
Casos clínicos<br />
Estos casos clínicos pueden ilustrar lo que ocurre con la lesión en diversos <strong>com</strong>ponentes<br />
de la anatomía de la memoria:<br />
Caso HM (Hipocampo y amígdala)<br />
Individuo de 27 años que durante más de 10 años tuvo ataques epilépticos. Como remedio<br />
se extirparon los siguientes elementos:<br />
• LÓBULOS TEMPORALES ANTERIORES (porción medial)<br />
CORTEZA ENTORRINAL<br />
CORTEZA PERIRRINAL<br />
COMPLEJO AMIGDALINO<br />
HIPOCAMPO ANTERIOR (bilateralmente)<br />
La amígdala <strong>com</strong>o decíamos refuerza el <strong>com</strong>ponente emocional multimodal, ya que<br />
establece amplias conexiones recíprocas con áreas asociativas.<br />
Tras la intervención HM recuerda la mayor parte de acontecimientos 5 años antes de la<br />
cirugía.<br />
La resulta imposible formar memoria nueva (a largo plazo)<br />
Carece de memoria a corto plazo<br />
Repetición de dígitos normal (memoria inmediata inalterada)<br />
Su memoria implícita (de movimientos) estaba intacta.<br />
180
Alberto Gómez Esteban<br />
Caso RB<br />
Estuvo en isquemia cerebral debido a una operación a corazón abierto.<br />
La lesión se produjo en el ÁREA CA1 del HIPOCAMPO (muy sensible a la isquemia), lo<br />
que le produjo amnesia anterógrada a la operación.<br />
Caso NA<br />
Militar de 22 años sufre un accidente mientras practicaba esgrima. El florete de su<br />
adversario penetra por su orificio nasal derecho, perforando la base del cráneo<br />
La lesión se ubicó en el TÁLAMO MEDIAL.<br />
Tras 21 años desde la lesión, el paciente no recuerda nada desde la lesión, ni 6 meses<br />
antes del accidente, por lo que vive anclado en el pasado.<br />
Es incapaz de recordar a una persona de una vez para otra.<br />
Su memoria verbal estaba mucho más afectada que la visual.<br />
El cuadro clínico se denominó en conjunto AMNESIA TALÁMICA.<br />
Resumen<br />
En la memoria declarativa intervienen las siguientes estructuras:<br />
• ESTRUCTURAS CORTICALES<br />
• ESTRUCTURAS SUBCORTICALES<br />
TÁLAMO<br />
CUERPOS MAMILARES del hipotálamo<br />
AMÍGDALA<br />
Globalmente el SISTEMA LÍMBICO está encargado de los procesos de memoria<br />
declarativa.<br />
181
Alberto Gómez Esteban<br />
182
Alberto Gómez Esteban<br />
Tema 23. Sistemas ascendentes inespecíficos.<br />
Anatomía del sueño<br />
Vías ascendentes inespecíficas<br />
Existen vías ascendentes que se dirigen al tálamo y pueden ser tanto específicas <strong>com</strong>o<br />
inespecíficas.<br />
Existen también vías no talámicas inespecíficas procedentes de varios núcleos.<br />
Vías específicas<br />
Son vías sensoriales que se dirigen a NÚCLEOS RELÉ del tálamo.<br />
Desde el tálamo se dirigen a la corteza cerebral, concretamente a la CAPA GRANULAR<br />
INTERNA (IV).<br />
Vías inespecíficas talámicas<br />
Ascienden al tálamo mediante la FORMACIÓN RETICULAR que pone en alerta al<br />
conjunto de la corteza cerebral.<br />
Llegan por vía polisináptica a través del HAZ CENTROTEGMENTAL, que sinapta con los<br />
núcleos intralaminares.<br />
Los núcleos intralaminares sinaptan con el NÚCLEO RETICULAR del tálamo que<br />
conecta indirectamente con la corteza a partir de los NÚCLEOS PARALAMINARES.<br />
Las conexiones llegan desde los núcleos paralaminares a la CAPA MOLECULAR (I) de la<br />
corteza.<br />
183
Alberto Gómez Esteban<br />
La CAPA MOLECULAR (I) en el electroencefalograma origina los husos del sueño al<br />
existir actividad eléctrica en ella.<br />
El NÚCLEO RETICULAR del tálamo a su vez envía conexiones a la FORMACIÓN<br />
RETICULAR del tronco del encéfalo.<br />
Las vías inespecíficas se dirigen van a varias capas celulares de la corteza y además a<br />
varias cortezas viajando siempre en sentido horizontal.<br />
Vías inespecíficas extratalámicas<br />
No pasan por el tálamo y se dirigen a varias zonas de la corteza.<br />
Proceden de las siguientes localizaciones:<br />
• SUSTANCIA NEGRA del mesencéfalo. Las fibras de esta vía son<br />
dopaminérgicas y proyectan a la corteza.<br />
Sus proyecciones llegan a tres capas de la corteza:<br />
CAPA MOLECULAR (I)<br />
CAPA PIRAMIDAL INTERNA (V)<br />
CAPA MULTIFORME (VI)<br />
Proyecta a las siguientes cortezas:<br />
CORTEZA MOTORA PRIMARIA (MI)<br />
LÓBULOS FRONTAL, OCCIPITAL, PARIETAL y TEMPORAL<br />
Estas proyecciones directas a la corteza cumplen funciones cognitivas.<br />
• NÚCLEOS DEL RAFE del tronco del encéfalo. Las fibras de los núcleos del rafe<br />
son serotoninérgicas y se distribuyen ampliamente por la corteza.<br />
Los núcleos del rafe que más intervengan serán los más altos:<br />
Núcleo dorsal del rafe<br />
Núcleo central superior del rafe<br />
Los núcleos del rafe envían proyecciones sobre todo a la CAPA GRANULAR<br />
INTERNA (IV) de la corteza (también recibía las proyecciones talamocorticales).<br />
184
Alberto Gómez Esteban<br />
Estos núcleos intervienen en funciones muy importantes:<br />
Control del ciclo vigilia-sueño<br />
Control del ánimo (euforia-depresión)<br />
Emociones<br />
Dieta<br />
Temperatura<br />
Conducta sexual<br />
Como hemos dicho estos núcleos son serotoninérgicos (5-HT); es curioso resaltar<br />
que casi todos los alucinógenos tienen efectos serotoninérgicos.<br />
• LOCUS COERULEUS del tronco del encéfalo. Proyecta con muy pocas<br />
neuronas hacia la corteza.<br />
Estas proyecciones son noradrenérgicas y llegan a la CAPA MULTIFORME (VI)<br />
de la corteza cerebral.<br />
Este sistema proyecta a las siguientes zonas de la corteza:<br />
CORTEZA MOTORA<br />
CORTEZA SOMATOSENSORIAL<br />
CORTEZAS ASOCIATIVAS FRONTALES y PARIETALES<br />
Las neuronas del LOCUS COERULEUS están más activas durante la vigilia y en<br />
estados de atención y stress.<br />
Parece que estas proyecciones noradrenérgicas tienen influencia sobre la<br />
inhibición motora que observamos durante el sueño REM.<br />
• SISTEMA COLINÉRGICO. Asciende por delante del tálamo y conecta con amplias<br />
zonas de los hemisferios cerebrales <strong>com</strong>o el NÚCLEO BASAL MAGNOCELULAR<br />
DE MEYNERT (también colinérgico).<br />
Las conexiones a la corteza llegan a las siguientes capas:<br />
CAPA MOLECULAR (I)<br />
CAPA PIRAMIDAL EXTERNA (III)<br />
CAPA GRANULAR INTERNA (IV)<br />
185
Alberto Gómez Esteban<br />
El NÚCLEO BASAL MAGNOCELULAR DE MEYNERT también envía conexiones a<br />
la corteza.<br />
El origen de las vías colinérgicas que conectan hacia la corteza es:<br />
NÚCLEO PEDUNCULOPONTINO<br />
NUCLEO LATERODORSAL<br />
Este sistema interviene en los siguientes procesos:<br />
Control del ciclo vigilia-sueño<br />
Procesos de activación cortical<br />
Procesos de consolidación de la memoria<br />
Procesos sensoriales de color, dolor sabor, etc…<br />
En la enfermedad de Alzheimer se da una importante alteración de los sistemas<br />
colinérgicos.<br />
• SISTEMA HISTAMINÉRGICO. Sus funciones son poco conocidas y conecta<br />
ampliamente con la corteza cerebral.<br />
Procede del NÚCLEO TUBEROMAMILAR del hipotálamo<br />
186
Alberto Gómez Esteban<br />
Imágenes de las vías inespecíficas<br />
187
Alberto Gómez Esteban<br />
Anatomía del sueño<br />
Todos los animales, incluso aquellos unicelulares, tienen actividades de reposo y<br />
vigilia.<br />
El sueño se caracteriza por las siguientes particularidades:<br />
Requiere de una postura adecuada y ambiente adecuado<br />
La motilidad gastrointestinal se ve disminuida<br />
El umbral de reactividad está disminuido<br />
Se producen cambios electroencefalográficos<br />
Es reversible (única diferencia con respecto al <strong>com</strong>a)<br />
Son indicadores del sueño los siguientes hechos:<br />
Electroencefalograma<br />
Movimientos oculares<br />
Tono muscular<br />
Como curiosidad, algunos animales (acuáticos de respiración aérea) <strong>com</strong>o los delfines,<br />
pueden dormir con un solo hemisferio cerebral, mientras que el otro permanece alerta<br />
para salir a respirar.<br />
El sueño REM (SUEÑO PARADÓJICO) forma el 25% del sueño total, aunque va<br />
disminuyendo en cuantía cuando aumenta la edad:<br />
‣ El niño está casi todo el día durmiendo y tiene mucho sueño REM<br />
‣ El anciano pasa poco tiempo durmiendo y el porcentaje de sueño REM es muy<br />
bajo<br />
Es curioso remarcar que la gente con infecciones bacterianas fisiológicamente duermen<br />
durante un número mayor de horas, ya que parece que péptidos (PÉPTIDOS<br />
MURAMÍLICOS) presentes en las paredes celulares bacterianas inducen al sueño.<br />
El sueño REM es un sueño en el que la actividad encefalográfica aumenta de forma<br />
súbita y además aumenta el metabolismo cerebral; es por esto que también se llama<br />
SUEÑO PARADÓJICO, ya que paradójicamente aunque estemos durmiendo, nuestro<br />
cerebro tiene una actividad similar a la vigilia.<br />
188
Alberto Gómez Esteban<br />
Podemos dividir el sueño en dos fases, aunque en neurofisiología lo veremos con mayor<br />
detalle:<br />
• SUEÑO LIGERO. Durante esta fase se activa el NÚCLEO RETICULAR del tálamo<br />
el cual actúa sobre la corteza indirectamente.<br />
El NÚCLEO RETICULAR del tálamo proyecta hacia los NÚCLEOS<br />
INTRALAMINARES que son los que proyectan de forma directa sobre la<br />
corteza.<br />
• SUEÑO PROFUNDO. Durante esta fase en cambio se activa el NÚCLEO<br />
DORSOMEDIAL del tálamo que proyecta a la corteza prefrontal.<br />
La CORTEZA PREFRONTAL interviene mucho en la regulación del sueño<br />
profundo, además de otros procesos <strong>com</strong>o la planificación de acciones a largo<br />
plazo, y la evocación de recuerdos.<br />
La patología del INSOMNIO FAMILIAR GRAVE se da cuando proteínas priónicas<br />
destruyen este núcleo.<br />
La REGIÓN PREÓPTICA se encuentra en la parte más anterior del hipotálamo e interviene<br />
en la regulación del sueño.<br />
Es una región HIPNOGÉNICA (induce al sueño) y también se encarga de regular la<br />
temperatura corporal, que desciende en las fases más profundas del sueño.<br />
Su lesión provoca activación del electroencefalograma.<br />
La REGIÓN POSTEROLATERAL del tálamo es rica en orexinas, que son péptidos que<br />
favorecen el estado de vigilia al conectar con neuronas aminégicas.<br />
189
Alberto Gómez Esteban<br />
Control del sueño<br />
El control del sueño y la vigilia depende de la modulación de los núcleos del TÁLAMO y<br />
de la CORTEZA CEREBRAL por parte de vías ascendentes inespecíficas.<br />
• LOCUS COERULEUS<br />
Vigilia. Muy activo<br />
Sueño de ondas lentas. Activo<br />
Fase REM. Inactivo<br />
• NÚCLEOS DEL RAFE<br />
Vigilia. Muy activo<br />
Sueño de ondas lentas. Activo<br />
Fase REM. Inactivo<br />
• NÚCLEOS COLINÉRGICOS<br />
Vigilia. Muy activo<br />
Sueño de ondas lentas. Inactivo<br />
Fase REM. Muy activo<br />
• HIPOTÁLAMO POSTEROLATERAL<br />
Vigilia. Nivel alto de orexinas<br />
Sueño de ondas lentas. Nivel medio de orexinas<br />
Fase REM. Nivel bajo de orexinas<br />
190
Alberto Gómez Esteban<br />
Para las VÍAS ESPECÍFICAS interviene el núcleo reticular del tálamo sobre los núcleos<br />
paralaminares que a su vez actúan sobre la capa molecular (I) de la corteza cerebral.<br />
191
Alberto Gómez Esteban<br />
Relojes biológicos<br />
Existen zonas anatómicas en el sistema nervioso central que establecen relojes<br />
biológicos de oscilación que regulan fundamentalmente los siguientes parámetros:<br />
Ciclo sueño-vigilia<br />
Sueño REM-noREM<br />
Fase inspiratoria y espiratoria<br />
Estos parámetros quedan regulados por gran variedad de ciclos:<br />
• CICLOS CIRCADIANOS. Duran de 24 a 28 horas.<br />
Un ejemplo de este tipo de ciclos es el que ejerce el NÚCLEO<br />
SUPRAQUIASMÁTICO gracias a las conexiones que recibe de la retina, lo que<br />
ayuda a regular el ciclo vigilia-sueño en función de las horas de luz.<br />
El NÚCLEO SUPRAQUIASMÁTICO recibe proyecciones retinianas que informan<br />
acerca de las horas de luz.<br />
Además es influido por serotonina, óxido nítrico, dopamina y melatonina, lo que<br />
hace variar la cantidad de neurotransmisor (GABA) del núcleo siguiendo ciclos.<br />
• CICLOS ULTRADIANOS. Duran menos de 24 horas.<br />
Un ejemplo de este tipo es el que ejercen los NÚCLEOS COLINÉRGICOS y<br />
AMINÉRGICOS del tronco del encéfalo que regulan la cantidad de sueño REMnoREM.<br />
En las fases REM y en el sueño profundo las vías aéreas están colapsadas y<br />
por eso hay ronquidos.<br />
• CICLOS SUPRADIANOS. Duran más de 24-28 horas.<br />
Un ejemplo de este tipo es el ciclo menstrual que viene regulado por los núcleos<br />
neurosecretores del hipotálamo.<br />
192
Alberto Gómez Esteban<br />
Ensueños<br />
Durante el sueño REM el NÚCLEO RETICULAR ACTIVADOR del tronco del encéfalo<br />
está activado, lo que explica el movimiento ocular rápido.<br />
Los NÚCLEOS RELÉ del tálamo activan estructuras corticales concretas <strong>com</strong>o<br />
cortezas visuales y táctiles, y por ello durante el SUEÑO REM los ensueños son<br />
cinematográficos y en color.<br />
También hay activación de ESTRUCTURAS LÍMBICAS:<br />
• CORTEZA CINGULAR ANTERIOR<br />
• COMPLEJO AMIGDALINO<br />
Esto explicaría los fenómenos altamente emotivos que aparecen durante los sueños,<br />
debido a que estas estructuras límbicas funcionan de forma autónoma, a veces<br />
causando emociones que no tienen que ver con el sueño, <strong>com</strong>o risa, llanto…<br />
Observamos activación también de los GANGLIOS BASALES y del CEREBELO que<br />
<strong>com</strong>o ya sabemos regulan el movimiento.<br />
Esta activación explicaría los movimientos ficticios de los sueños.<br />
Vemos activación en CORTEZAS ASOCIATIVAS:<br />
• LÓBULILLO PARIETAL INFERIOR (área de Wernicke)<br />
• CORTEZAS OCCIPITALES (visuales)<br />
Esto explicaría las imágenes que observamos en los ensueños y las conversaciones<br />
ficticias que mantenemos.<br />
La CORTEZA PREFRONTAL, importante en los procesos mentales <strong>com</strong>o la lógica, está<br />
inhibida en el sueño REM, lo que explicaría el surrealismo de las situaciones que<br />
experimentamos en los ensueños.<br />
Durante el sueño noREM se produce una inhibición de las zonas activas en el REM y<br />
una activación de las inhibidas.<br />
Esto podría explicar el hecho de que los sueños durante el noREM sean mucho más<br />
abstractos (sin imágenes, ni estímulos somatosensoriales)<br />
193
Alberto Gómez Esteban<br />
Clínica<br />
La enfermedad del INSOMNIO FAMILIAR GRAVE se altera la proteína priónica<br />
fisiológica.<br />
Observamos proteínas priónicas anómalas que se transmiten de las zonas de origen a la<br />
corteza cerebral en sentido retrógrado (dirección contraria al impulso nervioso).<br />
Las proteínas priónicas patológicas se distribuyen sobre todo por las siguientes capas<br />
celulares de la corteza cerebral:<br />
CAPA PIRAMIDAL INTERNA (V)<br />
CAPA MULTIFORME (VI)<br />
Existen lesiones en el NÚCLEO RETICULAR PONTINO ORAL (zona ventral<br />
paramediana) que es el centro que regula la inducción a la fase REM<br />
También existe incapacidad de entrar en el sueño profundo, lo que provoca una<br />
degeneración mental progresiva que se extiende a lo largo de varios años hasta<br />
finalmente provocar la muerte.<br />
Existe una importante relación entre el aprendizaje, la hormona somatotropa (GH) y el<br />
sueño REM, por lo que estos individuos tienen gran cantidad de defectos en el<br />
aprendizaje.<br />
El trastorno del insomnio familiar grave es un trastorno autosómico dominante.<br />
La VÍA ASOCIATIVA VISUAL VENTRAL se encarga de los siguientes aspectos visuales:<br />
Vía parvocelular (P, X). Reconoce objetos en cuanto a detalles y color, es la vía<br />
de “qué” es el objeto<br />
Vía magnocelular (M, Y). Se encarga de la visión espacial del objeto, en cuanto a<br />
posición, forma del mismo, y movimiento, es la vía de “dónde” está el objeto.<br />
La lesión de esta vía asociativa visual produce ANONIRIA (sueños sin imágenes<br />
visuales).<br />
194
Alberto Gómez Esteban<br />
195
Alberto Gómez Esteban<br />
Neurofisiología<br />
Índice de contenidos<br />
Tema 9. Somestesia periférica________________________________197<br />
Tema 10. Somestesia central_________________________________209<br />
Tema 11. Fisiología del dolor__________________________________219<br />
Tema 12. Fisiología del sistema óptico__________________________234<br />
Tema 13. Función nerviosa de la retina__________________________252<br />
Tema 14. Visión central______________________________________262<br />
Tema 15. Audición periférica__________________________________275<br />
Tema 16. Audición central____________________________________285<br />
Tema 17. Función del gusto y el olfato__________________________293<br />
Tema 18. Funciones de los ganglios basales_____________________306<br />
Tema 19. Control motor cortical________________________________322<br />
Tema 20. Comportamiento y emociones_________________________331<br />
Tema 21. Funciones cognitivas superiores I______________________345<br />
Tema 22. Funciones cognitivas superiores II_____________________361<br />
Tema 23. Actividad eléctrica cerebral y sueño____________________374<br />
196
Alberto Gómez Esteban<br />
Tema 9. Somestesia periférica<br />
Introducción<br />
La somestesia es la sensibilidad consciente o somática que cumple funciones<br />
esenciales para mantenernos informados del estado de nuestro cuerpo, lo que<br />
desempeña un papel básico para mantener nuestra integridad física.<br />
Para la valoración de un sistema sensorial debemos tener en cuenta los siguientes<br />
elementos:<br />
• TIPO DE ESTÍMULO:<br />
Mecánico<br />
Térmico<br />
Químico<br />
Electromagnético (luz)<br />
• TIPO DE RECEPTOR. Se trata de un elemento especializado en un tipo de<br />
estímulo concreto, para el que tiene un bajo umbral.<br />
Cuando es estimulado específicamente, descarga un potencial de acción.<br />
Puede ser, o bien una única neurona, o bien una célula que transduce una señal<br />
y está conectada a una neurona que es la que transmite el potencial de acción.<br />
Hay 5 tipos de receptores:<br />
MECANORRECEPTORES<br />
TERMORRECEPTORES<br />
QUIMIORRECEPTORES<br />
NOCICEPTORES (dolor)<br />
FOTORRECEPTORES<br />
Como decíamos, estos receptores son muy específicos para un determinado tipo<br />
de estímulo, para el que presentan un valor umbral bajo, es decir, son mucho más<br />
propensos a descargar ante un estímulo específico, que ante otro que no sea dicho<br />
estímulo.<br />
197
Alberto Gómez Esteban<br />
El CAMPO RECEPTOR PERIFÉRICO, referido a la piel, es la pequeña zona de la piel,<br />
que al ser estimulada activa a un único receptor sensorial.<br />
El campo receptor de una sola neurona suele solaparse con el de otras, debido a que un<br />
fragmento de piel contiene varios receptores.<br />
*Aclaración*<br />
Aunque en esta unidad lo veremos referido únicamente a la piel, existen CAMPOS<br />
RECEPTORES siempre que veamos una modalidad sensorial en la que intervengan<br />
receptores.<br />
Por ejemplo otro lugar donde hay campos receptores es en la retina, y los estudiaremos en<br />
la unidad correspondiente.<br />
Cada CAMPO RECEPTOR tiene un tamaño determinado, y cuanto más pequeño es,<br />
mejor es el análisis que realiza, y más receptores caben en una zona determinada.<br />
Esto determina la efectividad de la somestesia de una zona, y la precisión existente en<br />
la misma zona para diferenciar entre dos estímulos separados.<br />
198
Alberto Gómez Esteban<br />
El sistema de la somestesia, tras haber recibido su estímulo realiza el siguiente camino:<br />
• VÍA DE TRANSMISIÓN. El potencial de acción se propaga por una vía<br />
determinada, diferente para cada tipo de estímulo.<br />
• PROCESAMIENTO. La señal que procede de la vía aferente va realizando diversas<br />
sinapsis en las que se analiza.<br />
Cuanto más superior sea el centro donde se analiza la señal, mejor será el<br />
análisis.<br />
Atributos de la sensación<br />
La estimulación de un periférico puede provocar dos tipos de actividad:<br />
• ACTIVIDAD CONSCIENTE. También se denomina sensación (¿o percepción?)<br />
Es preciso distinguir entre dos conceptos:<br />
SENSACIÓN. Se trata de un impulso sensitivo aferente.<br />
PERCEPCIÓN. Se trata de una sensación consciente, que llega a la corteza<br />
cerebral<br />
• ACTIVIDAD INCONSCIENTE<br />
1. Modalidad<br />
La modalidad sensitiva depende del receptor estimulado, la vía por la que se transmite,<br />
y la parte de la corteza sensorial que activa.<br />
Desde un punto de vista ANATOMOFISIOLÓGICO la sensación tiene dos clasificaciones:<br />
• SENSIBILIDAD SOMÁTICA (somestesia). Se divide en varias modalidades<br />
Sensibilidad táctil<br />
Sensibilidad propioceptiva<br />
Sensibilidad térmica<br />
Sensibilidad nociceptiva<br />
199
Alberto Gómez Esteban<br />
• SENSIBILIDAD ESPECIAL. Se divide también en varias modalidades:<br />
Sensibilidad auditiva<br />
Sensibilidad visual<br />
Sensibilidad olfatoria<br />
Sensibilidad gustativa<br />
Sensibilidad vestibular<br />
Además de esta clasificación anatomofisiológica utilizamos otra clasificación para la<br />
CLÍNICA:<br />
• SENSIBILIDAD SUPERFICIAL. Se trata de la que percibimos con la piel, es decir,<br />
sensibilidad cutánea.<br />
• SENSIBILIDAD PROFUNDA. Se correspondería a la propiocepción.<br />
• SENSIBILIDAD VISCERAL. Viene transmitida por sistemas vegetativos, y es<br />
inconsciente.<br />
• SENSIBILIDAD ESPECIAL. Es la que transmiten los pares craneales.<br />
2. Localización<br />
La localización del estímulo (TOPOGNOSIA) se trata de nuestra percepción de donde se<br />
encuentra el estímulo.<br />
Este parámetro depende fundamentalmente del área de la corteza cerebral que sea<br />
estimulada.<br />
La AGUDEZA o precisión con la que localizamos el estímulo depende de varios<br />
parámetros:<br />
• Tamaño del campo receptor. Cuanto más pequeño es, mejor se localiza.<br />
• Densidad de receptores. Lógicamente cuantos más receptores haya, mejor se<br />
localizará un estímulo.<br />
• Representación cortical de una zona del cuerpo. Este parámetro está en<br />
estrecha relación con las anteriores.<br />
200
Alberto Gómez Esteban<br />
3. Intensidad<br />
La INTENSIDAD del estímulo es la cantidad de sensación, subjetiva, del grado de<br />
estimulación al que estamos siendo sometidos.<br />
La intensidad está determinada por dos parámetros:<br />
• Amplitud de la respuesta<br />
• Frecuencia de descarga de los receptores<br />
4. Duración<br />
La duración del estímulo se trata de nuestra percepción temporal acerca de cuánto<br />
tiempo estamos sometidos a determinada modalidad sensitiva.<br />
Depende de la duración del estímulo y del tipo de receptor estimulado.<br />
Pese a que podría parecer fácil, hay dos tipos de receptores:<br />
• RECEPTORES DE ADAPTACIÓN LENTA (AL)<br />
• RECEPTORES DE ADAPTACIÓN RÁPIDA (AR)<br />
Aunque podría parecer sencillo determinar cuánto tiempo estamos siendo estimulados, los<br />
receptores de adaptación lenta siguen transmitiendo un tiempo después de cesar el<br />
estímulo.<br />
201
Alberto Gómez Esteban<br />
Somestesia<br />
La somestesia es aquella sensibilidad recogida por estructuras de origen somático.<br />
Cuenta con las siguientes modalidades:<br />
• SENSIBILIDAD EPICRÍTICA. Sensibilidad táctil fina<br />
• SENSIBILIDAD PROFUNDA CONSCIENTE. Sensibilidad propioceptiva<br />
consciente<br />
• SENSIBILIDAD PROTOPÁTICA. Engloba las siguientes submodalidades<br />
Tacto grosero<br />
Dolor<br />
Temperatura<br />
Los RECEPTORES PERIFÉRICOS de la somestesia son fibras cuyos somas se<br />
encuentran en el ganglio raquídeo o espinal.<br />
Las fibras del nervio trigémino (V par) son las encargadas de recoger la somestesia de<br />
la cara.<br />
Estas neuronas tienen terminaciones nerviosas especializadas:<br />
• TERMINACIONES ENCAPSULADAS. Se corresponden a fibras mielinizadas de<br />
conducción rápida:<br />
Fibras tipo I (Aα)<br />
Fibras tipo II (Aβ)<br />
• TERMINACIONES LIBRES. Se corresponden a fibras amielínicas o con una fina<br />
capa de mielina (finomielínicas). Su conducción es más lenta:<br />
Fibras tipo III (Aδ)<br />
Fibras tipo IV (C)<br />
Según el tipo de fibra que sea, se introducirán a la médula siguiendo un patrón<br />
determinado.<br />
El primer paso del análisis sensorial <strong>com</strong>ienza en el receptor periférico, debido a que<br />
cada receptor es específico para un tipo de estímulo, lo que nos permite saber qué es<br />
lo que está ocurriendo en la zona estimulada según el receptor activado.<br />
202
Alberto Gómez Esteban<br />
Las características pueden variar según la fibra o receptor, pero lo que sí sabemos es que<br />
aunque el estímulo que las active sea distinto para cada fibra, todas conducen<br />
potenciales de acción idénticos.<br />
Para la localización del estímulo es indiferente en qué momento del trayecto se active la<br />
fibra, por ejemplo:<br />
‣ Si estimulamos una parte concreta de las columnas posteriores en el tronco del<br />
encéfalo, sentiríamos el estímulo en la yema del dedo (por ejemplo)<br />
‣ Si estimulamos la parte de la corteza somestésica primaria (SI) que corresponde<br />
a la yema del dedo, sentiremos el estímulo en la yema del dedo.<br />
‣ Si estimulamos la yema del dedo, lógicamente es ahí donde sentiremos el<br />
estímulo<br />
La sensibilidad se halla distribuida en un mapa cutáneo sensorial (DERMATOMAS) para<br />
el cual un segmento cutáneo concreto se corresponde a un nivel medular.<br />
*Clínica*<br />
La raíz anterior y posterior de un mismo nivel forman el NERVIO RAQUÍDEO, que<br />
contiene fibras motoras y sensitivas. Su lesión dará lugar a los siguientes déficits:<br />
• RADICULOPATÍA. Se lesiona una raíz nerviosa (p.e. hernia discal) produciendo<br />
dolor en su dermatoma.<br />
• MONONEUROPATÍA. Debido a un atrapamiento del nervio, hay disminución de<br />
la función motora de los músculos afectados.<br />
• POLINEUROPATÍA. Se lesionan varios nervios con déficit sensorial y motor.<br />
203
Alberto Gómez Esteban<br />
Sensibilidad táctil fina (epicrítica)<br />
La sensibilidad táctil fina engloba tres submodalidades:<br />
• TACTO FINO<br />
• PRESIÓN<br />
• VIBRACIÓN (palestesia)<br />
Son siempre mecanorreceptores localizados en tres zonas:<br />
• PIEL<br />
Meissner → Adaptación rápida<br />
Merkel → Adaptación lenta<br />
• TEJIDO SUBCUTÁNEO<br />
Pacini → Adaptación rápida<br />
Ruffini → Adaptación lenta<br />
• FOLÍCULOS PILOSOS → Adaptación rápida<br />
Sus CAMPOS RECEPTORES son pequeños:<br />
Piel (24 mm 2 ), estos campos son más pequeños en la zona de las palmas de las<br />
manos, y en la piel peribucal.<br />
Tejido subcutáneo (más grandes)<br />
La función de estos receptores es discriminativa, aportándonos un análisis muy fino.<br />
Nos permite tanto reconocer la superficie de nuestro cuerpo y localizar estímulos<br />
(TOPOGNOSIA) y además discriminar entre dos puntos.<br />
Las pruebas clínicas para valorar el estado de estos receptores consisten en lo siguiente:<br />
‣ GRAFESTESIA. Se “dibuja” en la espalda una figura sencilla y se pide al paciente<br />
que la identifique.<br />
‣ ESTEREOGNOSIA. Se le pide al paciente que reconozca táctilmente objetos<br />
conocidos, sin verlos<br />
‣ PALESTESIA. La sensibilidad vibratoria se explora con un diapasón.<br />
204
Alberto Gómez Esteban<br />
Sensibilidad propioceptiva<br />
La sensibilidad propioceptiva es recogida por mecanorreceptores localizados en los<br />
músculos, en tres zonas:<br />
• Husos neuromusculares (fibras intrafusales)<br />
• Órgano neurotendinoso de Golgi (tendones)<br />
• Cápsulas articulares<br />
• Piel sobre los músculos<br />
Estos receptores permiten conocer la posición articular en reposo o en movimiento<br />
(CINESTESIA) sin necesidad de ver la posición del cuerpo.<br />
La propiocepción sirve para mantener la postura y el equilibrio tanto en movimiento<br />
<strong>com</strong>o en reposo.<br />
Transmisión y procesamiento<br />
Columnas posteriores<br />
Una vez las terminaciones nerviosas recogen la información, ésta entra por las raíces<br />
posteriores del nervio raquídeo en dirección a la médula.<br />
Las fibras que forman este sistema recogen la siguiente sensibilidad:<br />
• Sensibilidad táctil fina (epicrítica)<br />
• Sensibilidad propioceptiva consciente<br />
Son fibras mielínicas gruesas que entran mediales a la médula.<br />
La organización de estas fibras sigue una SOMATOTOPÍA muy precisa:<br />
205
Alberto Gómez Esteban<br />
El sistema de las columnas posteriores realmente está formado por dos fascículos<br />
diferenciados:<br />
• HAZ DE GOLL (GRACIL). Es el más medial.<br />
Recoge sensibilidad desde niveles sacros hasta T6.<br />
Niveles sacros → Mediales<br />
Niveles superiores → Laterales<br />
• HAZ DE BURDACH (CUNEIFORME). Es el más lateral<br />
Recoge sensibilidad desde T6 hasta niveles cervicales.<br />
Niveles inferiores → Mediales<br />
Niveles cervicales → Laterales<br />
Núcleos grácil y cuneiforme<br />
Estos núcleos contienen la segunda neurona de este sistema.<br />
En estos núcleos existe una gran organización atendiendo a dos parámetros:<br />
• SOMATOTOPÍA, de dónde procede el estímulo<br />
• MODALIDAD SENSORIAL, qué estimulo es<br />
Cada una de las neuronas de estos núcleos recibe sinapsis de varias neuronas de las<br />
columnas posteriores (FENÓMENO DE CONVERGENCIA), esto causa que los campos<br />
receptores de estos núcleos sean mayores que los periféricos.<br />
En estos núcleos se producen FENÓMENOS DE CONTRASTE en los cuales se organizan<br />
circuitos con excitación central e inhibición periférica.<br />
206
Alberto Gómez Esteban<br />
También observamos una modulación desde la corteza somestésica, que envía fibras<br />
que regulan la excitabilidad de las fibras de este sistema en varios puntos:<br />
Núcleos de la columna dorsal (grácil y cuneiforme)<br />
Asta posterior de la médula<br />
El campo receptor de estas neuronas (y las del tálamo) suele presentar dos zonas<br />
diferenciadas:<br />
Centro excitatorio<br />
Periferia inhibitoria<br />
Este fenómeno de CONTRASTE nos permite discriminar entre dos puntos y localizar la<br />
posición exacta del estímulo.<br />
207
Alberto Gómez Esteban<br />
208
Alberto Gómez Esteban<br />
Tema 10. Somestesia central<br />
Tálamo<br />
Recordemos que en relación al sistema de las columnas posteriores, las fibras ya habían<br />
sinaptado con sus respectivos núcleos:<br />
• NÚCLEO GRÁCIL<br />
• NÚCLEO CUNEIFORME<br />
Una vez han sinaptado, estos núcleos enviarán sus fibras en dirección al tálamo. En este<br />
trayecto pasarán a denominarse LEMNISCO MEDIAL, el cual se decusa<br />
El TÁLAMO contralateral contiene la tercera neurona de este sistema:<br />
• LEMNISCO MEDIAL → Sus fibras se dirigen al NÚCLEO VENTRAL<br />
POSTEROLATERAL (NVPl) contralateral.<br />
• TRIGÉMINO → Sus fibras se dirigen al NÚCLEO VENTRAL POSTEROMEDIAL<br />
(NVPm) contralateral.<br />
209
Alberto Gómez Esteban<br />
La organización de este núcleo también se dará según la submodalidad del estímulo y las<br />
propiedades funcionales:<br />
• CENTRO DEL NÚCLEO. Recibe proyecciones de sensibilidad superficial<br />
(cutánea)<br />
• PERIFERIA DEL NÚCLEO (cáscara). Recibe proyecciones de sensibilidad<br />
profunda (propioceptiva).<br />
Este núcleo también contiene una SOMATOTOPÍA según de donde procedan las fibras:<br />
• NÚCLEO CUNEIFORME. Contiene fibras que conducen sensibilidad de la<br />
extremidad superior.<br />
Durante el trayecto <strong>com</strong>o lemnisco medial, estas fibras sufren una rotación y pasan<br />
a ser mediales con respecto al núcleo grácil.<br />
Sinaptan en zonas mediales del NÚCLEO VENTRAL POSTEROLATERAL.<br />
• NÚCLEO GRÁCIL. Contiene fibras que conducen sensibilidad de la extremidad<br />
inferior.<br />
Durante el trayecto <strong>com</strong>o lemnisco medial, <strong>com</strong>o ya hemos dicho las fibras rotan y<br />
pasan a ser laterales con respecto al núcleo cuneiforme.<br />
Sinaptan en zonas laterales del NÚCLEO VENTRAL POSTEROLATERAL.<br />
Las señales táctiles también llegan a otros dos núcleos del tálamo:<br />
• NÚCLEO PULVINAR<br />
• GRUPO LATERAL POSTERIOR<br />
Los núcleos del tálamo contienen neuronas de proyección e interneuronas que<br />
organizan circuitos con fenómenos de contraste y convergencia mucho más <strong>com</strong>plejos<br />
que los que veíamos en los núcleos de la columna dorsal.<br />
• INTERNEURONAS. Modulan mutuamente la actividad de las neuronas de estos<br />
núcleos, formando <strong>com</strong>plejos circuitos locales.<br />
Son neuronas inhibitorias GABAérgicas<br />
• NEURONAS DE PROYECCIÓN. Son grandes y multipolares.<br />
Sus axones proyectan a las cortezas somatosensoriales:<br />
CORTEZA SOMATOSENSORIAL PRIMARIA (SI)<br />
CORTEZA SOMATOSENSORIAL SECUNDARIA (SII)<br />
210
Alberto Gómez Esteban<br />
Estas neuronas son excitatorias y glutamatérgicas.<br />
Las neuronas grandes (de proyección) están moduladas por fibras descendentes<br />
corticotalámicas excitatorias (glutamatérgicas) mediante dos tipos de actuación:<br />
‣ Actuación directa (¿excitatoria?)<br />
‣ Actuación mediante interneuronas inhibitorias<br />
Los circuitos mantienen los campos receptores con excitación central e inhibición<br />
periférica, pero son más <strong>com</strong>plejos, con mayor análisis.<br />
La actividad de las neuronas de estos núcleos varía según estemos durmiendo o<br />
alerta, cosa que no sucedía en niveles inferiores.<br />
La actividad de estas neuronas también varía según la atención que prestemos al<br />
estímulo.<br />
*Clínica*<br />
Existen lesiones vasculares que pueden afectar a estas zonas.<br />
Si hay una lesión en las ramas talamogeniculadas (ARTERIA CEREBRAL POSTERIOR)<br />
existe isquemia en estos núcleos somestésicos:<br />
• NÚCLEO VENTRAL POSTEROLATERAL (somestesia corporal)<br />
• NÚCLEO VENTRAL POSTEROMEDIAL (somestesia facial)<br />
Esto produciría una insensibilidad táctil y propioceptiva de tronco, cara y extremidades<br />
contralaterales<br />
Las neuronas de estos núcleos proyectan a la CORTEZA SOMESTÉSICA PRIMARIA<br />
(SI)<br />
211
Alberto Gómez Esteban<br />
Corteza cerebral<br />
La corteza cerebral es el nivel más superior y más <strong>com</strong>plejo de este sistema. Cuando<br />
llega aquí, la información se hace consciente.<br />
La corteza cerebral contiene mapas de SOMESTESIA, pero están muy distorsionados,<br />
debido a que la representación cortical de una zona depende de la densidad de<br />
receptores en la zona real.<br />
Por ejemplo 1 cm 2 de la piel de la superficie de los dedos tiene 1000 veces más<br />
representación cortical que la misma extensión de piel del abdomen.<br />
Corteza somestésica primaria<br />
La corteza somestésica primaria (SI) está formada por las siguientes áreas de<br />
Brodmann:<br />
• ÁREA 3<br />
Área 3a<br />
Área 3b<br />
• ÁREA 1<br />
• ÁREA 2<br />
Estas áreas reciben sensibilidad de distintos núcleos del tálamo según modalidades<br />
específicas:<br />
• NÚCLEO VENTRAL POSTEROLATERAL:<br />
CENTRO. Proyecta a las áreas 3b y 1.<br />
Reciben sensibilidad superficial con capacidad discriminativa.<br />
PERIFERIA (cáscara). Proyecta a las áreas 3a y 2.<br />
Reciben sensibilidad profunda que informa de la posición articular.<br />
Los CAMPOS RECEPTORES de las neuronas de la corteza somatosensorial primaria son<br />
los más grandes que existen en este sistema, debido a que estos campos aumentan a<br />
medida que el nivel de procesamiento es superior.<br />
212
Alberto Gómez Esteban<br />
La corteza somestésica primaria sigue una ORGANIZACIÓN COLUMNAR.<br />
En esta organización, todas las neuronas de una misma columna tienen el mismo<br />
campo receptor de una zona del cuerpo y son sensibles a una misma submodalidad<br />
sensitiva.<br />
Aquí los circuitos que veníamos observando en niveles anteriores alcanzan su máximo de<br />
<strong>com</strong>plejidad.<br />
Los campos receptores de una misma columna responden ante las siguientes<br />
características de un estímulo determinado:<br />
Orientación de un estímulo<br />
Texturas específicas<br />
Velocidad del estímulo<br />
213
Alberto Gómez Esteban<br />
Tras ser procesada en las zonas más sencillas de la corteza somatosensorial primaria<br />
(SI), que son las áreas más mediales (3a y 3b) la información va avanzando hasta llegar a<br />
la CORTEZA SOMESTÉSICA SECUNDARIA (SII).<br />
La calidad del análisis se va ampliando a medida que la información llega a otras<br />
áreas de la corteza.<br />
*Clínica*<br />
Si se lesiona la ARTERIA CEREBRAL MEDIA observamos la pérdida contralateral de<br />
la sensibilidad táctil de la mitad superior de la cara y del cuerpo.<br />
Si se lesiona la ARTERIA CEREBRAL ANTERIOR en cambio queda afectada<br />
contralateralmente la extremidad inferior.<br />
También pueden lesionarse las distintas áreas somestésicas por separado:<br />
• Lesión del área 1. Existe un déficit para discriminar texturas<br />
• Lesión del área 2. Existe dificultad para reconocer objetos conocidos mediante<br />
el tacto (ASTEREOGNOSIA).<br />
• Lesión del área 3b. La lesión de esta área por separado produce efectos<br />
conjugados similares a la lesión de las áreas 1 y 2 juntas.<br />
Su lesión produce un deterioro tanto de la discriminación de la textura, <strong>com</strong>o<br />
de la forma o el tamaño (astereognosia).<br />
Esto nos indica que hay una jerarquía en la corteza donde el área 3b efectúa la<br />
primera elaboración de la información y la distribuye a las áreas 1 y 2.<br />
Lo normal es que las lesiones no sean tan selectivas y afecten a varias áreas.<br />
214
Alberto Gómez Esteban<br />
La CORTEZA SOMESTÉSICA PRIMARIA (SI) presenta una gran plasticidad neuronal,<br />
que se trata de la capacidad de modificar su actividad según las circunstancias.<br />
La plasticidad de estas áreas permite dos fenómenos fundamentalmente relacionados con<br />
la pérdida de funciones:<br />
‣ Si se lesiona un área cortical, la función que realizaba esta área la recupera otra<br />
zona sana, de modo que la sensibilidad se recupera parcialmente<br />
‣ Si se amputa una parte del cuerpo (por ejemplo un dedo) la zona cortical que<br />
representaba a ese dedo amputado pasa a representar a otro/s dedo/s.<br />
Esta plasticidad se observa a todas las edades, pero es mayor durante la juventud,<br />
disminuyendo con la edad.<br />
Corteza somestésica secundaria<br />
Esta área se encuentra en la profundidad de la cara interna del borde superior del surco<br />
lateral.<br />
Contiene una SOMATOTOPÍA con representación bilateral del organismo.<br />
La actividad de esta corteza depende del grado de atención, el contexto y el estado<br />
emocional, lo que no ocurría en la corteza somatosensorial primaria.<br />
A esta área solo llega la sensibilidad de interés y relevante, que es almacenada en la<br />
memoria.<br />
La conexión con la corteza somestésica primaria (SI) es en serie, es decir, la<br />
información primero pasa por SI donde es procesada y luego llega a SII.<br />
Esta organización causa que las lesiones de la corteza somestésica primaria (SI)<br />
priven de información a la corteza somestésica secundaria (SII).<br />
La lesión de esta área provoca los siguientes síntomas:<br />
Dificultad para distinguir un objeto conocido mediante el tacto (astereognosia)<br />
Dificultad para aprender a discriminar nuevos estímulos táctiles, ya que no pueden<br />
almacenarse en la memoria.<br />
215
Alberto Gómez Esteban<br />
Corteza somestésica terciaria<br />
La corteza somestésica terciaria (SIII) contiene fundamentalmente dos áreas:<br />
• ÁREA 5. Integra la sensibilidad superficial y profunda.<br />
Esto permite realizar una representación mental del hemicuerpo y sus diversas<br />
partes, así <strong>com</strong>o el reconocimiento de las mismas.<br />
El área 5 realiza un MAPA CORPORAL en la mente.<br />
• ÁREA 7. Integra varios tipos de estímulos:<br />
Sensibilidad superficial (cutánea)<br />
Sensibilidad profunda (propioceptiva)<br />
Sensibilidad visual<br />
Esta integración permite representar mentalmente el cuerpo y los objetos<br />
circundantes, especialmente la relación espacial entre ambos.<br />
El área 7 realiza un MAPA ESPACIAL mental, y presta atención a los objetos de<br />
interés.<br />
Estas áreas se encuentran posteriores a SI y SII, y reciben información somestésica<br />
bilateral desde SI.<br />
También reciben conexiones desde los núcleos talámicos que hemos visto antes:<br />
• NÚCLEO PULVINAR<br />
• GRUPO LATERAL POSTERIOR<br />
Son CORTEZAS ASOCIATIVAS HETEROMODALES donde convergen estímulos de<br />
diversos tipos.<br />
Ambas áreas proyectan a la CORTEZA MOTORA para participar en la iniciación y<br />
progresión de un movimiento encaminado a alcanzar un objeto de interés.<br />
216
Alberto Gómez Esteban<br />
*Clínica*<br />
Si existe lesión de la CORTEZA SOMESTÉSICA TERCIARIA (áreas 5 y 7) observamos las<br />
siguientes manifestaciones:<br />
Alteración de la representación y reconocimiento de la mitad del cuerpo<br />
(hemicuerpo) contralateral a la lesión.<br />
Existe AGNOSIA REPRESENTATIVA en la que se desprecia el hemicuerpo<br />
contralateral y lo que le rodea.<br />
Hay alteración de la coordinación motora-visual para coger un objeto con la<br />
mano<br />
Se conserva la sensibilidad (PARESIA)<br />
217
Alberto Gómez Esteban<br />
218
Alberto Gómez Esteban<br />
Tema 11. Fisiología del dolor<br />
Introducción<br />
El dolor es una experiencia sensorial habitualmente desagradable con un gran<br />
<strong>com</strong>ponente emocional. Se asocia a daño tisular real o potencial.<br />
Es preciso distinguir, <strong>com</strong>o hacíamos en temas anteriores, entre dos conceptos:<br />
• NOCICEPCIÓN. Se trata de la sensación de dolor.<br />
• DOLOR. Se trata de la percepción consciente de la nocicepción.<br />
El dolor es una sensación muy difícil de medir, debido a su <strong>com</strong>ponente subjetivo, es<br />
decir, nadie percibe de la misma forma un mismo estímulo doloroso.<br />
La finalidad de esta sensación es la de avisarnos de un peligro en el organismo, es<br />
decir, informarnos de una lesión para prevenirnos.<br />
Se trata de una sensación muy <strong>com</strong>pleja en la que se conocen poco y mal los<br />
mecanismos implicados y las vías por las que se transmite.<br />
El dolor tiene mucha importancia clínica debido a los siguientes factores:<br />
Importancia individual. El dolor a ciertos niveles conlleva un sufrimiento<br />
considerable.<br />
Importancia médica. Muchas veces el médico tiene dificultades serias para tratar y<br />
aliviar un grave dolor.<br />
Importancia social. Existen numerosas enfermedades que causan dolor crónico, lo<br />
que implica un tratamiento duradero (y costoso) para aliviar dicho dolor.<br />
Nocicepción periférica<br />
Receptores<br />
Los receptores para el dolor se denominan NOCICEPTORES, y se distribuyen por todo el<br />
organismo a excepción del sistema nervioso central (las meninges si pueden sentir<br />
dolor, pero el parénquima encefálico no).<br />
Los receptores son TERMINACIONES LIBRES (sin encapsular) que se continúan con<br />
fibras finomielínicas o amielínicas, según estén especializadas en una determinada<br />
modalidad de estímulo:<br />
219
Alberto Gómez Esteban<br />
• Fibras tipo III (Aδ). Son fibras ligeramente mielinizadas cuya velocidad de<br />
conducción es media.<br />
Responden a estímulos que pueden producir daño tisular:<br />
Estímulos mecánicos<br />
Estímulos térmicos:<br />
Calor excesivo (> 45º C)<br />
Frío excesivo (< 5º C)<br />
• Fibras tipo IV (C). Son fibras amielínicas cuya velocidad de conducción es lenta.<br />
Responden a estímulos polimodales:<br />
Estímulos mecánicos<br />
Estímulos térmicos<br />
Estímulos químicos<br />
Los CAMPOS RECEPTORES PERIFÉRICOS siguen una distribución similar a la que<br />
observábamos en unidades anteriores, siendo más densos y pequeños en las manos y<br />
región peribucal.<br />
Se han caracterizado los siguientes tipos de receptores de este tipo:<br />
• RECEPTOR CMR-1. Es sensible al frío moderado y al mentol<br />
• RECEPTOR VR-1. Es sensible a tres tipos de estímulos:<br />
Capsaicina (extracto de algunas especies que les da un sabor picante)<br />
pH ácido<br />
Calor excesivo (> 45º C)<br />
• RECEPTOR VRL-1. Es sensible al calor excesivo, pero no a la capsaicina.<br />
Estos receptores van acoplados a canales iónicos excitatorios, cuyo potencial de acción<br />
es transitorio.<br />
220
Alberto Gómez Esteban<br />
Los mecanismos que causan la despolarización de los receptores cutáneos son mal<br />
conocidos, aunque se barajan estas hipótesis:<br />
Inhibición de canales de potasio (K)<br />
Activación de canales de sodio (Na)<br />
Inhibición de la NaKATPasa<br />
También encontramos nociceptores en las vísceras, aunque son más escasos que los<br />
que encontramos en la piel.<br />
En las vísceras no existen propioceptores, cuya función sería localizar el estímulo.<br />
Esto conlleva que el dolor visceral esté muy mal localizado.<br />
El estímulo doloroso causa la despolarización del receptor de dos formas:<br />
• Daño de la fibra nerviosa. Cuando la fibra se daña, descarga un potencial de<br />
acción.<br />
• Sustancias de daño tisular. El daño de las células adyacentes a la fibra, causa<br />
la liberación de sustancias que despolarizan a la propia fibra nerviosa.<br />
Las sustancias que pueden causar dolor serán en muchos casos moléculas que<br />
encontramos en el interior de la célula. Estas sustancias son las siguientes:<br />
Bradiquinina (BK)<br />
Potasio (K + )<br />
Serotonina (5-HT)<br />
Protones (H + )<br />
Prostaglandinas (PG)<br />
Otras<br />
ATP<br />
221
Alberto Gómez Esteban<br />
Tipos de dolor<br />
Además de todas estas modalidades, existen varios tipos de dolor según la fibra que se<br />
active y la sensación a la que dé lugar:<br />
• DOLOR SUPERFICIAL. Se trata del dolor que se desencadena cuando se activan<br />
receptores cutáneos y subcutáneos.<br />
Existen dos submodalidades:<br />
Dolor rápido. Es agudo, punzante y muy bien localizado.<br />
Lo conducen las fibras tipo III (Aδ)<br />
Dolor lento. Es sordo, difuso, intenso y mal localizado.<br />
Lo conducen las fibras de tipo IV (C)<br />
Por ejemplo si nos damos un martillazo en el dedo, lo primero que sentimos es el<br />
dolor rápido, pero al cabo de un rato sólo sentimos dolor lento durante bastante<br />
tiempo.<br />
• DOLOR PROFUNDO. Se trata del dolor que se desencadena cuando se activan<br />
receptores viscerales y musculares.<br />
Está mal localizado y es muy desagradable, conllevando <strong>com</strong>ponente<br />
vegetativo (nauseas, sudoración, hipotensión arterial…).<br />
Existen dos tipos:<br />
Dolor muscular. Se da en isquemias o contracturas.<br />
Dolor visceral. Se da en cólicos, tumores, inflamación…<br />
222
Alberto Gómez Esteban<br />
Localización del dolor<br />
El DOLOR SUPERFICIAL se localiza relativamente bien en parte debido a que cercanas<br />
a las terminaciones nociceptivas hay mecanorreceptores (Aβ) que ayudan a la<br />
localización y se activan junto a las terminaciones libres.<br />
El DOLOR PROFUNDO se localiza bastante mal, debido a que hay menos receptores,<br />
están mal organizados y no participan mecanorreceptores propioceptivos.<br />
Muchas veces observamos errores en la localización, que debemos conocer<br />
perfectamente:<br />
• DOLOR REFERIDO. Observamos este fenómeno cuando el dolor de una víscera<br />
no se siente en la propia víscera, sino en una estructura somática (cutánea)<br />
relacionada.<br />
Por ejemplo en el infarto agudo de miocardio el dolor se irradia al brazo izquierdo, y<br />
no se siente directamente en el corazón.<br />
Esto se explica por dos teorías:<br />
TEORÍA DE LA CONVERGENCIA. Enuncia que en una misma neurona del<br />
asta dorsal de la médula convergen muchas veces sinapsis desde<br />
nociceptores cutáneos y viscerales.<br />
La neurona de segundo orden medular proyecta al encéfalo, que es<br />
incapaz de discriminar la procedencia del dolor, y por ello localiza el dolor<br />
en el lugar con más receptores dolorosos, que es la zona superficial.<br />
TEORÍA DE LA FACILITACIÓN. Enuncia que los estímulos de la<br />
estructura visceral afectada facilitan la transmisión de la estructura<br />
superficial, que transmite dolor aunque no esté directamente estimulada.<br />
223
Alberto Gómez Esteban<br />
Dolor crónico<br />
El dolor crónico es un serio problema en la sanidad, ya que conlleva tratamientos muy<br />
prolongados y en muchos casos ineficaces.<br />
Se trata del dolor que persiste tras tratar la lesión subyacente que lo originaba.<br />
Existen numerosas submodalidades de dolor crónico<br />
• ALODINIA. No existe dolor espontáneo en reposo, pero un estímulo inocuo<br />
(<strong>com</strong>o el roce de un algodón) desencadena el dolor.<br />
• HIPERALGESIA. Si existe dolor espontáneo, y además un estímulo leve produce<br />
un dolor <strong>com</strong>pletamente desproporcionado.<br />
• DOLOR NEUROPÁTICO. Se lesiona el nervio que transmitía la sensibilidad de<br />
una determinada zona.<br />
Lo observamos por ejemplo en el MIEMBRO FANTASMA en el que se sigue<br />
sintiendo dolor en un área amputada, a pesar de que ya no forme parte del<br />
cuerpo.<br />
Los mecanismos del dolor crónico se pueden explicar gracias a los siguientes fenómenos<br />
de sensibilización neural.<br />
SENSIBILIZACIÓN PERIFÉRICA. Los nociceptores se sensibilizan,<br />
descendiendo su umbral de descarga.<br />
Esto podría deberse a sustancias liberadas por el tejido dañado, o bien<br />
sustancias procedentes de la sangre.<br />
Esto explica los mecanismos de hiperalgesia.<br />
SENSIBILIZACIÓN CENTRAL. Se da <strong>com</strong>o consecuencia de la anterior, en la<br />
que aumenta la actividad espontánea de las fibras III (Aδ) y IV (C).<br />
El aumento de actividad de estas neuronas provocaría cambios a largo plazo en<br />
las neuronas del asta dorsal de la médula, que también se sensibilizarían<br />
bajando su umbral.<br />
Esto podría explicar los mecanismos de alodinia.<br />
224
Alberto Gómez Esteban<br />
Nocicepción medular<br />
Las fibras tipo III (Aδ) y IV (C) entran en la médula de forma lateral y sinaptan con<br />
neuronas que se encuentran en el asta dorsal.<br />
La sinapsis se llevará a cabo en las siguientes láminas de Rexed:<br />
• LÁMINA I (núcleo posteromarginal)<br />
• LÁMINA II (sustancia gelatinosa de Rolando)<br />
• LÁMINA V (base del asta posterior)<br />
Las neuronas de estas láminas contienen receptores para numerosos<br />
neurotransmisores.<br />
Los axones que provienen del asta dorsal se decusan para formar el SISTEMA<br />
ANTEROLATERAL (SAL) o HAZ ESPINOTALÁMICO.<br />
El sistema anterolateral transmite la SENSIBILIDAD PROTOPÁTICA, que está formada<br />
por las siguientes submodalidades:<br />
Tacto grosero<br />
Temperatura<br />
Dolor<br />
Los axones procedentes del asta dorsal se decusan y discurren por el sistema<br />
anterolateral según una organización SOMATOTÓPICA.<br />
225
Alberto Gómez Esteban<br />
El SISTEMA ANTEROLATERAL se <strong>com</strong>pone de dos haces diferenciados:<br />
• HAZ NEOESPINOTALÁMICO. Conduce información de las fibras tipo III (Aδ). Se<br />
trata de una vía directa.<br />
Estas fibras sinaptan con las LÁMINAS I y V y discurren hasta el tálamo<br />
directamente.<br />
• HAZ PALEOESPINOTALÁMICO. Conduce información de las fibras tipo IV (C). Se<br />
trata de una vía indirecta.<br />
Estas fibras sinaptan con la LÁMINA II y hacen estación en la formación reticular<br />
antes de llegar al tálamo.<br />
Además de estas vías, al margen del sistema anterolateral existe la VÍA<br />
PERIEPENDIMARIA que discurre por la lámina X medular y también conduce<br />
información dolorosa.<br />
Nocicepción en el tálamo<br />
Como hemos dicho, el SISTEMA ANTEROLATERAL es un sistema cruzado, y por lo<br />
tanto tras ascender por la médula y el tronco del encéfalo, llegará al tálamo contralateral.<br />
Las fibras de este sistema llegarán al NÚCLEO VENTRAL POSTEROLATERAL (NVPl),<br />
donde también llegaba la sensibilidad somestésica del lemnisco medial.<br />
Las fibras que llevan sensibilidad protopática desde el trigémino sinaptan en el<br />
NÚCLEO VENTRAL POSTEROMEDIAL (NVPm), donde también llegaba sensibilidad<br />
somestésica del lemnisco trigeminal.<br />
226
Alberto Gómez Esteban<br />
Las neuronas del SISTEMA ANTEROLATERAL llegan sobre todo a la zona periférica<br />
(cáscara) de estos núcleos siguiendo una somatotopía.<br />
La mayoría de neuronas con las que sinaptan las fibras nociceptivas son diferentes a las<br />
que sinaptan con las fibras del lemnisco medial, pero también existen neuronas que<br />
reciben estímulos de ambas vías.<br />
Existen varios tipos de neuronas nociceptivas en estos núcleos:<br />
• NEURONAS DE RANGO DINÁMICO AMPLIO. Las hay de dos tipos:<br />
Nociceptoras<br />
No-nociceptoras<br />
• NEURONAS DE BAJO UMBRAL. Son exclusivamente no nociceptoras<br />
Estas neuronas reflejan el tipo de conexión que reciben, es decir, si procede de un<br />
receptor nociceptivo, o si se trata de tacto grosero o estímulos térmicos inocuos.<br />
Las neuronas de estos núcleos talámicos tienen PLASTICIDAD, es decir, si se<br />
interrumpe la vía de transmisión se reorganizan de nuevo.<br />
Esto puede tener consecuencias indeseadas <strong>com</strong>o dolores crónicos y dolor del miembro<br />
fantasma.<br />
227
Alberto Gómez Esteban<br />
Tálamo y dolor crónico<br />
Para tratar determinados tipos de dolor crónico se ha probado a lesionar estos núcleos<br />
del tálamo con consecuencias variadas:<br />
Lesión del tálamo lateral (NVPl y NVPm). Disminuye el dolor, pero no de forma<br />
permanente, sino transitoriamente.<br />
Esta intervención presenta efectos colaterales cono disminución de la sensibilidad<br />
cutánea y propioceptiva, y alteraciones motoras en las extremidades.<br />
Todos estos trastornos son contralaterales.<br />
Lesión del tálamo medial (NCm y NCl). Se produce alivio transitorio del dolor,<br />
pero sin efectos colaterales.<br />
Electroestimulación del tálamo. Produce analgesia.<br />
Si esta estimulación se da en la corteza cerebral, alivia los dolores crónicos.<br />
Dolor central (talámico)<br />
Se trata del dolor que aparece por daños del tálamo, y no de estructuras periféricas.<br />
Suele darse <strong>com</strong>o consecuencia de lesiones espontáneas (por ejemplo isquemias<br />
vasculares) o bien por lesiones quirúrgicas.<br />
Cuando se ha producido el daño, la consecuencia inmediata es la analgesia, pero la<br />
plasticidad del tálamo causa otros síntomas después de un tiempo:<br />
• PARESTESIA. Se trata de una sensación anormal de hormigueo<br />
• DIESESTESIA. Se trata de una exageración de la sensibilidad.<br />
• DOLOR. En este caso se trata de un dolor punzante, quemante y lacerante, además<br />
está mal localizado y la intensidad es variable.<br />
Los episodios dolorosos son paroxísticos (inicio brusco sin motivo aparente).<br />
• ALODINIA. Se trata de dolor (no espontáneo) que se desencadena tras estimular<br />
ligeramente la zona afectada.<br />
• HIPERALGESIA. Se trata de dolor (espontáneo) que se agrava mucho cuando se<br />
estimula ligeramente la zona afectada<br />
228
Alberto Gómez Esteban<br />
El dolor central talámico mejora con las siguientes intervenciones:<br />
Estimulación eléctrica de las columnas posteriores<br />
Estereoataxia de estructuras profundas. Se trata de una microcirugía que lesiona<br />
zonas muy concretas.<br />
Ninguna de estas intervenciones ha demostrado tener éxito a largo plazo.<br />
Las lesiones del tálamo pueden darse por lesiones vasculares en las ramas<br />
talamogeniculadas de la ARTERIA CEREBRAL POSTERIOR.<br />
Dolor del miembro fantasma<br />
Este dolor se observa en individuos que han perdido un miembro (por amputación) pero<br />
éste les sigue doliendo a pesar de no tenerlo.<br />
Podría deberse a la formación de cicatrices callosas que incluyen fibras de los nervios<br />
originales que recibían sensibilidad de dicho miembro.<br />
Las fibras dañadas continúan enviando impulsos dolorosos que son referidos a los<br />
receptores originales que ese miembro tenía en el sistema nervioso central.<br />
En el tálamo, la desconexión de fibras produce cambios plásticos que causan que<br />
aunque ese miembro ya no exista, sus neuronas puedan activarse tras estimular el<br />
muñón.<br />
229
Alberto Gómez Esteban<br />
Corteza cerebral<br />
Las fibras del núcleo ventral posterolateral (NVPl) del tálamo proyectan principalmente a<br />
la CORTEZA SOMATOSENSORIAL PRIMARIA (SI).<br />
Las fibras del núcleo posterior del tálamo proyectan principalmente a la CORTEZA<br />
SOMATOSENSORIAL SECUNDARIA (SII).<br />
La corteza cerebral no es necesaria para sentir dolor, pero sí es necesaria para<br />
percibirlo e interpretarlo.<br />
La interpretación se realiza mediante dos zonas principalmente:<br />
• CIRCUNVOLUCIÓN DEL CÍNGULO. Pertenece al sistema límbico y por ello se<br />
encarga de otorgarle un <strong>com</strong>ponente emocional y afectivo al dolor.<br />
• CORTEZA INSULAR. Se trata de una corteza asociativa que se encarga de<br />
integrar los estímulos sensitivos con el <strong>com</strong>ponente cognitivo para formar la<br />
memoria.<br />
La lesión cortical produce ASIMBOLIA DEL DOLOR, es decir, aunque el dolor se sigue<br />
sintiendo, se pierde el significado del dolor y no produce ningún tipo de respuesta<br />
emocional.<br />
Es curioso que el dolor llegue disociado a la corteza cerebral, la cual integra los<br />
diversos <strong>com</strong>ponentes para crear una sensación única:<br />
Vía neoespinotalámica. Se trata de la vía directa.<br />
Está implicada en la localización del dolor<br />
Vía paleoespinotalámica. Se trata de la vía indirecta.<br />
Está implicada en el sufrimiento que provoca el dolor.<br />
230
Alberto Gómez Esteban<br />
Sistemas de control del dolor<br />
En la ruta del dolor, a medida que los sistemas nociceptivos van ascendiendo a niveles<br />
superiores, existen niveles en los que la actividad dolorosa es frenada por vías<br />
descendentes.<br />
Estas vías forman el SISTEMA ANALGÉSICO que juega un papel fundamental en la<br />
percepción del dolor.<br />
Las estructuras implicadas en este sistema analgésico reciben conexiones de vías<br />
dolorosas ascendentes y organizan sistemas descendentes de control del dolor:<br />
• CORTEZA CEREBRAL<br />
Corteza somatosensorial<br />
Corteza frontal<br />
Corteza límbica<br />
• NÚCLEO PERIVENTRICULAR (hipotálamo). Su neurotransmisor es la encefalina.<br />
Conecta con la sustancia gris periacueductal del mesencéfalo.<br />
• SUSTANCIA GRIS PERIACUEDUCTAL. Conecta directamente con los núcleos<br />
del rafe.<br />
Conecta de forma indirecta mediante interneuronas con la formación reticular<br />
bulbar.<br />
Estas neuronas de la sustancia gris periacueductal utilizan diversos<br />
neurotransmisores (serotonina, glutamato, neurotensina, somatostatina…)<br />
• NÚCLEOS DEL RAFE. Su neurotransmisor es la serotonina.<br />
Sinapta principalmente con dos zonas:<br />
Asta dorsal de la médula espinal<br />
Núcleo espinal del trigémino (porción caudal)<br />
Las neuronas de los núcleos del rafe liberan serotonina sobre interneuronas de las<br />
LÁMINAS II y III.<br />
Las interneuronas de estas láminas suprimen la actividad de las fibras III y IV<br />
aferentes.<br />
• FORMACIÓN RETICULAR<br />
231
Alberto Gómez Esteban<br />
Opioides<br />
Las sustancias opiáceas actúan a nivel de tres zonas para reducir el dolor:<br />
• RECEPTOR PERIFÉRICO (nociceptor). Se encuentra en el sitio de la lesión.<br />
La inflamación de las células del tejido dañado estimula a las células inmunológicas<br />
para producir opioides que reducen el dolor transmitido por la fibra aferente.<br />
• ASTA DORSAL (médula espinal)<br />
El opiáceo se produce a nivel del ganglio raquídeo, y para llegar a las dos localizaciones<br />
anteriores migra hacia la periferia (receptor) o hacia el centro (médula espinal).<br />
• TRONCO DEL ENCÉFALO. La inyección de morfina en la sustancia gris<br />
periacueductal activa fibras que activan a los núcleos del rafe.<br />
Los NÚCLEOS DEL RAFE inhiben la transmisión en el asta dorsal.<br />
232
Alberto Gómez Esteban<br />
233
Alberto Gómez Esteban<br />
Tema 12. Fisiología del sistema óptico y los<br />
fotorreceptores<br />
Introducción<br />
El sistema óptico o visual es uno de los más especializados del organismo y se encarga de<br />
captar los estímulos luminosos del exterior para formar una imagen del campo visual.<br />
Se divide en dos porciones:<br />
• SISTEMA ÓPTICO. Se encarga de recibir y enfocar la luz adecuadamente.<br />
• RETINA. Se encarga de transformar la imagen luminosa en un impulso<br />
eléctrico.<br />
El sistema óptico tiene mecanismos tanto para enfocar la luz en la retina (a<strong>com</strong>odación),<br />
<strong>com</strong>o para controlar la cantidad de luz que llega a ésta (reflejo pupilar).<br />
Consta además de una serie de mecanismos que lo protegen de las agresiones<br />
fisicoquímicas:<br />
Secreción lacrimal<br />
Párpados<br />
Protección ósea (órbita)<br />
Anatomía del ojo<br />
Los elementos fisiológicamente relevantes del ojo son los siguientes:<br />
• ESCLERA. Es la parte externa del ojo con fibras colágenas dispuestas al azar que<br />
dificultan el paso de luz.<br />
Tiene un color blanco opaco salvo en su parte más anterior que forma la<br />
CÓRNEA transparente.<br />
• CÓRNEA. Es una prolongación de la esclera, pero sus fibras de colágeno están<br />
dispuestas de tal forma que permiten el paso de luz.<br />
Es un epitelio transparente y avascular.<br />
• CONJUNTIVA. Es un tejido blanco transparente que protege la parte anterior del<br />
ojo.<br />
234
Alberto Gómez Esteban<br />
• COROIDES. Contiene vasos sanguíneos que nutren las estructuras internas del<br />
ojo, particularmente la retina.<br />
• RETINA. Es el tejido nervioso que contiene los fotorreceptores, y será detallado<br />
más adelante en esta misma unidad.<br />
• CRISTALINO. Es una estructura lenticular transparente muy densa formada por<br />
proteínas muy condensadas (α-cristalinas) que le proporcionan su poder<br />
convergente.<br />
Está sujeto por el ligamento suspensorio (zónula de Zinn) que lo une al CUERPO<br />
CILIAR. Este ligamento en reposo mantiene al cristalino casi plano.<br />
• CUERPO CILIAR. Contiene fibras musculares circulares y longitudinales que se<br />
unen cerca de la unión esclero-corneal.<br />
En reposo está relajado y gracias a su ligamento suspensorio permite la<br />
a<strong>com</strong>odación del cristalino.<br />
Contiene el epitelio ciliar que secreta HUMOR ACUOSO.<br />
El CUERPO CILIAR además divide el ojo en dos cámaras:<br />
CÁMARA ANTERIOR. Contiene el HUMOR ACUOSO que es secretado por<br />
células del epitelio ciliar.<br />
Es un ultrafiltrado transparente que nutre la córnea y el cristalino.<br />
Se produce por difusión y transporte activo en el cuerpo ciliar y drena a<br />
través de trabéculas que encontramos en el CANAL DE SCHLEMM (unión<br />
entre iris y córnea).<br />
La obstrucción de este canal causa aumento de presión intraocular y<br />
GLAUCOMA.<br />
CÁMARA POSTERIOR. Contiene el HUMOR VÍTREO que es un material<br />
gelatinoso, claro y transparente.<br />
235
Alberto Gómez Esteban<br />
• IRIS. Se trata de una estructura opaca recubierta por un epitelio pigmentado<br />
(melanocitos) con estructuras musculares bajo el epitelio:<br />
Músculo iridoconstrictor. Se trata de fibras musculares circulares que<br />
causan la constricción de la pupila. Está inervado por el sistema nervioso<br />
parasimpático.<br />
Músculo iridodilatador. Se trata de fibras musculares orientadas en<br />
sentido radial, que causan la dilatación de la pupila. Está inervado por el<br />
sistema nervioso simpático.<br />
Los cambios de diámetro del iris regulan la cantidad de luz que pasa al interior<br />
del ojo (varían la cantidad de luz sobre 16 veces) y además la calidad de imagen de<br />
la retina.<br />
La parte externa del ojo está bañada y lubricada por las LÁGRIMAS que son un líquido<br />
<strong>com</strong>plejo que se forma por ultrafiltrado del plasma.<br />
Es un líquido que tiene tres funciones:<br />
Lubrica la córnea manteniéndola húmeda<br />
Deja pasar el O 2 del aire<br />
Tiene una función defensiva gracias a su lisozima y anticuerpos<br />
236
Alberto Gómez Esteban<br />
Refracción de la lente<br />
El poder refractario de una lente es el cambio de dirección que experimenta la luz<br />
cuando la atraviesa.<br />
Esta refracción en el ojo depende fundamentalmente de la curvatura (radio) del<br />
CRISTALINO, lo que está modificado por los músculos ciliares.<br />
También depende del índice de refracción del medio que atraviesa la luz:<br />
Aire → 1<br />
Córnea → 1’336<br />
La DIOPTRÍA es la unidad de poder refractario, y es inversa a la distancia focal<br />
expresada en metros.<br />
Este poder refractario en el ojo puede ser modificado gracias al CUERPO CILIAR que<br />
ejerce fuerza sobre el cristalino para variar su curvatura.<br />
El cambio de poder refractario se denomina ACOMODACIÓN y sirve para enfocar<br />
adecuadamente objetos en la retina, con independencia de la distancia a la que se<br />
encuentren.<br />
*Refracción*<br />
El poder refractario de una lente convexa <strong>com</strong>o es el CRISTALINO se calcula de la<br />
siguiente forma:<br />
‣ Si la lente es capaz de enfocar a 1 metro, tendrá 1 dioptría<br />
‣ Si la lente es capaz de enfocar a 0,5 metros, tendrá 2 dioptrías<br />
‣ Si la lente es capaz de enfocar a 0,1 metro, tendrá 10 dioptrías<br />
¡OJO! Enfoque y ACOMODACIÓN no son lo mismo, ya que la a<strong>com</strong>odación<br />
implica un principio activo en el que intervienen los músculos ciliares para modificar<br />
el enfoque.<br />
237
Alberto Gómez Esteban<br />
El sistema óptico del ojo está formado por los siguientes elementos:<br />
• CÓRNEA<br />
• HUMOR ACUOSO<br />
• CRISTALINO<br />
• HUMOR VÍTREO<br />
Estos elementos son transparentes y son capaces de refractar y enfocar la luz en la<br />
retina.<br />
La refracción de la luz depende de la diferencia del ÍNDICE REFRACTARIO (IR) entre los<br />
dos medios, y del ángulo entre el rayo incidente y la superficie del ojo.<br />
El ojo tiene un poder de refracción total de 60 DIOPTRÍAS las cuales están<br />
principalmente debidas a dos elementos:<br />
‣ CÓRNEA → 40 dioptrías<br />
Es mayoritario porque aquí es donde ocurre la interfase entre medio aéreo<br />
(medio externo) y acuoso (cámara anterior del ojo)<br />
‣ CRISTALINO → 20 dioptrías<br />
Es un elemento importante porque permite cambiar su curvatura, variando con<br />
ello su poder de enfoque.<br />
El objetivo del SISTEMA ÓPTICO es enfocar las imágenes en la RETINA, por lo que es<br />
muy similar a un sistema fotográfico.<br />
El sistema de lentes del ojo en su conjunto se considera <strong>com</strong>o una LENTE CONVEXA y<br />
por lo tanto forma una imagen invertida del objeto en la retina (el objeto esta “cabeza<br />
abajo”).<br />
Sin embargo la mente percibe los objetos tal y <strong>com</strong>o están, debido a que el cerebro<br />
está entrenado para considerar los objetos invertidos <strong>com</strong>o rectos.<br />
238
Alberto Gómez Esteban<br />
A<strong>com</strong>odación<br />
La a<strong>com</strong>odación es la capacidad que tiene el ojo de percibir de forma nítida objetos<br />
presentes en distancias variables.<br />
Esto se lleva a cabo modificando la curvatura del cristalino:<br />
• Objeto se acerca → Contracción de los músculos circulares del cuerpo ciliar →<br />
Aumenta la curvatura del cristalino<br />
• Objeto se aleja → Se relajan los músculos circulares del cuerpo ciliar → Disminuye<br />
la curvatura del cristalino<br />
En individuos jóvenes, esto añade unas 12 dioptrías al poder refractario del cristalino.<br />
La ACOMODACIÓN determina el punto más cercano en el que podemos ver un objeto<br />
con nitidez y es una capacidad que disminuye bastante a lo largo de la vida, aunque esta<br />
disminución se puede corregir con las lentes adecuadas.<br />
El poder de a<strong>com</strong>odación disminuye por el endurecimiento progresivo del cristalino,<br />
cuya consecuencia es la PRESBICIA o vista cansada.<br />
El control de la a<strong>com</strong>odación se lleva a cabo gracias al control PARASIMPÁTICO de los<br />
cuerpos ciliares.<br />
Las neuronas preganglionares de este mecanismo se encuentran en la REGIÓN<br />
PRETECTAL.<br />
Los axones de esta región se dirigen al NÚCLEO DE EDINGER-WESTPHAL (III par<br />
craneal).<br />
Los axones del núcleo de Edinger-Westphal tienen su neurona posganglionar en el<br />
GANGLIO CILIAR que inerva directamente los músculos ciliares para permitir la<br />
a<strong>com</strong>odación.<br />
Sobre el parasimpático (área pretectal) actúan neuronas de las CORTEZAS VISUALES<br />
SECUNDARIAS (SII) que son las áreas 18 y 19 de Brodmann.<br />
239
Alberto Gómez Esteban<br />
Para ver un objeto cercano observamos dos procesos adicionales además de la<br />
a<strong>com</strong>odación:<br />
• Convergencia ocular. Las pupilas se acercan más a la línea media (estrabismo)<br />
• Miosis. Las pupilas se constriñen<br />
Todos estos procesos son activos y causan agotamiento de los músculos oculares,<br />
sobre todo la a<strong>com</strong>odación, por ello es aconsejable descansar frecuentemente la vista<br />
cuando realizamos tareas agotadoras para la vista.<br />
Naturalmente los procesos de a<strong>com</strong>odación pueden presentar fallos, los cuales son muy<br />
prevalentes en la población actual:<br />
• HIPERMETROPÍA. Cuando el sistema de lentes es débil o el ojo es pequeño, el<br />
radio del cristalino es pequeño, y por lo tanto la imagen se enfoca demasiado<br />
lejos (detrás de la retina).<br />
Los individuos hipermétropes no ven bien de cerca.<br />
Su defecto se corrige con lentes convexas (convergentes) que aumenten el poder<br />
de enfoque del conjunto.<br />
• MIOPÍA. El problema es el contrario y los objetos se enfocan delante de la retina<br />
por un sistema de lentes demasiado potente, o bien un ojo demasiado grande.<br />
Los individuos miopes no ven bien de lejos.<br />
La miopía se corrige con lentes cóncavas (divergentes) que disminuyan el enfoque<br />
del conjunto<br />
• ASTIGMATISMO. Se trata de una visión borrosa y distorsionada a causa de una<br />
superficie corneal irregular.<br />
El astigmatismo causa que la luz se enfoque en más de un punto de la retina, lo<br />
que provoca visión borrosa y distorsionada.<br />
240
Alberto Gómez Esteban<br />
Un ojo con poder de a<strong>com</strong>odación normal se denomina EMÉTROPE.<br />
Control de la luz retiniana<br />
El control de la luz que llega a la retina se lleva a cabo mediante el REFLEJO PUPILAR<br />
CONSENSUAL, que ya estudiamos en la unidad 4.<br />
‣ Aumenta la luz → MIOSIS → Sistema nervioso PARASIMPÁTICO<br />
Al aplicarse la luz en un ojo, se activa la retina y el nervio óptico de un lado.<br />
El nervio óptico hace sinapsis en el ÁREA PRETECTAL del mesencéfalo, desde<br />
donde sinapta con otras neuronas del NÚCLEO DE EDINGER-WESTPHAL (nervio<br />
oculomotor).<br />
La sinapsis sobre el núcleo de Edinger-Westphal es bilateral. Esto desencadena un<br />
reflejo pupilar eferente por ambos lados.<br />
La respuesta sale por vías parasimpáticas que a<strong>com</strong>pañan al III par craneal (nervio<br />
oculomotor) que sinaptan en el GANGLIO CILIAR. Desde el ganglio ciliar nacen los<br />
nervios ciliares cortos que sinaptan sobre el MÚSCULO IRIDOCONSTRICTOR.<br />
‣ Disminuye la luz → MIDRIASIS → Sistema nervioso SIMPÁTICO<br />
Parece ser que existe un cierto tono simpático en el ojo, lo que causa que el diámetro de<br />
la pupila dependa en la práctica del sistema nervioso PARASIMPÁTICO.<br />
‣ Si hay estimulación parasimpática → Miosis<br />
‣ Si no hay estimulación parasimpática → Estimulación simpática basal →<br />
Midriasis<br />
Esto se hace notar en el SÍNDROME DE HORNER cuando se secciona el simpático que<br />
inerva la cabeza en el cual existe una permanente miosis.<br />
El sistema nervioso SIMPÁTICO también se encarga de inervar el párpado superior.<br />
241
Alberto Gómez Esteban<br />
Cámaras anterior y posterior<br />
La cámara anterior está rellena de HUMOR ACUOSOSO (2-3 ml).<br />
El humor acuoso es un ultrafiltrado transparente que se forma en el epitelio de los<br />
cuerpos ciliares.<br />
Se drena a través de un sistema de trabéculas (columnas de Schlemm) que encontramos<br />
en la unión entre iris y córnea.<br />
La cámara posterior está rellena de HUMOR VÍTREO que se encuentra entre el cristalino<br />
y la retina, y es una masa gelatinosa <strong>com</strong>puesta de proteoglucano.<br />
Es una sustancia que mantiene el globo ocular distendido.<br />
Las LÁGRIMAS son un líquido <strong>com</strong>plejo, ultrafiltrado del plasma que baña la córnea con<br />
una película de 10 μm, humedeciéndola.<br />
Permite pasar el O 2 del aire y contiene sustancias defensivas.<br />
El DESPRENDIMIENTO DE RETINA se observa cuando se acumula sangre entre la<br />
retina y la coroides (posterior a la retina). Puede ocurrir por dos casos:<br />
Espontáneamente<br />
Lesión traumática<br />
Esto deforma la retina y además puede causar su necrosis si no se soluciona<br />
rápidamente.<br />
242
Alberto Gómez Esteban<br />
Retina y fotorreceptores<br />
Retina<br />
La retina es la parte del sistema nervioso central que se encuentra en la parte posterior<br />
del ojo, y se encarga de transformar estímulos luminosos en potenciales de acción.<br />
Contiene tres clases de neuronas:<br />
• FOTORRECEPTORES. Observamos dos tipos<br />
Conos<br />
Bastones<br />
• INTERNEURONAS. También pueden ser de varios tipos:<br />
Células horizontales<br />
Células amacrinas<br />
Células bipolares<br />
Células de Müller<br />
• CÉLULAS GANGLIONARES<br />
La retina tiene 10 capas, que de fuera (coroides) a dentro (humor vítreo) son:<br />
1. CAPA PIGMENTADA<br />
2. CAPA DE CONOS Y BASTONES (segmentos externos)<br />
3. CAPA LIMITANTE EXTERNA<br />
4. CAPA NUCLEAR EXTERNA (somas de los conos y bastones)<br />
5. CAPA PLEXIFORME EXTERNA<br />
6. CAPA NUCLEAR INTERNA. Contiene los somas de tres interneuronas:<br />
Células bipolares<br />
Células horizontales<br />
Células de Müller<br />
7. CAPA PLEXIFORME INTERNA<br />
8. CAPA DE CÉLULAS GANGLIONARES<br />
9. CAPA DE FIBRAS DEL NERVIO ÓPTICO<br />
10. CAPA LIMITANTE EXTERNA<br />
243
Alberto Gómez Esteban<br />
La MÁCULA o MANCHA AMARILLA y la FÓVEA <strong>com</strong>prenden un área de la retina que<br />
contiene <strong>com</strong>o células fotosensibles, de forma prácticamente exclusiva CONOS.<br />
Los CONOS <strong>com</strong>o veremos más adelante, son las células que detectan los detalles de un<br />
objeto (texturas, colores…) por lo que la MÁCULA es muy importante para la correcta<br />
apreciación visual.<br />
La retina se nutre mediante dos tipos de irrigación sanguínea:<br />
CAPA EXTERNA. Difusión desde los vasos coroideos<br />
CAPA INTERNA. Arteria central de la retina<br />
244
Alberto Gómez Esteban<br />
Fotorreceptores<br />
Son células sensibles a la luz (fotones), y los hay de dos tipos:<br />
• CONOS. Son células poco sensibles a la luz, por lo que necesitan gran cantidad<br />
de luz para ser estimuladas (VISIÓN FOTÓPICA)<br />
Participan en la visión fina y detallada (formas, texturas y colores).<br />
Existen unos 6 millones de conos por cada retina humana.<br />
• BASTONES. Son células muy sensibles a la luz, pero son incapaces de detectar<br />
colores y formas (VISIÓN ESCOTÓPICA).<br />
Participan en la visión menos detallada de localización y movimiento del objeto.<br />
Existen unos 100-120 millones de bastones por cada retina humana.<br />
*Regla mnemotécnica*<br />
Los BASTONES son instrumentos que utilizan los ciegos y personas que ven mal. Estos<br />
permiten detectar la posición de posibles obstáculos para que el ciego no tropiece con<br />
ellos.<br />
Relacionando ambos conceptos, los BASTONES retinianos son las células encargadas<br />
de la visión menos precisa, relacionada con el “dónde” están los objetos.<br />
Los CONOS en cambio permiten una visión mucho más rica y detallada.<br />
Existe un proceso de convergencia en el que varios conos y bastones sinaptan con una<br />
única CÉLULA GANGLIONAR.<br />
Existen únicamente 1’2 millones de fibras en cada nervio óptico (las fibras del nervio óptico<br />
se corresponden a axones de células ganglionares), lo que al <strong>com</strong>pararlo con los números<br />
de conos y bastones antes mencionados, revelan esta gran convergencia.<br />
245
Alberto Gómez Esteban<br />
Estructura de conos y bastones<br />
Ambos fotorreceptores tienen una estructura similar, aunque funcionalmente distinta:<br />
• SEGMENTO EXTERNO. Contiene el fotopigmento sensible a la luz, y es la zona<br />
en la que se transforma la energía luminosa en energía química.<br />
BASTONES. El fotopigmento de los bastones es la RODOPSINA<br />
(escotopsina + retineno 1 )<br />
Dentro del segmento externo del bastón existen numerosos discos<br />
membranosos que se encuentran en paralelo.<br />
En la membrana de estos discos encontramos el pigmento en forma de<br />
proteína transmembrana, asociada a proteínas G.<br />
Los segmentos externos de los bastones se encuentran en continua<br />
fagocitosis y renovación (cada 10 días).<br />
CONOS. El fotopigmento de los conos es el PIGMENTO DE COLOR<br />
(fotopsina + retineno).<br />
La renovación de los discos del cono no se conoce con mucha exactitud.<br />
La fuente natural del retineno es el “retinol” o VITAMINA A.<br />
• SEGMENTO INTERNO. Contiene el núcleo y el citoplasma de las células<br />
fotosensibles, así <strong>com</strong>o sus orgánulos (muchas mitocondrias)<br />
Este segmento es el que sintetiza los fotopigmentos que van a ser transportados<br />
al segmento externo.<br />
• TERMINACIÓN (CUERPO SINÁPTICO). Se trata de la porción que se conecta a<br />
interneuronas:<br />
Células horizontales<br />
Células bipolares<br />
246
Alberto Gómez Esteban<br />
*Fotopigmentos*<br />
Los BASTONES tienen un pigmento que capta más luz y amplifica mejor las señales<br />
luminosas que el fotopigmento de los conos<br />
Son necesarios menos fotones para evocar una respuesta eléctrica en los bastones.<br />
Son necesarios cientos de fotones para evocar una respuesta eléctrica en los conos.<br />
La convergencia de los bastones sobre las células ganglionares que forman el nervio<br />
óptico es mayor que la de los conos, lo que refuerza la respuesta a la luz.<br />
Si recordamos las capas de la retina, los segmentos externos de los fotorreceptores se<br />
localizan muy internos (pegados a la coroides), mientras que la luz procede de dentro del<br />
globo ocular.<br />
Cuando los fotones llegan a los segmentos externos, ya han atravesado toda la retina.<br />
Existe una capa pigmentosa que sirve para que la luz no se refleje y llegue a los<br />
segmentos externos con fotorreceptores de forma adecuada.<br />
*Base citológica de la transducción lumínica*<br />
Cuando la luz llega a los bastones, actúa sobre su fotopigmento (RODOPSINA)<br />
concretamente en la parte del retinal (11-cis-retinal) que al incidir la luz se transforma<br />
(transretinal).<br />
La ESCOTOPSINA es la otra molécula que forma parte de la rodopsina. La escotopsina<br />
en varios pasos acaba convirtiéndose en metarrodopsina II, la cual activa a la<br />
transductina (proteína G).<br />
La transductina activa una fosfodiesterasa que convierte el GMPc en 5’-GMP.<br />
Cuando cesa la luz la reacción se revierte y el fotopigmento vuelve a su forma<br />
original.<br />
247
Alberto Gómez Esteban<br />
Sin estimulación (OSCURIDAD) existe una corriente iónica de sodio hacia dentro del<br />
segmento externo:<br />
‣ Entra sodio (Na)<br />
‣ Sale potasio (K)<br />
El estado de reposo del fotorreceptor es la relativa DESPOLARIZACIÓN (-40 mV)<br />
Con estimulación (LUZ) disminuye el contenido de GMPc intracelular, lo que cierra los<br />
canales de sodio:<br />
‣ No entra sodio (Na)<br />
‣ Sigue saliendo potasio (K)<br />
El estado de reposo del fotorreceptor es de HIPERPOLARIZACIÓN (-60 mV)<br />
El número de canales de sodio que se cierran depende del número de fotones:<br />
BASTÓN. Basta con un único fotón para que se empiecen a cerrar canales.<br />
CONO. Se requieren más fotones, pero la respuesta es rápida y no se satura<br />
con la luz.<br />
Los fotopigmentos son las únicas células del sistema nervioso que se hiperpolarizan ante<br />
su estímulo.<br />
La hiperpolarización de estas células provoca una disminución en la liberación de<br />
neurotransmisor (glutamato) lo que tiene efectos en células posteriores del circuito.<br />
248
Alberto Gómez Esteban<br />
Control de la entrada de luz<br />
Cuando una persona permanece mucho tiempo expuesto a una luz intensa, el<br />
fotopigmento se degrada de forma reversible, y por tanto la respuesta a la luz disminuye.<br />
Este efecto se denomina ADAPTACIÓN A LA LUZ.<br />
Si una persona permanece mucho tiempo a oscuras, los pigmentos degradados<br />
vuelven a ser funcionales, aumentando la concentración de fotopigmentos y aumentando<br />
la respuesta a la luz.<br />
Esto se denomina ADAPTACIÓN A LA OSCURIDAD.<br />
El sistema visual tiene tres mecanismos para adaptarse a la luz:<br />
• REFLEJO PUPILAR. Es un mecanismo rápido, de mediano efecto (30 veces).<br />
• CONOS Y BASTONES. Consiste en el “gasto” del fotopigmento que acabamos<br />
de explicar (adaptación a luz y oscuridad).<br />
Es más lento, pero el más efectivo (1000 veces).<br />
• TRANSDUCCIÓN NERVIOSA. Viene mediado por las interneuronas retinianas, y<br />
tiene pequeño efecto.<br />
249
Alberto Gómez Esteban<br />
Hay fotorreceptores que contienen MELANOPSINA que es otro tipo de fotopigmento.<br />
Estos fotorreceptores proyectan al NÚCLEO SUPRAQUIASMÁTICO del hipotálamo<br />
para regular los ciclos vigilia-sueño.<br />
*Clínica*<br />
Cuando hay déficit de vitamina A se produce la CEGUERA NOCTURNA en la que<br />
disminuye mucho la visión en la oscuridad.<br />
Para que exista esta patología deben pasar meses sin consumir vitamina A, debido a<br />
que ésta se almacena de forma natural en el hígado.<br />
Tras presentar la patología basta una hora tras inyección intravenosa de vitamina A<br />
para revertir la enfermedad.<br />
250
Alberto Gómez Esteban<br />
251
Alberto Gómez Esteban<br />
Tema 13. Función nerviosa de la retina<br />
Circuitos de la retina<br />
Como hemos dicho, en la retina hay tres tipos funcionales de células:<br />
• FOTORRECEPTORES. Observamos dos tipos<br />
Conos<br />
Bastones<br />
• INTERNEURONAS. También pueden ser de varios tipos:<br />
Células horizontales<br />
Células amacrinas<br />
Células bipolares<br />
Células de Müller<br />
• CÉLULAS GANGLIONARES<br />
Los circuitos mutuos que establecen son <strong>com</strong>plejos, pero podemos simplificarlos.<br />
Las sinapsis se concentran en las capas plexiformes de la retina:<br />
• CAPA PLEXIFORME EXTERNA. Observamos una sinapsis de un cono o bastón<br />
con las siguientes interneuronas:<br />
Célula bipolar central<br />
Células horizontales laterales (2)<br />
Observamos que un solo fotorreceptor establece sinapsis con 3 interneuronas lo<br />
que se conoce <strong>com</strong>o TRIADA.<br />
• CAPA PLEXIFORME INTERNA. Observamos sinapsis entre células ganglionares<br />
y las siguientes interneuronas:<br />
Células bipolares<br />
Células amacrinas<br />
Observamos CÉLULAS BIPOLARES que sinaptan con conos, mientras que hay otras<br />
que lo hacen con bastones, lo que permite establecer vías directas para una visión más<br />
rápida.<br />
252
Alberto Gómez Esteban<br />
Características generales<br />
Fotorreceptores<br />
Como ya sabemos son las únicas células del sistema nervioso central, que cuando se<br />
activan se HIPERPOLARIZAN.<br />
La hiperpolarización del segmento externo se propaga hacia el terminal sináptico<br />
disminuyendo la liberación de glutamato.<br />
Este efecto puede tener consecuencias de UNO de los dos tipos:<br />
1. DESPOLARIZACIÓN de las interneuronas con las que sinaptan<br />
2. HIPERPOLARIZACIÓN de las interneuronas con las que sinaptan<br />
Esto se debe a que las distintas interneuronas tienen distintos receptores para<br />
glutamato.<br />
¡OJO! EN ESTE CASO DESPOLARIZACIÓN NO EQUIVALE A POTENCIAL DE<br />
ACCIÓN.<br />
Únicamente las células ganglionares producen potenciales de acción, el resto de<br />
cambios eléctricos en la retina son la simple propagación electrotónica de diferencias de<br />
potencial.<br />
253
Alberto Gómez Esteban<br />
Campo receptor<br />
El CAMPO RECEPTOR de una neurona es la parte de campo visual que afecta a dicha<br />
neurona.<br />
Las primeras neuronas en tener campo receptor con centro y zona circundante son las<br />
células bipolares<br />
La influencia del campo visual sobre las interneuronas puede ser tanto excitatoria <strong>com</strong>o<br />
inhibitoria.<br />
Hay dos tipos de células dependiendo de la respuesta que muestren:<br />
• CÉLULAS ON. Responden a la luz con despolarización (+) del centro de su<br />
campo receptor.<br />
La periferia de su campo se hiperpolariza (-)<br />
• CÉLULAS OFF. Responden a la luz con hiperpolarización (-) del centro de su<br />
campo receptor.<br />
La periferia de su campo se despolariza (+)<br />
La zona periférica al centro de cada campo visual, tiene la señal opuesta a ese<br />
campo.<br />
Las CÉLULAS HORIZONTALES establecen dos tipos de uniones:<br />
‣ Emiten sinapsis GABAérgicas con células bipolares adyacentes<br />
‣ Reciben sinapsis glutamatérgicas con conos y bastones<br />
Esto es lo que tiene dicho efecto de inversión en la zona periférica del campo.<br />
254
Alberto Gómez Esteban<br />
Células ganglionares<br />
Los axones de estas células se agrupan para formar el NERVIO ÓPTICO.<br />
Estas células se agrupan según tamaño y función fisiológica, que normalmente<br />
coinciden:<br />
• CÉLULAS GANGLIONARES GRANDES (α). Predominan en la retina periférica y<br />
reciben conexiones fundamentalmente de los BASTONES.<br />
Tienen campos receptores de tipo on/off de acuerdo con las células bipolares con<br />
las que sinaptan<br />
Fisiológicamente se denominan CÉLULAS Y.<br />
También se llaman CÉLULAS M (magnocelulares) de acuerdo a su proyección con<br />
las capas magnocelulares del CUERPO GENICULADO LATERAL<br />
Están relacionadas con la VISIÓN ESCOTÓPICA, es decir, detección de<br />
movimiento y visión espacial.<br />
• CÉLULAS GANGLIONARES MEDIANAS (β). Predominan en la retina central<br />
(MÁCULA) y reciben conexiones fundamentalmente de los CONOS.<br />
Corresponden fisiológicamente con las CÉLULAS X.<br />
255
Alberto Gómez Esteban<br />
También se llaman CÉLULAS P (parvocelulares) de acuerdo a su proyección con<br />
las capas parvocelulares del CUERPO GENICULADO LATERAL<br />
Están relacionadas con la VISIÓN FOTOTÓPICA, es decir, visión de los colores,<br />
texturas y formas.<br />
• OTRAS (W). Se clasifican anatómicamente de muchas formas (γ, δ, ε).<br />
Corresponden fisiológicamente con las CÉLULAS W<br />
Sus somas son pequeños y sus conexiones dentro de la vía optica, asi <strong>com</strong>o sus<br />
respuestas son muy variadas.<br />
Las células ganglionares en general también tienen un campo receptor con un centro de<br />
un signo y una zona circundante de signo opuesto.<br />
Como ya hemos dicho, la transmisión “fotorreceptor → célula ganglionar” se da por<br />
CONDUCCIÓN ELECTROTÓNICA, y el primer potencial de acción lo transmiten las<br />
células ganglionares por el nervio óptico.<br />
256
Alberto Gómez Esteban<br />
Estas células en general proyectan a los siguientes lugares:<br />
• CUERPO GENICULADO LATERAL. Esta proyección está relacionada con la<br />
visión consciente.<br />
• NÚCLEO SUPRAQUIASMÁTICO del hipotálamo. Esta proyección está<br />
relacionada con la regulación de los ritmos circadianos.<br />
• ÁREA PRETECTAL. Está proyección está relacionada con dos reflejos que ya<br />
hemos estudiado en la unidad anterior:<br />
Reflejo fotomotor<br />
A<strong>com</strong>odación<br />
• COLÍCULO SUPERIOR. Esta proyección está relacionada con el reflejo de<br />
aprestamiento (unidades 4 y 17 de neuroanatomía)<br />
Cuerpo geniculado lateral<br />
Las células ganglionares proyectan sus axones, que forman el NERVIO ÓPTICO en<br />
dirección a los cuerpos geniculados laterales.<br />
En este trayecto ocurre la HEMIDECUSACIÓN en el QUIASMA ÓPTICO de los axones de<br />
las células ganglionares que conducen información de la hemirretina nasal.<br />
A partir del quiasma óptico, estos axones pasan a denominarse CINTILLA ÓPTICA.<br />
Las células ganglionares según su naturaleza proyectan a las siguientes zonas de los<br />
cuerpos geniculados laterales:<br />
• CÉLULAS GRANDES (α/Y/M). Proyectan a las capas MAGNOCELULARES (1-2).<br />
Estas células están relacionadas con la VISIÓN ESCOTÓPICA de movimiento y<br />
visión espacial.<br />
• CÉLULAS MEDIANAS (β/X/M). Proyectan a las capas PARVOCELULARES (3-6).<br />
Estas células están relacionadas con la VISIÓN FOTOTÓPICA de formas, texturas<br />
y colores.<br />
En el CUERPO GENICULADO LATERAL también observamos una distribución de<br />
fibras de acuerdo al hemisferio del que provengan las fibras:<br />
‣ HEMIRRETINA TEMPORAL. Sus axones se dirigen a las capas 2, 3 y 5<br />
homolaterales.<br />
‣ HEMIRRETINA NASAL. Sus axones se dirigen a las capas 1,4 y 6 contralaterales.<br />
257
Alberto Gómez Esteban<br />
Cada una de las capas del cuerpo geniculado lateral contiene una representación punto<br />
a punto del campo visual.<br />
Si trazamos una línea perpendicular en el cuerpo geniculado lateral, todas las células de<br />
esa línea tienen representado el MISMO PUNTO del campo visual.<br />
Las células del cuerpo geniculado lateral también tienen campos receptores circulares,<br />
aunque más grandes que los de las células ganglionares.<br />
258
Alberto Gómez Esteban<br />
Radiaciones ópticas<br />
El cuerpo geniculado lateral proyecta a la CORTEZA VISUAL PRIMARIA (VI) o área 17<br />
de Brodmann. Esta proyección es homolateral.<br />
La proyección es punto por punto, de forma semejante a la vía “retina → CGL”.<br />
El cuadrante inferior del campo visual va la CUÑA (encima del surco calcarino).<br />
El cuadrante superior del campo visual va al GIRO LINGUAL (debajo del surco<br />
calcarino).<br />
Las fibras que conducen información de la MÁCULA y la FÓVEA son centrales en el<br />
cuerpo geniculado lateral, y se ven ampliamente representadas en la corteza visual.<br />
Campo visual<br />
El campo visual es la parte del mundo que capta un individuo con ambos ojos abiertos y la<br />
vista al frente.<br />
Contiene dos zonas:<br />
ZONA BINOCULAR. Se trata de la visión superpuesta de ambos ojos<br />
ZONAS MONOCULARES (2). Se trata de “medias lunas” laterales a la zona<br />
binocular que corresponden a la visión de cada ojo individual.<br />
Los axones del nervio óptico perforan la esclera formando la PAPILA DEL NERVIO<br />
ÓPTICO; en este punto no hay fotorreceptores, por lo que se forma un punto ciego.<br />
259
Alberto Gómez Esteban<br />
La FÓVEA y la MÁCULA son zonas pobladas únicamente por bastones, y por ello son<br />
las zonas de máxima agudeza visual.<br />
La hemianopsia homónima (3) se produce tanto si se seccionan las cintillas ópticas<br />
(antes del CGL) <strong>com</strong>o si se seccionan las radiaciones ópticas (después del CGL).<br />
260
Alberto Gómez Esteban<br />
261
Alberto Gómez Esteban<br />
Tema 14. Visión central<br />
Introducción<br />
La CORTEZA VISUAL PRIMARIA (VI) es un área dentro del lóbulo occipital que se<br />
encarga de recibir las aferencias visuales conscientes.<br />
Además del de corteza visual primaria tiene otros nombres:<br />
• ÁREA 17 DE BRODMANN<br />
• ÁREA V1<br />
• CORTEZA ESTRIADA<br />
Esta área cortical no es la única que se encarga de la visión, sino que tiene CORTEZAS<br />
VISUALES ASOCIATIVAS con las que conecta:<br />
• ÁREA 18 DE BRODMANN (V2)<br />
• ÁREA 19 DE BRODMANN (V4)<br />
La FÓVEA tiene una enorme representación neuronal dentro de esta corteza visual, lo<br />
que indica su importancia para la visión nítida.<br />
Cada mitad del CAMPO VISUAL BINOCULAR se encuentra representado en la corteza<br />
visual contralateral.<br />
262
Alberto Gómez Esteban<br />
Funcionalmente se organiza en COLUMNAS, cada una de las cuales tiene un número<br />
aproximado de unas 1000 neuronas.<br />
La información visual se procesa en varias vías, y en paralelo hasta que se reúne esta<br />
información y finalmente llega a un nivel consciente.<br />
Corteza visual primaria<br />
Contiene un MAPA COMPLETO DE LA RETINA con campos receptores <strong>com</strong>o en los<br />
niveles anteriores.<br />
Los campos receptores son diferentes según la capa histológica en la que nos<br />
encontremos:<br />
• CAPA GRANULAR INTERNA (IV). Contiene neuronas con campos receptores<br />
circulares, de dos tipos:<br />
Centro on<br />
Centro off<br />
Estos campos son muy similares a los que veníamos observando en células<br />
ganglionares y en neuronas del cuerpo geniculado lateral.<br />
La mitad de las neuronas tienen centros on y la otra mitad centros off (ratio<br />
1:1).<br />
• CAPAS 2, 3, 5 y 6. Los campos receptores de estas capas son alargados (en<br />
forma de barra).<br />
En estas capas hay tres tipos de neuronas:<br />
Neuronas simples. Tienen un campo receptor sencillo.<br />
Son sensibles sobre todo a la posición y orientación del estímulo.<br />
Neuronas <strong>com</strong>plejas. Tienen campos receptores <strong>com</strong>plejos.<br />
Responden a la orientación de un objeto, pero sólo si está en movimiento.<br />
Neuronas hiper<strong>com</strong>plejas. Su activación depende de la longitud (tamaño)<br />
del objeto observado.<br />
263
Alberto Gómez Esteban<br />
La organización se da de la siguiente manera:<br />
‣ 4 células de campo concéntrico (circular) convergen en una CÉLULA SIMPLE.<br />
‣ 3 células simples convergen en una CÉLULA COMPLEJA.<br />
264
Alberto Gómez Esteban<br />
Organización en columnas<br />
La organización en columnas que observamos en toda la corteza cerebral aquí tiene varios<br />
subtipos específicos:<br />
• COLUMNAS DE ORIENTACIÓN. Existe una columna de orientación para cada<br />
punto de la retina, y por ende del campo visual.<br />
La distribución celular de estas columnas es la siguiente:<br />
Capas 2, 3, 5 y 6. Tenemos las neuronas simples, <strong>com</strong>plejas e<br />
hiper<strong>com</strong>plejas.<br />
Todas estas neuronas son sensibles a estímulos del campo visual en<br />
barras de la misma orientación.<br />
En toda la columna tenemos representado un giro angular del campo visual<br />
de 180º<br />
Capa 4. Todas las células tienen un centro receptor concéntrico (on y off) y<br />
son sensibles al mismo estímulo.<br />
• COLUMNAS DE DOMINANCIA. Cada ojo recibe una visión ligeramente diferente<br />
del campo visual, y estas columnas, adyacentes entre sí, responden mejor a<br />
estímulos de uno de los dos ojos.<br />
Para dos columnas de dominancia adyacentes y distintas:<br />
Las células de una de ellas responderán mejor a estímulos procedentes del<br />
ojo izquierdo<br />
Las células de la otra responderán mejor a estímulos procedentes del ojo<br />
derecho.<br />
Cada COLUMNA DE DOMINANCIA contiene múltiples columnas de orientación.<br />
Las conexiones de las columnas de dominancia no son innatas, y requieren la<br />
estimulación de ambos ojos durante la infancia para desarrollarse.<br />
Un defecto en el desarrollo de estas columnas, por ejemplo en el que un ojo reciba<br />
más información que el otro, da lugar a un desarrollo desigual de las columnas (más<br />
columnas del ojo más activo) en un trastorno que se denomina AMBLIOPÍA.<br />
La relación entre las columnas de dominancia y las de orientación nos permite analizar la<br />
forma y situación del objeto que estamos mirando.<br />
Las columnas de dominancia y de orientación se sitúan en ángulo recto entre sí.<br />
265
Alberto Gómez Esteban<br />
• MANCHAS (BLOBS). Son racimos de células de 0’2 mm de diámetro que se<br />
disponen en mosaico y se relacionan con la visión de los colores.<br />
Se disponen preferentemente en las capas celulares 2 y 3, aunque también<br />
podríamos encontrarlos en las capas 5 y 6.<br />
266
Alberto Gómez Esteban<br />
Una HIPERCOLUMNA es una unidad funcional de la corteza visual, nacida de agrupar<br />
estos tres conceptos que acabamos de ver.<br />
Cada hipercolumna contiene los siguientes elementos:<br />
Columnas de dominancia (representando al ojo derecho e izquierdo)<br />
Columnas de orientación (abarcando los 180º)<br />
Manchas específicas para color<br />
Cada ojo recibe una imagen ligeramente diferente, y ambas imágenes deben ser<br />
integradas en su conjunto para que dos imágenes diferentes se conviertan en una, lo<br />
que es posible gracias a las HIPERCOLUMNAS.<br />
Cortezas visuales asociativas<br />
Las CORTEZAS VISUALES ASOCIATIVAS también se localizan en el lóbulo occipital, y<br />
son las siguientes:<br />
• ÁREA 18 DE BRODMANN (V2)<br />
• ÁREA 19 DE BRODMANN (V4)<br />
Cada una de estas áreas contiene un mapa <strong>com</strong>pleto de la retina, al igual que la corteza<br />
primaria.<br />
Observamos dos vías visuales:<br />
• VÍA PARVOCELULAR (X). Es más sensible a estímulos pequeños, y analiza finos<br />
detalles.<br />
Tiene alta resolución y está implicada en reconocer objetos.<br />
Podríamos decir que es la vía de “qué” es el objeto.<br />
• VÍA MAGNOCELULAR (Y). Es más sensible a estímulos grandes, analizando el<br />
movimiento y localizando los objetos en el espacio.<br />
Es la vía de “dónde” está el objeto.<br />
267
Alberto Gómez Esteban<br />
Estas vías llegan juntas al área 18 (V2), pero a partir de aquí se separan para ser<br />
procesadas en distintas cortezas asociativas.<br />
‣ VÍA PARVOCELULAR (P/X):<br />
Área 18 (V2) → Área 19 (V4) → Área 37 (Temporal inferior)<br />
Es la vía que detecta formas y colores, proporcionando agudeza visual<br />
‣ VÍA MAGNOCELULAR (M/Y):<br />
Área 18 (V2) → Área 18 (V3) → Área temporal media (V5) → Área 7 (Parietal posterior)<br />
Es la forma que localiza la posición del estímulo, y si este está en movimiento, por<br />
lo que detecta aspectos más burdos de la visión.<br />
Existen lugares de la corteza asociados a la detección de estímulos visuales muy<br />
concretos.<br />
Existe un ÁREA FUSIFORME DE LA CARA (FFA), de la vía P que reconoce mejor las<br />
caras que cualquier otro objeto.<br />
Todas estas vías tienen el objetivo de reunir atributos dispares de un objeto (color,<br />
movimiento, forma…) en una única imagen coherente e interpretable.<br />
268
Alberto Gómez Esteban<br />
Lesión de la corteza visual<br />
Hemos visto que hay multitud de zonas que son específicas en analizar determinados<br />
detalles de un objeto, y en consecuencia, si una zona concreta se lesiona, dejamos de<br />
percibir correctamente ese detalle produciéndose AGNOSIAS.<br />
‣ Si se lesiona la corteza parietal se ignora el objeto<br />
‣ Si se lesiona una zona dorsal, se ignoran los objetos en movimiento<br />
‣ Si se lesiona el área fusiforme de la cara (FFA) somos incapaces de reconocer<br />
las caras.<br />
‣ Si se lesiona la parte inferior del lóbulo temporal, vemos el objeto, pero somos<br />
incapaces de identificarlo<br />
‣ Si se lesiona una zona caudo-occipital (V8), existe ceguera para el color<br />
Visión de los colores<br />
Introducción<br />
El color es una experiencia subjetiva que ayuda a enriquecer la visión y a la<br />
identificación de los objetos que vemos.<br />
El color procede de la longitud de onda de la luz del espectro visible que se refleja en<br />
un objeto. Tiene tres atributos principalmente:<br />
• MATIZ<br />
• INTENSIDAD (brillo)<br />
• SATURACIÓN (pureza)<br />
Cada color tiene un color <strong>com</strong>plementario, que si se mezcla con él en la cantidad<br />
adecuada, es percibido <strong>com</strong>o BLANCO.<br />
El NEGRO es percibido <strong>com</strong>o ausencia de luz, pero no solo eso, sino que se cree que<br />
podría tener una “entidad” propia, debido a que las personas ciegas no ven negro, sino<br />
que simplemente “no ven nada”.<br />
269
Alberto Gómez Esteban<br />
La visión del color <strong>com</strong>ienza en los conos, y hay un cono concreto para cada color<br />
primario.<br />
Existen tres colores primarios para el sistema visual:<br />
CONOS L → Rojo (longitud de onda larga)<br />
CONOS M → Verde (longitud de onda media)<br />
CONOS S → Azul (longitud de onda corta)<br />
El resto de colores son el resultado de la <strong>com</strong>binación de los tres anteriores.<br />
Retina<br />
Los conos son los fotorreceptores menos sensibles a la luz (VISIÓN FOTOTÓPICA), lo<br />
que nos permite distinguir las formas, las texturas, los COLORES…<br />
Los conos están más concentrados en la retina dentro de la FÓVEA y la MÁCULA.<br />
Para distinguir entre dos colores es necesario tener por lo menos dos tipos de conos<br />
(VISIÓN DICROMÁTICA).<br />
Esto se debe a que el sistema nervioso central observa los colores por <strong>com</strong>paración y<br />
lógicamente si deseamos hacer una distinción de dos colores, necesitamos obtener un<br />
mínimo de dos referencias:<br />
*Ejemplo*<br />
Si sólo tuviéramos CONOS L (rojo), únicamente podríamos percibir el color de los objetos<br />
que excitaran a estos conos, y por lo tanto contuvieran el color rojo.<br />
Solo podríamos distinguir el rojo, y luego una escala de grises.<br />
270
Alberto Gómez Esteban<br />
Los seres humanos tenemos una VISIÓN TRICROMÁTICA debido a que poseemos tres<br />
tipos de conos:<br />
CONOS L → Rojo<br />
CONOS M → Verde<br />
CONOS S → Azul<br />
Todos los colores que percibimos se forman por la <strong>com</strong>binación de la respuesta de<br />
mayor o menor intensidad de los tres tipos de conos.<br />
‣ Por ejemplo si se excitan mucho los conos L y de menor forma los otros dos conos,<br />
el objeto que percibiremos será rojizo, pero no <strong>com</strong>pletamente rojo debido a que se<br />
excitan los otros dos tipos de conos.<br />
Si se excitan a partes iguales los conos L y los conos M obtendremos un color<br />
anaranjado intermedio a los dos.<br />
Si un individuo carece de un determinado fotopigmento, tendrá dificultad para<br />
visualizar los colores relacionados con ese cono. Es lo que sucede en el DALTONISMO.<br />
El color blanco aparece cuando se estimulan los tres tipos de conos por igual.<br />
El funcionamiento de conos y bastones es similar, pero se diferencian en la proteína G que<br />
tienen acoplada:<br />
CONOS → Gt 2<br />
BASTONES → Gt 1<br />
La información sobre el color viaja casi exclusivamente por la VÍA PARVOCELULAR<br />
(P/X).<br />
El sistema nervioso central distingue los colores por <strong>com</strong>paración, y para ello utiliza tres<br />
vías:<br />
VÍA L-M. Distingue las diferencias entre los conos L (rojo) y los conos M (verde)<br />
VÍA S/L-M. Distingue las diferencias entre los conos S (azul) y la <strong>com</strong>binación L-M<br />
(amarillo) de conos.<br />
VÍA TRICRÓMICA. Es la suma de la <strong>com</strong>binación de los tres conos (L-M-S)<br />
Consecuentemente, habrá un tipo de célula ganglionar P para cada una de las tres<br />
vías.<br />
271
Alberto Gómez Esteban<br />
Estas tres vías proyectan a las MANCHAS (blobs) y a la capa 4 de la corteza visual<br />
primaria.<br />
Teniendo en cuenta las diferentes vías que conducen, parece lógico que las vías M y P<br />
tengan distingos campos receptores:<br />
• CÉLULAS M. Están relacionadas con la VISIÓN ESCOTÓPICA y son incapaces<br />
de distinguir color.<br />
Las hay de dos tipos:<br />
Centro on<br />
Centro off<br />
• CÉLULAS P. Están relacionadas con la VISIÓN FOTOTÓPICA y si son capaces de<br />
distinguir colores.<br />
Las hay de varios tipos:<br />
Oponente rojo-verde (L-M)<br />
Centro on<br />
Centro off<br />
Oponente amarillo-azul (LM-S)<br />
Centro on<br />
Centro off<br />
El módulo de la CORTEZA VISUAL PRIMARIA (V1) es la HIPERCOLUMNA.<br />
Las neuronas de la HIPERCOLUMNA no responden ya a los colores fundamentales<br />
<strong>com</strong>o ocurría a la retina, sino que responden a <strong>com</strong>binaciones de colores<br />
272
Alberto Gómez Esteban<br />
Una vez se ha codificado el color a transmitir, el impulso debe ser transmitido hacia el<br />
lóbulo temporal:<br />
V1 (capa 4 y blobs) → Área 18 (V2) → Área 19 (V4) → Área 37 (área temporal inferior)<br />
El ÁREA 19 (V4) tiene <strong>com</strong>o función principal la de analizar el color de las imágenes.<br />
Ceguera<br />
La visión normal es TRICROMÁTICA con los tres tipos de conos que hemos visto.<br />
Las personas con visión DICROMÁTICA tienen únicamente 2 tipos de conos; según el<br />
cono que falte presentan una de estos defectos:<br />
Protanopia (defecto para el rojo)<br />
Deuteranopia (defecto para el verde)<br />
Tritanopia (defecto para el azul). Es la más rara.<br />
Las personas con visión MONOCROMÁTICA tienen únicamente 1 tipo de conos.<br />
*Genética*<br />
El gen para el pigmento S (azul) se encuentra en el CROMOSOMA 7.<br />
Los otros dos pigmentos (rojo y verde) se encuentran en genes en tándem en el brazo<br />
grande (q) del CROMOSOMA X.<br />
La mayoría de anomalías en la visión de los colores son congénitas y hereditarias y son<br />
más prevalentes en varones debido a que están asociadas al cromosoma X<br />
La tritanopia (azul) es muy rara debido a que su gen se localiza en un autosoma.<br />
La causa de estas cegueras se debe a un defecto en la CANTIDAD de pigmento visual, o<br />
la incapacidad de los conos de producirlo.<br />
Hay cegueras para color que se deben a lesiones en el sistema visual, <strong>com</strong>o la que<br />
mencionamos de V8 que produce ceguera <strong>com</strong>pleta para los colores<br />
(ACROMOTOPSIA).<br />
La viagra inhibe, entre otras cosas, la fosfodiesterasa retiniana, produciendo disminución<br />
transitoria de la visión para los colores azul-verde.<br />
273
Alberto Gómez Esteban<br />
274
Alberto Gómez Esteban<br />
Tema 15. Audición periférica<br />
Introducción<br />
La audición es un importante sistema sensorial que nos avisa de lo que sucede en el<br />
medio externo desde un punto de vista sonoro, lo que implica entre otras cosas,<br />
protección.<br />
También sirve para situarnos en un contexto espacial, para <strong>com</strong>unicarnos con nuestros<br />
semejantes, y para desarrollar plenamente la cognición.<br />
La pérdida de la audición (sordera) es el defecto más frecuente en los seres humanos<br />
Dentro del mecanismo de la audición debemos considerar 4 elementos:<br />
• FOCO EMISOR. Se trata del objeto que emite vibraciones que se propagan por el<br />
medio en el que se encuentra.<br />
Produce las ONDAS ACÚSTICAS, que tienen las siguientes características:<br />
Amplitud. Define la intensidad del sonido (dB).<br />
Cuando un sonido sobrepasa unos determinados límites de amplitud, se<br />
producen consecuencias indeseables:<br />
Sonido de < 120 dB → Produce sensación de dolor<br />
Sonido de < 150 dB → Produce daño estructural del oído<br />
Frecuencia. Se trata del número de ondas/segundo y determina el tono del<br />
sonido (Hz)<br />
El tono determina cuando un sonido es agudo o grave, siendo más agudo<br />
cuanto mayor es el tono (frecuencia) de dicho sonido.<br />
El oído humano es sensible a sonidos con un tono entre 2020.000 Hz.<br />
La mayor discriminación de sonidos se encuentra en un rango de 10003000<br />
Hz<br />
Velocidad de propagación. Depende del medio donde se propague el<br />
sonido.<br />
En el aire la velocidad de propagación es de 344 m/s<br />
• RECEPTOR AUDITIVO. Los receptores auditivos se encuentran en el oído interno.<br />
275
Alberto Gómez Esteban<br />
• NEUROTRANSMISIÓN. Se trata de las vías de transmisión auditiva.<br />
• PROCESAMIENTO. Los procesamientos son sucesivos en cada sinapsis y<br />
ayudan a analizar características del sonido.<br />
Existen varios tipos de ONDAS SONORAS según sea su estructura:<br />
ONDAS PURAS<br />
ONDAS COMPLEJAS<br />
‣ Ondas rítmicas (música)<br />
‣ Ondas arrítmicas (ruido)<br />
Recepción del sonido<br />
El sonido que se encuentra en el ambiente es recogido por el OÍDO EXTERNO que se<br />
<strong>com</strong>pone de dos elementos:<br />
• Pabellón auditivo (oreja)<br />
• Conducto auditivo externo<br />
El conducto auditivo externo finaliza en la MEMBRANA TIMPÁNICA, que se trata de una<br />
fina membrana de 64 mm 2 que se encarga de transformar las ondas acústicas en<br />
movimiento mecánico.<br />
Las ondas acústicas se transforman en ONDAS SONORAS desde el momento en que<br />
hacen vibrar la membrana timpánica.<br />
Las ondas sonoras pasan al OÍDO MEDIO que contiene aire y la cadena de huesecillos<br />
que son tres:<br />
• MARTILLO<br />
• YUNQUE<br />
• ESTRIBO<br />
Durante su paso por el oído medio, las ondas sonoras se amplifican unas 25 veces,<br />
debido a los siguientes factores:<br />
‣ Diferencia de tamaño entre el tímpano y la membrana oval del oído interno<br />
(efecto mayoritario)<br />
‣ Transducción por la cadena de huesecillos (efecto minoritario)<br />
276
Alberto Gómez Esteban<br />
El oído medio está lleno de aire y es muy importante que mantenga una presión estable<br />
para tener una recepción óptima de las ondas sonoras.<br />
El equilibrio de presión se realiza gracias a la TROMPA DE EUSTAQUIO, que <strong>com</strong>unica el<br />
oído medio con la nasofaringe.<br />
El oído medio contiene una serie de músculos cuya función es amortiguar sonidos altos.<br />
Los músculos del oído medio son los siguientes:<br />
• MÚSCULO ESTAPEDIO. Está inervado por neuronas del nervio facial (VII par)<br />
• MÚSCULO TENSOR DEL TÍMPANO. Está inervado por neuronas del nervio<br />
trigémino (V par)<br />
Cuando llega un sonido excesivamente alto a nuestro oído, estos músculos se contraen<br />
amortiguando la vibración del tímpano y de la ventana oval para prevenir daños en el<br />
oído.<br />
Como decíamos, cuando llega un sonido, éste hace vibrar la membrana timpánica que está<br />
acoplada al martillo. Mediante la cadena de huesecillos se realiza la conducción del<br />
sonido hasta la membrana oval.<br />
Realmente existen tres vías de conducción:<br />
Conducción osicular (normal). Es la más efectiva.<br />
Se realiza gracias a las vibraciones que el tímpano transmite a la cadena de<br />
huesecillos.<br />
Conducción aérea. Es de eficacia media.<br />
El sonido hace vibrar directamente el aire del oído medio, que hace vibrar la<br />
membrana oval.<br />
Conducción ósea. Es muy poco eficaz.<br />
Se realiza gracias a la conducción del sonido por el hueso temporal que conduce las<br />
ondas sonoras directamente al líquido del oído interno.<br />
277
Alberto Gómez Esteban<br />
El sonido llega finalmente, mediante la ventana oval al OÍDO INTERNO, que está formado<br />
por el caracol o cóclea.<br />
Oído interno<br />
Estructura anatómica<br />
La CÓCLEA tiene el tamaño de un garbanzo estándar (un garbanzo mediano, un<br />
garbancito) y consta de las siguientes partes:<br />
• RAMPAS o ESCALAS. Son conductos huecos que dan casi tres vueltas desde la<br />
base del caracol a su vértice. Están delimitadas por membranas.<br />
Son tres:<br />
Rampa vestibular<br />
Rampa media<br />
Rampa timpánica<br />
• MEMBRANA BASILAR. Se trata de un analizador de frecuencias de las ondas<br />
sonoras.<br />
En sus distintos segmentos contiene zonas que vibran preferentemente con una<br />
frecuencia determinada, por tanto cuando captamos un sonido con una frecuencia<br />
concreta, habrá una zona de la membrana basilar que vibrará con más fuerza.<br />
La membrana basilar es muy flexible en el vértice del caracol, por lo que ésta<br />
parte será más sensible a bajas frecuencias.<br />
La membrana basilar es más rígida en la base del caracol, permitiendo la audición<br />
de altas frecuencias.<br />
Esta organización se denomina MAPA TONOTÓPICO y nos permite discriminar la<br />
frecuencia del sonido.<br />
• ÓRGANO DE CORTI. Se trata de la parte del oído interno donde encontramos los<br />
receptores sonoros.<br />
Las células del órgano de Corti se encuentran unidas a la membrana basilar, y<br />
cuando ésta vibra, se produce la transducción sensorial que dispara un potencial<br />
de acción.<br />
Cuando llega una onda sonora, la membrana oval transmite la vibración a todo el líquido<br />
que hay en el interior del oído interno.<br />
278
Alberto Gómez Esteban<br />
Esta onda hace vibrar toda la membrana basilar, pero habrá una zona concreta de ésta<br />
que quede más deformada, que será la que tenga la frecuencia característica que<br />
pertenece a la onda sonora entrante.<br />
El órgano de Corti se apoya en toda la membrana basilar; consiste en un epitelio<br />
especializado que contiene receptores sonoros.<br />
Los receptores sonoros son células ciliadas con estereocilios, y son de dos tipos:<br />
• CÉLULAS CILIADAS INTERNAS. Existen 3500 en cada oído<br />
Sus estereocilios están alineados y son las células sensoriales primarias.<br />
• CÉLULAS CILIADAS EXTERNAS. Existen 12.000 en cada oído.<br />
Contienen sus estereocilios en forma de V.<br />
Son capaces de clarificar los sonidos <strong>com</strong>plementando la función de las células<br />
internas.<br />
279
Alberto Gómez Esteban<br />
Conexiones del oído interno<br />
El órgano de Corti tiene la siguiente inervación:<br />
• FIBRAS AFERENTES. Proceden del nervio auditivo que a su vez es porción del<br />
nervio vestibulococlear (VIII par).<br />
Estas fibras aferentes se dirigen de la cóclea al tronco del encéfalo.<br />
Los somas del nervio auditivo se encuentran en el GANGLIO ESPIRAL y<br />
sinaptan con los dos tipos de células que hemos visto:<br />
Fibras tipo I → 90% de los axones del nervio auditivo.<br />
Sinaptan con las células ciliadas internas<br />
Fibras tipo II → 10% de los axones del nervio auditivo<br />
Sinaptan con las células ciliadas externas<br />
• FIBRAS EFERENTES. Son fibras que proceden del <strong>com</strong>plejo olivar superior y<br />
llegan a la cóclea (fibras olivococleares).<br />
Son conexiones bilaterales inhibitorias que se encargan de modular la actuación<br />
de la cóclea.<br />
Transducción sensorial<br />
Las células ciliadas de la cóclea funcionan de forma similar a las que encontrábamos en<br />
el sistema vestibular.<br />
En reposo los canales iónicos que hay en los cilios se encuentran cerrados, pero<br />
cuando vibra la membrana basilar, los cilios se inclinan hacia el cilio más alto (no es un<br />
kinocilio), provocando la apertura del canal y la entrada de potasio.<br />
Recordemos que el KINOCILIO era el cilio más alto del sistema vestibular. En el<br />
órgano de Corti NO hablamos de kinocilios.<br />
280
Alberto Gómez Esteban<br />
Anatómicamente la membrana basilar está situada contigua al órgano de Corti, y su<br />
estructura permite que se den los siguientes fenómenos:<br />
‣ Si la membrana se inclina hacia arriba, los cilios se inclinan hacia el cilio más alto<br />
y se activan.<br />
‣ Si la membrana se inclina hacia abajo, los cilios se inclinan hacia el cilio más bajo<br />
y se inhiben.<br />
En reposo el potencial de membrana de las células ciliadas es de -60 mV, pero al<br />
activarse entran cationes (sobre todo potasio) lo que hace que el potencial suba hasta<br />
ser de -40 mV.<br />
Cuando las células ciliadas se activan, se produce la entrada de calcio en su dominio<br />
basal, lo que causa la liberación de glutamato que activa las fibras aferentes.<br />
La actividad de una fibra nerviosa del nervio auditivo depende de dos parámetros:<br />
• Amplitud de la onda captada<br />
• Frecuencia de la onda captada, que a su vez depende del lugar de la membrana<br />
basilar que se active, lo cual activará a una célula determinada que se<br />
corresponde a una frecuencia característica.<br />
281
Alberto Gómez Esteban<br />
Existe una ORGANIZACIÓN TONOTÓPICA que depende del lugar de la membrana<br />
basilar que quede activado, lo cual a su vez va a determinar la activación de fibras<br />
nerviosas muy concretas.<br />
La FRECUENCIA CARACTERÍSTICA de una fibra de la cóclea es la frecuencia a la que<br />
es más sensible dicha célula, es decir, la frecuencia para la que tiene menor umbral de<br />
descarga.<br />
El principal determinante del tono, es la zona del órgano de Corti que sea estimulado; la<br />
onda producirá una máxima distorsión en un lugar concreto de la membrana basilar,<br />
que dependerá de la estructura de la misma.<br />
De este modo, la máxima distorsión producirá la subida de la membrana basilar, y la<br />
máxima activación de determinadas fibras nerviosas.<br />
El nervio finalmente se <strong>com</strong>pone de axones con frecuencias características diferentes<br />
que llegarán a lugares diferentes del sistema nervioso central según su frecuencia.<br />
282
Alberto Gómez Esteban<br />
Trastornos de la audición periférica<br />
Los trastornos de la audición periférica se denominan de forma genérica SORDERAS, y<br />
las hay de varios tipos:<br />
• SORDERA DE CONDUCCIÓN. El problema se encuentra en el conducto auditivo<br />
externo, o bien en el oído medio.<br />
Puede deberse a varios factores:<br />
Oído externo. Introducción de objetos, tapones de cera, etc…<br />
En general se trata de un problema físico que impide que las ondas sonoras<br />
lleguen al tímpano.<br />
Oído medio. Suele darse por alteración de la membrana timpánica, o bien<br />
por endurecimiento o daño de la cadena de huesecillos.<br />
• SORDERA NERVIOSA. Suele darse por la lesión de la cóclea, o de la raíz del<br />
nervio auditivo.<br />
Las células ciliadas del órgano de Corti no se renuevan cuando mueren, es<br />
decir, cuando las perdemos es para siempre.<br />
La muerte de las células ciliadas puede darse por antibióticos, inflamaciones, y<br />
ruidos muy fuertes.<br />
La lesión del nervio en cambio suele darse por tumores, trastornos vasculares o<br />
traumatismos.<br />
La PRESBIACUSIA es un problema que afecta a 1/3 de la población mayor de 70 años,<br />
existiendo disminución de la audición, especialmente para bajas frecuencias.<br />
Probablemente se deba a la pérdida progresiva y gradual de las células ciliadas y de las<br />
neuronas del nervio auditivo.<br />
283
Alberto Gómez Esteban<br />
284
Alberto Gómez Esteban<br />
Tema 16. Audición central<br />
Introducción<br />
La codificación que se realizaba desde la cóclea y hemos detallado en la unidad anterior<br />
se mantiene a lo largo de todas las vías.<br />
Durante el trayecto da la vía auditiva, se van sucediendo diversas sinapsis en las que el<br />
procesamiento es jerárquico y progresivamente más <strong>com</strong>plejo, conforme más superior<br />
es el nivel de la sinapsis.<br />
La información procedente de la cóclea sigue dos rutas:<br />
• RUTA MONOAURAL. Se trata de la información que procede de un solo oído, que<br />
es el contralateral.<br />
• RUTA BIAURAL. Se trata de la información simultánea de ambos oídos.<br />
Esta ruta se encarga de <strong>com</strong>parar y <strong>com</strong>putar la información que le llega de<br />
ambos oídos.<br />
La lesión del NERVIO COCLEAR o de los NÚCLEOS COCLEARES produce sordera<br />
monoaural (de un solo oído) homolateral.<br />
El daño a nivel de, o por encima del COMPLEJO OLIVAR SUPERIOR no produce<br />
sordera, pero si existe disfunción auditiva relacionada con otras características del<br />
sonido.<br />
Vías centrales<br />
La ORGANIZACIÓN TONOTÓPICA que veíamos, debida a la membrana basilar se<br />
mantiene rigurosamente hasta llegar a la corteza cerebral.<br />
Sobre la descarga de las fibras del nervio coclear influyen dos parámetros:<br />
Frecuencia del sonido<br />
Intensidad del sonido<br />
El primer paso de la interpretación del sonido ocurrirá por lo tanto en la cóclea, ya que a<br />
ese nivel es donde se analizan las frecuencias.<br />
285
Alberto Gómez Esteban<br />
Núcleos cocleares<br />
Las fibras del nervio auditivo llegan a los NÚCLEOS COCLEARES que se encuentran<br />
en el bulbo raquídeo.<br />
En los núcleos cocleares observamos también un mapa tonotópico, que es creado por las<br />
siguientes neuronas:<br />
• NEURONAS QUE DISCRIMINAN FRECUENCIAS<br />
• NEURONAS QUE DISCRIMINAN TIEMPOS. Estas neuronas también son capaces<br />
de generar un patrón espacial, que informa del lugar de procedencia del sonido.<br />
• También existen neuronas que inhiben el eco.<br />
Los NÚCLEOS COCLEARES reciben únicamente información monoaural.<br />
Desde estos núcleos, la información auditiva se divide en vías paralelas:<br />
Información monoaural<br />
Información biaural<br />
Complejo olivar superior<br />
Las conexiones procedentes de los núcleos cocleares llegan al COMPLEJO OLIVAR<br />
SUPERIOR se encuentra en la protuberancia.<br />
Aquí observamos la primera interacción biaural, cuya función es localizar el origen del<br />
estímulo.<br />
El <strong>com</strong>plejo olivar superior <strong>com</strong>para lo que oye un oído con lo que oye el otro.<br />
Las vías auditivas para este punto están organizadas de modo que un estímulo<br />
procedente de un lugar equidistante a ambos oídos (línea media) llegaría exactamente al<br />
mismo tiempo.<br />
Debido a que un estímulo equidistante a ambos oídos llegaría al mismo tiempo al <strong>com</strong>plejo<br />
olivar superior, el hecho de que la información de un oído llegue antes que la del otro,<br />
informa a estos núcleos de que el sonido procede de ese oído.<br />
Esta interacción <strong>com</strong>o decíamos sirve para localizar el origen del sonido.<br />
Este sistema es muy fino y preciso y es capaz de discriminar tiempos (10 μs) e<br />
intensidades (1 dB).<br />
Aquí también se analizan frecuencias; las frecuencias extremas (altas y bajas) son mejor<br />
interpretadas que las intermedias.<br />
286
Alberto Gómez Esteban<br />
El COMPLEJO OLIVAR SUPERIOR también da origen a las fibras eferentes<br />
olivococleares que estudiamos en la unidad anterior.<br />
Estas fibras son inhibidoras (sus neurotransmisores son acetilcolina y GABA) y modulan<br />
el efecto de la cóclea.<br />
Las fibras eferentes olivococleares son bilaterales.<br />
Por último este núcleo se <strong>com</strong>unica con los músculos del oído medio para provocar el<br />
REFLEJO TIMPÁNICO:<br />
Complejo olivar superior → Núcleo del facial (VII par) → REFLEJO DEL ESTRIBO<br />
Complejo olivar superior → Núcleo del trigémino (V par) → REFLEJO TIMPÁNICO<br />
Estos reflejos se desencadenan cuando el <strong>com</strong>plejo olivar superior detecta intensidades<br />
muy altas, y su función es proteger al oído de sufrir daños estructurales.<br />
Colículos inferiores<br />
La función de los COLÍCULOS INFERIORES, que están en el mesencéfalo, es poco<br />
conocida, aunque parece que ayudan a localizar el sonido discriminando tiempo e<br />
intensidad del mismo.<br />
La interpretación de estos parámetros es similar a la que realizaba el <strong>com</strong>plejo olivar<br />
superior, pero tiene más matices debido a que los colículos son jerárquicamente<br />
superiores.<br />
Los colículos se sabe que tienen una importante participación en el REFLEJO DE<br />
APRESTAMIENTO.<br />
El REFLEJO DE APRESTAMIENTO consiste en el giro automático de los músculos del<br />
cuello cuando se detecta un estímulo visual o auditivo fuerte, y el giro del cuello es en<br />
dirección a la procedencia de ese estímulo.<br />
287
Alberto Gómez Esteban<br />
Este reflejo está coordinado por los dos colículos:<br />
• COLÍCULOS SUPERIORES. Su función principal es la de recibir información<br />
visual para coordinar los aspectos visuales del reflejo de aprestamiento.<br />
Además debido a que son el nivel jerárquico más alto de los colículos, realmente<br />
integran toda la información encargada del reflejo.<br />
• COLÍCULOS INFERIORES. Su función es la de recibir información auditiva para<br />
coordinar los aspectos auditivos del aprestamiento.<br />
Tras recibir la información auditivo envían conexiones a los colículos superiores<br />
para que éstos integren la información auditiva.<br />
Estos dos núcleos en su conjunto envían a la médula el HAZ TECTOESPINAL que es el<br />
encargado de llevar a cabo el reflejo de aprestamiento.<br />
Cuerpo geniculado medial<br />
El CUERPO GENICULADO MEDIAL es un núcleo relé del tálamo que se encuentra en la<br />
parte posterior del tálamo formando un pequeño relieve en la misma.<br />
Contribuye también a localizar el sonido, de forma más precisa que los núcleos inferiores<br />
del sistema.<br />
Además en este núcleo talámico reside el miedo a ciertos estímulos auditivos.<br />
El cuerpo geniculado medial proyecta a la corteza cerebral.<br />
NC: Núcleos cocleares; COS: Complejo olivar superior; CI: Colículo inferior<br />
CGM: Cuerpo geniculado lateral; CA: Corteza auditiva<br />
Además; A: Altas frecuencias; B: Bajas frecuencias<br />
288
Alberto Gómez Esteban<br />
Corteza auditiva<br />
Corteza auditiva primaria<br />
La CORTEZA AUDITIVA PRIMARIA (giro transverso de Heschl) o área 41 recibe las<br />
proyecciones del cuerpo geniculado lateral.<br />
Esta área responde a estímulos de ambos oídos, pero no de forma idéntica.<br />
Existe un mapa tonotópico <strong>com</strong>o en todos los núcleos anteriores, pero este es el más<br />
rico de todo el sistema, ya que contiene los siguientes parámetros:<br />
• BANDAS DE ISOFRECUENCIA. Responden a la misma frecuencia<br />
característica.<br />
• BANDAS ALTERNANTES. Las hay de dos tipos dentro de la corteza auditiva:<br />
TIPO I. Recibe estímulos excitatorios biaurales (de ambos oídos).<br />
Se encarga de la SUMACIÓN de los estímulos de ambos oídos.<br />
TIPO II. Recibe dos tipos de estímulos monoaurales:<br />
Oído contralateral. Estímulos inhibitorios<br />
Oído homolateral. Estímulos excitatorios<br />
Se encarga de la SUPRESIÓN de los estímulos auditivos contralaterales.<br />
Las bandas alternantes y de isofrecuencia se encuentran en ángulo recto, igual que<br />
sucedía con las bandas de la corteza visual (unidad 14).<br />
Se produce localización espacial del foco emisor del sonido, existiendo una cierta<br />
representación espacial del mismo con respecto a otros objetos y al individuo.<br />
289
Alberto Gómez Esteban<br />
Esta área se encuentra en estrecha relación con las áreas corticales relacionadas con el<br />
lenguaje:<br />
• ÁREA DE BROCA. Se encarga de traducir el lenguaje conceptual a actos<br />
motores.<br />
Se corresponde a las áreas 44 y 45 de Brodmann.<br />
• ÁREA DE WERNICKE. Se encarga de recibir e interpretar el lenguaje por las<br />
diversas vías (auditiva, visual e incluso somestésica).<br />
Se corresponde a las áreas 39 y 40 de Brodmann.<br />
Su estudio más detallado se dará en la unidad 22.<br />
Además de estas áreas lingüísticas, el ÁREA 22 está muy relacionada con la audición,<br />
aunque su especialización es distinta dependiendo del hemisferio:<br />
ÁREA 22 IZQUIERDA. Está relacionada con el lenguaje.<br />
ÁREA 22 DERECHA. Está relacionada con la música.<br />
290
Alberto Gómez Esteban<br />
Localización sonora<br />
Como hemos dicho existen cuidadosos mecanismos que sirven para localizar si el sonido<br />
viene de un lado de la cabeza o del otro.<br />
La dirección del sonido influye en la diferencia de tiempo de llegada, en primer lugar al<br />
COMPLEJO OLIVAR SUPERIOR y en segundo lugar al resto de núcleos superiores de<br />
la vía auditiva.<br />
Si el sonido proviene de la izquierda, será recogido primero por el oído izquierdo y los<br />
axones correspondientes a este oído que vayan por la vía biauricular transmitirán su<br />
impulso antes que los axones del oído derecho.<br />
Se pueden diferenciar tiempos de llegada de hasta 10 μs con respecto a ambos oídos.<br />
También influye la diferencia de intensidad del sonido captada por ambos oídos, ya que<br />
la cabeza “apantalla” el sonido y llega con menos intensidad al oído contralateral al<br />
foco del sonido.<br />
Se pueden diferenciar intensidades de hasta 1 dB con respecto a ambos oídos.<br />
‣ Para frecuencias bajas (tonos graves) de < 3000 Hz el factor más importante es la<br />
diferencia de tiempo.<br />
‣ Para frecuencias altas (tonos agudos) de > 3000 Hz el factor más importante es la<br />
diferencia de intensidad.<br />
La lesión de la CORTEZA AUDITIVA altera la percepción acerca de la localización de<br />
los sonidos.<br />
291
Alberto Gómez Esteban<br />
292
Alberto Gómez Esteban<br />
Tema 17. Función del gusto y el olfato<br />
Introducción<br />
Los sentidos del olfato y el gusto nos informan del ambiente químico que nos rodea.<br />
Estos sentidos están estrechamente relacionados con la alimentación y el placer que<br />
esta nos proporciona. Además tienen relación con nuestra seguridad y supervivencia,<br />
informándonos de que sustancias nos pueden resultar nocivas.<br />
El OLFATO está producido por sustancias químicas que se encuentran dispersas en el<br />
ambiente en forma de aerosol, y durante la evolución ha jugado un papel importante en<br />
las relaciones sociales (feromonas, etc…)<br />
El GUSTO tiene un rango limitado de sensaciones, y nos ayuda a discriminar para<br />
aceptar o rechazar algunos alimentos.<br />
El SABOR es diferente al gusto y es una <strong>com</strong>binación que resulta de todas las<br />
sensaciones que nos suscita un alimento:<br />
• SENSACIÓN DEL GUSTO<br />
• SENSACIÓN OLFATIVA<br />
• SOMESTESIA (picantes, irritantes, calor y frío)<br />
Debido a la existencia del sabor, vemos que el gusto y el olfato se <strong>com</strong>plementan.<br />
293
Alberto Gómez Esteban<br />
El gusto<br />
Receptores gustativos<br />
Los receptores gustativos se encuentran en los BOTONES GUSTATIVOS.<br />
Los botones gustativos son unas estructuras pluricelulares que encontramos en toda la<br />
cavidad bucofaríngea, aunque son más abundantes en la lengua.<br />
Contienen cuatro tipos de células:<br />
• CÉLULAS BASALES. Son las células madre precursoras, encargadas de renovar<br />
a las otras.<br />
• CÉLULAS RECEPTORAS GUSTATIVAS. Tienen capacidad gustativa y cuentan<br />
con microvellosidades en sus extremos apicales.<br />
Son tres:<br />
Células oscuras<br />
Células brillantes<br />
Células intermedias<br />
Las microvellosidades de las células gustativas llegan a una abertura superficial que se<br />
denomina PORO GUSTATIVO que es donde contactan con los alimentos.<br />
Los poros gustativos están llenos de sustancias ricas en proteínas que deben atravesar las<br />
sustancias a degustar.<br />
Las fibras aferentes al botón gustativo penetran su membrana basal y se ramifican en la<br />
base del botón.<br />
Observamos los siguientes fenómenos con respecto a las conexiones:<br />
• DIVERGENCIA. Varias fibras sinaptan con un solo botón gustativo.<br />
La divergencia se da en el sentido de que un solo botón gustativo le proporciona<br />
información a varias neuronas.<br />
• CONVERGENCIA. Una sola fibra inerva varios botones gustativos.<br />
La convergencia se da en el sentido de que varios botones gustativos le<br />
proporcionan diferente información a una misma neurona.<br />
294
Alberto Gómez Esteban<br />
Los receptores se encuentran en toda la cavidad orofaríngea, pero especialmente en la<br />
lengua.<br />
Dentro de la LENGUA se encuentran en las papilas linguales, que son de tres tipos:<br />
• PAPILAS FUNGIFORMES. Son anteriores en la lengua<br />
Cada una tiene 2-4 botones gustativos<br />
• PAPILAS CALICIFORMES. Se encuentran en la V lingual<br />
• PAPILAS FOLIADAS. Se encuentran a ambos lados de la lengua<br />
En contra de la creencia popular, en todas las regiones de la lengua se detectan TODAS<br />
las cualidades gustativas, aunque la sensibilidad para cada una de ellas varía<br />
ligeramente en cada región.<br />
295
Alberto Gómez Esteban<br />
Sabores y transducción sensorial<br />
Existen 5 sabores:<br />
• DULCE<br />
• AMARGO<br />
• ÁCIDO<br />
• SALADO<br />
• UMAMI o cárnico<br />
La sustancia gustativa llega al poro gustativo donde se une a las microvellosidades que<br />
tienen las células receptoras en su dominio apical.<br />
La unión de la sustancia gustativa a su receptor puede despolarizar o hiperpolarizar al<br />
receptor.<br />
Cada sabor tiene su propio mecanismo de acción intracelular:<br />
• CANALES IÓNICOS. Los siguientes sabores actúan sobre canales específicos de<br />
la membrana del receptor:<br />
Salados<br />
Ácidos (algunos)<br />
Amargos (algunos)<br />
• RECEPTORES METABOTRÓPICOS. La unión de la sustancia al receptor produce<br />
la activación de una proteína G.<br />
Los siguientes sabores están asociados a estos receptores:<br />
Dulces<br />
Ácidos<br />
Amargos<br />
Los AMINOÁCIDOS <strong>com</strong>o el glutamato que provoca el sabor umami se unen a canales<br />
catiónicos o bien activan una proteína G.<br />
296
Alberto Gómez Esteban<br />
Vías gustativas<br />
La sensibilidad gustativa es recogida por los siguientes pares craneales:<br />
• Nervio facial (VII par) → GANGLIO GENICULADO<br />
Recoge la sensibilidad de los 2/3 anteriores de la lengua<br />
• Nervio glosofaríngeo (IX par) → GANGLIO PETROSO<br />
Recoge la sensibilidad del 1/3 posterior de la lengua<br />
• Nervio vago (X par) → GANGLIO NODOSO<br />
Recoge la sensibilidad de otras áreas de la cavidad orofaríngea<br />
Las fibras de todos estos nervios terminan en el NÚCLEO DEL TRACTO SOLITARIO<br />
lateral, concretamente a su porción rostral.<br />
La porción rostral del núcleo lateral del tracto solitario es lo que se denomina NÚCLEO<br />
GUSTATIVO.<br />
297
Alberto Gómez Esteban<br />
Vías centrales del gusto<br />
Los nervios aferentes al NÚCLEO DEL TRACTO SOLITARIO llevan todos los tipos de<br />
fibras de los receptores gustativos SIN somatotopía, es decir, aquí no localizamos<br />
claramente los tipos de gusto según su modalidad.<br />
La vía gustativa no tiene una clara localización de las modalidades de gusto,<br />
aunque sí debe haber una organización difusa.<br />
Desde el núcleo del tracto solitario, las fibras llegan de forma directa al NÚCLEO<br />
VENTRAL POSTEROMEDIAL (NVPm) del tálamo homolateral.<br />
Desde el tálamo, y aún de forma directa, proyecta a los siguientes destinos:<br />
• OPÉRCULO FRONTAL (porción interna)<br />
• CORTEZA INSULAR ANTERIOR<br />
• ÁREA 3b (corteza somestésica primaria)<br />
Esta vía es la responsable de la percepción consciente del sabor, y de la discriminación<br />
entre varios sabores.<br />
La VÍA GUSTATIVA es exclusivamente homolateral en todo su trayecto<br />
Los primates procesan esta información en el CÓRTEX ORBITOFRONTAL<br />
POSTEROLATERAL.<br />
Esta zona se trata de una corteza asociativa heteromodal que recibe conexiones de las<br />
siguientes modalidades sensitivas:<br />
Gusto<br />
Olfato<br />
Información visual<br />
El procesamiento en esta zona permite apreciar el SABOR de los alimentos e interviene<br />
en el sistema de re<strong>com</strong>pensa a la hora de ingerir alimentos.<br />
Probablemente también llegue información a los siguientes lugares:<br />
• AMÍGDALA<br />
• HIPOTÁLAMO<br />
Existe una conexión desde el NÚCLEO DEL TRACTO SOLITARIO hasta el bulbo<br />
raquídeo que regula los reflejos de salivación y deglución.<br />
298
Alberto Gómez Esteban<br />
Trastornos del gusto<br />
La AGEUSIA y la HIPOAGEUSIA consisten en una percepción disminuida o nula del<br />
sabor.<br />
Se dan por lesión del ¿nervio lingual? o del nervio glosofaríngeo (IX par), además de<br />
por ciertas drogas, avitaminosis, envejecimiento o tabaco.<br />
La DISGEUSIA o PARAGEUSIA consiste en la percepción desagradable de un sabor<br />
normal.<br />
Se da por varias causas, entre ellas:<br />
Traumatismo craneal<br />
Trastornos psiquiátricos<br />
Infección vírica<br />
Iatrogénicas (radioterapia y<br />
quimioterapia)<br />
Las lesiones en la raíz del nervio facial (VII par) o tumores en el meato auditivo<br />
disminuyen la sensibilidad gustativa de los 2/3 anteriores de la mitad homolateral de la<br />
lengua.<br />
Este trastorno suele a<strong>com</strong>pañarse de otras manifestaciones no relacionadas con el gusto.<br />
299
Alberto Gómez Esteban<br />
El olfato<br />
Receptores olfatorios<br />
Los ODORANTES son sustancias generalmente de bajo peso molecular, y volátiles que<br />
pueden encontrarse en el ambiente en forma de aerosol, y por tanto ser aspirados dando<br />
sensación de olor.<br />
Los RECEPTORES OLFATORIOS generalmente tienen alta sensibilidad hacia su<br />
odorante específico, y bajo umbral de descarga.<br />
Estos receptores tienen una alta capacidad discriminativa (puede diferenciar entre<br />
10.000 olores).<br />
Los receptores para el olfato se encuentran en la MUCOSA OLFATORIA que se encuentra<br />
en el techo de la cavidad nasal, sobre la superficie inferior de la lámina cribosa del hueso<br />
etmoides.<br />
La mucosa olfatoria se encuentra formada por una capa acelular de moco, un epitelio<br />
olfatorio, y una lámina basal subyacente.<br />
El EPITELIO OLFATORIO es pseudoestratificado y contiene tres tipos de células:<br />
• NEURONAS RECEPTORAS OLFATORIAS, encargadas de recibir el olor.<br />
Estas neuronas son bipolares y contienen cilios con receptores para los<br />
odorantes.<br />
• CÉLULAS DE SOPORTE, que secretan sustancias mucosas.<br />
• CÉLULAS BASALES, que renuevan el epitelio.<br />
La lámina propia contiene haces de axones olfatorios y además una particularidad, que son<br />
las GLÁNDULAS DE BOWMAN, que realizan una secreción serosa, que, <strong>com</strong>binadas<br />
con las secreciones de las células de sostén, permiten atrapar mejor las sustancias<br />
odorantes.<br />
300
Alberto Gómez Esteban<br />
Los axones de las neuronas receptoras atraviesan la lámina cribosa por sus<br />
perforaciones para entrar en el BULBO OLFATORIO.<br />
Los odorantes volátiles se inhalan por la nariz y se pegan al moco del epitelio olfatorio,<br />
atravesándolo.<br />
Cuando los odorantes se unen a los receptores que hay en los cilios de las neuronas<br />
receptoras es cuando se produce la transducción sensorial.<br />
Los receptores son proteínas de membrana asociadas a proteínas G, las cuales se<br />
activan cuando el odorante entra en contacto con su receptor específico.<br />
Los potenciales de acción llegan por su axón a células del BULBO OLFATORIO con las<br />
que sinaptan.<br />
La discriminación de los distintos olores <strong>com</strong>ienza en el epitelio olfatorio, y se utiliza<br />
un MAPA DE RECEPTORES que codifica las cualidades de un determinado olor.<br />
Bulbo olfatorio<br />
El bulbo olfatorio es una estructura del prosencéfalo y está unido al resto del encéfalo<br />
por el TRACTO OLFATORIO.<br />
Tiene 5 capas, que de inferior a superior son:<br />
• CAPA DEL NERVIO OLFATORIO. Está formada por los axones aferentes de las<br />
neuronas receptoras olfatorias<br />
• CAPA GLOMERULAR. Contiene los glomérulos, que consisten en la sinapsis de<br />
las células olfatorias con tres tipos de células:<br />
Células mitrales<br />
Células empenachadas<br />
Células periglomerulares<br />
Esta capa también recibe conexiones de otras zonas del sistema nervioso central.<br />
• CAPA PLEXIFORME EXTERNA. Está formada por los somas de las células<br />
empenachadas.<br />
• CAPA DE CÉLULAS MITRALES. Contiene los somas de las células mitrales.<br />
• CAPA DE CÉLULAS GRANULARES. Contiene granos, que son interneuronas<br />
del bulbo olfatorio.<br />
301
Alberto Gómez Esteban<br />
El axón de cada neurona bipolar olfatoria sinapta con un solo glomérulo, y se da el<br />
fenómeno de que cada glomérulo recibe información de un solo tipo de receptor<br />
olfatorio.<br />
Hay dos tipos de interneuronas en el bulbo olfatorio:<br />
Células periglomerulares. Son activadas por las células mitrales y<br />
empenachadas mediante conexiones glutamatérgicas.<br />
Cuando son activadas por estas células, inhiben a estas mismas células mediante<br />
conexiones GABAérgicas.<br />
Células granulosas. Son muy similares en funcionamiento a las periglomerulares,<br />
debido que son excitadas por las células mitrales y empenachadas.<br />
Una vez son activadas, las células granulosas inhiben a las células mitrales y<br />
empenachadas mediante conexiones GABAérgicas.<br />
Parece que la actividad de las interneuronas del bulbo olfatorio va encaminada a ejercer<br />
una retroalimentación negativa sobre las células mitrales y empenachadas, que son<br />
las que conducen la información olorosa fuera del bulbo olfatorio.<br />
302
Alberto Gómez Esteban<br />
Dos tipos de células dan lugar a los axones eferentes del bulbo olfatorio:<br />
Células mitrales<br />
Células empenachadas<br />
Los axones de estas células forman el TRACTO OLFATORIO y son excitatorias.<br />
Corteza olfatoria<br />
El tracto olfatorio termina en la superficie ventral del telencéfalo, que contiene la<br />
CORTEZA OLFATORIA, <strong>com</strong>puesta por los siguientes elementos:<br />
• CORTEZA ENTORRINAL<br />
• CORTEZA PIRIFORME<br />
• CORTEZA PERIAMIGDALINA<br />
Estas estructuras corticales son evolutivamente muy antiguas (paleocortex) y están<br />
estrechamente relacionadas con el SISTEMA LÍMBICO.<br />
El bulbo olfatorio proyecta directamente a estas cortezas sin pasar por el tálamo, <strong>com</strong>o<br />
hacían todas las demás vías sensitivas.<br />
303
Alberto Gómez Esteban<br />
Existen conexiones de los siguientes tipos para la corteza olfatoria:<br />
‣ Conexiones recíprocas entre regiones de la corteza olfatoria<br />
‣ Conexiones con otras regiones externas<br />
Desde el córtex olfatorio se proyecta directamente a los siguientes lugares:<br />
• CORTEZA ORBITOFRONTAL<br />
• CORTEZA INSULAR AGRANULAR VENTRAL<br />
La representación en estas zonas es importante para identificar y discriminar olores.<br />
Estas cortezas también reciben información gustativa, y la integran junto con la<br />
información olfatoria<br />
• TÁLAMO (núcleo dorsomedial)<br />
• HIPOTÁLAMO. Las proyecciones a esta zona intervienen en el control de la<br />
alimentación<br />
• HIPOCAMPO. Las proyecciones a esta zona influyen en el aprendizaje y el<br />
<strong>com</strong>portamiento.<br />
Trastornos del olfato<br />
Los trastornos del olfato se agrupan en las siguientes categorías:<br />
• ANOSMIA e HIPOSMIA. Consisten en la percepción disminuida de los olores<br />
• HIPEROSMIA. Consiste en lo contrario; la percepción excesiva y normalmente<br />
desagradable de determinados olores.<br />
• DISOSMIA. Consiste en la percepción errónea de olores.<br />
Estos trastornos suelen estar causados por los siguientes factores:<br />
Infecciones de las vías<br />
respiratorias superiores<br />
Sinusitis<br />
Traumatismos craneales<br />
Consumo de sustancias (tabaco y<br />
cocaína)<br />
Estas alteraciones suelen afectar también al sentido del gusto y a los sabores.<br />
Como curiosidad, hay individuos sanos que no pueden oler una sustancia determinada<br />
(ANOSMIA ESPECÍFICA). Esto suele ser hereditario.<br />
304
Alberto Gómez Esteban<br />
305
Alberto Gómez Esteban<br />
Tema 18. Funciones de los ganglios basales<br />
Introducción<br />
Los ganglios basales forman parte de las estructuras subcorticales que regulan el<br />
movimiento; estas estructuras son dos:<br />
• CEREBELO<br />
• GANGLIOS BASALES<br />
Los ganglios basales intervienen en la iniciación y terminación del movimiento, y<br />
también regulan la amplitud y dirección del mismo.<br />
*Ejemplo*<br />
Podríamos decir que las tres estructuras que llevan a cabo el movimiento son <strong>com</strong>o<br />
un “coche”:<br />
‣ CEREBELO. Sería el volante que regula la ejecución del movimiento.<br />
‣ GANGLIOS BASALES. Serían los pedales de aceleración y freno.<br />
‣ CORTEZAS MOTORAS. Serían el conductor del coche.<br />
Además de las funciones motoras, los GANGLIOS BASALES tienen importantes<br />
implicaciones en el sistema límbico (emociones y motivaciones).<br />
Tienen un elevado metabolismo y por ello una gran actividad, siendo las áreas<br />
cerebrales con más flujo sanguíneo.<br />
Se encuentran conectados con casi toda la corteza cerebral siguiendo una<br />
SOMATOTOPÍA.<br />
306
Alberto Gómez Esteban<br />
Anatómicamente los ganglios basales se encuentran profundos a la sustancia blanca de<br />
los hemisferios cerebrales y están <strong>com</strong>puestos por los siguientes elementos:<br />
• NÚCLEO CAUDADO<br />
• PUTAMEN<br />
• GLOBOS PÁLIDOS:<br />
Globo pálido externo (lateral)<br />
Globo pálido interno (medial)<br />
Funcionalmente se agrupan en dos <strong>com</strong>ponentes:<br />
• NEOESTRIADO:<br />
Núcleo caudado<br />
Putamen<br />
• PALEOESTRIADO:<br />
Globos pálidos<br />
Además el conjunto de globos pálidos y putamen forman el NÚCLEO LENTICULAR,<br />
que es un núcleo con forma de cuña cuyo vértice apunta hacia el tercer ventrículo.<br />
307
Alberto Gómez Esteban<br />
Además de estos tres <strong>com</strong>ponentes y sus relaciones funcionales, hay otras estructuras<br />
extracerebrales con las que se relacionan de forma importante:<br />
• NÚCLEO SUBTALÁMICO<br />
• SUSTANCIA NEGRA del mesencéfalo. Consta de dos porciones<br />
Conexiones<br />
Sustancia negra reticular<br />
Sustancia negra <strong>com</strong>pacta<br />
Sus principales conexiones aferentes son excitadoras y proceden de tres lugares:<br />
• CORTEZA CEREBRAL<br />
• TÁLAMO<br />
• TRONCO DEL ENCÉFALO<br />
Las principales conexiones eferentes son las siguientes:<br />
• Conexiones inhibitorias. Son mayoritarias y salen de dos elementos<br />
principalmente:<br />
GLOBO PÁLIDO INTERNO (medial)<br />
SUSTANCIA NEGRA (porción reticular)<br />
• Conexiones excitatorias. Son minoritarias y proceden del NÚCLEO<br />
SUBTALÁMICO.<br />
Estas conexiones se dirigen en dirección a las conexiones inhibitorias (globo<br />
pálido interno y sustancia negra reticular) para activarlas.<br />
Cuando se inicia el movimiento, primero se activa la CORTEZA MOTORA que envía<br />
conexiones en dirección a los ganglios basales, los cuales a su vez devuelven la<br />
conexión a la corteza para permitir el correcto desarrollo del movimiento.<br />
Los ganglios basales no inician el movimiento, neuronalmente hablando.<br />
308
Alberto Gómez Esteban<br />
Circuitos<br />
Los ganglios basales intervienen en varios tipos de circuitos, relacionados con las<br />
funciones que hemos introducido:<br />
• CIRCUITO MOTOR ESQUELÉTICO. Es el más importante desde un punto de<br />
vista práctico.<br />
Controla los movimientos del tronco, extremidades y cara.<br />
Es el que más frecuentemente se altera causando problemas motores.<br />
• CIRCUITO OCULOMOTOR. Controla la orientación consensual de la mirada.<br />
También controla los movimientos oculares sacádicos (barrido ocular para<br />
obtener una máxima resolución visual).<br />
Intervienen los siguientes elementos nerviosos:<br />
SUSTANCIA NEGRA<br />
COLÍCULOS SUPERIORES.<br />
• CIRCUITO PREFRONTAL DORSOLATERAL. Interviene en procesos<br />
conductuales y procesos cognitivos superiores.<br />
• CIRCUITO ORBITOFRONTAL. Interviene en <strong>com</strong>portamiento, emociones y<br />
procesos cognitivos.<br />
• SISTEMA LÍMBICO. Interviene en emociones y motivaciones.<br />
Estos circuitos se originan siempre en la CORTEZA CEREBRAL y pasan a los ganglios<br />
basales.<br />
Los ganglios basales conectan con diferentes zonas del TÁLAMO desde donde regresa<br />
una conexión a zonas específicas de la corteza relacionadas con la función del circuito.<br />
309
Alberto Gómez Esteban<br />
Neoestriado<br />
El neoestriado o simplemente ESTRIADO es la unión funcional de dos núcleos<br />
principales de los ganglios basales:<br />
• NÚCLEO CAUDADO<br />
• PUTAMEN<br />
Estas dos partes se encuentran funcionalmente conectadas y funcionan <strong>com</strong>o una<br />
unidad.<br />
El estriado recibe aferencias con proyecciones específicas desde los siguientes<br />
destinos:<br />
• CORTEZA CEREBRAL<br />
• TÁLAMO<br />
• TRONCO DEL ENCÉFALO<br />
Este <strong>com</strong>plejo proyecta para el circuito motor esquelético en dirección al tálamo, que a<br />
su vez envía proyecciones hacia el córtex cerebral.<br />
310
Alberto Gómez Esteban<br />
Estructura<br />
Se trata de un mosaico con dos partes funcionalmente diferenciadas:<br />
• ESTRIOSOMAS (parches). Son pobres en acetilcolinesterasa (y por tanto en<br />
acetilcolina).<br />
Se conecta de forma recíproca (mutua) con la SUSTANCIA NEGRA COMPACTA,<br />
regulando la vía dopaminérgica<br />
• MATRIZ (matriosomas). Son ricos en acetilcolinesterasa (y en acetilcolina).<br />
Bioquímicamente vemos tres sistemas:<br />
• SISTEMA DOPAMINÉRGICO. Se dirige de la sustancia negra al estriado (sistema<br />
nigroestriatal)<br />
• SISTEMA COLINÉRGICO. Se encuentra en conexiones dentro del propio<br />
estriado (sistema nigroestriatal)<br />
• SISTEMA GABAÉRGICO. Conecta el estriado con dos destinos:<br />
Globo pálido interno<br />
Sustancia negra reticular<br />
Estos tres sistemas se encuentran en equilibrio.<br />
311
Alberto Gómez Esteban<br />
Neuronas del estriado<br />
El estriado contiene los siguientes tipos de neuronas:<br />
• NEURONAS MEDIANAS CON ESPINAS (90-95% del total). Sus somas se<br />
encuentran tanto en estriosomas <strong>com</strong>o en matriosomas.<br />
Carecen de actividad eléctrica en reposo, pero <strong>com</strong>ienzan a manifestarla durante<br />
un movimiento o bien un estímulo sensorial.<br />
Son la única conexión de salida del estriado.<br />
Todas ellas son GABAérgicas (inhibidoras), pero las hay de dos tipos:<br />
Neuronas con receptores D 1 . Secretan GABA y además sustancia P y<br />
dinorfina.<br />
Pertenecen a la VÍA DIRECTA que detallaremos más adelante.<br />
El efecto de la dopamina sobre ellas es excitatorio.<br />
Neuronas con receptores D 2 . Secretan GABA y además encefalina y<br />
neurotensina<br />
Pertenecen a la VÍA INDIRECTA que detallaremos más adelante.<br />
El efecto de la dopamina sobre ellas es inhibitorio.<br />
Su principal diferencia es el efecto que provoca la dopamina en ellas, y la vía a la<br />
que pertenecen, lo que será detallado más adelante.<br />
• INTERNEURONAS LOCALES. Las hay de dos tipos:<br />
Grandes con espinas. Son colinérgicas<br />
Medianas sin espinas. Tienen varios tipos de péptidos neurotransmisores<br />
(somatostatina, neuropéptido Y, NO…)<br />
Estas interneuronas forman circuitos internos dentro del estriado (p.e. sistema<br />
colinérgico) y son responsables de su tono basal (lo que indica que SI descargan en<br />
reposo, a diferencia de las neuronas medianas con espinas)<br />
312
Alberto Gómez Esteban<br />
Circuito motor esquelético<br />
La función de este circuito es la de controlar la musculatura voluntaria y sus<br />
movimientos (PROGRAMACIÓN MOTORA).<br />
Interviene facilitando la iniciación y terminación de los movimientos<br />
Regula la amplitud de los movimientos<br />
Regula la orientación de los movimientos<br />
Funcionalmente tiene dos vías paralelas:<br />
• VÍA DIRECTA<br />
• VÍA INDIRECTA<br />
Vía directa<br />
Observamos una serie de pasos ordenados:<br />
1. La CORTEZA MOTORA proyecta al estriado.<br />
2. El ESTRIADO proyecta mediante neuronas D 1 (GABAérgicas) a dos localizaciones:<br />
GLOBO PÁLIDO INTERNO<br />
SUSTANCIA NEGRA RETICULAR<br />
Estas dos estructuras quedan inhibidas.<br />
3. El globo pálido y la sustancia negra quedan inhibidos.<br />
Estas estructuras realizaban una inhibición motora basal sobre los siguientes<br />
elementos:<br />
TRONCO DEL ENCÉFALO<br />
COLÍCULOS SUPERIORES<br />
NÚCLEOS DEL TÁLAMO<br />
Los NÚCLEOS DEL TÁLAMO son los más importantes en esta vía.<br />
4. Los NÚCLEOS DEL TÁLAMO al quedar desinhibidos realizan una activación sobre<br />
zonas motoras de la corteza.<br />
313
Alberto Gómez Esteban<br />
Esta vía directa inhibe una inhibición, con lo que el resultado final es la activación de<br />
núcleos del tálamo que proyectan a la corteza motora, facilitando la iniciación del<br />
movimiento.<br />
Vía indirecta<br />
Los pasos de esta vía son los siguientes:<br />
1. La CORTEZA MOTORA proyecta al estriado.<br />
2. El ESTRIADO proyecta mediante neuronas D 2 (GABAérgicas) al globo pálido<br />
externo (lateral).<br />
Aquí seguiremos dos vías paralelas con núcleos interpuestos:<br />
VÍA DEL NÚCLEO SUBTALÁMICO. Se trata de un núcleo activador.<br />
El globo pálido externo normalmente inhibe este núcleo.<br />
Al recibir una conexión inhibitoria, el globo pálido externo se inhibe y su<br />
conexión inhibitoria queda inutilizada.<br />
Esto tiene <strong>com</strong>o consecuencia que el núcleo subtalámico se activa, y es<br />
excitatorio.<br />
314
Alberto Gómez Esteban<br />
El núcleo subtalámico activa dos núcleos que ya vimos en la vía directa:<br />
GLOBO PÁLIDO INTERNO<br />
SUSTANCIA NEGRA RETICULAR<br />
Estas áreas establecen conexiones inhibitorias con el tálamo, y al ser<br />
activadas, inhibirán al tálamo.<br />
Recordemos que el tálamo se encargaba de activar las cortezas motoras, por<br />
lo que su inhibición resulta en un frenado del movimiento.<br />
VÍA DIRECTA DEL GPe. Se trata de una proyección directa del globo pálido<br />
externo sobre los dos núcleos que ya conocemos:<br />
GLOBO PÁLIDO INTERNO<br />
SUSTANCIA NEGRA RETICULAR<br />
Como las neuronas D 2 inhiben al globo pálido externo, que realizaba a su vez<br />
una inhibición sobre estos dos núcleos, éstos quedan doblemente<br />
activados:<br />
Activación directa por parte del NÚCLEO SUBTALÁMICO.<br />
Desinhibición por parte de la inhibición del GLOBO PÁLIDO EXTERNO.<br />
315
Alberto Gómez Esteban<br />
Vía dopaminérgica<br />
Influye tanto sobre la vía directa <strong>com</strong>o sobre la vía indirecta, y viene mediada por la<br />
SUSTANCIA NEGRA COMPACTA que libera dopamina <strong>com</strong>o neurotransmisor.<br />
La dopamina que libera este núcleo actúa sobre los dos tipos de neuronas del estriado,<br />
con distinto receptor:<br />
• Neuronas D 1 . La dopamina sobre este receptor ejerce un efecto excitatorio.<br />
• Neuronas D 2 . La dopamina sobre estas neuronas ejerce un efecto inhibitorio.<br />
Podríamos afirmar que la dopamina funcionalmente tiene los siguientes efectos:<br />
‣ Presencia de dopamina:<br />
Activación de la vía directa (D 1 ) → Iniciación del movimiento<br />
Inhibición de la vía indirecta (D 2 ) → Inhibición del frenado del movimiento<br />
Doble potenciación del movimiento<br />
‣ Ausencia de dopamina:<br />
Inhibición de la vía directa (D 1 ) → Inhibición de la iniciación de movimiento.<br />
Activación de la vía indirecta (D 2 ) → Activación del frenado del movimiento.<br />
Doble frenado del movimiento<br />
La ENFERMEDAD DE PARKINSON produce una marcada destrucción de la<br />
SUSTANCIA NEGRA COMPACTA por lo que tenemos ausencia de dopamina con los<br />
efectos antes expuestos.<br />
Estos enfermos tienen mucha dificultad para iniciar el movimiento por lo que ya hemos<br />
explicado sobre la ausencia de dopamina.<br />
Se ha observado que la administración de precursores de dopamina (L-DOPA) causa la<br />
mejora de estos enfermos.<br />
316
Alberto Gómez Esteban<br />
Función motora de los ganglios basales<br />
Condiciones normales<br />
Normalmente existe una gran coordinación entre las dos vías:<br />
• Vía directa → Facilita el movimiento<br />
• Vía indirecta → Inhibe el movimiento<br />
Esto causa que el movimiento se inicie de forma adecuada, se desarrolle bien, sin<br />
movimientos perturbadores, y frene adecuadamente.<br />
Existen dos hipótesis sobre el desarrollo del movimiento:<br />
• Las dos vías acaban finalmente en neuronas de GLOBO PÁLIDO INTERNO y<br />
SUSTANCIA NEGRA RETICULAR.<br />
Los impulsos que proceden de la corteza llegan a las mismas neuronas las cuales<br />
integran el impulso y emiten una respuesta que contribuye a iniciar y frenar el<br />
movimiento en el momento adecuado.<br />
• Las dos vías acaban finalmente en neuronas de GLOBO PÁLIDO INTERNO y<br />
SUSTANCIA NEGRA RETICULAR.<br />
317
Alberto Gómez Esteban<br />
Los impulsos corticales llegan a neuronas diferentes dentro de estos núcleos.<br />
Estas neuronas participan en vías con un doble papel:<br />
Vía directa. Refuerza el movimiento consciente elegido<br />
Vía indirecta. Suprime los movimientos indeseados.<br />
La vía dopaminérgica <strong>com</strong>o ya hemos explicado tiene dos efectos:<br />
‣ Neuronas D 1 . Amplifica el efecto de la corteza sobre el estriado (corticoestriatal)<br />
‣ Neuronas D 2 . Amortigua el efecto de la corteza sobre el estriado<br />
(corticoestriatal)<br />
Condiciones patológicas<br />
En las patologías de los ganglios basales una de las vías predomina sobre la otra, y por<br />
lo tanto tenemos dos tipos de trastornos:<br />
• TRASTORNOS HIPOKINÉTICOS. Tenemos akiesia (ausencia de movimiento) y<br />
bradikinesia (movimientos lentos).<br />
Existe rigidez muscular y temblor de reposo.<br />
En estas patologías predomina la VÍA INDIRECTA que suprime el movimiento.<br />
La patología más representativa de este grupo es la ENFERMEDAD DE<br />
PARKINSON<br />
• TRASTORNOS HIPERKINÉTICOS. Observamos diskinesias (aterosis, corea,<br />
balismo y distonía), e hipotonía muscular.<br />
En estas patologías predomina la VÍA DIRECTA que promueve el movimiento.<br />
La patología más representativa de este grupo es la ENFERMEDAD DE<br />
HUNTINGTON.<br />
318
Alberto Gómez Esteban<br />
Enfermedad de Parkinson<br />
La enfermedad de Parkinson sucede por destrucción de las neuronas dopaminérgicas<br />
de la SUSTANCIA NEGRA COMPACTA.<br />
Esta enfermedad se desencadena por varios motivos:<br />
Forma esporádica. Es la más frecuente y su causa es desconocida<br />
Forma familiar (hereditaria). Es relativamente rara.<br />
Forma causada por fármacos. Bloqueantes de neuronas D 2 que al no recibir el<br />
influjo inhibitorio de la dopamina, están más excitadas.<br />
Forma causada por drogas<br />
Forma infecciosa<br />
En este tema nos centraremos en la esporádica.<br />
La forma esporádica de Parkinson es la enfermedad neurodegenerativa más frecuente.<br />
Normalmente aparece tras los 55 años con los síntomas que ya hemos observado.<br />
• Akinesia<br />
• Bradikinesia<br />
• Rigidez<br />
• Temblor de reposo<br />
• Alteraciones emocionales y motivacionales<br />
Aparece cuando se han perdido entre el 60-80% de neuronas dopaminérgicas de la<br />
sustancia negra <strong>com</strong>pacta, así <strong>com</strong>o receptores para la dopamina.<br />
Estos motivos causan que predomine la VÍA INDIRECTA que se encarga de frenar el<br />
movimiento, y es inhibida normalmente por la dopamina.<br />
319
Alberto Gómez Esteban<br />
El tratamiento se basa en varios procedimientos:<br />
ANTICOLINÉRGICOS. Se encargan de bloquear la vía colinérgica nigroestriatal.<br />
L-DOPA. Es precursora de la dopamina y repone la dopamina perdida en el<br />
proceso neurodegenerativo.<br />
No se puede administrar directamente dopamina debido a que es incapaz de<br />
atravesar la barrera hematoencefálica.<br />
PROCESOS QUIRÚRGICOS. Se lesiona el globo pálido interno, o el núcleo<br />
subtalámico.<br />
CÉLULAS MADRE. Poco avanzado por el momento.<br />
Los procesos más utilizados son los farmacológicos (anticolinérgicos y L-DOPA).<br />
Enfermedad de Huntington<br />
Es una enfermedad hiperkinésica que se desarrolla entre los 30-50 años de edad, y es<br />
una enfermedad genética autosómica dominante.<br />
Es una enfermedad que causa pérdida generalizada de neuronas pero especialmente en<br />
el estriado, en las neuronas medianas con espinas e interneuronas colinérgicas, quedando<br />
destruida la vía indirecta.<br />
La causa es la amplificación de un triplete CAG en el gen de la huntingtina, lo que da lugar<br />
a una proteína defectuosa que no se puede eliminar adecuadamente y causa<br />
degeneración neuronal.<br />
La degeneración la observamos sobre todo sobre neuronas del NÚCLEO CAUDADO.<br />
Existe predominio de la VÍA DIRECTA que se encarga de iniciar el movimiento, y por ello<br />
vemos los siguientes síntomas:<br />
• Corea (movimiento descontrolado) sobre todo en la extremidad superior<br />
En fases más avanzadas se destruyen también neuronas de la vía directa apareciendo<br />
dos síntomas hipokinéticos:<br />
Akinesia<br />
Rigidez<br />
Esta enfermedad dura de 10-20 años desde que se inician los síntomas hasta la muerte.<br />
También observamos marcado deterioro mental en las fases tardías de la enfermedad.<br />
Actualmente es una enfermedad letal sin tratamiento eficaz.<br />
320
Alberto Gómez Esteban<br />
321
Alberto Gómez Esteban<br />
Tema 19. Control motor cortical<br />
Introducción<br />
Como ya sabemos por unidades anteriores, existen tres tipos de movimientos:<br />
• MOVIMIENTOS REFLEJOS. Son automáticos e involuntarios.<br />
• MOVIMIENTOS SEMIAUTOMÁTICOS. Se inician de forma voluntaria, pero<br />
prosiguen de forma involuntaria, por lo que podríamos decir que son el paso de<br />
los movimientos reflejos a los conscientes.<br />
• MOVIMIENTOS VOLUNTARIOS. Son conscientes, deseados, y tienen un<br />
objetivo determinado.<br />
En este tema nos vamos a centrar en los MOVIMIENTOS VOLUNTARIOS.<br />
Son los que se controlan con nuestra voluntad, y su repertorio es muy variado, desde<br />
variar la postura, a articular un lenguaje.<br />
Son movimientos muy plásticos que se aprenden, mejoran y perfeccionan en sus<br />
detalles hasta conseguir movimientos de una <strong>com</strong>plejidad muy elevada.<br />
Surgen <strong>com</strong>o respuesta a un estímulo externo, o bien por una idea interna que no surge<br />
de un estímulo aparente.<br />
Suelen implicar tres pasos:<br />
1. Planificación (esquema)<br />
2. Identificación del objetivo<br />
3. Ejecución del movimiento<br />
Llevan asociados una postura previa de partida que posibilita el movimiento.<br />
El control motor tiene una organización jerárquica que modula la autonomía de los<br />
niveles inferiores. Esta jerarquía es la siguiente:<br />
‣ CORTEZA CEREBRAL<br />
‣ TRONCO DEL ENCÉFALO<br />
‣ MÉDULA ESPINAL<br />
A medida que vamos ascendiendo el control es más <strong>com</strong>plejo y controla a los niveles<br />
inferiores.<br />
322
Alberto Gómez Esteban<br />
La corteza motora dicta órdenes al tronco del encéfalo y a la médula espinal con ayuda de<br />
las estructuras subcorticales:<br />
Cerebelo<br />
Ganglios basales<br />
Corteza motora<br />
Tenemos varias cortezas que controlan los movimientos conscientes:<br />
• CORTEZA MOTORA PRIMARIA (MI) → Área 4 de Brodmann<br />
• CORTEZA PREMOTORA Y MOTORA SUPLEMENTARIA → Área 6 de Brodmann<br />
• CORTEZA PARIETAL POSTERIOR → Áreas 5 y 7 de Brodmann<br />
• CORTEZA CINGULAR<br />
Estas áreas son el origen de dos vías que influyen sobre el movimiento:<br />
Vía piramidal. Se divide en dos:<br />
Vía corticoespinal. Inervación directa (minoritaria) y cruzada (mayoritaria).<br />
Inerva musculatura somítica del tronco y las extremidades.<br />
Vía corticobulbar. Proporciona fibras motoras a núcleos voluntarios del<br />
tronco del encéfalo.<br />
Ambas vías producen co-activación α-γ<br />
La inervación de la musculatura somítica sigue un patrón somatotópico:<br />
323
Alberto Gómez Esteban<br />
Anterior → Músculos extensores<br />
Posterior → Músculos flexores<br />
Medial → Musculatura axial (del tronco) relacionada con la postura<br />
Lateral → Musculatura distal (manos y dedos) relacionada con movimientos<br />
finos.<br />
Los movimientos, desde que surgen <strong>com</strong>o intención, hasta que se ejecutan, siguen los<br />
siguientes pasos:<br />
324
Alberto Gómez Esteban<br />
Cortezas motoras<br />
Corteza motora primaria<br />
La CORTEZA MOTORA PRIMARIA (MI) o área 4 de Brodmann contiene una detallada<br />
somatotopía de la musculatura humana:<br />
La CORTEZA MOTORA PRIMARIA se organiza en columnas, cada una de las cuales<br />
controla movimientos pequeños.<br />
Se encarga de dar la orden de salida del movimiento deseado gracias a sus pirámides<br />
gigantocelulares (CAPA PIRAMIDAL INTERNA, V).<br />
Controla varios parámetros del movimiento:<br />
Fuerza<br />
Cambios de fuerza<br />
Velocidad del movimiento<br />
Dirección del movimiento<br />
La somatotopía de la corteza motora primaria está organizada en mosaicos, que están<br />
formados por columnas.<br />
Cuanto más grande sea el mosaico que represente a un determinado grupo muscular,<br />
más precisos serán los movimientos de dicho grupo muscular debido a que sus<br />
unidades motoras serán más pequeñas (unidad 1 de neuroanatomía).<br />
325
Alberto Gómez Esteban<br />
Las regiones de la mímica y los dedos tienen una representación cortical muy<br />
elevada debido a que sus movimientos son muy finos y precisos.<br />
La lesión de la corteza motora da lugar a dos síntomas:<br />
Paresia (ausencia de movimiento consciente)<br />
Disminución de la habilidad motora<br />
Ambos síntomas son contralaterales.<br />
Corteza motora suplementaria<br />
La CORTEZA MOTORA SUPLEMENTARIA (área 6) se ubica anterior a la parte<br />
anteromedial de la circunvolución precentral.<br />
Se encarga de organizar la secuencia de movimientos coordinados (planificados)<br />
bilaterales, sobre todo los finos de las manos.<br />
Actúa a través de la CORTEZA MOTORA PRIMARIA.<br />
Contiene un mapa somatotópico, aunque menos detallado que el de la corteza motora<br />
primaria.<br />
Su estimulación produce movimientos coordinados de grupos musculares que orientan<br />
el cuerpo y las extremidades en el espacio.<br />
Se encarga de programar movimientos <strong>com</strong>plejos y secuenciados de forma bilateral.<br />
*Concepto*<br />
Los movimientos voluntarios según su naturaleza requieren la intervención de distintos<br />
tipos de corteza motora:<br />
Los movimientos aleatorios, sin planificación ni orden solo involucran a la CORTEZA<br />
MOTORA PRIMARIA (MI)<br />
Los movimientos secuenciales y planificados requieren tanto a la corteza motora<br />
primaria (MI) <strong>com</strong>o a la corteza suplementaria.<br />
Si el movimiento se planifica y ejecuta mentalmente sin llegar a ejecutarse físicamente<br />
únicamente se estimula la CORTEZA MOTORA SUPLEMENTARIA.<br />
326
Alberto Gómez Esteban<br />
Corteza premotora<br />
La CORTEZA PREMOTORA (área 6) se localiza lateral a la corteza motora suplementaria,<br />
y anterior a la parte lateral de la circunvolución precentral.<br />
Contiene un mapa somatotópico, aunque menos detallado que el de la corteza motora<br />
primaria.<br />
Controla grupos musculares amplios y varias articulaciones.<br />
Controla sobre todo la postura anticipatoria, que se trata de la postura que es necesario<br />
adquirir para que el movimiento que deseamos realizar se ejecute satisfactoriamente.<br />
Este control postural lo realiza mediante el control de la musculatura proximal de las<br />
extremidades.<br />
La ejecución de los movimientos por parte de éste área se lleva a cabo mediante la<br />
CORTEZA MOTORA PRIMARIA.<br />
Entre la activación de la corteza premotora y la corteza motora primaria existe un<br />
retraso, que depende de dos factores:<br />
Atención que se preste<br />
Memoria del movimiento a realizar<br />
Cuando el movimiento que deseamos realizar es conocido, se lleva a cabo casi de forma<br />
automática.<br />
Corteza parietal posterior<br />
La CORTEZA PARIETAL POSTERIOR (áreas 5 y 7) se encuentra en el lobulillo parietal<br />
superior.<br />
Estas áreas son cortezas asociativas que recogen información de varios sistemas para<br />
crear un MAPA DEL ESPACIO.<br />
Este mapa del espacio se utiliza para llevar a cabo movimientos con un objetivo<br />
concreto, guiados por la información visual de nuestro medio.<br />
Para llevar a cabo estos movimientos es muy importante prestar atención.<br />
El lado derecho de estos hemisferios es más importante debido a que se encarga<br />
eminentemente del reconocimiento espacial.<br />
327
Alberto Gómez Esteban<br />
Cada una de estas dos áreas tiene una función concreta:<br />
• ÁREA 5. Nos permite alcanzar un objeto de interés.<br />
Se activa especialmente cuando manipulamos y exploramos el objeto.<br />
• ÁREA 7. Contiene varios grupos de neuronas, que se activan por ejemplo cuando<br />
el ojo se fija en un objeto de interés.<br />
La lesión de estas áreas provoca principalmente estos síntomas:<br />
Agnosia corporal y espacial<br />
Apraxia de movimientos conocidos<br />
*Integración*<br />
Antes se pensaba que el control del movimiento seguía una jerarquía en la cual la<br />
CORTEZA MOTORA PRIMARIA era el nivel más superior.<br />
Hoy se cree que dentro de las vías motoras, hay varios sistemas en paralelo y cada uno<br />
de los cuales controla un aspecto del movimiento dentro del mismo grupo muscular.<br />
Por ejemplo para una contracción del bíceps unas vías controlarían la fuerza, otras la<br />
dirección, otras hacia donde debería llegar el brazo para alcanzar un objeto de interés,<br />
etc…<br />
328
Alberto Gómez Esteban<br />
Clínica del control cortical<br />
Las lesiones de la corteza y del haz corticoespinal tienen consecuencias parecidas,<br />
que a su vez son muy diferentes a las que ocurren por ejemplo con la lesión de la<br />
motoneurona α.<br />
La lesión de las vías motoras superiores tiene una serie de signos:<br />
• Signos negativos. Conllevan una pérdida de función normal:<br />
Disminución de la fuerza<br />
Disminución de la habilidad motora<br />
• Signos positivos. Conllevan la aparición de elementos que antes no existían:<br />
Aumento de los reflejos<br />
Alteración de la postura<br />
Aumento del tono muscular<br />
Movimientos involuntarios<br />
Las funciones motoras se pueden recuperar hasta cierto punto y en determinadas<br />
lesiones gracias a dos características del sistema nervioso central:<br />
‣ Presencia de vías motoras alternativas<br />
‣ Plasticidad de las cortezas motoras<br />
329
Alberto Gómez Esteban<br />
330
Alberto Gómez Esteban<br />
Tema 20. Comportamiento y emociones<br />
Introducción<br />
El tema de los aspectos conductuales y las emociones es muy poco conocido, así que<br />
la información que se proporcione en este tema es necesariamente imprecisa y<br />
fragmentada.<br />
Se sabe que las emociones se asocian a las partes evolutivamente más antiguas de la<br />
corteza cerebral, que en conjunto se denominan SISTEMA LÍMBICO.<br />
Las emociones <strong>com</strong>plementan las manifestaciones de nuestros actos.<br />
Las reacciones emocionales no pueden ser activadas o suprimidas de manera<br />
voluntaria, pero sí pueden ser más o menos amortiguadas de forma consciente.<br />
Sistema límbico<br />
Se trata del límite que hay entre las zonas corticales más antiguas, y las más nuevas<br />
evolutivamente hablando.<br />
Desempeña un papel clave en funciones emocionales y conductuales, así <strong>com</strong>o en<br />
procesos cognitivos superiores <strong>com</strong>o la memoria.<br />
Durante la década de 1930, el doctor James Papez introdujo la idea de un circuito que<br />
explicaba las emociones.<br />
El circuito de Papez es el siguiente:<br />
HIPOCAMPO Cuerpo mamilar medial Núcleo anterior del<br />
tálamo<br />
CORTEZA CINGULAR<br />
331
Alberto Gómez Esteban<br />
El circuito de Papez se observó que era un modelo imperfecto, así que fue ampliado por<br />
Mc Lean.<br />
La idea del sistema límbico también surgió al observar a los afectados de SÍNDROME DE<br />
KLÜVER-BUCY.<br />
Los individuos aquejados de este trastorno presentaban una serie de disfunciones<br />
emocionales y conductuales a raíz de lesiones en el lóbulo temporal, de modo que se<br />
propuso que estas zonas se encargaban de regular las características que aparecían en<br />
los afectados de Klüver-Bucy.<br />
332
Alberto Gómez Esteban<br />
En definitiva el SISTEMA LÍMBICO está formado por las siguientes estructuras:<br />
• CORTICALES:<br />
Circunvolución del cíngulo<br />
Circunvolución parahipocámpica<br />
Formación hipocámpico<br />
Lóbulo de la ínsula<br />
Núcleos septales<br />
• SUBCORTICALES<br />
Fórnix<br />
Cuerpos mamilares (hipotálamo)<br />
Núcleo talámico anterior<br />
Amígdala cerebral<br />
Hipotálamo<br />
Núcleo accumbens<br />
333
Alberto Gómez Esteban<br />
Las funciones del SISTEMA LÍMBICO se conocen solo de forma parcial.<br />
Parece que está implicado en funciones emocionales y conductuales, sobre todo aquellas<br />
más primarias y relacionadas con la supervivencia:<br />
Placer<br />
Miedo<br />
Alimentación<br />
Reproducción<br />
Rabia<br />
Este sistema organiza la respuesta en tres ejes:<br />
• Reacciones emocionales. Como tranquilidad, inquietud, miedo, rabia…<br />
• Reacciones vegetativas. Como taquicardia, sudoración, etc…<br />
• Reacciones motoras. Como la defensa, lucha o la huída.<br />
Emociones<br />
Son estados mentales que <strong>com</strong>plementan las manifestaciones de nuestros actos.<br />
Se conocen las siguientes emociones:<br />
Tranquilidad<br />
Placer<br />
Euforia<br />
Miedo<br />
Tristeza<br />
Ansiedad<br />
Rabia<br />
Agresividad<br />
Hostilidad<br />
Las emociones se desencadenan ante estímulos específicos y están muy relacionadas<br />
al motivo de nuestra conducta, es decir, buscamos las emociones placenteras y<br />
rechazamos las desagradables.<br />
Tienen dos <strong>com</strong>ponentes:<br />
• MANIFESTACIONES FÍSICAS. Son las consecuencias fisiológicas (por ejemplo,<br />
taquicardia ante el nerviosismo)<br />
• MANIFESTACIONES CONSCIENTES. Son lo que percibimos.<br />
Estas dos manifestaciones vienen mediadas por circuitos diferentes en los cuales el<br />
HIPOTÁLAMO y la AMÍGDALA juegan un papel central.<br />
334
Alberto Gómez Esteban<br />
Amígdala cerebral: Miedo<br />
La amígdala está muy implicada en experiencias emocionales, especialmente aquellas<br />
que conllevan MIEDO.<br />
El papel de la amígdala queda explicado por su situación anatómica, ya que se encuentra<br />
en una zona que relaciona la expresión somática (fisiológica) de las emociones con las<br />
emociones conscientes.<br />
Se han realizado estudios que indican que lesiones en la amígdala causan que se pierda<br />
el MIEDO APRENDIDO.<br />
No se sabe si el miedo aprendido se almacena en la propia amígdala o en cortezas<br />
asociadas al sistema límbico:<br />
CIRCUNVOLUCIÓN DEL CÍNGULO<br />
CIRCUNVOLUCIÓN PARAHIPOCAMPAL<br />
En humanos además la lesión de la amígdala atenúa el miedo ante estímulos auditivos y<br />
visuales.<br />
Ver cosas que causen miedo estimula la AMÍGDALA IZQUIERDA; la intensidad de dicho<br />
miedo se relaciona directamente con la expresión facial.<br />
También está relacionada con las expresiones inconscientes y la experiencia de las<br />
emociones (consciente o inconsciente).<br />
La amígdala también se relaciona con el sentimiento de placer, y con las motivaciones<br />
(deseo de buscar lugares placenteros).<br />
Forma parte del SISTEMA DE RECOMPENSA.<br />
335
Alberto Gómez Esteban<br />
Rabia y su opuesto<br />
Normalmente existe equilibrio entre la sensación de RABIA (agresividad) y su<br />
OPUESTO (placidez, tranquilidad…)<br />
Las irritaciones menores de nuestra vida cotidiana suelen ser despreciadas sin alterar<br />
nuestra conducta, pero hay algunas que superan un umbral y desencadenan una<br />
respuesta de ira.<br />
Anatómicamente la sensación de rabia y su opuesto vienen mediadas por los siguientes<br />
elementos:<br />
RABIA:<br />
• AMÍGDALA<br />
Se ha descubierto que la lesión de la amígdala produce en monos placidez<br />
anormal (exagerada) y que estímulos irascibles no provocan reacción.<br />
Esto nos sugiere que la amígdala en condiciones normales provoca rabia.<br />
TRANQUILIDAD<br />
• NÚCLEOS HIPOTALÁMICOS VENTROMEDIALES<br />
• NÚCLEOS SEPTALES<br />
Se ha descubierto que la lesión de estos núcleos causa que estímulos que<br />
normalmente no producen una respuesta de ira, si que la produzcan.<br />
Se podría decir entonces que estos núcleos inhiben la sensación de rabia.<br />
También existen FACTORES HORMONALES que desencadenan una respuesta<br />
agresiva.<br />
Se ha <strong>com</strong>probado que la castración en animales macho (y por tanto la bajada de<br />
niveles de testosterona), disminuye la agresividad.<br />
336
Alberto Gómez Esteban<br />
Asimismo el tratamiento con testosterona y andrógenos aumenta la agresividad.<br />
Se ha <strong>com</strong>probado que hay un importante COMPONENTE SOCIAL de la agresividad, ya<br />
que los animales machos son más agresivos cuando viven con hembras, y la agresividad<br />
se dispara si entra un macho extraño a su territorio.<br />
La rabia puede relacionarse con la violencia, pero estudios realizados para detectar<br />
anomalías en los cerebros de personas violentas y asesinos no han arrojado resultados<br />
concluyentes.<br />
Parece que la falta de resultados viene dada por que no es posible <strong>com</strong>parar el cerebro de<br />
una persona violenta al cerebro que tenía esa misma persona antes de ser violenta.<br />
En cualquier caso, la <strong>com</strong>paración del cerebro de personas normales con el cerebro de<br />
criminales violentos parece revelar que estos últimos tienen menor actividad de la<br />
CORTEZA PREFRONTAL.<br />
Esto tiene bastante sentido si tenemos en cuenta que la CORTEZA PREFRONTAL se<br />
encarga entre otras cosas de inhibir <strong>com</strong>portamientos inadecuados, y en este caso<br />
ayudaría al control de la ira y a reprimir los sentimientos agresivos hacia otra persona.<br />
Hipocampo y amígdala<br />
El HIPOCAMPO es una estructura que está muy implicada en la memoria, mientras que<br />
en las emociones tiene un papel más indirecto.<br />
La AMÍGDALA en cambio sí que está tremendamente implicada en las emociones.<br />
Se realizó un estudio en el que a 2 tipos de pacientes se les pidió que relacionaran colores<br />
simples (azul, rojo y verde) con un sonido determinado.<br />
Aquellos que tenían lesionado el HIPOCAMPO eran incapaces de recordar la<br />
asociación posteriormente, pero cuando se les mostraba el color que habían elegido<br />
asociado al sonido, mostraban respuestas emocionales vegetativas.<br />
Aquellos que tenían lesionado el HIPOCAMPO y además la AMÍGDALA no<br />
recordaban la relación, ni tampoco mostraban emoción cuando se les mostraba el<br />
color elegido.<br />
Aquí deducimos que:<br />
‣ HIPOCAMPO. Se relaciona con la memoria<br />
‣ AMÍGDALA. Se relaciona con las emociones<br />
337
Alberto Gómez Esteban<br />
Motivaciones<br />
El cerebro interviene en la mente consciente y nos permite conocer y aprender (función<br />
cognitiva). Esto nos permite saber lo que deseamos, aunque en esto interviene<br />
fuertemente el hipotálamo con el fin de regular el medio interno.<br />
La MOTIVACIÓN se refiere a los factores fisiológicos que nos animan a aceptar o a<br />
rechazar algo, dirigiendo nuestro <strong>com</strong>portamiento (son el motivo de nuestra conducta).<br />
Muchas motivaciones realmente son muy básicas:<br />
Esquema: Factor fisiológico → Sensación consciente → Motivación<br />
Falta de nutrientes → Hambre → Deseo de <strong>com</strong>ida<br />
Aumento de la temperatura → Calor agobiante → Deseo de sombra<br />
Falta de ATP en el músculo → Fatiga → Deseo de descansar<br />
Factores neurológicos desconocidos → Sueño → Deseo de dormir<br />
Estas MOTIVACIONES SENCILLAS vienen dadas por impulsos relacionados con la<br />
supervivencia (detallado en la unidad 8).<br />
Estos estados causan tensión y malestar cuando no se satisfacen las necesidades que<br />
los desencadenan.<br />
Hay otras MOTIVACIONES COMPLEJAS, <strong>com</strong>o por ejemplo las aspiraciones sociales,<br />
que están muy mal conocidas; su estudio neurobiológico está <strong>com</strong>enzando.<br />
Auto-estimulación<br />
Cuando a un animal se le conecta un electrodo a su NÚCLEO ACCUMBENS (sistema de<br />
re<strong>com</strong>pensa cuya estimulación produce placer), y se le pone una palanca al lado, el animal<br />
la aprieta frecuentemente, porque le gusta.<br />
338
Alberto Gómez Esteban<br />
Si por el contrario al apretar la palanca el animal siente una sensación desagradable,<br />
aprende a no apretarla, porque no le gusta.<br />
Estos estudios realizados en pacientes con electrodos “placenteros” implantados por<br />
razones médicas (dolores intratables, epilepsia, cáncer…) cuando se autoestimulan dicen<br />
sentir placer, relajación...<br />
Sin embargo estos pacientes afirman que no siempre tienen estas sensaciones, sino que<br />
algunos afirman sentir miedo a autoestimularse.<br />
Las drogas que bloquean los receptores de dopamina D 3 disminuyen el placer; el<br />
principal lugar donde encontramos estos receptores es el NÚCLEO ACCUMBENS.<br />
El NÚCLEO ACCUMBENS tiene además de este, numerosos receptores, <strong>com</strong>o los<br />
opioides, etc…<br />
Parece que esta estructura está muy relacionada con las adicciones.<br />
Adicción<br />
La adicción es el uso <strong>com</strong>pulsivo y repetido de una sustancia nociva, a pesar de saber<br />
que dicho uso trae consecuencias negativas.<br />
Las adicciones se asocian a estímulos sobre centros de re<strong>com</strong>pensa, especialmente el<br />
NÚCLEO ACCUMBENS, que es el lugar de acción de las drogas adictivas.<br />
Las sustancias adictivas aumentan la disponibilidad de dopamina en el ÁREA<br />
TEGMENTAL VENTRAL, que proyecta dicha dopamina al NÚCLEO ACCUMBENS.<br />
Otras drogas en cambio bloquean el recaptador de dopamina, y por ello los niveles de<br />
dopamina en la sinapsis disminuyen mucho más lentamente.<br />
Parece que si se modificara este transportador clínicamente podríamos revertir el efecto de<br />
algunas adicciones.<br />
El hecho de recibir un “refuerzo positivo” artificial cada vez que se consume una<br />
sustancia es el que desencadena que acabe existiendo una adicción a dicha sustancia.<br />
339
Alberto Gómez Esteban<br />
La NICOTINA es una de las sustancias más adictiva que se conoce, y actúa sobre los<br />
receptores nicotínicos (colinérgicos) del terminal presináptico, estimulando la descarga<br />
de neurotransmisor.<br />
Esta estimulación aumenta la liberación de dopamina y por lo tanto genera adicción.<br />
Los AGONISTAS OPIOIDES en cambio realizan una inhibición de neuronas<br />
GABAérgicas.<br />
Estas neuronas GABAérgicas normalmente se encargan de inhibir las neuronas del<br />
área tegmental ventral, por lo que si están inhibidas, el área tegmental ventral se<br />
desinhibe y descarga dopamina sobre el núcleo accumbens.<br />
Además del REFUERZO POSITIVO en las adicciones intervienen otros dos fenómenos<br />
adicionales:<br />
• TOLERANCIA. Se refiere al hecho de que cuanta más sustancia se consuma,<br />
más cantidad de sustancia se necesita para causar el mismo efecto.<br />
Esto se debe a que los receptores se hacen progresivamente menos sensibles,<br />
lo que aumenta la cantidad de sustancia necesaria a consumir.<br />
Se postula que podría deberse a la progresiva desensibilización de los sistemas<br />
de REFUERZO POSITIVO.<br />
• DEPENDENCIA. Los drogadictos no solo consumen droga por el placer que les<br />
produce; saben que si no tomaran esa droga se sentirían muy mal debido a que<br />
retirar la droga de golpe tiene consecuencias viscerales negativas (nauseas,<br />
etc…).<br />
Esto podría deberse a un efecto rebote del sistema de REFUERZO POSITIVO, es<br />
decir, pasa de estar activado a inhibirse de golpe.<br />
Parece ser por tanto que el deseo de drogarse no solo está motivado por el placer que<br />
produce, sino también por miedo a los efectos del llamado SÍNDROME DE ABSTINENCIA.<br />
Una característica de la adicción es que es muy fácil recaer tras el tratamiento para<br />
dejarla; por ello se re<strong>com</strong>ienda a todos los ex-adictos que pierdan el contacto con el<br />
ambiente que les hizo consumir.<br />
340
Alberto Gómez Esteban<br />
Sistemas monoaminérgicos y colinérgicos de proyección<br />
Son mecanismos ascendentes inespecíficos (no se dirigen a un solo lugar concreto,<br />
sino que sus proyecciones son muy amplias).<br />
Se encargan de modificar el nivel de actividad del sistema límbico y de la corteza.<br />
Proceden principalmente de dos destinos, y son 4 sistemas:<br />
TRONCO DEL ENCÉFALO<br />
• SISTEMA SEROTONINÉRGICO. Procede de los NÚCLEOS DEL RAFE, sobre todo<br />
los dos más altos:<br />
Núcleo central superior del rafe<br />
Núcleo dorsal del rafe<br />
Este sistema proyecta a los siguientes lugares:<br />
CORTEZA CEREBRAL (toda ella)<br />
GANGLIOS BASALES<br />
DIENCÉFALO<br />
CEREBELO<br />
• SISTEMA DOPAMINÉRGICO. Procede de la SUSTANCIA NEGRA y además del<br />
ÁREA TEGMENTAL VENTRAL de la que ya hemos hablado acerca de las<br />
adicciones.<br />
Proyecta a los siguientes destinos:<br />
LÓBULO FRONTAL<br />
SISTEMA LÍMBICO<br />
GANGLIOS BASALES<br />
Las conexiones dopaminérgicas inespecíficas son esenciales para regular la<br />
atención y el humor.<br />
341
Alberto Gómez Esteban<br />
• SISTEMA NORADRENÉRGICO. Procede del LOCUS COERULEUS, que tiene muy<br />
pocas neuronas.<br />
Proyecta a los mismos lugares que el sistema serotoninérgico:<br />
CORTEZA CEREBRAL (toda ella)<br />
GANGLIOS BASALES<br />
DIENCÉFALO<br />
CEREBELO<br />
• PROSENCÉFALO BASAL<br />
• SISTEMA COLINÉRGICO. La parte que proyecta a la corteza procede del NÚCLEO<br />
BASAL DE MEYNERT en gran parte, aunque recibe conexiones previas de núcleos<br />
del puente.<br />
Proyecta a las siguientes localizaciones:<br />
CORTEZA CEREBRAL (toda ella)<br />
HIPOCAMPO<br />
AMÍGDALA<br />
Es un circuito que interviene en la fijación de la memoria a largo plazo.<br />
Es un hecho que se producen picos de descarga de este sistema durante el sueño<br />
REM, por ello se dice que el sueño ayuda a fijar conceptos.<br />
Los efectos de estos sistemas son relativamente lentos en manifestar efectos notorios,<br />
pero los efectos manifestados son duraderos (NEUROMODULACIÓN).<br />
342
Alberto Gómez Esteban<br />
Vía dopaminérgica (naranja); Vía serotoninérgica (rosa)<br />
Vía noradrenérgica (azul); Vía colinérgica (negro)<br />
343
Alberto Gómez Esteban<br />
344
Alberto Gómez Esteban<br />
Tema 21. Funciones cerebrales superiores I.<br />
Aprendizaje y memoria<br />
Introducción<br />
La función cognitiva humana corresponde a la función más elevada que puede<br />
alcanzar un ser vivo, y dichas funciones son posibles gracias a los circuitos neuronales<br />
del cerebro.<br />
Las funciones cognitivas son posibles únicamente gracias a que es posible retener<br />
mentalmente, y recuperar de forma posterior los fenómenos que nos rodean, es<br />
decir, son posibles gracias al APRENDIZAJE y la MEMORIA.<br />
Ninguna parte del cerebro puede funcionar de forma aislada, debido a que todas ellas<br />
contribuyen en mayor o menor medida a que el conjunto funcione de forma adecuada.<br />
Aprendizaje y memoria<br />
La MEMORIA es el proceso por el cual la información y el conocimiento sufren una serie<br />
de pasos para almacenarse en el cerebro:<br />
Codificación<br />
Almacenamiento<br />
Recuperación<br />
Este proceso puede tener fallos, lo que causa que la recuperación pueda no ser<br />
enteramente fiel con respecto al fenómeno original.<br />
El APRENDIZAJE es el proceso por el cual se adquiere información y conocimiento del<br />
medio, lo que permite cambiar nuestra conducta.<br />
Ambos procesos están relacionados, de modo que:<br />
‣ El APRENDIZAJE depende de la memoria<br />
‣ La MEMORIA se relaciona con el aprendizaje<br />
345
Alberto Gómez Esteban<br />
Tipos de memoria<br />
La clasificación de la memoria se lleva a cabo según la duración de la misma:<br />
• MEMORIA INMEDIATA (sensorial). Se trata de la percepción automática que<br />
obtenemos mediante los sentidos.<br />
Antecede a la memoria a corto plazo, y dura muy pocos segundos.<br />
• MEMORIA A CORTO PLAZO. Se trata de la retención que hacemos de los<br />
sucesos que ocurren en nuestra vida.<br />
Dura pocos minutos y es un paso esencial para la memoria a largo plazo.<br />
• MEMORIA A LARGO PLAZO. Incluye tanto la memoria de hechos recientes<br />
<strong>com</strong>o la de hechos pasados.<br />
Es la que nos permite almacenar acontecimientos pasados, significado de palabras,<br />
etc…<br />
La recuperación tiene más o menos fidelidad y es menos fiable a medida que<br />
pasa el tiempo. Esta memoria es muy frágil.<br />
Para retener hechos en la memoria influyen una serie de factores.<br />
La recuperación de la información memorística depende de lo organizada que haya sido<br />
la consolidación, lo que a su vez depende de:<br />
Grado de atención prestado<br />
Grado de interés hacia lo que deseamos retener<br />
Componente afectivo del suceso, debido a que los sucesos con carga afectiva se<br />
recuerdan mejor.<br />
Contexto en el que ocurre el fenómeno<br />
Anatomía de la memoria<br />
Las estructuras que intervienen en el estudio de la memoria son las siguientes:<br />
• CORTEZA CEREBRAL<br />
• LÓBULOS TEMPORALES MEDIALES, que codifican información procedente de<br />
dominios sensoriales.<br />
346
Alberto Gómez Esteban<br />
Memoria a largo plazo<br />
Para que se consolide de forma adecuada, necesita la siguiente sucesión de pasos:<br />
1. CODIFICACIÓN (registro). Implica memorizar <strong>com</strong>o tal la información, es decir,<br />
grabar la información dándole un significado.<br />
2. ALMACENAMIENTO. Se trata del proceso de consolidación, haciéndolo menos<br />
vulnerable al olvido.<br />
La fase REM del sueño juega un papel destacado en este proceso, se cree que<br />
debido a la descarga de sistemas colinérgicos (de los que forma parte el<br />
NÚCLEO BASAL DE MEYNERT).<br />
3. RECUPERACIÓN. Se trata del proceso activo de recuperar la información<br />
almacenada.<br />
Su eficacia depende directamente de las dos fases anteriores, cuanto más<br />
organizadas hayan sido, más fiel es la recuperación.<br />
El olvido (AMNESIA) se debe al fracaso de uno de estos tres pasos.<br />
347
Alberto Gómez Esteban<br />
Tipos de memoria a largo plazo<br />
Dentro de la memoria a largo plazo podemos encontrar dos subtipos:<br />
• MEMORIA EXPLÍCITA (declarativa). Se refiere a recordar hechos, lugares,<br />
personas… Asignando un significado a los recuerdos.<br />
Es una memoria consciente en la cual el HIPOCAMPO es crucial.<br />
Dentro de esta memoria existen a su vez dos tipos:<br />
EPISÓDICA. Consiste en recordar acontecimientos que suceden a nuestro<br />
alrededor.<br />
SEMÁNTICA. Consiste en recordar personas, normas, significados de<br />
palabras…<br />
• MEMORIA IMPLÍCITA (no declarativa). Se trata de realizar algo que se aprendió<br />
a hacer con anterioridad.<br />
Es inconsciente y también requiere al HIPOCAMPO para formarse.<br />
Se utiliza para habilidades aprendidas, entrenadas y semiautomáticas.<br />
La hay de dos tipos:<br />
ASOCIATIVA. Existen hechos cercanos que ayudan a recordar.<br />
NO-ASOCIATIVA<br />
Existen formas de memoria que en el <strong>com</strong>ienzo son EXPLÍCITAS, pero conforme se van<br />
internalizando pasan a ser IMPLÍCITAS.<br />
348
Alberto Gómez Esteban<br />
Desde el punto de vista práctico, existe una clasificación de memorias, que es la que se<br />
utiliza en clínica:<br />
• MEMORIA DE TRABAJO. Se trata de la memoria que nos permite<br />
desenvolvernos durante el día.<br />
Sirve para realizar una tarea eficazmente y de forma continua, <strong>com</strong>o por ejemplo,<br />
apuntar un número de teléfono, ir al teléfono y marcarlo.<br />
Requiere grabación y consolidación a corto plazo, la cual se almacena sobre<br />
todo en los LÓBULOS FRONTALES.<br />
La retención y uso de nombres, lugares y acontecimientos se lleva a cabo en<br />
amplias zonas de la corteza, y se altera fácilmente con traumatismos, o algunas<br />
drogas.<br />
• MEMORIA DE PROCEDIMIENTO. Es similar a la memoria implícita, y se utiliza<br />
para actos motores memorizados durante repeticiones a lo largo de toda la vida.<br />
Influirán principalmente dos zonas:<br />
CORTEZA CEREBRAL<br />
GANGLIOS BASALES<br />
Estas habilidades motoras se almacenan y quedan utilizables para toda la vida; no<br />
se suelen alterar en las demencias.<br />
349
Alberto Gómez Esteban<br />
Mecanismos de la memoria<br />
1. Memoria explícita<br />
La memoria explícita o declarativa se almacena gracias a la participación fundamental<br />
del HIPOCAMPO.<br />
El almacenamiento <strong>com</strong>o tal se da en CORTEZAS ASOCIATIVAS.<br />
Utiliza el mecanismo de POTENCIACIÓN A LARGO PLAZO que conlleva cambios<br />
estructurales y/o metabólicos en los circuitos de la sinapsis, lo cual detallaremos más<br />
adelante.<br />
Secuencialmente se da en tres pasos, que ya conocemos:<br />
• CODIFICACIÓN Y CONSOLIDACIÓN. La información se reúne desde diferentes<br />
sistemas sensoriales (somestesia, sistema visual…).<br />
El hipocampo y las zonas vecinas a éste juegan un papel destacado.<br />
• ALMACENAMIENTO. Se trata del depósito de los hechos codificados en un<br />
lugar determinado.<br />
Probablemente las cortezas asociativas del CÓRTEX PREFRONTAL sean el<br />
lugar donde se almacena la memoria.<br />
• RECUPERACIÓN. Se trata del hecho de evocar sucesos pasados, y es un<br />
proceso activo.<br />
350
Alberto Gómez Esteban<br />
Existen varias zonas de especial interés para el almacenamiento y grabación de la<br />
memoria:<br />
• VÍA PERFORANTE<br />
• FIBRAS MUSGUSAS<br />
• FIBRAS DE SCHAFFER<br />
• ÁREA CA1<br />
2. Memoria implícita<br />
En el almacenamiento de esta memoria están implicadas varias áreas, y se almacena<br />
en sitios diferentes dependiendo del modo de adquisición de esta memoria:<br />
‣ Cuando se aprende a través del miedo con fuerte <strong>com</strong>ponente emocional,<br />
interviene mucho la AMÍGDALA.<br />
‣ Cuando se aprende por interés (condicionante operante) están implicadas dos<br />
estructuras:<br />
ESTRIADO (ganglios basales)<br />
CEREBELO<br />
‣ Cuando es obtenida por sensibilización y habituación (condicionante clásico),<br />
están implicados sistemas sensoriales y motores relacionados con la respuesta<br />
motora que está siendo memorizada.<br />
351
Alberto Gómez Esteban<br />
Aprendizaje y memoria<br />
Procesos de aprendizaje y memoria<br />
Se basa en la NORMA DE HEBB<br />
La norma de Hebb afirma que cuando el axón de una neurona (A) activa repetidamente a<br />
otra neurona (B), puede ocurrir:<br />
Cambio estructural o metabólico en la neurona A<br />
Cambio estructural o metabólico en la neurona B<br />
Cambio estructural o metabólico en ambas neuronas<br />
Cualquiera que sea el cambio que se produzca, la consecuencia funcional es que la<br />
eficacia de A para excitar a B aumenta.<br />
Los RECEPTORES DE GLUTAMATO son esenciales en este proceso, y los hay de dos<br />
grandes géneros:<br />
• RECEPTORES METABOTRÓPICOS. Están acoplados a una proteína G.<br />
• RECEPTORES IONOTRÓPICOS. Están acoplados a canales iónicos, y los hay de<br />
tres subgéneros:<br />
Receptor para kainato<br />
Receptor para AMPA<br />
Receptor para NMDA, que abundan en el hipocampo<br />
Estos mecanismos suelen implicar varios cambios a largo plazo:<br />
Activación de genes<br />
Síntesis proteica<br />
Cambios metabólicos<br />
Cambios en la sinapsis<br />
Estos cambios ocurren por ejemplo cuando pasamos de la memoria a corto plazo, a la<br />
memoria a largo plazo, y son la base fisiológica de este suceso.<br />
352
Alberto Gómez Esteban<br />
Formas de aprendizaje y memoria<br />
Se han realizado estudios de laboratorio acerca de los mecanismos neurales (NO<br />
conductuales) de los procesos de aprendizaje y memoria.<br />
Existen estudios que demuestran la existencia de los siguientes procesos en relación a la<br />
estimulación neuronal repetida:<br />
• HABITUACIÓN<br />
• SENSIBILIZACIÓN<br />
• POTENCIACIÓN A LARGO PLAZO<br />
Estos estudios se realizan en una babosa (Aplisia Marina) que tiene pocas neuronas, pero<br />
eso sí, muy grandes, lo que permite la introducción de electrodos.<br />
Esta babosa tiene tres partes, que son:<br />
Cola<br />
Sifón<br />
Branquias<br />
353
Alberto Gómez Esteban<br />
1. Habituación<br />
Se sabe que si aplicamos un estímulo táctil al sifón, las branquias se retraen.<br />
Si repetimos el estímulo del sifón, disminuye la respuesta de la motoneurona y la<br />
retracción es menor.<br />
Esto parece ser porque disminuye la cantidad de neurotransmisor (dopamina) en el<br />
terminal presináptico.<br />
Si la estimulación es durante un tiempo largo, también existen cambios estructurales<br />
que disminuyen el número de terminales sinápticos.<br />
2. Sensibilización<br />
Se trata del proceso contrario a la habituación.<br />
Parece ser que si estimulamos la cola de la babosa, y luego estimulamos el sifón, la<br />
retirada de las branquias es mucho más pronunciada.<br />
Esto parece deberse a que una interneurona (serotoninérgica) activa el terminal<br />
presináptico y aumenta la liberación de neurotransmisor cuando éste es estimulado<br />
directamente:<br />
354
Alberto Gómez Esteban<br />
3. Potenciación a largo plazo<br />
Consiste en el aumento persistente del potencial postsináptico excitatorio tras una<br />
estimulación presináptica repetida durante un breve periodo de tiempo.<br />
Si aplicamos un estímulo en la neurona presináptica observamos una respuesta<br />
postsináptica que implica el aumento de calcio intracelular en la neurona<br />
postsináptica.<br />
Se ha observado que si aplicamos varios estímulos que causen la descarga de la neurona<br />
presináptica, las sucesivas respuestas postsinápticas son mayores, con mayor<br />
liberación de neurotransmisor, más efectividad…<br />
Este efecto parece deberse al acumulo de calcio en el terminal postsináptico.<br />
Es curioso <strong>com</strong>probar que el principio del experimento (estimulación repetida de la<br />
neurona presináptica) es muy parecido a la habituación, sin embargo los efectos son<br />
los opuestos, más similares a la sensibilización.<br />
Existen diversas causas por las que este efecto podría darse:<br />
Neurotransmisores implicados<br />
Respuesta del terminal postsináptico<br />
Neuronas implicadas<br />
Aunque existan estas hipótesis, realmente no se sabe a qué se debe este cambio de<br />
respuesta.<br />
Estos efectos se han observado sobre todo en el HIPOCAMPO, concretamente en las<br />
neuronas de su parte CA1 con receptores para glutamato.<br />
Los efectos del glutamato sobre CA1 causan la entrada aumentada de calcio<br />
intracelular y la variación cuantitativa de otros mediadores. También podríamos observar<br />
cambios metabólicos o estructurales en las sinapsis implicadas.<br />
Parecen desempeñar un papel destacado las tres vías aferentes principales del<br />
hipocampo:<br />
• VÍA PERFORANTE<br />
• VÍA MUSGOSA<br />
• VÍA COLATERAL DE SCHAFFER<br />
355
Alberto Gómez Esteban<br />
Cambios a largo plazo<br />
Hemos observado una serie de procesos cuya explicación a corto plazo es simple, pero a<br />
largo plazo existen consecuencias sobre las sinapsis de esa vía:<br />
• HABITUACIÓN. Cuando estimulábamos repetidamente el terminal presináptico, la<br />
respuesta postsináptica disminuía, lo que parecía ser debido a que se agotaba el<br />
neurotransmisor del terminal presináptico.<br />
A largo plazo la habituación implica disminución de la sinapsis en esa vía.<br />
• SENSIBILIZACIÓN. Cuando estimulábamos una zona que excitaba el terminal<br />
presináptico, y luego estimulábamos este terminal presináptico, la respuesta<br />
postsináptica era mucho más elevada.<br />
A largo plazo la sensibilización conlleva aumento de sinapsis de la vía.<br />
Ambos procesos conllevan cambios metabólicos y/o estructurales en la sinapsis, lo<br />
que se debe a la activación de genes y síntesis de proteínas.<br />
Estos cambios permitirían almacenar la MEMORIA A LARGO PLAZO.<br />
356
Alberto Gómez Esteban<br />
Aprendizaje y glutamato<br />
Las vías de aprendizaje suelen implicar al glutamato, y cuando el estímulo es repetido,<br />
cambia el neurotransmisor y los receptores para el mismo.<br />
Los potenciales a largo plazo utilizan receptores NMDA y AMPA.<br />
El receptor NMDA está asociado a un canal iónico (receptor ionotrópico) y se encuentra<br />
mucho en el hipocampo.<br />
En la memoria existen dos piezas clave:<br />
• CORTEZAS ASOCIATIVAS<br />
• HIPOCAMPO. Está muy implicado en la memoria.<br />
Se encarga sobre todo de CONSOLIDAR la memoria a largo plazo a partir de las<br />
otras dos memorias (inmediata y a corto plazo).<br />
Las personas con lesión bilateral del hipocampo son incapaces de llevar a cabo este<br />
proceso, lo que causa que si están haciendo una tarea y se distraen sean incapaces de<br />
volver a ella.<br />
Las proyecciones del hipocampo al diencéfalo (particularmente mediante el FÓRNIX a<br />
los cuerpos mamilares) participan en la memoria.<br />
Las proyecciones finalmente llegan al CORTEX PREFRONTAL que proyecta al<br />
prosencéfalo basal, donde encontramos el NÚCLEO BASAL DE MEYNERT.<br />
El NÚCLEO BASAL DE MEYNERT es una importante vía colinérgica que se distribuye<br />
ampliamente por la corteza, amígdala e hipocampo y ayuda a la consolidación de la<br />
memoria.<br />
357
Alberto Gómez Esteban<br />
Resumen<br />
1. La formación hipocámpica está <strong>com</strong>puesta de tres partes:<br />
• SUBÍCULO<br />
• HIPOCAMPO<br />
• CIRCUNVOLUCIÓN DENTADA<br />
Se trata de una pieza clave en el procesamiento de la memoria.<br />
Al menos algunos tipos de memoria se almacenan en las CORTEZAS ASOCIATIVAS.<br />
2. La POTENCIACIÓN A LARGO PLAZO es el mecanismo fisiológico básico que<br />
permite almacenar la memoria duradera.<br />
La primera fase de esta potenciación incluye la repetida transmisión de glutamato.<br />
Las fases siguientes implican síntesis de proteínas y activación de genes, lo que<br />
causa el cambio metabólico/estructural neuronal, y se facilitan las sinapsis<br />
posteriores.<br />
3. Se ha observado que si que se añaden nuevas neuronas al cerebro después de<br />
nacer (NEUROGÉNESIS).<br />
Particularmente observamos neurogénesis en el hipocampo a partir de células<br />
madre.<br />
La neurogénesis hipocampal parece estar implicada en los procesos de aprendizaje y<br />
memoria, ya que si se reduce este proceso, el aprendizaje y memoria disminuyen.<br />
4. Realmente todas las regiones del cerebro están implicadas en el aprendizaje y la<br />
memoria gracias a su PLASTICIDAD.<br />
Esta es una forma que tiene el cerebro para adaptarse a largo plazo.<br />
358
Alberto Gómez Esteban<br />
Amnesia<br />
La amnesia se trata de un trastorno en el funcionamiento de los procesos que nos<br />
permiten almacenar la memoria.<br />
Se debe a un fallo en la codificación, en el almacenaje, o bien en la recuperación.<br />
Existen múltiples tipos de amnesia:<br />
• AMNESIA ANTERÓGRADA (de fijación). Existe un problema para retener<br />
hechos nuevos desde la lesión que originó la amnesia.<br />
Suele deberse a un trastorno orgánico, y el paciente va olvidando los<br />
acontecimientos al mismo ritmo al que estos suceden.<br />
• AMNESIA RETRÓGRADA. Se trata de la dificultad para recordar hechos<br />
sucedidos antes de la lesión.<br />
Sigue la LEY DE RIBOT que enuncia que se olvida desde los hechos más<br />
cercanos en dirección a los más lejanos (el paciente suele recordar hechos de su<br />
juventud casi hasta el final).<br />
En el ALZHEIMER lo último que se olvida son los hechos muy lejanos en el tiempo,<br />
pero se olvidan fácilmente sucesos que ocurrieron hace poco tiempo.<br />
Los trastornos de memoria tienen importancia clínica, ya que a menudo son signos que<br />
indican la existencia de un trastorno cerebral subyacente.<br />
La amnesia puede deberse tras lesionar un sitio específico (caso HM, unidad 22 de<br />
neuroanatomía), o bien en zonas amplias del cerebro.<br />
Imagen del caso HM, remoción de los lóbulos temporales mediales<br />
(hipocampo y amígdala)<br />
359
Alberto Gómez Esteban<br />
360
Alberto Gómez Esteban<br />
Tema 22. Funciones cerebrales superiores II<br />
El lenguaje<br />
Se trata de una función cognitiva del cerebro realmente elevada, la cual es<br />
prácticamente específica de los seres humanos.<br />
El lenguaje es la capacidad de <strong>com</strong>unicarse con otros seres humanos mediante la<br />
expresión de ideas, las cuales están asociadas a un significado.<br />
La visión y la audición están estrechamente ligadas al lenguaje, pero éste es más<br />
elevado que cualquiera de estos sistemas sensoriales debido a que puede ser utilizado de<br />
manera <strong>com</strong>pletamente independiente a ellos.<br />
El lenguaje, eso sí, está estrechamente ligado al pensamiento; puede haber<br />
pensamiento sin lenguaje (pensando significados sin asociarlos a símbolos), pero no es<br />
posible que haya lenguaje sin pensamiento.<br />
Las áreas asociativas de la corteza cerebral son esenciales para el desarrollo del<br />
lenguaje.<br />
Áreas del lenguaje<br />
Para el lenguaje existe un HEMISFERIO DOMINANTE que controla el lenguaje; para la<br />
gran mayoría de la gente, este hemisferio es el izquierdo.<br />
El hemisferio izquierdo es el HEMISFERIO CATEGÓRICO.<br />
El hemisferio derecho, aunque no domine para el lenguaje, si lo hace para otras<br />
funciones; es el HEMISFERIO REPRESENTACIONAL.<br />
Las AFASIAS (dificultad para el uso del lenguaje) <strong>com</strong>o tal son producidas por la lesión<br />
del hemisferio izquierdo, pero sin embargo lesiones del hemisferio derecho pueden<br />
interferir en el correcto desarrollo del lenguaje.<br />
Es posible que el hemisferio derecho domine <strong>com</strong>pletamente el lenguaje, pero esto<br />
suele ser minoritario en la población, y está codificado genéticamente; la prevalencia de<br />
este suceso está relacionada con la zurdera.<br />
Se sabe que los zurdos tienen mayor dominancia del hemisferio derecho (15% de los<br />
casos). Estos individuos tienen un talento especial superior a la media, aunque su<br />
tiempo de vida suele ser más corto que el de los diestros.<br />
Existen dos centros relacionados con el lenguaje:<br />
361
Alberto Gómez Esteban<br />
• ÁREA DE WERNICKE. Está situada en el lóbulo temporal.<br />
Sus funciones son fundamentalmente de RECEPCIÓN de lenguaje.<br />
• ÁREA DE BROCA. Está situada en el lóbulo frontal.<br />
Sus funciones son fundamentalmente de EXPRESIÓN del lenguaje.<br />
Los pacientes con DISLEXIA pueden tener afectadas estas áreas.<br />
Área de Broca<br />
Podríamos afirmar que es la zona cerebral de “salida” del lenguaje.<br />
Se encuentra en el lóbulo frontal, y procesa la información que le llega del ÁREA DE<br />
WERNICKE.<br />
Recibe información desde el área de Wernicke mediante un haz de fibras denominado<br />
FASCÍCULO ARQUEADO.<br />
Tras recibir esta información de tipo lingüístico proyecta hacia áreas motoras, también en<br />
el lóbulo frontal, encargadas de vocalizar las palabras.<br />
Es curioso que los niños bilingües desde pequeños, tienen una misma área de Broca para<br />
ambos lenguajes, mientras que si aprenden el segundo lenguaje de adultos, desarrollan<br />
otra área de Broca adyacente a la primera.<br />
Anatómicamente se corresponde a las siguientes áreas de Brodmann:<br />
Área 44 Área 45<br />
362
Alberto Gómez Esteban<br />
Área de Wernicke<br />
Podríamos decir que es la zona donde es interpretado el lenguaje que recibimos, y<br />
donde es “codificado” hacia símbolos.<br />
Sus funciones originales se ven claramente cuando se lesiona, apareciendo la AFASIA<br />
DE WERNICKE, que detallaremos más adelante.<br />
Tras interpretar el lenguaje entrante, proyecta hacia el ÁREA DE BROCA, mediante el<br />
fascículo arqueado.<br />
Anatómicamente se corresponde a las siguientes áreas de Brodmann:<br />
Área 39<br />
Área 22<br />
Área 40<br />
Afasias<br />
Las afasias son defectos en el lenguaje que NO son debidos a alteraciones en la visión,<br />
audición o función motora.<br />
En el caso de defectos en la función motora laríngea hablaríamos de DISARTRIAS.<br />
Están causadas por lesión en el hemisferio dominante, y son de los siguientes tipos:<br />
• AFASIA FLUIDA<br />
• AFASIA NO-FLUIDA<br />
• AFASIA DE CONDUCCIÓN<br />
• AFASIA ANÓMICA<br />
• AFASIA GLOBAL<br />
363
Alberto Gómez Esteban<br />
1. Afasia fluida<br />
La afasia fluida o AFASIA DE WERNICKE se debe a una lesión en esta misma área.<br />
Se trata de un defecto en la <strong>com</strong>prensión más que en la expresión del lenguaje, y<br />
<strong>com</strong>prende los siguientes síntomas:<br />
Dificultad para entender lo que dicen<br />
Dificultad para leer<br />
Dificultad para escribir algo <strong>com</strong>prensible<br />
Es curioso que muestren un lenguaje más fluido de lo normal, pero su contenido es<br />
ininteligible, debido a que usan palabras erróneas, inapropiadas y carentes de sentido<br />
(JERGAFASIA).<br />
Para casos poco graves hay paráfrasis, es decir, aunque usan palabras incorrectas,<br />
éstas se parecen morfológicamente (NO en cuanto a significado semántico) a las que<br />
desearían utilizar.<br />
Estos pacientes son poco conscientes de sus limitaciones (para su percepción ellos<br />
hablan “normal”) así que son menos propensos a la depresión<br />
2. Afasia no-fluida<br />
La afasia no-fluida o AFASIA DE BROCA se debe a una lesión en esta misma área.<br />
El paciente pierde la capacidad para hablar de forma fluida, teniendo los siguientes<br />
síntomas:<br />
Lenguaje lento (poco fluido)<br />
Dificultad para encontrar las palabras<br />
Empobrecimiento del lenguaje<br />
Estos pacientes usan muy pocas palabras y las dicen mal, y cuando las dicen el<br />
lenguaje es lento y trabajoso.<br />
Cuando la lesión del área de Broca es grave, el paciente puede dejar de hablar<br />
<strong>com</strong>pletamente (MUTISMO).<br />
Se diferencia de las DISARTRIAS en que en la afasia de Broca, el aparato fonador está<br />
en perfectas condiciones, y los pacientes pueden deglutir, respirar, y emitir sonidos sin<br />
significado.<br />
364
Alberto Gómez Esteban<br />
3. Afasia anómica<br />
Se trata de una dificultad para entender el lenguaje que entra por la vista (lenguaje<br />
escrito, fotografía…).<br />
Como ya sabemos, hay parte de información referida al lenguaje que entra por la vista,<br />
y es remitida al ÁREA DE WERNICKE para que procese su significado.<br />
El GIRO ANGULAR es encargado de remitir información lingüística visual hacia el área<br />
de Wernicke, por lo que si se lesiona, esta información no pasa de las cortezas visuales al<br />
área de Wernicke.<br />
También hay una afasia relacionada con la lesión de la vía auditiva en la que hay<br />
dificultad para intercalar palabras en las frases.<br />
4. Afasia de conducción<br />
Se trata de una dificultad para responder a estímulos lingüísticos de la misma forma,<br />
es decir, para participar en una conversación.<br />
Como ya sabemos, la información lingüística es recibida por el área de Wernicke y es<br />
transmitida al área de Broca mediante el FASCÍCULO ARQUEADO.<br />
La afasia de conducción se da por lesiones en el fascículo arqueado, lo que dificulta<br />
coordinar la recepción y emisión del lenguaje.<br />
5. Afasia global<br />
Existe más de una forma de afasia debido a amplias lesiones en el hemisferio dominante.<br />
Suele ocurrir la lesión conjugada del área de Wernicke y el área de Broca, y por ello la<br />
pérdida de lenguaje es prácticamente absoluta.<br />
365
Alberto Gómez Esteban<br />
Agnosia y ataxia<br />
Agnosias<br />
Las agnosias (falta de conocimiento) consisten en la pérdida de la capacidad para otorgar<br />
un significado a la información sensorial entrante.<br />
Para que se considere agnosia deben estar intactas las siguientes vías de percepción<br />
sensorial:<br />
Vía sensorial<br />
Sensibilidad<br />
Percepción sensorial<br />
Existen varios tipos de agnosia según sea el tipo de área afectada, que a su vez<br />
conllevará la pérdida de una función concreta.<br />
Suele suceder por lesión de la porción superior del lóbulo parietal, lo cual detallaremos<br />
más adelante.<br />
Apraxias<br />
Las apraxias (falta de actuación) consisten en la incapacidad de realizar correctamente<br />
movimientos ya conocidos que tengan una finalidad, y que requieran una cierta<br />
habilidad.<br />
Se pierde la capacidad de realizar movimientos ya aprendidos (pérdida de memoria<br />
implícita).<br />
La fuerza muscular se encuentra preservada, pero los movimientos son muy difíciles<br />
de coordinar.<br />
Las áreas implicadas en los movimientos coordinados se encuentran en el lóbulo frontal<br />
(unidad 19). Son las siguientes:<br />
• ÁREA PREMOTORA (área 6)<br />
• ÁREA MOTORA SUPLEMENTARIA (área 6)<br />
• LOBULILLO PARIETAL SUPERIOR (áreas 5 y 7)<br />
Si se lesionan estas áreas pueden aparecer las ya mencionadas APRAXIAS.<br />
366
Alberto Gómez Esteban<br />
Corteza parietal asociativa<br />
Espacio y atención<br />
El lóbulo parietal del hemisferio derecho (HEMISFERIO REPRESENTACIONAL)<br />
contiene varias funciones:<br />
• Función de la atención<br />
• Función de la relación espacial<br />
Relación de los objetos entre sí<br />
Relación entre la persona y los objetos que la rodean<br />
Si se lesiona, el paciente pierde la consciencia acerca de los objetos que le rodean,<br />
también pierde la consciencia con respecto a la mitad izquierda de su cuerpo (desprecio<br />
contralateral).<br />
Se trata de la mitad izquierda debido a que el trastorno es contralateral y el hemisferio<br />
derecho es el dominante para funciones espaciales.<br />
Los afectados leves ignoran la parte del espacio contralateral al hemisferio afectado:<br />
Pruebas neurológicas clásicas:<br />
A) Se le pide al paciente que copie un texto, el paciente solo copia la parte en rojo<br />
B) Se le pide al paciente que dibuje un reloj, el paciente dibuja medio reloj<br />
Los afectados graves pueden incluso llegar a no reconocer la mitad izquierda de su<br />
cuerpo (ASOMATOGNOSIA), pero no son conscientes de su enfermedad por lo que dejan<br />
de vestir su lado izquierdo, o no se afeitan la cara izquierda.<br />
Además pueden llegar a manifestar otras afecciones <strong>com</strong>o alteraciones afectivas.<br />
367
Alberto Gómez Esteban<br />
Lóbulo temporal<br />
Reconocimiento facial<br />
La función de reconocer caras se almacena en la cara inferior del lóbulo temporal<br />
(ÁREA FUSIFORME DE LA CARA, FFA). También se encuentra aquí el reconocimiento<br />
de objetos.<br />
El reconocer caras es muy importante para las relaciones sociales, y se almacena en el<br />
lóbulo temporal derecho (en menor medida en el izquierdo).<br />
La lesión de estas zonas produce PROSOPAGNOSIA en la que se puede reconocer la<br />
voz de un conocido, y existen reacciones vegetativas (rubor, taquicardia, etc…) indicando<br />
que “saben” inconscientemente quien es.<br />
El oír individuos desconocidos en pacientes con prosopagnosia no produce reacciones<br />
vegetativas.<br />
368
Alberto Gómez Esteban<br />
Envejecimiento<br />
La duración máxima que puede tener una vida humana no ha aumentado en los últimos<br />
años, aunque si lo haya hecho la esperanza de vida (cantidad media de vida que tiene un<br />
ser humano en un ambiente determinado).<br />
Este suceso se ha debido principalmente a avances en medicina, sanidad, higiene y<br />
alimentación.<br />
Las consecuencias negativas del aumento de la esperanza de vida son el<br />
descubrimiento de una nueva epidemia: La DEMENCIA.<br />
Las hipótesis acerca de la causa del envejecimiento son muchas:<br />
Acumulación de mutaciones genéticas a lo largo de la vida<br />
Existencia de un programa genético específico<br />
Número limitado de divisiones celulares<br />
Acumulación de productos tóxicos a lo largo de la vida<br />
Aunque existan todas estas hipótesis, realmente no sabemos del todo a que se debe el<br />
envejecimiento.<br />
Mentalmente el envejecimiento conlleva un deterioro de la memoria y la capacidad<br />
intelectual, siendo el máximo exponente de este trastorno la DEMENCIA.<br />
Cerebro de un anciano con respecto al cerebro de un joven<br />
Los ancianos experimentan cambios de carácter y de capacidad física, así <strong>com</strong>o del<br />
ritmo y duración del sueño.<br />
El hecho de que el deterioro mental sea mayoritario en ancianos, esto no implica que<br />
no puedan existir ancianos cuyas capacidades mentales estén prácticamente intactas.<br />
369
Alberto Gómez Esteban<br />
Demencia<br />
La demencia es la pérdida irreversible de la función cognitiva que se debe a un daño<br />
estructural y/o metabólico neuronal.<br />
Se parece a los estados transitorios de disfunción cognitiva o confusión, pero no se trata<br />
de un estado transitorio: Es irreversible.<br />
La pérdida de la función cognitiva es muy variada dependiendo de donde se encuentre el<br />
daño cerebral.<br />
El <strong>com</strong>ienzo puede ser de varias formas:<br />
• COMIENZO BRUSCO. Se debe a enfermedades vasculares en una arteria de<br />
cierto calibre.<br />
La pérdida cognitiva es inmediata y brusca y normalmente afecta a funciones<br />
intelectuales muy concretas.<br />
• COMIENZO LENTO. Se debe a enfermedades microvasculares (multifocales) o a<br />
enfermedades neurodegenerativas (p.e. Alzheimer).<br />
La pérdida conectiva se da en periodos largos de tiempo (años) y la pérdida<br />
cognitiva normalmente es menos específica que en los trastornos de <strong>com</strong>ienzo<br />
brusco.<br />
Fisiopatología de las demencias<br />
Actualmente se consideran debidas al acumulo de proteínas defectuosas en ciertas<br />
neuronas, produciendo la muerte de las mismas.<br />
Existen muchos tipos de demencia que guardan relación con la proteína afectada en<br />
distintas estructuras cerebrales.<br />
La ENFERMEDAD DE ALZHEIMER guarda relación con el depósito de placas amiloides<br />
y proteína tau en dos zonas principalmente:<br />
• HIPOCAMPO<br />
• LÓBULO TEMPOROPARIETAL<br />
Las lesiones en las demencias generalmente implican estructuras superiores al tronco del<br />
encéfalo.<br />
370
Alberto Gómez Esteban<br />
Enfermedad de Alzheimer<br />
La enfermedad de Alzheimer <strong>com</strong>o hemos dicho se debe al depósito de proteínas<br />
anormales que lleva a la degeneración neuronal.<br />
Existen dos tipos de formas del Alzheimer:<br />
• Forma esporádica<br />
• Forma familiar<br />
Generalmente <strong>com</strong>ienza antes de los 65 años y se prolonga a lo largo de varios años<br />
hasta conducir a la incapacidad y a la muerte.<br />
El diagnóstico de Alzheimer solo se asegura con la biopsia cerebral, aunque podemos<br />
afirmar que un paciente está afectado de Alzheimer si da positivo en una de las siguientes<br />
pruebas:<br />
Presencia de proteínas amiloides y tau en el líquido cefalorraquídeo<br />
Mutaciones cromosómicas (p.e. el alelo apoE4 es un factor de riesgo)<br />
Técnicas de neuroimagen (TAC, PET…)<br />
En este trastorno existen numerosas lesiones que explican sus síntomas:<br />
• NEOCÓRTEX<br />
• CORTEZA ENTORRINAL<br />
• HIPOCAMPO<br />
• AMÍGDALA<br />
• NÚCLEO BASAL DE MEYNERT<br />
• NEURONAS MONOAMINÉRGICAS (Núcleos del rafe, locus coeruleus y sustancia<br />
negra)<br />
En estas regiones observamos anomalías citoesqueléticas en las neuronas que dificultan<br />
el transporte axonal, lo que a su vez causa muerte neuronal y degeneración.<br />
Macroscópicamente podemos apreciar una marcada atrofia cerebral y dilatación de los<br />
ventrículos cerebrales.<br />
Microscópicamente podemos observar los ovillos neurofibrilares (acumulación de<br />
filamentos en el citoplasma) y las placas β-amiloides (depósito insoluble de proteínas)<br />
371
Alberto Gómez Esteban<br />
Macroanatomía del Alzheimer, en la que observamos la retracción<br />
de amplias zonas de la corteza (atrofia).<br />
Microanatomía del Alzheimer, en la que observamos el depósito<br />
de ovillos neurofibrilares que causan degeneración neuronal<br />
372
Alberto Gómez Esteban<br />
373
Alberto Gómez Esteban<br />
Tema 23. Actividad eléctrica cerebral. Ciclo de vigilia y<br />
sueño<br />
Introducción<br />
Para la correcta <strong>com</strong>prensión de la actividad eléctrica cerebral, es preciso dominar ciertos<br />
conceptos:<br />
• ORGANIZACIÓN DE LAS CÉLULAS PIRAMIDALES. Estas neuronas se<br />
encuentran en dos capas de la corteza:<br />
CAPA PIRAMIDAL EXTERNA (III), con pirámides pequeñas y medianas<br />
CAPA PIRAMIDAL INTERNA (V), con pirámides grandes (neuronas de<br />
Betz)<br />
• SISTEMA RETICULAR ACTIVADOR ASCENDENTE. Se trata de grupos celulares<br />
que nacen en el tronco del encéfalo (NO es lo mismo que la formación reticular,<br />
aunque ésta forma parte de este sistema).<br />
Puede realizar dos acciones:<br />
‣ Sinaptar en el tálamo y proyectarse a la corteza<br />
‣ Dirigirse directamente a la corteza<br />
Este sistema se distribuye por regiones muy amplias de la corteza y se relaciona<br />
con el grado de activación de la corteza cerebral<br />
Interviene en funciones muy variadas que implican a la corteza prácticamente en su<br />
conjunto:<br />
Nivel de consciencia (ciclo vigilia-sueño)<br />
Nivel de alerta<br />
Emociones<br />
Comportamiento<br />
También existe un SITEMA RETICULAR DESCENDENTE que evidentemente no proyecta<br />
a la corteza, sino a la médula y al cerebelo, teniendo funciones eminentemente<br />
motoras.<br />
374
Alberto Gómez Esteban<br />
Actividad eléctrica cerebral<br />
Como hemos dicho, existen capas de la corteza cerebral ampliamente pobladas por<br />
células piramidales.<br />
Las células piramidales tienen una amplia arborización dendrítica que se extiende a<br />
niveles más superficiales de la corteza, y luego un gran axón que se dirige a zonas<br />
descendentes.<br />
Existen en estos sistemas miles de sinapsis tanto excitatorias <strong>com</strong>o inhibitorias, que<br />
permiten la existencia de miles de neuronas descargando o inhibiéndose<br />
sincronizadamente, es decir, una ACTIVIDAD ELÉCTRICA SINCRONIZADA.<br />
Muchas de estas sinapsis son propiciadas por los siguientes sistemas:<br />
• SISTEMA RETICULAR ASCENDENTE<br />
• NÚCLEOS INESPECÍFICOS DEL TÁLAMO<br />
• FORMACIÓN RETICULAR<br />
La existencia de estas sinapsis da lugar a la formación de DIPOLOS fluctuantes, que<br />
crean potenciales dendríticos, los cuales oscilan.<br />
Estos potenciales dendríticos de varias neuronas sumadas, dan lugar a un registro<br />
suficientemente grande: el ELECTROENCEFALOGRAMA.<br />
375
Alberto Gómez Esteban<br />
Potenciales dendríticos<br />
Son potenciales de tipo dipolo que revelan la fluctuación rítmica sincronizada de las<br />
conexiones talamocorticales recíprocas.<br />
‣ Durante la vigilia con los ojos cerrados, oscilan de forma sincronizada<br />
‣ Durante la vigilia con los ojos abiertos aumenta la frecuencia y disminuye la<br />
amplitud de las ondas, es decir, se desincronizan<br />
‣ Durante el sueño no-REM disminuye la frecuencia de las oscilaciones y aumenta su<br />
amplitud, es decir, se hipersincronizan<br />
‣ Durante el sueño REM la actividad es similar a la vigilia, más rápida y menos<br />
amplia.<br />
Por tanto viendo estas variaciones podemos afirmar que la actividad de los potenciales<br />
dendríticos que refleja el electroencefalograma tiene gran relación con los cambios en el<br />
nivel de conciencia.<br />
Conexiones talamocorticales inespecíficas y recíprocas<br />
376
Alberto Gómez Esteban<br />
Hemos hablado de los dipolos, pero no de cómo se organiza esta diferencia de potencial,<br />
que es oscilante:<br />
1. Durante el REPOSO la superficie exterior de la neurona en su conjunto es positiva,<br />
mientras que el interior queda negativo (la neurona en su conjunto está<br />
polarizada).<br />
2. Si llega un impulso aferente a las DENDRITAS, éstas se activan, y se<br />
despolarizan conduciendo un impulso en dirección al soma, pero hay un momento<br />
en el que hay una diferencia de potencial:<br />
Las dendritas están despolarizadas (interior positivo y exterior negativo)<br />
El soma está aun polarizado (interior negativo y exterior positivo)<br />
El impulso viajará de las dendritas al soma<br />
3. Si llega un impulso aferente al SOMA NEURONAL, este se activa,<br />
despolarizándose de forma que hay una diferencia de potencial similar:<br />
El soma está despolarizado (interior positivo y exterior negativo)<br />
Las dendritas están polarizadas (interior negativo y exterior positivo)<br />
El impulso viajará del soma a las dendritas<br />
Hemos afirmado que en todo este proceso hay un impulso que viaja o del soma a las<br />
dendritas, o de las dendritas al soma. Este desplazamiento del potencial es el que causa<br />
la OSCILACIÓN en las ondas.<br />
377
Alberto Gómez Esteban<br />
Para el ELECTROENCEFALOGRAMA existen dos tipos de ondas estrechamente<br />
relacionadas con el proceso que acabamos de estudiar:<br />
• ONDA POSITIVA. Se registra una onda electropositiva si el potencial de acción se<br />
desplaza desde el soma (profundo) a las dendritas (superficiales).<br />
Cuando se excita el soma, la onda registrada es positiva<br />
• ONDA NEGATIVA. Se registra una onda electronegativa si el potencial de acción se<br />
desplaza desde las dendritas (superficiales) hasta el soma (profundo).<br />
Cuando se excitan las dendritas, la onda registrada es negativa.<br />
Actividad eléctrica sincronizada<br />
Sabemos que en un registro electroencefalográfico se recoge la actividad de varios<br />
miles de neuronas, que deben estar sincronizadas sumando sus impulsos.<br />
Si no estuvieran sincronizadas (unas transmitieran ondas positivas y otras negativas), no<br />
existiría ningún registro interpretable<br />
La sincronización de las neuronas corticales se debe a la existencia de estructuras<br />
subcorticales:<br />
• SISTEMA RETICULAR ASCENDENTE<br />
• FORMACIÓN RETICULAR<br />
• NÚCLEOS TALÁMICOS INESPECÍFICOS<br />
Estas estructuras proyectan a grandes zonas de la corteza actuando <strong>com</strong>o marcapasos<br />
que sincronizan actividades rítmicas corticales.<br />
Hay regiones más inferiores (bulbares) que constituyen estructuras desincronizadoras<br />
del ritmo basal.<br />
378
Alberto Gómez Esteban<br />
Electroencefalograma<br />
El electroencefalograma (EEG) es un registro de la actividad cerebral que se realiza<br />
desde la superficie del cráneo, por lo que es una técnica no invasiva.<br />
• La onda es positiva (+) cuando el flujo de corriente se lleva a cabo desde regiones<br />
profundas hacia la superficie.<br />
• La onda es negativa (-) cuando el flujo de corriente se lleva a cabo desde regiones<br />
superficiales hacia zonas más profundas.<br />
El electroencefalograma se registra colocando electrodos en el cráneo, y la forma de<br />
colocar estos electrodos se denomina MONTAJE.<br />
Hay dos clases principales de montaje:<br />
MONTAJE BIPOLAR. Ambos electrodos están colocados sobre zonas cerebrales<br />
activas.<br />
Es el montaje más frecuente.<br />
MONTAJE MONOPOLAR. Uno de los electrodos está sobre la zona activa, pero el<br />
otro se coloca sobre una zona relativamente inactiva y distante.<br />
Estos electrodos consiguen detectar patrones de ondas que siguen un ritmo<br />
determinado, el cual está determinado directamente por el nivel de actividad cortical.<br />
Los ritmos normales en el adulto son los siguientes:<br />
• ONDA RÁPIDA. Aparecen a partir de un nivel relativamente alto de vigilia<br />
Son <strong>com</strong>unes en zonas frontales del cerebro.<br />
Ondas beta (β). Frecuencias < 13 Hz<br />
• ONDA MEDIA. Aparecen en el individuo relajado.<br />
Son <strong>com</strong>unes en la región occipital.<br />
Ondas alfa (α). Frecuencias de 813 Hz<br />
• ONDAS LENTAS. La aparición de este tipo de ondas es normal únicamente<br />
durante el sueño, y si aparece durante la vigilia es indicador de patología.<br />
Ondas theta (). Son ondas propias de la somnolencia y las primeras fases<br />
de sueño ligero.<br />
Su frecuencia se encuentra <strong>com</strong>prendida entre los 47 Hz<br />
379
Alberto Gómez Esteban<br />
Ondas delta (δ). Son ondas propias de estados de sueño profundo.<br />
Su frecuencia oscila entre los 13 Hz<br />
La aplicación de determinados estímulos puede provocar variaciones en la naturaleza<br />
de estas ondas.<br />
El electroencefalograma se utiliza sobre todo para tres cosas en clínica:<br />
Diagnóstico de epilepsia<br />
Evaluación de alteraciones del sueño<br />
Diagnóstico de muerte cerebral<br />
380
Alberto Gómez Esteban<br />
Sueño<br />
El sueño es una alteración fisiológica del nivel de consciencia.<br />
Los niveles de consciencia son los siguientes:<br />
• NORMAL:<br />
Vigilia<br />
Sueño<br />
• PATOLÓGICO:<br />
Confusión. El individuo está despierto, pero su pensamiento es lento e<br />
incoherente.<br />
Existe pérdida de memoria para los hechos que suceden durante la<br />
confusión.<br />
Estupor. El individuo está somnoliento, y responde de forma inadecuada<br />
a lo que se le pide.<br />
Coma. Es un estado similar al sueño en todo, salvo en que es irreversible.<br />
En el <strong>com</strong>a existe pérdida progresiva de reflejos.<br />
Anatómicamente la VIGILIA está provocada por los siguientes sistemas:<br />
• FORMACIÓN RETICULAR del mesencéfalo y protuberancia<br />
• NÚCLEOS TALÁMICOS INESPECÍFICOS<br />
• SISTEMA RETICULAR ASCENDENTE. Los dos sistemas anteriores forman parte<br />
de este gran sistema<br />
• SISTEMAS DE PROYECCIÓN MONOAMINÉRGICOS:<br />
Sistema dopaminérgico<br />
Sistema noradrenérgico<br />
Sistema serotoninérgico<br />
• SISTEMA COLINÉRGICO<br />
Estos sistemas participan en múltiples funciones (atención, humor, <strong>com</strong>portamiento y<br />
memoria), y además participan de forma importante en la regulación del ciclo vigiliasueño.<br />
381
Alberto Gómez Esteban<br />
El SUEÑO es una función normal del cerebro en la cual nos desconectamos en cierto<br />
modo de aquellos estímulos que nos rodean, pero el cerebro sigue activo.<br />
Es un proceso activo, dinámico y reversible.<br />
Dormimos de promedio 1’5 horas menos que nuestros antepasados (siglo XIX), pero aun<br />
así<br />
de nuestra vida lo pasamos durmiendo.<br />
Aun no sabemos la función real del sueño, aunque se barajan algunas hipótesis:<br />
Consolidación de la memoria<br />
Fortalecimiento del sistema inmune<br />
Dormimos porque tenemos sueño (dicho por un importante investigador del campo<br />
del sueño)<br />
La mayoría de la gente duerme siguiendo un ritmo circadiano (24 horas), en el cual está<br />
despierto de día y duerme de noche.<br />
La SIESTA aumenta la productividad laboral y previene el riesgo de padecer infarto o<br />
accidentes de tráfico.<br />
Sabemos que la presión del sueño es máxima por la noche y a mediodía, por lo que<br />
habría que seguir este impulso para una salud óptima.<br />
Este hábito está disminuyendo actualmente, lo que acarrea consecuencias negativas, por<br />
lo cual ha sido motivo de informe en el Congreso de los Diputados.<br />
El sueño sigue un ritmo circadiano y homeostásico (es decir, tiende a la estabilidad, a<br />
dormir siempre el mismo número de horas).<br />
Distinguimos dos tipos de sueño:<br />
• SUEÑO NO-REM<br />
• SUEÑO REM<br />
382
Alberto Gómez Esteban<br />
Sueño no-REM<br />
Existen cada noche 4-6 ciclos, cada uno de los cuales dura 90-120 minutos.<br />
En estas fases la actividad cerebral es baja, y el metabolismo y temperatura cerebral<br />
alcanzan mínimos.<br />
Existe hipotonía muscular, pero aun hay capacidad para producir contracciones.<br />
Hay una serie de ritmos característicos en el electroencefalograma de este tipo de<br />
sueño:<br />
COMPLEJOS K. Son ondas aisladas de gran voltaje (amplitud)<br />
HUSOS DEL SUEÑO. Son una serie de ondas que aumentan su voltaje y su<br />
frecuencia.<br />
ONDAS LENTAS. Normalmente de tipo theta y delta.<br />
Siguiendo estos mismos parámetros electroencefalográficos podemos separar el sueño no-<br />
REM en cuatro fases:<br />
• FASE I. Al <strong>com</strong>ienzo de esta fase desaparece el ritmo alfa y aparecen ondas de<br />
frecuencia mixta (alfa-theta) y bajo voltaje.<br />
Puede producirse ritmo theta <strong>com</strong>pleto (67 Hz)<br />
• FASE II. Se trata del <strong>com</strong>ienzo del sueño verdadero, y se distingue porque<br />
aparecen los HUSOS DEL SUEÑO (1214 Hz) y COMPLEJOS K.<br />
• FASE III. Las ondas normalmente son theta, pero pueden aparecer ondas delta<br />
(0’54 Hz).<br />
• FASE IV. La lentitud de las ondas es máxima, y por lo tanto el sueño es más<br />
profundo.<br />
El ritmo de esta fase es delta de alto voltaje, y las ondas están muy<br />
sincronizadas.<br />
Se denomina también SUEÑO DE ONDAS LENTAS, y la presencia y duración de<br />
esta fase determina la calidad global del sueño durante una noche.<br />
383
Alberto Gómez Esteban<br />
Sueño REM<br />
El sueño REM, se caracteriza por ondas beta rápidas, muy parecidas a la vigilia, y por<br />
eso se denomina SUEÑO PARADÓJICO (ya que aunque las ondas sean rápidas,<br />
paradójicamente estamos dormidos).<br />
Además de las ondas rápidas, otra característica de este sueño es que existen<br />
movimientos oculares rápidos con los párpados cerrados.<br />
Supone el 25-30% del total de sueño en adultos jóvenes, y se alterna periódicamente<br />
con fases no-REM.<br />
La secuencia de acontecimientos sigue el siguiente orden:<br />
1. Entrada en sueño ligero (fases I-III)<br />
2. Sueño profundo (fase IV)<br />
3. Retorno al sueño ligero (fases III-I)<br />
4. Entrada en el REM (fase I → REM)<br />
Al <strong>com</strong>enzar el sueño no pasamos directamente de la fase I al REM, sino que lo normal<br />
es que tengamos que entrar en sueño profundo previamente, y luego regresar para entrar<br />
al REM desde la fase I.<br />
Tampoco es frecuente la entrada al REM desde la fase de sueño profundo (IV).<br />
384
Alberto Gómez Esteban<br />
Los sueños o ENSUEÑOS aparecen durante la fase REM, y son pensamientos bizarros e<br />
ilógicos, que suelen verse a<strong>com</strong>pañados de imágenes visuales y falsas estimulaciones<br />
auditivas y táctiles.<br />
Estos sueños reflejan la personalidad de cada uno; la corteza prefrontal queda inhibida y<br />
por ello somos más sinceros.<br />
Evidentemente no adelantan el futuro.<br />
No se sabe porque soñamos, y solo recordaremos el sueño si somos despertados en<br />
medio de la fase REM.<br />
Las ondas electroencefalográficas de la fase REM son muy rápidas y de bajo voltaje<br />
(ritmo beta) y el metabolismo y consumo de oxígeno por parte del cerebro son muy<br />
activos.<br />
Observamos movimientos oculares rápidos, y potenciales fásicos que siguen el<br />
siguiente recorrido:<br />
Sistema colinérgico del puente → Cuerpo geniculado lateral → Corteza occipital (visual)<br />
Disminuye el tono muscular, pero a diferencia del sueño no-REM, aquí sí que perdemos<br />
la capacidad de producir movimiento consciente (bloqueo de la actividad motora).<br />
Consideraciones generales del sueño<br />
Un individuo adulto duerme unas 7-8 horas diarias, pero es importante saber que sea cual<br />
sea la duración del sueño, es más importante la CALIDAD.<br />
Recordemos que la calidad del sueño quedaba determinada por la duración de la FASE<br />
IV de sueño profundo, por lo que si hay poco sueño profundo, aunque durmamos 10<br />
horas, nos levantaremos mal descansados.<br />
Normalmente nos despertamos por la noche unas 02 veces.<br />
El sueño es importante para la actividad diaria, el rendimiento, el estado anímico…<br />
Parece que además juega un papel fundamental en la consolidación de la memoria<br />
(debido a la descarga del NÚCLEO BASAL DE MEYNERT, detallado en la unidad 21).<br />
En resumen, el sueño cumple gran variedad de funciones, pero no sabemos cuáles son<br />
todas ellas, y <strong>com</strong>o lo hace.<br />
Debido a su gran importancia, es alarmante <strong>com</strong>probar que<br />
de la población tiene<br />
problemas de sueño, sobre todo aquellas personas que viven en grandes ciudades.<br />
385
Alberto Gómez Esteban<br />
Con la edad disminuye el tiempo de sueño total, y además proporcionalmente el sueño<br />
REM es menor:<br />
‣ Los jóvenes duermen varias horas, y de esas horas tienen un 30% de sueño REM<br />
‣ Los ancianos duermen pocas horas, y de dichas horas tienen un 25% de sueño<br />
REM<br />
También la calidad del sueño (duración de la fase IV) disminuye con la edad.<br />
Parece que estas alteraciones se deben a la pérdida de neuronas en el NÚCLEO<br />
SUPRAQUASMÁTICO, cuya actuación ahora detallaremos.<br />
Regulación del ciclo vigilia-sueño<br />
La mayoría de seres vivos organizamos nuestra vida en torno a ritmos circadianos, que<br />
normalmente se sincronizan con el ciclo día-noche.<br />
Los humanos tenemos un ciclo circadiano de 8 horas de sueño y 16 horas de vigilia.<br />
El NÚCLEO SUPRAQUIASMÁTICO (hipotálamo) recibe información desde la retina, lo<br />
que le indica las horas de luz; este núcleo tiene dos modos de actuación:<br />
Señales nerviosas<br />
Secreción de melatonina<br />
Ambos métodos de actuación favorecen la regulación de los ritmos circadianos en<br />
relación a las horas de luz.<br />
Lógicamente la actividad de este núcleo varía según sea de día o de noche.<br />
386
Alberto Gómez Esteban<br />
La regulación del sueño también se lleva a cabo gracias a los sistemas que ya hemos<br />
visto:<br />
• FORMACIÓN RETICULAR<br />
• HIPOTÁLAMO<br />
• SISTEMA RETICULAR ACTIVADOR ASCENDENTE<br />
Esto produce cambios circadianos en el equilibrio de activación-inhibición de la<br />
corteza cerebral.<br />
La alternancia entre los dos estados se realiza de las siguientes formas<br />
1. Vigilia<br />
La vigilia es mantenida por el SISTEMA DE ALERTA que se encuentra en núcleos del<br />
tronco del encéfalo:<br />
• LOCUS COERULEUS<br />
• SISTEMA COLINÉRGICO<br />
NÚCLEO PEDUNCULOPONTINO (NPP)<br />
TEGMENTO PONTINO LATERODORSAL (TPLD)<br />
• NÚCLEOS DEL RAFE<br />
Estos núcleos mantienen una actividad tónica (basal) durante la vigilia, y esta actividad<br />
se ve reforzada por estímulos sensitivos.<br />
2. Sueño<br />
El sueño no-REM se da <strong>com</strong>o resultado de los siguientes procesos:<br />
Inhibición de las neuronas histaminérgicas del HIPOTÁLAMO POSTERIOR<br />
Activación de las neuronas del HIPOTÁLAMO ANTERIOR<br />
Disminución de la actividad talamocortical<br />
El sueño REM en cambio se da por otros motivos:<br />
Interacción recíproca de dos clases de núcleos:<br />
Sistema colinérgico<br />
Sistema monoaminérgico (locus coeruleus y núcleos del rafe)<br />
387
Alberto Gómez Esteban<br />
Los núcleos colinérgicos estimulan la fase REM<br />
En los núcleos monoaminérgicos se han detectado neuronas que inhiben la fase REM<br />
Patología del sueño<br />
Como ya hemos dicho el 25% de la población tiene problemas de sueño, que se<br />
pueden agrupar en 4 categorías:<br />
• INSOMNIO. Consiste en problemas de conciliación del sueño, y para permanecer<br />
dormido<br />
• SOMNOLENCIA DIURNA EXCESIVA. Son problemas para permanecer despierto<br />
durante el día<br />
• PROBLEMAS CON EL RITMO DE SUEÑO. Son problemas para mantener un<br />
horario regular de sueño conforme a los ciclos circadianos.<br />
• CONDUCTAS QUE INTERRUMPEN EL SUEÑO. Son conductas inusuales<br />
durante el sueño.<br />
388