Curso arritmias - G. Zuelgaray: Taquicardias Supraventriculares
Curso arritmias - G. Zuelgaray: Taquicardias Supraventriculares
Curso arritmias - G. Zuelgaray: Taquicardias Supraventriculares
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Hay dos datos sumamente valiosos para distinguir entre reentrada nodal y reentrada A-V por una vía<br />
anómala: a) el sexo del paciente (más frecuente la reentrada nodal en mujeres y la reentrada A-V en<br />
varones), y b) la edad de comienzo de los episodios (cuando se iniciaron antes de los 15 años es altamente<br />
probable que se encuentre involucrado un haz anómalo).<br />
De este modo, una historia de taquicardia con QRS angosto que comenzó, por ejemplo, a los 25 años en<br />
una mujer, nos orienta fuertemente en favor de una reentrada nodal.<br />
La presencia de cardiopatía estructural asociada ayuda en gran medida, ya que en los adultos hay<br />
alteración órganica en el 80 al 90% de los pacientes con taquicardia auricular (en especial reentrante), lo<br />
que sólo ocurre en el 5 al 10% de las taquicardias de la unión.<br />
Sintetizaremos los criterios electrocardiográficos que nos ayudan a identificar el mecanismo más probable<br />
de una taquicardia supraventricular, a partir de cuatro preguntas:<br />
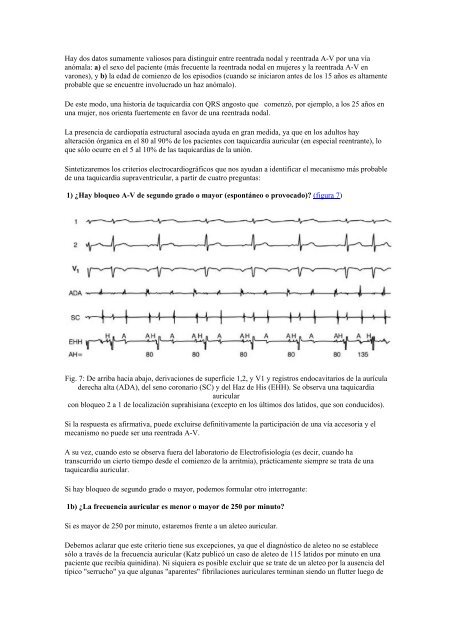
1) ¿Hay bloqueo A-V de segundo grado o mayor (espontáneo o provocado)? (figura 7)<br />
Fig. 7: De arriba hacia abajo, derivaciones de superficie 1,2, y V1 y registros endocavitarios de la aurícula<br />
derecha alta (ADA), del seno coronario (SC) y del Haz de His (EHH). Se observa una taquicardia<br />
auricular<br />
con bloqueo 2 a 1 de localización suprahisiana (excepto en los últimos dos latidos, que son conducidos).<br />
Si la respuesta es afirmativa, puede excluirse definitivamente la participación de una vía accesoria y el<br />
mecanismo no puede ser una reentrada A-V.<br />
A su vez, cuando esto se observa fuera del laboratorio de Electrofisiología (es decir, cuando ha<br />
transcurrido un cierto tiempo desde el comienzo de la arritmia), prácticamente siempre se trata de una<br />
taquicardia auricular.<br />
Si hay bloqueo de segundo grado o mayor, podemos formular otro interrogante:<br />
1b) ¿La frecuencia auricular es menor o mayor de 250 por minuto?<br />
Si es mayor de 250 por minuto, estaremos frente a un aleteo auricular.<br />
Debemos aclarar que este criterio tiene sus excepciones, ya que el diagnóstico de aleteo no se establece<br />
sólo a través de la frecuencia auricular (Katz publicó un caso de aleteo de 115 latidos por minuto en una<br />
paciente que recibía quinidina). Ni siquiera es posible excluir que se trate de un aleteo por la ausencia del<br />
típico "serrucho" ya que algunas "aparentes" fibrilaciones auriculares terminan siendo un flutter luego de