ACCIDENTE CEREBROVASCULAR Carolina Aller Gómez Marina ...
ACCIDENTE CEREBROVASCULAR Carolina Aller Gómez Marina ...
ACCIDENTE CEREBROVASCULAR Carolina Aller Gómez Marina ...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
ABCDE en Urgencias Extrahospitalarias Accidente cerebrovascular.<br />
<strong>ACCIDENTE</strong> <strong>CEREBROVASCULAR</strong><br />
<strong>Carolina</strong> <strong>Aller</strong> <strong>Gómez</strong><br />
<strong>Marina</strong> Pérez Tenreiro<br />
Fátima Casariego Ricoy<br />
DEFINICIÓN<br />
Se define el Accidente cerebrovascular (ACV) como la aparición repentina<br />
de un déficit neurológico encefálico, causado por un trastorno circulatorio<br />
cerebral.<br />
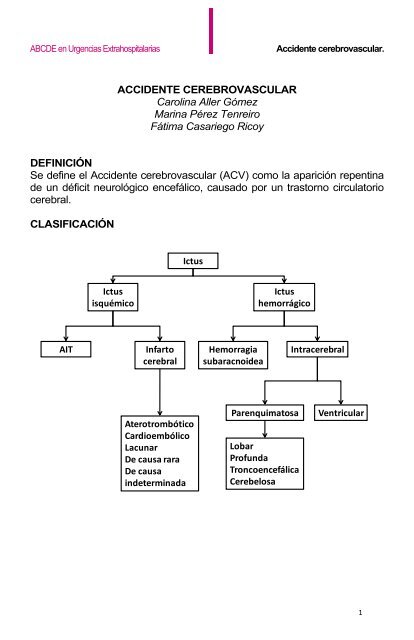
CLASIFICACIÓN<br />
Ictus<br />
isquémico<br />
AIT Infarto<br />
cerebral<br />
Ictus<br />
Aterotrombótico<br />
Cardioembólico<br />
Lacunar<br />
De causa rara<br />
De causa<br />
indeterminada<br />
Hemorragia<br />
subaracnoidea<br />
Ictus<br />
hemorrágico<br />
Parenquimatosa<br />
Lobar<br />
Profunda<br />
Troncoencefálica<br />
Cerebelosa<br />
Intracerebral<br />
Ventricular<br />
1
Accidente Cerebrovascular. ABCDE en Urgencias Extrahospitalarias<br />
ACV ISQUÉMICOS (85%)<br />
Según evolución temporal<br />
AIT: disfunción cerebral focal con duración menor de 24 horas,<br />
causada por insuficiencia vascular debida a trombosis o embolismo<br />
arterial.<br />
El ABCD2 es una herramienta para predecir el riesgo a corto<br />
plazo (2 días, aunque también hasta los 90 días siguientes) de<br />
padecer un accidente cerebrovascular después de haber padecido<br />
un AIT. La puntación es de 0 a 7.<br />
ABCD2 Riesgo a los 2<br />
días<br />
Observaciones<br />
0-3 1% Observación en hospital puede ser innecesaria si<br />
no existe otra indicación<br />
4-5 4,1% Observación justificada en la mayoría de los casos<br />
6-7 8,1% Se justifica la observación en el hospital<br />
Factores de riesgo puntos<br />
AGE: edad ≥60 años 1<br />
BLOOD PRESSURE: presión arterial<br />
PA sistólica ≥140 o PA diastólica ≥90<br />
CLINICAL FEATURES: manifestaciones clínicas<br />
1<br />
Debilidad unilateral con o sin afectación del habla<br />
2<br />
Afectación del habla sin debilidad unilateral<br />
DURATION: duración de los síntomas<br />
1<br />
≥60 minutos<br />
2<br />
10-59 minutos<br />
1<br />
DIABETES 1<br />
Infarto cerebral: alteración cualitativa o cuantitativa del aporte circulatorio<br />
a un territorio encefálico, determinando un déficit neurológico<br />
de duración ≥ 24 horas y que es expresión de necrosis<br />
tisular.<br />
Según etiología<br />
Trombosis: causa más frecuente. Obstrucción in situ de una arteria.<br />
-Causas: enfermedades de la pared arterial.<br />
Grandes vasos: aterosclerosis.<br />
Pequeños vasos: lipohialinosis (lacunares). Situados en el territorio<br />
de las arterias perforantes y con la HTA como principal<br />
factor de riesgo.<br />
-Clínica: síntomas fluctuantes.<br />
2
ABCDE en Urgencias Extrahospitalarias Accidente cerebrovascular.<br />
Embolia: obstrucción de una arteria por émbolo procedente de<br />
otro origen.<br />
-Causas: cardíacas (FA, IAM previo, valvulopatía), pulmonares,<br />
sistémicas.<br />
-Clínica: síntomas de inicio brusco.<br />
Hipoperfusión sistémica.<br />
-Causas: fallo de bomba cardiaca, disminución del gasto cardiaco.<br />
-Clínica: síntomas difusos, no focales, bilaterales.<br />
Según topografía<br />
TERRITORIO CAROTÍDEO<br />
Arteria cerebral media<br />
Síndrome silviano profundo:<br />
Desviación oculocefálica<br />
hacia hemicuerpo<br />
afecto.<br />
Hemiplejia global contralateral.<br />
Afasia si lesión hemisferio<br />
dominante.<br />
No hemianopsia.<br />
Arteria cerebral anterior<br />
Síndrome silviano superficial:<br />
Hemiparesia/hemihipoestesia contralateral<br />
predominio faciobraquial.<br />
Afasia motora, sensitiva o global si hemisferio<br />
dominante.<br />
Anosognosia si lesión en hemisferio no<br />
dominante.<br />
Hemianopsia homónima contralateral.<br />
Hemiparesia y hemihipoestesia contralateral con predominio de afectación de<br />
miembro inferior.<br />
Si afectación bilateral: abulia, incontinencia urinaria y alteración de la marcha.<br />
Arteria carótida interna<br />
Desviación oculocefálica hacia hemisferio afecto.<br />
Hemiparesia/hemiplejía contralateral con paresia facial central.<br />
Hemihipoestesia contralateral.<br />
Hemianopsia homónima.<br />
Disfasia/afasia si hemisferio dominante afecto.<br />
Anosognosia y asomatognosia si hemisferio no dominante afecto.<br />
3
Accidente Cerebrovascular. ABCDE en Urgencias Extrahospitalarias<br />
TERRITORIO VÉRTEBROBASILAR<br />
Arteria cerebral posterior<br />
Hemianopsia y cuadrantanopsia homónimas, alucinaciones visuales, alexia, agnosia,<br />
anosmia.<br />
Pérdida sensitiva pura con hiperpatía posterior.<br />
Parálisis del III par ipsilateral y hemiplejía contralateral.<br />
Síntomas extrapiramidales: hemicorea, hemibalismo, temblor.<br />
Sistema vértebrobasilar<br />
1. Síndrome bulbar:<br />
Medial: parálisis homolateral XI par, hemiplejía y pérdida cenestésica y discriminativa<br />
contralateral.<br />
Lateral: afección sensitiva facial, s. de Horner, pérdida del reflejo nauseoso,<br />
hemihipoestesia térmica y dolorosa contralateral. Hipo, vómitos y vértigo.<br />
2. Síndrome protuberancial inferior:<br />
Medial: parálisis conjugada de la mirada, parálisis ipsilateral del VI par.<br />
Lateral: parálisis facial nuclear (sordera y acúfenos homolatarales). Parálisis conjugada<br />
de la mirada.<br />
3. Síndrome protuberancial superior:<br />
Medial: hemisíndrome cerebeloso ipsilateral, oftalmoplejía internuclear.<br />
Lateral: hemisíndrome cerebeloso ipsilateral.<br />
ACV HEMORRÁGICOS (15%)<br />
Hemorragia intracerebral:<br />
-Sangrado de arterias de pequeño calibre.<br />
-Causas: HTA, TCE, malformaciones vasculares.<br />
-Clínica: síntomas aumentan gradualmente.<br />
Hemorragia subaracnoidea:<br />
-Sangrado por rotura de aneurisma que se disemina por LCR.<br />
-Clínica: los síntomas aparecen de forma abrupta.<br />
EVALUACIÓN INICIAL DEL PACIENTE<br />
ANAMNESIS<br />
1. Antecedentes personales y tratamientos farmacológicos realizados<br />
por el paciente.<br />
2. Interrogar especialmente sobre la existencia de factores favorecedores<br />
de ACV: factores de riesgo cardiovascular (HTA, dislipemia,<br />
diabetes, tabaquismo), ACV previos, fibrilación auricular,<br />
estenosis carotídea.<br />
4
ABCDE en Urgencias Extrahospitalarias Accidente cerebrovascular.<br />
3. Describir la sintomatología deficitaria y la sintomatología acompañante.<br />
Las formas de presentación más frecuentes que deben<br />
hacernos sospechar un ictus son:<br />
-Pérdida de fuerza repentina en cara, miembro superior o inferior,<br />
especialmente si es en un lado del cuerpo.<br />
-Confusión repentina, problemas en el habla o en la comprensión.<br />
-Pérdida de visión repentina en uno o ambos ojos.<br />
-Dificultad para caminar, mareos o pérdida del equilibrio.<br />
-Cefalea intensa, de causa desconocida.<br />
-Dificultad para tragar.<br />
-Trastorno de la sensibilidad o sensación de acorchamiento de<br />
inicio brusco.<br />
4. Reflejar siempre la hora exacta del inicio de los síntomas sugerentes<br />
de ictus.<br />
5. Forma de instauración y progresión (hay que recordar que los<br />
ACV hemorrágicos y embólicos suelen tener un inicio brusco<br />
mientras que los aterotrombóticos tienen un inicio más insidioso<br />
y fluctuante).<br />
EXPLORACIÓN FÍSICA<br />
1. Valorar y asegurar ABC.<br />
2. Exploración neurológica rápida del nivel de conciencia, pupilas y<br />
movilidad.<br />
3. Exploración física general, fundamentalmente auscultación cardiopulmonar<br />
(buscar existencia de soplos, arritmias) y carotídea<br />
(soplos carotídeos).<br />
4. Toma de constantes: frecuencia cardiaca y respiratoria, tensión<br />
arterial y temperatura.<br />
5. Exploración neurológica detallada:<br />
-Funciones superiores/nivel de conciencia.<br />
-Alteraciones del lenguaje (disartria, afasia).<br />
-Pupilas.<br />
-Pares craneales.<br />
-Fuerza y sensibilidad.<br />
-Función cerebelosa (ataxia, Romberg, dismetrías).<br />
-Reflejo cutáneo-plantar.<br />
-Signos meníngeos.<br />
5
Accidente Cerebrovascular. ABCDE en Urgencias Extrahospitalarias<br />
EXPLORACIONES COMPLEMENTARIAS<br />
1. Determinar glucemia capilar (recordar que la hipoglucemia puede<br />
remedar un ACV).<br />
2. Electrocardiograma.<br />
3. Pulsioximetría.<br />
DIAGNÓSTICO DIFERENCIAL<br />
1. Epilepsia: historia de convulsiones, crisis presenciadas, periodo<br />
post-ictal.<br />
2. Migraña: episodios similares, precedido de aura.<br />
3. Hipoglucemia: historia de DM, medición de glucemia sérica.<br />
4. Encefalopatía hipertensiva.<br />
5. Trastorno por conversión.<br />
6. Encefalopatía tóxica.<br />
7. Encefalopatía por fármacos.<br />
DIAGNÓSTICO DIFERENCIAL ACV: HEMORRÁGICO VS ISQUÉMICO<br />
Hemorrágico Isquémico<br />
Instauración Súbita. Menos brusca.<br />
Horario Debut en vigilia y relacionado<br />
con actividad física<br />
intensa, valsalva.<br />
Debut nocturno.<br />
Clínica acompañante Cefalea, vómitos, con- Habitualmente no, pero<br />
vulsiones o disminución del dependerá de la localización<br />
nivel de conciencia.<br />
y la extensión.<br />
Clínica No remeda un territorio Remeda un territorio<br />
vascular.<br />
vascular.<br />
Antecedentes HTA, diátesis hemorrágica, AIT previos, cardiopatías<br />
anticoagulantes orales. embolígenas.<br />
MEDIDAS GENERALES DEL TRATAMIENTO PREHOSPITALARIO Y<br />
TRASLADO<br />
1. Mantener ABC.<br />
2. Monitorización del paciente.<br />
3. Acceso venoso periférico en miembro no parético. Administrar<br />
sueros salinos evitando la sobrecarga de volumen.<br />
4. Tensión arterial: no se utilizará medicación antihipertensiva salvo<br />
si la presión arterial es superior a 220/120mmHg o en determinadas<br />
situaciones urgentes (sospecha clínica fundada de insuficiencia<br />
cardiaca izquierda, síndrome coronario agudo o disección<br />
6
ABCDE en Urgencias Extrahospitalarias Accidente cerebrovascular.<br />
aórtica). En caso de ser necesario disminuir la PA se utilizará<br />
preferentemente la vía intravenosa y, si no es posible, la vía oral.<br />
-Labetalol 20mg iv en 1-2 minutos, salvo si insuficiencia cardíaca,<br />
asma, alteraciones de la conducción o bradicardia en los que se<br />
recomienda enalapril 1mg iv en bolo.<br />
-Si vía oral, captopril 25mg.<br />
5. Glucemia: solo se debe tratar si es mayor de 200mg/dl. En ámbito<br />
extrahospitalario se tratará con aporte de fluidos: suero fisiológico<br />
1000cc en una hora.<br />
6. Oxigenoterapia: administrar O2 si saturación inferior a 90%.<br />
7. Temperatura: tratar si mayor de 37,5ºC: paracetamol 1g iv o metamizol<br />
2g iv en 100cc de suero salino.<br />
8. Antiagregantes: no se recomienda iniciar tratamiento con antiagregantes<br />
en el ámbito extrahospitalario en aquellos pacientes<br />
en los que se sospeche ictus, antes de realizar una TC o RM.<br />
TRATAMIENTO ESPECÍFICO: FIBRINOLISIS EN EL ACV ISQUÉMICO<br />
La isquemia requiere horas para su desarrollo y este tiempo permite actuar<br />
para prevenir o minimizar el infarto cerebral.<br />
La trombolisis con rt-PA es la primera terapia que ha demostrado, con<br />
criterios de evidencia científica, reducir la morbimortalidad del ictus isquémico<br />
sin aumento de la mortalidad por complicaciones hemorrágicas intracraneales.<br />
Oficialmente el período aprobado es de 3 horas, aunque su ampliación a<br />
cuatro horas y media es inminente.<br />
Las complicaciones hemorrágicas y, en concreto, la hemorragia intracraneal<br />
sintomática constituyen el principal riesgo, aunque su incidencia es<br />
baja.<br />
Cuando el médico de urgencias extrahospitalarias detecta un potencial<br />
candidato a este tratamiento, una vez estabilizado el paciente, debe trasladarlo<br />
con prioridad absoluta y comunicarlo lo antes posible al hospital<br />
receptor, con el fin de garantizar que sea recibido en Urgencias sin demora<br />
en su atención.<br />
Se considera subsidiario de tratamiento fibrinolítico todo paciente que cumpla las siguientes<br />
características:<br />
-Edad ≥ 18 años y < 80 años.<br />
-Diagnóstico clínico de isquemia cerebral y exclusión de hemorragia por TAC craneal.<br />
-Duración del déficit superior a 30 minutos sin mejoría significativa antes de iniciar el<br />
tratamiento. Diferenciar de crisis convulsiva, migraña o isquemia global.<br />
7
Accidente Cerebrovascular. ABCDE en Urgencias Extrahospitalarias<br />
Deben excluirse del tratamiento con rt-PA intravenoso los pacientes con:<br />
-Inicio de los síntomas antes de 3 horas del tratamiento o momento de inicio desconocido. *<br />
-Evidencia de hemorragia cerebral.<br />
-Déficit neurológico menor o mejoría significativa antes del tratamiento.<br />
-Isquemia cerebral muy extensa de acuerdo con datos de neuroimagen.<br />
-Crisis convulsiva al inicio de los síntomas. *<br />
-Síntomas sugestivos de hemorragia subaracnoidea, incluso con TC normal.<br />
-Administración de heparina en las 48 horas previas y tiempo de cefalina elevado.<br />
-Antecedente de infarto cerebral clínico previo y diabetes concomitante. *<br />
-Infarto cerebral en los últimos 3 meses. *<br />
-Plaquetopenia 185mmHg o PA diastólica >110mmHg a pesar del tratamiento adecuado.<br />
-Glucemia 400mg/dl que no responde al tratamiento.<br />
-Diátesis hemorrágica conocida (tiempo de protrombina >15 segundos o tiempo de cefalina<br />
>40 segundos).<br />
-Paciente en tratamiento con anticoagulantes orales. *<br />
-Sangrado reciente evidente.<br />
-Antecedente o sospecha de hemorragia intracraneal.<br />
-Antecedente de lesión del sistema nervioso central incluida médula espinal.<br />
-Endocarditis bacteriana, pericarditis.<br />
-Pancreatitis aguda.<br />
-Enfermedad gastrointestinal ulcerosa documentada en los últimos 3 meses, varices<br />
esofágicas, aneurisma arterial o malformación arterio-venosa.<br />
-Neoplasia con alto riesgo de sangrado.<br />
-Hepatopatía grave, incluyendo insuficiencia hepática, cirrosis, hipertensión portal con<br />
varices esofágicas y hepatitis activa.<br />
-Cirugía mayor o traumatismo significativo en los últimos 3 meses.<br />
* Contraindicaciones relativas<br />
BIBLIOGRAFÍA<br />
Egido JA. Guía para el tratamiento del infarto cerebral agudo,<br />
capítulo 4. http://www.ictussen.org/files3/capitulo4.pdf.<br />
Guía de práctica clínica para el manejo de pacientes con ictus en<br />
Atención Primaria.42-51.<br />
http://www.guiasalud.es/GPC/GPC_466_Ictus_AP_Lain_Entr_compl.pdf.<br />
National stroke association_AIT: prognosis y consideraciones<br />
claves para su manejo_2009_AG63741.<br />
http://www.stroke.org/site/DocServer/ABCD_09_Spanish.pdf?do<br />
cID=6921.<br />
García Pais MJ. Ictus en fase aguda. Guías de práctica clínica<br />
Fisterra.<br />
8
ABCDE en Urgencias Extrahospitalarias Accidente cerebrovascular.<br />
Clasificación del ictus. ANALES sis san navarra 2000.vol 23, suplemento<br />
3.<br />
Martínez Ramirez, S.; Delgado Mederos, R.; Martí-Fàbregas,<br />
J.Tratamiento del ictus isquémico en fase aguda.Indicaciones de<br />
trombolisis. Medicine 2011;10:4924-8. Vol10.num72.<br />
Acute stroke management.2011. Uptodate.<br />
Jiménez Murillo L, Montero Perez F.J. Medicina de Urgencias y<br />
Emergencias: guía diagnóstica y protocolos de actuación. 4ª edición.cap<br />
enfermedades cerebrovasculares.<br />
9