Die atraumatische transgingivale Perforation (ATP)
Die atraumatische transgingivale Perforation (ATP)
Die atraumatische transgingivale Perforation (ATP)
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
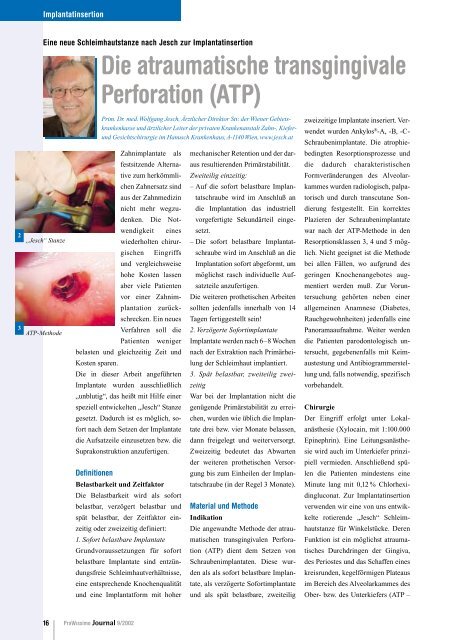
2 „Jesch“ Stanze<br />
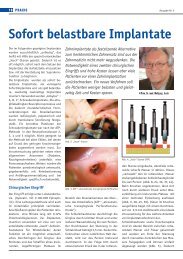
3 <strong>ATP</strong>-Methode<br />
Implantatinsertion<br />
Eine neue Schleimhautstanze nach Jesch zur Implantatinsertion<br />
<strong>Die</strong> <strong>atraumatische</strong> <strong>transgingivale</strong><br />
<strong>Perforation</strong> (<strong>ATP</strong>)<br />
16<br />
Prim. Dr. med. Wolfgang Jesch, Ärztlicher Direktor Stv. der Wiener Gebietskrankenkasse<br />
und ärztlicher Leiter der privaten Krankenanstalt Zahn-, Kieferund<br />
Gesichtschirurgie im Hanusch Krankenhaus, A-1140 Wien, www.jesch.at<br />
Zahnimplantate als<br />
festsitzende Alternative<br />
zum herkömmlichen<br />
Zahnersatz sind<br />
aus der Zahnmedizin<br />
nicht mehr wegzudenken.<br />
<strong>Die</strong> Notwendigkeit<br />
eines<br />
wiederholten chirurgischen<br />
Eingriffs<br />
und vergleichsweise<br />
hohe Kosten lassen<br />
aber viele Patienten<br />
vor einer Zahnimplantationzurückschrecken.<br />
Ein neues<br />
Verfahren soll die<br />
Patienten weniger<br />
belasten und gleichzeitig Zeit und<br />
Kosten sparen.<br />
<strong>Die</strong> in dieser Arbeit angeführten<br />
Implantate wurden ausschließlich<br />
„unblutig“, das heißt mit Hilfe einer<br />
speziell entwickelten „Jesch“ Stanze<br />
gesetzt. Dadurch ist es möglich, sofort<br />
nach dem Setzen der Implantate<br />
die Aufsatzeile einzusetzen bzw. die<br />
Suprakonstruktion anzufertigen.<br />
Definitionen<br />
Belastbarkeit und Zeitfaktor<br />
<strong>Die</strong> Belastbarkeit wird als sofort<br />
belastbar, verzögert belastbar und<br />
spät belastbar, der Zeitfaktor einzeitig<br />
oder zweizeitig definiert:<br />
1. Sofort belastbare Implantate<br />
Grundvoraussetzungen für sofort<br />
belastbare Implantate sind entzündungsfreie<br />
Schleimhautverhältnisse,<br />
eine entsprechende Knochenqualität<br />
und eine Implantatform mit hoher<br />
mechanischer Retention und der daraus<br />
resultierenden Primärstabilität.<br />
Zweiteilig einzeitig:<br />
– Auf die sofort belastbare Implantatschraube<br />
wird im Anschluß an<br />
die Implantation das industriell<br />
vorgefertigte Sekundärteil eingesetzt.<br />
– <strong>Die</strong> sofort belastbare Implantatschraube<br />
wird im Anschluß an die<br />
Implantation sofort abgeformt, um<br />
möglichst rasch individuelle Aufsatzteile<br />
anzufertigen.<br />
<strong>Die</strong> weiteren prothetischen Arbeiten<br />
sollten jedenfalls innerhalb von 14<br />
Tagen fertiggestellt sein!<br />
2. Verzögerte Sofortimplantate<br />
Implantate werden nach 6–8 Wochen<br />
nach der Extraktion nach Primärheilung<br />
der Schleimhaut implantiert.<br />
3. Spät belastbar, zweiteilig zweizeitig<br />
War bei der Implantation nicht die<br />
genügende Primärstabilität zu erreichen,<br />
wurden wie üblich die Implantate<br />
drei bzw. vier Monate belassen,<br />
dann freigelegt und weiterversorgt.<br />
Zweizeitig bedeutet das Abwarten<br />
der weiteren prothetischen Versorgung<br />
bis zum Einheilen der Implantatschraube<br />
(in der Regel 3 Monate).<br />
Material und Methode<br />
Indikation<br />
<strong>Die</strong> angewandte Methode der <strong>atraumatische</strong>n<br />
<strong>transgingivale</strong>n <strong>Perforation</strong><br />
(<strong>ATP</strong>) dient dem Setzen von<br />
Schraubenimplantaten. <strong>Die</strong>se wurden<br />
als als sofort belastbare Implantate,<br />
als verzögerte Sofortimplantate<br />
und als spät belastbare, zweiteilig<br />
zweizeitige Implantate inseriert. Verwendet<br />
wurden Ankylos ® -A, -B, -C-<br />
Schraubenimplantate. <strong>Die</strong> atrophiebedingten<br />
Resorptionsprozesse und<br />
die dadurch charakteristischen<br />
Formveränderungen des Alveolarkammes<br />
wurden radiologisch, palpatorisch<br />
und durch transcutane Sondierung<br />
festgestellt. Ein korrektes<br />
Plazieren der Schraubenimplantate<br />
war nach der <strong>ATP</strong>-Methode in den<br />
Resorptionsklassen 3, 4 und 5 möglich.<br />
Nicht geeignet ist die Methode<br />
bei allen Fällen, wo aufgrund des<br />
geringen Knochenangebotes augmentiert<br />
werden muß. Zur Voruntersuchung<br />
gehörten neben einer<br />
allgemeinen Anamnese (Diabetes,<br />
Rauchgewohnheiten) jedenfalls eine<br />
Panoramaaufnahme. Weiter werden<br />
die Patienten parodontologisch untersucht,<br />
gegebenenfalls mit Keimaustestung<br />
und Antibiogrammerstellung<br />
und, falls notwendig, spezifisch<br />
vorbehandelt.<br />
Chirurgie<br />
Der Eingriff erfolgt unter Lokalanästhesie<br />
(Xylocain, mit 1:100.000<br />
Epinephrin). Eine Leitungsanästhesie<br />
wird auch im Unterkiefer prinzipiell<br />
vermieden. Anschließend spülen<br />
die Patienten mindestens eine<br />
Minute lang mit 0,12 % Chlorhexidingluconat.<br />
Zur Implantatinsertion<br />
verwenden wir eine von uns entwikkelte<br />
rotierende „Jesch“ Schleimhautstanze<br />
für Winkelstücke. Deren<br />
Funktion ist ein möglichst <strong>atraumatische</strong>s<br />
Durchdringen der Gingiva,<br />
des Periostes und das Schaffen eines<br />
kreisrunden, kegelförmigen Plateaus<br />
im Bereich des Alveolarkammes des<br />
Ober- bzw. des Unterkiefers (<strong>ATP</strong> –
6<br />
<strong>atraumatische</strong> <strong>transgingivale</strong> <strong>Perforation</strong>smethode).<br />
<strong>Die</strong> Stanze besteht aus vier Einzelteilen:<br />
4 „Jesch“ Stanze /<strong>ATP</strong>)<br />
5 Zurückziehen des rotierenden Messers<br />
7<br />
1. dem rotierenden Messer (Einmalartikel)<br />
– eigentliche Schleimhautstanze,<br />
2. dem Fräser – zum Entfernen des<br />
ausgestanzten Schleimhautzylinders<br />
sowie zum Vorbohren im<br />
Knochen,<br />
3. der Buchse – als Führungselement<br />
für das rotierende Messer,<br />
4. der Feder – als Widerlager für das<br />
rotierende Messer.<br />
In diese vier Einzelteile ist sie auch<br />
leicht zerlegbar (Abb. 6): rotierendes<br />
Messer (Verbrauchsgegenstand Ersatzteil),<br />
Fräser, Buchse, Feder.<br />
Beim Zusammensetzen kommt auf<br />
den Fräser (2) das rotierende Messer<br />
(1), dann die Feder (4) und zum<br />
Schluß die Buchse (3), die durch<br />
einen Bajonettverschluß ihre Position<br />
behält.<br />
Fallbeispiel:<br />
– Patient, weiblich, 46 Jahre<br />
– Indikation: zahnlose rechte Oberkieferhälfte<br />
– 4.2.1999 sofort belastbare Implantation<br />
(Ankylos ®) regio 11, 12, 13,<br />
15 (Abb. 8a, 8b, 8c, 8d)<br />
– Abformung mit Balance und Permador<br />
Transferpfosten (Abb. 8e,<br />
8f)<br />
– Einsetzen der Gingivalformer 11,<br />
12, 13 (Abb. 8g)<br />
– 14.2.1999 Entfernen der Gingivalformer,<br />
Einsetzen der individuellen<br />
Aufsatzteile mittels eigener<br />
Verschlüsselung, Zementieren der<br />
fertigen verblockten Kronen regio<br />
11, 12, 13, 14/2, 15 (Abb. 8h)<br />
– 21. 2.1999 Mundhygienesitzung<br />
und Kontrolle<br />
8h<br />
Eingegliederte-OK Brücke<br />
8a<br />
Atraumatische <strong>transgingivale</strong> <strong>Perforation</strong><br />
8b<br />
Konische Alveolarkammankörnung<br />
8c<br />
8e<br />
8f<br />
8g<br />
Implantatinsertion (Ankylos ® )<br />
8d<br />
Schleimhauttiefenmessung<br />
Eingesetzte Implantate<br />
Balance- und Permadorabformung<br />
Gingivalformer sofort postoperativ<br />
Implantatinsertion<br />
17
Implantatinsertion<br />
Artikulationskonzept<br />
Beim Artikulationskonzept, wie wir es von<br />
C. Wirth gelehrt und von F. Henk demonstriert<br />
bekommen haben, gehen wir üblicherweise so<br />
vor, daß wir mit dem Patienten seine ästhetischen<br />
Wünsche zu verwirklichen suchen. Dabei<br />
bemühen wir uns, zuerst die Zähne vom mesiobukkalen<br />
Höcker des rechten oberen ersten<br />
Molaren zum mesiobukkalen Höcker des linken<br />
oberen ersten Molaren ästhetisch richtig zu<br />
stellen, sofern dies notwendig ist. „Richtig“<br />
stehen die Zähne für uns dann, wenn die Schneidezähne<br />
parallel zur Interpupillarlinie stehen<br />
und die Höckerspitze des oberen Schneidezahnes,<br />
die<br />
bukkale Höckerspitze<br />
des ersten<br />
oberen Prämolaren,<br />
die bukkale<br />
Höckerspitze des<br />
zweiten oberen<br />
Prämolaren und<br />
die die bukkale<br />
Höckerspitze des<br />
ersten Molaren<br />
auf einer Linie<br />
stehen. Dann<br />
geht es in einer<br />
sanften Kurve<br />
nach aufwärts<br />
zum distobukkalen<br />
Höcker des<br />
ersten Molaren, der ca. 1 9a<br />
3D-Planung<br />
9b<br />
Stanzung unter Navigation<br />
/2 mm<br />
9c<br />
über dieser Linie liegt. Von palatinal<br />
betrachtet liegen der palatinale<br />
Höcker des ersten oberen<br />
Prämolaren, der palatinale Höcker<br />
des oberen zweiten Prämolaren<br />
und der mesioplatinale Höcker des<br />
oberen ersten Molaren auf einer<br />
Linie. Stehen für uns die OK-<br />
Zähne „richtig“, werden die UK-Zähne dazugestellt.<br />
Dabei achten wir bei den Schneidezähnen<br />
auf genügend interkoronalen Freiraum und verwirklichen,<br />
wo immer es geht, eine progressive<br />
Laterotrusion mit Eckzahndominanz, wie es uns<br />
die Innsbrucker Schule unter Gausch gelehrt<br />
hat. Im vorliegenden Patientenfall ist es uns<br />
möglich, dieses Konzept nach Studium der Modelle<br />
im SAM-Artikulator zu verwirklichen.<br />
Dabei wurde das OK-Modell schädelgerecht<br />
18<br />
mittels des anatomischen Transferbogens<br />
Axioquick ® eingebracht und der<br />
UK nach zentrischer Bißbestimmung<br />
OK-bezüglich montiert.<br />
Mehr Sicherheit durch 3D-Navigation<br />
Für die Planung von Implantaten<br />
war bisher das Panoramaröntgen<br />
(OPTG) die Methode der Wahl. Allerdings<br />
ist damit keine Simulation<br />
in 3D durchführbar. Durch den Einsatz<br />
der Computertomographie ist es<br />
jedoch möglich, den Schädel, insbesondere<br />
den nervus mandibularis, in<br />
3D zu rekonstruieren (Abb. 9a). <strong>Die</strong><br />
Implantatplanung kann nach einer<br />
Planung im CT über eine Bohrschablone<br />
auf den Patienten übertragen<br />
werden (Abb. 9b). <strong>Die</strong> Methode der<br />
Wahl für die <strong>atraumatische</strong> <strong>ATP</strong>-<br />
Implantatmethode ist jedoch die intraoperative<br />
Navigation in Echtzeit<br />
(Abb. 9c). Das Artma Virtual Implant<br />
System erfaßt mittels 3D-Sensoren<br />
die Bewegungen des Patienten<br />
sowie die Position des Handstücks<br />
und stellt in Echtzeit auf einem<br />
Computermonitor die Position des<br />
Bohrers relativ zur der Implantatplanung<br />
sowie der Anatomie des Patienten<br />
dar. Um die präoperative Implantatplanung<br />
auf den Patienten zu<br />
übertragen ist es notwendig, daß dieser<br />
während der CT-Aufnahme eine<br />
Schiene mit röntgendichten Markern<br />
trägt, welche dann im CT-Datensatz<br />
als Referenzpunkte sichtbar sind.<br />
Als Vorbereitung wurde eine UK-<br />
Schiene aus Tiefziehfolie angefertigt,<br />
und daran 4 röntgendichte<br />
Marker (1-mm-Metallkugeln) angebracht.<br />
Das axiale CT wurde mit<br />
0 Grad Gantry und 1 mm Tischvorschub<br />
und 1 mm Schichtdicke<br />
durchgeführt. <strong>Die</strong> CT-Daten wurden<br />
über DICOM in das Artma Virtual<br />
Implant System übertragen, und in<br />
3D rekonstruiert. Um aus den CT-<br />
Daten ein OPTG zu rekonstruieren<br />
wird eine Kurve entlang des Zahn-<br />
bogens definiert, wobei auch die<br />
CT-Schichten orthogonal zum Zahnbogen<br />
dargestellt werden. Aus der<br />
Implantatbibliothek wird ein passendes<br />
Implantat im virtuellen OPTG<br />
positioniert, die Lage und Neigung<br />
wird anterior – posterior und lingual<br />
– buccal ausgerichtet, wobei die<br />
Hounsfield-Einheiten um das geplante<br />
Implantatlager angezeigt<br />
werden. <strong>Die</strong>se Planung wird über einen<br />
Referenzsensor auf den Patienten<br />
übertragen, vorzugsweise indem<br />
dieser an der Schablone befestigt<br />
wird. <strong>Die</strong> 4 Referenzpunkte an der<br />
Schablone werden mit einem Taststift<br />
erfaßt. Nach diesem Schritt wird die<br />
Lage des Bohrers relativ zur Schablone<br />
und damit zur Anatomie des<br />
Patienten in Echtzeit dargestellt.<br />
Indem die Schablone am Modell aufgesetzt<br />
wird, kann präoperativ eine<br />
Modelloperation durchgeführt und<br />
die Implantatplanung nach prothetischen<br />
Kriterien überprüft werden.<br />
Für die intraoperative Navigation<br />
wird dem Patienten die Schablone<br />
eingesetzt. Das Handstück wird<br />
entlang des Alveolarkammes geführt,<br />
bis die Position der virtuellen<br />
Bohrerspitze mit dem Gingivadurchtrittspunkt<br />
des geplanten Implantates<br />
übereinstimmt. Damit ist es erstmals<br />
möglich, die Stanze exakt „unter<br />
Sicht“ des 3D-rekonstruierten Knochens<br />
zu setzen (Abb. 9c). Im zweiten<br />
Schritt wird der Bohrer ausgerichtet,<br />
bis die Achse des Bohrers<br />
mit der geplanten Implantatposition<br />
übereinstimmt. Während der Bohrung<br />
werden am Computerbildschirm<br />
ständig die Bohrtiefe und der<br />
Abstand zum nervus mandibularis<br />
angezeigt.<br />
Fallbeispiel (Abb. 10):<br />
– Patient, weiblich, 68 Jahre<br />
– 2.10.2001: Indikation: Unterkiefer,<br />
versorgt mit Unterkieferteleskop-Prothese,<br />
wobei der teleskopierte<br />
Zahn 33 extrahiert werden
mußte. Patientin beklagt nun den<br />
mangelnden Halt der sonst passenden<br />
Unterkieferprothese.<br />
– 3.12.2001: Setzen des sofort belastbaren<br />
Implantates B14 (Ankylos<br />
®) regio 33 (Abb. 10a, 10b, 10c).<br />
Einsetzen des 15grädigen Syn-<br />
Cone-Pfostens, Abformung mit der<br />
SynCone-Kappe (Abb. 10d) und<br />
Einarbeiten des Gegenstückes in<br />
die vorhandene Unterkieferprothese,<br />
noch am selben Tag Übergabe<br />
– 17.12.2001: Mundhygienesitzung<br />
und Kontrolle<br />
Ergebnisse<br />
Konsequent wurden alle seit Jänner<br />
1992 bis Jänner 1999 nach der<br />
„<strong>atraumatische</strong>n <strong>transgingivale</strong>n <strong>Perforation</strong>smethode“<br />
(<strong>ATP</strong>) bei 828<br />
Patienten insgesamt 1.769 gesetzten<br />
Schraubenimplantate ausgewertet. In<br />
658 Fällen wurde sofort nach der<br />
Implantation prothetisch weiterbehandelt.<br />
Entweder wurde der passende<br />
Aufsatzteil sofort nach Entfernen<br />
der Verschlußschraube eingesetzt,<br />
oder es wurde die „Balance“ oder<br />
10a<br />
Stanzung <strong>ATP</strong>-Methode<br />
10b<br />
Alveolarkamm angekörnt<br />
10c<br />
Setzen des Implantates<br />
10d<br />
SynCone-Kappe sofort<br />
belastbar<br />
die „Standardabformung“ (Ankylos<br />
®) sofort nach der Implantation<br />
durchgeführt. Bis zur nächsten Sitzung<br />
wurde der Gingivaformer eingesetzt.<br />
Es wurde darauf geachtet,<br />
daß die definitive Versorgung innerhalb<br />
von 14 Tagen fertiggestellt war.<br />
Wenn bei der Implantation die<br />
Primärstabilität nicht sicher ausreichend<br />
war, wurde nach drei Monaten<br />
mit der definitiven Versorgung begonnen.<br />
<strong>Die</strong>s war bei 170 Patienten<br />
der Fall. Nach der Implantatinsertion<br />
wurde entweder ein Gingivalformer<br />
als Implantatverschluß eingeschraubt<br />
oder das Implantat mit seiner<br />
Verschlußschraube ohne weitere<br />
Maßnahmen in situ belassen. <strong>Die</strong><br />
Freilegung erfolgte in diesen Fällen<br />
entsprechend den Herstelleranweisungen.<br />
Statistische Auswertung<br />
Zur Bestimmung des Erfolgs der<br />
<strong>atraumatische</strong>n <strong>transgingivale</strong>n Implantationstechnik<br />
(<strong>ATP</strong>) und der<br />
Sofortbelastung wurden die Kriterien<br />
nach d’Hoedt und Jahn in einer<br />
Sechsjahresstudie angewendet und<br />
von Dr. Szczurowska ausgewertet:<br />
61 Personen mit je zwei interforaminalen<br />
Implantaten regio 33 und 43<br />
und einer Unterkieferstegprothese<br />
wurden nach folgenden Kriterien<br />
kontrolliert:<br />
– Das Implantat ist in situ 92,31%<br />
– <strong>Die</strong> Sulcustiefe beträgt nicht mehr<br />
als 4 mm 86,36%<br />
– Der Periotest ergibt einen Wert<br />
kleiner als