Komplikationen der Leberzirrhose - Salk
Komplikationen der Leberzirrhose - Salk
Komplikationen der Leberzirrhose - Salk
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Juni 2008 Der Salzburger Arzt medizin in salzburg<br />
■ von Dr. Michael Strasser<br />
Universitätsklinik für Innere Medizin I<br />
Leber und Verdauungskrankheiten –<br />
(Vorstand: Primar Univ.-Prof.<br />
Dr. Frie<strong>der</strong> Berr)<br />
Einleitung<br />
Die <strong>Leberzirrhose</strong> stellt die gemeinsame<br />
Endstrecke verschiedener Lebererkrankungen<br />
dar, die in Europa in erster Linie<br />
<strong>der</strong> alkoholischen und nichtalkoholischen<br />
Fettlebererkrankung, <strong>der</strong> Infektion<br />
mit hepatotropen Viren (chronische<br />
Virushepatitis B und C), aber auch <strong>der</strong><br />
primär biliären Zirrhose (PBC), <strong>der</strong> primär<br />
sklerosierenden Cholangitis (PSC)<br />
und <strong>der</strong> autoimmunen Hepatitis zuzuordnen<br />
sind. Hereditäre Erkrankungen<br />
wie die genetische Hämochromatose,<br />
<strong>der</strong> alpha1-Antitrypsinmangel und <strong>der</strong><br />
Morbus Wilson müssen als Ursache<br />
chronischer Lebererkrankungen ebenfalls<br />
in Betracht gezogen werden.<br />
Patienten mit einer <strong>Leberzirrhose</strong> sind<br />
für eine Reihe von <strong>Komplikationen</strong><br />
empfänglich und haben dadurch eine<br />
deutlich reduzierte Lebenserwartung.<br />
Versteht man die <strong>Leberzirrhose</strong> als<br />
Systemerkrankung, so ist nicht nur die<br />
Leber selbst, son<strong>der</strong>n auch das Gehirn<br />
(hepatische Encephalopathie, HE), die<br />
Nieren (hepatorenales Syndrom, HRS),<br />
das Herz (zirrhotische Kardiomyopathie)<br />
und die Lunge (hepatopulmonales Syndrom)<br />
betroffen sein. Eine weitere Komplikation<br />
stellt das Auftreten von Aszites<br />
und eine spontane bakterielle Peritonitis<br />
(SBP) dar. Die hohe Mortalität <strong>der</strong> Zirrhose<br />
ist Folge dieser <strong>Komplikationen</strong>.<br />
Die Lebensqualität und das Überleben<br />
dieser Patienten kann durch Prävention<br />
und Therapie <strong>der</strong>selben jedoch deutlich<br />
verbessert werden.<br />
Portale Hypertension<br />
<strong>Komplikationen</strong> <strong>der</strong><br />
<strong>Leberzirrhose</strong><br />
Durch den erhöhten sinusoidalen Flusswi<strong>der</strong>stand<br />
und einer vermehrten<br />
Durchblutung im Splanchnicusgebiet<br />
kommt es zu einem Anstieg des Drucks<br />
im Pforta<strong>der</strong>kreislauf (> 10 mm Hg)<br />
und in den vorgeschaltenen Gefäßprovinzen<br />
sowie zu Bildung von Kollateralkreisläufen,<br />
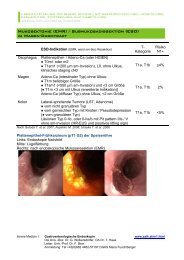
meist im Sinne von Ösophagusvarizen.<br />
Derartige Varizen werden<br />
zum Zeitpunkt <strong>der</strong> Diagnose einer <strong>Leberzirrhose</strong><br />
bei ca. 30 % aller Patienten<br />
mit einer kompensierten und ca. 60 %<br />
aller Patienten mit einer dekompensierten<br />
<strong>Leberzirrhose</strong> diagnostiziert. Therapeutisch<br />
wird die Primärprophylaxe<br />
(Verhin<strong>der</strong>ung <strong>der</strong> ersten Blutung bzw.<br />
einer weiteren Progression) bei Varizen<br />
> 5mm Durchmesser durch nicht selektive<br />
Beta-Blocker empfohlen. Ziel ist die<br />
Senkung des portalvenösen Druckes (soferne<br />
die Option einer invasiven Leber-<br />
Abb. 1: Ösophagusvarizen<br />
venen- verschlußdruckmessung verfügbar<br />
ist) um zumindest 20% vom Ausgangswert<br />
bzw. auf unter 12 mmHg.<br />
Limitiert ist die Therapie mit Beta-<br />
Blockern durch <strong>der</strong>en Nebenwirkungsprofil<br />
und <strong>der</strong> damit verbundenen reduzierten<br />
Compliance sowie <strong>der</strong> beträchtlichen<br />
Rate an Non- Respon<strong>der</strong>n.<br />
Eine Alternative stellt die endoskopische<br />
Ligaturtherapie (EVL) dar, die <strong>der</strong> Beta-<br />
Blockertherapie zumindest ebenbürtig<br />
ist. Beide Therapieformen sind in <strong>der</strong><br />
Lage, das Risiko aus einer Varize zu bluten<br />
von 30–40 % auf etwa 20% zu reduzieren.<br />
Die Ösophagusvarizenblutung ist nach<br />
wie vor mit einer sehr hohen Letalität<br />
behaftet, wenngleich Inzidenz und Mortalität<br />
auf Grund verbesserter Therapiemodalitäten<br />
in letzter Zeit rückläufig<br />
sind.<br />
Im Vor<strong>der</strong>grund des Management <strong>der</strong><br />
akuten Blutung steht die vasoaktive Therapie<br />
mit Terlipressin als Bolusapplikation,<br />
alternativ kommen Somatostatin<br />
und Octreoid in Frage. Gleichzeitig sollte,<br />
noch vor einer endoskopischen Intervention,<br />
ein Antibiotikum verabreicht<br />
werden, da die Bakteriämie als Trigger<br />
für eine Blutung eine essentielle Rolle<br />
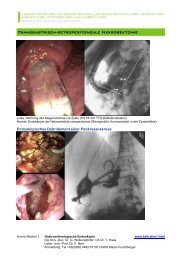
spielen dürfte. Die Anlage eines transjugulären<br />
intrahepatischne portosystemischen<br />
Shunt (TIPS) wird für ausgewählte<br />
Hochrisikopatienten empfohlen, bei denen<br />
die endoskopische und medikamentöse<br />
Rezidivblutungsprophylaxe<br />
wie<strong>der</strong>holt scheitert.<br />
Zur Rezidivblutungsprophylaxe werden<br />
nicht selektive Beta- Blocker eingesetzt,<br />
die in <strong>der</strong> Lage sind, das Risiko für eine<br />
Rezidivblutung um etwa 20 % zu reduzieren.<br />
Als gleichwertige, jedoch wesentlich<br />
kostenintensivere und den Patienten<br />
belasten<strong>der</strong>e Therapie steht die<br />
zyklische Ligaturtherapie mit dem Ziel<br />
einer kompletten Varizeneradikation zur<br />
Verfügung.<br />
Hepatorenales Syndrom (HRS)<br />
Das hepatorenale Syndrom stellt eine<br />
weitere Komplikation <strong>der</strong> terminalen<br />
Lebererkrankung dar, welche durch ein<br />
ausgeprägtes „un<strong>der</strong>filling“ <strong>der</strong> arteriellen<br />
Zirkulation mit vermin<strong>der</strong>tem renalen<br />
Blutfluß und herabgesetzter glomerulärer<br />
Filtrationsrate charakterisiert ist.<br />
Als häufiger präzipitieren<strong>der</strong> Faktor werden<br />
auch großvolumige Paracentesen<br />
(LVP) ohne entsprechende Volumsexpansionen<br />
angeschuldigt. Aus klinischer<br />
Sicht werden 2 Typen des HRS unterschieden:<br />
Das HRS Typ 1 ist durch ein rasch fortschreitendes<br />
Nierenversagen (Verdoppelung<br />
des Serumkreatinins innerhalb<br />
14 Tagen mit Werten > 2,5 mg/dl, im<br />
allgemeinen 4–5 mg/dl, GFR zumeist<br />
< 20 ml/min.) mit assoziiertem Leber-<br />
➡<br />
21
medizin in salzburg<br />
Der Salzburger Arzt Juni 2008<br />
versagen bzw. Multiorganversagen<br />
(MOF) und einer äußerst schlechten<br />
Prognose charakterisiert.<br />
Das HRS Typ 2 zeigt eine weniger stark<br />
eingeschränkte GFR bzw. Kreatininwerte<br />
und ist auch mit einer besseren<br />
Prognose vergesellschaftet. Klinisch dominiert<br />
nicht das MOF, son<strong>der</strong>n <strong>der</strong> oft<br />
diuretikarefraktäre Aszites. Das Fehlen<br />
von Aszites bei einem Patienten mit Zirrhose<br />
und Nierenversagen ist ein starkes<br />
Argument gegen das Vorliegen eines<br />
HRS und sollte Anlaß geben, an<strong>der</strong>e<br />
Ursachen auszuschließen, wie Volumsdepletion<br />
(Diuretika, Erbrechen, Durchfall),<br />
akute Tubulusnekrose (z.B. Schockgeschehen<br />
bei GI-Blutung o<strong>der</strong> inapparenter<br />
Sepsis), Verwendung nephrotoxischer<br />
Medikamente (NSAR, Aminoglykoside)<br />
und Nierenerkrankungen eo<br />
ipso (z.B. Glomerulonephritiden).<br />
Spezifische Therapien: Die Lebertransplantation<br />
gilt als Therapie <strong>der</strong> Wahl,<br />
weil sie nicht nur die Lebererkrankung<br />
an sich, son<strong>der</strong>n auch das assoziierte<br />
Nierenversagen „heilt“. Die wesentliche<br />
Kontraindikation für diese Therapieform<br />
ist eine häufig vorliegende Infektion.<br />
Therapie mit Vasokonstriktoren: Die<br />
Verwendung dieser Medikamente stellt<br />
die <strong>der</strong>zeit einzige effektive medikamentöse<br />
Therapie dar. Das zu Grunde<br />
liegende Prinzip ist die Vasokonstriktion<br />
<strong>der</strong> extrem dilatierten arteriellen<br />
Splanchnicusgefäße mit Verbesserung<br />
des „arterial un<strong>der</strong>filling“ , Dämpfung<br />
des endogenen Vasokonstriktor-Systems<br />
und Verbesserung <strong>der</strong> renalen Perfusion.<br />
In erster Linie werden hier Vasopressin-<br />
Analoga wie Terlipressin und<br />
alpha- adrenerge Agonisten wie Noradrenalin<br />
und Midodrin verwendet. In<br />
den meisten Studien wurden Terlipressin<br />
(initial 1mg/4-6 h i.v. bis zu 2mg/<br />
4-6 h i.v. nach 2 Tagen), in Kombination<br />
mit Humanalbumin, verabreicht, was in<br />
40 % <strong>der</strong> Patienten zu einer deutlichen<br />
Verbesserung <strong>der</strong> Nierenfunktion führte.<br />
Transjugulärer intrahepatischer portosystemischer<br />
Shunt: TIPS konnten in<br />
einigen wenigen Studien die Aktivität<br />
des Vasokonstriktor-Systems reduzieren.<br />
Dies führt zu einem langsamen Rückgang<br />
des Serum-Kreatinins in ca. 60 %<br />
<strong>der</strong> Fälle, allerdings finden sich häufig<br />
Kontraindikationen für diese Therapie<br />
(schweres Leberversagen, hepatische<br />
Encephalopathie). Die Therapie des<br />
HRS Typ 2 beschränkt sich auf die Gabe<br />
von Diuretika, wenn damit eine signifikante<br />
Natriurese, also > 30 mmol/l erreicht<br />
werden kann. Parazentesen mit<br />
Albuminsubstitution und „fluid restriction“,<br />
also Limitierung <strong>der</strong> Tagestrinkmenge<br />
auf 1000–1500 ml/tgl. bei Zeichen<br />
einer Hyponatriämie, die zeitige Erkennung<br />
von Infekten und <strong>der</strong>en antibiotische<br />
Therapie ergänzen die oft im ambulanten<br />
setting mögliche Therapie.<br />
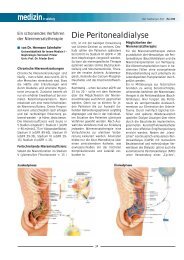
Abb. 2: <strong>Leberzirrhose</strong> mit Aszites<br />
Aszites<br />
Die Neigung zu Aszitesbildung ist ein<br />
multifaktorielles Geschehen und in <strong>der</strong><br />
Regel an das Vorliegen eines sinusoidalen<br />
Hochdrucks gebunden. Die Sinusoide<br />
<strong>der</strong> Leber weisen eine Fenestrierung<br />
auf und durch eine erhöhte<br />
Permeabilität kommt es zum Abpressen<br />
von Lymphe in den Disse’schen Raum<br />
und zu einer Ansammlung von Flüssigkeit<br />
in <strong>der</strong> Peritonealhöhle. Therapeutisch<br />
wird oft als erster Schritt die<br />
Reduktion <strong>der</strong> Kochsalzzufuhr empfohlen,<br />
wobei eine exzessive Restriktion<br />
den Erfolg einer Aszitestherapie nicht<br />
wesentlich verbessert, patientenseits<br />
auch nicht toleriert wird und deshalb<br />
eine mo<strong>der</strong>ate Reduktion auf 2g/Tag<br />
ausreichend erscheint. Die diuretische<br />
Therapie stellt die eigentliche Basistherapie<br />
dar: Diuretikum <strong>der</strong> ersten Wahl<br />
sollte Spironolacton (o<strong>der</strong> ein an<strong>der</strong>er<br />
Aldosteronantagonist) sein. Alternativ<br />
kann auf Grund des verzögerten Wirkbeginns<br />
letztgenannter Substanz auch<br />
ein Schleifendiuretikum wie Furosemid<br />
verwendet werden. Bei mangelhaftem<br />
Therapieansprechen können beide<br />
Medikamente auf die empfohlenen<br />
Höchstdosen titriert werden. Die Gewichtsabnahme<br />
sollte bei Fehlen peripherer<br />
Ödeme maximal 500g/Tag betragen.<br />
Bei ausgeprägtem Aszites kann<br />
auch zusätzlich eine Parazentese mit begleiten<strong>der</strong><br />
Albuminsubstitution durchgeführt<br />
werden. Bei therapierefraktärem<br />
Aszites ist bei ausgewählten Patienten<br />
auch eine TIPS- Anlage zu erwägen.<br />
Spontane bakterielle Peritonitis<br />
(SBP)<br />
Die spontane bakterielle Peritonitis stellt<br />
bei Patienten mit dekompensierter<br />
<strong>Leberzirrhose</strong> und Aszites eine potentiell<br />
lebensbedrohliche Komplikation<br />
dar und ist, obwohl therapeutisch meist<br />
beherrschbar, noch immer mit einer<br />
Mortalität von 20 % behaftet. Auf Grund<br />
des häufig oligo- o<strong>der</strong> asymptomatischen<br />
Verlaufes sollte bei Patienten mit<br />
terminaler Lebererkrankung und Aszites<br />
immer an die Möglichkeit einer SBP gedacht<br />
werden. Beweisend für eine SBP<br />
ist eine erhöhte Anzahl von mehr als<br />
250 neutrophilen Granulozyten pro mm<br />
3 im Ascites. Die Konzentration von<br />
bakteriellen Mikroorganismen im Aszites<br />
ist üblicherweise sehr gering, was die<br />
hohe Rate von SBP mit negativem Kulturbefund<br />
erklärt. Therapeutisch sollte<br />
bereits bei klinischem Verdacht eine<br />
empirische antibiotische Akuttherapie<br />
initiiert werden. Als Mittel <strong>der</strong> Wahl gelten<br />
Cephalosporine <strong>der</strong> 3. Generation,<br />
alternativ Penicilline mit Beta- Lactamase-Inhibitoren<br />
o<strong>der</strong> Chinolone (bei<br />
Penicillinunverträglichkeit). Die Dauer<br />
<strong>der</strong> Therapie beträgt üblicherweise 5<br />
weiter auf Seite 24 ➡<br />
22
medizin in salzburg<br />
Der Salzburger Arzt Juni 2008<br />
Tage bzw. sollte solange durchgeführt<br />
werden, bis die Zahl <strong>der</strong> neutrophilen<br />
Granulozyten im Aszites unter 250/mm 3<br />
fällt. Zusätzlich sollen diese Patienten<br />
Humanalbumin erhalten (1,5 g/kg KG<br />
am ersten Tag und 1g/kg Kg am Tag 3),<br />
da bei rund einem Drittel aller Patienten<br />
mit SBP eine Verschlechterung <strong>der</strong> Nierenfunktion<br />
auftritt. Nach stattgehabter<br />
SBP ist die Rezidivrate erhöht, was eine<br />
antibiotische Sekundärprophylaxe erfor<strong>der</strong>t.<br />
Empfohlen wird die tägliche orale<br />
Gabe eines Chinolon (z.B. Norfloxacin<br />
400 mg/tgl.). Diese Prophylaxe sollte bis<br />
zum Verschwinden des Aszites, bis zu<br />
einer möglichen LTX o<strong>der</strong> bis zum Tode<br />
durchgeführt werden. Eindeutige Empfehlungen<br />
für eine Primärprophylaxe<br />
existieren nicht- eventuell kann diese<br />
aber bei Patienten mit Aszites empfohlen<br />
werden, wenn das Gesamtprotein<br />
im Ascites < 1g/dl beträgt.<br />
Hepatische Enzephalopathie<br />
(HE)<br />
Die hepatische Enzephalopathie ist ein<br />
komplexes, aber potentiell reversibles<br />
neuropsychiatrisches Syndrom auf dem<br />
Boden einer kompromittierten Clearencefunktion<br />
<strong>der</strong> Leber. Durch die<br />
Wirkung endogener Neurotoxine<br />
kommt es zu Funktionsstörungen <strong>der</strong><br />
Astroglia, Permeabilitätsstörungen <strong>der</strong><br />
Blut- Hirn- Schranke und Verän<strong>der</strong>ungen<br />
des intrazerebralen Neurotransmittergehaltes.<br />
Auslöser einer hepatischen<br />
Enzephalopathie können gastrointestinale<br />
Blutungen, Infektionen, Pharmaka<br />
wie Sedativa, Analgetika und Diuretika<br />
o<strong>der</strong> nutritive Komponenten wie Eiweißexzess<br />
sein.<br />
Klinisch sind die Beschwerden in einem<br />
frühen Stadium (Stadium I) sehr uncharakteristisch<br />
und manifestieren sich<br />
meist in Form von Konzentrationsstörungen,<br />
Müdigkeit und Schlafstörungen.<br />
Das Spätstadium (Stadium IV) manifestiert<br />
sich im Sinne einer komatösen<br />
Bewusstseinsstörung. Therapeutisch im<br />
Vor<strong>der</strong>grund steht die Beseitigung präzipitieren<strong>der</strong><br />
Faktoren. Die Vermin<strong>der</strong>ung<br />
<strong>der</strong> intestinalen Ammoniumproduktion<br />
mittels Lactulose und nicht resorbierbarer<br />
Antibiotika sowie die Steigerung <strong>der</strong><br />
NH4+- Entgiftung mittels L-Ornithin-L-<br />
Aspartat stellen weitere therapeutische<br />
Optionen dar.<br />
Der Autor:<br />
Der Vorstand:<br />
FA Dr. Michael Strasser<br />
m.strasser@salk.at<br />
Prim. Univ.-Prof.<br />
Dr. Frie<strong>der</strong> Berr<br />
Leber-Ambulanz: Mo, Mi, Fr<br />
ab 08.00 Uhr mit Voranmeldung<br />
unter: 0662/4482-2803<br />
Dr. M. Strasser<br />
Abklärung und Therapieplanung von<br />
akuten und chronischen Lebererkrankungen,<br />
mit Spezialanalytik (immunologische<br />
und serumchemische<br />
Diagnostik, Genteste für hereditäre<br />
Erkrankungen),Teilnahme an multizentrischen<br />
klinischen Studien (neue<br />
Therapiekonzepte bei Virushepatitiden,<br />
akut-auf-chronischem Leberversagen).<br />
Studien: Therapiestudien für Virus<br />
Hepatitis – Dr. Strasser<br />
In <strong>der</strong> nächsten Ausgabe vom<br />
„Salzburger Arzt“ lesen Sie:<br />
„Mechanische Cholestase“<br />
von Primar Univ.-Prof. Dr. Frie<strong>der</strong> Berr<br />
und OA Dr. Gernot Wolkersdörfer<br />
Universitätsklinik für Innere Medizin I<br />
mit Gastroenterologie-Hepatologie,<br />
Nephrologie, Diabetologie und<br />
Stoffwechselerkrankungen<br />
Vorstand:<br />
Prim. Univ.-Prof. Dr. Frie<strong>der</strong> Berr<br />
Müllner Hauptstraße 48<br />
A-5020 Salzburg<br />
Telefon +43 (0)662 /4482-2801<br />
www.salk.at/M1/.<br />
Fachkurzinformation zu Seite 23<br />
Pegasys® 135 bzw. 180 Mikrogramm Injektionslösung in einer Fertigspritze.<br />
Qualitative und quantitative Zusammensetzung: Eine Fertigspritze enthält Peginterferon alfa-2a* 135 bzw. 180 Mikrogramm. Jede Fertigspritze mit 0,5 ml Lösung enthält 135 bzw. 180 Mikrogramm Peginterferon<br />
alfa-2a*. Die Stärke bezieht sich auf die Menge des Interferon alfa-2a Anteils von Peginterferon alfa-2a ohne Berücksichtigung <strong>der</strong> Pegylierung. *Der arzneilich wirksame Bestandteil, Peginterferon alfa-2a,<br />
ist ein kovalentes Konjugat des Proteins Interferon alfa-2a, das mittels rekombinanter DNA-Technologie in Escherichia coli mit bis-[Monomethoxy-Polyethylenglykol] hergestellt wird. Die Wirksamkeit dieses<br />
Arzneimittels sollte nicht mit <strong>der</strong> Wirksamkeit an<strong>der</strong>er pegylierter o<strong>der</strong> nicht pegylierter Proteine <strong>der</strong>selben therapeutischen Klasse verglichen werden. Für weitere Informationen siehe veröffentlichte Fachinformation<br />
Abschnitt "Pharmakodynamische Eigenschaften". Sonstiger Bestandteil: Benzylalkohol (10 mg/1 ml). Anwendungsgebiete: Chronische Hepatitis B: Pegasys ist indiziert zur Behandlung <strong>der</strong> HBeAgpositiven<br />
und HBeAg-negativen chronischen Hepatitis B bei erwachsenen Patienten mit kompensierter Lebererkrankung, mit Nachweis viraler Replikation, erhöhten GPT-Werten und histologisch verifizierter<br />
Leberentzündung und/o<strong>der</strong> -fibrose (siehe veröffentlichte Fachinformation Abschnitte "Beson<strong>der</strong>e Warnhinweise und Vorsichtsmaßnahmen für die Anwendung" und "Pharmakodynamische Eigenschaften").<br />
Chronische Hepatitis C: Pegasys ist indiziert zur Behandlung erwachsener Patienten mit chronischer Hepatitis C, <strong>der</strong>en Serum HCV-RNA-positiv ist, einschließlich Patienten mit kompensierter Zirrhose<br />
und/o<strong>der</strong> mit einer klinisch stabilen HIV-Begleitinfektion (siehe veröffentlichte Fachinformation Abschnitt "Beson<strong>der</strong>e Warnhinweise und Vorsichtsmaßnahmen für die Anwendung"). Pegasys wird bei Patienten<br />
mit chronischer Hepatitis C am besten in Kombination mit Ribavirin angewendet. Diese Kombination ist sowohl bei unvorbehandelten Patienten indiziert als auch bei Patienten, die vorher auf eine Therapie mit<br />
Interferon alfa angesprochen und nach Absetzen <strong>der</strong> Therapie einen Rückfall erlitten haben. Die Monotherapie ist hauptsächlich bei einer Intoleranz o<strong>der</strong> Kontraindikationen gegen Ribavirin indiziert. Gegenanzeigen:<br />
- Überempfindlichkeit gegen den Wirkstoff, alfa-Interferone o<strong>der</strong> einen <strong>der</strong> sonstigen Bestandteile. – Hepatitis als Autoimmunerkrankung. – Schwere Dysfunktion <strong>der</strong> Leber o<strong>der</strong> dekompensierte <strong>Leberzirrhose</strong>.<br />
– Neugeborene und Kleinkin<strong>der</strong> bis zu 3 Jahren, da das Arzneimittel Benzylalkohol enthält (siehe veröffentlichte Fachinformation Abschnitt "Beson<strong>der</strong>e Warnhinweise und Vorsichtsmaßnahmen für die<br />
Anwendung" zu Benzylalkohol). – Schwere vorbestehende Herzerkrankung in <strong>der</strong> Anamnese, einschließlich instabiler o<strong>der</strong> unkontrollierter Herzerkrankung in den vergangenen sechs Monaten (siehe veröffentlichte<br />
Fachinformation Abschnitt "Beson<strong>der</strong>e Warnhinweise und Vorsichtsmaßnahmen für die Anwendung") - Die Anwendung von Pegasys ist bei HIV/HCV-Patienten mit Zirrhose und einem Child-Pugh-Wert ><br />
6 kontraindiziert. Wenn Pegasys in Kombination mit Ribavirin angewendet werden soll, beachten Sie bezüglich <strong>der</strong> Kontraindikationen zu Ribavirin auch die Zusammenfassung <strong>der</strong> Merkmale des Arzneimittels<br />
(Fachinformation) von Ribavirin. Liste <strong>der</strong> sonstigen Bestandteile: Natriumchlorid, Polysorbat 80, Benzylalkohol (10 mg/1 ml), Natriumacetat, Essigsäure, Wasser für Injektionszwecke. Inhaber <strong>der</strong> Zulassung:<br />
Roche Registration Limited, 6 Falcon Way, Shire Park, Welwyn Garden City, AL7 1TW, Vereinigtes Königreich. Verschreibungspflicht/Apothekenpflicht: Rezept- und apothekenpflichtig, wie<strong>der</strong>holte Abgabe<br />
verboten. Pharmakotherapeutische Gruppe: Immunstimulanz/Cytokin, ATC-Code: L03A B11. Beson<strong>der</strong>e Warnhinweise und Vorsichtsmaßnahmen für die Anwendung, Wechselwirkungen mit an<strong>der</strong>en<br />
Arzneimitteln und sonstige Wechselwirkungen sowie Nebenwirkungen sind <strong>der</strong> veröffentlichten Fachinformation zu entnehmen.<br />
24