Download Fortbildung - bei CME-medipoint
Download Fortbildung - bei CME-medipoint
Download Fortbildung - bei CME-medipoint
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Priv-Doz. Dr. med. habil. Thomas Jansen<br />
Dermatologie am Alter Markt, Alter Markt 36 – 42, 50667 Köln<br />
VNR: 2760909004832160015<br />
Gültigkeitsdauer: 15.01.2014 – 31.12.2014<br />
1. Einleitung<br />
Die Akne zählt zu den weltweit häufigsten Erkrankungen<br />
der Haut. Sie tritt vorwiegend während der Pubertät<br />
zwischen dem 10. bis 14. Lebensjahr auf und klingt in der<br />
Regel im Alter von 20 bis 25 Jahren spontan wieder ab<br />
[Ghodsi et al. 2009]. Je nach Studie wird die Prävalenz <strong>bei</strong><br />
Heranwachsenden mit 25% bis 95% angegeben [Ghodsi<br />
et al. 2009, Schaefer et al. 2008]. Bei bis zu 20% der Betroffenen<br />
bleibt die Akne über das 25. Lebensjahr hinaus<br />
bestehen (persistierende Akne) oder tritt trotz des Abheilens<br />
nach der Pubertät im Erwachsenenalter erneut auf<br />
(Spätbeginn-Akne) [Rzany und Kahl 2006]. In einigen Fällen<br />
manifestiert sich die Akne auch erstmalig im Erwachsenenalter<br />
[Jansen et al. 2013]. Beide Formen – die persistierende<br />
sowie die spät beginnende Form der Akne im<br />
Erwachsenenalter – werden unter dem Begriff Acne tarda<br />
zusammengefasst. Insgesamt leiden mit einer Prävalenz<br />
von 41 – 54% mehr Frauen an einer Acne tarda als Männer<br />
(34 – 40%). Das typische klinische Erscheinungsbild wird<br />
in der dermatologischen Praxis zunehmend häufiger beobachtet,<br />
was aber nicht zwangsläufig auf ein vermehrtes<br />
Auftreten der Erkrankung zurückzuführen ist, sondern<br />
ebenso auf ein verändertes Gesundheitsbewusstsein vieler<br />
betroffener Patienten hindeuten kann. Obwohl die Ursache<br />
für die Acne tarda multifaktoriell und der Einfluss<br />
der einzelnen Faktoren noch nicht eindeutig geklärt ist,<br />
können die Symptome abhängig vom Schweregrad oder<br />
von psychosozialen Faktoren mit topischen und systemischen<br />
Therapieformen langfristig gut behandelt werden.<br />
Hier<strong>bei</strong> ist zu beachten, dass sich die Aknebehandlung<br />
von Erwachsenen in einigen Punkten von der Behandlung<br />
Jugendlicher unterscheidet.<br />
Die vorliegende <strong>Fortbildung</strong> gibt einen Überblick über die<br />
Akne <strong>bei</strong> erwachsenen Frauen, deren Pathogenese und<br />
Empfehlungen zur Therapie.<br />
2. Klinisches Bild der Akne im Erwachsenenalter<br />
Die Akne ist eine Erkrankung des Talgdrüsenapparates und<br />
des Haarfollikels, die als funktionelle Einheit (Haar-Talgdrüsen-Einheit)<br />
zusammengefasst werden [Reiche 2003].<br />
Typische initiale Läsionen sind Komedonen, die durch den<br />
Verschluss des Ausführungsganges des Talgdrüsenfollikels<br />
infolge einer Verhornungsstörung (Hyperkeratose) entstehen.<br />
Entzünden sich solche geschlossenen Komedonen<br />
aufgrund des Rückstaus von Hornzellen und Talg sowie der<br />
Besiedelung mit Propionibacterium acnes (P. acnes) und<br />
dessen vermehrter Stoffwechselaktivität, kann dies zur<br />
Bildung von Papeln und Pusteln führen. Die Ausprägung<br />
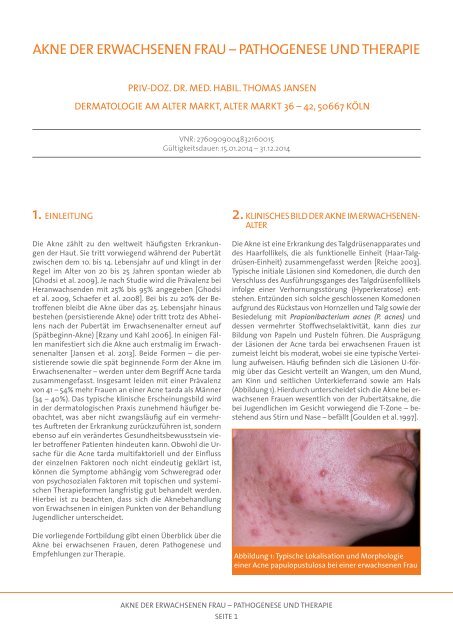
der Läsionen der Acne tarda <strong>bei</strong> erwachsenen Frauen ist<br />
zumeist leicht bis moderat, wo<strong>bei</strong> sie eine typische Verteilung<br />
aufweisen. Häufig befinden sich die Läsionen U-förmig<br />
über das Gesicht verteilt an Wangen, um den Mund,<br />
am Kinn und seitlichen Unterkieferrand sowie am Hals<br />
(Abbildung 1). Hierdurch unterscheidet sich die Akne <strong>bei</strong> erwachsenen<br />
Frauen wesentlich von der Pubertätsakne, die<br />
<strong>bei</strong> Jugendlichen im Gesicht vorwiegend die T-Zone – bestehend<br />
aus Stirn und Nase – befällt [Goulden et al. 1997].<br />
Abbildung 1: Typische Lokalisation und Morphologie<br />
einer Acne papulopustulosa <strong>bei</strong> einer erwachsenen Frau<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 1
Tabelle 1: Klinische Merkmale der Acne tarda der Frau [Jansen et al. 2013]<br />
Läsionen<br />
Lokalisation<br />
Acne papulopustulosa<br />
Papeln und Pusteln, Knoten<br />
(Anteil der entzündlichen Läsionen > 5%)<br />
Gesicht, bevorzugt Kinn, seitlicher Unterkieferrand,<br />
Hals<br />
Acne comedonica<br />
Große geschlossene oder zystenartige Komedonen<br />
(Anteil der entzündlichen Läsionen < 5%)<br />
Über das Gesicht verteilt, bevorzugt Wangen, Stirn<br />
2.1 Formen der Acne tarda der Frau<br />
Die Acne tarda der Frau kann in verschiedene Verlaufsformen<br />
eingeteilt werden, die sich in ihrem klinischen Bild<br />
unterscheiden. In den meisten Erkrankungsfällen handelt<br />
es sich um eine persistierende Akne (59 – 82% der Frauen),<br />
während die übrigen Fälle überwiegend eine nach dem<br />
25. Lebensjahr auftretende Spätbeginn-Akne darstellen<br />
(18 – 41% der Frauen). Sonderformen der Acne tarda der<br />
Frau umfassen die Akne in der Schwangerschaft, die Akne<br />
nach Absetzen oraler Kontrazeptiva und die perimenopausale<br />
Akne [Jansen et al. 2013]. Typischerweise treten die Läsionen<br />
meist im Gesicht auf. Anhand der Lokalisation und<br />
Morphologie der Läsionen kann wiederum eine Acne papulopustulosa<br />
und eine Acne comedonica der Postadoleszenz<br />
unterschieden werden (Tabelle 1) [Goulden et al. 1997].<br />
Für die Spätbeginn-Akne ist im Vergleich zur persistierenden<br />
Akne insgesamt eine geringere Anzahl an Läsionen,<br />
dafür aber ein größerer Anteil von Papeln und Pusteln kennzeichnend.<br />
Diese finden sich zusammen mit den Komedonen<br />
häufig im unteren Drittel des Gesichts [Choi et al. 2011].<br />
Im Zusammenhang mit der Zyklusblutung verschlechtert<br />
sich <strong>bei</strong> etwa 62 – 85% der betroffenen Frauen die Symptomatik<br />
um 21% <strong>bei</strong> einer Komedonenakne und um 25%<br />
<strong>bei</strong> einer papulopustulösen Akne [Lucky 2004]. In einer<br />
in Australien durchgeführten Studie gaben 43% der Frauen<br />
im Verlauf ihrer Schwangerschaft eine Besserung der<br />
Symptome an, <strong>bei</strong> 39% blieb der Befund unverändert und<br />
<strong>bei</strong> 18% verschlechterte er sich [Plunkett et al. 1999].<br />
2.2 Auswirkungen der Acne tarda<br />
Die Abheilung der entzündlichen Läsionen der Akne geht<br />
oftmals mit einer Narbenbildung und Hyperpigmentierung<br />
einher. In ihrer Morphologie sind die Aknenarben sehr variabel,<br />
wo<strong>bei</strong> die Frauen oftmals mehrere verschiedene Narbentypen<br />
gleichzeitig aufweisen. Aknenarben wie auch die<br />
Akneläsionen selbst können daher zu einer starken Beeinträchtigung<br />
des Selbstwertgefühls und der Lebensqualität<br />
führen [Bock et al. 2006, Lasek und Chren 1998]. Für Frauen<br />
mit Akne besteht im Vergleich zu Frauen mit gesunder<br />
Haut ein höheres Risiko, Angstgefühle oder eine Depression<br />
zu entwickeln [Pruthi und Babu 2012, Yazici et al. 2004].<br />
3. Aknepathogenese<br />
Die Entstehung von Akneläsionen hängt von zahlreichen<br />
Faktoren ab. Charakteristische Elemente, die mit deren Auftreten<br />
in Verbindung gebracht werden, sind eine erhöhte<br />
Talgproduktion, die mit der Synthese entzündungsfördernder<br />
Lipide einhergeht, eine Hyperkeratose in den Ausführungsgängen<br />
der Talgdrüsenfollikel, die Präsenz und<br />
Stoffwechselaktivität von bestimmten Bakterien (P. acnes)<br />
sowie hierdurch ausgelöste Entzündungsreaktionen und<br />
Gewebeschädigungen [Zouboulis 2004, Zouboulis 2009].<br />
Die Follikelhyperkeratose – eine Verhornungsstörung,<br />
die zum Verschluss des Ausführungsganges des Talgdrüsenfollikels<br />
führt – sowie die Androgen-abhängige Talgdrüsenhyperplasie,<br />
die in einer gesteigerten Talgsekretionsrate<br />
und öligen Gesichtshaut (Seborrhö) resultiert,<br />
werden zu den primären Faktoren für die Entwicklung<br />
der Akne gezählt. Obwohl Akneläsionen stets in den Ausführungsgängen<br />
der Talgdrüsenfollikel vorwiegend in<br />
Regionen mit hohen Talgsekretionsraten entstehen, konnte<br />
eine direkte Korrelation zwischen den Talgmengen<br />
und dem Schweregrad der Akne <strong>bei</strong> erwachsenen Frauen<br />
nicht nachgewiesen werden [Conti et al. 1995, Pierard et<br />
al. 1998, Powell und Beveridge 1970]. Die Besiedelung der<br />
Talgdrüsenfollikel mit P. acnes und die hierdurch ausgelöste<br />
Immunantwort gelten als sekundäre Faktoren für die<br />
Entwicklung der Akneläsionen.<br />
Hormone, die unter anderem über Androgenrezeptoren<br />
die Talgdrüsen kontrollieren, sind an der Akneentstehung<br />
im Erwachsenenalter maßgeblich beteiligt. Als weitere<br />
pathogenetische Faktoren werden eine genetische Prädisposition,<br />
die Einnahme von Akne-fördernden Medikamenten<br />
und ein ungünstiger Lebensstil diskutiert (Abbildung 2)<br />
[Jansen et al. 2013].<br />
3.1 Mikrobiologie<br />
Die Mikroflora der Haut beherbergt unter anderem den<br />
Gram-positiven Bakterienstamm P. acnes, der auf gesunder<br />
Haut nur in geringen Mengen nachweisbar ist [Brüggemann<br />
et al. 2004]. Die Verhornungsstörung im Ausführungsgang<br />
des Talgdrüsenfollikels und die erhöhte<br />
Talgproduktion ermöglichen ein vermehrtes Wachstum<br />
von P. acnes, so dass durch die sezernierten proteolytischen<br />
Enzyme die Zellwände der Follikelzellen geschädigt<br />
werden [Makrantonaki et al. 2011]. Die durch Zellschäden,<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 2
Follikelhyperkeratose<br />
Hormone<br />
Medikamente<br />
Entzündung<br />
Abbildung 2: Pathogenetische Faktoren der Acne tarda<br />
Stoffwechselprodukte und bakterielle Antigene ausgelösten<br />
entzündlichen Vorgänge tragen zur Entwicklung der<br />
Akne <strong>bei</strong> [Kim 2005]. Da sich die Mikroflora der Haut <strong>bei</strong><br />
jugendlichen und erwachsenen Aknepatienten nicht unterscheidet,<br />
wurde das Andauern der Aknesymptomatik<br />
bis ins Erwachsenenalter auf eine Zunahme von antibiotikaresistenten<br />
P. acnes-Stämmen zurückgeführt [Till et al.<br />
2000]. Überraschenderweise fanden sich in einer Studie<br />
mit 1.567 Aknepatienten <strong>bei</strong> jenen über 25 Jahre jedoch signifikant<br />
seltener antibiotikaresistente P. acnes-Stämme<br />
[Eady et al. 1995]. Statt der Antibiotikaresistenz wurde für<br />
die Persistenz der Akne daher als alternative Erklärung<br />
eine fehlende Immuntoleranz gegenüber P. acnes angenommen.<br />
Bei einem Vergleich der anti-P. acnes-IgG-Antikörpertiter<br />
konnte aber kein Unterschied zwischen Frauen<br />
mit persistierender oder Spätbeginn-Akne und gesunden<br />
Kontrollpersonen festgestellt werden, so dass eine erhöhte<br />
oder verminderte Immunantwort auf P. acnes wahrscheinlich<br />
keine plausible Erklärung für die Entstehung der Acne<br />
tarda <strong>bei</strong> erwachsenen Frauen ist [Till et al. 2000].<br />
3.2 Hormone<br />
Primäre Faktoren<br />
`<br />
Acne<br />
tarda<br />
`<br />
Sekundäre Faktoren<br />
Talgdrüsenhyperplasie<br />
Genetik<br />
Lebensstil<br />
Immunantwort<br />
Frauen mit einer Acne tarda weisen eine deutlich gesteigerte<br />
Talgproduktion im Vergleich zu gesunden Personen<br />
auf [Zouboulis et al. 2004, Zouboulis 2005]. In den Talgdrüsen<br />
sind zahlreiche Androgenrezeptoren lokalisiert,<br />
welche die Wirkung der peripheren androgenen Hormone<br />
vermitteln. Trotz eines nachweisbaren Zusammenhanges<br />
von androgenen Hormonen und der Entwicklung einer<br />
Akne konnte in verschiedenen Studien keine typische Hormonkonstellation,<br />
z. B. erhöhtes Testosteron, Dihydrotestosteron,<br />
Androstendion oder Dihydroepiandrosteronsulfat<br />
(DHEAS), <strong>bei</strong> den Betroffenen nachgewiesen werden<br />
[Aizawa und Niimura 1993, Darley et al. 1982, Darley et al.<br />
1984, Laue et al. 1991, Lucky et al. 1983, Seirafi et al. 2007].<br />
Es wird vermutet, dass die Unterschiede in den Ergebnissen<br />
zumindest teilweise dadurch erklärbar sind, dass unterschiedliche<br />
Laborkriterien und Kontrollen angewendet<br />
wurden.<br />
Als alternative Erklärung für die gesteigerte Talgdrüsenaktivität<br />
<strong>bei</strong> Frauen mit einem normalen Steroidmuster<br />
wird eine höhere Rezeptordichte und/oder -empfindlichkeit<br />
gegenüber Androgenen angenommen [Akamatsu et<br />
al. 1992]. Zudem findet sich in Talgdrüsen von Frauen, die<br />
von einer Akne betroffen sind, eine höhere Aktivität der<br />
5α-Reduktase Typ 1, die zu einer vermehrten Umwandlung<br />
von Testosteron in das stark wirksame Dihydrotestosteron<br />
führt [Thiboutot et al. 1998]. Auch Androsteronglukuronid,<br />
ein Metabolit von Dihydrotestosteron, ist <strong>bei</strong> Frauen mit<br />
moderater Akne erhöht. Unter oraler Kontrazeption sinkt<br />
die Androsteronglukuronid-Konzentration signifikant ab,<br />
wo<strong>bei</strong> die Hormonwerte mit der Anzahl der Papeln und<br />
Pusteln korrelieren [Carmina et al. 2002].<br />
Während in Haut, Fettgewebe und Leber schwache Vorläufermoleküle<br />
in biologisch aktivere Androgene umgewandelt<br />
werden können, sind die primären Bildungsorte der<br />
Androgene <strong>bei</strong> Frauen die Ovarien und die Nebennierenrinde.<br />
Bei Erkrankungen mit androgener Symptomatik wie<br />
der Acne tarda müssen daher nicht nur Stoffwechselstörungen<br />
wie das polyzystische Ovarialsyndrom (PCOS), das<br />
adrenogenitale Syndrom (AGS), das Cushing-Syndrom, die<br />
Hyperprolaktinämie und das HAIR-AN-Syndrom (Hyperandrogenämie,<br />
Insulinresistenz, Acanthosis nigricans), sondern<br />
auch androgenproduzierende Tumore des Ovars oder<br />
der Nebennierenrinde oder auch die exogene Zufuhr von<br />
Androgenen als Ursachen eines Hyperandrogenismus in<br />
Betracht gezogen werden [Harper 2008, Thiboutot 2001].<br />
In einer Studie mit Frauen, die an einer persistierenden<br />
oder Spätbeginn-Akne litten, war gleichzeitig <strong>bei</strong> 26,9%<br />
der Frauen mit Akne, aber nur <strong>bei</strong> 8,4% der Kontrollen, ein<br />
PCOS nachweisbar [Kelekci et al. 2010]. Ein AGS mit einer<br />
reduzierten 21-Hydroxylase-Aktivität konnte in einer Studie<br />
<strong>bei</strong> 11,8% der Frauen mit Spätbeginn-Akne festgestellt<br />
werden [Ostlere et al. 1993]. Daher sollte <strong>bei</strong> Frauen, die<br />
unter einer schweren Akne und weiteren Syndromen eines<br />
Hyperandrogenismus leiden, als Ursache an eine abnorme<br />
Androgenproduktion gedacht und ein später, abrupter Erkrankungsbeginn<br />
als Hinweis auf Endokrinopathien oder<br />
Tumoren gewertet werden [Harper 2008, Thiboutot 2001].<br />
Während <strong>bei</strong> einer isolierten Akne im Erwachsenenalter<br />
derzeit keine Hormonanalyse empfohlen werden kann,<br />
erscheinen <strong>bei</strong> der Feststellung zusätzlicher Symptome<br />
eines Hyperandrogenismus entsprechende Hormonbestimmungen<br />
sinnvoll.<br />
3.3 Genetische Prädisposition<br />
In vielen Fällen scheint der Entwicklung der Acne tarda<br />
eine erbliche Vorbelastung zu Grunde zu liegen. Laut Studien<br />
haben 50 – 53% der Frauen mit Erwachsenenakne<br />
mindestens einen Verwandten 1. Grades, der ebenfalls an<br />
einer Acne tarda erkrankt ist [Goulden et al. 1999]. Im Falle<br />
von eineiigen Zwillingen sind fast immer und <strong>bei</strong> zweieiigen<br />
Zwillingen häufig <strong>bei</strong>de von der Erkrankung betroffen<br />
[Bataille et al. 2002, Walton et al. 1988]. Zwar gibt es keine<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 3
estimmten Genotypen, die mit spezifischen klinischen<br />
Subtypen der Erkrankung in Zusammenhang gebracht<br />
werden, jedoch wird eine Assoziation mit Androgen- und<br />
Lipid-assoziierten Erkrankungen wie dem familiären Hyperandrogenismus<br />
[Bekaert et al. 1998] oder mit Mutationen<br />
in den Steroid-21-Hydroxylase- sowie CYP21-kodierenden<br />
Genen angenommen [Ostlere et al. 1998].<br />
3.4 Medikamente<br />
Die Einnahme von bestimmten Medikamenten wie Glukokortikoiden,<br />
Antikonvulsiva, Antituberkulostatika, Psychopharmaka,<br />
Androgenen, Halogenen oder Vitamin-B-<br />
Präparaten kann <strong>bei</strong> erwachsenen Frauen zur Entstehung<br />
einer Akne-artigen Erkrankung <strong>bei</strong>tragen oder die Symptomatik<br />
einer bestehenden Acne tarda negativ beeinflussen<br />
[Du-Thanh et al. 2011]. Besonderes Augenmerk gilt<br />
zudem der Einnahme oraler Kontrazeptiva mit restandrogenen<br />
Gestagenen wie z. B. Levonorgestrel, die mit der<br />
Entwicklung einer Akne <strong>bei</strong> Frauen korreliert werden kann<br />
[Schmitt et al. 2009].<br />
3.5 Lebensstil (Rauchen, Stress, Ernährung, Kosmetika)<br />
Verschiedenen Umweltfaktoren und Lebensgewohnheiten<br />
wird ein modulierender Einfluss auf den Krankheitsverlauf<br />
der Acne tarda zugeschrieben, als alleinige Ursache für die<br />
Entstehung der Akne sind diese aber nicht anzusehen.<br />
Stress hat eine modulierende Wirkung auf die Akne [Chiu et<br />
al. 2003]. So werden nicht nur vermehrt Kortisol und Androgene<br />
in der Nebennierenrinde gebildet, sondern die Talgproduktion<br />
zusätzlich direkt durch weitere in der Haut produzierte<br />
Stresshormone beeinflusst [Ganceviciene et al. 2009].<br />
Einen Hinweis, dass die Ernährung in der Aknepathogenese<br />
eine Rolle spielt, gibt das relativ häufige Auftreten<br />
dieser Krankheit in westlichen Zivilisationen im Vergleich<br />
zu Völkern mit ursprünglichen Lebensgewohnheiten.<br />
Als Erklärung hierfür werden der reichliche Verzehr von<br />
Nahrungsmitteln mit hohem glykämischem Index, insulinotropen<br />
Milchprodukten und großen Mengen pro-inflammatorischer<br />
Omega-6-Fettsäuren sowie zu niedrigen<br />
Mengen von Omega-3-Fettsäuren in der westlichen Bevölkerung<br />
angeführt.<br />
Auch dem Nikotinkonsum wird eine negative Wirkung<br />
auf die Akne zugeschrieben, obwohl verschiedene Studien<br />
bezüglich einer Assoziation zwischen Rauchen und<br />
Schweregrad der Erkrankung widersprüchliche Ergebnisse<br />
anführen [Firooz et al. 2005, Klaz et al. 2006, Schäfer et al.<br />
2001]. In einer Studie mit 1000 Frauen im Alter von 25 bis<br />
50 Jahren waren 18,5% der Frauen von einer Akne betroffen.<br />
Unter den Erkrankten befanden sich mit 41,5% signifikant<br />
mehr Raucherinnen als Nicht-Raucherinnen (9,7%).<br />
Letztere waren zu 52,8% von einer papulopustulösen Akne<br />
betroffen, während Raucherinnen überwiegend an einer<br />
Komedonenakne (91,3%) litten [Capitanio et al. 2007]. Für<br />
das Auftreten dieser sogenannten „smoker´s acne“ wird<br />
die Überflutung der Gesichtshaut mit chlorierten Kohlenwasserstoffen<br />
verantwortlich gemacht.<br />
Lange Zeit wurde angenommen, dass eine leichte Komedonenakne,<br />
die mit geschlossenen Komedonen vorwiegend<br />
an den Wangen erwachsener Frauen auftritt, auf die<br />
Verwendung komedogener Kosmetika zurückzuführen<br />
sei. Das Absetzen der entsprechenden Produkte führt jedoch<br />
nicht zur erwarteten Besserung der Aknesymptomatik<br />
[Kligman und Mills 1972]. Zudem werden nicht von<br />
allen Frauen mit einer „Acne cosmetica“ auch regelmäßig<br />
Kosmetika verwendet. Daher ist der Gebrauch kosmetischer<br />
Produkte nicht als Ursache einer Acne tarda anzusehen,<br />
er kann jedoch zur Verschlechterung einer bestehenden<br />
Symptomatik <strong>bei</strong>tragen.<br />
4. Therapie der Acne tarda der Frau<br />
Obwohl die Zahl der von einer Erwachsenenakne betroffenen<br />
Frauen, die einen Dermatologen aufsuchen, in den<br />
letzten Jahren offenbar angestiegen ist, befinden sich nur<br />
1% bis 22% der Frauen mit Acne tarda tatsächlich in ärztlicher<br />
Behandlung [Poli et al. 2001]. Oftmals werden ein<br />
ausreichender Nutzen und die Verträglichkeit der Therapie<br />
bezweifelt. Dennoch ist die Compliance <strong>bei</strong> erwachsenen<br />
Frauen – besonders im Vergleich mit jugendlichen und<br />
männlichen Patienten – am höchsten [Dréno et al. 2010].<br />
Ziel der Aknetherapie ist die Beseitigung von Verhornungsstörungen<br />
in den Ausführungsgängen der Talgdrüsenfollikel,<br />
die Hemmung der Talgsekretion und des Bakterienwachstums<br />
sowie die Beseitigung entzündlicher<br />
Läsionen. Die medikamentöse Therapie richtet sich nach<br />
dem Schweregrad der Erkrankung und im Falle einer hormonellen<br />
Störung – aufgrund endokriner Erkrankungen,<br />
Einnahme von Medikamenten und oraler Kontrazeptiva<br />
mit androgener Restwirkung etc. – auch nach der Ursache<br />
(Tabelle 2). Zudem müssen die höhere Sensibilität der erwachsenen<br />
Haut, ein möglicher Kinderwunsch, die zu erwartende<br />
Therapietreue und psychosomatische Faktoren<br />
<strong>bei</strong> der Wahl der geeigneten Behandlung der Acne tarda<br />
berücksichtigt werden.<br />
4.1 Topische Therapie<br />
Zur Behandlung milder bis moderater Formen der Erwachsenakne<br />
ist in vielen Fällen die Anwendung topischer Arzneimittel<br />
als Mono- oder Kombinationstherapie ausreichend<br />
[Savage und Layton 2010].<br />
Eine wirksame Therapieoption für die Behandlung der<br />
milden bis moderaten Acne tarda ist die topische Anwendung<br />
von Azelainsäure (15% als Gel oder 20% als Creme).<br />
Azelainsäure reguliert die Verhornungsstörung in den<br />
Ausführungsgängen der Talgdrüsenfollikel und kann so<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 4
Tabelle 2: Empfehlungen für die Behandlung der Acne tarda<br />
Klinisches Bild<br />
Milde bis moderate Akne<br />
Schwere Akne<br />
Therapie<br />
Topische Therapie<br />
• Azelainsäure<br />
(15% Gel oder 20% Creme)<br />
• Retinoide wie Adapalen<br />
Topische Kombinationstherapie<br />
• BPO 5% + Clindamycin 1%<br />
• BPO 2,5% + Adapalen 0,1%<br />
Bei stärkerer Ausprägung/therapieresistenter Akne<br />
zusätzlich systemische Therapie<br />
Topische Therapie oder topische Kombinationstherapie<br />
+ systemische Therapie<br />
• Isotretinoin<br />
Therapie <strong>bei</strong> Akne als Teil eines<br />
Androgenisierungssyndroms<br />
Systemische Therapie<br />
• Cyproteronacetat,<br />
Dienogest,<br />
Chlormadinonacetat,<br />
Drospirenon<br />
• GnRH-Analoga<br />
• Diaxozid, Metformin (Off-Label)<br />
• Dexamethason<br />
die Entstehung und Anzahl der Komedonen vermindern.<br />
Durch die antimikrobielle Wirkung wird die Keimdichte<br />
von P. acnes in den Follikeln und auf der Hautoberfläche<br />
verringert. Zusätzlich werden Azelainsäure auch antiinflammatorische<br />
Eigenschaften zugeschrieben [Gollnick<br />
1993]. Als Kombinationspräparat kann Azelainsäure auch<br />
zur Behandlung schwerer Formen der Acne tarda eingesetzt<br />
werden. Wegen des sehr günstigen Nebenwirkungsprofils<br />
ist Azelainsäure besonders für die Langzeit- und<br />
Erhaltungstherapie geeignet und kann zudem auch – <strong>bei</strong><br />
gegebener Indikation – während der Schwangerschaft<br />
und Stillzeit angewendet werden. Aufgrund ihrer fehlenden<br />
Bleichwirkung und Phototoxizität bzw. Photosensibilisierung<br />
bestehen keine Einschränkungen in der Anwendung<br />
<strong>bei</strong>m Tragen dunkler Kleidung sowie <strong>bei</strong> Sonne.<br />
Ebenfalls zur Behandlung einer milden bis moderaten<br />
entzündlichen oder nicht-entzündlichen Akne dienen topische<br />
Retinoide. Insbesondere Adapalen, ein Retinoid der<br />
dritten Generation, hat sich aufgrund seiner langfristigen<br />
guten Verträglichkeit bewährt. Neben einer komedolytischen<br />
und antikomedogenen Wirkung besitzen topische<br />
Retinoide direkt entzündungshemmende und immunmodulierende<br />
Eigenschaften. Auch wenn es keine Hinweise<br />
auf eine nennenswerte systemische Absorption gibt, sollte<br />
aufgrund der Teratogenität der Retinoide eine Schwangerschaft<br />
während der Behandlungsdauer vermieden<br />
werden [Schaefer 1993].<br />
Als weiteres Standardtherapeutikum wird Benzoylperoxid<br />
(BPO) 2,5% bis 5% in Kombinationstherapie zur Behandlung<br />
der milden bis moderaten Akne eingesetzt. Ebenfalls<br />
bewährt haben sich fixe Kombinationen aus 5% BPO und<br />
1% Clindamycin oder 2,5% BPO und 0,1% Adapalen. So<br />
führt letztere bereits nach 1 bis 2 Wochen zu einer sichtbaren<br />
Abnahme der Akneeffloreszenzen, die wesentlich<br />
stärker ist als unter Therapie mit den entsprechenden einzelnen<br />
Wirkstoffen [Pariser et al. 2007]. Bei schweren Verläufen<br />
wird die topische Applikation von BPO (und Clindamycin<br />
oder Adapalen) mit einer systemischen Therapie<br />
kombiniert. BPO entfaltet seine vorwiegend antimikrobielle<br />
Wirkung über die Freisetzung von freien Radikalen.<br />
Die ausgeprägte Oxidationsfähigkeit, die zur Bleichung<br />
dunkler Wäsche, Kleider und Haare führen kann, bedingt<br />
auch das hohe Irritationspotential von BPO.<br />
4.2 Systemische Therapie<br />
Die moderate bis schwere Form der Acne tarda <strong>bei</strong> Frauen<br />
wird üblicherweise mit einer systemischen Therapie behandelt.<br />
Diese bietet sich zudem <strong>bei</strong> milderen aber langandauernden<br />
Verlaufsformen mit Narbenbildung sowie<br />
<strong>bei</strong> einem Versagen der topischen Therapie an [Johnson<br />
und Nunley 2000, Savage und Layton 2010].<br />
Mit dem Retinoid Isotretinoin steht das wirksamste systemische<br />
Aknetherapeutikum zur Verfügung. Es setzt gleichzeitig<br />
an allen pathogenetischen Hauptfaktoren der Akne an.<br />
Durch die Hemmung des Zellzyklus von SEB-1-Sebozyten<br />
über einen Retinoidrezeptor-unabhängigen Mechanismus<br />
und die anschließende Apoptose der Zellen wird die Talgproduktion<br />
stark verringert [Nelson et al. 2006]. Gleichzeitig<br />
kann Isotretinoin aber zu dosisabhängigen Nebenwirkungen<br />
an Haut und Schleimhäuten führen (Cheilitis sicca, Epistaxis,<br />
Keratoconjunctivitis sicca, Ekzeme etc.) [Rademaker<br />
2010]. Als systemisches Aknetherapeutikum sollte es nur<br />
zur Behandlung der schweren nodulozystischen Akne oder<br />
als Therapieoption <strong>bei</strong> Versagen der Standardtherapien<br />
(systemische Antibiotika- und/oder topische Therapie) eingesetzt<br />
werden. Bei Kinderwunsch, in der Schwangerschaft<br />
und in der Stillzeit ist die systemische Gabe von Isotretinoin<br />
aufgrund der Teratogenität absolut kontraindiziert [Malvasi<br />
et al. 2009]. Der Einsatz <strong>bei</strong> Frauen im gebärfähigen Alter<br />
erfordert die Einhaltung strenger Sicherheitsmaßnahmen,<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 5
die eine sichere Kontrazeption und einen regelmäßigen<br />
Schwangerschaftsausschluss einschließen.<br />
Einer der wichtigsten Faktoren der Aknepathogenese ist<br />
eine erhöhte Talgdrüsenaktivität, die zur Bildung entzündungsfördernder<br />
Lipide <strong>bei</strong>trägt. Durch eine antiandrogene<br />
Therapie kann eine Minderung der Talgsynthese um bis<br />
zu 12% bis 67% erzielt werden [van Vloten und Sigurdsson<br />
2004, Zouboulis und Piquero-Martin 2003]. Daher ist<br />
– insbesondere wenn weitere Zeichen eines Hyperandrogenismus<br />
vorliegen – an eine hormonelle Behandlung<br />
zu denken. Auch Frauen mit persistierender oder therapieresistenter<br />
Akne, die gleichzeitig eine Kontrazeption<br />
wünschen, kommen z. B. im Rahmen einer systemischen<br />
Isotretinointherapie für eine Behandlung mit hormonellen<br />
Antiandrogenen in Frage [Zouboulis und Rabe 2010].<br />
Für die antiandrogene Therapie stehen mehrere Substanzklassen<br />
zur Verfügung (Tabelle 3):<br />
Tabelle 3: Einteilung der Antiandrogene anhand ihres<br />
Wirkungsmechanismus [Chen et al. 2002]<br />
Androgenrezeptorblocker<br />
Hemmer der zirkulierenden Androgene durch Wirkung<br />
auf das Ovar<br />
Hemmer der zirkulierenden Androgene durch Wirkung<br />
auf die Hypophyse<br />
Hemmer der Nebennierenrindenaktivität<br />
(z. B. Gonadotrophin-releasing-Hormon-Agonisten)<br />
Hemmer des peripheren Androgenmetabolismus<br />
(z. B. 5α-Reduktase-Inhibitoren)<br />
Eine antiandrogene Wirkung weisen die Androgenrezeptorblocker<br />
Cyproteronacetat (CPA), Chlormadinonacetat<br />
(CMA), Dienogest und Drospirenon auf. Diese werden in<br />
Kombination mit Ethinylestradiol zur Behandlung der<br />
moderaten bis schweren Akne verwendet und wirken<br />
gleichzeitig kontrazeptiv. Für Dienogest-haltige Präparate<br />
besteht neben der Akne-Indikation auch eine Zulassung<br />
als orales Kontrazeptivum (OK), so dass sich die<br />
Gabe Dienogest-haltiger Präparate ergänzend zur topischen<br />
Therapie sowie im Rahmen der systemischen Retinoidtherapie<br />
der Acne tarda zur Kontrazeption anbietet.<br />
Dienogest-haltige OK sollten daher als Mittel der Wahl<br />
gesehen werden, wenn Frauen mit Kontrazeptionswunsch<br />
Androgenisierungserscheinungen an der Haut zeigen.<br />
Hier ist eine Zusammenar<strong>bei</strong>t mit Gynäkologen sinnvoll.<br />
Obwohl die meisten anderen Gestagen- und Estrogenhaltigen<br />
OK (z. B. mit Levonorgestrel, Desogestrel oder<br />
Norgestimat) in zahlreichen Studien die entzündlichen<br />
Symptome der Akne <strong>bei</strong> erwachsenen Frauen mindern<br />
konnten, sind sie zur Monotherapie der Akne nicht zugelassen<br />
[Arowojolu et al. 2012]. Besonders <strong>bei</strong> älteren Frauen<br />
oder Raucherinnen steigt als Nebenwirkung der Therapie<br />
mit Estrogen-haltigen Präparaten das Thromboserisiko an.<br />
Mit Diaxozid oder Metformin kann in der Off-Label-Therapie<br />
das freie Testosteron als auch die Umwandlung von<br />
Progesteron in Androgene vermindert werden [Misugi et<br />
al. 2006]. Gleichzeitig werden die metabolischen Aspekte<br />
des PCOS verbessert. Als Nebenwirkungen von Diaxozid<br />
werden Natrium- und Wasserretention, Hyperurikämie,<br />
Hypertrichose, Leukopenie, Thrombopenie, Kopfschmerzen<br />
und Schwindelanfälle beobachtet, während zu Beginn einer<br />
Metformintherapie gastrointestinale Beschwerden häufig<br />
sind. In der Schwangerschaft und Stillzeit sollten Frauen<br />
nicht mit Diaxozid oder Metformin behandelt werden.<br />
Durch eine niedrig dosierte Dauertherapie mit Glukokortikoiden<br />
(z. B. 0,125 - 0,375 mg Dexamethason abends)<br />
werden ebenfalls adrenale Androgene reduziert. Die kurzzeitige<br />
Gabe von Glukokortikoiden wie z. B. Prednison<br />
bietet sich <strong>bei</strong> akuten und schweren Entzündungen an.<br />
Zwar haben Glukokortikoide starke antiinflammatorische<br />
Eigenschaften, doch ist deren langfristige und hochdosierte<br />
Gabe mit schwerwiegenden Nebenwirkungen wie<br />
Immunsuppression, erhöhten Blutzuckerwerten und Osteoporose<br />
verbunden [Mutschler et al. 2001].<br />
4.3 Adjuvante Therapie<br />
Die topische wie auch die systemische Therapie der Acne<br />
tarda sollte stets von adjuvanten Maßnahmen begleitet<br />
werden. Eine Umstellung der Ernährung auf Nahrungsmittel<br />
mit einem niedrigen glykämischen Index, der weitgehende<br />
Verzicht auf stark Milch- und Zuckerhaltige Nahrungsmittel<br />
sowie eine Nikotinkarenz können zu einer<br />
Besserung der Symptomatik <strong>bei</strong>tragen [Melnik 2010].<br />
Mit Hilfe von chemischen Peelingverfahren, mechanischer<br />
Behandlung und Phototherapie (insbesondere Blaulicht)<br />
können ebenso entzündliche Läsionen reduziert werden.<br />
Durch Lasertherapie und/oder Dermabrasion wird das Erscheinungsbild<br />
atropher Aknenarben positiv beeinflusst<br />
[Ayhan et al. 1998]. Zur Verbesserung des Hautbildes empfehlen<br />
sich generell nicht-komedogene Kosmetika.<br />
5. Fazit<br />
Offenbar leidet eine zunehmende Zahl erwachsener Frauen<br />
an einer milden bis moderaten Acne tarda, die durch<br />
einen typischen U-förmigen Gesichtsbefall mit Akneläsionen<br />
gekennzeichnet ist. Als Auslöser der Acne tarda<br />
werden zahlreiche Faktoren diskutiert, wo<strong>bei</strong> einer Hyperandrogenämie<br />
eine wesentliche Rolle in der Pathogenese<br />
zugeschrieben wird. Mit topischer Therapie kann <strong>bei</strong><br />
milder bis moderater Ausprägung der Akne in den meisten<br />
Fällen langfristig eine Besserung der Symptomatik<br />
erreicht werden. Zur Unterstützung sowie <strong>bei</strong> schweren<br />
oder therapieresistenten Verlaufsformen ist eine zusätzliche<br />
systemische Therapie sinnvoll. Besonders <strong>bei</strong>m Vorliegen<br />
von weiteren Symptomen eines Hyperandrogenismus<br />
und/oder gleichzeitigem Kontrazeptionswunsch bietet<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 6
sich eine hormonelle Behandlung mit Dienogest-haltigen<br />
Kontrazeptiva in Kombination mit topischen antimikrobiell,<br />
komedolytisch und antientzündlich wirkenden Präparaten<br />
an. Eine Änderung des Lebensstils, insbesondere<br />
eine Umstellung der Ernährung, wirkt sich generell positiv<br />
auf die Symptome der Acne tarda aus.<br />
6. Literaturverzeichnis<br />
1. Aizawa H, Niimura M. Adrenal androgen abnormalities in women with<br />
late onset and persistent acne. Arch Dermatol Res 1993; 284: 451-5<br />
2. Akamatsu H, Zouboulis CC, Orfanos CE. Control of human sebocyte<br />
proliferation in vitro by testosterone and 5-alpha-dihydrotestosterone<br />
is dependent on the localization of the sebaceous glands. J Invest<br />
Dermatol 1992; 99: 509-11<br />
3. Arowojolu AO, Gallo MF, Lopez LM, Grimes DA. Combined oral contraceptive<br />
pills for treatment of acne. Cochrane Database Syst Rev<br />
2012; 7: CD004425<br />
4. Ayhan S, Baran CN, Yavuzer R, Latifoglu O, Cenetoglu S, Baran NK.<br />
Combined chemical peeling and dermabrasion for deep acne and<br />
posttraumatic scars as well as aging face. Plast Reconstr Surg 1998;<br />
102: 1238-46<br />
5. Bataille V, Snieder H, MacGregor AJ, Sasieni P, Spector TD. The influence<br />
of genetics and environmental factors in the pathogenesis of acne: a<br />
twin study of acne in women. J Invest Dermatol 2002; 119: 1317-22<br />
6. Bekaert C, Song M, Delvigne A. Acne neonatorum and familial hyperandrogenism.<br />
Dermatology 1998; 196: 453-4<br />
7. Bock O, Schmid-Ott G, Malewski P, Mrowietz U. Quality of life of patients<br />
with keloid and hypertrophic scarring. Arch Dermatol Res 2006;<br />
297: 433-8<br />
8. Brüggemann H, Henne A, Hoster F, Liesegang H, Wiezer A, Strittmatter<br />
A et al. The complete genome sequence of Propionibacterium acnes,<br />
a commensal of human skin. Science 2004; 305: 671-3<br />
9. Capitanio B, Sinagra JL, Ottaviani M, Bordignon V, Amantea A, Picardo<br />
M. ‘Smoker’s acne’: a new clinical entity Br J Dermatol 2007;<br />
157: 1070-1<br />
10. Carmina E, Godwin AJ, Stanczyk FZ, Lippman JS, Lobo RA. The association<br />
of serum androsterone glucuronide with inflammatory lesions<br />
in women with adult acne. J Endocrinol Invest 2002; 25: 765-8<br />
11. Chen W, Thiboutot D, Zouboulis CC. Cutaneous androgen metabolism:<br />
basic research and clinical perspectives. J Invest Dermatol<br />
2002; 119: 992-1007<br />
12. Chiu A, Chon SY, Kimball AB. The response of skin disease to stress:<br />
changes in the severity of acne vulgaris as affected by examination<br />
stress. Arch Dermatol 2003; 139: 897-900<br />
13. Choi CW, Lee DH, Kim HS, Kim BY, Park KC, Youn SW. The clinical features<br />
of late onset acne compared with early onset acne in women. J<br />
Eur Acad Dermatol Venereol 2011; 25: 454-61<br />
14. Conti A, Schiavi ME, Seidenari S. Capacitance, transepidermal water<br />
loss and causal level of sebum in healthy subjects in relation to site,<br />
sex and age. Int J Cosmet Sci 1995; 17: 77-85<br />
15. Darley CR, Kirby JD, Besser GM, Munro DD, Edwards CR, Rees LH. Circulating<br />
testosterone, sex hormone binding globulin and prolactin<br />
in women with late onset or persistent acne vulgaris. Br J Dermatol<br />
1982; 106: 517-22<br />
16. Darley CR, Moore JW, Besser GM, Munro DD, Edwards CR, Rees LH et<br />
al. Androgen status in women with late onset or persistent acne vulgaris.<br />
Clin Exp Dermatol 1984; 9: 28-35<br />
17. Dréno B, Thiboutot D, Gollnick H, Finlay AY, Layton A, Leyden JJ et al.<br />
Large-scale worldwide observational study of adherence with acne<br />
therapy. Int J Dermatol 2010; 49: 448-56<br />
18. Du-Thanh A, Kluger N, Bensalleh H, Guillot B. Drug-induced acneiform<br />
eruption. Am J Clin Dermatol 2011; 12: 233-45<br />
19. Eady EA, Jones CE, Cove JH, Cunliffe WJ. Carriage of antibiotic resistant<br />
propionibacteria is not an explanation for acne tarda. J Invest<br />
Dermatol 1995; 105: 497 (Abstract P-218)<br />
20. Firooz A, Sarhangnejad R, Davoudi SM, Nassiri-Kashani M. Acne and<br />
smoking: is there a relationship BMC Dermatol 2005; 5: 2<br />
21. Ganceviciene R, Graziene V, Fimmel S, Zouboulis CC. Involvement of<br />
the corticotropin-releasing hormone system in the pathogenesis of<br />
acne vulgaris. Br J Dermatol 2009; 160: 345-52<br />
22. Ghodsi SZ, Orawa H, Zouboulis CC. Prevalence, severity, and severity<br />
risk factors of acne in high school pupils: a community-based study.<br />
J Invest Dermatol 2009; 129: 2136-41<br />
23. Gollnick H. Azelaic acid-pharmacology, toxicology and mechanisms<br />
of action on keratinization in vitro and in vivo. J Dermatol Treat 1993;<br />
4 (Suppl 1): S3-7<br />
24. Goulden V, Clark SM, Cunliffe WJ. Post-adolescent acne: a review of<br />
clinical features. Br J Dermatol 1997; 136: 66-70<br />
25. Goulden V, McGeown CH, Cunliffe WJ. The familial risk of adult acne:<br />
a comparison between first-degree relatives of affected and unaffected<br />
individuals. Br J Dermatol 1999; 141: 297-300<br />
26. Harper JC. Evaluating hyperandrogenism: a challenge in acne management.<br />
J Drugs Dermatol 2008; 7: 527-30<br />
27. Jansen T, Janßen OE, Plewig G. Acne tarda. Akne im Erwachsenenalter.<br />
Hautarzt 2013; 64: 241-51<br />
28. Johnson BA, Nunley JR. Use of systemic agents in the treatment of<br />
acne vulgaris. Am Fam Physician 2000; 62: 1823-30, 35-6<br />
29. Kelekci KH, Kelekci S, Incki K, Ozdemir O, Yilmaz B. Ovarian morphology<br />
and prevalence of polycystic ovary syndrome in reproductive aged<br />
women with or without mild acne. Int J Dermatol 2010; 49: 775-9<br />
30. Kim J. Review of the innate immune response in acne vulgaris: activation<br />
of Toll-like receptor 2 in acne triggers inflammatory cytokine<br />
responses. Dermatology 2005; 211: 193-8<br />
31. Klaz I, Kochba I, Shohat T, Zarka S, Brenner S. Severe acne vulgaris and<br />
tobacco smoking in young men. J Invest Dermatol 2006; 126: 1749-52<br />
32. Kligman AM, Mills OH, Jr. „Acne cosmetica“. Arch Dermatol 1972; 106:<br />
843-50<br />
33. Lasek RJ, Chren MM. Acne vulgaris and the quality of life of adult<br />
dermatology patients. Arch Dermatol 1998; 134: 454-8<br />
34. Laue L, Peck GL, Loriaux DL, Gallucci W, Chrousos GP. Adrenal androgen<br />
secretion in postadolescent acne: increased adrenocortical function<br />
without hypersensitivity to adrenocorticotropin. J Clin Endocrinol<br />
Metab 1991; 73: 380-4<br />
35. Lucky AW, McGuire J, Rosenfield RL, Lucky PA, Rich BH. Plasma androgens<br />
in women with acne vulgaris. J Invest Dermatol 1983; 81: 70-4<br />
36. Lucky AW. Quantitative documentation of a premenstrual flare of<br />
facial acne in adult women. Arch Dermatol 2004; 140: 423-4<br />
37. Makrantonaki E, Ganceviciene R, Zouboulis C. An update on the role<br />
of the sebaceous gland in the pathogenesis of acne. Dermatoendocrinol<br />
2011; 3: 41-9<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 7
38. Malvasi A, Tinelli A, Buia A, De Luca GF. Possible long-term teratogenic<br />
effect of isotretinoin in pregnancy. Eur Rev Med Pharmacol Sci<br />
2009; 13: 393-6<br />
39. Melnik B. Acne vulgaris. Rolle der Diät. Hautarzt 2010; 61: 115-25<br />
40. Misugi T, Ozaki K, El Beltagy K, Tokuyama O, Honda K, Ishiko O. Insulin-lowering<br />
agents inhibit synthesis of testosterone in ovaries of<br />
DHEA-induced PCOS rats. Gynecol Obstet Invest 2006; 61: 208-15<br />
41. Mutschler E, Geisslinger G, Kroemer HK, Schäfer-Korting M. Glukokortikoide.<br />
Arzneimittelwirkungen - Lehrbuch der Pharmakologie<br />
und Toxikologie. 8. Aufl. Wissenschaftliche Verlagsgesellschaft mbH,<br />
Stuttgart 2001, pp. 424-8<br />
42. Nelson AM, Gilliland KL, Cong Z, Thiboutot DM. 13-cis retinoic acid<br />
induces apoptosis and cell cycle arrest in human SEB-1 sebocytes. J<br />
Invest Dermatol 2006; 126: 2178-89<br />
43. Niebyl JR. Antibiotics and other anti-infective agents in pregnancy<br />
and lactation. Am J Perinatol 2003; 20: 405-14<br />
44. Ochsendorf F. Systemische Antibiotika zur Behandlung der Acne vulgaris.<br />
J Dtsch Dermatol Ges 2006; 4: 828-41<br />
45. Ostlere LS, Richardson T, Caine S. The prevalence of late onset congenital<br />
adrenal hyperplasia in females with post-adolescent acne. Br J<br />
Dermatol 1993; 129 (Suppl 42): 25 (Abstract)<br />
46. Ostlere LS, Rumsby G, Holownia P, Jacobs HS, Rustin MH, Honour JW. Carrier<br />
status for steroid 21-hydroxylase deficiency is only one factor in the<br />
variable phenotype of acne. Clin Endocrinol (Oxford) 1998; 48: 209-15<br />
47. Pariser DM, Westmoreland P, Morris A, Gold MH, Liu Y, Graeber M.<br />
Long-term safety and efficacy of a unique fixed-dose combination<br />
gel of adapalene 0.1% and benzoyl peroxide 2.5% for the treatment<br />
of acne vulgaris. J Drugs Dermatol 2007; 6: 899-905<br />
48. Pierard GE, Ries G, Cauwenbergh G. New insight into the topical management<br />
of excessive sebum flow at the skin surface. Dermatology<br />
1998; 196: 126-9<br />
49. Plunkett A, Merlin K, Gill D, Zuo Y, Jolley D, Marks R. The frequency of<br />
common nonmalignant skin conditions in adults in central Victoria,<br />
Australia. Int J Dermatol 1999; 38: 901-8<br />
50. Poli F, Dréno B, Verschoore M. An epidemiological study of acne in<br />
female adults: results of a survey conducted in France. J Eur Acad<br />
Dermatol Venereol 2001; 15: 541-5<br />
51. Powell EW, Beveridge GW. Sebum excretion and sebum composition<br />
in adolescent men with and without acne vulgaris. Br J Dermatol<br />
1970; 82: 243-9<br />
52. Pruthi GK, Babu N. Physical and psychosocial impact of acne in adult<br />
females. Indian J Dermatol 2012; 57: 26-9<br />
53. Rademaker M. Adverse effects of isotretinoin: a retrospective review<br />
of 1743 patients started on isotretinoin. Australas J Dermatol 2010;<br />
51: 248-53<br />
54. Reiche D. Akne. In: Roche Lexikon Medizin. 5. Aufl. Urban & Fischer,<br />
München 2003, pp. 37-8<br />
55. Rzany B, Kahl C. Epidemiologie der Acne vulgaris. J Dtsch Dermatol<br />
Ges 2006; 4: 8-9<br />
56. Savage LJ, Layton AM. Treating acne vulgaris: systemic, local and<br />
combination therapy. Expert Rev Clin Pharmacol 2010; 3: 563-80<br />
57. Schaefer H. Penetration and percutaneous absorption of topical retinoids.<br />
A review. Skin Pharmacol 1993; 6 (Suppl 1): 17-23<br />
58. Schäfer I, Rustenbach SJ, Zimmer L, Augustin M. Prevalence of skin<br />
diseases in a cohort of 48665 employees in Germany. Dermatology<br />
2008; 217: 169-72<br />
59. Schäfer T, Nienhaus A, Vieluf D, Berger J, Ring J. Epidemiology of acne<br />
in the general population: the risk of smoking. Br J Dermatol 2001;<br />
145: 100-4<br />
60. Schmitt JV, Masuda PY, Miot HA. Acne in women: clinical patterns in<br />
different age-groups. An Bras Dermatol 2009; 84: 349-54<br />
61. Seirafi H, Farnaghi F, Vasheghani-Farahani A, Alirezaie NS, Esfahanian<br />
F, Firooz A et al. Assessment of androgens in women with adultonset<br />
acne. Int J Dermatol 2007; 46: 1188-91<br />
62. Thiboutot D, Knaggs H, Gilliland K, Lin G. Activity of 5-alpha-reductase<br />
and 17-beta-hydroxysteroid dehydrogenase in the infrainfundibulum<br />
of subjects with and without acne vulgaris. Dermatology 1998;<br />
196: 38-42<br />
63. Thiboutot D. Hormones and acne: pathophysiology, clinical evaluation,<br />
and therapies. Semin Cutan Med Surg 2001; 20: 144-53<br />
64. Till AE, Goulden V, Cunliffe WJ, Holland KT. The cutaneous microflora<br />
of adolescent, persistent and late-onset acne patients does not differ.<br />
Br J Dermatol 2000; 142: 885-92<br />
65. van Vloten WA, Sigurdsson V. Selecting an oral contraceptive agent<br />
for the treatment of acne in women. Am J Clin Dermatol 2004; 5:<br />
435-41<br />
66. Walton S, Wyatt EH, Cunliffe WJ. Genetic control of sebum excretion<br />
and acne - a twin study. Br J Dermatol 1988; 118: 393-6<br />
67. Yazici K, Baz K, Yazici AE, Kokturk A, Tot S, Demirseren D et al. Diseasespecific<br />
quality of life is associated with anxiety and depression in<br />
patients with acne. J Eur Acad Dermatol Venereol 2004; 18: 435-9<br />
68. Zouboulis CC, Piquero-Martin J. Update and future of systemic acne<br />
treatment. Dermatology 2003; 206: 37-53<br />
69. Zouboulis CC. Acne and sebaceous gland function. Clin Dermatol<br />
2004; 22: 360-6<br />
70. Zouboulis CC, Eady A, Philpott M, Goldsmith LA, Orfanos C, Cunliffe<br />
WC et al. What is the pathogenesis of acne Exp Dermatol 2005; 14:<br />
143-52<br />
71. Zouboulis CC. Propionibacterium acnes and sebaceous lipogenesis: a<br />
love-hate relationship J Invest Dermatol 2009; 129: 2093-6<br />
72. Zouboulis CC, Rabe T. Hormonelle Antiandrogene in der Aknetherapie.<br />
J Dtsch Dermatol Ges 2010; 8 (Suppl 1): S60-74<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 8
Impressum<br />
Autor:<br />
Priv.-Doz. Dr. med. habil. Thomas Jansen<br />
Dermatologie am Alter Markt, Köln<br />
Redaktion:<br />
Dr. Martina Reitz<br />
KW <strong>medipoint</strong>, Köln<br />
Veranstalter:<br />
<strong>CME</strong><strong>medipoint</strong>, Nürnberg<br />
Layout:<br />
Tim Willenbrink<br />
nelumbo DTP, Bad Honnef<br />
Mit freundlicher Unterstützung der Jenapharm GmbH & Co. KG, Jena.<br />
Der Sponsor nimmt keinen Einfluss auf die zertifizierte <strong>Fortbildung</strong>.<br />
Freigabenr.: L.JPH.DM.11.2013.0012<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 9
Lernkontrollfragen<br />
Bitte kreuzen Sie jeweils nur eine Antwort an.<br />
1. Welche Aussage zur Erwachsenenakne ist richtig<br />
a. Bei bis zu 80% der Jugendlichen klingt die Pubertätsakne nach dem 25. Lebensjahr nicht ab<br />
b. Die Erwachsenenakne wird auch als Acne tarda bezeichnet und umfasst eine persistierende Akne und eine<br />
Spätbeginn-Akne<br />
c. Von der Erwachsenenakne sind Männer wesentlich häufiger betroffen als Frauen<br />
d. Die Erwachsenenakne tritt in der dermatologischen Praxis in den letzten Jahren immer seltener auf<br />
e. Zur Zeit kann die Acne tarda nur mit systemischen Therapieformen behandelt werden<br />
2. Welche Aussage zum klinischen Bild der Akne ist falsch<br />
a. Der Begriff Akne beschreibt eine Erkrankung des Talgdrüsenapparates und des Haarfollikels<br />
b. Typische Läsionen der Akne sind Komedonen, Papeln und Pusteln<br />
c. Erwachsene Frauen leiden überwiegend unter schweren Formen der Akne<br />
d. Die Läsionen sind <strong>bei</strong> der Erwachsenenakne der Frau meist U-förmig über das Gesicht verteilt<br />
e. Die Läsionen der Pubertätsakne finden sich im Gesicht vorwiegend in der T-Zone<br />
3. Welche Aussage zur Akne <strong>bei</strong> erwachsenen Frauen ist falsch<br />
a. Bei der Acne tarda handelt es sich in den meisten Erkrankungsfällen um eine persistierende Akne<br />
b. Während der Schwangerschaft, nach dem Absetzen oraler Kontrazeptiva sowie in der Menopause treten hormonell<br />
bedingte Sonderformen der Akne auf<br />
c. Die persistierende Akne wird aufgrund der Morphologie der Läsionen in eine Acne papulopustulosa und eine Acne<br />
comedonica unterteilt<br />
d. Die Erwachsenenakne heilt fast immer ohne Narbenbildung ab<br />
e. Patientinnen mit Akne haben ein höheres Risiko, Angstgefühle oder Depressionen zu entwickeln als gesunde Frauen<br />
4. Welche Aussage zur Aknepathogenese ist richtig<br />
a. Die Follikelhyperkeratose (Verhornungsstörung) wird zu den sekundären pathogenetischen Faktoren der Acne tarda<br />
gezählt<br />
b. Die Talgsekretionsrate ist <strong>bei</strong> erwachsenen Frauen mit Akne stets nur gering erhöht<br />
c. Die Besiedelung der Talgdrüsenfollikel mit Escherichia coli gilt als sekundärer Faktor für die Entwicklung der Acne tarda<br />
d. Hormone spielen in der Pathogenese der Acne tarda bewiesenermaßen eine untergeordnete Rolle<br />
e. Eine genetische Prädisposition, die Einnahme von bestimmten Medikamenten und der Lebensstil werden als pathogenetische<br />
Faktoren der Erwachsenenakne diskutiert<br />
5. Welche Aussage über Hormone in der Pathogenese der Erwachsenenakne ist falsch<br />
a. Die Wirkung der androgenen Hormone wird über Androgenrezeptoren der Talgdrüsen vermittelt<br />
b. Erwachsene Frauen mit Akne weisen immer eine typische Hormonkonstellation auf<br />
c. Die gesteigerte Talgdrüsenaktivität hängt von einer erhöhten Rezeptordichte und/oder -empfindlichkeit gegenüber<br />
Androgenen ab<br />
d. Androgene werden <strong>bei</strong> Frauen primär in den Ovarien und der Nebennierenrinde gebildet<br />
e. Das polyzystische Ovarialsyndrom oder das adrenogenitale Syndrom können eine Ursache des Hyperandrogenismus sein<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 10
6. Welche Aussage über den Einfluss von Umweltfaktoren und Lebensstil auf die Aknepathogenese ist richtig<br />
a. Umweltfaktoren sind nicht als alleinige Ursache für die Entwicklung einer Acne tarda anzusehen<br />
b. Der Einfluss von Stress auf die Entstehung der Akne wurde in Studien eindeutig widerlegt<br />
c. Der Verzehr von Nahrungsmitteln mit einem niedrigen glykämischen Index begünstigt die Entstehung der Acne tarda<br />
d. Für das Auftreten einer „smoker´s acne“ <strong>bei</strong> Raucherinnen wird Kohlendioxid verantwortlich gemacht<br />
e. Eine Ursache für die Entstehung der Erwachsenenakne ist die Verwendung ölfreier Kosmetika<br />
7. Welche Aussage zur Therapie der Erwachsenenakne ist richtig<br />
a. Etwa 78% der behandlungsbedürftigen Personen befindet sich in medizinischer Behandlung<br />
b. Die Compliance <strong>bei</strong> Männern ist im Vergleich zu Frauen oder Jugendlichen am höchsten<br />
c. Ziel der Aknetherapie ist u. a. die Beseitigung von Verhornungsstörungen und von entzündlichen Läsionen<br />
d. Die Therapieauswahl ist nicht vom Schweregrad, sondern von der Form der Acne tarda abhängig<br />
e. Psychosomatische Faktoren müssen <strong>bei</strong> der Therapie der Acne tarda nicht berücksichtigt werden im Unterschied<br />
zur Akne <strong>bei</strong> Jugendlichen<br />
8. Welche Aussage zur topischen Therapie der Akne ist falsch<br />
a. Für die Behandlung einer milden bis moderaten Erwachsenenakne ist die Anwendung topischer Medikamente<br />
meist ausreichend<br />
b. Azelainsäure ist für die Langzeit- und Erhaltungstherapie geeignet<br />
c. Während der Schwangerschaft können Retinoide bedenkenlos angewendet werden<br />
d. Die antibakterielle Wirkung von BPO entfaltet sich über die Bildung von freien Radikalen<br />
e. BPO und Adapalen werden auch in Kombination eingesetzt<br />
9. Welche Aussage zur systemischen Therapie der Akne ist richtig<br />
a. Schwere Formen der Acne tarda <strong>bei</strong> Frauen werden üblicherweise mit einer systemischen Therapie behandelt<br />
b. Das schwach wirksame Retinoid Isotretinoin wird vorwiegend für die Behandlung milder Formen der Akne empfohlen<br />
c. Diaxozid und Metformin sind für die Behandlung des AGS zugelassen<br />
d. Die kurzzeitige hochdosierte Therapie mit Dexamethason erhöht die Konzentration der adrenalen Androgene<br />
e. Eine langfristige hochdosierte Glukokortikoid-Therapie ist nur mit milden Nebenwirkungen wie Kopfschmerzen<br />
oder Übelkeit verbunden<br />
10. Welche Aussage zur Hormontherapie <strong>bei</strong> Frauen mit Acne tarda ist falsch<br />
a. Die Talgsynthese kann durch eine antiandrogene Therapie um bis zu 67% vermindert werden<br />
b. Frauen mit Kinderwunsch kommen für die Behandlung mit antiandrogenen Hormonen in Frage<br />
c. Die Androgenrezeptorblocker CPA, CMA, Dienogest und Drospirenon wirken antiandrogen<br />
d. Bei Frauen mit Androgenisierungserscheinungen und Kontrazeptionswunsch sind Dienogest-haltige orale Kontrazeptiva<br />
Mittel der Wahl<br />
e. Für die Therapie der Akne sind die meisten Gestagen- und Estrogen-haltigen oralen Kontrazeptiva nicht zugelassen<br />
Akne der erwachsenen Frau – Pathogenese und Therapie<br />
Seite 11
Auswertung der Lernerfolgskontrolle<br />
„Akne der erwachsenen Frau – Pathogenese und Therapie“<br />
VNR: 2760909004832160015<br />
Gültigkeitsdauer: 15.01.2014 – 31.12.2014<br />
Vergabe eines Teilnahme-Zertifikates der bayerischen Landesärztekammer:<br />
Bei 7 bis 9 richtig beantworteten Fragen erhalten Sie 2 <strong>Fortbildung</strong>spunkte,<br />
<strong>bei</strong> 10 richtig beantworteten Fragen erhalten Sie 3 <strong>Fortbildung</strong>spunkte.<br />
Fax-Nr. 0911 – 37 82 01 44<br />
Bitte die Angaben zur Person leserlich ausfüllen:<br />
Außendienst-Stempel<br />
EFN bzw. Barcode Aufkleber<br />
EFN-Nummer eintragen oder Aufkleber aufkleben<br />
1<br />
2<br />
a b c d e<br />
Frau:<br />
Herr:<br />
3<br />
4<br />
Titel, Vorname, Name<br />
Straße, Hausnummer<br />
PLZ, Ort<br />
Erklärung:<br />
Ich versichere, dass ich die Beantwortung der Fragen selbstständig und ohne<br />
fremde Hilfe durchgeführt habe. Der Zustellung der Teilnahmebescheinigung<br />
durch den Sponsor stimme ich zu.<br />
5<br />
6<br />
7<br />
8<br />
9<br />
10<br />
Ort / Datum<br />
Unterschrift<br />
Zusätzliche Daten (Angabe ist freiwillig):<br />
niedergelassener Arzt<br />
angestellt - Klinik<br />
angestellt - sonstiger Ar<strong>bei</strong>tgeber<br />
Fachgebiet:<br />
Arztstempel<br />
Datenschutz:<br />
Ihre Daten werden ausschließlich für die Auswertung der Antworten verwendet. Es erfolgt keine Speicherung der Ergebnisse<br />
über die für die Bear<strong>bei</strong>tung der <strong>Fortbildung</strong>seinheit notwendige Zeit hinaus. Namens- und Adressangaben dienen nur dem<br />
Versand der Teilnahmebescheinigungen.<br />
<strong>CME</strong> <strong>medipoint</strong>, Tel: 0911- 37 82 01 43 / E-Mail: info@cme-<strong>medipoint</strong>.de
Evaluation der <strong>Fortbildung</strong><br />
„Akne der erwachsenen Frau – Pathogenese und Therapie“<br />
Diese <strong>Fortbildung</strong> wurde durch die bayerische Landesärztekammer für den Erwerb des <strong>Fortbildung</strong>szertifikates anerkannt.<br />
Bitte tragen Sie zur Qualitätssicherung der <strong>Fortbildung</strong> durch die Rückgabe des ausgefüllten Evaluationsbogens an den<br />
Veranstalter <strong>bei</strong>. Die Beantwortung der Evaluation ist freiwillig.<br />
Fax-Nr. 0911 – 37 82 01 44<br />
Bitte bewerten Sie nach dem Schulnoten-System (1 = ja, sehr, 6 = gar nicht)<br />
A) Meine Erwartungen hinsichtlich der <strong>Fortbildung</strong> haben sich erfüllt.<br />
B) Während des Durchar<strong>bei</strong>tens habe ich fachlich gelernt.<br />
C) Der Text hat Relevanz für meine praktische Tätigkeit.<br />
D) Die Didaktik, die Eingängigkeit und die Qualität des Textes sind sehr gut.<br />
E) Der Aufwand für die Bear<strong>bei</strong>tung hat sich (zeitlich und organisatorisch) gelohnt.<br />
F) In der <strong>Fortbildung</strong> wurde die Firmen- und Produktneutralität gewahrt.<br />
1 2 3 4 5 6<br />
G) Diese Form der <strong>Fortbildung</strong> möchte ich auch zukünftig erhalten:<br />
ja<br />
nein<br />
H) Meine <strong>Fortbildung</strong>en verteilen sich prozentual wie folgt:<br />
% Präsenzveranstaltungen<br />
% digitale <strong>Fortbildung</strong> (Online, CD)<br />
% schriftliche <strong>Fortbildung</strong>en<br />
I) Wurden aus der Sicht Ihrer täglichen Praxis heraus wichtige Aspekte der Thematik<br />
nicht erwähnt<br />
ja<br />
nein<br />
Wenn ja, welche<br />
zu knapp abgehandelt<br />
ja<br />
nein<br />
Wenn ja, welche<br />
überbewertet<br />
ja<br />
nein<br />
Wenn ja, welche<br />
J) Welche Wünsche bleiben für künftige <strong>Fortbildung</strong>en offen<br />
Vielen Dank für Ihre Mitar<strong>bei</strong>t!<br />
<strong>CME</strong> <strong>medipoint</strong>, Tel: 0911- 37 82 01 43 / E-Mail: info@cme-<strong>medipoint</strong>.de