Die Lungenfunktion - St. Elisabethen - Krankenhaus
Die Lungenfunktion - St. Elisabethen - Krankenhaus
Die Lungenfunktion - St. Elisabethen - Krankenhaus
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
<strong>Die</strong> <strong>Lungenfunktion</strong>
Dyspnoe<br />
“das subjektive Gefühl einer<br />
gesteigerten oder erschwerten<br />
Atmung”<br />
Nolte 1985
Dyspnoe<br />
nicht Tachypnoe, nicht Hyperpnoe, nicht<br />
Hyperventilation aber... erschwertes,<br />
anstrengendes, unkomfortables Atmen.<br />
Nicht schmerzhaft, aber unangenehm.<br />
Subjektiv und, wie Schmerz, beeinflußt<br />
durch Wahrnehmung und Sinneseindrücke.
Dyspnoe<br />
“Ein Ausdruck, um ein subjektives<br />
Empfinden von Atemdyskomfort zu<br />
charakterisieren, das qualititv<br />
unterschiedliche Empfindungen beschreibt,<br />
die in ihrer Intensität sehr variieren“<br />
ATS Consensus statement 1999
Dyspnoe als Schutzmechanismus<br />
• analog zum Schmerz<br />
• protektive Rolle bei Patienten mit<br />
Lungenerkrankungen, sich ins<br />
ventilatorische Versagen zu bringen oder,<br />
im Falle der Hypoxämie, in die Endorgan-<br />
Ischämie
Dyspnoe<br />
• Dyspnoe ist nicht gleich Hypoxie oder<br />
Hyperkapnie oder respiratorische<br />
Insuffizienz<br />
• Dyspnoe kann ohne Veränderungen der<br />
Blutgase auftreten - so wie schwere<br />
Hypoxien ohne Dyspnoe auftreten können
Abschätzung der Dyspnoe<br />
• schwierig<br />
• für Patienten ist es wichtiger, weniger<br />
Dyspnoe zu haben als einen besseren FEV 1<br />
oder pO 2
Atmung<br />
Ziel ist eine Homöostase zwischen<br />
• Gasaustausch: (p0 2<br />
)<br />
• Basenhaushalt (pC0 2<br />
und pH)<br />
<strong>St</strong>örungen in diesem System führen zu<br />
Dyspnoe
Pleura<br />
Atemwege<br />
Lungenparenchym<br />
Thoraxwand<br />
Psyche<br />
Leitsymptom<br />
Dyspnoe<br />
Lungengefäße<br />
Herz<br />
Gehirn<br />
Muskulatur<br />
Blut<br />
Endokrinium<br />
<strong>St</strong>offwechsel
Anamnestische Besonderheiten<br />
der Dyspnoe<br />
• Akut/ chronisch<br />
• Intermittierend<br />
• Persistierend/ progredient<br />
• nächtlich<br />
• im Liegen<br />
• im Sitzen<br />
• nach Belastung<br />
• unabhängig von Belastung
Ursachen von Dyspnoe<br />
80<br />
70<br />
60<br />
50<br />
40<br />
30<br />
20<br />
10<br />
0<br />
Pulmonal<br />
Kardial<br />
GÖ-Reflux<br />
Trainingsmangel<br />
Psychogen
Circulus vitiosus der Dyspnoe<br />
Lungenerkrankung<br />
Atemnot<br />
Soziale Isolation<br />
Immobilität<br />
Mangelndes<br />
Training<br />
Depression
<strong>Lungenfunktion</strong> heute<br />
Body<br />
Body - Messgeräte<br />
MasterScreen<br />
body<br />
P neu m ologie Kardiolo gie S om nolo gie Neu ro logie Da ten -Man agem e nt<br />
Body_d-HE<br />
12.06.00
Indikationen zur<br />
<strong>Lungenfunktion</strong>sprüfung<br />
• Atemnot, Husten, Auswurf<br />
• V.a. Erkrankungen der Bronchien, Lunge,<br />
des Herzens, Thorax, Wirbelsäule, Muskeln<br />
• Verlaufsbeobachtung und Therapiekontrolle<br />
bei bronchopulmonalen Erkrankungen<br />
• Präoperative Prüfung (OP-Risiko)<br />
• arbeitsmedizinische Überwachung<br />
• Routine??
<strong>Lungenfunktion</strong><br />
• Liegt eine diagnostisch relevante<br />
Ventilationssörung vor?<br />
• Wenn ja, handelt es sich um eine<br />
obstruktive oder restriktive<br />
Ventilationsstörung?<br />
• Ist eine nachgewiesene<br />
Atemwegsobstruktion vollständig oder<br />
teilweise reversibel?
<strong>Lungenfunktion</strong>sprüfung<br />
• Spirometrie (Fluss-Volumen-Kurve)<br />
• Bodyplethysmographie<br />
• DLCO<br />
• p o,1, p max<br />
• BGA<br />
• Compliance<br />
• Provokationstest
Was beantwortet die<br />
<strong>Lungenfunktion</strong><br />
• Wie gross ist das Volumen, das ein und<br />
ausgeatmet wird?<br />
• Wie gross ist das Volumen, das nicht ein<br />
und ausgeatmet wird?<br />
• In welcher Zeit kann welches Volumen einund<br />
ausgeatmet werden?
Flußdiagramm <strong>Lungenfunktion</strong>
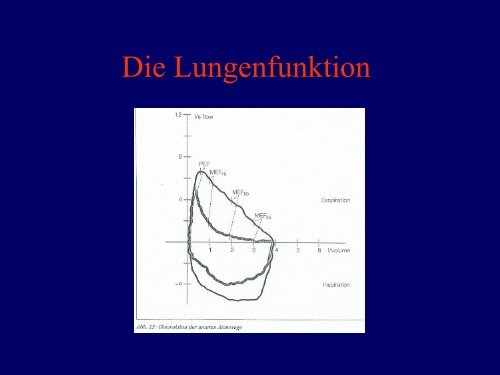
Spirometrie<br />
Flow<br />
PEF<br />
1<br />
MEF 75<br />
2<br />
MEF 50<br />
VC in<br />
MIF 50<br />
MEF 25<br />
3<br />
FVC<br />
Volume<br />
• Phase 1: stark<br />
mitarbeitsabhängig,Au<br />
skunft über zentrale<br />
Atemwege<br />
• Phase 2,3:<br />
Beschaffenheit der<br />
kleinen Atemwege,<br />
wenig<br />
mitarbeitsabhängig
Spirometrie, was kann sie<br />
beantworten<br />
• Liegt eine obstruktive Ventlitionsstörung<br />
vor: Ja<br />
• Liegt einer restritkive Ventilationsstörung<br />
vor: Ja<br />
• Liegt neben einer Obstruktion eine<br />
Restriktion vor: ??<br />
• Liegt eine Überblähung vor: Nein
Bodyplethysmographie<br />
• Wann und bei wem?<br />
• Was sagt uns der Body mehr als die Fluss-<br />
Volumen-Kurve?<br />
• Welche Probleme können bei der Messung<br />
auftreten?<br />
• Was sind die Vor- und Nachteile der<br />
Methode?
Bodyplethysmographie<br />
• Grösse und Gewicht<br />
eingeben<br />
• luftdicht verschließen<br />
• zu tiefe und zu flache<br />
Atmung vermeiden<br />
• <strong>St</strong>eady <strong>St</strong>ate abwarten
Was misst man im<br />
Bodyplethysmographen<br />
• ITGV= IGV: Luftraum, der nach normaler<br />
Exspiration in der Lunge bleibt und der<br />
FRC entspricht<br />
• Raw: Atemwegswiderstand bei definierter<br />
Atmung<br />
• sRAw: spez. Atemwegswiderstand aus FRC<br />
und Raw
TLC<br />
totale Lungenkapazität<br />
• Maximal mögliche Lungenkapazität<br />
• Gasvolumen am Ende einer Inspiration<br />
• RV + VC<br />
• Norm: 80-120 %<br />
• RV/TLC < 35 (>40= relative Überblähung)
FRC<br />
Funktionelle Residualkapazität<br />
• Menge an Luft, die nach normaler<br />
Ausatmung in der Lunge bleibt<br />
• RV + ERV<br />
• auf der Bemessung der FRC basieren RV<br />
und TLC
RV<br />
Residualvolumen<br />
• Menge Luft, die nach maximaler Expiration<br />
in der Lunge bleibt<br />
• ca. 25% der TLC bei Gesunden<br />
• beeinflusst durch elastische Rückstellkräfte<br />
und Obstruktion
<strong>Lungenfunktion</strong> normal
Weitere pneumologische<br />
Diagnostik<br />
• Ergometrie, Spiroergometrie<br />
• Provokationstest<br />
• Diffusionskapazität (Transferfaktor)<br />
• Blutgasanalyse<br />
• pO1, p max (Messung der Atempumpe)
Arterielle Blutgase (BGA)<br />
pO 2<br />
• altersabhängig<br />
• Unterschreiten des Normwertes:<br />
Hypoxämie<br />
– manifest: in Ruhe<br />
– latent: bei Belastung
Hypoxämie<br />
• Kann verschiedenste Ursachen habe, die<br />
nicht nur pulmonal bedingt sind:<br />
• Hypoxie der Atemluft (Höhe)<br />
• Diffusionsstörung<br />
• Rechts-Links Shunt<br />
• Anämie
pCO 2<br />
• altersunabhängig<br />
• Normwert: 36 - 44 mm Hg<br />
• Verhalten des pCO2 in Ruhe, unter<br />
körperlicher Belastung und unter<br />
Sauerstoffatmung erlaubt Rückschlüsse auf<br />
Ursache und der Ateminsuffizienz
BGA-Beurteilung<br />
• Hypoxämie bei Normo-/ Hypokapnie =<br />
respiratorische Insuffizienz (früher<br />
resp. Partialinsuffizienz)<br />
• Hypoxämie bei Hyperkapnie =<br />
Ventilationsinsufizienz (früher resp.<br />
Globlinsuffizienz)
Säure-Basen-Haushalt beim<br />
Gesunden
Säure-Basen-Haushalt<br />
Alkalose
Säure-Basen-Haushalt<br />
Azidose
Pulsoxymetrie<br />
• Nicht-invasive Methode zur Messung der<br />
art. Sauerstoffsättigung (SaO 2<br />
)<br />
• keine Patientenvorbereitung<br />
• Cave: Schock, starke Hypoxämie, Ikterus,<br />
Kohlenmonoxidvergiftung
Funktionsmessungen der<br />
Ventilationspumpe<br />
• Mundverschlussdruckmessung<br />
– p 0,1: Last der Atempumpe unter<br />
Ruhebedingungen,<br />
– Pi max: Index für die Kapazität der<br />
Ventilationspumpe<br />
– P 0,1 max
Ergometrie<br />
Blutgase unter Belastung<br />
• Indikation<br />
– Unklare Dyspnoe<br />
– Differentialdiagnose pulmonaler<br />
Gasaustauschstörungen<br />
• Physiologischer Verlauf:<br />
– Anstieg des pO2, Abfall des pC02<br />
– Abfall des pO2: Diffusionsstörung