Die Therapie
Die Therapie
Die Therapie
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Breitspektrum- ß-Laktamase Produzenten (ESBL) Enterobacteriaceae-<br />
Isolate<br />
Klinik<br />
Klebsiella<br />
- Erstisolate<br />
Anteil<br />
ESBL.<br />
(Prozent)<br />
E. coli-<br />
Erstisolate<br />
Anteil<br />
ESBL.<br />
(Prozent)<br />
Klinik f. Chirurgie 66 9 171 9<br />
Klinik f. Anästhesiologie (ITS 1<br />
und 2)<br />
65 16 142 8<br />
Klinik f. Innere Med. (ohne INN-1) 135 24 312 7<br />
Klinik für Innere Medizin C 61 6 191 8<br />
Klinik f. Urologie 93 31 257 6<br />
Gesamt (alle Erwachsenen-<br />
Stationen)<br />
528 18 1320 7<br />
Klinik f. Kindermedizin 41 2 76 5<br />
Klinik f. Kindermedizin, Neonat. 39 0 56 0
%<br />
100<br />
90<br />
80<br />
70<br />
60<br />
50<br />
40<br />
30<br />
20<br />
10<br />
0<br />
Klinikum (alle Erwachsenen-Stationen)<br />
Resistenz von E. coli, 2005 - 2007<br />
2005 2006 2007<br />
Ampicillin<br />
Ampicillin/Sulbactam<br />
Pipracillin/Tazobactam<br />
Cefuroxim<br />
Cefotaxim<br />
Ceftazidim<br />
Imipenem<br />
Levofloxacin<br />
Ciprofloxacin<br />
Moxifloxacin<br />
Cotrimoxazol<br />
Gentamicin
%<br />
Klinikum (alle Erwachsenen-Stationen)<br />
Resistenz von Klebsiella/Enterobacter/Serratia, 2006 - 2007<br />
100<br />
90<br />
80<br />
70<br />
60<br />
2006 2007<br />
50<br />
40<br />
30<br />
20<br />
10<br />
0<br />
Ampicillin<br />
Ampicillin/Sulbactam<br />
Pipracillin/Tazobactam<br />
Cefuroxim<br />
Cefotaxim<br />
Ceftazidim<br />
Imipenem<br />
Levofloxacin<br />
Ciprofloxacin<br />
Moxifloxacin<br />
Cotrimoxazol<br />
Gentamicin
Resistenz von P. aeruginosa-Isolaten<br />
Klinik<br />
Erstisolate<br />
(n)<br />
Anteil resistenter Isolate<br />
(Prozent)<br />
Imipenem Levofl. Ciprofl. Amikazin<br />
Klinik für Chirurgie 57 22 22 9 0<br />
Klinik f. Anästhesiologie (ITS 1<br />
und 2)<br />
96 37 35 20 1<br />
Klinik f. Innere Medizin 142 22 33 26 2<br />
Klinik f. Innere Medizin ,<br />
Intensivstation<br />
40 39 42 32 2<br />
Klinik f. Urologie 58 11 32 30 0<br />
Gesamt (alle Erwachsenen-<br />
Stationen)<br />
485 23 29 21 2<br />
Klinik f. Kindermedizin 53 30 11 9 11
%<br />
100<br />
Klinikum (alle Erwachsenen-Stationen)<br />
Resistenz von Pseudomonas aeruginosa, 2005 - 2007<br />
90<br />
80<br />
70<br />
60<br />
50<br />
40<br />
30<br />
20<br />
10<br />
0<br />
Piperacillin/Tazobactam<br />
Ceftazidim<br />
Levofloxacin<br />
Ciprofloxacin<br />
Amikacin<br />
Imipenem<br />
Meropenem
<strong>Therapie</strong> bei hospitalisierten Patienten<br />
ohne Risikofaktoren für Ps. aeruginosa<br />
HGW-Empfehlung<br />
Arzneimittel Warenzeichen TD Dauer TTK<br />
Ampicillin/Sulbactam Unacid i.v. 3 x 3 g 7 – 10 d 8,52 €<br />
Alternativ:<br />
Levofloxacin Tavanic i.v. 1 x 500 mg 35,48 €<br />
Ceftriaxon Rocephin i.v. 1 x 2 g 2,86 €<br />
mit Risikofaktoren für Ps. aeruginosa<br />
Arzneimittel Warenzeichen TD Dauer TTK<br />
Piperacillin/Tazobactam Tazobac i.v. 3 x 4,5 g 7 - 14 d 39,36 €<br />
Alternativ:<br />
Levofloxacin Tavanic i.v. 1 x 500 mg 35,48 €<br />
Meropenem Meronem i.v. 3 x 1 g 91,11 €<br />
Anmerkung: Imipenem bzw. Meropenem werden als gleichwertig in der Dosierung von 3 x 1 g beschrieben
Pneumonien<br />
Wer gehört in (welches) Bett ?
Kommentar:<br />
Entscheidung zur Intensivpflichtigkeit bei CRB-65 > 2 oder einem<br />
Majorkriterium (Beatmung oder septischer Schock) oder zwei Minorkriterien<br />
(Pa02/FiO2 < 250; multilobäre Infiltrate, RR syst < 90 mmHg)<br />
Es liegen keine eindeutigen Hinweise dafür vor, dass eine Kombination aus<br />
Betalaktam/Betalaktamaseinhibitor + Makrolid Vorteile gegenüber der jeweils<br />
genannten Monotherapie aufweist .<br />
Eine intravenöse Behandlung sollte immer am Anfang der Behandlung<br />
erfolgen (Ausnahmen: Fluorchinolonen aufgrund hoher Bioverfügbarkeit<br />
sowie bei Makroliden in Kombinationen) und kann dann schnell (nach 2 Tagen)<br />
bei klinischer Stabilität auf eine orale Behandlung umgestellt werden.<br />
Es wird heute bei Infektion durch Ps. aeruginosa eine <strong>Therapie</strong>dauer von 8-15 Tagen<br />
empfohlen, um die Rezidivraten zu senken. Insgesamt ist die Frage der Dauer einer<br />
<strong>Therapie</strong> aufgrund der aktuellen Datenlage noch nicht abschließend geklärt.
Pneumonien
Pneumonien<br />
Multizentrisch, offene Studie mit 161 HAP-Patienten (ohne RF für Ps. Sp) mit<br />
iv. Gaben Ceftriaxon oder Moxifloxacin mit nachfolgender oraler Medikation<br />
Cefuroxim 2 x 500 mg oder Moxofloxacin 1 x 400 mg.
Pneumonien<br />
Management der CAP im Krankenhaus<br />
Wann iv zu oral ?
Pneumonien<br />
Sonderformen<br />
Nosokomiale und Ventilator- assoziierte Pneumonie (VAP)<br />
Eine klinisch definierte Pneumonie liegt vor,<br />
wenn sich mindestens eines der folgenden Zeichen bei der Röntgenuntersuchung des Thorax nachweisen<br />
lässt:<br />
• neues oder progressives und persistierendes Infiltrat oder Verdichtung oder Kavernenbildung,<br />
und mindestens eines der folgenden:<br />
• Leukozytose (≥12.000/mm3) oder Leukopenie (38°C ohne andere Ursache,<br />
• Verwirrtheit ohne andere Ursache bei Pat. ≥70J<br />
und mindestens zwei der folgenden:<br />
• Neues Auftreten von eitrigem Sputum/Trachealsekret oder<br />
Veränderung des Sputums/Trachealsekrets (Farbe, Konsistenz, Geruch)<br />
oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen<br />
• Neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe<br />
• Rasselgeräusche oder bronchiales Atemgeräusch<br />
• Verschlechterung des Gasaustausches (z.B. erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
Nosokomiale und Ventilator- assoziierte Pneumonie (VAP)<br />
<strong>Die</strong> <strong>Therapie</strong> der nosokomialen Pneumonie als auch der VAP richtet sich<br />
nach dem Schweregrad der Erkrankung, welcher in Analogie zur<br />
AEP mittels eines Scoresystems erhoben wird.<br />
Risikofaktoren sind<br />
Alter > 65 Jahre<br />
Strukturelle Lungenerkrankung<br />
Antibiotische Vorbehandlung<br />
Erkrankung nach 5. Tag der Aufnahme<br />
Schwere respiratorische Insuffizienz<br />
extrapulmonales Organversagen<br />
1 Punkt<br />
2 Punkte<br />
2 Punkte<br />
3 Punkte<br />
3 Punkte<br />
4 Punkte
Nosokomiale und Ventilator- assoziierte Pneumonie (VAP)<br />
In der Sepsis – LL zur Diagnosestellung vorgesehen aber auch hier gut geeignet.
Nosokomiale Pneumonie<br />
Arzneimittel Warenzeichen TD Dauer TTK<br />
Ampicillin/Sulbactam<br />
Schweregrad 1 (1-2 Punkte)<br />
Unacid i.v. 3 x 3 g 7 - 10 d 8,52 €<br />
Piperacillin/Tazobactam<br />
Schweregrad 2 (3-5 Punkte)<br />
Tazobac i.v. 3 x 4,5 g 7 - 10 d 39,36 €<br />
Alternativ:<br />
Levofloxacin Tavanic i.v. 2 x 500 mg 70,96 €<br />
Ceftriaxon Rocephin i.v. 2 x 2 g 5,72 €
Nosokomiale Pneumonie<br />
Schweregrad 3 (6 Punkte und mehr)<br />
Arzneimittel Warenzeichen TD Dauer TTK<br />
Piperacillin/Tazobactam<br />
+ Levofloxacin<br />
Tazobac<br />
+ Tavanic<br />
i.v.<br />
i.v.<br />
3 x 4,5 g<br />
+ 2 x 500 mg<br />
7 - 10 d 110,32 €<br />
Alternativ:<br />
Ceftazidim<br />
+ Levofloxacin<br />
Fortum<br />
+ Tavanic<br />
i.v.<br />
i.v.<br />
3 x 2 g<br />
+ 2 x 500 mg<br />
94,96 €<br />
Meropenem<br />
+ Levofloxacin<br />
Meronem<br />
+ Tavanic<br />
i.v.<br />
i.v.<br />
3 x 1 g<br />
+ 2 x 500 mg<br />
162,07 €
Sonderformen<br />
Pneumonien
Anamnese und Befund:<br />
Patient H. R., ♂, 49 J.<br />
• Aufnahme mit AZ-Verschlechterung, Übelkeit, Erbrechen, Thoraxschmerz,<br />
Fieber bis 39,5° C<br />
• EA: frühkindlicher hypoxischer Hirnschaden, Epilepsie, chron. Hepatitis B<br />
• Klinischer Status bis auf abdominalen Druckschmerz unauffällig<br />
• Labor: CRP 371 mg/L,<br />
Nitritnachweis, erhöhte Leukozyten im Urin<br />
• Zur Erinnerung: Patient mit abszedierender Pneumonie, Staphylokokkus<br />
aureus in BK u. Urin unter Ciprofloxacin weiter fiebernd
%<br />
100<br />
90<br />
80<br />
70<br />
60<br />
50<br />
40<br />
30<br />
20<br />
10<br />
0<br />
Penicillin<br />
Klinik für Innere Medizin A und B<br />
Resistenz von Staphylococcus aureus, Jan. – Juni 2007<br />
n=112<br />
Oxacillin<br />
Ampicillin/Sulbactam<br />
Cefoxitin<br />
Erythromycin<br />
Clindamycin<br />
Doxycyclin<br />
Gentamicin<br />
Cotrimoxazol<br />
Levofloxacin<br />
Ciprofloxacin<br />
Vancomycin
Sonderformen<br />
Pneumonien
Eigenschaften von Staphylokokkus aureus<br />
Toxinbildner:<br />
epidermolytisches Toxin A + B<br />
hitzeresistente Enterotoxine<br />
toxic shock syndrome toxin<br />
gehört zur Normalflora der Haut (auch Schleimhaut)<br />
häufigster Erreger aus Blutkulturen<br />
begünstigende Faktoren für Infektionen:<br />
Infektionen der oberen Atemwege<br />
Krankenhausaufenthalte<br />
antibiotische <strong>Therapie</strong><br />
Diabetes mellitus<br />
Ekzematiker<br />
kalte Jahreszeit<br />
Kolonisation ist Risikofaktor für postoperative Wundinfektion und nosokomiale<br />
Pneumonie
Infektionen durch Staph. aureus<br />
Hospitalkeim, betroffen v.a. resistenzgeschwächte Patienten, Säuglinge, ältere<br />
Patienten<br />
Lokale Infektionen:<br />
Haut- und Weichteilinfektionen<br />
Wundinfektionen (30-90 %)<br />
Mastitis puerperalis<br />
System. Infekt.: Sepsis (20-40 %)<br />
Endokarditis<br />
Pneumonie, Lungenabszeß<br />
Arthritis, Osteomyelitis<br />
Fremdkörperinfektioen<br />
toxinbed. Infekt.:<br />
Lebensmittelvergiftung<br />
Staphylococcal-toxic-shock-Syndrom (STSS)<br />
Staphyloccocal-scaled-skin-Syndrom (SSSS)
Resistenzsituation von Staphylokokkus aureus<br />
MSSA (Methicillin-sensible Staph. aureus, Peni G resistent)<br />
ca. 50-70 % der „Praxisstaphylokokken“<br />
ca. 20-40 % der „Krankenhausstaphylokokken“<br />
MRSA (Methicillin-resistente Staph. aureus)<br />
ca. 2-15 %<br />
VISA (GISA) (Vancomycin (Glycopeptid-intermediäre St. aureus)<br />
VRSA<br />
(Vancomycin-resistente St. aureus)
<strong>Therapie</strong> von Infektionen mit MSSA<br />
Leichte Infektionen:<br />
Cephalosporin Gruppe 1/2 (z.B. Cefazolin)<br />
Isoxazolylpenicillin (Flucloxacillin)<br />
Nachteile: ungünstige Pharmakokinetik<br />
Hepatotoxizität<br />
hohe Versagerrate durch<br />
Penicillin-tolerante Stämme<br />
Aminopenicilline plus BLI<br />
Clindamycin<br />
Alternativen:<br />
Fusidinsäure bei Haut- und Knocheninfektionen<br />
Fosfomycin
<strong>Therapie</strong> von Infektionen mit MSSA<br />
Schwere Infektionen:<br />
Initial nicht allein mit ß-Lactam behandeln<br />
Geeignete Kombinationen:<br />
Cephalosporin + Clindamycin<br />
Vancomycin + Rifampicin<br />
Teicoplanin + Rifampicin<br />
Lange <strong>Therapie</strong> (4-6 Wochen); Gefahr der Abszedierung oder Rezidiv<br />
Alternativen:<br />
Kombinationen mit Fusidinsäure (Haut, Knochen)<br />
Kombinationen mit Fosfomycin<br />
Bei Staphylokokkeninfekionen wenig geeignet sind:<br />
Doxycyclin, Amoxicillin, Mezlocillin, Co-trimoxazol
Infektiologie<br />
MRSA – ein Gespenst auf den Stationen oder auch ein<br />
Problem der Ambulanz?<br />
Abstract –No. A 286 Lobo LJ and Wunderink RG (Chicago)<br />
Zunehmendes Problem der internationalen Berichte über CA MRSA Fälle;<br />
2005-07 analysiert aufgrund TMP/SUL - sowie Clindamycin – Sensibilität;<br />
Es wurden 15 Fälle mit CA MRSA Pneumonie identifiziert.<br />
keine saisonale Häufung und nur 1/15 mit Influenza vorher; 8/14 mit<br />
Nekrosen im CT, 9/15 mit frühem Pleuraerguss, davon benötigten 5/9 eine<br />
Drainage; 7 Immuninkompetent + 3 mit Diabetes --- ICU mit Clinda oder Linezolid<br />
sonst Moxifloxacin and TMP/SUL<br />
Fazit: Trotz nekrotisierender Pneumonie keine schwerer Verlauf bei CA MRSA<br />
CAP zu erwarten.
Panton-Valentine Leukozidin<br />
Rezidivierende Abszesse („Furunkulosen“) und nekrotisierender Pneumonien<br />
bzw. nekrotisierender Fasciitis sind bei S.aureus-Stämme mit Pathogenitätsfaktor<br />
verbunden (1932 in London von Panton und Valentine beschrieben).<br />
Das PVL (Leukozidin) ist ein aus zwei Komponenten (lukF und lukS)<br />
bestehendes porenbildendes Toxin, das über das GM1-Gangliosid hochspezifisch<br />
an die Zellwand von polymorphkernigen Leukozyten und Makrophagen bindet.<br />
Es kommt über die vermehrte Freisetzung von chemotaktischen Faktoren zur<br />
Vasodilatation und zum vermehrten Einstrom von Leukozyten in das entzündete<br />
Gewebe; gleichzeitig jedoch zur Hemmung der Wasserstoffperoxid-Produktion<br />
und schliesslich zum Zelltod. <strong>Die</strong> hämolytische Wirkung ist im Gegensatz zu den<br />
eng verwandten Hämolysinen von S.aureus gering. <strong>Die</strong> häufig beobachtete<br />
Gewebsnekrose ist vermutlich Folge des Leukozytenzerfalls.<br />
S. aureus Stämme mit dem Pathogenitätsfaktor PVL sind besonders virulent.<br />
Sie müssen nicht unbedingt Oxacillin-resistent sein.
<strong>Therapie</strong> der Endocarditis<br />
• ähnliche Regeln wie bei Sepsisbehandlung<br />
• Vermeidung peripherer und zentraler Venenkatheter<br />
• immer bakterizide <strong>Therapie</strong><br />
• keine Glucocorticoide (Gefahr von Klappenperforation)<br />
• <strong>Therapie</strong>dauer mindestens 3 Wochen, in der Regel bis zur<br />
Nomalisierung der BSG<br />
Erreger:Streptokokken (60-80 %), Enterokokken (5-15 %),<br />
Staphylokkokken (20-30 %), Enterobakterien (2-6 %) u.a.<br />
Initialtherapie:<br />
umgehender Beginn nach Anlegen von Blutkulturen<br />
z.B. Vancomycin + Cefotaxim<br />
Modifikation nach Vorliegen des Erregernachweises<br />
bei Staphylokokkenendokarditis:<br />
Patient H. R., ♂, 49 J.<br />
z.B. Vancomycin iv + Rifampicin iv + Gentamycin
<strong>Therapie</strong>:<br />
Patient H. R., ♂, 49 J.<br />
• Antibiotische <strong>Therapie</strong> über vier Wochen mit Gentamicin, Vancomycin und<br />
Ampicillin/Sulbactam i. v.<br />
• Dann Umstellung auf Sultamicillin und Rifampicin p. o.<br />
• Entfieberung, kompletter Rückgang der Entzündungswerte
Anamnese:<br />
Patient 06/1938, 69 J.<br />
• Aufnahme am 16.12.07 in Bergen (KWE) wegen progredienter Dyspnoe seit<br />
einigen Tagen.<br />
• Seit Jahren bereits nicht mehr körperlich belastbar.<br />
• In Bergen weitere Verschlechterung, Verlegung auf ITS und komplizierter<br />
Verlauf mit Sepsis und Nierenversagen.<br />
• 2.1.08 Verlegung auf die Weaningstation Greifswald.
Aufnahmebefund Weaning:<br />
Patient 06/1938, 69 J.<br />
• 175 cm, 160 kg, BMI 52<br />
• beatmet über Tracheostoma<br />
• wach, kooperativ<br />
• Anasarka<br />
• Kraft: Arm rechts KG2, links KG4<br />
Bein rechts KG2, links KG2-3
Diagnosen:<br />
Patient 06/1938, 69 J.<br />
• Weaningversagen<br />
• Critical illness Neuro- und Myopathie<br />
• Adipositas WHO Grad III (morbide Adipositas)<br />
- Obesitas-Hypoventilationssyndron<br />
• 3-Gefäß-KHK<br />
- Z.n. koronarer Bypass OP 1997<br />
- eingeschränkte LV-Funktion<br />
• arterielle Hypertonie<br />
• Diabetes mellitus Typ 2 (sek. insuliniert)<br />
• Z.n. Mediainsult links (Datum unklar)
<strong>Therapie</strong>:<br />
Patient 06/1938, 69 J.<br />
• systematisches Weaning mit Gewichtsreduktion, Krafttraining und Stärkung<br />
der Atemmuskelkraft durch Wechsel von Be- und Entlastung
Verlauf:<br />
Patient 06/1938, 69 J.<br />
21.1.08<br />
• Fieber >39°C, Verschlechterung der Blutgase, eitriges Trachealsekret,<br />
Auskultation bei massiver Adipositas nicht ergiebig.<br />
• Labor: CrP 198, Leuko 13,5<br />
• Rö: schlechte Aufnahmebedingungen,<br />
kardiale Stauung und Pneumonie links<br />
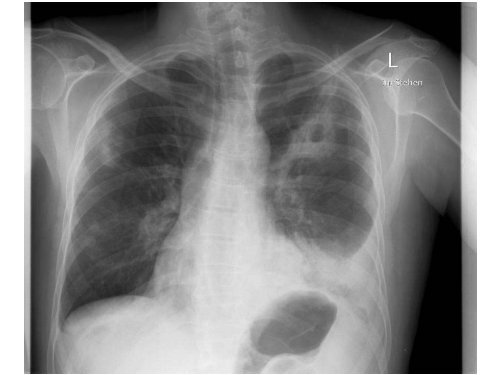
Diagnose:<br />
Pneumonie
Verlauf:<br />
Patient 06/1938, 69 J.<br />
21.1.08<br />
• Fieber >39°C, Verschlechterung der Blutgase, eitriges Trachealsekret,<br />
Auskultation bei massiver Adipositas nicht ergiebig.<br />
• Labor: CrP 198, Leuko 13,5<br />
• Rö: schlechte Aufnahmebedingungen,<br />
kardiale Stauung und Pneumonie links<br />
• Mikrobiologie: - Trachealsekret > 10 5 MRSA<br />
- Blutkultur: MRSA<br />
• Transösophageales Echo: keine Endokarditis<br />
Diagnose:<br />
MRSA-Pneumonie
<strong>Therapie</strong> von MRSA und BORSA<br />
Geeignete AB:<br />
Kombinationen:<br />
Fusidinsäure<br />
Rifampicin<br />
Vancomycin/Teicoplanin<br />
Fosfomycin<br />
Clindamycin (⇓ Toxine)<br />
Linezolid<br />
Daptomycin<br />
Tigecyclin<br />
Streptogramine (Quinopristin/Dalfopristin)*<br />
Chinolone 3 + 4 (unklare Stellung)<br />
Glycopeptide + Fosfomycin<br />
Glycopeptide + Rifampicin<br />
Glycopeptide + Fusidinsäure<br />
* In Dtschl. nicht mehr zugelassen
Streptogramine (Streptomyces pristinaespiralis)<br />
Zyklische Peptid-Antibiotika (Streptogramine)<br />
Neuere Derivate: Quinupristin, Dalfopristin (schwach wirksam)<br />
Wirkungsmechanismus:<br />
Synercid ® = Quinupristin (30 %) + Dalfopristin (70 %)<br />
überadditive starke Wirkung<br />
unterschiedl. HWZ: Quinupristin 3 Std.<br />
Dafopristin 1 Std.<br />
• binden an spezifische Proteine im Extrusionskanals der Ribosomen<br />
• Konformationsänderung mit starker Einengung des Kanals<br />
• Blockade der Ausschleusung neu gebildeter Peptidketten<br />
• Erliegen der Proteinsynthese bei Gabe beider Substanzen (bakterizid)<br />
• postantibiotischer Effekt durch irreversible Bindung (auf ruhende und<br />
proliferierende Keime)
Streptogramine (Streptomyces pristinaespiralis)<br />
Spektrum:<br />
Indikation:<br />
gram(+) Kokken incl. MRSA<br />
Enterococcus faecium (incl. Glykopeptid-resistente)<br />
Penicillin- u. Makrolid-resistente Pneumokokken<br />
Haemophilus influenzae<br />
Neisserien, Legionellen, Mykoplasmen,<br />
Listeria monocytogenes<br />
i.v., zentralvenösen Katheter, 5% Glucose nachspülen<br />
Reserveantibiotikum für schwerste Infektionen durch<br />
hochresistente gram-positive Erreger<br />
Nebenwirkungen:<br />
bei Mischinfektionen Kombination mit Imipenem oder<br />
Cephalosporin III<br />
Venenreizungen nach i.v.-Applikation<br />
Juckreiz, Brennen, Erythem in Gesicht,<br />
Nacken, Oberkörper<br />
Übelkeit, Erbrechen, Myalgien, Arthralgien<br />
Transaminasen und alk. Phophatase<br />
Hemmung von CYP3A4
Oxazolidinone<br />
Linezolid (Zyvoxid ® )<br />
• Hemmer der bakteriellen Proteinsynthese<br />
• oral und parenteral einsetzbar (HWZ 7 h), keine Dosisreduktion bei<br />
Niereninsuffizienz<br />
• gute Aktivität gegen MRSA, MRSE, VRE und Peni-resistente<br />
Pneukokokken<br />
• Verträglichkeit:<br />
Hemmer von MAO<br />
RR-Anstieg, Hyperthermie, ZNS-Störung,<br />
Durchfall, Kopfschmerzen, Schwindel,<br />
Interaktionen mit Tyramin
Daptomycin (Cubicin ® )<br />
• Lipopeptid-Antibiotikum aus Str. roseosporus<br />
• wirkt bakterizid auf Zellwandsynthese<br />
Spektrum:<br />
Indikationen:<br />
Nebenwirkungen:<br />
gram-positive Bakterien (incl. MRSA, VRE)<br />
komplizierte Haut- und Gewebeinfektionen<br />
durch St. aureus, Streptokokken,<br />
Enterococcus faecalis<br />
(nicht zur Pneumoniebehandlung)<br />
GIT-Störungen, Scherzen an Injektionsstelle,<br />
Fieber, Kopfschmerzen, Schlaflosigkeit,<br />
Exantheme<br />
Muskelschwäche, Muskelschmerzen mit CPK-<br />
Anstieg (wöchentliche Kontrollen)<br />
keine Kombination mit AM, die zur<br />
Rhabdomyolyse führen