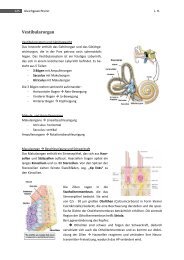
Vegetatives Nervensystem - MedStud.at
Vegetatives Nervensystem - MedStud.at
Vegetatives Nervensystem - MedStud.at
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
203 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
1. Organis<strong>at</strong>ion und Transmitter<br />
<strong>Veget<strong>at</strong>ives</strong> NS = unwillkürliches NS = autonomes NS = „Eingeweidenervensystem“<br />
Organe werden über das veget<strong>at</strong>ive <strong>Nervensystem</strong> und Hormone gesteuert!<br />
→ Symp<strong>at</strong>hisches NS (SNS)<br />
→ Parasymp<strong>at</strong>hisches NS (PNS)<br />
→ Enterisches NS (ENS)<br />
Kontrolliert:<br />
→ Homöostase<br />
→ Magen-Darm-Trakt<br />
→ Kardiovasculäre Funktion<br />
→ Endokrines System<br />
Hierarchische Ordnung im veget<strong>at</strong>iven NS<br />
Limbisches System (ältester Anteil des Gehirns steuert alles)<br />
↕<br />
Emotionale Antriebe<br />
Hypothalamus<br />
↕<br />
Homöost<strong>at</strong>ische Regul<strong>at</strong>ion<br />
Medulla oblong<strong>at</strong>a<br />
↕<br />
Symp<strong>at</strong>hikotonus, Kreislauf- und Atemhomöostase<br />
Rückenmark<br />
↕<br />
spinale Reflexe<br />
Erfolgsorgan<br />
Symp<strong>at</strong>hikus und Parasymp<strong>at</strong>hikus<br />
Parasymp<strong>at</strong>hikus = Rest & Digest<br />
Transmitter prä- und postganglionär Acetylcholin<br />
→ ↓ Herzfrequenz<br />
→ ↓ Atemfrequenz<br />
→ ↑ Verdauungsaktivität<br />
→ Pupillenkonstriktion<br />
Symp<strong>at</strong>hikus = Fight, Flight or Fright<br />
Transmitter präganglionär Acetylcholin und postanglionär Noradrenalin (Adrenalin) Sonderfälle:<br />
Innerv<strong>at</strong>ion der Schweißdrüsen auch postganglionär Acetylcholin und<br />
präganglionäre cholinerge Innerv<strong>at</strong>ion des Nebennierenmarks<br />
→ ↑ Herzfrequenz<br />
→ ↑ systolischer Blutdruck<br />
→ ↑ Atemfrequenz<br />
→ Pupillendil<strong>at</strong><strong>at</strong>ion<br />
→ Schwitzen<br />
→ ↓ Verdauung<br />
→ ↓ Eingeweidemotilität
204 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
Organis<strong>at</strong>ion von PNS und SNS<br />
Präganglionäre Neurone des veget<strong>at</strong>iven NS:<br />
Symp<strong>at</strong>hikus Thorakolumbaler Teil (im Seitenhorn der Segmente Th1-L2)<br />
Parasymp<strong>at</strong>hikus Kraniosakraler Teil (Kerngebiete der Hirnnervenkerne III, VII, IX, X und S1-S4)<br />
Postganglionäre Neurone des veget<strong>at</strong>iven NS:<br />
Symp<strong>at</strong>hikus paravertebraler Grenzstrang und unpaaren prävertebralen Ganglien, Ganglion<br />
coeliacum, Ganglion mesentericum superius und inferius<br />
Parasymp<strong>at</strong>hikus Ganglien sehr nahe oder direkt im innervierten Erfolgsorgan<br />
Parasymp<strong>at</strong>hikus innerviert:<br />
Auge, Tränendrüse, Speicheldrüse, Organe im Thorax und Abdomen* kranialer Anteil<br />
Distales Kolon, Urogenitaltrakt sakraler Anteil<br />
Symp<strong>at</strong>hikus innerviert:<br />
Auge, Tränendrüse, Speicheldrüse, Organe im Thorax und Abdomen*, Nebennierenmark, Blutgefäße,<br />
Schweißdrüsen, distales Kolon und Urogenitaltrakt<br />
*Lunge, Herz, Magen-Darm-Trakt, Leber (S: Glykogenolyse; P: Gallensekretion)<br />
Das Nebennierenmark als Sonderfall<br />
→ Th8-L1<br />
→ Symp<strong>at</strong>hikus stimuliert Sekretion von Noradrenalin und Adrenalin<br />
→ Freisetzung in die Blutbahn Möglichkeit alle Organe mit adrenergen Rezeptoren durch<br />
K<strong>at</strong>echolamine zu beeinflussen<br />
SNS und PNS<br />
Symp<strong>at</strong>hikus:<br />
→ Kurze präganglionäre Fasern<br />
→ Umschaltung im Grenzstrang (cholinerg, nAchR)<br />
→ Lange postganglionäre Fasern (adrenerg)<br />
→ Achtung Ausnahme: cholinerge Innerv<strong>at</strong>ion der Schweißdrüsen, durch Neurotransmitter-<br />
Switch<br />
Parasymp<strong>at</strong>hikus:<br />
→ Lange präganglionäre Fasern<br />
→ Umschaltung in organnahen Ganglien (cholinerg, nAchR)<br />
→ Kurze postganglionäre Fasern (cholinerg, mAchR)<br />
→ Cave: Ganglienblocker (und Nicotin) wirken gleichzeitig auf beide Schenkel, deshalb nicht<br />
mehr klinisch eingesetzt<br />
Cholinerge Übertragung in veget<strong>at</strong>iven Ganglien<br />
Die Synthese von Acetylcholin erfolgt im Zytoplasma der Nervenendigung:<br />
Cholin (über Carrier aus EZR aufgenommen) + Acetyl-CoA (in Mitochondrien gebildet)<br />
Cholinacetyltransferase (im Soma gebildet u. axoplasm<strong>at</strong>isch zur Nervenendigung transportiert)<br />
Acetylcholin
205 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
Acetylcholinesterase<br />
Cholin + Acet<strong>at</strong><br />
Nikotinischer Acetylcholinrezeptor<br />
Besteht aus:<br />
→ 5 Untereinheiten (Pentamer) davon 2 α-UE und 3 weiteren UE<br />
→ 2 Bindungsstellen für Acetylcholin an den α-UE<br />
Je nach Kombin<strong>at</strong>ion unterscheiden sich die Ach-Rezeptoren. Die muskulären und die neuronalen<br />
nAchR unterscheiden sich durch ihre Zusammensetzung und ihre AS-Sequenz.<br />
Postsynaptische Potentiale in veget<strong>at</strong>iven Ganglien<br />
Calziuminduzierte Exozytose von Acetylcholin:<br />
nAchR (ionotrop) schnelles EPSP, ca. 20 ms<br />
mAchR (metabotrop) langsames IPSP, ca. 2 s<br />
peptiderger AchR langsames EPSP, ca. 4 s<br />
Lokalis<strong>at</strong>ion der Zellkörper von präganglionären symp<strong>at</strong>hischen Neuronen<br />
→ liegen im Ncl. intermediol<strong>at</strong>eralis des Seitenhorns des RM<br />
→ haben eine typische Aufzweigung ihrer Dendriten in kraniokaudaler Richtung in der<br />
intermediol<strong>at</strong>eralen Kernsäule<br />
→ an den Dendriten enden primäre sensorische Afferenzen<br />
→ segmentale Anordnung: Neurone für die Innerv<strong>at</strong>ion der Effektororgane im Kopf- und<br />
Thoraxbereich sowie für die Arme liegen in den oberen RM-Segmenten, diejenigen für die<br />
Organe im Bauchraum und die UEX in den unteren Segmenten.<br />
o Th1-Th5: Kopf + Nacken<br />
o Th1-Th6: Herz+Lunge<br />
o Th2-Th9: Arme<br />
o Th5-Th10: Oberbauchneurone<br />
o Th10-Th12: Niere + Nebenniere<br />
o Th10-L1: Beine<br />
o Th11-L2: Kolon Rektum<br />
Symp<strong>at</strong>hisch exzit<strong>at</strong>orische Schaltkreise<br />
Präganglionären Neurone des Symp<strong>at</strong>hikus im RM sind ohne<br />
Zuströme aus der Medulla oblong<strong>at</strong>a nicht aktiv. Die symp<strong>at</strong>hische<br />
Grundaktivität (Dauertonus) entsteht durch Aktivierung der<br />
präganglionären Neurone über Bahnen (symp<strong>at</strong>ho-exzit<strong>at</strong>orische<br />
Neurone), die in den Hinterseitensträngen in das RM absteigen.<br />
Diese Bahnen haben ihr Ursprungskerngebiet in der<br />
ventrol<strong>at</strong>eralen Medulla (VLM).<br />
→ NUR die Afferenzen aus den Pressorezeptoren<br />
(Mechanorezeptoren des Sinus caroticus und Aortenbo-
206 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
gen) haben eine inhibitorische Wirkung auf die Neurone im Seitenhorn Abnahme der<br />
Symp<strong>at</strong>hikusaktivität<br />
→ Alle anderen Zuströme aktivieren die Neuronen der VLM. Dazu gehören z. B.<br />
o Spinale Afferenzen von Mechano- und Nozizeptoren<br />
o Afferenzen peripheren und arteriellen Chemorezeptoren<br />
o Inspir<strong>at</strong>orische Neurone im Hirnstamm<br />
o Hypothalamus<br />
o Cerebrale Ischämie<br />
o pCO 2 -Anstieg<br />
Spinale Verschaltung von viszeralen Reflexen<br />
→ präganglionäre Neurone im RM brauchen spinale oder supraspinale Zuflüsse<br />
→ spinale som<strong>at</strong>o- und viszerosymp<strong>at</strong>hische Reflexe stehen bei intaktem ZNS unter einer tonischen<br />
inhibitorischen Kontrolle, die im unteren Hirnstamm ihren Ursprung h<strong>at</strong><br />
→ neben der supraspinalen Grundaktivität können rein spinal übertragene reflektorische Aktivitätssteigerungen<br />
des Symp<strong>at</strong>hikus auftreten<br />
z. B. bei starker Dehnung des Darms kann über viszerale Afferenzen die efferente<br />
Symp<strong>at</strong>hikusaktivität verstärkt und die Darmmuskul<strong>at</strong>ur relaxiert werden Schutzreflex<br />
Autonome Innerv<strong>at</strong>ion innerer Organe - Varikositäten<br />
Bsp. Innerv<strong>at</strong>ion der gl<strong>at</strong>ten Muskul<strong>at</strong>ur von Arterien<br />
Die Regul<strong>at</strong>ion der Gefäßweite geschieht fast nur durch den Symp<strong>at</strong>hikus! (nur im Gesicht sind Gefäße<br />
durch den Parasymp<strong>at</strong>hikus innerviert)<br />
Symp<strong>at</strong>hische postganglionäre Fasern bilden Varikositäten die die gl<strong>at</strong>te Muskul<strong>at</strong>ur überziehen, mit<br />
Vesikeln die Neurotransmitter (NA) enthalten. Noradrenalin aktiviert die α 1 -Rezeptoren wodurch es<br />
zu einer länger anhaltenden Kontraktion kommt.<br />
→ Zunahme der Aktivität Vasokonstriktion<br />
→ Abnahme der Aktivität Erschlaffung der Muskul<strong>at</strong>ur und Weitung der Gefäße durch<br />
intravasalen hydrost<strong>at</strong>ischen Druck<br />
α₁ finden sich in v. a. in Widerstandsarterien, diese regulieren den Blutdruck (z. B. bei Verletzungen<br />
der Arterien, wenn der Blutdruck zu sinken droht, müssen die Arterien kontrahiert werden)<br />
β₂ finden sich v. a. in Arterien der Skelettmuskul<strong>at</strong>ur (bei Belastung muss mehr Blut durch die<br />
Muskul<strong>at</strong>ur fließen)<br />
Die Regul<strong>at</strong>ion der Gefäßweite hängt in beiden Richtungen von der Entladungsfrequenz der<br />
postganglionären Neurone ab. Es gibt also einen Symp<strong>at</strong>hikotonus der erhöht oder erniedrigt werden<br />
kann.<br />
Vasodil<strong>at</strong><strong>at</strong>ion ist außerdem über Adrenalin aus dem Nebennierenmark möglich, das an β 2 -<br />
Rezeptoren bindet und zu einer Erschlaffung der gl<strong>at</strong>ten Muskul<strong>at</strong>ur führt.<br />
Synthese und Wirkungsbeendigung von Noradrenalin<br />
Tyrosin<br />
Tyrosinhydroxylase
207 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
DOPA<br />
Arom<strong>at</strong>ische Aminosäure-Decarboxylase<br />
Dopamin<br />
Dopamin-β-Hydroxylase<br />
Noradrenalin<br />
→ AP verursacht Öffnung von spannungsaktivierten Ca 2+ -Kanälen<br />
→ Ca 2+ -Influx triggert Exocytose von NA<br />
Nach Beendigung der Na-Wirkung im synaptischen Spalt erfolgt ein Re-uptaken durch Noradrenalin-<br />
(epinephrine)-Transporter NET und Vesikulärer Monoamin-Transporter VMAT<br />
→ NA wird anschließend entweder durch MAO (Monoaminooxidase) abgebaut oder wiederverwendet.<br />
Signaltransduktion von adrenergen Rezeptoren<br />
α-Rezeptoren führen zur Kontraktion:<br />
α₁: G q/11 PLC IP 3 /DAG Ca 2+ ↑ Vasokonstriktion<br />
α₂: G o/I hemmt AC cAMP↓ Autorezeptor auf symp<strong>at</strong>h. Efferenzen hemmt NA-Freisetzung<br />
β-Rezeptoren:<br />
alle G S - cAMP↑ - PKA<br />
Entscheidend ist nun die Ausst<strong>at</strong>tung der Effektorzelle:<br />
Herz - Myokard und AV-Knoten:<br />
β₁: PKA phosphoryliert Ca 2+ -Kanäle vermehrter Ca 2+ -Einstrom = positiv inotrop (gesteigerte Kontraktion)<br />
+ positiv dromotrop (Verbesserung der Überleitungszeit)<br />
Herz - Sinusknoten:<br />
β₁: cAMP als Ligand für HCN-Kanal = positiv chronotrop<br />
Lunge:<br />
β₂: PKA phosphoryliert MLKC Bronchodil<strong>at</strong><strong>at</strong>ion
208 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
Pharmakologie<br />
→ Parasymp<strong>at</strong>homimetika (m-Rezeptor-Agonisten): Pilocarpin, Muscarin (Pilzgift)<br />
Pilzvergiftung: Speichel- und Tränenfluss, Sehstörungen, Koliken, Diarrhö, Bronchospasmus,<br />
Bradykardie, Hypotension, schock<br />
Therapie: Atropin<br />
→ Parasymp<strong>at</strong>holytika (m-Rezeptor-Antagonisten): Atropin<br />
→ Symp<strong>at</strong>homimetika (Adrenorezeptor-Agonisten): meist spezifisch für einen Rezeptorsubtyp<br />
z. B. β₂-Mimetikum zur Therapie von Asthma bronchiale<br />
→ Symp<strong>at</strong>holytika (Adrenorezeptor-Antagonisten): meist spezifisch für einen Rezeptorsubtyp z.<br />
B. β₁-Antagonist = „Beta-Blocker“: Hochdruckmittel oder zur Reduzierung der Belastung des<br />
Herzens<br />
Acetylcholin-Rezeptoren<br />
mAchR (Muskarin/Fliegenpilzgift wirkt wie Ach):<br />
→ M1,3: G q/11 PLC DAG/IP 3 Ca 2+ -Ausschüttung Kontraktion<br />
Lunge: Bronchokonstriktion der m3-Rezeptoren (nur partiell direkte Wirkung, vor allem indirekte<br />
Wirkung)<br />
→ M2,4: G o/i hemmt AC cAMP↓<br />
Herz: Sinusknoten und AV-Knoten:<br />
Weniger cAMP - als Ligand für HCN-Kanals = neg<strong>at</strong>iv chronotrop β/λ-Wirkung auf spannungsaktivierten<br />
K + -Kanal hyperpolarisierende Wirkung = neg<strong>at</strong>iv chronotrop<br />
nAchR (Nikotin wirkt wie Ach):<br />
→ K<strong>at</strong>ionenkanal<br />
→ Ganglionäre Übertragung sowohl in parasymp<strong>at</strong>hischen als auch in symp<strong>at</strong>hischen Ganglien<br />
→ Neuronal und muskulär
209 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
Antagonismus von Symp<strong>at</strong>hikus und Parasymp<strong>at</strong>hikus<br />
Die Transmitter können nicht nur postsynaptisch gegensätzliche Effekte auslösen, sondern auch<br />
präsynaptisch gegenseitig ihre Freisetzung hemmen. An den präsynaptischen Endigungen der symp<strong>at</strong>hischen<br />
und parasymp<strong>at</strong>hischen postganglionären Neurone finden sich sowohl adrenerge (α₂-) als<br />
auch cholinerge (m-)Rezeptoren. Ihre Aktivierung führt jeweils zur Hemmung der<br />
Transmitterfreisetzung = autokrine Hemmung.<br />
Veget<strong>at</strong>ive Innerv<strong>at</strong>ion des Bronchialsystems<br />
Der Tonus der gl<strong>at</strong>ten Muskul<strong>at</strong>ur in Trachea und Bronchien sowie die Produktion des serösen und<br />
mukösen Sekrets der Glandulae bronchiales wird durch Parasymp<strong>at</strong>hikus und Symp<strong>at</strong>hikus gesteuert.<br />
→ Präganglionäre parasymp<strong>at</strong>hische Neurone (vom N. vagus) innervieren kleine Ganglienzellen<br />
nahe der Wand der Bronchien. Ihre Aktivierung führt über eine cholinerge Erregungsübertragung<br />
(M3-Rezeptor) zur Kontraktion der Bronchialmuskul<strong>at</strong>ur und zu einer verstärkten<br />
Schleimsekretion.<br />
→ Die gegensätzliche hemmende Wirkung erfolgt hier nicht direkt am Erfolgsorgan, sondern<br />
über den Einfluss auf die parasymp<strong>at</strong>hische, ganglionäre Erregungsübertragung. Der Symp<strong>at</strong>hikus<br />
kann also nur die Wirkung des Parasymp<strong>at</strong>hikus blockieren.<br />
Durch Adrenalin aus der Blutbahn kann eine β₂-rezeptorisch übermittelte Bronchiodil<strong>at</strong><strong>at</strong>ion ausgelöst<br />
werden.
210 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
2. Veget<strong>at</strong>ive Reflexe<br />
Pressorezeptorenreflex<br />
→ Barorezeptoren sind Mechanorezeptoren die den<br />
Blutdruck messen sie messen die Wandspannung,<br />
die proportional zum Druck des Blutes im Inneren der<br />
Gefäße ist<br />
→ Am Aortenbogen, dem Sinus caroticus und den<br />
Aufzweigungen der großen Arterien sind Pressorezeptoren<br />
lokalisiert<br />
→ Barorezeptoren reagieren auf den höchsten Druck <br />
je höher der Druck ist desto höher ist die AP-<br />
Entladung<br />
Viszerale Sensoren als Teile von biologischen Regelkreisen<br />
Dieser Mechanismus erfolgt innerhalb von Sekunden:<br />
- Regelgröße (arterielle Blutdruck) soll konstant gehalten werden<br />
- Fühler (Pressorezeptoren) melden den Ist-Wert in Form von AP<br />
- AP werden entlang der Axone ins ZNS geleitet und zwar ins Kreislaufzentrum (Vergleicher)<br />
- Vergleicher vergleicht den Ist-Wert und den Soll-Wert (Führungsgröße)<br />
- Der Soll-Wert ist in übergeordneten Zentren gespeichert (z. B. Hypothalamus)<br />
- Abweichungen des Ist-Wertes vom Soll-Wert müssen ausgeglichen werden Korrektur<br />
- Die Inform<strong>at</strong>ion wird an Stellglieder weitergegeben (Gefäßmuskul<strong>at</strong>ur + Herz) die die Stellgrößen<br />
(Herzzeitvolumen und Gefäßtonus) verändern<br />
o Je stärker und schneller das Herz schlägt, desto höher der Blutdruck<br />
o Je stärker die gl<strong>at</strong>te Muskul<strong>at</strong>ur kontrahiert wird, desto höher der Blutdruck<br />
Bsp. Stellgröße kann z. B. ein großer Blutverlust sein dadurch Blutdrucksenkung Fühler entladen<br />
sehr schwach und das merkt das Kreislaufzentrum Errechnung des Korrektursignals das an<br />
Stellglieder weitergegeben wird diese bewirken Änderungen der Stellgrößen, in diesem Fall Steigerung<br />
der HF und Kontraktionkraft des Herzens, sowie Kontraktion der gl<strong>at</strong>ten Muskul<strong>at</strong>ur Blutdruck<br />
steigt.
211 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
→ Steigende Aktivität hemmt Symp<strong>at</strong>hikus und aktiviert Parasymp<strong>at</strong>hikus.<br />
→ Sinkende Aktivität aktiviert Symp<strong>at</strong>hikus und hemmt Parasymp<strong>at</strong>hikus.<br />
Beeinflussung der Inotropie<br />
Grundaktivität des Symp<strong>at</strong>hikus = Symp<strong>at</strong>hikotonus<br />
- Kontraktilität gesteigert durch höhere Symp<strong>at</strong>hikus-Aktivität = positiv inotrope Wirkung<br />
- Gesenkt durch Aktivierung des Parasymp<strong>at</strong>hikus über Hemmung des Symp<strong>at</strong>hikus = neg<strong>at</strong>iv<br />
inotrope Wirkung<br />
- Zellulär:<br />
o β₁-Rezeptoren führen zur Phosphorylierung von spannungsabhängigen Ca 2+ -Kanälen<br />
gesteigerte Ca 2+ -Leitfähigkeit<br />
o M-Rezeptoren führen zur Hemmung der Symp<strong>at</strong>hikusaktivität<br />
Rechter Vorhofdruck korreliert mit der Füllung des Herzens.<br />
Nun wird geschaut wie viel l/min das Herz auswerfen kann,<br />
wenn bestimmte Füllungsvolumina vorgegeben sind.<br />
→ Zero symp<strong>at</strong>hetic stimul<strong>at</strong>ion (grün) = ca. 12 l/min =<br />
ohne SNS- und PNS-Stimul<strong>at</strong>ion<br />
→ Normalerweise ist das Herz aber zumindest vom<br />
Symp<strong>at</strong>hikus beeinflusst, sogar unter Ruhebedingungen<br />
Symp<strong>at</strong>hikotonus Normal symp<strong>at</strong>hetic<br />
stimul<strong>at</strong>ion (blau) = ca. 13 l/min<br />
→ Bei körperlicher Betätigung wird der SNS hochgestellt:<br />
bessere Herzleistung bei max. symp<strong>at</strong>hetic<br />
stimul<strong>at</strong>ion (rot) = ca. 25 l/min<br />
→ Der Ausgangswert kann durch den neg. inotropen Effekt<br />
des Parasymp<strong>at</strong>hikus gesenkt werden <br />
Parasymp<strong>at</strong>hetic stimul<strong>at</strong>ion<br />
Beeinflussung der Chronotropie<br />
PNS und SNS beeinflussen die HF (Chronotropie):<br />
PNS (N. vagus) neg<strong>at</strong>iv chronotrop<br />
- Die HF sinkt bei vagaler Stimul<strong>at</strong>ion rapide, sobald<br />
die Stimul<strong>at</strong>ion aufhört normalisiert sich die HF<br />
(über Ach-Esterase)<br />
SNS<br />
positiv chronotrop<br />
- Die HF steigt bei symp<strong>at</strong>hischer Stimul<strong>at</strong>ion<br />
Zellulär:<br />
- β₁: cAMP↑ HCN-Kanal<br />
- M: cAMP↓ HCN-Kanal und β/γ-Untereinheit erhöht K + -Leitfähigkeit Hyperpolaris<strong>at</strong>ion
212 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
Innerv<strong>at</strong>ion der Harnblase<br />
3 Muskeln:<br />
- M. detrusor vesicae<br />
- M. sphincter vesicae int. (gl<strong>at</strong>te Muskul<strong>at</strong>ur)<br />
- M. sphincter vesicae ext. (Skelettmuskul<strong>at</strong>ur)<br />
Symp<strong>at</strong>hikus (Th10-L2)<br />
- Erschlaffung des M. detrusor (β₂-Rezeptoren)<br />
- Kontraktion des M. sphincter internus (α₁-Rezeptoren)<br />
Parasymp<strong>at</strong>hicus (S2-S4) Nn. splanchnici pelvici<br />
- Konstriktion M. detrusor vesicae wodurch die Sphincterwirkung aufgehoben wird (m3)<br />
N. pudendus (S2-S4) willkürlich M. sphincter ext.<br />
Die Efferente Innerv<strong>at</strong>ion ist vor allem im kaudalen Bereich!<br />
Alle Nervenäste enthalten afferent Fasern von Rezeptoren der Blasenwand und der Harnröhre!<br />
Miktionssreflex<br />
Solange der Füllungsdruck niedrig ist wird die interne Sphinkter-Muskul<strong>at</strong>ur symp<strong>at</strong>hisch innerviert.<br />
Erst ab einem bestimmten Grad der Blasenfüllung, dem Schwellendruck, werden über Dehnungsrezeptoren<br />
Afferenzen aktiviert, die reflektorisch die parasymp<strong>at</strong>hische Aktivität verstärkten und dadurch<br />
zur Kontraktion des Detrusors führen. Der M. sphincter int. wird durch den weiteren Druckanstieg<br />
teilweise mechanisch geöffnet, unterstützt durch die Hemmung des Symp<strong>at</strong>hikus. Der externe<br />
Sphinkter-Muskel erschlafft reflektorisch über den N. pudendus.<br />
Wichtig dabei ist die Aktivierung des Parasymp<strong>at</strong>hikus über einen supraspinalen Reflexweg. Die Umschaltung<br />
der Afferenzen auf spinal absteigende Efferenzen erfolgt in einem Kerngebiet in der<br />
ventrol<strong>at</strong>eralen Form<strong>at</strong>io reticularis, dem pontinen Miktionszentrum. Dieses steht unter dem hemmenden<br />
Einfluss des Gyrus frontalis superior, Lobulus paracentralis, Gyrus cingui und Basalganglien.<br />
Der Miktionsreflex wird ausgelöst, indem die zerebralen, inhibitorischen Impulse auf das pontine<br />
Miktionszentrum abnehmen.<br />
Im Säuglingsalter ist die zentrale Kontrolle des Miktionszentrums noch nicht ausgereift, die Miktion<br />
erfolgt ausschließlich über eine unwillkürliche Reflexentleerung.<br />
Willkürliche Kontrolle der Miktion<br />
L<strong>at</strong>erales pontines Miktionszentrum Kontinenzzentrum<br />
Das LPM untersteht der bewussten Kontrolle und h<strong>at</strong> Verbindungen<br />
zu symp<strong>at</strong>hischen Efferenzen im Seitenhorn des<br />
Thorakolumbal-Mark und sorgt dafür, dass der Detrusor erschlafft<br />
und der M. sphincter int. kontrahiert ist. Die absteigenden<br />
Fasern haben Koll<strong>at</strong>eralen zu den Motoneuronen um den M.<br />
sphincter ext. zu kontrahieren.<br />
Mediales pontines Miktionszentrum Miktionzentrum<br />
MPM sorgt dafür dass man die Blase willkürlich entleeren kann.<br />
Deszendierende Bahnen haben Verbindungen zu den parasymp<strong>at</strong>hischen<br />
Fasern im Sakralmark (S2-S4) und bewirken eine Kontraktion<br />
des Detrusors. Die symp<strong>at</strong>hischen Efferenzen werden<br />
gehemmt wodurch der M. sphincter internus erschlafft. Sekundär<br />
kommt es noch zu einer Erschlaffung des M. sphincter ext.
213 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
Durchtrennung des RM oberhalb des Sakralmarks<br />
- Die Harnblase ist in der ersten Phase nach dem spinalen Schock (Tage bis Wochen) <strong>at</strong>onisch<br />
und areflektorisch (K<strong>at</strong>heterisierung)<br />
- Anschließend entsteht eine Reflexblase: geringe Blasenfüllungen führen zu reflektorischer<br />
Blasenentleerung durch Kontraktion des M. detrusor vesicae<br />
- Der Reflexbogen verläuft spinal. Die Motoneurone zum M. sphincter urethrae externus werden<br />
jetzt allerdings nicht mehr reflektorisch gehemmt, sondern erregt Detrusor-<br />
Sphinkter-Dyssyngerie<br />
Genitalreflexe beim Mann<br />
Bei den Genitalreflexen arbeiten Symp<strong>at</strong>hikus und Parasymp<strong>at</strong>hikus zusammen!<br />
Erektion<br />
Taktile Reizung der Haut der Genitalien und der Hautareale der erogenen Zonen die über afferente<br />
Fasern in das Sakralmark laufen und dort im Erektionszentrum auf efferente parasymp<strong>at</strong>hische<br />
Fasern (S2, S3, S4) umgeschaltet werden bewirken die Erektion.<br />
o Postganglionärer Parasymp<strong>at</strong>hikus dil<strong>at</strong>iert Arterien venöse Schwellkörper füllen<br />
sich (Ausnahme dass Parasymp<strong>at</strong>hikus auf Arterien wirkt!)<br />
o Symp<strong>at</strong>hikus kontrahiert Venen Rückstau in Schwellkörper<br />
Absteigende Bahnen aus höheren ZNS-Arealen bahnen od. hemmen den Reflex entscheidend!<br />
Emission und Ejakul<strong>at</strong>ion<br />
Durch zunehmende mechanische Reizung der Glans penis gelangen die Erregungen vom<br />
Sakralmark ins Lendenmark (L2, L3 = Ejakul<strong>at</strong>ionszentrum) wo sie auf symp<strong>at</strong>hische Fasern<br />
umgeschaltet werden.<br />
o<br />
Postganglionärer Symp<strong>at</strong>hikus kontrahiert rhythmisch Epididymis, Ductus deferens,<br />
V. seminalis, Prost<strong>at</strong>a und M. sphincter vesicae int.<br />
das Sekret gelangt in die hintere Urethra (Emission). Die hierdurch hervorgerufene Dehnung<br />
der Urethrawand aktiviert thorakolumale symp<strong>at</strong>hische Neurone Aktivierung des<br />
Mm. bulbocavernosi und ischiocavernosi und Beckenbodenmuskul<strong>at</strong>ur mit anschließender<br />
Austreibung des Ejakul<strong>at</strong> durch die Urethra.<br />
Die Ejakul<strong>at</strong>ion wird von Zeichen symp<strong>at</strong>hischer Stimul<strong>at</strong>ion begleitet: Tachykardie, Hyperventil<strong>at</strong>ion,<br />
Pupillendil<strong>at</strong><strong>at</strong>ion, Schweißsekretion, erhöhter Skelettmuskeltonus = Orgasmus.<br />
Das enterische <strong>Nervensystem</strong><br />
- Gehirn des Darms, 10 8 Neurone (so viele wie im RM)<br />
- ICC (intestinal cells of Cajal): 7 verschiedene Arten, enthalten Cholin-Acetyltransferase, verschiedene<br />
Neuropeptide, NO-Synthase und calciumbindende Proteine<br />
o Sensorisch (Ch<strong>at</strong>, Calbindin, CGRP, SP)<br />
o Interneurone prox. (Ch<strong>at</strong>, Calret, ENK, SP)<br />
o Interneurone dist. (5-HAT, Dyn, GRP, ENK, SP)<br />
o Kurze exzit. Motoneurone (Ch<strong>at</strong>, SP)<br />
o Lange exzit. Motoneurone (Ch<strong>at</strong>, Calretinin, SP)<br />
o Inhibitorische Motoneurone (DYN, ENK, GRP, NOS, VIP)<br />
o Sekretorische Neurone (Ch<strong>at</strong>, ENK, GRP, DYN, NPY, Som<strong>at</strong>ost<strong>at</strong>in, VIP)<br />
- Bilden funktionelles Netzwerk (gap junctions) - sind elektrisch miteinander verbunden<br />
- Schrittmacherzellen des Gastrointestinal-Traktes<br />
- Steuerung der ICCs durch PNS und SNS<br />
- Zerstörung oder Fehlen der ICC verursacht Motilitätsstörungen z. B. Morbus Hirschsprung
214 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
Innerv<strong>at</strong>ion des Magen-Darm-Traktes<br />
Das intrinsiche <strong>Nervensystem</strong> besteht aus den Ganglienzellen im<br />
- Plexus myentericus (Auerbach) steuert v. a. gl<strong>at</strong>te Muskul<strong>at</strong>ur (Motorik)<br />
- Plexus submucosus (Meißner) steuert v. a. Gefäße und Motilität (epithelialen Transport)<br />
Die extrinsiche Innerv<strong>at</strong>ion durch den<br />
- Parasymp<strong>at</strong>hikus erfolgt vom Ösophagus bis zum Cannon-Böhm’schen Punkt durch den N.<br />
vagus, kaudal davon durch das sakrale RM.<br />
- Symp<strong>at</strong>hikus erfolgt durch Neurone aus den prävertebralen Ganglien<br />
Symp<strong>at</strong>hikus und Parasymp<strong>at</strong>hikus können zusammen die eigenständige Tätigkeit des ENS in beide<br />
Richtungen beeinflussen antagonistische Arbeit!<br />
PNS erhöht Muskeltonus, Peristaltik und Drüsensekretion<br />
SNS senkt Muskeltonus, Peristaltik und Drüsensekretion + senkt Durchblutung<br />
PNS und SNS greifen nicht direkt die gl<strong>at</strong>te Muskul<strong>at</strong>ur an, sondern die Ganglien im enterischen NS!<br />
Reflektorische Steuerung der Peristaltik<br />
Das enterische NS ist in der Lage die Tätigkeit des Magen-Darm-Traktes eigenständig zu regulieren<br />
indem es auf lokale Stimuli reagiert intestinale Reflexe z. B. peristaltischer Reflex<br />
Ein afferentes Neuron wird durch mechanische Reizung (Dehnung durch Nahrungsbolus) erregt.<br />
Proximal des Nahrungsbolus erregt es ein hemmendes Interneuron, das<br />
- einerseits das erregende Motoneuron für die Längsmuskul<strong>at</strong>ur hemmt ( Erschlaffung der<br />
Längsmuskul<strong>at</strong>ur)<br />
- andererseits das hemmende Motoneuron der Muskul<strong>at</strong>ur hemmt ( Kontraktion der Ringmuskul<strong>at</strong>ur)
215 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.<br />
Distal des Nahrungsbolus erregt das afferente Neuron außerdem ein erregendes Interneuron, das<br />
- das hemmende Motoneuron der Ringmuskul<strong>at</strong>ur aktiviert ( Erschlaffung der Ringmuskul<strong>at</strong>ur)<br />
- und das erregende Motoneuron der Längsmuskul<strong>at</strong>ur aktiviert ( Kontraktion der Längsmuskul<strong>at</strong>ur)<br />
Steuerung der Rektumfunktion<br />
- M. sphincter ani externus (Skelettmuskul<strong>at</strong>ur)<br />
o N. pudendus<br />
- M. sphincter ani internus (gl<strong>at</strong>te Muskul<strong>at</strong>ur)<br />
o Parasymp<strong>at</strong>hisch (S2-S4) Erschlaffung<br />
o Symp<strong>at</strong>hisch (L1-L2) Aktivierung<br />
Beide Sphinkter-Muskeln sind tonisch kontrahiert, der Dauertonus des inneren Sphinkter-Muskels ist<br />
allerdings höher und kommt zustande durch:<br />
- z. T. peripher (myogen)<br />
- Symp<strong>at</strong>hikus (α₁-Rezeptoren)<br />
Defäk<strong>at</strong>ionsreflex:<br />
Bei stärker werdender Füllung des Rektums wird über Sensoren in Kolon und Rektumwand Stuhldrang<br />
erzeugt, und es kann willkürlich eine komplette Reflexkette (= Defäk<strong>at</strong>ionsreflex) in Gang gesetzt<br />
werden:<br />
- Erhöhung des intraabdominellen Drucks durch Bauchpresse<br />
- Erschlaffung des M. sphincter ani ext. + Beckenbodenmuskul<strong>at</strong>ur<br />
- Relax<strong>at</strong>ion des M. sphincter ani int.<br />
- Afferenzen aus dem Rektum aktivieren spinalen parasymp<strong>at</strong>hischen Reflex der die Enddarmabschnitte<br />
kontrahiert<br />
Zerstörung des Sakralmarks Reflexe vollständig aufgehoben<br />
Läsionen oberhalb des Sakralmarks weitgehende Erhaltung der Reflexe<br />
Effekte der Aktivierung von SNS und PNS auf die einzelnen Organe
216 <strong>Veget<strong>at</strong>ives</strong> <strong>Nervensystem</strong> L. H.